
Ostre wirusowe zapalenie
wątroby
(hepatitis viralis acuta)

Obraz histologiczny ostrego
wzw
Ostre wzw z rozległą martwicą
• Dochodzi do dezintegracji blaszek granicznych,
większość komórek rozpływa się
• Obfite nacieki zapalne w przestrzeniach wrotnych i
namnażanie się kanalików żółciowych
• Regeneracja ocalałych fragmentów miąższu wątroby
Ostre wzw z martwicą pojedynczych
hepatocytów
• Martwica ( gł. Skrzepowa ! ) pojedynczych hepatocytów
• Nacieki limfocytarne w przestrzeniach wrotnych i w
miąższu, powiększenie się komórek gwiaździstych
• Wrażenie wzrostu liczby jąder w wątrobie (nacieki
zapalne)
• „roztrzęsienie” miąższu i wrażenie niejednorodności
zmian w wątrobie
• Nie dochodzi do uszkodzenia zrębu retikulinowego

Obraz histopatologiczny
ostrego wzw
Postać cholestatyczna
• Objawia się cechami zastoju żółci w hepatocytach i w kanalikach
żółciowych
• Obraz „jeziorek żółciowych”
• Ryzyko zgonu większe, cięższe leczenie
• Tendencja do rozciągania się w czasiei możliwość przejścia w stan
przewlwkły; postać rokowniczo zła – przebieg cięższy , dłuższy.
Przejście płynne między obu postaciami .
Ostre zapalenie wirusowe z martwicą submasywną
• Martwica obejmuje grupy hepatocytów zlewające się
• Postacią tej martwicy jest martwica pomostowa – bridging necrosis
• Jeśli obszary nekrozy łączą żyły centralne zrazika to nie ma to wpływu
na hemodynamikę, jeśli łączy żyłę centralną z przestrzenią wrotną to
prowadzi do zaburzeń perfuzji
• Jeśli chory przeżyje to częstym objawem makroskopowym jest obraz
wątroby „kartoflowej”
• Jest formą pośrednią pom ostrym a przelekłym agresywnym

• Różnica pomiędzy ostrym zap z martwicą submasywną
a przewlekłym zap- w ostrym naciek na całym obszarze a
w przewlekłym proces zaplany wnika do przestrzeni wrotnych
• Różnica pomiędzy zap z martwicą a marskościa:
-w zapaleniu kawałkowanie miąższu z powodu nacieku,w
marskości choroba wynika z patologicznej regeneracji
-w zapaleniu nie ma patologicznego unaczynienia
-w zapaleniu włóknienie może być odrwacalne (ale gdy w
obrębie blizny pojawi się nowe unaczynienie to włóknienie już
nieodwracalne)
• Różnica między ostrym WZW a hepatitis chronica
agresiva :
- w ostrym WZW naciek zapalny od przestrzeni do przestrzeni ,
od przestrzeni do ż. Wrotnej
- W hepatitis chronica agresiva proces zapalny rozchodzący
się od przestrzeni wrotnej

Wykładniki ostrego
zapalenia
• 1.nacieki limfocytarne rozsiane w całym zraziku (a
nie gromadzenie wokół konkretnych struktur
• 2. Brak włóknienia (wyjątek- gdy na przewlekły
proces zapalny nakłada się ostre zapalenie np..
Długo pijacy zarażony wzw b)
• 3.pozorny obraz roztrzęsienia miąższu- nacieki
zapalne ułożone obwodowo w hepatocycie , obraz
jader limfocytów
• To że w obrazie klinicznym jest ostre wzw nie oznacza że w
biopsji będą ostre wykładniki.
• Pacjent wyleczony z ostrego wzw gdy:
• 1.enzymy wątrobowe w normie
• 2. Brak antygenów wirusa
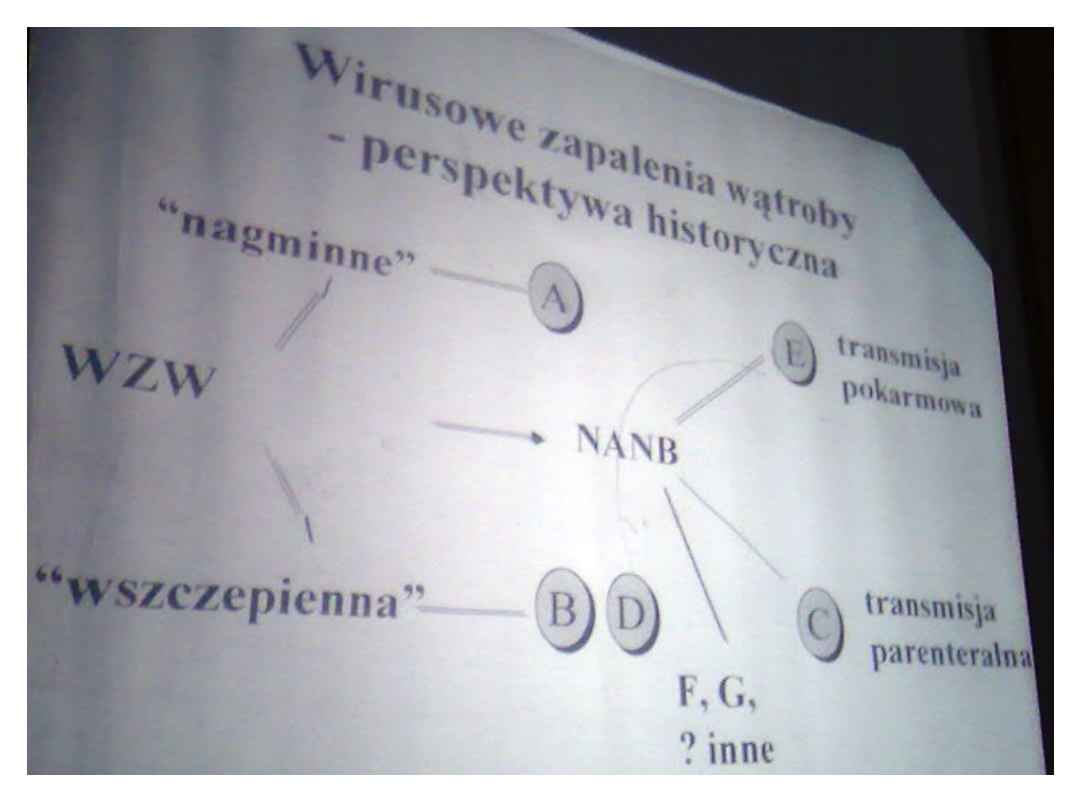

Etiologia ostrego wzw
Wirus pierwotnie hepatotropowy
• HAV, HBV, HCV, HDV(δ), HEV
• HGV, GB (A, B, C), TTV
Wirusy nie hepatotropowe
• CMV, EBV, HSV-1, HSV-2, VZV, żółtej gorączki ( arbowirusy B)
• Enterowirusy
- zachorowania ostre !!!
- NIE DAJĄ NIGDY PRZEWLEKŁEGO HEPATITIS !!!!!!!!!!!!
- Nie ma przewlekłych zapaleń wątroby spowodowanych CMV (jest
nosicielstwo; może być nawrót ); daje ostry hepatit
< 3miesiące – ostre wzw
3 – 6 miesięcy – ostre wzw przewlekające się
> 6 miesięcy – przewlekłe

Ostre wzw
• Wirus RNA z rodziny Picornaviridae o średnicy 27nm
• Odkryty w 1979 roku
• Jeden genotyp HAV
• Zakażenia ostre objawowe lub bezobjawowe
• Brak przewlekłego wzw
• Wirus ginie w temperaturze 100
0
C po 20 minutach, w
60
0
C po 2h (zwykłe zagotowanie wody nie niszczy)
• Wrażliwy na promienie UV, chlor, formalinę
• Nie jest wrażliwy na kwasy i estry
• Transmisja drogą pokarmową obecnie prawie nie
występuje

Rozmieszczenie zakażenia HAV
na świecie

Epidemiologia zakażeń HAV
• Częstość zachorowań wiąże się ze stanem
sanitarnym ludności i ulega zmianom. W Polsce
zachorowalność na wzw A zależy od miejsca
zamieszkania (miasto-wieś) a także regionu kraju
• Częstość zachorowań zależy od pory roku i
wykazuje sezonową zwyżkę jesienią i zimą – na
półkuli północnej
• Obecnie coraz więcej choruje osób w grupie 1-29
lat, mniej dzieci
• Do zakażenia najczęściej dochodzi drogą
pokarmową w następstwie spożycia zakażonej
wody, produktów spożywczych, a także poprzez
zanieczyszczenie rąk
• Gotowanie wody nie gwarantuje dezynfekcji z
HAV

Epidemiologia zakażeń HAV
• W krajach „wolnych” od HAV obserwowano
epidemie choroby po spożyciu owoców morza
• Zakażeniom sprzyja podróżowanie po krajach
endemicznych, zagęszczenie populacji
(żłobki, przedszkola, internaty i koszary)
• Rzadkie zakażenia wertykalne, hemiodializy,
płciowe
• Okres inkubacji 21- 42 dni. Wirus obecny w
kale w tym czasie i w kilka dni po ujawnieniu
choroby

Przebieg kliniczny
• Przebieg zakażenia jest ostry, nie przechodzi w
postać przewlekła, ale może się przewlekać, dawać
nawroty choroby
• U młodych osób często przebieg zakażenia jest
poronny lub nawet bezobjawowy
• Zdarza się także postać piorunująca zakażenia HAV
(1,5- 19%) z całej puli wzw o piorunującym
przebiegu
• Zazwyczaj choroba przebiega lagodnie, po kilku
tygodniach dochodzi do normalizacji wyników
badań wątrobowych
• Postać cholestatyczna charakteryzuje się dłuższym
okresem obecności objawów (żółtaczka, świąd
powłok), często przebieg dwuszczytowy choroby

Najczęstsze objawy kliniczne wzw typ
A
• Ciemny mocz
94%
• Utrata łaknienia 90%
• Nudności
87%
• Osłabienie
77%
• Gorączka
75%
• Wymioty
71%
• Świąd skóry
42%
• Bóle stawowe
21%
• Biegunki
25%
• Zaparcia
29%
• Ból gardła
10%
• Kaszel
5%

WZW
• Żółtaczka nie występuje po jedzeniu (wywiad!), brak
apetytu (!), nie ma bólu (!)
• Objawy nie są związane z uszkodzeniem hepatocytów tylko
z eliminacją uszkodzonych komórek; Objawy są wynikiem
niszczenia komórek wątroby
• Objawy pojawiają się dopiero przy wzroście Alat
• Aby rozpoznać ostre wzw:
1.wzrost ALAT ( nawet 100 - 200 razy ); FALK, GGTP, bilirubina
– mogą być w normie lub podwyższone
2.objawy kliniczne
• Wzrost intensywności odczynu – wzrost objawów – ostry
przebieg choroby
• Spadek intensywnosci odczynu – spadek objawów –
przewlekły przebieg choroby

Przebieg kliniczny ostrego wzw typ A

Diagnostyka zakażeń HAV
• Badanie kału na obecność wirusa – nie stosowane
powszechnie
• Testy serologiczne ( ELISA, RIA, OWD i inne)
• Najczęściej obecnie testy metodą ELISA anty- HAV
IgM (anty – HAV IgG – badanie epidemiologiczne)
• Oznaczenie wiremii metodą PCR (krew, stolec, ślina)
• Podwyższenie aktywności aminotransferaz (ALAT
musi być podwyższony 100 x, by rozpoznać ostre
wzw typu A), Falk, GGT, bilirubina, żelaza w
surowicy, spadek wskaźnika protrombiny (bo liza
komórek i wypadnięcie ich funkcji sekrecyjnej)–
czuły parametr

Profilaktyka i leczenie zakażeń HAV
• Leczenie dietetyczne i farmakologiczne
• Immunizacja bierna
– Podawanie gammaglobulin osobą z grupy ryzyka zakażenia
– W 1 ml leku jest przeciętnie 160mg gammaglobulin anty HAV
– Obecnie mierna immunizacja jest stopniowo wypierana przez
szczepienia p.HAV
• Immunizacja czynna
– Szczepionka z żywych wirusów
– Są to szczepy atenuowane w wyniku wielokrotnych pasaży na
komórkach nerwowych małp Rhezus i ludzkich fibroblastach
– Szczepionka z martwych wirusów
– Wyhodowanych na ludzkich komórkach diploidalnych
– Szczepionki genowe – w fazie badań klinicznych
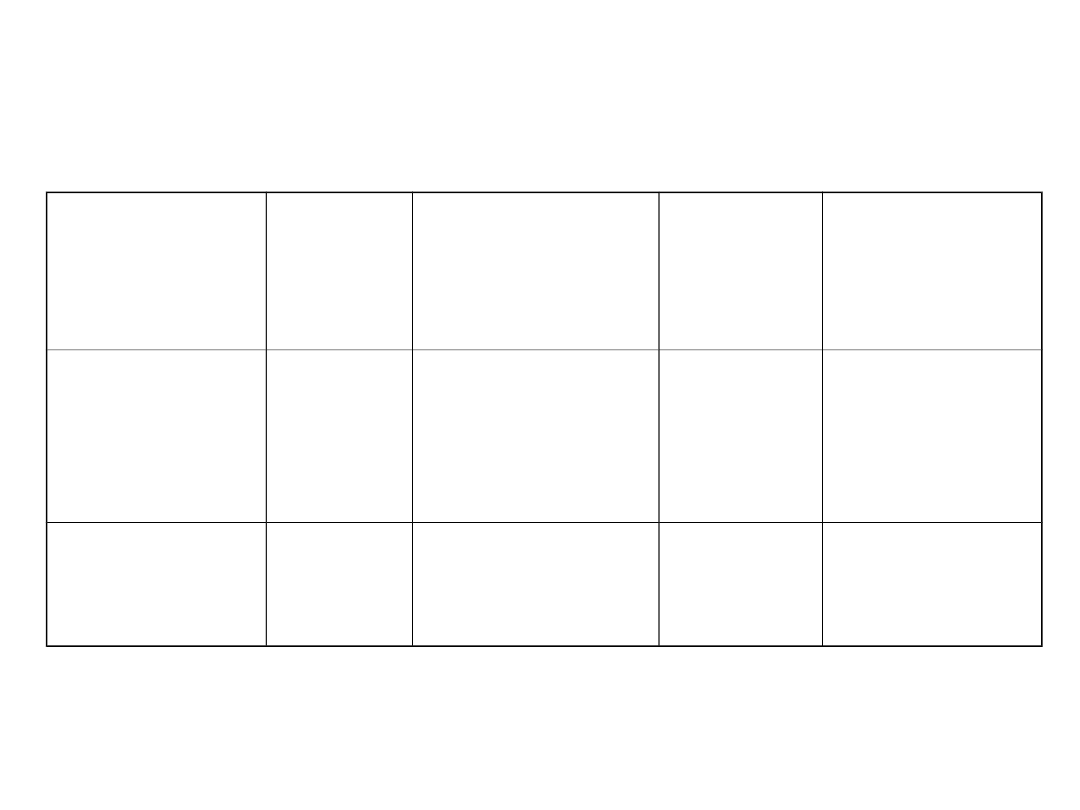
Szczepienia przeciw zakażeniu HAV
Zalecane dawki i schemat szczepienia przeciw HAV wg
CDC
*EL.U – Enzyme – linked immunosorbeiiassay (ELISA) units
** Units
Has 2- phenoxyethanol as a preservative
Schedule
Vaccine
Age
Dose
mL
Volum
e
2- Dose
HAVRIX
2-18
>18
720(EL.U*
)
1.440
0,5
1,0
0,6 -12
0,6-12
VAQTA
2-18
>18
25(**)
50
0,5
1,0
0,6-18
0,6-18

Profilaktyka i leczenie zakażeń
HAV
Profilaktyka zakażenia
• Poprawa stanu sanitarnego
• Dostęp do świeżej, czystej wody
• Kanalizacje ścieków komunalnych,
oczyszczalnie ścieków
• Poprawa higieny osobistej (mycie rąk,
produktów spożywczych)
• Izolacja zakażonych i skuteczna
dezynfekcje

Ostre wzw HBV
• Wirus DNA z rodz. Hepadnaviridae; 42 nm
• 8 genotypów ( A - H); w Polsce gł. A i D
• Odkryty w 1968r.
• Opisano mutacje we wszystkich genach wirusa
• Zakażenie ostre objawowe/ bezobjawowe
• Wirus ginie w temp. 160 stopni C po 30 min. W
autoklawie, po 60 min. W cieplarce
• Wrażliwy na środki zawierające chlor
( chloramina, podchloryn sodu ), aldehyd
glutarowy i in.
• Wirus zawiera DNA i RNA, struktura 2 niciowa

Rozmieszczenie zakażenia HBV na
swiecie

Epidemiologia zakażenia
HBV
• Na świecie zakażonych HBV jest około
5%populacji tj. 200 mln osób
• Azja Południowo – Wschodnia, Afryka,
Bliski Wschód, Eskimosi (8-20%!)
• Ameryka Łacińska, były ZSRR, basen
Morza śródziemnego, Bałkany (2-7%)
• Australia, USA, Europa Północna, Kanada –
bez eskimosów <2%
• W Polsce jest około 1-2% osób zakażonych,
ich liczba stopniowo zmniejsza się w
efekcie głównie szczepień profilaktycznych

Nosiciele HBV w krajach Azji i
Pacyfiku

Epidemiologia zakażenia
HBV
• Wirus jest obecny we wszystkich wydzielinach i
wydalinach, szczególnie w wysokim stężeniu we
krwi
• Wirus przenosi się drogą parenteralną (transfuzje,
ingerencje medyczne, kosmetyki, infekcje, IVDU-
narkotyki ), wertykalną, seksualną (hetero i homo)
• Do zakażenia u osoby podatnej wystarczy 0,0001
ml krwi
• W obszarach dużej endemii wydaje się być
szczególnie ważna droga wertykalna
• Do zakażenia dochodzi głównie w okresie
okołoporodowym

Epidemiologia zakażenia
HBV
• Przez łożysko ulega zakażeniu około 12% dzieci
spośród 60-70% zakażonych nie objętych
profilaktyką , urodzonych przez matki HBeAg (+)
• „tylko” 40% dzieci nie jest zakażonych przez
matki HBsAg(+) HBeAg(-)
• Zakażenia grup zawodowych (służba zdrowia,
wojsko), osób żyjących w niskim standardzie
sanitarnym w dużym zagęszczeniu (internaty,
żłobki, przedszkola, ośrodki)
• Nie rozstrzygnięto jednoznacznie czy do zakażenia
HBV może dojść poprzez badania endoskopowe
• U 25% zakażonych nie udaje się określić drogi
zakażenia

Patogeneza zakażenia
• Synteza wirusa w jądrze komórkowym, białka osłonki
syntetyzowane w cytoplazmie hepatocyta
• Wirus produkuje HBsAg w surowicy w nadmiarze w
stosunku do HBcAg
• HBsAg nie jest jednorodny i zawiera liczne podtypy
• HBsAg pojawia się w surowicy przed manifestacją kliniczną
• HBeAg jest produktem degradacji antygenu HBcAg/HBeAg,
jego obecność świadczy o replikacji wirusa
• HBeAg znika z surowicy u osoby zdrowiejącej przed HBsAg
• HBcAg występuje w stanie wolnym tylko na błonie
jądrowej i wewnątrz jądra, w surowicy i cytoplazmie
hepatocyta jest opłaszczony ( HBcAg nie zobaczymy we
krwi obwodowej bo jest otoczony i jest Ag rdzeniowym!!
Zobaczymy tak tylko HBs, Hbe)
• Anty – HBs występują w okresie zdrowienia i po zakażeniu,
a także po szczepieniu p.HBV

• Anty – HBc – występują po kontakcie z „pelnym” wirusem,
utrzymują się zazwyczaj dożywotnio
• Anty – HBcIgM stwierdza się w ostrej fazie zakażenia i przez 6
lub więcej miesięcy po zakażeniu
• Anty- HBe występują po eliminacji zakażenia oraz w fazie
integracyjnej choroby , także u zakażonych mutantem „pre-
core”
• pDNA (polimeraza) świadczy o replikacji wirusa
• HBVDNA jest to obecnie najczulszy marker zakażenia HBV
świadczy o obecności materiału genetycznego wirusa
• HBxAg jest kodowany przez najmniejszy gen HBV, jego funkcja
nie jest znana, anty HBx jest uważany za wczesny marker
zakażenia. Powszechnie występują w przewlekłym zapaleniu
wątroby, marskości pozapalnej i raku pierwotnym
• Antygen HBc nie występuje w krążeniu! Tylko w hepatocycie (jest to
białko rdzenia sprzężone z repilkacją
• Antygen Hbe jest produktem ubocznym antygenu HBc wirusa)
• P/ciała anty HBcIgM- marker ostrego zap, dowód że był wirus,
replikował w wątrobie
• P/ciała HBc utrzymują się całe życie
• Antygeny zawsze prędzej widoczne niż p/ ciała

Przebieg kliniczny
• Okres inkubacji 28 – 160 dni (niektóre źródła 180)
• Zakażenie przebiega ciężej u osób z wyjściowo
uszkodzoną wątrobą i w zakażeniach mieszanych
• 5-10% ostrych wzw przechodzi w przewlekle wzw
• Zakażenie bezobjawowe
– Jest to najczęstsza postać u noworodków, niemowląt i
małych dzieci
– W następstwie zakażenia bezobjawowego (lub częściej
bez żółtaczki, skąpo objawowo) może dojść do całkowitej
eliminacji HBV lub do przejścia w proces przewlekły
– Im młodszy chory tym proces częściej przewleka się
– Noworodki 90-100%, dzieci 20-30%, dorośli 5%
• Nosicielstwo HBs(replikujący i niereplikujący)

Przebieg kliniczny
Wykres
Najpierw antygeny we krwi, później
organizm rozpoznaje obce antygeny,
powstają p/ciała. Później pojawiają
się objawy. Na skutek walki p/ciał
spadek antygenów, najpóźniej
zanikają HBs,

Przebieg kliniczny
ostre wirusowe zapalenie wątroby
• Ciemny mocz
• Utrata łaknienia
• Nudności
• osłabienie
• Gorączka
• wymioty
• Świąd skóry
• zaparcia
• Biegunki
• Bóle stawów
• Ból gardła
• Znaczne miąższowe uszkodzenie wątroby z żółtaczką
a)
Postacie cholestatyczne ze znacznym świądem skóry
b)
Znaczne podwyższenie stężenia bilirubiny, Falk i GGTP
c)
Dłuższe zdrowienie i gorsze rokowanie

Przebieg kliniczny
• Niewielkie i przejściowe obniżenie poziomu białek układu
protrombiny, bez cech skazy
• Przeciętny okres trwania żółtaczki 4- 6 tygodni
• Zapowiedzią poprawy jest nagle zwiększenie diurezy -
poprawa metabolizmu w wątrobie ADH (detoksykacja)
• Okres zdrowienia trwa kolejne 4-8 tygodni
Przewlekające się wirusowe zapalenie wątroby
• Nie ustąpienie objawów klinicznych i brak normalizacji
• Często przebiega z okresowym zaostrzeniem choroby
• Częściej u osób starszych i z zaburzeniami odporności
• Jednoznacznie nie rozstrzygnięto o poprawie eliminacji HBV
po leczeniu interferonem przed upływem 6-12 miesięcy

Przebieg kliniczny
Podostre wirusowe zapalenie wątroby
• Przebiega z rzutami zaostrzeń i poprawy
• Po zaostrzeniu narasta żółtaczka, świąd powłok
• Pojawia się encefalopatia i wodobrzusze
• Choroba trwa nawet przez kilkanaście tygodni
• Zazwyczaj rokowanie niepomyślne
Nadostre wirusowe zapalenie wątroby
(piorunujące)
• Wywołana jest bardzo szybką eliminacja zakażenia
tak, że regeneracja nie nadąża za martwicą,
niedobór IFN alfa

Diagnostyka zakażenia
• Objawy podmiotowe nie są charakterystyczne dla
zakażenia HBV, podobne są jak w zakażeniu HCV
• Podwyższenie poziomu aminotransferaz, bilirubiny,
żelazo w surowicy, Falk, GGTP oraz obniżenie
poziomu białek układu protrombiny – czynnik
korelujący z wyższością choroby
• W ciężkich postaciach wzw wzrost poziomu
amoniaku
• Ocena serologiczna markerów zakażenia HBsAg,
HBeAg, anty – HBcIgM, anty- HBe, anty- HBc, anty –
HBs metodą ELISA, a także RIA – rzadko stosowane
rutynowo
• pDNA i HBVDNA (szczególnie ocena metodą RT PCR)

Leczenie i profilaktyka ostrego
wzw
• Podstawą terapii jest odpoczynek i leczenie
dietetyczne
• Unikanie związków hepatotoksycznych, wlewy
glukozy
• Brak wpływu interferony alfa na wzrost eliminacji HBV
• Nie podawać glikokortykosterydów!!!
Profilaktyka bierna
• Podawanie globulin niskoswoistych i wysokoswoistych
Profilaktyka czynna
• Szczepienia przeciw HBV
• Szczepionki rekombinowane i plazmatyczne
• Nie różnią się istotnie immunogenicznością
• Szczepionki nowej generacji zawierają antygeny
hybrydowe, genowe, roślinne (salata HBsAg(+)??

Ostre wirusowe zapalenie wątroby
HCV
• Wywolane przez odkryty w 1988r wirusa
RNA z rodziny Flaviviridae o wielkości 45
nm, zawierający około 10000 nukleotydów
• W naturze występują liczne „odmiany” –
pseudogatunki tego wirusa
• Do rodziny Flaviviridae zaliczają się wirusy
GBV, HGV i są one z HCV blisko
filogenetycznie spokrewnione
• Do tej pory wyróżniono 6 podtypów wirusa
HCV (genotypy)

Epidemiologia
• Częstość zakażeń HCV jest zmienna na świecie od
blisko 0% - Europa Północna do75% niektóre wyspy
Pacyfiku; Polska 3-5% - dominuje typ 1b, pomorskie-
4
• Transmisja zakażenia
– Drogą parenteralną
– Po przetoczeniu krwi i jej preparatów 5-10%
– Zakażenie HCV było nazywane potransfuzyjnym zapaleniem
wątroby i stanowiło 90% wzw nAnB
– Zakażenia personelu medycznego
– Hemodializowani do 50% , na Zachodzie 10-20%
– Transplantacje narządów
– IVDU 40%!!!
– Zakażenia okołoporodowe
– Poprzez kontakty seksualne 5-10%
– „sporadyczne” 40% - występuje indywidualnie, nie
epidemicznie

Przebieg kliniczny
• Okres wylęgania 6-12 tygodni, przeciętnie 8,4
tygodnia
• Obraz kliniczny i objawy są podobne do wzw
typ B, ale zazwyczaj łagodniej
• Zdarzają się przypadki o przebiegu nadostrym
• Przechodzi w przewlekle wzw w 40 – 80%
przypadków
• Do stwierdzenia ostrego wzw:
• 1.objawy 2.antyHCV 3.RNA (+)
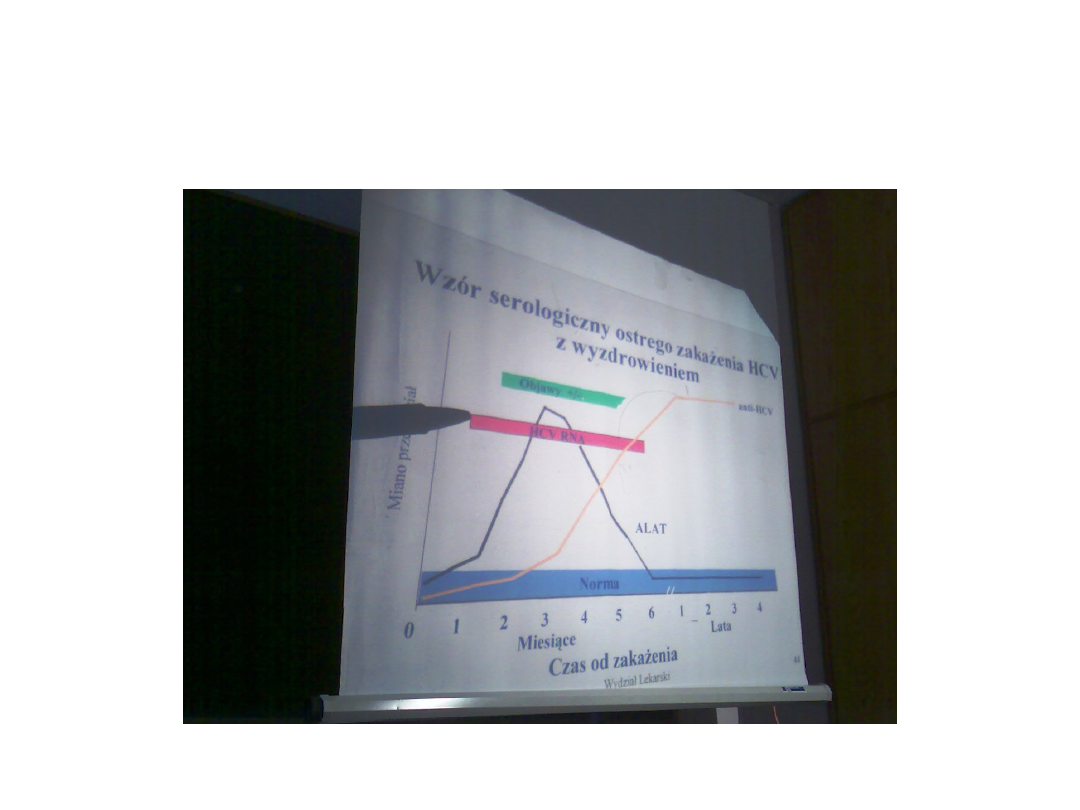
Wzór serologiczny ostrego HCV z
wyzdrowieniem

Diagnostyka zakażenia
•
Pierwsze testy wyprodukowane w 1988 roku , a
wprowadzono do użycia w 1990 roku
•
Testy pierwszej generacji
–
Wykrywały przeciwciała przeciw białku C-100-3
–
Produkty komercyjne – RIA, ELISA
–
Były nie przydatne do diagnostyki ostrego wzw
•
Testy drugiej generacji -1991
–
Oprócz białka C-100-3 zawiera białko niestrukturalne C-
33
–
RIBA II
•
Wyniki obu testów powinny być potwierdzane badaniem
immunoblot (RIBA)
•
Oznaczanie HCV RNA
•
Test immunoenzymatyczny C25 ELISA - test III generacji???
•
Nie robi się p/ciał anty HCV IgG
•
W I fazie robimy PCR bo nie ma p/ciał !!

Leczenie i profilaktyka
• Podobnie jak inne postacie wzw
• Ostatnio „zalecane” podanie interferonu we
wczesnej fazie zakażenia HCV w dawce 5-6MU
codziennie przez 4 tygodnie, a następnie 3x
5-6MU/tydzień przez kolejne 20 tygodni
• Brak swoistych globulin anty – HCV
• Wstępne doniesienia o ochronnym działaniu
globuliny anty – HCV – badania na
szympansach
• Brak szczepionki anty – HCV
• Prace nad szczepionką genową
• Profilaktyka zakażenia taka jak HBV

Ostre wirusowe zapalenie wątroby
HDV
• Jest to wirus RNA odkryty w 19?? Roku,
niekompletny, o średnicy 35-37nm
• Dla swojego rozwoju potrzebuje obecności
HBV i zawiera jego antygen
powierzchniowy HBsAg
• Genom zawiera jednoniciowe RNA,
najkrótsze spośród wirusów zwierzęcych,
zawiera 1700 nukleotydów, jest nieco
podobny do wirusów roślinnych
• Zakażenie nim jest niepatogenne do czasu
nadkażenia HBV

Rozmieszczenie HDV na
świecie

Przebieg kliniczny
Zależy od tego czy do zakażenia dochodzi
• Jednoczasowo
– Przebieg jest dość łagodny, samoograniczający się
– Dwa szczyty zwyżki aminotransferaz
– Rzadko dochodzi do piorunującego zapalenia wątroby
• Nadkażenie osoby przewlekłe zakażonej HBV
– W 85% przechodzi w przewlekle zapalenie wątroby o
cięzkim przebiegu, szybko prowadzące do marskości
– Masywna replikacja HDV może całkowicie zahamować
replikację wirusa HBV
– Histopatologicznie jest to martwica śródzrazikowa i
okołowrotna (mostkowa)

Rozpoznanie, badania diagnostyczne,
leczenie i profilaktyka jak w
zakażeniu HBV
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
Wyszukiwarka
Podobne podstrony:
miesaki sem 06
sem. 06- bad. neurolog u dzieci, Medycyna, Neurologia, 15 neurologia dziecieca
program I sem 06-07, Akademia Morska Szczecin Nawigacja, uczelnia, AM, AM, nawigacja, wykłady I sem
sem[1].06- Gruźlica, Medycyna, Interna, Pulmonologia
06, Szkoła, Politechnika 1- 5 sem, chomikuj, 4 sem (graviora), dc word (graviora)
06, Politechnika Lubelska, Studia, semestr 5, Sem V, Sprawozdania, sprawozdania, Sprawozdania, Labor
instrukcja 06, sem 3, Podstawy elektrotechniki i elektroniki, Laboratoria, instrukcje do cwiczen 201
06.Edukacja zdrowotna a profilaktyka, Zdrowie publiczne, W. Leśnikowska - Ścigalska - ĆWICZENIA I se
ODL II sem termin1 14 06 25
ODL II sem termin3 06 25
Badanie 3-fazowego silnika klatkowego, Polibuda, IV semestr, SEM IV, Maszyny Elektryczne. Laboratori
Kolokwium 2 28.06.2010, sem 4, Astronautyka, kol
06 przewlekla niewydolność serca seminarium dr Szymanowska SEM 6 2
MB powtorka DYN sem V aktualizacja 06 IX
więcej podobnych podstron