
Przewlekła niewydolność
serca

Niewydolność serca
stan, w którym serce nie jest w stanie tłoczyć
krwi w ilości niezbędnej do zaspokojenia potrzeb
metabolicznych organizmu

Niewydolność
serca
charakteryzują
:
• Zmniejszenie rzutu minutowego serca
• Zwiększenie ciśnienia napełniania komory serca
(ciśnienie końcowo-rozkurczowe)

Etiopatogeneza
Podstawowe mechanizmy prowadzące do PNS:
1.Pierwotne upośledzenie kurczliwości (ChNS,
kardiomiopatie, zawał, zapalenia serca)
2.Przeciążenie ciśnieniowe lub objętościowe
komór(nadciśnienie, wady serca)
3.Upośledzenie rozkurczu (kardiomiopatie,
zapalenie osierdzia)
4.Tachy i bradyarytmie

Przyczyny PNS
Lewokomorowa
Zastój krwi w krążeniu
małym
• Niedokrwienie mięśnia
sercowego
• Nadciśnienie tętnicze
• Wady serca
• Zaburzenia rytmu
serca
Prawokomorowa
Zastój krwi w krążeniu
dużym
• Zespół płucno-sercowy
• Niewydolność
lewokomorowa serca
• Wady serca
• Uszkodzenia
pozawałowe

Klasyfikacja niewydolności serca wg NYHA
Wydolność wysiłkowa:
– I stopień
bez ograniczeń
– II stopień
niewielkie ograniczenie akt. fizycznej,
zwykła
aktywność → dolegliwości
– III stopień
aktywność mniejsza niż zwykle →
dolegliwości
– IV stopień
każda aktywność fizyczna → dolegliwości,
także w spoczynku
Podstawowe objawy PNS:
Podmiotowe -
łatwe męczenie i duszność, przy
większym zaawansowaniu
SKĄPOMOCZ
Przedmiotowe - bladość, ochłodzenie skóry
kończyn,
wzmożona potliwość

Przewlekła Niewydolność Lewokomorowa:
OBJAWY:
Podmiotowe:
-
łatwe męczenie, duszność
-
kaszel- najczęściej suchy, czasem
odkrztuszanie śluzowej wydzieliny
-
napadowa duszność nocna
-
orthopnoe
Przedmiotowe:
-
trzeszczenia u podstawy płuc,
dodatkowo świsty i furczenia..
-
RTG klatki piersiowej (↑ LK, „cechy
zastoju”
w płucach)
-
EKG (zmiany związane z chorobą
podstawową)

Przewlekła Niewydolność Prawokomorowa:
OBJAWY:
Podmiotowe:
-
łatwe męczenie, duszność
-
obrzęki obwodowe
-
objawy dyspeptyczne-bóle, brak apetytu, nudności,
zaparcia
-
orthopnoe
-
nycturia
Przedmiotowe:
-
powiększona wątroba
-
płyn w jamie opłucnej, otrzewnej, w worku
osierdziowym
-
sinica obwodowa, bladość
-
nadmierne wypełnienie żył szyjnych
-
czasem niewielka żółtaczka
-
RTG klatki piersiowej (↑ PK, płyn w jamie opłucnej)
-
EKG (zmiany związane z chorobą podstawową)

Rozpoznanie
1) BADANIA LABOLATORYJNE:
•
↑ peptydów natriuretycznych w
osoczu,
•
niedokrwistość,
•
↑LDH i aminotransferaz
2) EKG
•
Ujawnia cechy choroby
podstawowej np ChNS,
•
zaburzenia rytmu
3) RTG klatki piersiowej
•
↑serce,
•
cechy zastoju żylnego w krążeniu
płucnym
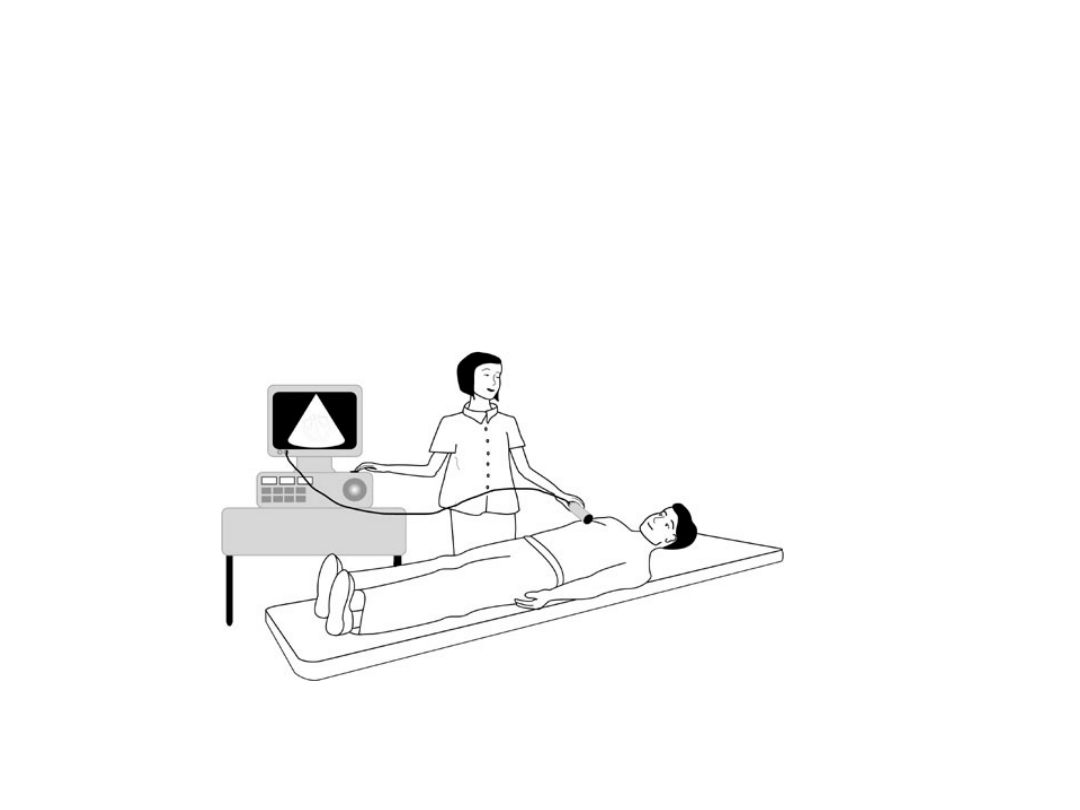
4) ECHOKARDIOGRAFIA!!
• Podstawowe badanie w NS,
• czynność skurczowa i rozkurczowa LK (pomiar LVEF<45-
50% - dysfunkcja LK) nieprawidłowości anatomiczne.
*czasem echo przezprzełykowe (diag. bakt. zapalenia
wsierdzia, wady wrodzone, złe obrazowanie w badaniu
przedklatkowym)
LVEF = frakcja wyrzutowa lewej komory, left ventricular ejection fraction :-)
Rozpoznanie

5) KORONAROGRAFIA
• Gdy podejrzenie ChNS,
• po NZK
• komorowe zab. rytmu,
• PNS oporna, niejasna etiologia
• przed planowanym zabiegiem kardiochirurgicznym
6) PRÓBA WYSIŁKOWA
• Przy kwalifikacji do przeszczepu serca,
• przy różnicowaniu serc. i płucnych przyczyn duszności
7) TK wielorzędowe i MR
• gdy inne zawodzą
8) BIOPSJA ENDOMIOKARDIALNA
• gdy zapalenie mięśnia sercowego
Rozpoznanie
LECZENIE
1.
Objawowe
•
Niefarmakologiczne
•
Farmakologiczne
2.
Zabiegowe
•
Terapia resynchronizacyjna
•
Wszczepienie kardiowertera- defibrylatora (jeśli jest migotanie
komór, częstoskurcz komorowy powodujący utratę
przytomnośc, dysfunkcja LK)
•
Rewaskularyzacja wieńcowa (u chorych z ChNS)
•
Transplantacja serca
- choroba podstawowa
- przewlekłe leczenie PNS
- leczenie zaostrzeń PNS

Leczenie niefarmakologiczne
• Ograniczenie spożycia soli i wody
• Regularna kontrola masy ciała
• Ograniczenie alkoholu
• Zaprzestanie palenia tytoniu
• Unikanie NLPZ, GKS
• Szczepienia przeciw grypie i pneumokokom
• Ograniczenie nadmiernego wysiłku fizycznego
(umiarkowany jest wskazany!)
• Depresja- wykrycie i leczenie
• Podróże- do wysokości 1500 m. n. p. m. samolotem
1. WAZODILATATORY:
Inhibitory konwertazy angiotensyny ACEI (kaptopril, perindopril,
lizynopril)
LEK I RZUTU u wszystkich chorych z upośledzoną LVEF, nawet bez objawów
obniżają ciśnienie(↓angiotensyna II, aldosteron), napady kaszlu, hipotonia,
nn,
antagoniści receptora angiotensyny II (sartany) stosowane
jako kolejny lek, lub
u pacjentów nietolerujących ACEI, rzadziej obrzęk, kaszel niż w ACEI
nitraty (NG, mono- dwuazotan izosorbidu) ↓ powrót żylny, ↓ obciążenie
serca,
ogranicza zapotrzebowanie miokardiocytów na tlen ↑tolerancje wysiłku
dihydralazyna (bezpośrednie działanie na m. gładkie)
2. DIURETYKI: ↓obciążenia serca, zastoju krwi, ciśnienia
pętlowe (furosemid, torasemid) skuteczniejsze działanie niż tiazydy, ale
krótsze
(obrzęki) długi okres półtrwania
tiazydy (hydrochlorotiazyd)↑wydz jonów Na, Cl, ↓Ca, PO
oszczędzające potas (amilorid, triamteren) nie podajemy ich łącznie z
ACEI-
niebezpieczeństwo
hiperkaliemii.
antagoniści aldosteronu (spironolakton, eplerenon) powoli i długo
Leczenie
farmakologiczne
Mała dawka, stopniowo zwiększamy do dawki celowej lub do
max dawki tolerowanej przez pacjenta. Pamiętamy o
objawach niepożądanych i regularnej kontroli nerek.
Leczenie farmakologiczne
3
.
NAPARSTNICA (Digoksyna) w ciężkiej niewydolności krążenia
kiedyś były powszechnie stosowane, teraz już nie
4. BETA-BLOKERY (metoprolol, bisoprolol) (-)inotropowe,
od bardzo małych dawek – stopniowe powolne zwiększanie dawki,
ekonomizacja pracy serca
5. LEKI INOTROPOWE/katecholaminy/: (uwaga: dotyczy leczenia
we wstrząsie!)
dopamina, dobutamina, noradrenalina
6. LECZENIE ANTYARYTMICZNE:
farmakologicznie(kontrowersyjne -dużo antyarytmików pogarsza
rokowanie w PNS-najlepszy jest amiodaron- nie pogarsza)
wszczepienie ICD (kardiowerter-defibrylator)

Rehabilitacja
• Treningi interwałowe, lub te ze stałym
obciążeniem, niezależnie od LVEF
• Jeśli jest stabilny i aktywność nie prowadzi do
dużego wyczerpania, ani ujawnienia się innych
objawów PNS

Rokowanie
• Przyczyna 50% zgonów chorych z PNS to NKZ!!
• Lepsze rokowanie: ACEI lub ARB, beta-blokery.

Dziekuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
Wyszukiwarka
Podobne podstrony:
SEMINARIUM PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA 2009wer 1 1 MOD
9 SEMINARIUM PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA 2009wer 1 1
SEMINARIUM PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA 2006wer 1 1
Seminarium PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA 2009 wer1.1, IV rok Lekarski CM UMK, Kardiologia, Ćwiczenia
PRZEWLEKLA NIEWYDOLNOSC SERCA 2009wer 1 1
Przewlekła niewydolność serca
przewlekła niewydolnosc serca
Przewlekla niewydolnosc serca, Kardiologia
Niewydolność serca seminarium
07 ONS dr Szymanowska SEM 7 1
przewl niewyd serca
przewlek a niewydolno serca p kici ski
przewlekla niewydolnosc serca
więcej podobnych podstron