
OSTRA NIEWYDOLNOŚĆ
SERCA

Definicja- NS w ogóle
Stan patofizjologiczny, w którym z
powodu dysfunkcji serca
niewystarczające jest zabezpieczenie
potrzeb metabolicznych tkanek lub
zabezpieczenie to odbywa się
kosztem zwiększonego ciśnienia
napełniania komory

Definicja - ONS
Szybkie pojawienie się
podmiotowych i przedmiotowych
objawów nieprawidłowej czynności
serca, związanej z dysfunkcją
skurczową i rozkurczową,
zaburzeniami rytmu serca lub
nieodpowiednim obciążeniem
wstępnym lub następczym

O czym należy pamiętać
NK jest zespołem objawów
klinicznych natomiast nie jest
sama w sobie określonym
procesem chorobowym
Mechanizm
patofizjologiczny:
Upośledzenie funkcji
m.sercowego
Spadek rzutu serca
wzrost ciśnienia poźno-
rozkurczowego
Aktywacja układu
współczulnego i
RAA
Wzrost objętości krwi
krążącej
Wzrost oporu
naczyniowego

Podział patofizjologiczny 1
NK spowodowana nieprawidłowym
obciążeniem wstępnym np. krwotoki, zwężenie
zastawki PK
NK spowodowana niedostateczną kurczliwością
m. sercowego – kardiomiopatie, myocarditis
NK spowodowana nieprawidłowym
obciążeniem następczym – nadciśnienie
płucne, HA

Podział patofizjologiczny 2
Prawidłowa pojemność minutowa 2,2-3,5
l/min/m
2
NK ze zmniejszoną pojemnością
minutową: choroba niedokrwienna, HA,
kardiomiopatia rozstrzeniowa, wady serca
NK ze zwiększoną pojemnością minutową:
niedokrwistość, nadczynność tarczycy,
przetoka t-ż, choroba beri-beri, choroba
Pageta, ciąża

Podział kliniczny
Ostra niewyrównana niewydolność
serca
Nadciśnieniowa niewydolność serca
Obrzęk płuc
Wstrząs kardiogenny
Niewydolność z dużym rzutem
Prawostronna niewydolność serca

Przyczyny
Starsi- 60-70% ch. niedokrwienna
serca
Młodsi – kardiomiopatia
rozstrzeniowa, zaburzenia rytmu
serca, wady serca, zapalenie mięśnia
sercowego

Klasyfikacja Killipa (oparta
na objawach klinicznych)
I - brak objawów
II - niewydolność serca (zastój w
krążeniu płucnym max do polowy
płuc)
III – pelnoobjawowy obrzęk płuc
(zastój powyżej połowy płuc)
IV – wstrząs kardiogenny (hipotonia,
skąpomocz, poty)

Przyczyny
OZW
Przełom HA
Zaburzenia rytmu
serca i przewodzenia
Zatorowość płucna
Zapalenie mięśnia
sercowego
Infekcyjne zapalenie
wsierdzia
Tamponada serca
Rozwarstwienie aorty
Guz chromochłonny
Zaostrzenie PNS np.
infekcje,
przyjmowanie NLPZ
Przyczyny dla NS ze
zwiększonym rzutem
(powyżej)

Diagnostyka ONS
EKG – cechy niedokrwienia,
zaburzenia rytmu i przewodzenia
RTG klatki piersiowej – zastój w
krążeniu płucnym, poszerzenie jam
serca
Echokardiografia

Diagnostyka ONS
Badania
labolatoryjne:
-
Morfologia
-
Kreatynina,mocznik
-
Sód/potas
-
Glukoza
-
Troponina
-
Gazometria krwi
tętniczej
BNP:
a)
Jako rozpoznanie
niewydolności
krążenia zwłaszcza
kiedy objawy są
niespecyficzne
b)
Ocena rokowania i
monitorowanie
procesu leczenia
c)
ocena ryzyka w OZW

OBRZĘK PŁUC

Obrzęk płuc
przemieszczenie wody osocza z domieszką białka i
upostaciowanych składników krwi poza światło
naczyń włosowatych krążenia płucnego do:
1) miąższu płucnego - obrzęk płuc śródmiąższowy,
2) miąższu płucnego i światła pęcherzyków płucnych - obrzęk płuc
pęcherzykowy.
Obie postacie obrzęku wywołują znaczne zmniejszenie podatności
płuc i związane z tym ograniczenie wentylacji i wymiany gazowej
przez zwolnienie dyfuzji.
W obrzęku pęcherzykowym płyn obrzękowy zalewający pęcherzyki
ulega spienieniu wskutek ruchów oddechowych i doprowadza do
niedrożności
oddechowej, nasilając niedomogę oddechową.

Obrzęk płuc - przyczyny
1) kardiologiczne-szybko narastające nadciśnienie krwi
we włosowatym łożysku naczyniowym krążenia
płucnego:
ciężkie uszkodzenie mięśnia LK
zwężenie zastawki dwudzielnej
HA
Hiperwolemia
neo serca
2) niewydolność nerek
3) Neurologiczne ( udar mózgu)
4) toksyczne uszkodzenie nabłonka oddechowego (np.:
przy oddychaniu gazami lub parami drażniącymi, w
zatruciu fosgenem).
Powstaniu obrzęku sprzyja obniżenie poziomu białka w
surowicy krwi
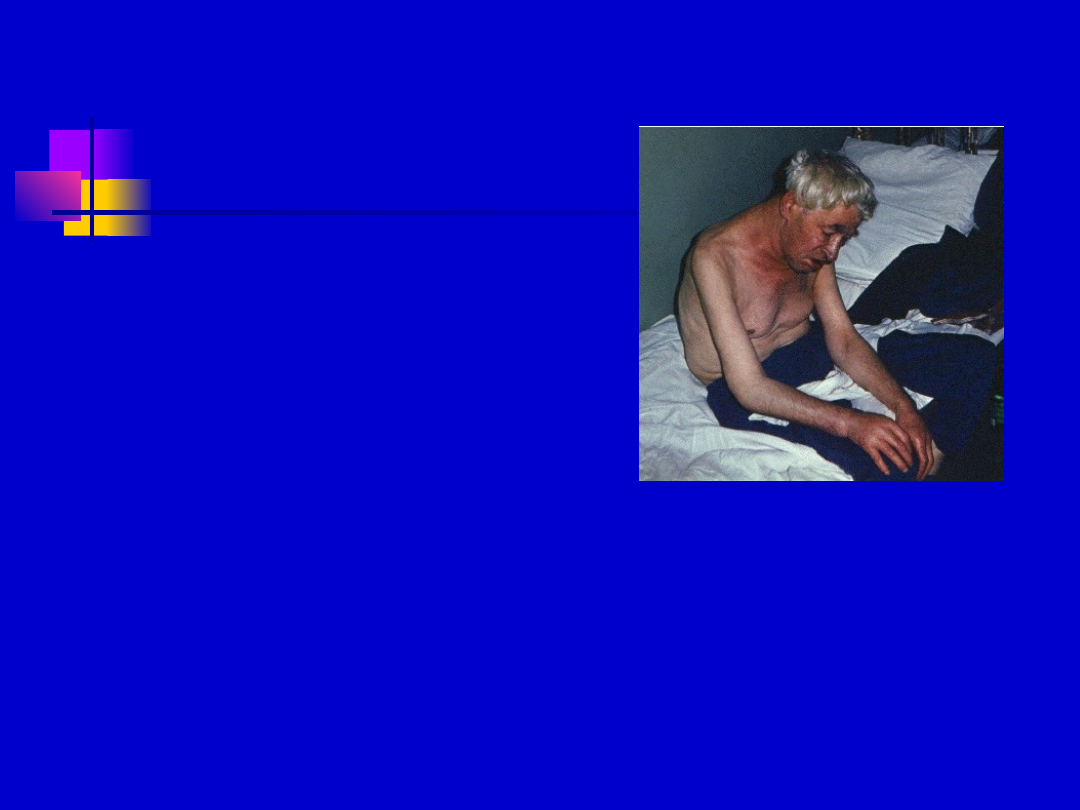
Rozpoznanie
Objawy kliniczne
-
nasilona duszność spoczynkowa
-
Niepokój
-
Orthopnoe
-
Skóra blada, chłodna, wilgotna, ew. sinica
-
tachypnoe, często oddech Cheyne’a Stockesa

Rozpoznanie
-
kaszel: pienista, różowo
podbarwiona wydzielina
-
osłuchowo nad całymi polami
płucnymi rzężenia
-
RR najpierw może być podwyższone,
później spada
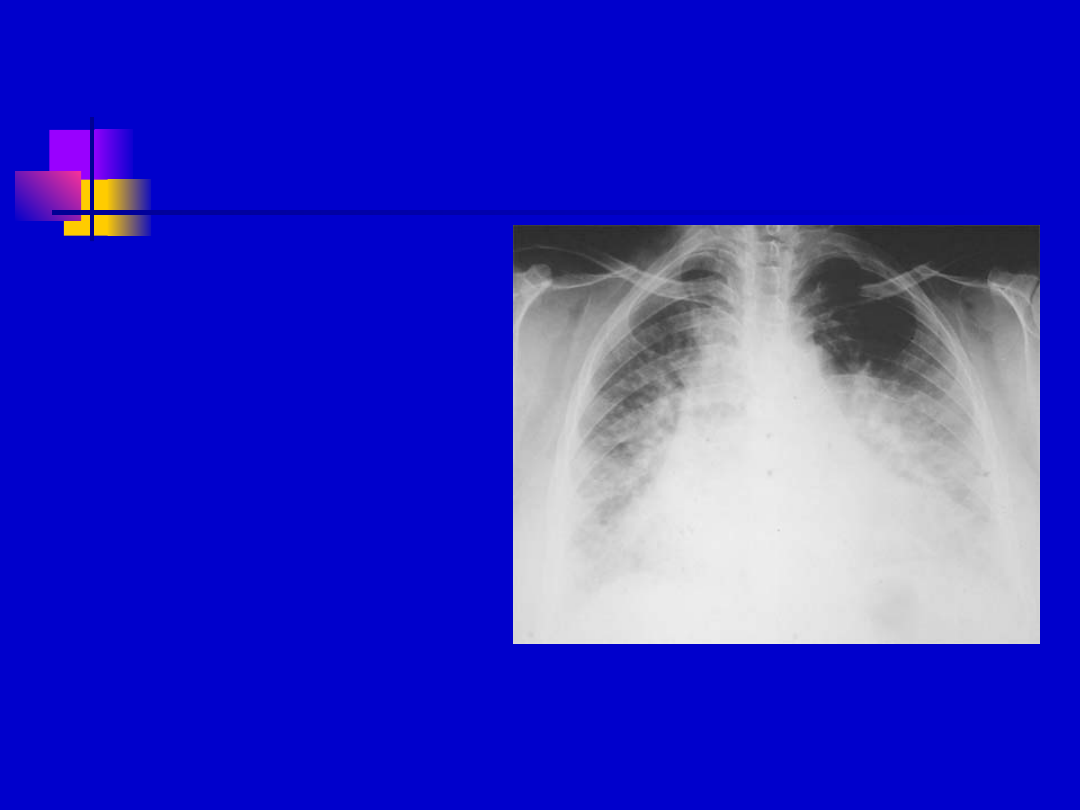
W badaniach dodatkowych
Gazometria krwi tętniczej
– SaO
2 <
90%
RTG
- śródmiąższowy: wzmożony
rysunek podścieliska –
delikatna siateczka
- Pęcherzykowy –
zagęszczenia plamiste,
szerzące się odwnękowo,
zwykle symetryczne,
mogą dawać efekt
„skrzydeł motyla”

WSTRZĄS KARDIOGENNY

Przyczyny
1.Niewydolność napełniania
komór:
Tachyarytmie
Tamponada osierdzia
2.Niewydolność funkcji
wyrzutowej:
API i MI (najczęstsze)
Zapalenia mięśnia sercowego
Niedomykalność ujść tętniczych
Kardiomiopatia przerostowa
Leki kardiodepresyjne
Zwężenie ujść tętniczych
Zator tętnicy płucnej
Zaburzenia rytmu (bradyarytmie)

Objawy
Objawy, których obecność jest niezbędna do
rozpoznania wstrząsu kardiogennego:
Spadek skurczowego ciśnienia tętniczego poniżej 80
mmHg lub spadek o ponad 60 mmHg wartości
wyjściowej utrzymujący się przez ponad pół godziny
Diureza godzinowa na poziomie poniżej 20ml
Zaburzenia świadomości
Spadek indeksu pojemności wyrzutowej poniżej
2l/min/m
2
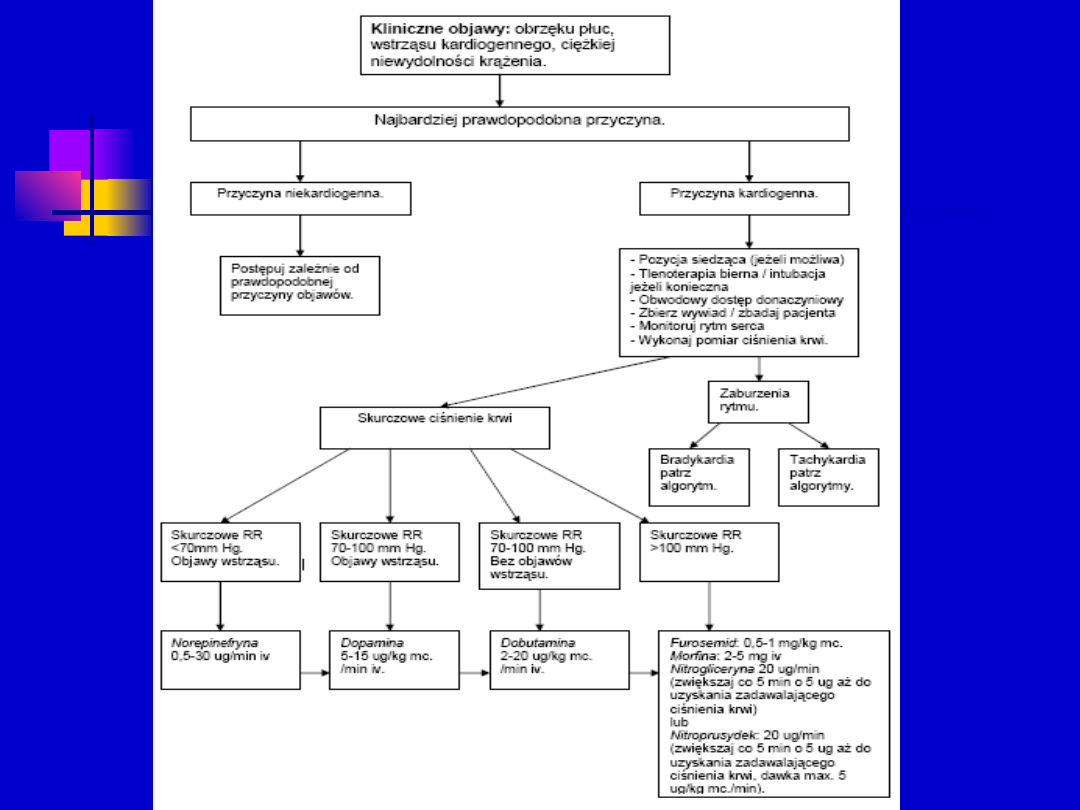

Leczenie farmakologiczne
Leki rozszerzające naczynia – ostożnie w OZW- efekt
podkradania
WSK: Hipoperfuzja bez cech zastoju i bez obniżonego RR
AZOTANY
NTG i.v. 20-200mikgrog/min, ewentualnie p.o. lub w aerozolu
400 mikrog/min
Diazotan izosorbidu – 1-10mg/h
po24h rozwija się tolerancja, ostrożnie w stenozie aortalnej,
ciągle kontrolować RR, jeżeli <90 – przerwać wlew
NITROPRUSYDEK SODU
0,3 – 0,5 mikrog/h, szczególnie wskazany w przypadku ONS
spowodowanej HA i niedomykalności zasawki mitralnej
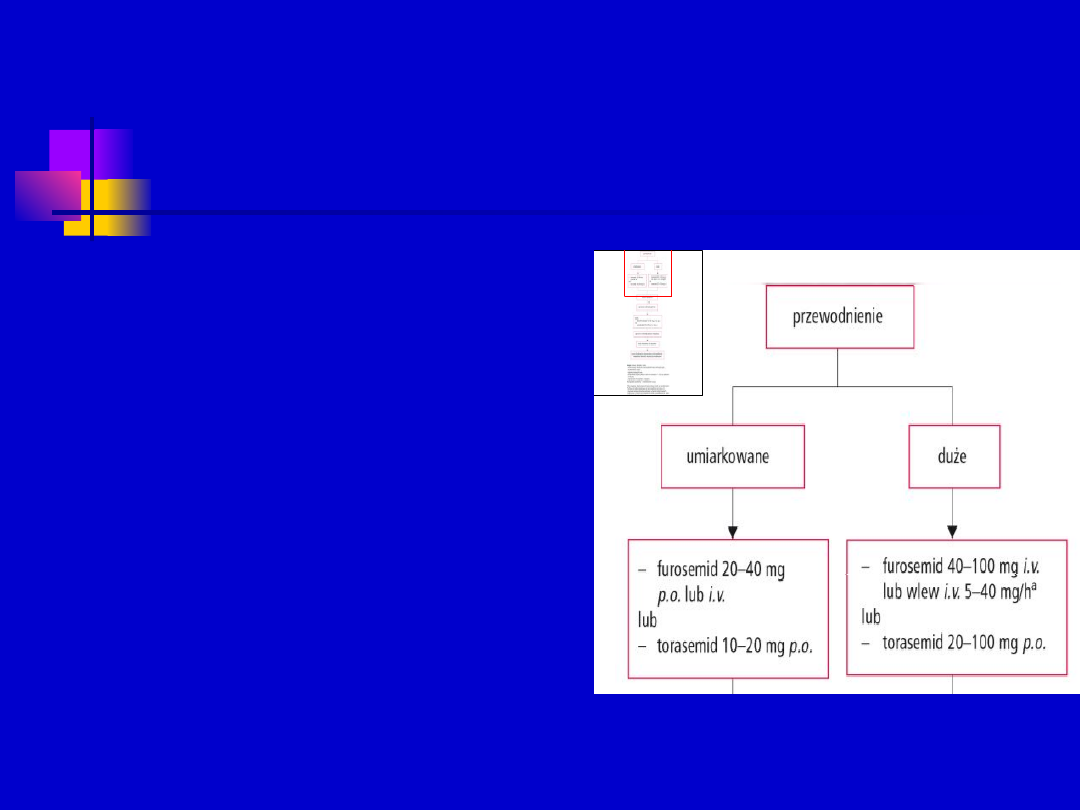
Leczenie farmakologiczne
Diuretyki
Szczególnie wskazane
u chorych z objawami
przewodnienia:
zastojem płucnym lub
obrzękami
obwodowymi
Podstawowy lek
FUROSEMID

Leczenie farmakologiczne
Co jeżeli diuretyk pętlowy nie pomaga?
Podając diuretyki:
-Kontrolować
nawodnienie pacjenta
-Kontrolować poziom
elektrolitów,
wyrównywać ich straty
-W przypadku
zasadowicy
metabolicznej -
acetazolamid

Leczenie farmakologiczne
W przypadku zaburzeń rytmu – amiodaron (jako jedyny
lek antyarytmiczny nie działa inotropowo ujemnie)
Leki działące intoropowo dodatnio, wszsytkie podajemy
i.v., mogą dawać arytmie :
-
Dopamina 0,5 -10 mikrog/kgm.c./min
-
Dobutamina 2-20 –II-
-
Milrinon 25-75 mikrog/kg m.c.
-
Adrenalina CRP
-
Glikozydy naparstnicy 0,5 – 1,0 mg

Lecznie wspomagające -
Wspomaganie wentylacji
gdy pomimo drożnych dróg oddechowych i
zwiększenia prężności tlenu w mieszaninie
oddechowej SaO
2
< 95%
Wspomaganie krążenia
1.
Kontrapulsacja wewnątrzaortalna
2.
Urządzenia wspomagające czynność kopmór
(VAD)
3.
Sztuczne serce (TAH)
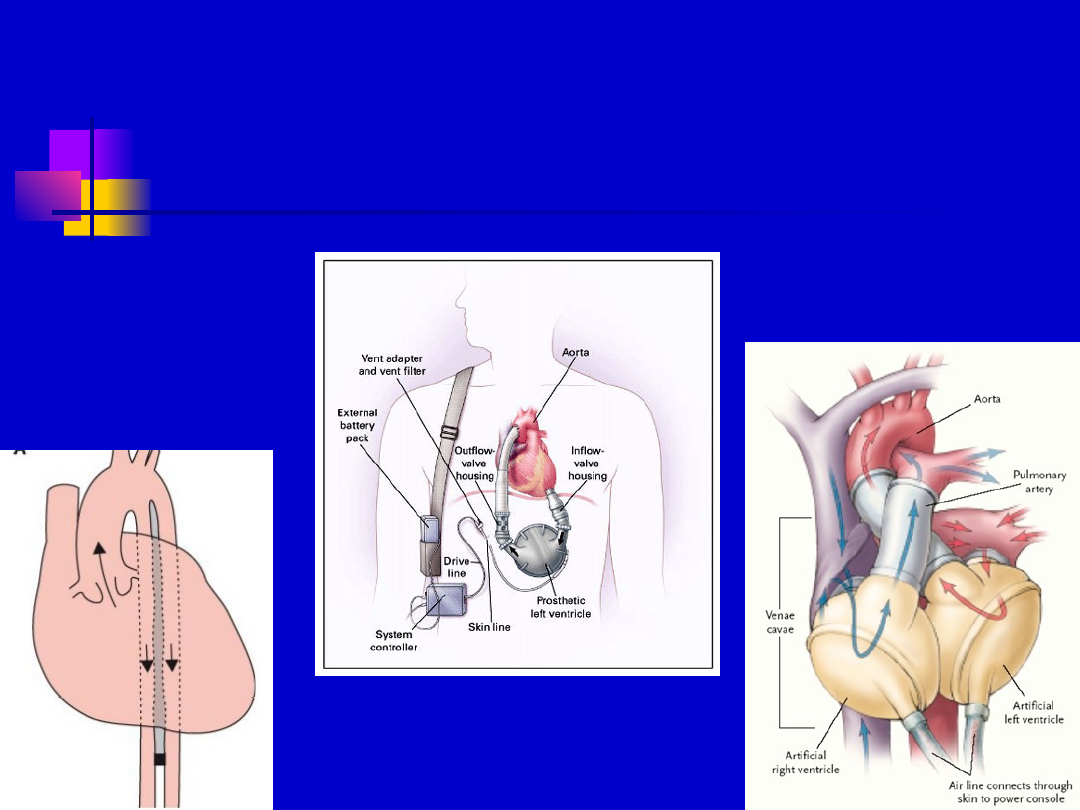
Leczenie wspomagające
Kontrapulsacja
wewnątrzaortaln
a
„Wspomagacze”
LK
Sztuczne serce
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
Wyszukiwarka
Podobne podstrony:
06 przewlekla niewydolność serca seminarium dr Szymanowska SEM 6 2
09 choroba wiencowa dr Szymanowska SEM 9 2
mtr kolokwium1 dr konopka, Sem 1, Materiały, Kolokwia
Kwaśniewski J , 2006 07 26 dr kwasniewski pl, Jak długo O zaleceniach dietetycznych
Pytania z Pediatrii do Dr Szymanowicz, pediatria
10 zawal miesnia sercowego dr Dankowski SEM 10 1
mtr kolokwium1 dr konopka, Sem 1, Materiały, Kolokwia
Kwaśniewski J , 2006 07 26 dr kwasniewski pl, Jak długo O zaleceniach dietetycznych
02 Zaburzenia rytmu serca na skutek wzmożonej bodźcotwórczości ośrodków dr Michalski SEM 2 1
Dr Szymański Wielkimi miłośnikami piwa byli niemal wszyscy Piastowie, chociaż wtedy piwo złociste ni
ODL I sem termin2 14 02 07
Pytania Czerska, UG Finanse i Rachunkowość LIC, FIR I Sem 2011, Podstawy Zarządzania I sem (W. dr Wo
Pytania od dziennych, studia-biologia, Licencjat, sem 5-6, embriologia-biologia rozwoju z dr Nesteru
ODL I sem termin1 07 01 30
MIS-KLI 23 26.02.07, SEMESTRY, Sem 8, Podstawy Zarzadzania
rach w2 3 4, UG Finanse i Rachunkowość LIC, FIR I Sem 2011, Podstawy Zarządzania I sem (W. dr Wojcie
Projektowanie baz danych Wykłady Sem 5, pbd 2006.01.07 wykład03, Podstawy projektowania
Blazek wyklady z ub roku (2006-07), J.Kuhl- mechanizmy kontroli działania, Dr Magdalena Błażek
więcej podobnych podstron