
Rytmy do defibrylacji
doprowadzające do NZK

RYTMY DO DEFIBRYLACJI:
VF- MIGOTANIE KOMÓR
VT- CZĘSTOSKURCZ KOMOROWY BEZ
TĘTNA
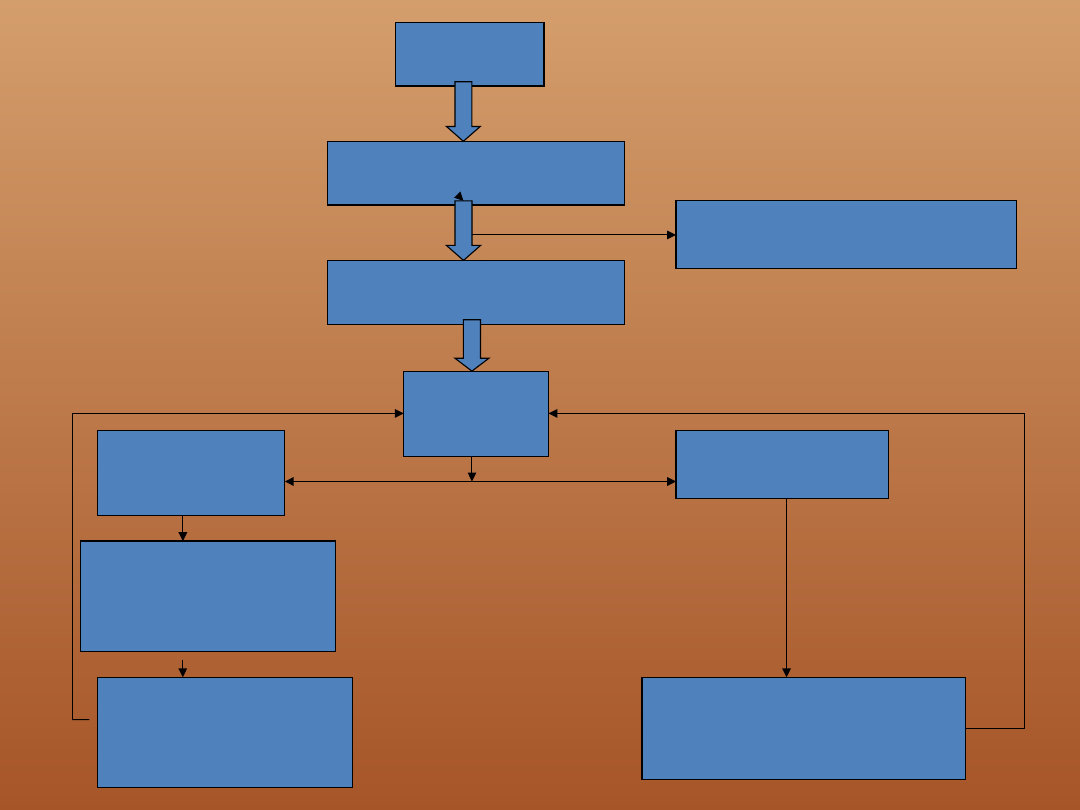
Nie
reaguje
?
Udrożnij drogi oddechowe
Poszukuj oznak życia
RKO 30:2
Do momentu podłączenia AED
Oceń rytm!
Wezwij zespół resuscytacyjny
1 defibrylacja
150-360 dwufazowa
lub 360 jednofazowa
Natychmiast podejmij
RKO 30:2
przez 2 min
Defibrylacja
wskazana
Defibrylacja
nie wskazana
Natychmiast podejmij
RKO 30:2 przez 2 min.

VF/VT
Po 2 min.
OCEŃ RYTM
RKO
nadal VF/VT
2 DEFIBRYLACJA
RKO 30:2
przez 2
min
OCEŃ RYTM
nadal VF/VT
ADRENALINA
i
3 DEFIBRYLACJA
RKO 30:2 przez 2 min
nadal VF/VT
AMIODARON
dożylnie w bolusie

VF/VT
LEKI:
• ADRENALINA 1mg co 3-5 min
.
(jedna dawka co każde dwie pętle
algorytmu)

ADRENALINA (epinefryna)
• Sympatykomimetyk,
lek pierwszego
rzutu w zatrzymaniu krążenia.
• Działanie: alfa-adrenergiczne,
naczynioskurczowy wpływ na krążenie
systemowe, co zwiększa ciśnienie perfuzji
wieńcowej i mózgowej.
• Beta-adrenergiczne działanie może
zwiększać przepływ wieńcowy i mózgowy

ADRENALINA:
-poprawia kurczliwość mięśnia
sercowego.
-pobudza spontaniczne skurcze
mięśnia sercowego (w asystori).
-zwiększa amplitudę migotania komór,
ułatwiając defibrylację.

ADRENALINA- WSKAZANIA:
1.pierwszy lek podawany w
zatrzymaniu krążenia niezależnie od
mechanizmu
, jest włączona w algorytm
ALS, użycie co 3-5 min. RKO.
2.preferowana w leczeniu anafilaksji.
3.lek drugiego rzutu w leczeniu wstrząsu
kardiogennego.

ADRENALINA-DAWKOWANIE
Podczas zatrzymania krążenia:
• Dostęp donaczyniowy
:
1 mg
• Dostęp dotchawiczy:
2-3 mg,
rozcieńczone do 10 ml wodą do
iniekcji, przez rurkę dotchawiczą.

ADRENALINA
• Nie ma dowodów naukowych
uzasadniających stosowanie dużych dawek
adrenaliny w przebiegu opornego na
leczenie zatrzymania krążenia.
• Po przywróceniu spontanicznego krążenia
duże dawki adrenaliny > 1 mg mogą
wywołać tachykardię, niedokrwienie
mięśnia sercowego, VT, VF.

AMIODARON
- lek antyarytmiczny, dochodzi do
zwolnienia przewodnictwa
przedsionkowo-komorowego
- łagodne działanie inotropowo
ujemne
- powoduje rozszerzenie naczyń
obwodowych

AMIODARON-WSKAZANIA:
1.oporne na leczenie VF/VT
2.hemodynamicznie stabilny VT i inne
oporne tachyarytmie.

AMIODARON-DAWKOWANIE:
• Jeśli VF/VT utrzymuje się po 3 defibrylacjach,
należy rozważyć dawkę wstępną amiodaronu
300 mg dożylnie, rozcieńczonego 5 %
glukozą do objętości 20 ml.
• W nawracającym lub opornym VF/VT można
podać następną dawkę 150 mg, a
następnie włączyć wlew 900 mg w ciągu 24 h.
• Jeżeli amiodaron jest niedostępny,
alternatywnie podaje się LIDOKAINĘ
1mg/kg ale nie zlecaj lidokainy gdy już
podano amiodaron!!!

AMIODARON
AMIODARON NIE PODAJE
SIĘ DO TCHAWICY !!!
Podajemy dożylnie i
doszpikowo.

KLINICZNE ASPEKTY:
• Najpoważniejsze ostre objawy uboczne
podaży amiodaronu:
HIPOTENSJA
BRADYKARDIA
ZAPOBIEGANIE:
- zmniejszyć szybkość wlewu
- podawać płyny lub leki o działaniu
inotropowym.

LIDOKAINA
• Lek antyarytmiczny
WSKAZANIA:
-
oporne na leczenie VF/VT (gdy amiodaron
jest niedostępny)
DAWKOWANIE:
• Wstępna dawka 100 mg (1-1,5 mg/kg),
w razie
potrzeby można
dodatkowo podać bolus 50 mg
• Całkowita dawka nie powinna przekroczyć
300 mg w czasie 1 godziny leczenia.
podajemy dożylnie, dotchawiczo,
doszpikowo

SIARCZAN MAGNEZU:
WSKAZANIA:
1.oporne na defibrylację VF przy podejrzeniu
hipomagnezemii ( pacjent, który
przyjmował diuretyki powodujące utratę
potasu)
2.tachyarytmie komorowe przy podejrzeniu
hipomagnezemii.
3.Torsades de pointes
4.zatrucie digoksyną

SIARCZAN MAGNEZU:
DAWKOWANIE:
- Opornym na defibrylację VF początkowo
2 g dożylnie ( 4ml 50 % siarczanu
magnezu= 8 mmol) do naczynia
obwodowego, w czasie 1-2 minut.
Można ją powtórzyć po 10-15 min.
Dożylnie, doszpikowo.

WAZOPRESYNA:
• Naturalny hormon antydiuretyczny.
• Poprawia dostawę tlenu do mózgu.
WSKAZANIA:
1.leczenie opornego na defibrylację
migotania komór
2.może być skuteczna w asystolii i PEA
(aktualnie brak danych potwierdzających)
DAWKOWANIE:
• 40 j jednorazowo iv lub 80 j et.

Defibrylacja
• DEFIBRYLACJĄ nazywamy przepuszczenie
prądu elektrycznego (stałego) przez klatkę
piersiową w celu przerwania migotania komór.
Jest metodą skuteczną i bezpieczną
•
• Do defibrylacji używa się impulsu prądu stałego o
napięciu ok. 3000-5000 volt i natężeniu zależnym
od odporności skóry.
• Czas przepływu prądu wynosi ok. 0,2-0,3
milisekundy.
• Prąd pobierany jest z kondensatora (prą stały), a
następnie za pomocą przyłożonych do skóry
elektrod przechodzi do serca.

Defibrylacja
• Wyładowanie defibrylatora mierzy się w dżulach
(J), czyli jednostkach energii - 1 J = 1 Ws
(watosekunda).
• energia (J) = moc (W) x czas przepływu prądu
(s),
• moc(W) = napięcie (V) x natężenie (A) x czas
przepływu prądu (s),
• natężenie (A) = napięcie (V)/opór (Ω).

Defibrylacja
• Defibrylację wykonuje się w zależności od rytmu serca.
Defibrylację rozpoczyna się od impulsu 120–150
defibrylatorem dwufazowym lub 200 J jednofazowym. Po
defibrylacji nie ocenia się rytmu. Wykonuje się jeden cykl
RKO i dopiero wtedy ocenia się rytm.
• Rytmy wymagające defibrylacji:
• migotanie komór
• częstoskurcz komorowy
• Rytmy nie wymagające defibrylacji (w których defibrylacja
jest przeciwskazana):
•
• aktywność elektryczna bez tętna (PEA)

Wielkość stosowanej energii:
• Dorośli – 200-360 J (30-40A).
• Dzieci – 2 J/kg m.c. w razie braku
skuteczności dawkę energii można
podwoić do 4 J/kg m.c.

Rozmiary elektrod:
• Dzieci małe do 1 r.ż. – elektrody o
średnicy 4,5 cm.
• Dzieci powyżej 1 r.ż. (>10 kg m.c.) – pod
warunkiem, że elektrody nie stykają się -
średnica taka jak u dorosłych 8,5-12 cm.
• Dorośli – elektrody o średnicy 8,5 – 12 cm.

Środki farmakologiczne zwiększające
skuteczność defibrylacji:
• U pacjentów z migotaniem komór wskazane
może być podanie:
– epinefryny (adrenaliny),
– lidokainy,
– bretylium,
– prokainamidu,
– siarczanu magnezu.
Document Outline
- Slide 1
- RYTMY DO DEFIBRYLACJI:
- Slide 3
- VF/VT
- VF/VT
- ADRENALINA (epinefryna)
- ADRENALINA:
- ADRENALINA- WSKAZANIA:
- ADRENALINA-DAWKOWANIE
- ADRENALINA
- AMIODARON
- AMIODARON-WSKAZANIA:
- AMIODARON-DAWKOWANIE:
- AMIODARON
- KLINICZNE ASPEKTY:
- LIDOKAINA
- SIARCZAN MAGNEZU:
- SIARCZAN MAGNEZU:
- WAZOPRESYNA:
- Defibrylacja
- Defibrylacja
- Defibrylacja
- Wielkość stosowanej energii:
- Rozmiary elektrod:
- Środki farmakologiczne zwiększające skuteczność defibrylacji:
Wyszukiwarka
Podobne podstrony:
Rytmy do defibrylacji, Ratownictwo Medyczne
RYTMY DO DEFIBRYLACJI 2
Rodzaje rytmów prowadzących do NZK
Rodzaje rytmów prowadzących do NZK
Rytmy do Casio
RYTMY NIE DO DEFIBRYLACJI
Joga doprowadziła mnie do przedsionka piekła (świadectwo), ►CZYTELNIA
Metoda doprowadzania układu równań do postaci bazowej
Czy zbytnia?scynacja kobietą może doprowadzić do osobistej tragedii mężczyzny
Wartosci natezenia promieniowania slonecznego w Wm2 doprowadzanego do pomieszczenia marzec wrzesie
Do jakich obiektow nalezy doprowadzic droge pozarowa
Ewolucja doprowadzi do wymarcia ludzkości
fizjologia 3, Oddychanie jest to podstawowa czynność układu oddechowego, która ma za zadanie doprowa
Przewód doprowadzający dym wędzarniczy do komory 4
WYKŁAD IV władza, Władza - zdolność wpływania na zachowanie innych ludzi - możliwość doprowadzenia d
Rewolucja przemysłowa w XIX wieku doprowadziła do gwałtownych przemian w gospodarce i społeczeństwie
Jak doprowadzić ją do wrzenia
Nowa ustawa w Kongresie doprowadzi do zniesienia wiz dla Polaków
więcej podobnych podstron