
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Kinga Augustowska-Kruszyńska
Wykonywanie badań przy użyciu rezonansu
magnetycznego 322[19].Z3.06
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
dr n med. Marzena Janczarek
dr n med. Maciej Szajner
Opracowanie redakcyjne:
mgr Kinga Augustowska-Kruszyńska
Konsultacja:
mgr Ewa Łoś
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 322[19].Z3.06
„Wykonywanie badań przy użyciu rezonansu magnetycznego”, zawartego w modułowym
programie nauczania dla zawodu technik elektroradiolog.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1. Wprowadzenie
3
2. Wymagania wstępne
4
3. Cele kształcenia
5
4. Materiał nauczania
7
4.1. Organizacja pracowni rezonansu magnetycznego. Przygotowanie
pacjenta do badania
7
4.1.1. Materiał nauczania
7
4.1.2. Pytania sprawdzające
9
4.1.3. Ćwiczenia
9
4.1.4. Sprawdzian postępów
10
4.2. Badania MR
11
4.2.1. Materiał nauczania
11
4.2.2. Pytania sprawdzające
13
4.2.3. Ćwiczenia
13
4.2.4. Sprawdzian postępów
16
5. Sprawdzian osiągnięć
17
6. Literatura
21

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik będzie Ci pomocny w przyswajaniu wiedzy o wykonywaniu i asystowaniu
podczas badania w pracowniach rezonansu magnetycznego.
W poradniku zamieszczono:
– wymagania wstępne – wykaz umiejętności, jakie powinieneś, posiadać aby bez problemów
korzystać z poradnika,
– cele kształcenia – wykaz umiejętności, jakie opanujesz w trakcie procesu kształcenia,
– materiał nauczania – wiadomości teoretyczne niezbędne do opanowania treści jednostki
modułowej,
– zestaw pytań, abyś mógł sprawdzić, czy już opanowałeś określone treści,
– ćwiczenia, które pomogą Ci zweryfikować wiadomości teoretyczne oraz ukształtować
umiejętności praktyczne,
– sprawdzian postępów,
– sprawdzian osiągnięć, przykładowy zestaw zadań. Zaliczenie testu potwierdzi opanowanie
materiału nauczania jednostki modułowej,
– literaturę uzupełniającą.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
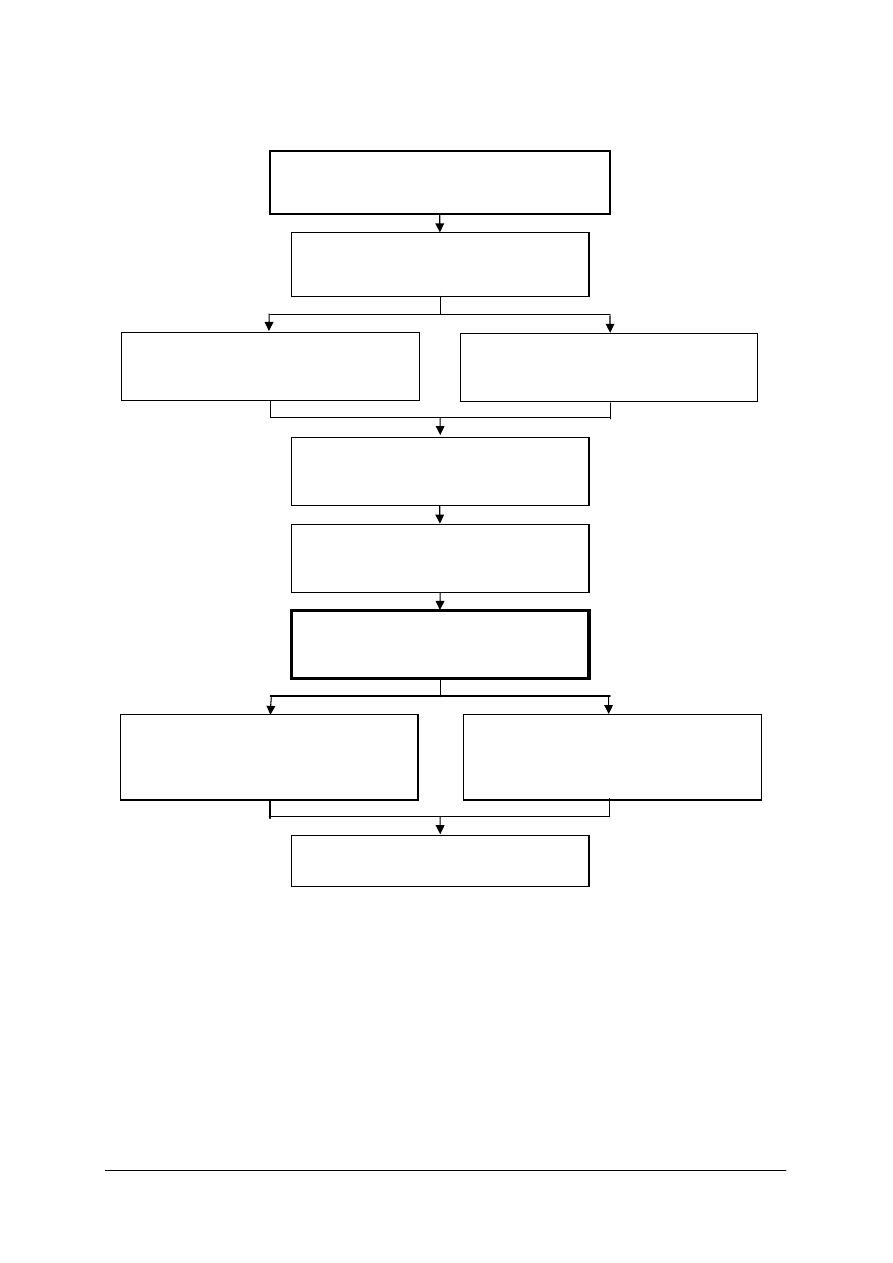
Schemat układu jednostek modułowych
322[19].Z3.03
Wykonywanie mammografii
322[19].Z3.01
Wykonywanie rentgenografii
i asystowanie podczas rentgenoskopii
322[19].Z3.02
Wykonywanie radiodiagnostyki
stomatologicznej
322[19].Z3.04
Asystowanie podczas wykonywania
bada
ń ultrasonograficznych
322[19].Z3.05
Wykonywanie bada
ń
przy u
życiu tomografu komputerowego
322[19].Z3.06
Wykonywanie bada
ń przy użyciu
rezonansu magnetycznego
322[19].Z3.07
Wykonywanie bada
ń i zabiegów
z zakresu radiologii interwencyjnej
oraz hemodynamiki
322[19].Z3
Diagnostyka obrazowa
322[19].Z3.08
Wykonywanie densytometrii
322[19].Z3.09
Wykonywanie bada
ń izotopowych

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
−
korzystać z różnych źródeł informacji,
−
wspópracować w zespole,
−
wykonywać czynności zgodnie ze wskazówkami,
−
komunikować się ze współpracownikami i pacjentem,
−
obsługiwać komputer,
−
charakteryzować budowę i czynność organizmu człowieka,
−
charakteryzować podstawowe stany z zakresu patologii narządowych i patofizjologii,
−
wyjaśniać zasady działania pola magnetycznego,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej, powinieneś umieć:
−
określić zasady bezpiecznej pracy w pracowni rezonansu magnetycznego,
−
scharakteryzować wyposażenie pracowni rezonansu magnetycznego,
−
określić wskazania i przeciwwskazania do badania przy użyciu rezonansu magnetycznego,
−
nawiązać i utrzymać kontakt z pacjentem oraz współpracownikami,
−
zarejestrować pacjenta,
−
udzielić informacji dotyczących przygotowania pacjenta do badania oraz miejsca i terminu
badania,
−
zorganizować stanowisko pracy do wykonania badania przy użyciu rezonansu
magnetycznego, zgodnie z wymaganiami ergonomii,
−
przygotować psychicznie i fizycznie pacjenta do badania,
−
przygotować aparaturę do wykonywania badań z zastosowaniem jądrowego rezonansu
magnetycznego,
−
ocenić sprawność techniczną aparatury do wykonywania rezonansu magnetycznego,
−
dobrać projekcje i sposób ułożenia pacjenta do badania, zgodnie ze zleceniem lekarskim
i diagnozą wstępną,
−
wykonać badanie i utrwalić jego obraz,
−
określić wartość techniczną i diagnostyczną obrazu rezonansu magnetycznego,
−
zinterpretować wynik badania,
−
rozpoznać struktury uwidocznione na obrazie MR i zlokalizować zmiany patologiczne,
−
udokumentować wyniki przeprowadzonych badań,
−
określić zastosowanie rezonansu magnetycznego w diagnostyce chorób,
−
posłużyć się specjalistycznymi programami komputerowymi,
−
zastosować zasady bezpieczeństwa i higieny pracy, ochrony przeciwpożarowej, ochrony od
porażenia prądem elektrycznym.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Organizacja
pracowni
rezonansu
magnetycznego.
Przygotowanie pacjenta do badania
4.1.1. Materiał nauczania
Organizacja i wyposażenie pracowni MR
Podstawowym elementem składowym MR jest magnes. W użyciu są 3 typy magnesów:
stałe, oporowe i nadprzewodzące. Pola magnetyczne o indukcji od 0,5 do 2,0 Tesli uzyskuje
się w oparciu o magnesy nadprzewodzące. Źródłem pola magnetycznego jest tutaj prąd
przepływający w uzwojeniu magnesu wykonanym z materiału nadprzewodzącego. Warunki
nadprzewodnictwa uzyskuje się dzięki umieszczeniu cewki w ciekłym helu (-269 *C). Magnes
ma zwykle postać tunelu, w którym umieszczamy pacjenta.
Drugim istotnym elementem składowym MR jest system nadawczo-odbiorczy RF. Dla
pacjenta najbardziej widoczne są cewki, każda dostosowana do badania konkretnej części
ciała. Cewki mogą być tylko nadawcze ,tylko odbiorcze lub spełniać obie funkcje. W pracowni
MR oprócz magnesu znajduje się połączony z nim stół, na którym montujemy cewkę i
kładziemy pacjenta. Powinniśmy tak planować badania, aby jak najrzadziej zmieniać cewki,
ponieważ są one ciężkie. Pacjent wjeżdża ze stołem do środka magnesu w taki sposób aby
badana okolica znalazła się w punkcie centralnym.
W pracowni MR stale panuje silne pole magnetyczne, dlatego całe wyposażenie
dodatkowe, np. aparat do znieczulenia, wózek leżący i siedzący, stopień, po którym pacjent
wchodzi na stół i inne muszą być wykonane z materiałów nieferromagnetycznych. Pracownia
MR jest otoczona siatką Faradaya, która izoluje od fal magnetycznych docierających
z zewnątrz, co zapobiega powstawaniu zakłóceń pola w trakcie badań.
W sterowni znajduje się komputer do którego wprowadzamy informacje o pacjencie
i skanie:
−
nazwisko i imię,
−
numer identyfikacyjny,
−
data urodzenia,
−
płeć,
−
waga,
−
orientacja (położenie pacjenta na stole),
−
badana część ciała,
−
rodzaj cewki,
−
inicjały lekarza i technika,
Następnie wybieramy odpowiedni protokół badania, który składa się z:
−
kalibracji,
−
lokalajzera,
−
CF Tune/Shim,
−
pilotów,
−
właściwych sekwencji w zależności od potrzeb.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
Najważniejszą informacją o pacjencie, bez której aparat nie rozpocznie badania, jest jego
ciężar ciała. Na jej, podstawie aparat ustala wartość współczynnika SAR. Określa on jak dużo
energii wypromieniowanej przez dany aparat absorbowane jest przez organizm pacjenta.
W zależności od wielkości SAR rozróżniamy 3 tryby pracy:
a) normalny – SAR mniejszy niż 1.2 W/kg,
b) z kontrolowanym pierwszym poziomem SAR – 1.2 do 3.2 W/kg,
c) z kontrolowanym drugim poziomem SAR – powyżej 3.2 W/kg (tylko do celów
badawczych).
W wyposażeniu komputera jest stacja dysków przy pomocy której możemy archiwizować
badania na dyskach magnetooptycznych, a w miarę potrzeb odtwarzać je ponownie, aby
porównać z kolejnym badaniem tego samego pacjenta.
Pracownia powinna być wyposażona w ciemnię automatyczną potrzebną do wykonywania
dokumentacji
zdjęciowej
z
badań
oraz
komputer
do
archiwizacji
danych
w szpitalnym systemie komputerowym.
Przepisy BHP
Podstawową zasadą bezpiecznej pracy w MR jest absolutny zakaz wchodzenia do
pracowni z metalowymi przedmiotami. Małe przedmioty, np. nożyczki, klucze są wciągane
przez magnes z taką siłą że mogą stanowić zagrożenie dla osób przebywających w pracowni.
Większe przedmioty, np. wózek, butla tlenowa mogą też zniszczyć aparat, są również
niemożliwe do usunięcia bez uprzedniej dezaktywacji pola, co jest równoznaczne
z wypuszczeniem helu otaczającego magnes.
W kontakcie z pacjentem należy zachować podstawowe zasady aseptyki i antyseptyki,
zwłaszcza podczas dożylnego podawania środka kontrastowego.
Badanie pacjenta nieprzytomnego lub z porażeniem kończyn jest dodatkowym
obciążeniem dla technika, ponieważ pacjent wymaga przeniesienia na wózek kompatybilny
z MR, a następnie na stół do badań, a po zakończeniu badania z powrotem. Pomocne nam
w tym są rolki do przenoszenia pacjenta.
Podczas rejestracji pacjenta należy poinformować o tym, że powinien być na czczo
na 2 godziny przed badaniem oraz że bezwzględnym przeciwwskazaniem do badania jest
posiadanie rozrusznika serca.
Pacjent przychodzący na badanie musi trafić najpierw do pokoju przygotowawczego.
Należy poinformować go o konieczności pozbycia się luźnych metalowych przedmiotów
(kluczy, zapalniczki, spinek do włosów itp.), telefonu, zegarka, protezy zębowej, aparatu
słuchowego, kart magnetycznych. Technik musi dopilnować, aby pacjent na pewno to zrobił.
Następnie należy przeprowadzić według formularza wywiad z pacjentem dotyczący przede
wszystkim obecności metalowych przedmiotów w obrębie ciała oraz chorób pacjenta
i ewentualnego uczulenia na środek kontrastowy.
Jeżeli planuje się użycie środka kontrastowego w czasie badania, należy założyć
pacjentowi wkłucie dożylne.
Pacjenta nie chodzącego należy umieścić na wózku siedzącym lub leżącym kompatybilnym
z MR.
Po umieszczeniu pacjenta na stole aparatu należy poinformować go o przewidywanym
czasie trwania badania, sposobie zachowania, występujących głośnych i różnorodnych hałasach
oraz zabezpieczyć przed hałasem za pomocą słuchawek lub stoperów. Należy wręczyć
pacjentowi alarm ręczny i upewnić się, że potrafi z niego skorzystać. Naciskając przycisk
alarmu pacjent sygnalizuje nam chęć przerwania badania. Należy zapytać pacjenta
o przyczynę, jeżeli uda nam się ją zlikwidować, kontynuujemy badanie. Należy poinformować
pacjenta, że badanie jest bezpieczne i bezbolesne.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Jakie rodzaje magnesów są używane w rezonansie magnetycznym?
2. W jakich jednostkach podaje się wielkość indukcji pola magnetycznego?
3. Jakie rodzaje cewek są używane w pracowniach MR?
4. Jakie informacje o pacjencie należy wprowadzić do komputera przed badaniem MR?
5. Co to jest współczynnik SAR?
6. Jakich przedmiotów pacjent musi pozbyć się przed badaniem?
7. Na czym polega wywiad z pacjentem?
8. W jaki sposób podajemy pacjentowi środek kontrastowy?
9. Do czego służy alarm ręczny?
4.1.3. Ćwiczenia
Ćwiczenie
Opisz warunki pracy technika w pracowni MR.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) odszukać w materiałach dydaktycznych fragment poświęcony organizacji pracowni MR,
wyposażeniu, przepisom BHP, zasadom aseptyki i antyseptyki,
2) wymienić zagrożenia i utrudnienia w pracy wynikające z przebywania w obrębie silnego
pola magnetycznego,
3) wypisać na jakie inne czynniki szkodliwe narażony jest technik podczas kontaktu
z pacjentem,
4) porównać wyniki z pracami innych grup.
Wyposażenie stanowiska pracy:
−
papier formatu A4, długopis,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 2
Przygotuj pacjenta siedzącego na wózku inwalidzkim do badania MR.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z materiałem dydaktycznym dotyczącym przygotowania pacjenta do badań
w MR,
2) przeprowadzić wywiad z pacjentem według formularza,
3) wymienić kolejne czynności, które należy wykonać do momentu umieszczenia pacjenta w
izocentrum magnesu,
4) porównać wyniki z pracami innych grup .

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
Wyposażenie stanowiska pracy:
−
formularz wywiadu,
−
papier formatu A4, długopis,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) opisać magnes, który wytwarza pole 0.5 do 2 tesli?
2) wyjaśnić, dlaczego informacja o ciężarze ciała pacjenta jest niezbędna
do badania?
3) wymienić elementy wyposażenia pracowni?
4) określić, jakich przedmiotów nie wolno wnosić do pracowni mr?
5) wymienić przeciwwskazania do badań mr?
6) sprecyzować, dlaczego bezwzględnym przeciwwskazaniem do badań
mr jest posiadanie rozrusznika serca?
7) określić, w jaki sposób zabezpieczamy pacjenta przed hałasem?
8) wymienić, jakich informacji należy udzielić pacjentowi przed
badaniem?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
4.2. Badania MR
4.2.1. Materiał nauczania
Badania MR głowy
Wskazania do badania MR głowy:
−
guzy,
−
krwawienia,
−
zmiany w obrębie nerwów, gałek ocznych, przysadki,
−
patologie naczyń mózgowych,
−
stany zapalne i nowotwory stawów skroniowo-żuchwowych,
Badanie wykonujemy w cewce głowowej lub w cewce atlas jeżeli ma dotyczyć również
kręgosłupa szyjnego. Do oceny stawów skroniowo-żuchwowych służy odrębna cewka.
Sekwencje wykonywane w trakcie badania głowy:
a) T
2
– zależne FSE w płaszczyźnie poprzecznej – uwidacznia strukturę mózgowia, płyn,
obrzęk wokół guza, zmiany zawałowe z obrzękiem,
b) T
2
– zależne FLAIR w płaszczyźnie poprzecznej – sekwencja, w której usunięty jest sygnał
z płynu mózgowo-rdzeniowego, a w związku z tym bardzo dobrze widoczne są wszelkie
inne obszary płynowe,
c) T1 – zależne, wykonywane w trzech płaszczyznach, przed i po podaniu środka
cieniującego – dobrze uwidacznia zmiany nowotworowe (nerwiaki, oponiaki, guzy,
przerzuty), które wzmacniają się po podaniu środka cieniującego,
d) T2 – zależne STIR – sekwencja dobrze pokazująca płyny, obrzęki wokół tkanki
mózgowej i różnice w strukturze tkanki,
e) PD i T2 – zależne, w płaszczyźnie sagitalnej – sekwencja dająca możliwość rozpoznania
stwardnienia rozsianego,
f) T2 * (gradientowa) – do wykrycia krwawienia,
g) Cienkie warstwy T2 –zależne tworzące obrazy 2D (sekwencje objętościowe) –
podejrzenie nerwiaków, konfliktu nerwowo-naczyniowego, ocena przebiegu nerwów
np. przy stanach zapalnych (trójdzielny, okoruchowy, twarzowy, słuchowy),
h) Cienkie warstwy T1 - zależne, celowane na przysadkę mózgową, przed i 1, 2 i 3 minuty
po podaniu środka cieniującego – badanie dobrze uwidaczniające mikrogruczolaki
przysadki mózgowej,
i)
Angio MR (TOF) – sekwencja wykonywana w cięciach poprzecznych, gdzie tkanka
mózgowa zostaje wysaturowana, a obrazujemy jedynie przepływ krwi. Po obróbce
komputerowej uzyskujemy obraz naczyń krwionośnych mózgu (tętnic lub żył
w zależności od rodzaju badania),
j)
Celowane na nerwy wzrokowe – przy podejrzeniu zmian w obrębie nerwów wzrokowych,
wybieramy obraz referencyjny z wybranego cięcia poprzecznego, na którym nerwy te są
najlepiej widoczne i projektujemy na nim dwie grupy cienkich warstw przebiegających
równolegle do każdego z nerwów wzrokowych. Jeżeli nerwy te mają kręty przebieg
możemy wykorzystać funkcję MPR, dzięki której po obróbce komputerowej możemy
uzyskać przebieg całego nerwu na jednym obrazie.
Prawidłowy płyn mózgowo-rdzeniowy jest:
−
hipointensywny(ciemniejszy w stosunku do otaczających tkanek) w obrazach T
1
-
zależnych,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
−
hiperintensywny(jaśniejszy w stosunku do otaczających tkanek) w obrazach
T
2
-zależnych. Świeża krew ma taki sam(hiperintensywny) sygnał w obrazach
T
1
i T
2
-zależnych oraz FLAIR.
Badania MR kręgosłupa
Badanie wykonujemy używając cewki kręgosłupowej C-T-L. Kręgosłup szyjny możemy
badać również w cewce Atlas. Grubość warstw 4mm, GAP 1mm. Nie możemy zbadać całego
kręgosłupa jednocześnie. Badamy kręgosłup szyjny z górnym piersiowym lub lędźwiowy
z dolnym piersiowym. Samego piersiowego nie możemy badać, ponieważ musimy mieć
możliwość policzenia kręgów od góry albo od dołu, aby określić dokładnie na jakiej wysokości
występują zmiany chorobowe. Rutynową sekwencją jest FSE, w której oceniamy obrazy T
1
i
T
2
zależne w płaszczyźnie strzałkowej. Na podstawie otrzymanych obrazów możemy ocenić
strukturę
trzonów,
sygnał
z
rdzenia,
dyskopatie,
zmiany
zwyrodnieniowe.
Na strzałkowym obrazie referencyjnym projektujemy warstwy w płaszczyznach poprzecznej
i/lub czołowej w zależności od zaobserwowanych patologii.
Przy podejrzeniu zmian rozrostowych wykonujemy sekwencje T
1
zależne, przed i po
podaniu środka kontrastowego. Aby dokładniej ocenić zmiany rozrostowe, możemy wykonać
sekwencje FATSAT (z wycięciem sygnału z tłuszczu).
Przy badaniu skoliotycznych kręgosłupów wykorzystujemy funkcję MPR. Polega na tym,
że po wykonaniu badania cienkimi warstwami, możemy je w ten sposób opracować
komputerowo, aby uzyskać przebieg całego rdzenia na jednym obrazie.
Rezonans magnetyczny umożliwia nam wykonanie mielografii bez konieczności
podawania środka kontrastowego.
Badania MR stawu kolanowego
Rezonans magnetyczny jest najskuteczniejszą i co najważniejsze nieinwazyjną metodą
diagnostyczną do oceny struktur wewnątrzstawowych: więzadeł, łękotek i chrząstek.
Do badania stawu kolanowego używamy cewki kolanowej. Wykonujemy skany
o 3–4 mm grubości warstw, GAP 0,5 mm.
Pierwszą sekwencją jest T
1
– zależna spinechowa w płaszczyźnie strzałkowej. Uwidacznia
ona patologie w zakresie więzadeł i łękotek.
Na obrazie referencyjnym z tej sekwencji projektujemy warstwy do sekwencji
gradientowych T
2
*– zależnych, (z czasem repetycji T
1
)w płaszczyźnie poprzecznej i czołowej,
które uwidaczniają płyn i chrząstki.
Wykonujemy też sekwencje w płaszczyźnie strzałkowej z saturacją tłuszczu:
–
T
2
– uwidaczniającą płyn i obrzęk w kościach i tkankach miękkich, szczeliny i pęknięcia z
wnikaniem płynu,
–
PD – pokazująca chrząstki, szczeliny i pęknięcia w łękotkach
Sekwencja objętościowa pozwala dokładnie ocenić grubość chrząstki.
Przy uszkodzeniu więzadeł wykonujemy sekwencję T
1
sagitalną po zgięciu kolana.
Jeżeli jest podejrzenie zmiany nowotworowej, zapalnej lub pacjent jest po zabiegu
operacyjnym w obrębie badanego stawu, wykonujemy sekwencje T
1
w trzech projekcjach,
przed i po podaniu dożylnym środka cieniującego.
U pacjentów po przeszczepach mozaikowych w obrębie stawu kolanowego wykonujemy
artrografię MR. Pozwalania ona na ocenę wgajania przeszczepów. Badanie składa się z dwóch
części: pierwsza bez środka kontrastowego, druga po podaniu środka kontrastowego przez
lekarza ortopedę bezpośrednio do stawu kolanowego.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
Dokumentacja badań
Dokumentację badań w MR sporządzamy na kilka różnych sposobów:
1. Każdego pacjenta wpisujemy do książki badań podając:
−
numer archiwalny,
−
datę badania,
−
imię i nazwisko,
−
adres,
−
płatnika,
−
jednostkę kierującą,
−
lekarza kierującego,
−
rozpoznanie,
−
rodzaj wykonanego badania,
−
ilość podanego środka kontrastowego,
−
ilość zużytych filmów,
−
inicjały zespołu badającego ( lekarza, technika i pielęgniarki).
2. Takie same dane umieszczamy w szpitalnym systemie komputerowym
3. Zakładamy teczkę archiwalną do przechowywania dokumentacji zdjęciowej z badań oraz
skierowań, wywiadów i wyników.
Na teczce musimy umieścić:
−
numer archiwalny,
−
imię nazwisko i rok urodzenia pacjenta,
−
jednostkę kierującą,
−
lekarza kierującego,
−
płatnika,
−
datę i rodzaj poszczególnych badań,
−
ilość radiogramów wykonanych do każdego badania,
−
inicjały zespołu badającego.
4. Wykonując badanie technik musi zwrócić uwagę na to, aby otrzymane obrazy miały dobrą
wartość diagnostyczną.
Należy zadbać o to, aby:
−
zdjęcia nie były poruszone (poinformować pacjenta, aby się nie poruszał, unieruchomić
w miarę możliwości badaną część ciała, poinformować pacjenta kiedy w trakcie badania
ma wstrzymać oddech; małe dzieci pacjenci niespokojni lub bez kontaktu powinni być
znieczuleni przez anestezjologa),
−
wyeliminować w miarę możliwości artefakty przepływowe z tętnic, wybierając
odpowiedni kierunek fazy badania i ustawiając presat we właściwym miejscu,
−
ułożyć pacjenta w ten sposób, aby badana okolica znalazła się w izocentrum magnesu,
−
ustawić odpowiednią grubość warstw w zależności od rozpoznania, np. przy dużym guzie
uda warstwy 6–7 mm, GAP 1–2 mm; przy ocenie nerwów słuchowych sekwencja
objętościowa o grubości warstw 0.7 mm, GAP 0 mm; zmniejszyć grubość warstw przy
badaniu małych dzieci,
−
objąć warstwami całą badaną powierzchnię,
−
podać odpowiednią ilość środka kontrastowego w zależności od rodzaju badania i wieku
pacjenta (0,1 ml/kg u dorosłych pacjentów, 0,2 ml/kg przy podejrzeniu SM i u dzieci).
Sekwencje wykonane po podaniu środka kontrastowego muszą być podpisane.
Po wykonaniu badania wszystkie uzyskane obrazy są zapisane w pamięci komputera.
Nie możemy ich tam przechowywać zbyt długo ze względu na małą pojemność pamięci.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
Przegrywamy więc całą dokumentację na dyski magnetooptyczne, które są przechowywane
i wykorzystywane do porównywania kolejnych badań danego pacjenta.
5. Lekarz wykonuje dokumentację zdjęciową z badań. Ma do dyspozycji komputer, który
pozwala:
−
przeglądać komputerowy zapis badania,
−
wybierać poszczególne obrazy,
−
powiększać obrazy,
−
poprawiać kontrastowość i jaskrawość obrazów,
−
wykonywać pomiary zmian patologicznych,
−
przesyłać obrazy do pamięci ciemni, decydując o ilości i wielkości obrazów na
poszczególnych kliszach.
Takie same zdjęcia przed i po podaniu środka kontrastowego muszą być umieszczone
obok siebie dla porównania.
6. Dokumentację z badań możemy kopiować na płyty CD, które są tańsze i łatwiejsze do
przechowywania od zdjęć, ale wymagają specjalnego sprzętu do odtwarzania.
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. W jakich płaszczyznach można wykonywać badanie MR głowy?
2. Przy jakich rozpoznaniach wykonujemy dodatkowe sekwencje i jakie?
3. Jak wygląda płyn mózgowo-rdzeniowy w poszczególnych typach sekwencji?
4. Do czego wykorzystujemy funkcję MPR przy badaniu głowy?
5. Jakich cewek używamy do badania poszczególnych części kręgosłupa?
6. Co możemy ocenić na podstawie sekwencji FSE T
2
i T
1
-zależnych?
7. Jakie sekwencje wykonujemy przy podejrzeniu zmian rozrostowych?
8. Przy jakich patologiach wykorzystujemy funkcję MPR?
9. Jakie struktury wewnątrzstawowe można uwidocznić w badaniu MR?
10. Jakie patologie stawu kolanowego są diagnozowane w MR?
11. W jakich przypadkach, przy badaniu stawu kolanowego podajemy dożylnie środek
kontrastowy?
12. Jakie sekwencje najlepiej uwidaczniają płyn w obrębie stawu kolanowego?
13. Jaki rodzaj dokumentacji wykonuje lekarz, a jaki technik?
14. W jaki sposób zabezpieczyć pacjenta przed poruszaniem w trakcie badania?
15. Jak można wyeliminować artefakty przepływowe?
16. Od czego zależy grubość warstw i GAP w poszczególnych badaniach?
4.2.3. Ćwiczenia
Ćwiczenie 1
Zaplanuj przebieg badania u pacjenta z uszkodzeniem nerwu wzrokowego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z materiałem dydaktycznym dotyczącym badań MR głowy,
2) określić w jakiej cewce należy przeprowadzić badanie,
3) wypisać sekwencje, które należy wykonać podczas badania,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
4) określić czy potrzebny jest środek cieniujący, jeżeli tak to jaki, jaka ilość i w którym
momencie badania ma być podany,
5) porównać wyniki z pracami innych grup.
Wyposażenie stanowiska pracy:
−
kartka papieru,
−
długopis,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 2
Zaplanuj przebieg badania u leżącego pacjenta z podejrzeniem guza kanału kręgowego na
wysokości Th5.
Sposób wykonania badania
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z materiałem dydaktycznym dotyczącym badań MR kręgosłupa,
2) określić w jakiej cewce należy przeprowadzić badanie,
3) opisać sposób umieszczenia pacjenta na stole do badania,
4) wybrać sekwencje potrzebne do wykonania badania, uzasadnić wybór,
5) uzasadnić decyzję o ewentualnym podaniu środka kontrastowego,
6) porównać wyniki z pracami innych grup.
Wyposażenie stanowiska pracy:
−
kartka papieru,
−
długopis,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 3
Zaplanuj przebieg badania u pacjenta po urazie stawu kolanowego z zerwanym więzadłem
krzyżowym przednim.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z materiałem dydaktycznym dotyczącym badań MR stawu kolanowego,
2) wybrać cewkę odpowiednią do badania,
3) opisać sposób ułożenia pacjenta do badania,
4) wybrać sekwencje potrzebne do wykonania badania, uzasadnić wybór,
5) uzasadnić decyzję o ewentualnym podaniu środka kontrastowego,
6) porównać wyniki z pracami innych grup.
Wyposażenie stanowiska pracy:
−
kartka papieru,
−
długopis,
−
literatura zgodna z punktem 6 poradnika dla ucznia.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
Ćwiczenie 4
Określ sposoby dokumentowania badań MR.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się z materiałem dydaktycznym dotyczącym dokumentowania badań w pracowni
MR,
2) wymienić sposoby dokumentowania badań,
3) określić na jakie elementy powinien zwrócić uwagę technik, aby otrzymać diagnostyczne
obrazy z badania,
4) porównać wyniki z pracami innych grup.
Wyposażenie stanowiska pracy:
−
kartka papieru,
−
długopis,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) wymienić 3 jednostki chorobowe w zakresie głowy, w których MR
jest skuteczną metodą diagnostyczną?
2) wymienić 3 podstawowe sekwencje wykonywane w badaniu głowy?
3) wyjaśnić dlaczego kręgosłup piersiowy musimy badać łącznie
z szyjnym lub lędźwiowym?
4) określić w jakich przypadkach wykonujemy badanie kręgosłupa
z użyciem środka kontrastowego?
5) określić
w
jakich
przypadkach
wykonujemy
sekwencje
z FATSAT-em?
6) wyjaśnić na czym polega funkcja MPR?
7) wymienić podstawowe sekwencje wykonywane przy badaniu stawu
kolanowego?
8) wyjaśnić, w jakim celu wykonujemy badanie w zgięciu kolana?
9) opisać badanie, w którym podajemy środek kontrastowy do badanego
stawu?
10) omówić w jaki sposób wykorzystujemy zapis badań na dyskach
magnetooptycznych?
11) wymienić jakie możliwości poprawy jakości obrazu ma lekarz
w trakcie opracowywania badania?
12) Wyjaśnić, jakie zalety i wady ma dokumentowanie badań MR na
zdjęciach i płytach CD?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1. Przeczytaj uważnie instrukcję.
2. Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3. Zapoznaj się z zestawem zadań testowych.
4. Test zawiera 20 zadań. Do każdego zadania dołączone są 4 możliwości odpowiedzi. Tylko
jedna jest prawidłowa.
5. Udzielaj odpowiedzi na załączonej karcie odpowiedzi, stawiając w odpowiedniej rubryce
znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem, a następnie
ponownie zakreślić odpowiedź prawidłową.
6. Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7. Jeśli udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż rozwiązanie
zadania na później i wróć do niego, gdy zostanie Ci wolny czas.
8. Na rozwiązanie testu masz 30 minut.
Powodzenia!
ZESTAW ZADAŃ TESTOWYCH
1. Praktyczne zastosowanie zjawiska jądrowego rezonansu magnetycznego w medycynie
datuje się od
a) lat 40-tych XX wieku.
b) lat 50-tych XX wieku.
c) lat 70-tych XX wieku.
d) lat 80-tych XX wieku.
2. Najsilniejszym momentem magnetycznym charakteryzuje się jądro
a) wodoru.
b) helu.
c) chloru.
d) ksenonu.
3. Pola od 0.5 do 2.0 Tesli uzyskuje się w oparciu o magnes
a) stały.
b) oporowy.
c) nadprzewodzący.
d) odpowiedzi a i b są poprawne.
4. Prawidłowy płyn mózgowo-rdzeniowy w obrazach T
1
-
zależnych jest
a) hipointensywny.
b) hiperintensywny.
c) izointensywny.
d) niewidoczny.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
5. Środek kontrastujący używany w MR to
a) Magnevist.
b) Iomeron.
c) Omniscan.
d) Odpowiedzi a i c są poprawne.
6. Dopuszczalna maksymalna wysokość SAR to
a) 1.2 W/kg.
b) 3.2 W/kg.
c) 4.2 W/kg.
d) 5.2 W/kg.
7. SAR jest obliczany na podstawie
a) wagi.
b) wzrostu.
c) wieku.
d) obwodu w pasie.
8. SNR to
a) właściwy współczynnik absorpcji.
b) stosunek sygnału do szumu.
c) rodzaj sekwencji.
d) wielkość matrycy.
9. Na czas akwizycji nie ma wpływu wielkość
a) NSA.
b) TR.
c) rozmiar matrycy.
d) FOV.
10. Warunki nadprzewodnictwa uzyskuje się umieszczając cewki w ciekłym
a) azocie.
b) helu.
c) sodzie.
d) fosforze.
11. Środek kontrastowy podajemy dorosłemu pacjentowi w ilości
a) 0,05 ml/kg.
b) 0,1 ml/kg.
c) 0,2 ml/kg.
d) 0,3 ml/kg.
12. Ciężarnym pacjentkom podajemy środek kontrastowy w ilości
a) 0,02 ml/kg.
b) 0,05 ml/kg.
c) 0,1 ml/kg.
d) nie podajemy, ponieważ jest zagrożeniem dla zdrowia płodu.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
13. Środek kontrastowy w ilości 0,2 ml/kg podajemy
a) dzieciom.
b) pacjentom z SM.
c) pacjentom z podejrzeniem nowotworu.
d) odpowiedzi a i b są poprawne.
14. Sekwencje T
1
– zależne mają czas repetycji
a) poniżej 1000 ms.
b) od 1000 ms do 1500 ms.
c) od 1500 ms do 2000 ms.
d) powyżej 2000 ms.
15. Sekwencje T
2
– zależne nie mogą mieć czasu repetycji niższego niż
a) 1000 ms.
b) 2500 ms.
c) 3800 ms.
d) 4500 ms.
16. Sekwencja objętościowa w badaniu głowy służy do oceny
a) nerwu trójdzielnego.
b) nerwu słuchowego.
c) kąta mostowo-móżdżkowego.
d) odpowiedzi a, b i c są poprawne.
17. Sekwencja objętościowa w badaniu stawu kolanowego służy do oceny
a) więzadeł.
b) chrząstki.
c) łękotek.
d) zmian rozrostowych.
18. MR jest jedyną skuteczną metodą diagnostyczną w przypadku
a) zmian rozrostowych.
b) stwardnienia rozsianego.
c) zmian pourazowych.
d) zmian pozapalnych.
19. W MR można wykonać bez podawania środka kontrastowego
a) mielografię.
b) cholangiografię.
c) angiografię.
d) odpowiedzi a, b i c są poprawne.
20. Świeża krew daje sygnał hiperintensywny w obrazach
a) T
1
-zależnych.
b) T
2
-zależnych.
c) T
2
-zależnych FLAIR.
d) odpowiedzi a, b i c są poprawne.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
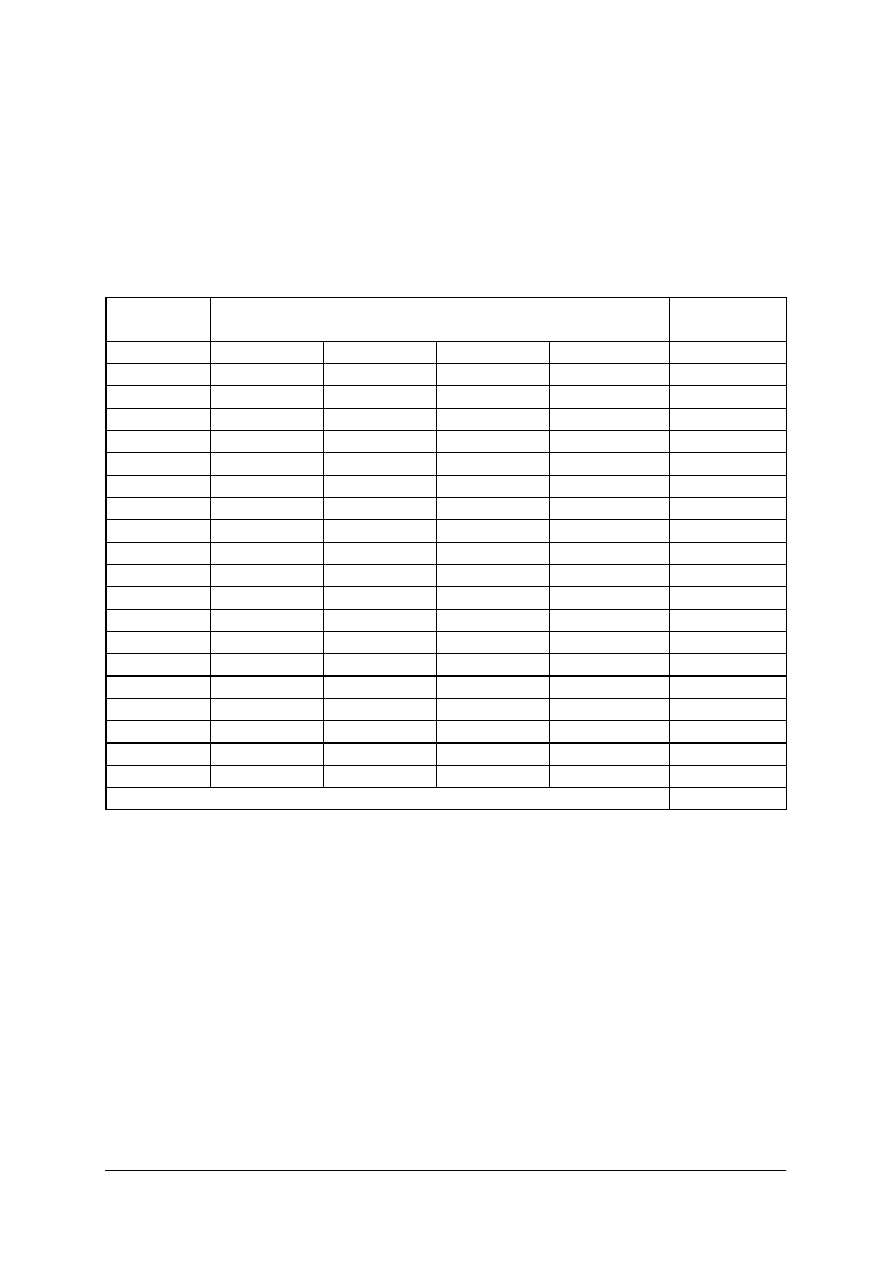
KARTA ODPOWIEDZI
Imię i nazwisko..........................................................................................
Wykonywanie badań przy użyciu rezonansu magnetycznego
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
6. LITERATURA
1. Polski Przegląd Radiologii. Kwartalnik. Wyd. Polskie Lekarskie Towarzystwo
Radiologiczne
2. Rezonans magnetyczny w medycynie. Wyd. Polskie Medyczne Towarzystwo Rezonansu
Magnetycznego
3. Walecki J. (red.): Neuroradiologia. Wyd. Upowszechnianie nauki – Oświata „UN – O”,
Warszawa 2000
4. Walecki J., Ziemiański A. (red.): Rezonans magnetyczny i tomografia komputerowa
w praktyce klinicznej. Wyd. Springer. PWN, Warszawa 1997
Wyszukiwarka
Podobne podstrony:
17 Wykonywanie badań przy użyciu tomografu
Wykonywanie robót ziemnych przy użyciu koparek
INSTRUKCJA PODNOSZENIA OSÓB PRZY UŻYCIU WÓZKÓW I WYKONYWANIA PRAC Z PLATFORMY ROBOCZEJ
Wykonywanie robót ziemnych przy użyciu koparek
Ćw 1 Pomiar strumienia objętości i masy płynu przy użyciu rurek spiętrzających
Cele nauczania wyrażone przy użyciu czasowników operacyjnych, edukacja specjalna
1 Wyznaczanie wartości przyspieszenia ziemskiego g przy użyciu wahadła matematycznego instr przys
Pomiary wykonaliśmy przy użyciu suwmiarki oraz mikrometru
Metoda mostkowa przy użyciu technicznego mostka Wheatstone
18 Wykonywanie prac plastyczno technicznych
Programowanie sieciowe przy użyciu gniazdek w?lphi 3 MPLMRFGCOQC4VOMKHU5DAT5YKUDWUHLWUTINXRI
Cw 4 Karta Pomiary temperatury przy uzyciu
ABC zasad bezpieczenstwa przetwarzania danych osobowych przy uzyciu systemow
Identyfikacja miejskiej przestrzeni publicznej przy użyciu alternatywnych form oświetlenia
2006 06 RSA w PHP chronimy nasze dane przy użyciu kryptografii asymetrycznej [Kryptografia](1)
05 Wykonywanie badań biochemicznych
06 Wykonywanie badan mikrobiolo Nieznany
06 Wykonywanie badań mikrobiologicznych
więcej podobnych podstron