
Propriocepcja i kontrola nerwowo-
mięśniowa w fizjoterapii ortopedycznej

Czy urazy i schorzenia wpływają na zmiany w
propriocepcji/kinestezji i kontroli nerwowo-
mięśniowej stawów?
• Powtarzająca się, urazowa niestabilność stawu ramiennego
skutkuje deficytem kinestezji (Smith et al, 1989)
• Niewydolność ACL jest przyczyną pogorszenia dynamicznej
stabilizacji kolana skutkującej opóźnieniem reakcji mięśni
zginających ten staw (Borsa et al, 1997)
• Skręcenia stawu skokowego skutkują pogorszeniem zmysłu
propriocepcji/kinestezji (Glencross et al, 1981; Leanderson et
al, 1996)

• Osoby z historią skręcenia inwersyjnego stawu
skokowego prezentują gorszą stabilność podczas
wykonywania określonych zadań w staniu jednonóż
w porównaniu do osób, które nie przebyły takiego
urazu (Cornwall MW, 1991)
• Osoby z niestabilnym stawem skokowym prezentują
dłuższy czas reakcji na nagłe przemieszczenie stawu
w porównaniu do osób ze stawami stabilnymi (Brunt
D. et al.1992, Konradsen et al. 1990)

Jakie jest znaczenie propriocepcji i kontroli
nerwowo mięśniowej dla funkcjonowania
stawów?
Mechanoreceptory stawowe i receptory wrzecionek
mięśniowych inicjują łuk odruchowy z szybszym
przewodzeniem sygnałów [70-100m/s] niż impulsy
indukowane przez receptory nocyceptywne (bólowe) [12-
30m/s- wł. mielinowe, 0,5-2m/s wł. bezmielinowe]
Dzięki temu zjawisko czucia głębokiego może mieć większe
znaczenie w zapobieganiu urazom niż bodźce bólowe.

Jakie jest znaczenie propriocepcji i kontroli
nerwowo mięśniowej dla funkcjonowania
stawów?
Typy włókien nerwowych:
Ia – od 12 - 22µ, szybkość przewodzenia 60 – 120 m/s – (zakończenia pierścieniowo
– spiralne wrzeciona mięśniowego)
Ib - od 12 – 20µ, szybkość przewodzenia 60 – 100 m/s – (narządy Golgiego w
ścięgnach);
II - od 6 - 12µ, szybkość przewodzenia 30 – 60 m/s – (zakończenia bukietowate
wrzeciona mięśniowego, zakończenia wrażliwe na ból);
III - od 1 - 5µ, szybkość przewodzenia 5 – 30 m/s – (zakończenia wrażliwe na ból)
Dzięki temu - zjawisko czucia głębokiego może mieć większe znaczenie w
zapobieganiu urazom niż bodźce bólowe.

Co dzieje się w przypadku zaburzenia procesów
kontroli nerwowo-mięśniowej i zmysłu czucia
głębokiego?
Patologia w
obrębie
stawu/uraz
Przerwanie/
upośledzenie
impulsacji
aferentnej z
receptorów
stawowych
Zaostrzenie
wpływu
mikrourazów
o charakterze
przewlekłym/
ponowne
wystąpienie
urazu
Powstawanie
/rozwój
procesów
zwyrodnienio
wych

Jakie są sposoby poprawy propriocepcji/kinestezji i
kontroli nerwowo-mięśniowej?
Zastosowanie bandażu elastycznego poprawia czucie pozycji
stawu u osób ze zmianami zwyrodnieniowymi stawu
kolanowego i po wszczepieniu endoprotezy tego stawu lecz nie
u osób zdrowych (Barrett et al, 1991)
Zastosowanie opaski elastycznej poprawia propriocepcję u osób
zdrowych (McNair et al, 1996)
Taping stawu skokowego poprawia czucie pozycji stawu (Robbins
et al, 1995a)

Czy ćwiczenia/trening mają wpływ na poprawę
propriocepcji /kinestezji i kontroli nerwowo-
mięśniowej?
Częstość występowania bocznych uszkodzeń więzadłowych u sportowców z
przebytymi urazami stawu skokowego jest mniejsza po treningu na
niestabilnym podłożu (Verhagen et al. 2004)
Czucie pozycji stawu może ulec poprawie poprzez usprawnienie funkcji
mechanoreceptorów, co prowadzi do odzyskania kontroli nerwowo-
mięśniowej stawu. To z kolei poprawia czynną stabilizacje stawów i ma
wpływ na zmniejszenie ryzyka ponownego / dalszego ich uszkodzenia
(Johnson MB et al. 1993, Lentell G et al. 1995)

Przykład usprawniania pacjentów po
uszkodzeniu (skręceniu) stawu skokowego
Uszkodzenia stawu skokowego są jednymi z najczęstszych urazów
sportowych (Govere GD et al. 1998, Verhagen et al., 2004)
Osoby, które doznały skręcenia stawu skokowego są bardziej
podatne na ponowne uszkodzenie tego samego stawu (Bahr
R, Bahr IA, 1997)
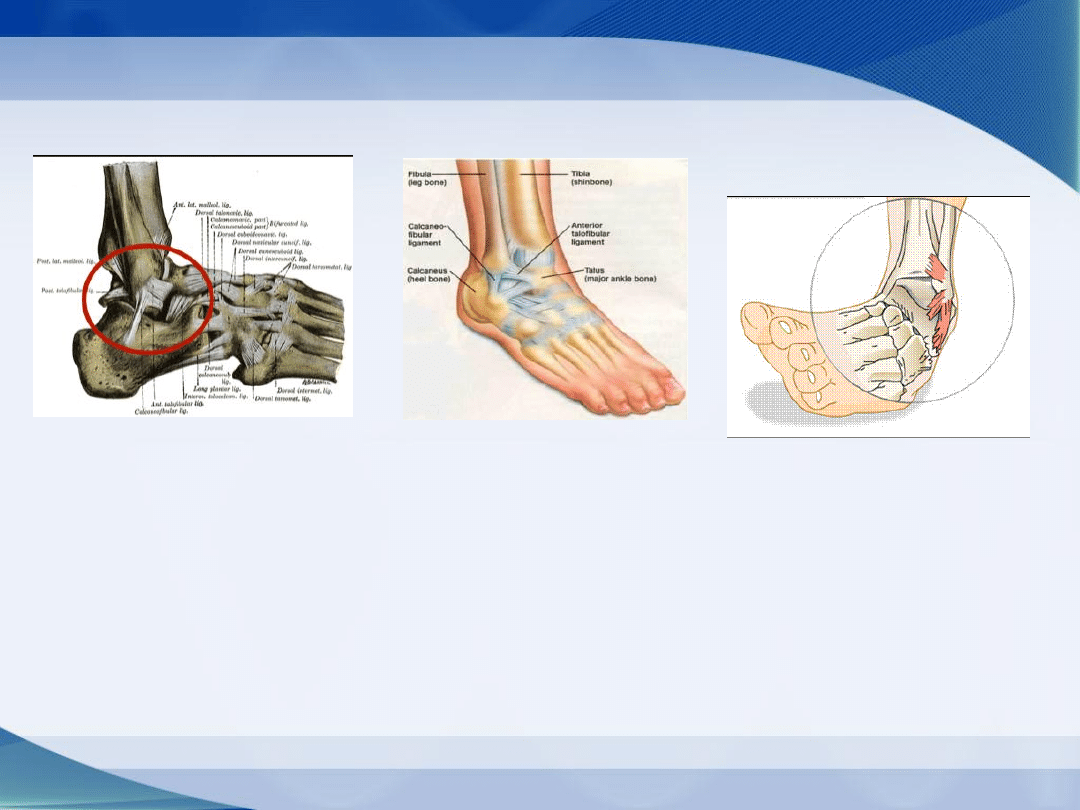
Najczęstszy rodzaj uszkodzeń stawu skokowego-
skręcenie inwersyjne
Najczęstszymi uszkadzanymi strukturami podczas skręceń są
więzadła: strzałkowo-skokowe przednie i strzałkowo-piętowe
Przedział boczny:
więzadło – strzałkowo – skokowe przednie ATFL
więzadło – piętowo – strzałkowe CFL
troczek boczny mm. strzałkowych wraz z więzadłem skokowo - piętowym bocznym

Patofizjologia – niestabilność staw skokowy
Funkcjonalna niestabilność
opisywana jako nawracające skręcenia stawu skokowego
i/lub uczucie „uciekania” stawu wynika z uszkodzenia mechanoreceptorów w więzadłach
lub mięśniach kontrolujących zwartość stawu odpowiedzialnych za upośledzenie
aferentnej (wstępującej) drogi odruchu proprioceptywnego.
Niestabilność mechaniczna powstaje, gdy jedno lub dwa więzadła (w przypadku kostki
bocznej) są uszkodzone i niewydolne. Biomechaniczne czynniki, takie jak: szpotawe
golenie, szpotawe tyłostopie lub koślawe przodostopie - wpływają na niestabilność
mechaniczną

Stopnie skręcenia
• Skręcenie 1 stopnia: naciągnięcie więzadła bez jego przerwania.
Przebiega z niewielkim obrzękiem/tkliwością uciskową.
Upośledzenie funkcji stawu jest niewielkie. Nie stwierdza się cech
niestabilności stawu.
• Skręcenie 2 stopnia: częściowe naderwanie więzadła/więzadeł z
umiarkowanym obrzękiem i tkliwością uciskową. Występuje tu
częściowa utrata funkcji stawu oraz niewielka niestabilność.
• Skręcenie 3 stopnia: całkowite uszkodzenie więzadeł. Obecny jest
masywny obrzęk, wybroczyny i tkliwość uciskowa. Pojawia się
mechaniczna niestabilność oraz niemożliwe jest obciążanie
kończyny.

Badanie
• Badanie palpacyjne strzałkowo skokowego przedniego ATFL i
piętowego - strzałkowego CFL
• Palpacja trójkątnego więzadła przyśrodkowego
• Szuflada przednia
• Przechylenie kości skokowej
• Próba uciskowa goleni
RTG- wykluczenie złamania
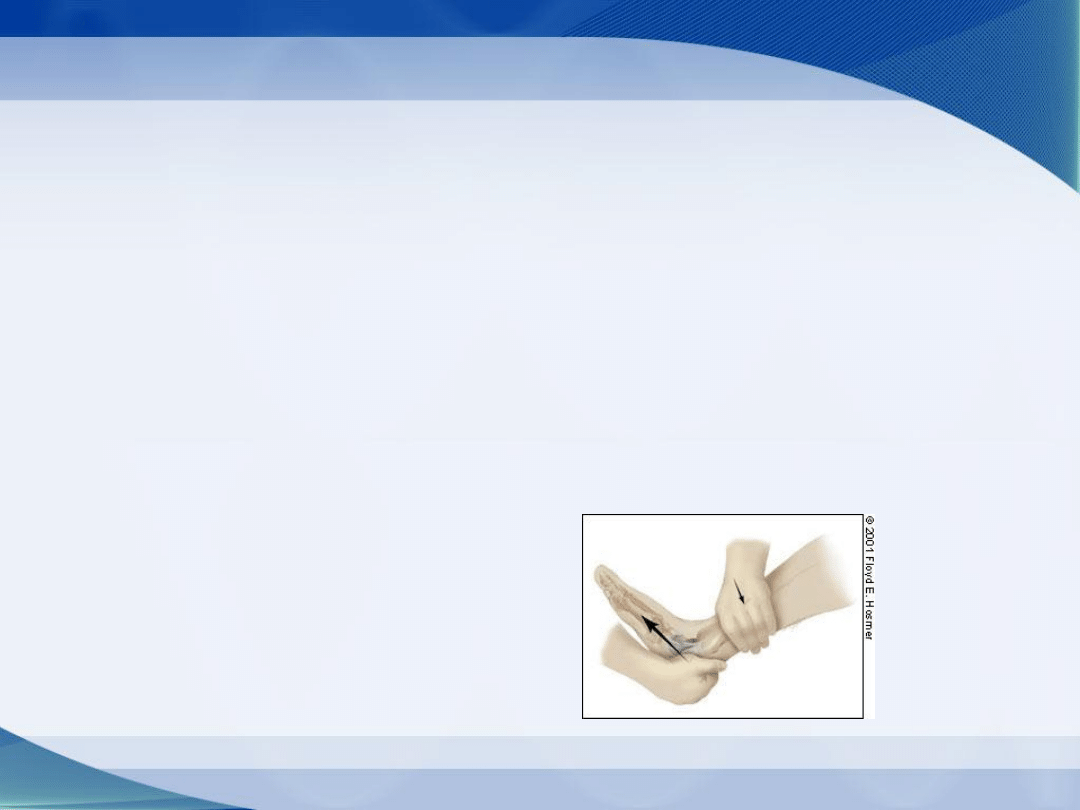
Szuflada przednia
Badający chwyta piętę osoby badanej i pociąga ją w przód,
ustalając jednocześnie podudzie w jego przednio-dystalnej
części.
Nadmierna ruchomość przekraczająca 3mm lub większa niż w
kończynie przeciwnej może wskazywać na uszkodzenie
więzadła strzałkowo-skokowego przedniego (ATFL- Anterior
Talofibular Ligament)

Próba przechylenia kości skokowej
(wymuszona inwersja)
Stopa badanego znajduje się w pozycji ok. 20⁰ wyprostu. Badający stabilizuje
jedną ręką dystalną część kości piszczelowej a drugą wykonuje inwersję
kości skokowej i piętowej.
Wynik dodatni: miękki punkt końcowy przekraczający 5mm wskazuje na
złożone uszkodzenie ATFL i CFL (więzadło strzałkowo-piętowe,
calcaneofibular ligament)
Wynik należy również porównać ze stroną przeciwną.
Uwaga.
Ból i obrzęk mogą znacząco ograniczyć możliwość badania.
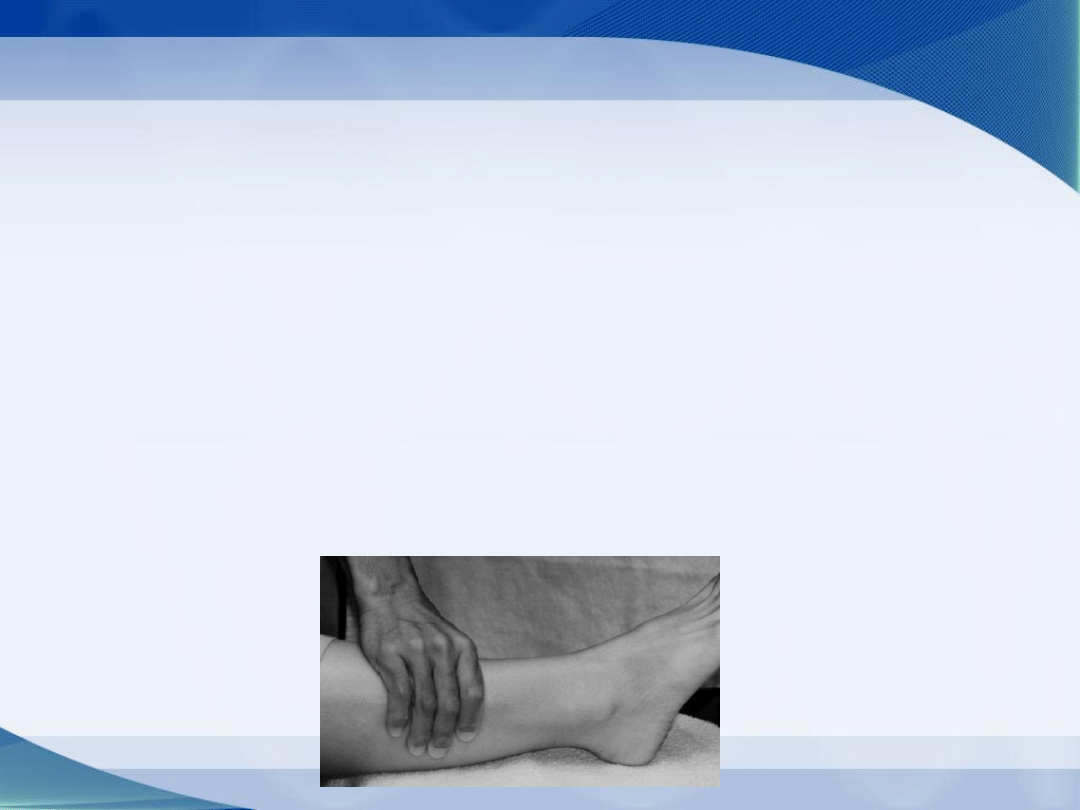
Próba ściskania
Służy do oceny więzozrostu strzałkowo-piszczelowego.
Wykonanie: badający chwyta podudzie w około połowie jego
długości i ściska ze sobą kości piszczelową i strzałkową.
Dolegliwości powstałe przy tej czynności mogą wskazywać na
uszkodzenie więzozrostu piszczelowo-strzałkowego.
Uwaga: Nie wykonuje się tego testu przy podejrzeniu
złamania trzonów wyżej wymienionych kości.

Proces usprawniania
Obecnie proponowany jest model rehabilitacji
czynnościowej, który pozwala na wcześniejszy powrót do
aktywności fizycznej.
Nie zwiększa on odsetka późnych dolegliwości
(niestabilność stawu, ból, sztywność i osłabienie mięśni)
W uszkodzeniach ostrych bardzo korzystne warunki do oceny klinicznej
występują bezpośrednio po urazie, zanim pojawi się obrzęk, bolesność i
obrona mięśniowa.
Szczególna rola badania na murawie boiska, sali treningowej, itp.
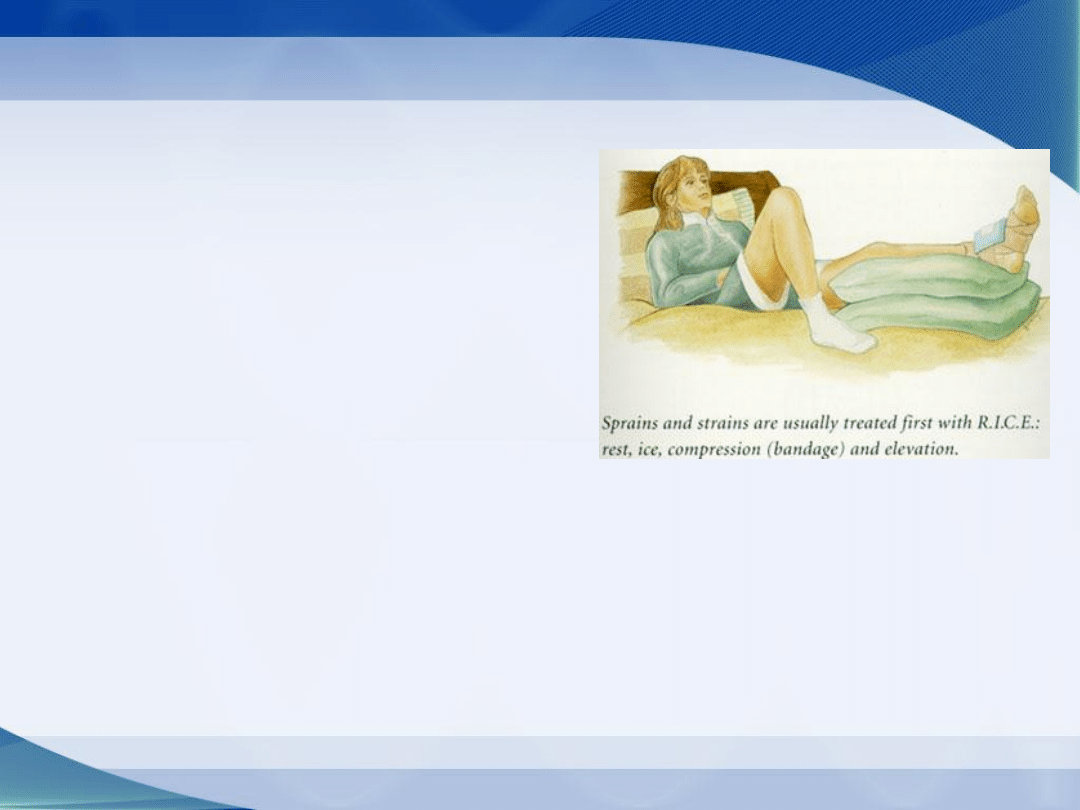
Faza ostra (1): Protokół PRICE
• Protection- ochrona
• Rest- odpoczynek
• Ice- zimne okłady
• Compression- ucisk
• Elevation- elewacja kończyny
• Medication – farmakoterapia objawowa
Cel: zmniejszenie krwawienia, obrzęku odczynu
zapalnego i bólu

Unieruchomienie i odpoczynek-
stosownie do uszkodzenia
• Stopień I i II : orteza, taping/kinesiotaping
.
• Stopien III: but gipsowy do 3 tyg.

Faza podostra (2)
I
stopień: 2-4 dni
II stopień: 3-5 dni
Cele:
Zmniejszenie obrzęku i bólu (lód, następnie kąpiele zmienno-
cieplne, ultradźwięki/fonoforeza, drenaż limfatyczny)
Zwiększenie niebolesnego zakresu ruchomości
Początek wzmacniania mięśni
Zabezpieczenie stawu w miarę potrzeb
Obciążenie:
Zwiększenie obciążenia w miarę ustępowania dolegliwości

Ćwiczenia
Zginanie grzbietowe i podeszwowe
Ruchy inwersji i ewersji
Ruchy okrężne stopy
Ćwiczenie izometryczne
Podnoszenie przedmiotów palcami nóg
Ćwiczenia propriocepcji (np. ćwiczenia w pozycji siedzącej za
pomocą systemu BAPS- Biomechanical ankle platform system)
Ćwiczenia wykonywane są w zakresie niebolesnym!

Faza rehabilitacji (3)
Pierwszy stopień: do tygodnia
Drugi stopień: do dwóch tygodni
Cele:
Poprawa niebolesnego zakresu ruchomości
Poprawa siły i kontroli nerwowo-mięśniowej, propriocepcji
Pełne obciążenie i normalny chód
Przykładowe ćwiczenia:
Uruchamianie stawu we wszystkich kierunkach z obciążeniem (np.
taśmy elastyczne, nakładki na stopy z obciążeniem)
Unoszenie pięty w pozycji stojącej (ustawienie neutralne, w inwersji i
ewersji)
Ćwiczenia stabilizacji centralnej
Trening propriocepcji i kontroli nerwowo-mięśniowej (ćwiczenia
równoważne)
Przechodzenie przez płotki przodem, bokiem
Rowerek/orbitrek

Trening propriocepcji i kontroli nerwowo-
mięśniowej
Sprzęt możliwy do wykorzystania:
Miękka mata
Trampolina
Poduszki sensomotoryczne, BAPS i urządzenie o
podobnej funkcji
Piłki, trenażery i przyrządy do ćwiczeń
funkcjonalnych, taśmy, hantle

Przykładowa progresja ćwiczeń równoważnych
1. Stanie obunóż na podłożu stabilnym a następnie niestabilnym (z odpowiednią gradacją
stopnia trudności) przy oczach otwartych
2. Stanie obunóż na podłożu stabilnym a następnie niestabilnym (z odpowiednią gradacją
stopnia trudności) przy oczach zamkniętych
3. Stanie jednonóż na podłożu stabilnym a następnie niestabilnym (z odpowiednią gradacją
stopnia trudności) przy oczach otwartych
4. Stanie obunóż na podłożu stabilnym a następnie niestabilnym (z odpowiednią gradacją
stopnia trudności) przy oczach zamkniętych
Dodatkowo, do wyżej wymienionych ćwiczeń dodać można elementy utrudniające i
urozmaicające ćwiczenia, takie jak wykorzystanie taśm elastycznych, bodźców dotykowych
(np. lekkie popychanie osoby ćwiczącej). Ćwiczenia, w których zależy nam na rozłożeniu
ciężaru ciała na dwie kończyny wykonywane mogą być również w innych pozycjach, np. w
klęku jednonóż. Można również zastosować ćwiczenia mające na celu poprawę limitów
stabilności w płaszczyźnie strzałkowej i czołowej, np. sięganie po jakiś przedmiot.

5. Zadanie dynamiczne dla kończyn dolnych wykonywane obunóż (bez zmiany podstawy
podparcia), np. mini przysiad na stabilnym, następnie niestabilnym podłożu (z odpowiednią
progresją trudności), ćwiczenia siadania/wstawania, ćwiczenia indukujące „przerzucanie”
obciążenia w płaszczyźnie czołowej i strzałkowej (poprawa limitu stabilności)
6. Wykroki w przód, tył i na boki na podłożu stabilnym
7. Zadanie dynamiczne dla kończyn dolnych wykonywane jednonóż np. mini przysiad jednonóż
na stabilnym, następnie niestabilnym podłożu, „jaskółka”, ćwiczenia z wykorzystaniem
tubingów, taśm, dodatkowego obciążenia.
8. Ćwiczenia z wykorzystaniem stepu: wejście i zejście przodem, bokiem. Najpierw PW z
kończyną poddawaną terapii na stepie, następnie dynamiczne wejście i zejście.
Ćwiczenia te powinny być wykonywane przed lustrem (wykorzystanie sprzężenia zwrotnego)
w celu kontroli osiowości kończyn dolnych.
9. Podskoki obunóż na stabilnym podłożu, progresja do podskoków jednonóż na podłożu
niestabilnym (kierunki przód-tył, prawa-lewa, obroty 90-180⁰).
Jeśli mamy do czynienia z osobą uprawiającą sport przy ustalaniu ćwiczeń powinno się wziąć
pod uwagę charakter dyscypliny sportowej przez nią uprawianej. Na przykład dla
gimnastyczki funkcjonalnym będzie ćwiczenie równoważne w pozycji stojącej „stopa przed
stopą” imitujące stanie na równoważni, dla koszykarza można by wykorzystać szereg ćwiczeń
wykorzystujących „pozycję gotowości”.
Pamiętać należy również, aby ćwiczenia wykonywane były zarówno przez kończynę
poddawaną terapii jak i kończynę zdrową w celu uniknięcia asymetrii motorycznych.

Przykłady ćwiczeń równoważnych

Faza powrotu do aktywności
Pierwszy stopień: do 2 tyg
Drugi stopień: do 3 tygodni
Cele:
Odzyskanie siły i dynamiki
Prawidłowa motoryka
Powrót do aktywności sportowej

Działania terapeutyczne
• Kontynuacja pracy nad zakresem ruchomości
• Kontynuacja ćwiczeń wzmacniających mięśnie
• Dalsza praca nad stabilizacją centralną
• Wdrożenie ćwiczeń o większej dynamice
• Wdrożenie ćwiczeń funkcjonalnych
odpowiadających danej dyscyplinie sportowej.
• Kontynuacja ćwiczeń równoważnych
• Rozciąganie mięśni
• Ćwiczenia zwinnościowe

Przykładowe ćwiczenia
• Tory przeszkód zbudowane z niestabilnych elementów
• Podskoki wielokierunkowe obunóż, jednonóż na stabilnym i
niestabilnym podłożu
• Ćwiczenia wzmacniające różne grupy mięśniowe użyciem piłek
szwedzkich, suwnicy, taśm
• Przysiady, wielokierunkowe wykroki z dodatkowymi elementami
• Ćwiczenia biegowe (np. jogging w różnych kierunkach)
• Wchodzenie na schodki różnej wysokości przodem, bokiem
• Ćwiczenia koordynacyjne na drabince
Należy pamiętać aby wszystkie ćwiczenia dostosować do aktualnego
stanu zdrowia i stanu funkcjonalnego pacjenta. Podane wyżej ramy
czasowe nie są ramami sztywnymi.
Należy również zapewnić stopniowy wzrost obciążeń i stopnia
trudności zadawanych ćwiczeń.

Wchodzenie na schodki różnej wysokości przodem, bokiem
Ćwiczenia koordynacyjne na drabince
Przysiad w wykroku
Podskoki z wykorzystaniem niestabilnych elementów

Przerost formy nad treścią
Dobierając ćwiczenie powinniśmy się zastanowić,
czy korzyści które dzięki niemu zyskamy są na
tyle duże aby ryzykować zdrowie naszych
podopiecznych.
Jeśli ten zawodnik upadnie, na dalszą
rehabilitację pójdzie zapewne do kogoś
innego.
Jego koledzy prawdopodobnie również.

Piśmiennictwo:
1.
Oatis C. A. Kinesilogy. The mechanics& pathomechanics of human
movement. Lippincott Williams&Wilkins, 2009.
2.
Brotzman S., Wilk K. E. Rehabilitacja ortopedyczna. Red Dziak A. Elsevier
2010.
3.
Nowotny J. Podstawy fizjoterapii. Wyd. Kasper 2004.
4.
Kusz D. Kompendium Traumatologii. Wydawnictwo Lekarskie PZWL.
Warszawa 2010.
5.
Schmidt, .A., Lee, T.D, „Motor Control and Learning. A Behavioral Emphasis”,
Human Kinetics, 2005.
6.
Tejszerska D. Świtoński E. Gzik M. Biomechanika narządu ruchu człowieka.
Politechnika Śląska Gliwice, Wydawnictwo Naukowe Instytutu Technologii i
Eksploatacji – PIB. 2011.
Wyszukiwarka
Podobne podstrony:
Choroby nerwowo-mięsniowe(1), fizjoterapia
choroby nerwowo miesniowe, Fizjoterapia, . fizjoterapia
Choroby nerwowo-mięsniowe(1), fizjoterapia
Złącze nerwowo mięśniowe
CZYNNOŚĆ STATYCZNA I DYNAMICZNA MIĘŚNIA, Fizjoterapia, Biomechanika
niestabilnosc barku 1, Fizjoterapia, Ortopedia
Fizjologiczne podstawy stymulacji mięśni1, Fizjoterapia CM UMK, Podstawy fizjoterapii instrumentalne
OBRAŻENIA TKANEK MIĘKKICH NARZĄDU RUCHU, Fizjoterapia, Ortopedia
Biomechanika więzadeł krzyżowych, Fizjoterapia w ortopedii
metody oceny AUN, choroby nerwowo-mięśniowe
Zmiany wyglądu twarzy po uszkodzeniu nerwów i mięśni twarzy
Choroby nerwowo miesniowe
więcej podobnych podstron