
Pierwotne kłębuszkowe
zapalenia nerek
Iwona Baranowicz-Gąszczyk
Katedra i Klinika Nefrologii
AM Lublin

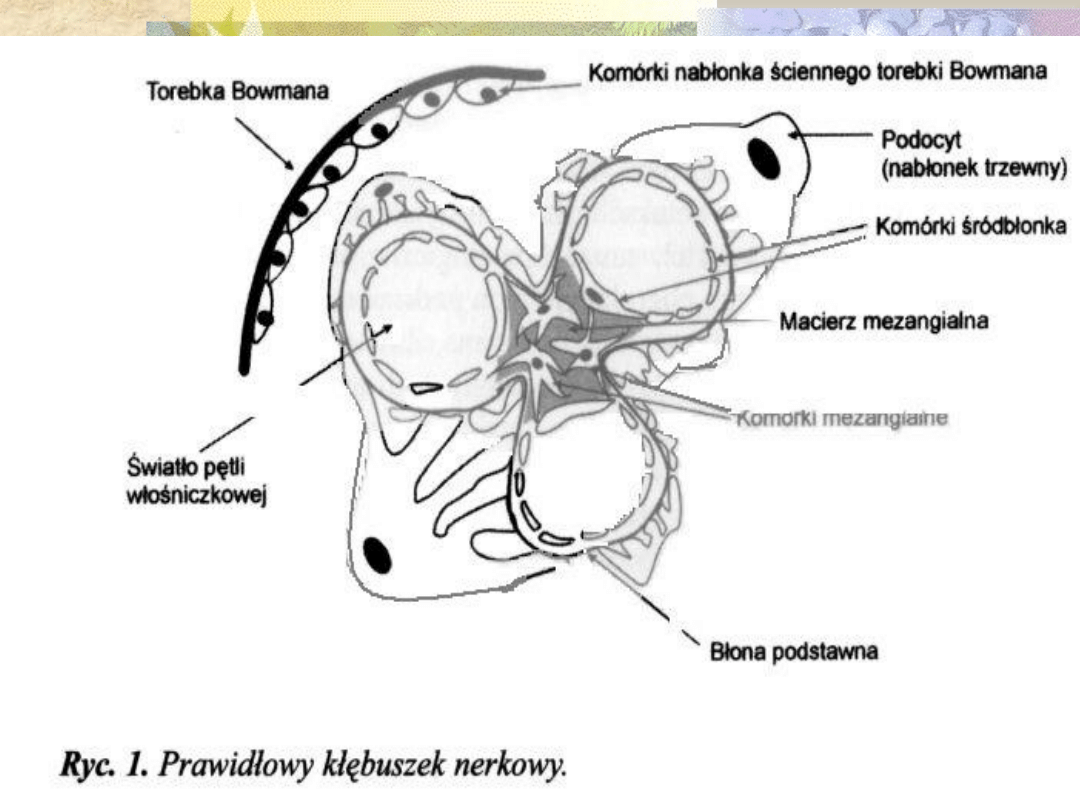
Kłębuszek nerkowy jest jednostką
funkcjonalną nerki, w którym
osocze krwi ulega przesączeniu a
powstający przesącz przemieszcza
się do dalszych odcinków nefronu
Składa się z pęczka włośniczek,
otoczonych torebką Bowmana

Kłębuszkowe zapalenia nerek to
choroby zapalne indukowane przez
czynniki immunologiczne.
Pierwotnie zmiany dotyczą różnych
struktur kłębuszków nerkowych, ale w
okresie zaawansowanym, także
pozostałych elementów nerki: cewek,
tkanki śródmiąższowej i układu
naczyniowego pozakłębuszkowego.
Nie są to choroby najczęściej
spotykane w praktyce klinicznej ale
wciąż jeszcze pozostają główną
przyczyną końcowej niewydolności
nerek.

Poznane czynniki wywołujące proces
immunologiczny:
1. Antygeny bakteryjne: paciorkowce,
gronkowce, pneumokoki, klebsiella
2. Wirusy: HBV, HCV, CMV, Echo, Coxackie
3. Antygeny pierwotniakowe: plasmodium,
toxoplazma
4. Antygeny nowotworowe
5. Związki chemiczne i farmaceutyczne: rtęć,
penicylamina, złoto
W większości przypadków czynniki
sprawcze nie są znane
Ostatnio podkreśla się udział predyspozycji
genetycznej do wywołania odpowiedzi

Mechanizmy tworzenia złogów w
kłębuszkach:
1. krążący w surowicy wolny antygen jest
gromadzony w okolicy błony podstawnej a
wytworzone przeciwciała docierają z
opóźnieniem do kłębuszka i reagują z nim
tworząc in situ w nerce złogi będące
kompleksami immunologicznymi
2. krążący w surowicy antygen jest wiązany z
przeciwciałami z wytworzeniem kompleksów
immunologicznych, które nie ulegają
sfagocytowaniu, lecz gromadzą się w
kłębuszkach i indukują zmiany zapalne
3. tworzenie przeciwciał przeciwko antygenom
błony podstawnej kłębuszka (5-15%)

Łącznie z uruchomieniem mechanizmów
humoralnych pojawiają się reakcje odpowiedzi
komórkowej z następowym pobudzeniem
limfocytów T i uwalnianiem cytokin (TNF alfa, IL-
1, Il-6), adhezyn, czynników wzrostu. Dochodzi
do aktywacji dopełniacza, napływu krążących
leukocytów, uwalniania proteolitycznych
enzymów, aktywacji kaskady krzepnięcia.
Generowane są prozapalne czynniki lipidowe.
Zmiany dotyczą początkowo niektórych
kłębuszków. W pozostałych kłębuszkach
dochodzi do hemodynamicznych zmian pod
postacią hiperfiltracji, wewnątrzkłębuszkowego
nadciśnienia i wewnątrznaczyniowego stresu. Te
zmiany fizykalne pogarszają pierwotne
uszkodzenie kłębuszków.

Klinicznie kłębuszkowe zapalenie nerek objawia
się wystąpieniem
obrzęków i lub
krwiomoczu,i lub nadciśnienia
tętniczego a
w badaniach laboratoryjnych można stwierdzić:
1.Białkomocz
2.Krwinkomocz
3.Cechy zespołu nerczycowego
(białkomocz>3,5g/dobę, hipoproteinemia,
dysproteinemia, hiperlipidemia)
Niekiedy choroba przebiega skrycie i
rozpoznaje się ją dopiero w okresie
niewydolności nerek i tylko wywiad może
wskazywać na pierwotne kzn.

Zasady postępowania u chorych z
podejrzeniem kłębuszkowego zapalenia
nerek
1. Ocenić dotychczasowy przebieg choroby
2. Określić aktywność choroby
3. Zdiagnozować i usunąć ogniska zakażenia
4. Ocenić stopień uszkodzenia nerek (badania
laboratoryjne, klirens, usg)
5.
Wykonać biopsję nerki
6. Przeprowadzić analizę przeciwskazań do
leczenia (współpraca z pacjentem, badanie
laryngologiczne, stomatologiczne, gastroskopowe,
rtg klp, badanie hematologiczne, wirusologiczne,
wątrobowe, poziom glukozy, badania w celu
wykluczenia nowotworu)
7. Uwzględnić rolę czynników
nieimmunologicznych wpływających na przebieg
choroby i włączyć odpowiednie leczenie
(nadciśnienie, hiperlipidemia, dieta, wiek, otyłość)

Biopsja nerki to metoda diagnostyczna
pozwalająca określić rodzaj zmian
zapalnych, ich rozległość i stopień
zaawansowania a także w
powtarzanych badaniach dynamikę
procesu chorobowego w nerkach.

Przeciwskazania:
1. Brak drugiej nerki
2. Skaza krwotoczna
3. Brak współpracy ze strony chorego
4. Zaawansowane upośledzenie funkcji nerek i
zmniejszona wielkość nerek
5. Nieustabilizowane wysokie ciśnienie
tętnicze
6. Nowotwory nerek
7. Duże torbiele nerek
8. Zmiany ropne na skórze

Potencjalne powikłania występują
sporadycznie:
1. Krwiomocz makroskopowy utrzymujący się
powyżej 72godz. 1%-5%
2. Bóle kolkowe spowodowane przechodzeniem
skrzepów przez moczowód
3. Zatkanie moczowodu skrzepem
4. Krwiak okołonerkowy-0,5%
5. Przetoka tętniczo-żylna
6. Zawał nerki
7. Zakażenie miejscowe lub ogólne
8. Uszkodzenie sąsiednich narządów
9. Odma opłucnowa
Mikroskopowy krwiomocz występuje u
ok.90% pacjentów i nie stanowi to
powikłania

Zasady leczenia
1. Intensywność leczenia zależy od klinicznej
aktywności choroby i stopnia nasilenia zmian
w biopsji nerki
(miara aktywności
morfologicznej –rozplem komórek)
2. Na początku tzw. leczenie uderzeniowe przy
pomocy dużych dawek leków a następnie
leczenie podtrzymujące
3. Wycofanie z leczenia sterydów przy
wzroście kreatyniny >3mg% (za wyjątkiem
gwałtownie postępujacego zapalenia nerek)
ale w sposób stopniowy aby nie przyspieszyć
progresji niewydolności nerek

Sterydoterapia
- pulsy dożylne metylprednizolonu
3-5 dni po 0,5-1,0g, 1 x w
miesiącu, następnie prednisone
0,5mg/kg/dobę
- doustnie podawany prednizon
dawka 1mg/kg codziennie
2mg/kg co II dzień

Leki immunosupresyjne
- cyklofosfamid 2-3mg/kg/d doustnie
- pulsy dożylne cyklofosfamidu 0,75g/m2
1x w miesiącu
- Azathiopryna 1-2mg/kg/d
- chlorambucil 0,06-0,2mg/kg/d
- cyklosporyna A 3-5mg/kg/d
- mykofenolan mofetilu 1,0-2,0g/dobę
- immunoglobuliny

Leczenie wspomagające:
1. Leki hipolipemizujące
2. Leki hipotensyjne gł.
blokery enzymu
konwertującego
3. Leki p-krzepliwe (teoretycznie tak,
praktycznie ostrożnie i nie w każdym typie)
4. Dieta (bez nadmiaru białek,
ubogocholesterolowa wzbogacona o kwasy
nienasycone, ubogofosforanowa,
niskosodowa)

Podział w oparciu o obraz kliniczny:
1.ostre
2.podostre
3.przewlekłe
Postaci kliniczne
-zespół nerczycowy
(białkomocz
>3,5g/dobę lub 50mg/kg/dobę, obrzęki,
hipoproteinemia, hiperlipidemia, lipiduria)
-
zespół nefrytyczny
(krwiomocz,
białkomocz <3,5g/dobę, bogaty osad moczu,
oliguria, przewodnienie, nadciśnienie,
umiarkowane obrzęki)
-
izolowany i bezobjawowy białkomocz
- nawracający krwiomocz

Podział w oparciu o zmiany morfologiczne:
1.rozplemowe wewnątrwłośniczkowe kzn (ostre
kzn)
2.kzn z półksiężycami (gwałtownie postępujące
kzn)
3.submikroskopowe kzn
4.błoniasta nefropatia
5.błoniastorozplemowe kzn
6.mezangialnorozplemowe kzn.
kzn ze złogami IgA
7.ogniskowo-szkliwiejące kzn

Choroby kłębuszków nerkowych, w których u
podłoża występują zmiany
proliferacyjne
to
klasyczne glomerulonephritis; choroby zaś u
podłoża których leżą zmiany
nieproliferacyjne
lub szkliwiejące to tzw.
glomerulopatie

Choroby proliferacyjne Choroby nieproliferacyjne
Pierwotne
Nefropatia IgA Ogniskowo-szkliwiejące kzn
Nefropatia IgM Glomerulopatia błoniasta
Mezangioproliferacyjne kzn Submikroskopowe kzn
Błoniastorozplemowe kzn Choroba cienkich błon podst.
Gwałtownie postępujące kzn

Choroby proliferacyjne Choroby nieproliferacyjne
Wtórne
Toczeń układowy Nefropatia cukrzycowa
kzn towarzyszące Amyloidoza
zapaleniu wątroby B i C
Ziarniniak Wegenera Zespół Alporta
Wieloguzkowe zapalenie tętnic Glomerulopatie polekowe
Plamica Henoch-Schonleina Nefropatia w przebiegu
AIDS
Choroba Goodpasture'a

Ostre kłębuszkowe zapalenie nerek
1.
Ostra, odwracalna choroba, samoistnie
ustępująca
2. Poinfekcyjne kłębuszkowe zapalenie nerek
gł.1-3 tygodni po infekcji paciorkowcowej
3. Rozwija się zwykle u dzieci pomiędzy 2 a
10r.ż., nieco częściej u chłopców, 10% u
dorosłych

Zespół charakteryzuje się nagłym
występowaniem:
- makroskopowa hematuria
- oliguria
- ostra niewydolność nerek, manifestujaca się
nagłym spadkiem filtracji kłębkowej, co
powoduje zatrzymanie sodu i wody,
objawiające się klinicznie obrzękami i
nadciśnieniem tętniczym

Diagnostyka laboratoryjna:
1.
Obniżona aktywność hemolityczna
dopełniacza
, przez 2-3 tygodnie
2.
Podwyższone miano ASO
w przypadku
popaciorkowcowego zapalenia
3. Wzrost IgG, IgM, czynnika reumatoidalnego

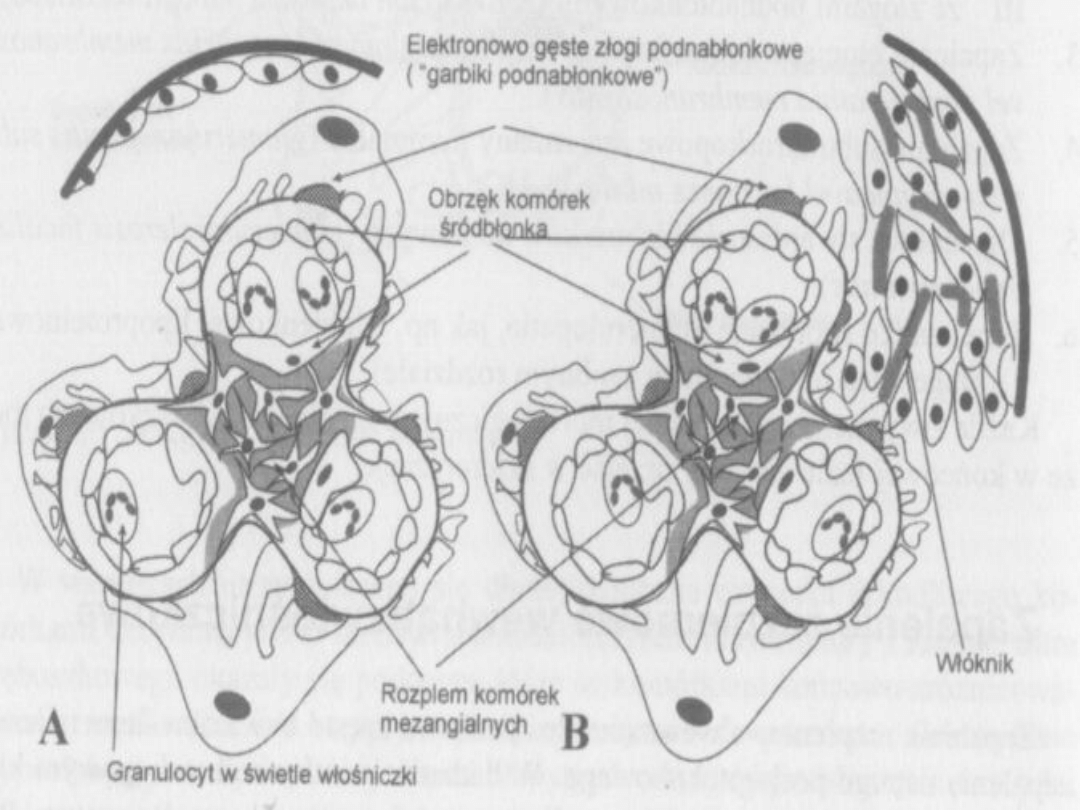
Obraz mikroskopowy:
Mikroskop świetlny: Kłębuszki duże,
rozlany
proliferacyjny proces ze wzrastającą liczbą
komórek mezangialnych i endotelialnych,
naciek błony naczyń i mezangium przez
komórki wielojądrowe, monocyty i
eozynofile. Światło pętli zwężone. W
przestrzeni Bowmana erytrocyty,
granulocyty
Mikroskop elektronowy: Olbrzymie
podnabłonkowe depozyty
określane jako
"garbiki", ogniskowo zlewające się wypustki
podocytów
Mikroskop immunofluoroscencyjny: Depozyty
IgG, IgM, IgA i C3 w okolicach podnabłonkowych
W praktyce biopsja powinna być
wykonywana tylko w przypadku
przedłużania się choroby i podejrzenia
pzkn lub przy szybkiej progresji choroby,
co może budzić podejrzenie gwałtownie
postępującego kzn.

Rokowanie
1. Powrót diurezy po ok.1-2 tygodniach
2. Normalizacja poziomu kreatyniny po ok.4
tygodniach
3. Ustępowanie hematurii po ok.6 miesiącach
4. Ustępowanie proteinurii powolne, wciąż
obecna po 3 latach u 15%, po 10 latach u 10%
5. Utrwalone nadciśnienie
6. Zespół nerczycowy
7. Gwałtownie postępujące zapalenie
kłębuszków
8. Przewlekła niewydolność nerek 0-20%

Leczenie
-Leczenie jest
objawowe
: diuretyki, leki
hipotensyjne, dieta niskosodowa
-Przy udowodnionej infekcji paciorkowcowej
antybiotyk
-Likwidacja ognisk zakażenia 4-6 tygodni po
wyleczeniu ostrego stanu

Gwałtownie postępujące kłębuszkowe
zapalenie nerek (zewnątrznaczyniowe,
zapalenie nerek z półksiężycami)
1.
Szybki spadek filtracji kłębuszkowej do
końcowej niewydolności nerek w ciągu
tygodni-miesięcy
2. Stanowi ok.2-4% (niektórzy podają do 15%)
kłębuszkowych zapaleń nerek
3. Dwukrotnie częściej chorują mężczyźni,
wiek 20-50 lat
3. Może być schorzeniem pierwotnym-rzadko
(gł. po infekcji paciorkowcowej) lub pojawiać
się w przebiegu chorób systemowych-
najczęściej (choroby naczyń, krioglobulinemia,
toczeń, choroba Goodpasture'a, )

Objawami klinicznymi pierwotnego
zapalenia są:
-podstępny, niecharakterystyczny początek
-hematuria
-białkomocz o średnim nasileniu (obrzęki)
-nadciśnienie rzadko (jeżeli już to szybka progresja do
nadciśnienia złośliwego)
-zespół nerczycowy (<30%)
-szybko pogarszająca się funkcja nerek (oliguria)
-niedokrwistość
! Zawsze należy poszukiwać choroby systemowej
W celu diagnostyki chorób naczyniowych ważne
oznaczenie przeciwciał p-cytoplazmatycznych ANCA
(obecne w 80% przypadków)
W celu diagnostyki tocznia oznaczanie przeciwciał p-
jądrowych
Przy współistniejących charakterystycznych objawach
płucnych oznaczanie przeciwciał p-błonie podstawnej
w celu diagnostyki choroby Goodpasture'a

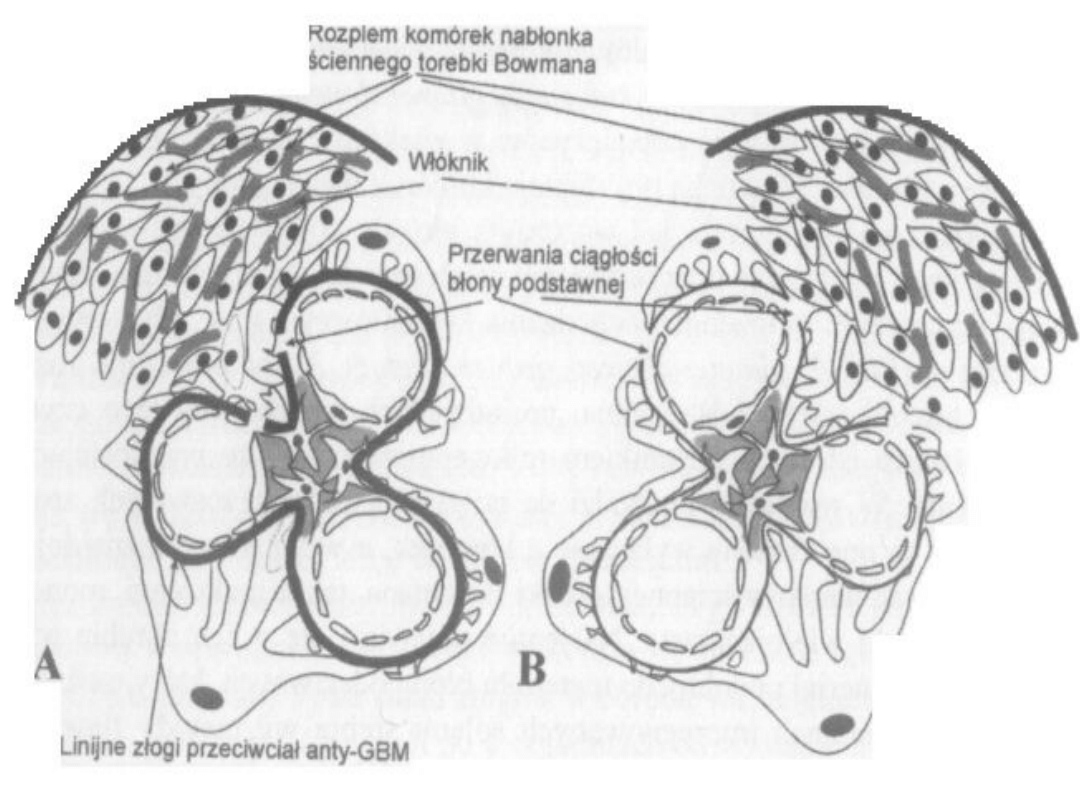
Obraz mikroskopowy
(biopsję wykonujemy w
tym wypadku nawet przy stężeniu kreatyniny
ok.5mg%)
Mikroskop świetlny:
obecność półksiężyców w
większości >50%-patognomiczne! kłębuszków
. Są
one rezultatem proliferacji ściany komórek
nabłonkowych i monocytów oraz makrofagów wewnątrz
torebki Bowmana. Pętle naczyniowe uciśnięte. Kłębuszki
prawidłowej wielkości
Półksiężyce mogą pojawiać się i w
błoniastorozplemowym zapaleniu, nefropatii błoniastej,
IgA nephritis, dziedzicznej nefropatii, ogniskowo-
szkliwiejącym zapaleniu
Mikroskop elektronowy: elektronowo gęste złogi w
przestrzeni podśródbłonkowej i mezangium (gł.w typie II)
Mikroskop immunofluoroscencyjny:
typ I: linijne złogi IgG i C3 wzdłuż błony podstawnej,
gł.choroby z przeciwciałami a-GBM
typ II: ziarniste złogi IgG i C3 wzdłuż pętli naczyniowych i
mezangium, gł.poinfekcyjne
typ III: brak złogów immunoglobulin i C3, gł. choroby
naczyniowe tzw.pauci immune gn

Leczenie
Leczenie powinno być agresywne, opóźnianie
terapii wiążę sie z dużym ryzykiem rozwoju
nieodwracalnej niewydolności nerek. Próbę
leczenia w szczególnych przypadkach można
podjąć nawet w trakcie dializoterapii.
Pomimo leczenia w ciągu roku ok.60%
pacjentów wymaga leczenia dializami, przy
ogólnym przeżyciu ok.70-90%.
Sterydoterapia początkowo dożylna
-Leki immunosupresyjne gł.cyklofosfamid
-Plazmafereza gł. w zespole Goodpasture'a i
chorobach naczyniowych
-Dożylne wlewy immunoglobulin
Od początku terapia zsynchronizowana!
(sterydy, plazmafereza, cyklofosfamid)

Submikroskopowe zapalenie kłębuszków
nerkowych (minimal change desease,
nerczyca lipidowa)
1. występuje gł.u dzieci 2-8 r.ż. gł. chłopcy
(75-80%) i osób młodych, 15%-20% kzn u
dorosłych
2. U części chorych cechy alergii
3. Sterydowrażliwość, sterydozależność,
sterydooporność
4.
Częste nawroty
, zaledwie 25% po I
leczeniu ma trwałą remisję
5. Zaledwie w 1% przypadków rozwija się
niewydolność nerek

Obraz kliniczny
-
duży selektywny białkomocz, niekiedy
>10g/dobę
-zespół nerczycowy
- obrzęki
-mikrohematuria w 23% przypadków
-nadciśnienie w 21% przypadków gł. u
dorosłych
- kryzy brzuszne
-możliwe zakrzepy żylne i tętnicze w 5%
przypadków (wzrost stężenia czynnika
I,VIII,IX
- nadczynność przytarczyc-spadek białka
wążącego witaminę D
- u dzieci zaburzenia wzrostu -niedobór
insulinoopodobnego czynnika wzrostu,
niedobór hormonu wzrostu
- może wystąpić onn odwracalna

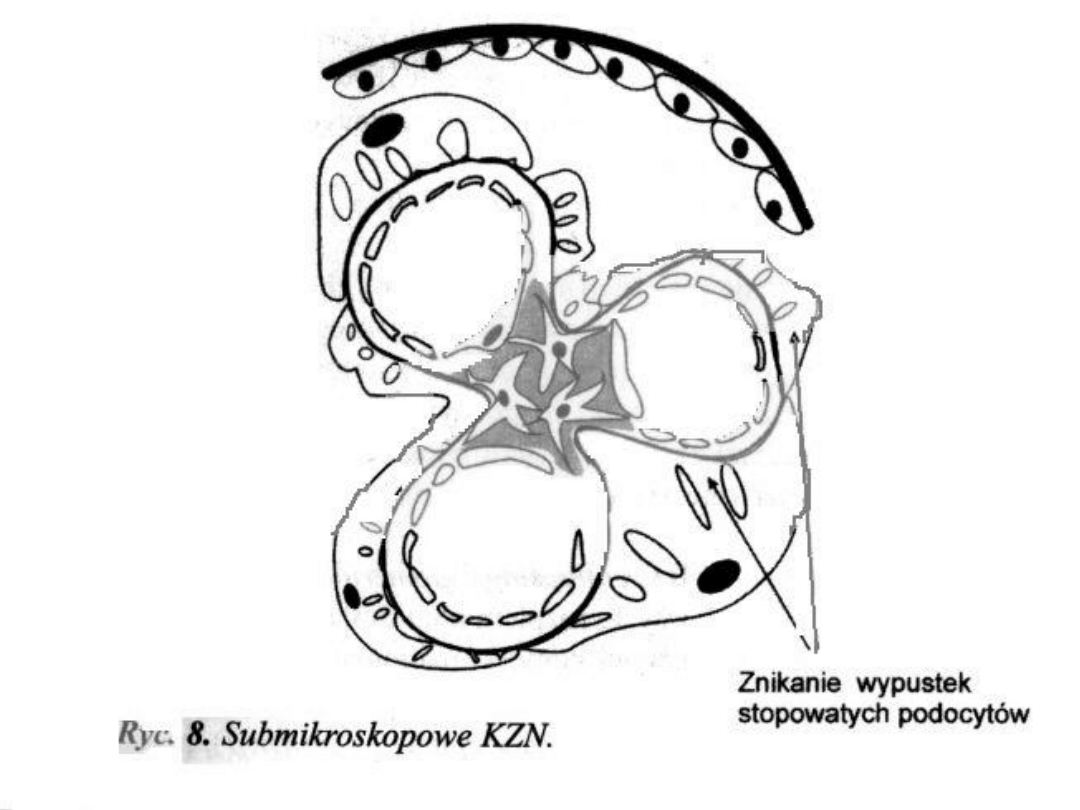
Obraz mikroskopowy
Mikroskop świetlny: Obraz prawidłowy lub
nieznaczny rozplem mezangium
Mikroskop elektronowy:
znikanie wypustek
nóżkowatych na co najmniej 75%
powierzchni włośniczek
Mikroskop immunofluoroscencyjny: bez
złogów lub niewielka ilość IgM

Leczenie
1.Sterydy!!!
dopiero przy braku efektu, gdy
rozpoznajemy sterydooporność
2.Leki immunosupresyjne
3.Cyklosporyna A
4.Leki p-płytkowe

Nefropatia błoniasta-
(najczęstsza
przyczyna u dorosłych 25-50%)
1. Rozwija się głównie u mężczyzn pomiędzy
30-50r.ż.
2.
Przebieg bardzo przewlekły
, możliwa
całkowita remisja kliniczna (do 30%), po 10
latach 50% pacjentów w stanie remisji
3. Możliwa zakrzepica żyły nerkowej (25-50%),
zatory płucne często o nikłej manifestacji
klinicznej
4. Nerki zazwyczaj powiększone nawet w
okresie niewydolności
5. Pierwotna, ale też często pojawia się w
przebiegu innych chorób: nowotwory, infekcje
bakteryjne, wirusowe-hepatitis, choroby
układowe, odczyny polekowe. Po 60-tym roku
życia ok.25% przypadków ma tło nowotworowe.

Obraz kliniczny
- zespół nerczycowy w 80% przypadków
- białkomocz subnerczycowy
- nadciśnienie w 30% przypadków dołącza się
późno, w miarę pogarszania funkcji nerek
- mikrohematuria w 50% przypadków

Obraz mikroskopowy
Mikroskop świetlny: uogólnione i rozlane
pogrubienie ściany włośniczek kłębuszków,
rzadziej zwiększenie macierzy mezangium i
liczby komórek mezangium
!Mikroskop elektronowy: gęste
elektronowo depozyty podnabłonkowe
oddzielone wypustkami błony
podstawnej (obraz szyn kolejowych)
Mikroskop immunofluoroscencyjny: rozlane,
ziarniste złogi IgG i C3 wzdłuż ściany pętli
naczyniowej
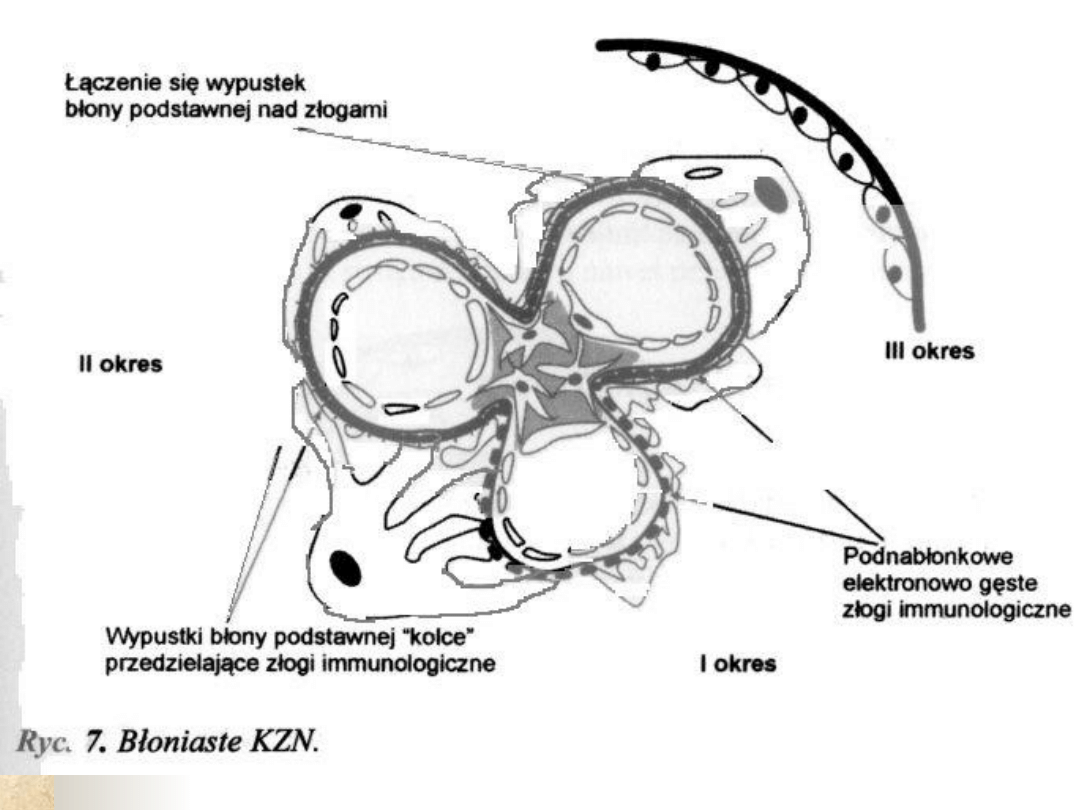

Czynniki progresji niewydolności nerek:
1.Płeć męska
2.Wiek >50lat
3.Spadek albumin w surowicy<2g/dl
4.Ciężka hiperlipidemia
5.Niewydolność nerek w momencie
rozpoznania
6.Nadciśnienie tętnicze
7.Włóknienie tkanki śródmiąższowej w biopsji

Leczenie
Wobec samoistnych remisji i stosunkowo
łagodnego przebiegu leczy się pacjentów
z czynnikami ryzyka
1.sterydy
2.leki immunosupresyjne
3. Cyklosporyna, mykofenolan mofetilu
4.inhibitory konwertazy, leki hipolipemizujące
4.immunoglobuliny

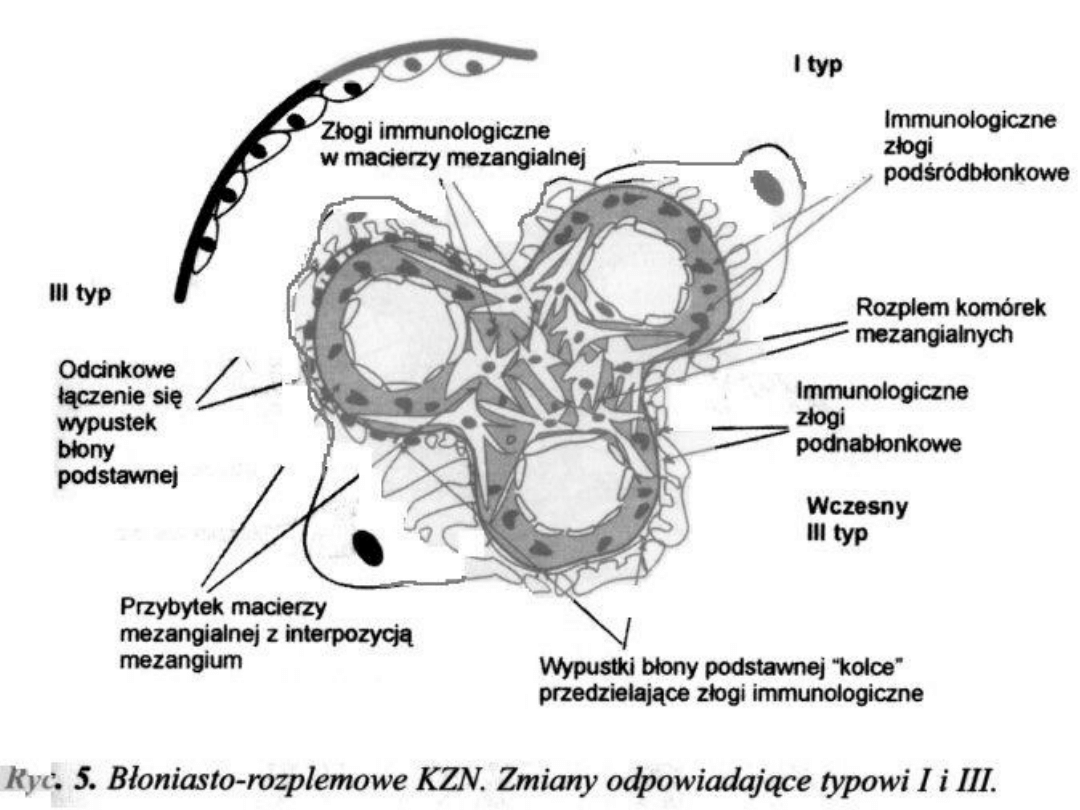
Błoniastorozplemowe kłębuszkowe
zapalenie nerek (mezangiokapilarne)
1. Niewielka przewaga u kobiet pomiędzy 5-
30r.ż., ok.10% przypadków kzn
2. Choroba ma charakter przewlekły,
postępujący, po 10 latach prawidłowa funkcja
nerek pozostaje u 16-32% pacjentów,
3. Pierwotne ale też często pojawia się w
przebiegu innych chorób: lipodystrofia, anemia
sierpowatokrwinkowa, krioglobulinemia,
hepatitis B, C

Obraz kliniczny
zespół nerczycowy w 70% -80% przypadków
początek może przybierać postać ostrego kzn
z nadciśnieniem i niekiedy masywnym
krwinkomoczem
bezobjawowe zmiany w moczu
niewydolność nerek niewielkiego stopnia w
momencie rozpoznania u 30-50% pacjentów
obniżony poziom dopełniacza w 70%
przypadków, gdyż w reakcji
immunologicznej aktywacja dopełniacza
drogą klasyczną (I) lub alternatywną (II)
trombocytopenia z powodu aktywacji układu
płytkowego
niedokrwistość nieproporcjonalna do stopnia
niewydolności nerek

Obraz mikroskopowy
Typ I ze złogami podśródbłonkowymi
Mikroskop świetlny: wzrost liczby komórek
mezangium i wzrost macierzy, pogrubienie
naczyń kłębka
! Mikroskop elektronowy: penetracja
tzw. interpozycja mezangium i macierzy
do przestrzeni podśródbłonkowej oraz
depozyty podśródbłonkowe
Mikroskop immunofluoroscencyjny: ziarniste
depozyty C3 oraz towarzyszące IgG i IgM w
mezangium i pod śródbłonkiem

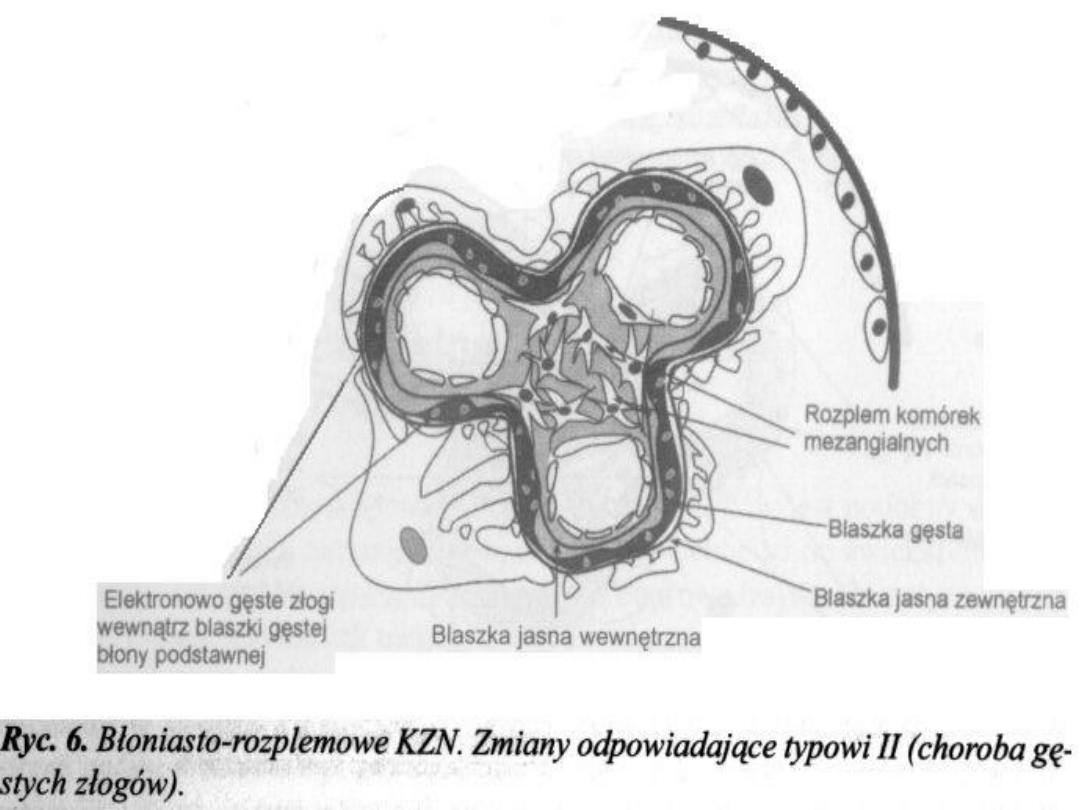
Typ II z gęstymi złogami wewnątrz błony
podstawnej
Mikroskop świetlny: rozplem mezangium,
wybitnie kwasochłonne pogrubiałe segmenty
błony podstawnej
Mikroskop elektronowy: gęste depozyty
rozłożone hemogennie wewnątrz błony
podstawnej
Mikroskop immunofluoroscencyjny: depozyty
C3 i inne składniki dopełniacza w mezangium i
pętli naczyniowej
Typ III ze złogami podśródbłonkowymi i
podnabłonkowymi
widocznymi w
mikroskopie elektronowym. Obraz z mikroskopu
świetlnego i immunofluoroscencyjnego jak w
powyższych postaciach

Czynniki progresji niewydolności nerek:
1.niewydolność w momencie rozpoznania
2.nadciśnienie
3.obecność półksiężyców w biopsji nerek
4.typ II i III

Leczenie
U osób z niedużego stopnia zaawansowaniem
klinicznym i biopsyjnym można zalecić
obserwację i ewentualnie leki p-płytkowe ale
generalnie rozpoczyna się intensywne
leczenie
1.Przedłużona terapia sterydami
2.Leki immunosupresyjne
3.Cyklosporyna, MMF
4.Inhibitory konwertazy, leki hipolipemizujące
Można od początku terapię skojarzoną

Mezangialnorozplemowe zapalenie
kłębuszków nerkowych
Cechy charakterystyczne:
1. Niejednolity obraz kliniczny, występuje
zarówno w chorobach ogólnoustrojowych
(toczeń, choroba Schonleina-Henocha) jak i
jako choroba pierwotna (popaciorkowcowa)
- pełnoobjawowy zespół nerczycowy
- izolowany białkomocz
- stały krwinkomocz
- nawracający krwiomocz

Obraz mikroskopowy
Mikroskop świetlny:
zwiększenie macierzy
mezangium i liczby komórek mezangium
,
prawidłowa grubość ściany włośniczek
Mikroskop elektronowy: zwiększenie macierzy
mezangium i liczby komórek mezangium,
niewielkie stopienie wypustek stopowatych
podocytów,
gęste elektronowo złogi w
mezangium
Mikroskop immunofluoroscencyjny: bardzo
różnorodny przez co mało charakterystyczny,
złogi IgM, IgG, IgA i C3 lub brak złogów
W związku z tym wyróżniamy nefropatię IgM,
nefropatię IgA
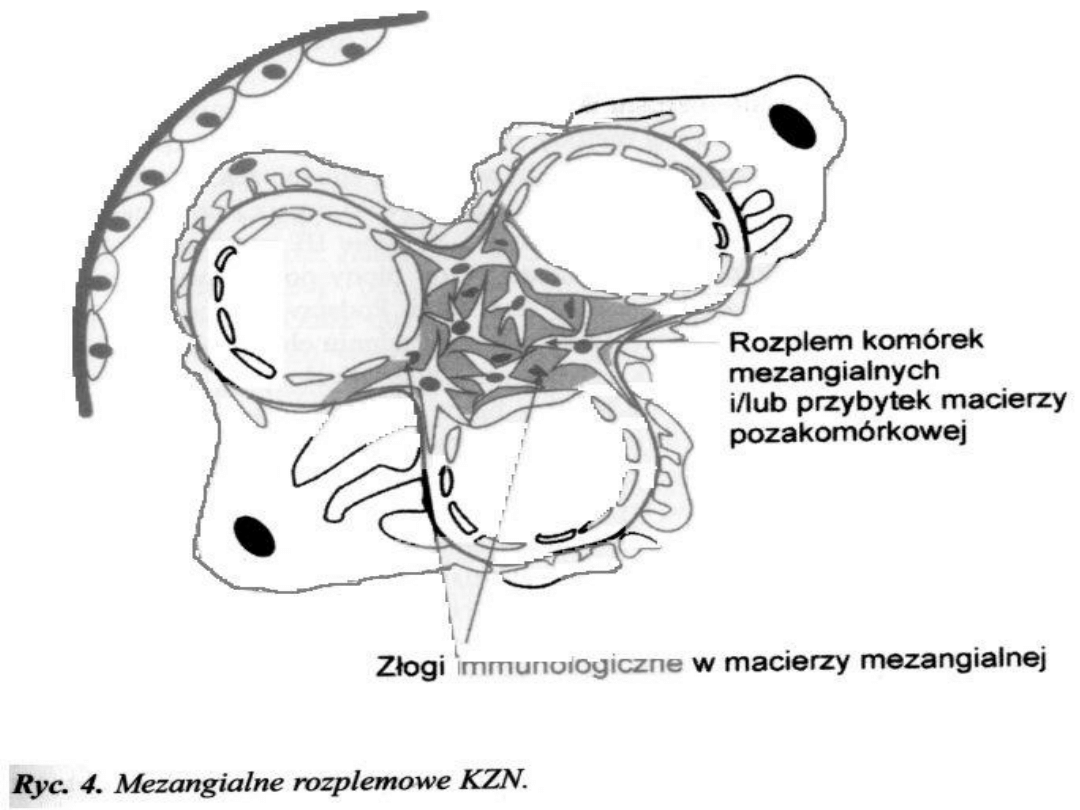

Czynniki progresji niewydolności nerek:
1. Rozlana proliferacja mezangium oraz cechy
szkliwienia kłębuszków w biopsji
2. Objawy zespołu nerczycowego
3. Nadciśnienie tętnicze
4. Niewydolność nerek w momencie
rozpoznania

Leczenie:
Leczymy pacjentów z czynnikami ryzyka
rozwoju niewydolności nerek, ta postać
trudno poddaje się leczeniu, w ciagu 8
lat 50% ma niewydolność nerek
1.Sterydy z powolną redukcją dawki
2.Leki immunosupresyjne
3.Blokery konwertazy, leki hipolipemizujące
Można od początku stosować terapię
skojarzoną

Odrębności nefropatii Ig A
1. Najczęstsza w Japonii (?)
2. 30% końcowej pnn to nefropatia IgA
3. Wzrost IgA w surowicy w ok..50%
4. Objawem klinicznym nawracający
krwiomocz gł. po infekcjach u.oddechowego i
p.pokarmowego
5. Rzadko zespół nerczycowy 10%
6. Nadciśnienie 40%
7.Stały krwinkomocz 40-70%
8. W leczeniu dodatkowo niektórzy preferują
olej rybi –kwasy omega 3

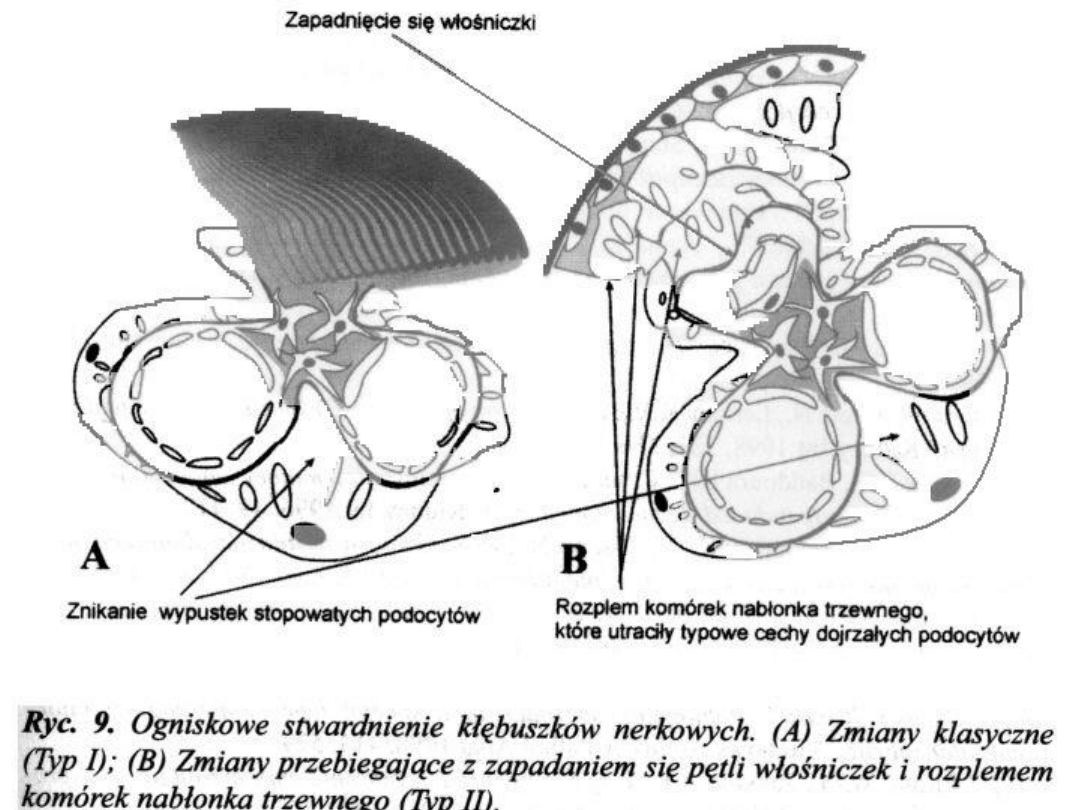
Ogniskowo-szkliwiejące zapalenie
kłębuszków nerkowych (FSGS)
1. Dotyczy gł. mężczyzn w wieku 25-35 lat
2. Częste i szybkie nawroty w nerce
przeszczepionej a więc przeszczepia się
tylko nerki ze zwłok
3. Nie występują samoistne remisje
4. Po 10 latach od rozpoznania 60% chorych
wymaga leczenia dializami

Objawy kliniczne:
- zespół nerczycowy w 80% przypadków
- bezobjawowy białkomocz
- mikrohematuria w 40% przypadków
- nadciśnienie tętnicze 30%
- niewydolność nerek

Obraz mikroskopowy-zmiany tylko w
niektórych kłębuszkach,
gł.przyrdzeniowych
Mikroskop świetlny:
Stwardnienie i szkliwienie
odcinków pętli lub ogniskowo całych
kłębuszków, pozostałe niezmienione,
zrastanie się pętli włośniczkowych z
torebką Bowmana.
Rozplem mezangium i
przybytek macierzy
Mikroskop elektronowy: depozyty w mezangium i
pod śródbłonkiem oraz w błonie podtawnej
Mikroskop immunofluoroscencyjny: gł. złogi IgM
w obrębie szkliwiejących pętli naczyniowych i w
mezangium
Duże zmiany w tk.śródmiąższowej

Czynniki progresji niewydolności nerek
1.Znaczny rozplem mezangium w biopsji
2. Masywny białkomocz
3. Brak remisji po pierwotnym leczeniu

Leczenie
1. Przedłużona kortykoterapia
2. Leki immunosupresyjne
3. Cyklosporyna A
4. Leki p-płytkowe
5. Inhibitory konwertazy, kwasy omega 3-
nienasycone, terapia p-cholesterolowa
Przypuszczalnym mediatorem włóknienia jest
czynnik transformujący TGF-ß. W badaniach
inhibitory TGF-ß .

Glomerulopatia lipoproteinowa- choroba
ostatnich lat
1. Choroba rozwija się na skutek
występowania
nieprawidłowych cząsteczek apolipoproteiny E
w surowicy
(uwarunkowanych genetycznie) i
współistnienia czynnika wewnątrznerkowego -
proliferacja mezangium.
Nieprawidłowe lipoproteiny są wychwytywane
w sposób niekontrolowany i nadmiar
lipoprotein wnika do światła włośniczek
kłębuszkowych tworząc zlepy lipoproteinowe
2.
Choroba ograniczona jest tylko do nerek, nie
ma zmian narządowych typowych dla
hiperlipidemii i miażdżycy
3. Nie ma preferencji wiekowych i płci

Objawy kliniczne
1. Białkomocz i krwinkomocz
2. Zespół nerczycowy
3. Przewlekła niewydolność nerek

Rozpoznanie:
1. Podwyższony poziom apoE
2. Fenotyp E2/E4 lub E2/E3
3. Wzrost stężenia cholesterolu całkowitego i
trójglicerydów
4. Znamienny obraz mikroskopu
elektronowego: ziarnistości w świetle
rozszerzonych naczyń włosowatych o
charakterystycznej gęstości tzw. odciski
palców.
W badaniu immunohistochemicznym i
barwieniu sudanem złogi lipidów.

Leczenie
1.Klasyczne leczenie immunosupresyjne i p-
zapalne nieskuteczne
2. Preparaty hipolipemiczne obniżąją stężenie
lipidów ale nie hamują postępującego
uszkodzenia nerek

Krwinkomocz rodzinny
1. Rodzinne występowanie
2. Łagodny przebieg, rokowanie pomyślne
3. Tylko u połowy chorych zmiany w badaniu
biopsyjnym pod postacią ścieńczenia błony
podstawnej z ogniskowym przerwaniem
ciagłości
tzw. choroba cienkich błon
podstawnych
4. Względne wskazania do biopsji
5. Nie leczy się

Zespół Alporta
1. Przyczyną zespołu jest
zaburzenie syntezy IV
typu kolagenu błony podstawnej kłębuszków
2. Towarzyszy zwykle upośledzenie słuchu i
wzroku
3. Dziedziczona jest głównie w sposób
dominujący związany z płcią poprzez gen
chromosomu X (80-85%)
4. W wyniku nowych mutacji rozwija się ok.15-
18% przypadków
5.
Częściej chorują mężczyżni 3,4:1
5. U kobiet przebieg lżejszy i choroba ujawnia się
później, u ok. 60% schyłkowa niewydolność nerek
6. U wszystkich chłopców doprowadza do
niewydolności nerek, u ok. 5% już w dzieciństwie

Obraz kliniczny
- krwinkomocz
- makroskopowy krwiomocz
- niekiedy zespół nerczycowy
- nadciśnienie umiarkowane

Obraz mikroskopowy
Mikroskop świetlny: niecharakterystyczny,
uogólnione i rozlane pogrubienie ściany
włośniczek kłębuszków, zwiększenie macierzy
mezangium i liczby komórek mezangium
Mikroskop elektronowy: błona podstawna z
nieregularnymi obrysami, miejscami
zgrubiała, miejscami bardzo cienka; blaszka
gesta rozwarstwiona
Mikroskop immunofluoroscencyjny: brak
złogów
Leczenie:
Objawowe
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
Wyszukiwarka
Podobne podstrony:
KŁĘBUSZKOWE ZAPALENIE NEREK, Wykłady
Kłębuszkowe zapalenie nerek, Studium medyczne
Patomorfologia, Kłębuszkowe zapalenia nerek- sem., PATOMORFOLOGIA - KŁĘBUSZKOWE ZAPALENIA NEREK
klebuszkowe zapalenie nerek, Studium medyczne
Klebuszkowe zapalenie nerek Vrok, Medycyna, Pediatria
Kłębuszkowe zapalenia nerek
Kłębuszkowe zapalenie nerek
Ostre kłębuszkowe zapalenie nerek
Ukł. moczowy, Kłębuszkowe zapalenie nerek
KŁĘBUSZKOWE ZAPALENIA NEREK, patomorfologia, PATOMORFOLOGIA-egzamin, PATOMORFOLOGIA-egzamin, Patomor
KŁĘBUSZKOWE ZAPALENIE NEREK
Przewlekłe kłębuszkowe zapalenia nerek(1)
więcej podobnych podstron