
FARMAKOTERAPIA
BÓLU

ROLA BÓLU
• najwcześniejszy naturalny
sygnał chorobowy
• wskazuje na istnienie procesu
chorobowego
• wzywa do leczenia

• Ból jest złożonym doznaniem
czuciowym lub emocjonalnym, które
towarzyszy istniejącemu lub
potencjalnie zagrażającemu
uszkodzeniu tkanek lub narządów.

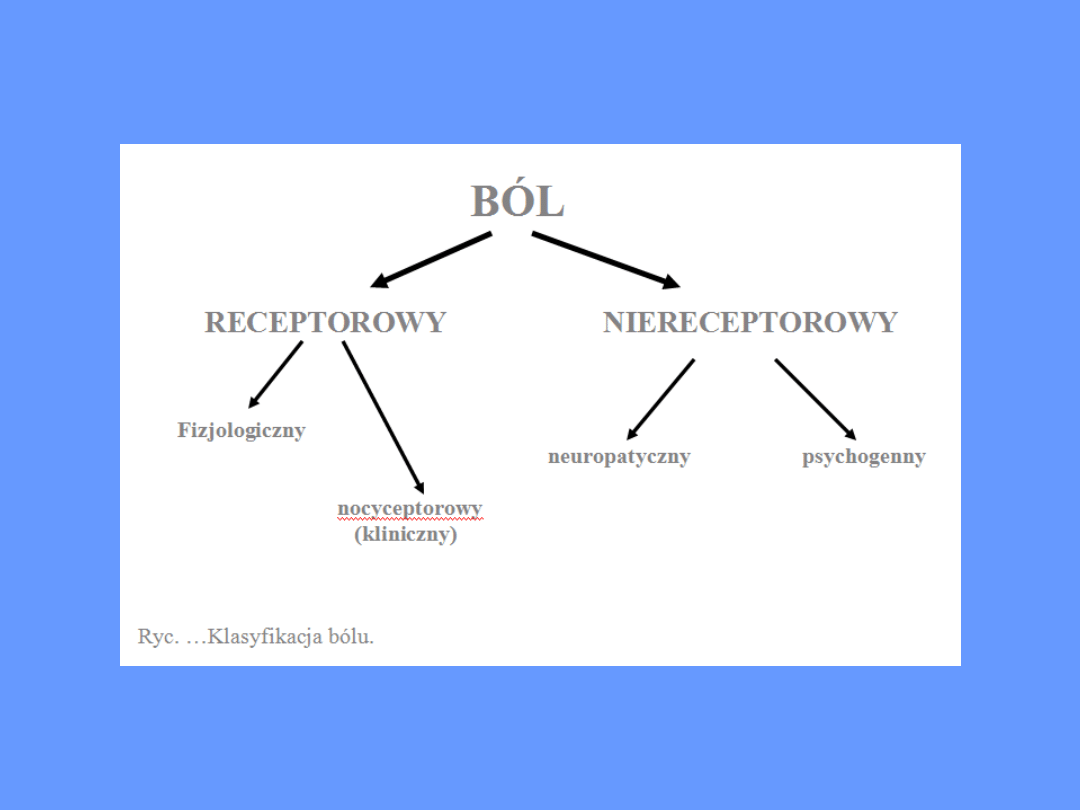
• Uwzględniając mechanizmy powstawania,
ból możemy podzielić na:
• Ból nocyceptorowy - powstaje w wyniku
mechanicznego, chemicznego lub termicznego
podrażnienia receptorów bólowych tzw.
nocyceptorów, czyli wolnych zakończeń neuronów
bólowych.
• Neurony bólowe (włókna zmielinizowane Aδ -
reagujące na bodźce mechaniczne i termiczne
oraz włókna niezmielinizowane C - reagujące na
bodźce chemiczne) tworzą dwa szlaki wstępujące,
którymi bodźce bólowe są przesyłane do OUN:
• Nowy szlak rdzeniowo-wzgórzowy-
przesyła
bodźce do wzgórza i zakrętu tylno-pośrodkowego
(ból ostry o wyraźnym umiejscowieniu).
• Stary szlak rdzeniowo-wzgórzowy-
przesyła
bodźce do tworu siatkowatego, zakrętu tylno-
pośrodkowego i kory czołowej (ból tępy, palący,
piekący, rozlany, który trudno umiejscowiony).
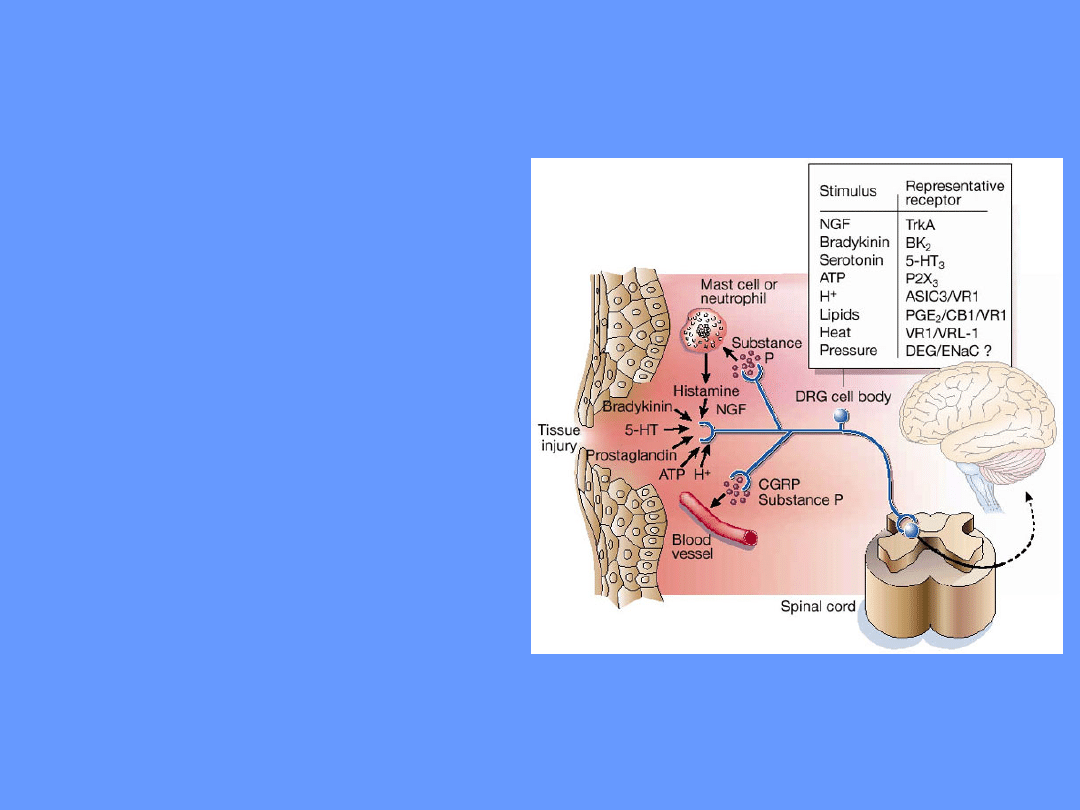
MEDIATORY BÓLU :
• uwalniane z tkanek:
potas, substancja P,
bradykinina, kallidyna,
histamina, serotonina,
• uwalniane przez komórki
zapalne :
prostaglandyny (zwłaszcza E
1
),
leukotrieny, cytokiny,
wolne rodniki tlenowe.

• Drogi wstępujące są pod kontrolą dróg
zstępujących (układ antynocyceptywny),
zaczynających się w tworze siatkowatym.
Drogi te mogą zablokować przekazywanie
bodźców bólowych do OUN poprzez
wydzielanie endogennych opioidów lub/i 5-HT
i NA.
• Wrażliwość nocyceptorów jest zwiększana
przez jony H+, K+, histaminę, bradykininę,
leukotrieny, prostaglandyny itd.
• W wyniku działania bodźców bólowych,
nocyceptory ulegają SENSYTYZACJI (zwiększa
się ich wrażliwość)- efekt ten leży u podstaw
zasady, w myśl której, leki przeciwbólowe
należy podawać w momencie pojawienia się
bólu lub jeśli to możliwe wcześniej.

• Ból neuropatyczny - powstaje w wyniku
uszkodzenia nerwów obwodowych, rdzenia
kręgowego lub niektórych okolic OUN. Przykładami
tego typu bólu jest np. rwa kulszowa, neuralgia
półpaścowa, poli- lub mono- neuropatie cukrzycowe
lub niedokrwienne, nerwiaki w wyniku amputacji lub
przecięcia nerwu itd.
• Ból psychogenny - ból o nieustalonej przyczynie
związany z zaburzeniami procesów myślenia, stanem
emocjonalnym i osobowością, występujący bez
uszkodzenia tkanek. Ten typ bólu może się pojawiać
w przebiegu depresji lub zaburzeń nerwicowych.
• Ból fizjologiczny - ból wywołany bodźcami nie
powodującymi uszkodzenia tkanek, generujący
odruchowy skurcz mięśni szkieletowych
umożliwiający „ucieczkę” z miejsca zagrożenia. W
niektórych przypadkach ten rodzaj bólu może
prowadzić do niewielkiego uszkodzenia tkanek.
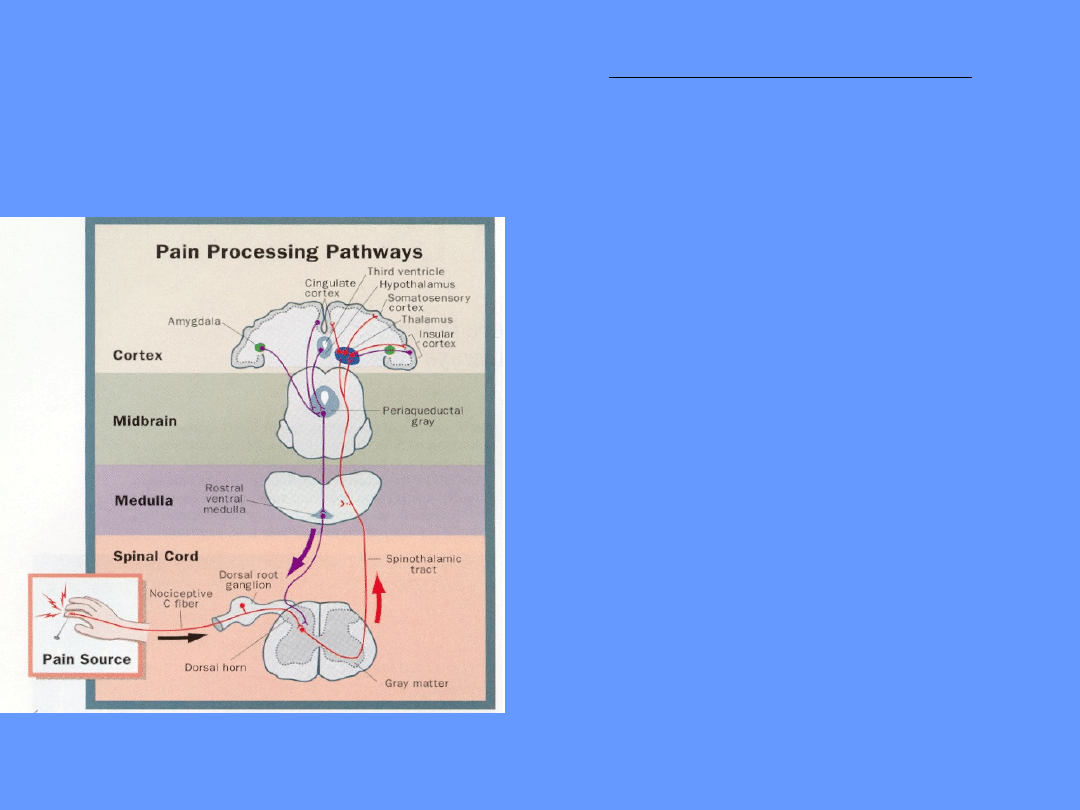
Percepcja bólu-etapy:
1. działanie czynnika
nocyceptywnego drażnienie
(mechaniczne, termiczne,
chemiczne)
2. przewodzenie pobudzenia
przez nerw obwodowy do
rogu tylnego rdzenia (istota
galaretowata-gł. lamina II)
3. przewodzenie dośrodkowe
bodźca przez rdzeń kręgowy i
pień mózgu
4. kora mózgowa, układ
limbiczny - ostateczna
percepcja bólu

• Doznania bólowe mogą być zmniejszane
poprzez:
• zastosowanie leczenia przyczynowego -ból
nie jest chorobą tylko objawem choroby
• zmniejszenie wrażliwości nocyceptorów -
niesteroidowe leki przeciwzapalne i
przeciwbólowe, leki miejscowo znieczulające
• przerwanie dośrodkowej transmisji bólu - leki
miejscowo znieczulające, narkotyczne leki
przeciwbólowe
• hamowanie percepcji bólu - narkotyczne leki
przeciwbólowe, leki znieczulenia ogólnego,
leki przeciwdepresyjne.

• W leczeniu bólu nocyceptorowego stosowane są leki z
grupy narkotycznych leków przeciwbólowych,
niesteroidowych leków przeciwzapalnych i przeciwbólowych
oraz leki o działaniu miejscowo znieczulającym. Pomocniczo
podawane są leki przeciwdepresyjne, przeciwpadaczkowe,
uspokajające i zwiotczające mięśnie (patrz odpowiednie
rozdziały).
• W leczeniu bólu neuropatycznego stosuje się: leki
miejscowo znieczulające, przeciwpadaczkowe,
przeciwdepresyjne, glikokortykosteroidy, klonidynę,
kapsaicynę, baklofen, elektrostymulację.
• W przypadku braku skuteczności leczenia
farmakologicznego dopuszcza się stosowanie akupunktury
lub jej odmian.
• W leczeniu bólu psychogennego stosuje się szeroko
pojęte leczenie psychiatryczne w tym leki
przeciwdepresyjne i przeciwlękowe.

Niesteroidowe leki
przeciwzapalne i
przeciwbólowe
(NLPZ)

Niesteroidowe Leki Przeciwzapalne
-trochę historii
-
po raz pierwszy udało się zsyntetyzować leki tej grupy
–1889
-pierwsze endoskopowo potwierdzone uszkodzenia
błony śluzowej żołądka-1938
-powstanie nowszych bezpieczniejszych NLPZ-
lata 70’
-odkrycie COX-2- 1992
-pierwsze selektywne inhibitory COX-2, dopuszczone-
1998

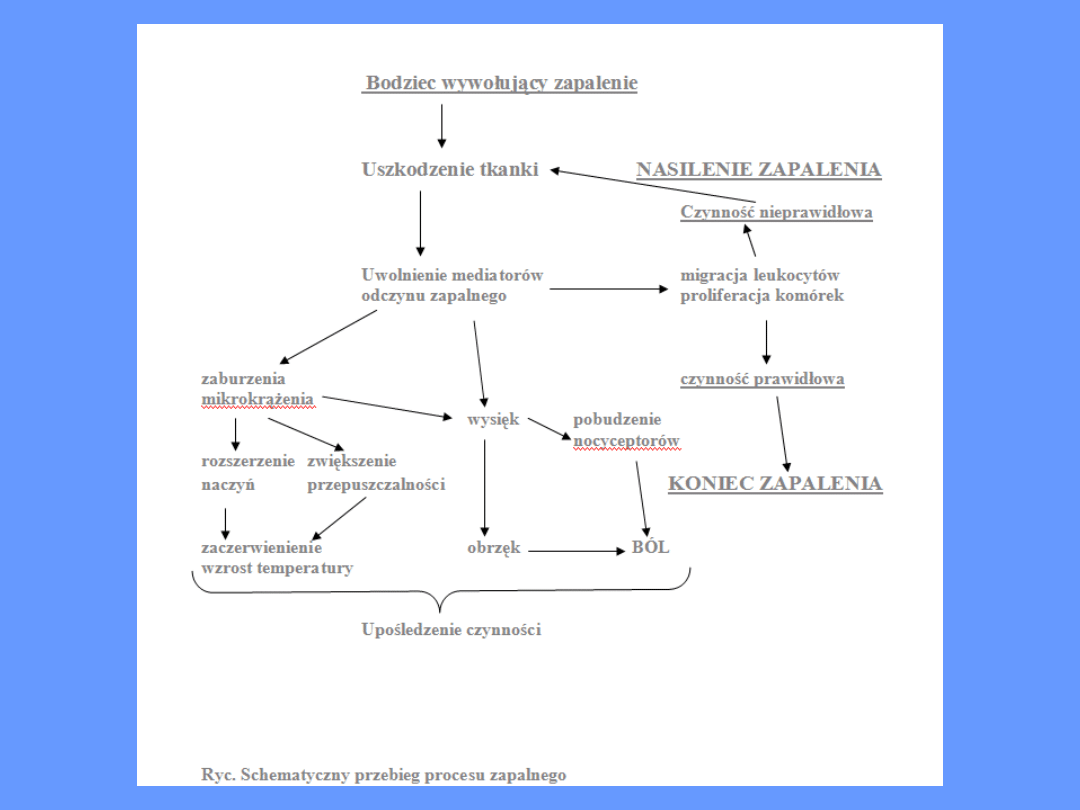
• Proces zapalny
• Zapalenie jest zespołem zjawisk patologicznych
pojawiających się na skutek uszkodzenia tkanek,
które może być spowodowane różnymi bodźcami:
fizycznymi (urazy, mikrourazy), chemicznymi
(substancje żrące), termicznymi, biologicznymi
zewnętrznymi (bakterie - paciorkowce, gronkowce,
wirusy, riketsje, ciała obce) lub wewnętrznymi
(antygeny własne).
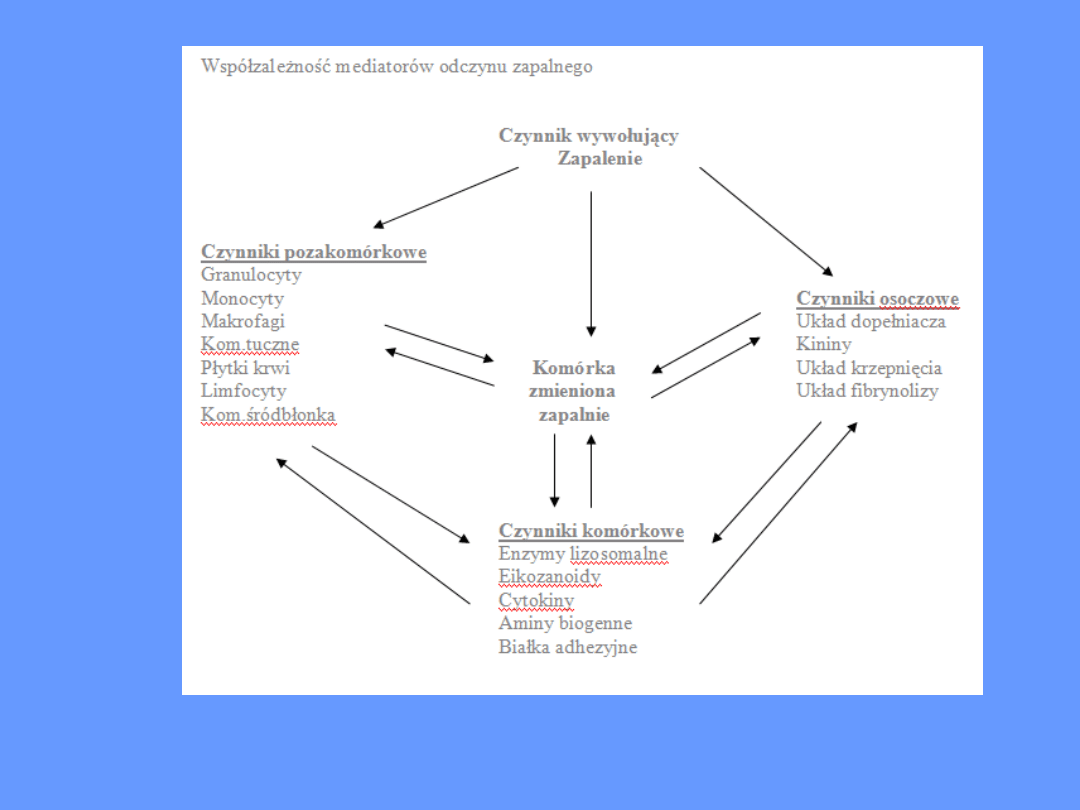
• Czynniki wywołujące zapalenie uwalniają tzw.
mediatory odczynu zapalnego (Patrz ryc. .),
które prowadzą do aktywacji lub zahamowania wielu
układów enzymatycznych, wtórnych przekaźników i
elementów układu immunologicznego, których
zadaniem jest eliminacja czynników szkodliwych i
„naprawa” uszkodzonej tkanki. W niektórych
przypadkach mediatory odczynu zapalnego mogą
nasilać proces zapalny.

• Cechy kliniczne zapalenia to: zaczerwienienie,
podwyższona temperatura, obrzęk, ból i upośledzenie
funkcji narządów. Pierwszym objawem zapalenia jest
krótkotrwały skurcz naczyń mikrokrążenia, a
następnie ich rozkurcz (zaczerwienienie) i przesięk
osocza (faza ostra, wysiękowa). Następnie dochodzi
do nacieku leukocytów i makrofagów. Zaczyna się
proces fagocytozy uszkodzonej tkanki, czynników
egzogennych i innych czynników wywołujących
proces zapalny (faza późna, wytwórcza reparacyjna).
Jeśli wszystko przebiega prawidłowo i zmiany są
niewielkie, to proces zapalny się kończy. Jeśli
uszkodzenie było znaczne lub leukocyty ulegają
uszkodzeniu, a uwolnione enzymy proteolityczne
rozkładają zdrową tkankę - zapalenie się rozszerza,
czyli występuje stan podostry lub przewlekły.

• Uszkodzona tkanka wyzwala procesy reparacyjne -
wytwarzane są duże ilości włókien kolagenu i tkanki
podstawowej - jeśli są trawione przez enzymy, to
tworzy się ziarniak. Jeśli proces wygasa, tworzy się
blizna.
• We wszystkich fazach procesu zapalnego decydującą
rolę odgrywa układ immunologiczny, prostaglandyny i
cykliczne nadtlenki odpowiedzialne za tworzenie
obrzęku, przepływ krwi, migrację krwinek białych,
proliferencję fibroblastów, ból i gorączkę.
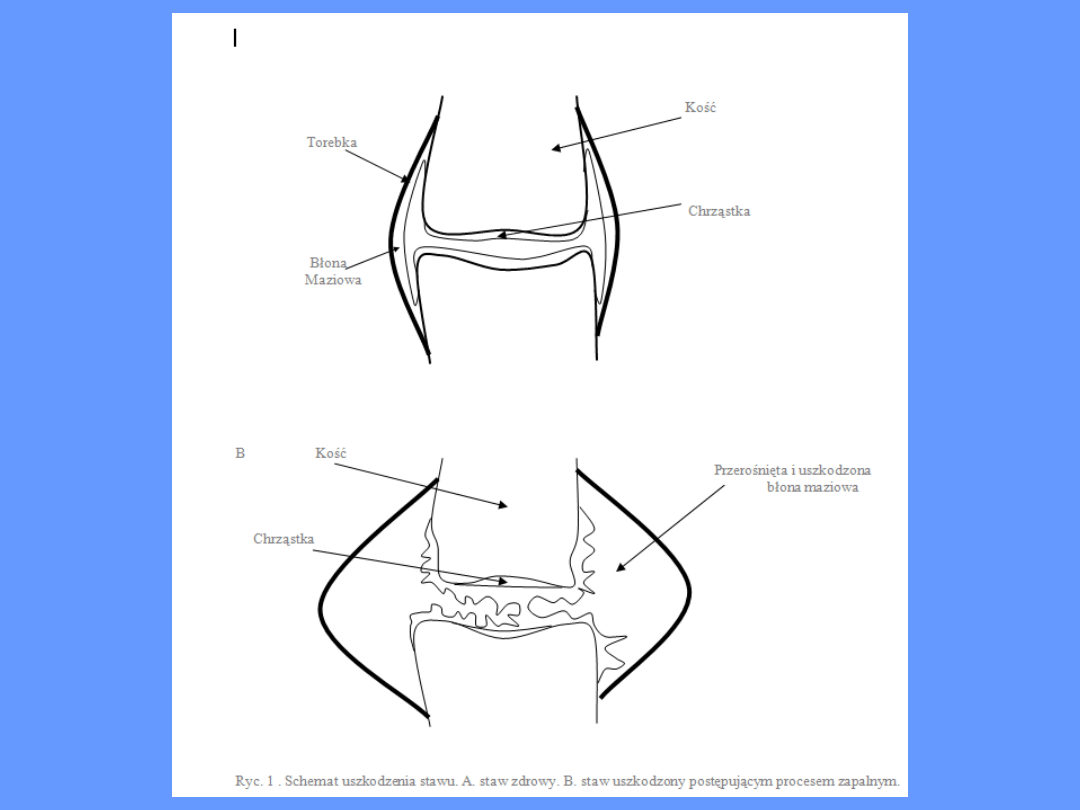
• W stawach, w wyniku istniejącego procesu zapalnego,
błona maziowa znacznie przerasta i wpukla się do
jamy stawu (łuszczki) zostaje uszkodzona chrząstka i
nasady kości (ryc. .b.). Pomiędzy łuszczkami tworzą
się zrosty włókniste, a później kostne. Zapalenie
rozszerza się dalej w tym na tkankę łączną.

• PROSTAGLANDYNY
• Do najważniejszych mediatorów odczynu zapalnego należą
prostaglandyny.
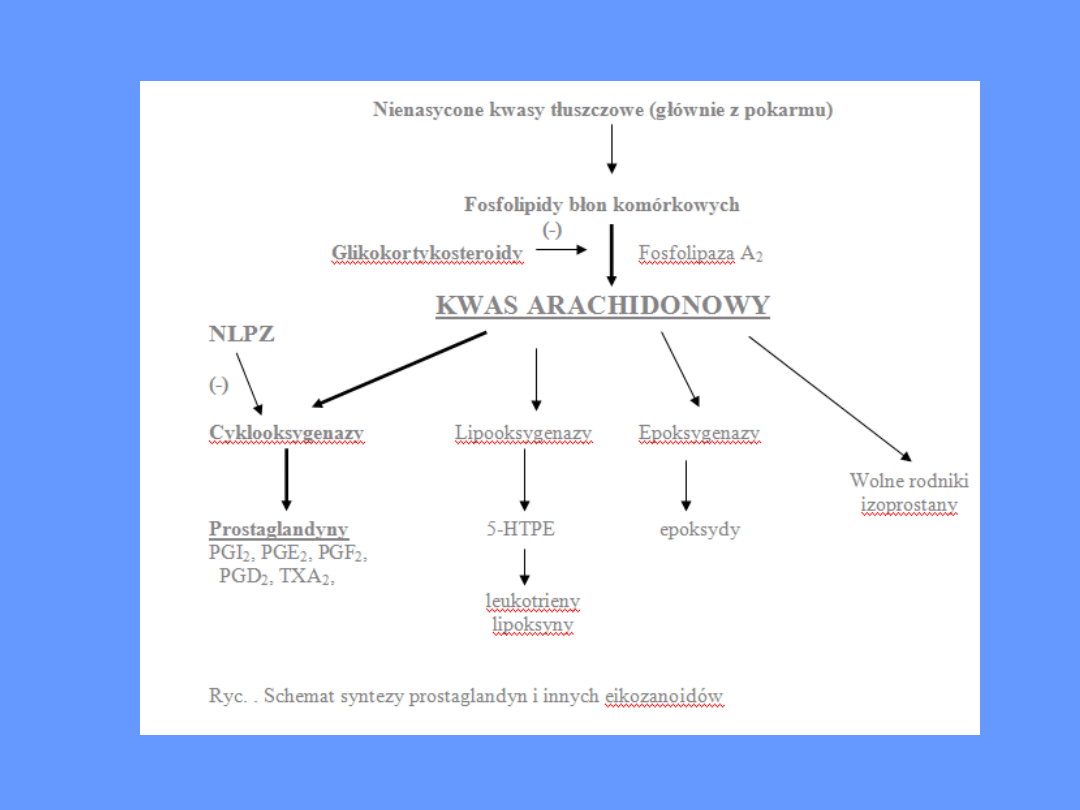
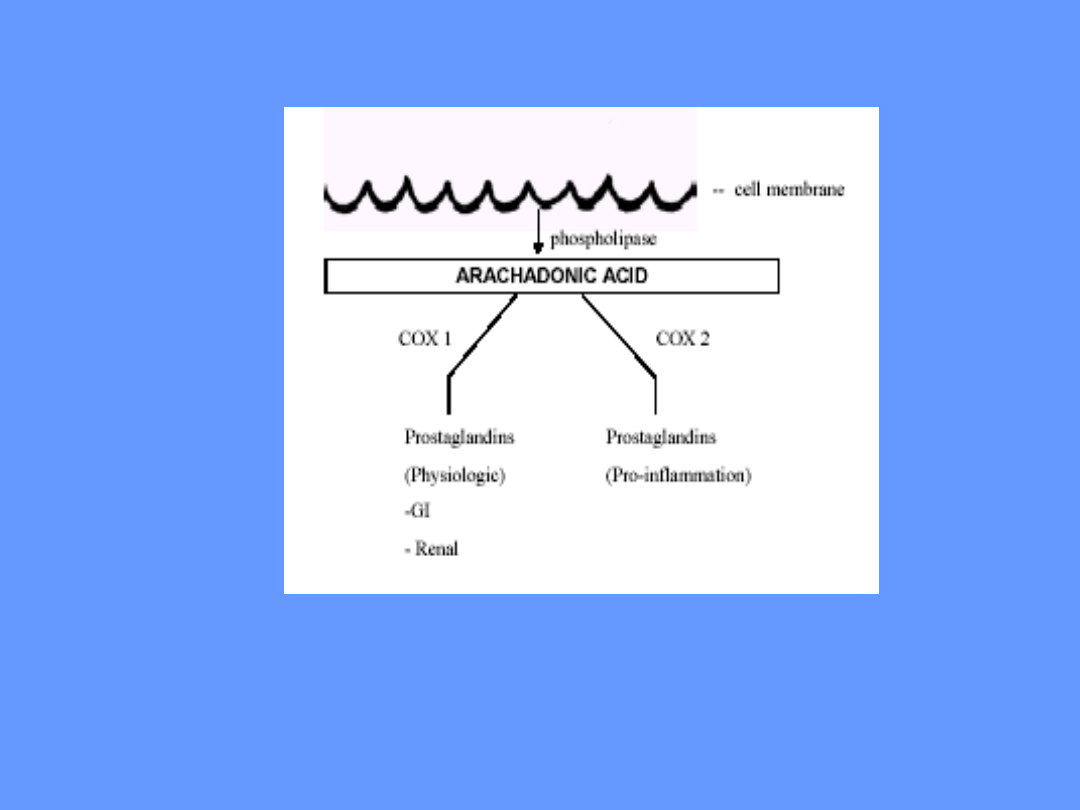
• Prostaglandyny powstają z kwasu arachidonowego przy
udziale cyklooksygenaz prostaglandynowych (schemat
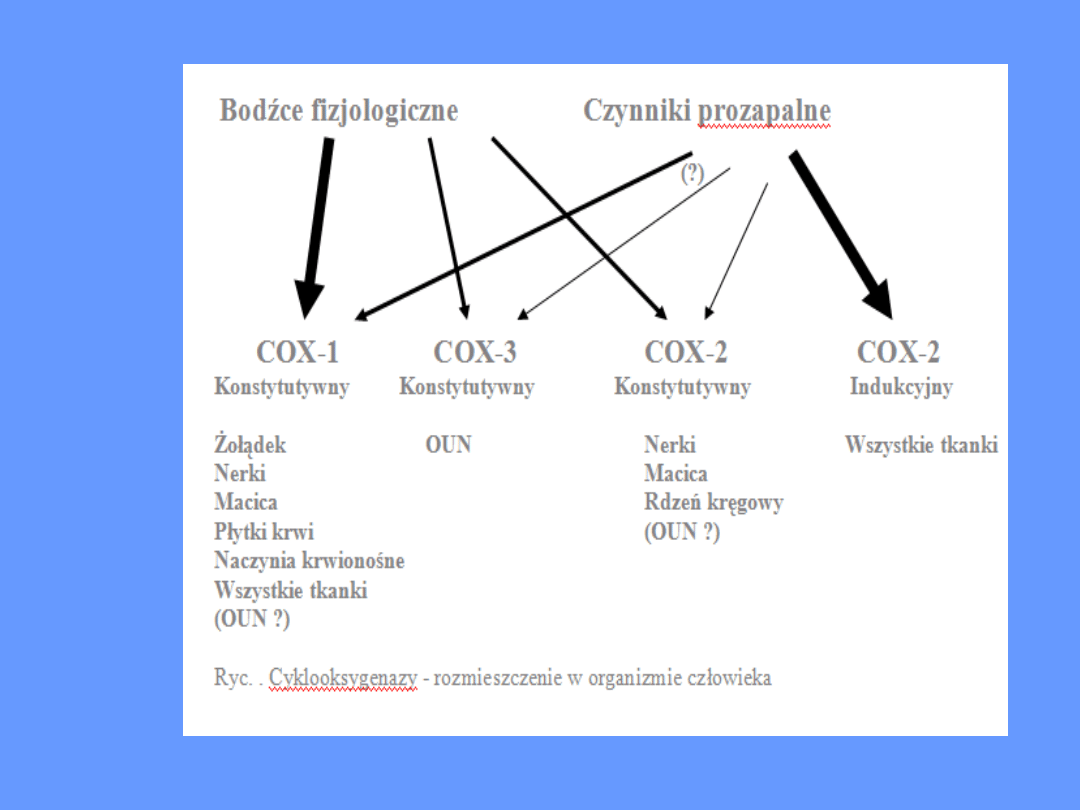
syntezy prostaglandyn przedstawiono oraz rozmieszczenie
poszczególnych COX przedstawiono na ryc. .).
• Działanie prostaglandyn:
• indukują proces zapalny
• obniżają próg bólowy;
• podwyższają temperaturę ciała;
• zmniejszają lepkość krwi;
• zwiększają wydzielanie śluzu błony śluzowej żołądka;
• nasilają diurezę (zwiększają wytwarzanie i wydalanie
moczu);
• kurczą macicę i jajowody;
• kurczą mięśnie gładkie przewodu pokarmowego
• nasilają wydzielanie śluzu przez komórki przewodu
pokarmowego
• zmniejszają napięcie mięśni gładkich oskrzeli

• Obecnie znamy trzy rodzaje COX:
• COX-1 – cyklooksygenaza
konstytutywna
• COX-2 – cyklooksygenaza
indukcyjna
• COX-3 - cyklooksygenaza
konstytutywna (zbliżona do COX-1)
•

• Niesteroidowe leki przeciwzapalne i
przeciwbólowe
• (NLPZ)
• WSZYSTKIE NLPZ hamują aktywność
COX, ale z różną siłą i selektywnością.
W większość NLPZ to leki nie
wybiórcze, hamujące wszystkie COX.
• Selektywnym i nieodwracalnym
inhibitorem COX-1 jest kwas
acetylosalicylowy, czyli aspirina
(ASA),
• Selektywnym inhibitorem COX-2 jest
rofekoksyb i celekoksyb,
• Selektywnym inhibitorem COX-3 jest
paracetamol i ASA.

• Mechanizm działania
• Działanie lecznicze NLPZ
• Przeciwzapalne - hamowanie aktywności COX-2 i w dużo mniejszym
stopniu COX-1 w
• miejscu procesu zapalnego, co prowadzi do zahamowania produkcji
• mediatorów odczynu zapalnego – przerywa kaskadę procesów
• uczestniczących w zapaleniu
• Przeciwbólowe - hamowanie aktywności COX-1 i być może COX-2 w
miejscu procesu zapalnego, co hamuje produkcje mediatorów
odczynu zapalnego
• stymulujących i drażniących receptory bólowe.
• Hamowanie aktywności COX-3, COX-1 i być może COX-2 w OUN.
• Przeciwgorączkowe - hamowanie aktywności COX-3, COX-1 i być może
COX-2 w układzie nerwowym, co zmienia „nastawy” ośrodka
termoregulacji.
• Działają tylko, jeśli temperatura jest wyższa niż temperatura
fizjologiczna.
• Zmniejszające lepkość krwi - hamowanie aktywności COX-1 w
płytkach krwi.
• Obecnie postuluje się także wpływ na metaloproteinazy, NO, układ
immunologiczny i być może inne dotychczas nieznane mechanizmy.
• Uwaga: Przy działaniu przeciwbólowym i przeciwgorączkowym może
występować efekt pułapowy - po przekroczeniu pewnej dawki działanie
lecznicze nie zwiększa się. Efekt ten jest najsilniejszy przy podawaniu
ASA.
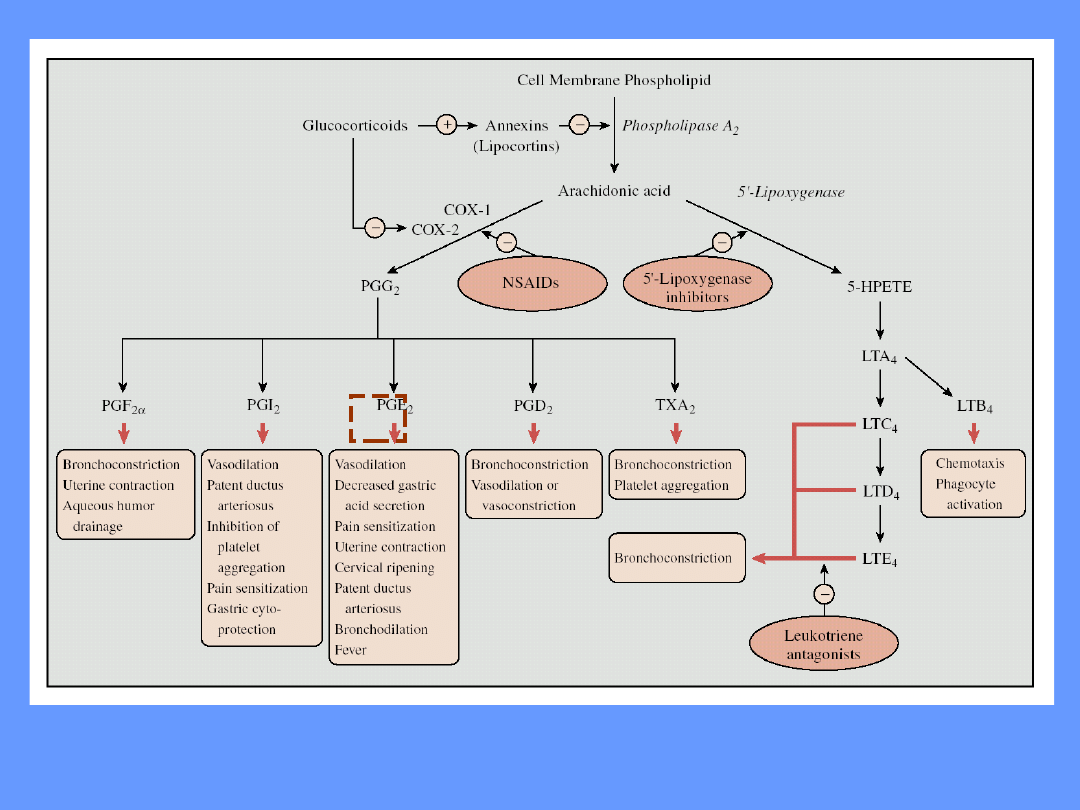
wg.Karen A. Woodfork and Knox Van Dyke

• Wskazania:
• ostre i przewlekłe reumatoidalne zapalenie stawów
(RZS);
• zesztywniające zapalenie stawów kręgosłupa,
zapalenie stawów
•
krzyżowo-biodrowych, zapalenie
wielostanowe;
• choroby zwyrodnieniowe stawów;
• napady dny moczanowej;
• stany zapalne tkanek miękkich;
• stany zapalne ścięgien i wiązadeł stawowych,
dyskopatia, zespół
• bolesnego barku, łokieć tenisisty;
• stany bólowe tkanek miękkich;
• pourazowe zespoły bólowe, w tym bóle
pooperacyjne;
• bolesne miesiączkowanie;
• migrenowe bóle głowy;
• leczenie i profilaktyka choroby niedokrwiennej serca;
• stany gorączkowe.

• Wskazania są konsekwencją mechanizmu
działania.
• w leczeniu chorób o etiologii zapalnej
wykorzystujemy działanie przeciwzapalne,
przeciwbólowe i przeciwgorączkowe,
• w zespołach bólowych działanie przeciwbólowe i w
nieznacznym stopniu przeciwzapalne,
• w profilaktyce choroby niedokrwiennej serca
obniżenie lepkości krwi,
• w migrenowych bólach głowy działanie
przeciwbólowe i obniżenie lepkości krwi,
• w bólach miesiączkowych działanie przeciwbólowe
i zmniejszające kurczliwość macicy.
•

Działania niepożądane i
toksyczne:
Działania niepożądane i toksyczne są konsekwencją
mechanizmu działania związanego z hamowaniem
syntezy prostaglandyn.
1.) Uszkodzenia przewodu pokarmowego - hamowanie COX-
1 w komórkach okładzinowych błony śluzowej żołądka
powoduje zmniejszenie wydzielania śluzu chroniącego żołądek
przed kwaśnym sokiem żołądkowym i enzymami.
• Wszystkie NLPZ w mniejszym lub większym stopniu
niezależnie od drogi podania będą w tym mechanizmie
uszkadzały przewód pokarmowy !
• Działanie miejscowo drażniące związane z charakterem
chemicznym NLPZ (leki z tej grupy to kwasy).
• Oba mechanizmy będą prowadziły do występowania nadżerek,
bólu, krwawienia z żołądka i jelit (!!!), biegunki, lub zaparcia.
2.) Zaburzenia czynności nerek - hamowanie czynności COX-1
i w mniejszym stopniu COX-2, co powoduje upośledzenie
przepływu nerkowego. Drugi mechanizm związany z
bezpośrednim działaniem drażniącym (kwasy) i krystalizacją
leku w kanalikach.

3.) Uszkodzenia wątroby - działanie nie związane
z hamowaniem COX. Ma charakter uszkodzenia
hepatocytu. Najsilniejsze działanie
hepatotoksyczne posiada paracetamol.
4.) Zaburzenia czynności układu oddechowego
- zahamowanie syntezy prostaglandyn sprzyja
zwiększonej syntezie leukotrienów (przy udziale
lipooksygenazy), co prowadzi do przesunięcia
równowagi w stronę leukotrienów - czynników
powodujących skurcz oskrzeli. W dużych dawkach
(toksycznych) występuje bezpośrednie działanie
hamujące ośrodek oddechowy.
5.) Zaburzenia krzepliwości - związane z
hamowaniem COX-1 w płytkach krwi, co
powoduje zwiększone niebezpieczeństwo
krwawień, w tym wylewów np. u osób w
podeszłym wieku, z wysokim nadciśnieniem itd.

6.) Zaburzenia układu sercowo-naczyniowego -
rzadkie w tej grupie leków. Mechanizm nie do końca
poznany prawdopodobnie związany z hamowaniem COX-2
w nerce, co zmniejsza diurezę i nasila aktywność układu
renina-angiotensyna aldosteron i wtórnie może prowadzić
do zaburzeń rytmu. Bardziej prawdopodobne inne
mechanizmy.
•
Wyjątkiem jest grupa koksibów (patrz dalej) powodująca
chorobą niedokrwienna serca w tym kończący się zgonem
zawał mięśnia sercowego (rofekoksib został z tego
powodu wycofany z lecznictwa). Z „tradycyjnych” NLPZ
najczęstsze tego typu działanie powoduje indometacyna,
ibuprofen, diklofenak, piroksykam. Naproksen nie
wykazuje tego działania. ASA nie zapobiega omawianym
powikłaniom.
7.) Zaburzenia ośrodkowe: bóle i zawroty głowy -
działanie niespecyficzne może występować po każdym z
leków, nie tylko NLPZ-ach. Prawdopodobnie związane ze
zmianą przepływu naczyniowego i wpływem na syntezę
prostaglandyn w OUN.

8.) Szum w uszach - częste działanie
niepożądane NLPZ, szczególnie starszej
generacji (niespecyficznych), mechanizm nie
do końca poznany ( działanie drażniące?).
9.) Reakcje alergiczne - w tej grupie rzadkie;
występują po wszystkich lekach, nie tylko
NLPZ-ach. Wyjątkiem jest grupa pirazolonów
-patrz dalej z tego powodu w wielu krajach
praktycznie wycofana z lecznictwa.
10.)Nie stosować u kobiet w ciąży -
zwłaszcza w pierwszym trymestrze i okresie
okołoporodowym. W I trymestrze mogą
działać teratogennie, w okresie
okołoporodowym mogą hamować poród i
zwiększać ryzyko krwawienia u matki i płodu.

11.) Raczej nie stosować u dzieci i matek
karmiących - nie przebadano wpływu
zahamowania syntezy prostaglandyn na rozwój
niemowląt i małych dzieci, dlatego nie należy
stosować NLPZ (dmuchamy na zimne) u matek
karmiących, gdyż leki przenikają do mleka
zmieniając jego smak i mogą działać na
niemowlę.
12.) U osób w podeszłym wieku należy
zachować szczególną ostrożność
•
- u osób w podeszłym wieku zwiększa się
niebezpieczeństwo wystąpienia działań
niepożądanych i toksycznych NLPZ, szczególnie
uszkodzenia przewodu pokarmowego, nerek,
wątroby oraz wystąpienia krwawień i wylewów.

Pochodne kwasu
salicylowego
•
Kwas acetylosalicylowy (Polopiryna, Aspiryna itd.)
•
Salicylamid (Analgan), Kwas salicylowy
• Najstarsza grupa.
• Aspiryna to najczęściej przepisywy lek z NLPZ-ów.
• Selektywny i nieodwracalny inhibitor (bloker) COX-1 i COX-3.
• W najniższych dawkach 50-100 mg, działa na płytki krwi –
zmniejsza lepkość krwi.
• W wyższych 300-500 mg – działa przeciwbólowo i
przeciwgorączkowo; powyżej tych dawek działanie przeciwbólowe
nie zwiększa się - jest to tzw. efekt pułapowy.
• W dawkach powyżej 500 mg ma silne działanie przeciwzapalne.
• Dużo działań niepożądanych i toksycznych (patrz powyżej)
ponieważ silnie blokuje
• COX-1 i posiada silne działanie drażniące. Do najczęstszych i
najgroźniejszych działań niepożądanych należą: zaburzenia
czynności przewodu pokarmowego, uszkodzenie nerek, szum w
uszach, astma aspirynowa.
• Obecnie stosowana w zapobieganiu i leczeniu choroby
niedokrwiennej serca (dawki 50-100 mg), jako lek przeciwbólowy i
przeciwgorączkowy, rzadziej jako przeciwzapalny

Pochodne p-aminofenolu albo aniliny
•
Fenacetyna (Tabletki od bólu głowy) - dawno powinna zostać
wycofana,
• ponieważ może powodować met-
hemoglobinemię, uszkodzenie nerek,
• uzależnienie i nowotwory.
Paracetamol (Acenol, Coldrex, Apap itd.)
• Obecnie bardzo popularny.
• Nie hamuje syntezy prostaglandyn na “obwodzie” tylko w OUN -
jest selektywnym inhibitorem COX-3, dlatego praktycznie nie ma
działania przeciwzapalnego.
• Nie występują działania niepożądane związane z hamowaniem
syntezy prostaglandyn na „obwodzie”, czyli można podawać u
osób z chorobą wrzodową żołądka i astmą.
• Uszkadza wątrobę - jest to silne i częste działanie TOKSYCZNE,
szczególnie przy przekroczeniu zalecanych dawek, a także u osób
nadużywających etanolu lub osób z dysfunkcja wątroby. (Za
działanie toksyczne odpowiedzialny jest metabolit N-
acetyloparabenzoizochimina.)
Pochodne fenylopirazolonu
• Aminofenazon (piramidon) - silne działanie
przeciwgorączkowe (wycofany z
• lecznictwa).
• METAMIZOL (Noraminofenazon, Pyralgina, Tabletki
przeciw grypie i od
• bólu głowy) - najsilniejsze działanie przeciwbólowe w
grupie NLPZ.
•
Fenylobutazon (Butapirazol) - silne działanie
przeciwzapalne.
• Silniej blokują COX-1 niż COX-2
• W wielu krajach grupa ta została wycofana z
lecznictwa gdyż powoduje uszkodzenie szpiku,
czasem prowadzące do śmierci.
• Pyralgina posiada ponadto działanie rozkurczowe, co
zaważyło na pozostawieniu jej w lekospisie
(diklofenak też ma takie działanie). Jako jeden z
nielicznych NLPZ może być podawana domięśniowo i
dożylnie (diklofenek i paracetamol też).

Pochodne kwasu
mefenamowego
•
Kwas mefenamowy (Mefacid,
Parkemed)
• Silniej blokuje COX-1 niż COX-2.
• Rzadko stosowany. W wielu krajach
wycofany z obrotu. Bardzo silne
działanie przeciwbólowe i
przeciwzapalne, poprawia ruchliwość
stawów, ale jest bardzo toksyczny - nie
należy przyjmować dłużej niż 1 tydzień.

Oksykamy
•
Piroksykam
• Silniej blokuje COX-1 niż COX-2.
• Grupa leków, które nie spełniły
nadziei. Miały być bezpieczne i
skuteczne. Skuteczność nie odbiega
od średniej, a toksyczność jest
większa.

Pochodne kwasu
indolooctowego i
arylooctowego
•
Indometacyna (Metindol, Indocid)
• Silniej blokuje COX-1 niż COX-2. Przez wielu uważana za względnie
selektywnego inhibitora COX-1.
• Jeden z najsilniejszych NLPZ o działaniu przeciwzapalnym. Dużo działań
niepożądanych takich samych jak wywoływane przez aspirynę, tylko
występujących częściej.
• Obecnie stosowana bardzo rzadko lub nie stosowana.
•
Diclofenak
• Ma podobne powinowactwo do COX-1 jak i COX-2, ale silniej blokuje COX-2 niż
• COX-1.
• Jedno z silniejszych działań przeciwzapalnych i przeciwbólowych!!!
• Posiada działanie rozkurczające mięśnie gładkie (jak pyralgina - patrz
powyżej)!!!
• Hamuje syntezę leukotrienów - nie powinien powodować astmy aspirynowej -
efekt ten nie został potwierdzony w wiarygodnych próbach klinicznych.
• Działanie hepatotoksyczne nie jest silne. Opisano 4 przypadki śmierci w
wyniku uszkodzenia wątroby – w tym 2 wątpliwe (jednocześnie przyjmowano
inne leki). Pozostałe działania niepożądane, uboczne i toksyczne jak przy
innych NLPZ.

Pochodne kwasu
propionowego
•
Ibuprofen
•
Flurbiprofen
•
Ketoprofen (Profenid, Ketonal)
•
Naproksen (Anapran, Naproxen) - może przerywać
napady dny
•
moczanowej.
• Silniej blokują COX-1 niż COX-2.
• Skutecznością i bezpieczeństwem dorównują diklofenakowi, ale w
mniejszym stopniu uszkadzają wątrobę. Nie hamują syntezy
leukotrienów, nie posiadają działania rozkurczającego.
• Mają dodatkowe, ośrodkowe mechanizmy działania
przeciwbólowego, co powoduje, że efekt przeciwbólowy ujawnia się
przy niższych, a więc bezpieczniejszych dawkach. To było powodem
zakwalifikowania ibuprofenu i ketoprofenu do leków OTC. Przy
wyższych dawkach wymagających równoczesnego silnego efektu
przeciwzapalnego leki te są gorzej tolerowane od innych NLPZ.

Pozbawione grupy
karboksylowej
• Selektywnie blokują COX-2.
• Etodolak
• Nabumeton
• Tenidab
• Tebufelon
• Nimesulid (Aulin)
• Silniej blokują COX-2 niż COX-1. Niektóre nie posiadają grupy
karboksylowej, a więc nie wykazują działania miejscowo drażniącego.
• Działają jak inne NLPZ (słabe działanie przeciwgorączkowe lub jego
brak), ale powodują mniej działań niepożądanych lub też działania te
są słabiej wyrażone.
• Skuteczność kliniczna nie do końca ustalona (to ładne i ważne
określenie). Wielu klinicystów uważa, że efekt przeciwzapalny i
przeciwbólowy jest dużo słabszy niż przy stosowaniu klasycznych
NLPZ.

LEKI SELEKTYWNIE
HAMUJĄCE COX-2
• Jest nowa grupa leków
• Zaleca się stosowanie u pacjentów po 65 roku życia z chorobą wrzodową
,otrzymujących glikokortykosteroidy, antykoagulanty, kw. acetylosalicylowy
• Są lekami dobrze tolerowanymi przez chorych na astmę aspirynową
• Podczas stosowania leków selektywnie hamujących COX-2 zmniejsza się
filtracja kłębuszkowa, w regulacji której istotny udział ma właśnie COX-2
• Udział COX-2 ma również znaczenie w procesie jajeczkowania,
zapłodnienia, zagnieżdżania się blastocysty oraz oddzielania się błony
śluzowej podczas miesiączki.
• Należy je stosować ostrożnie
• Wiadomo ,że COX-2 bierze udział w procesach gojenia ran
• Warto pamiętać , że są to leki drogie

Koksiby
• Wybiórczo blokują COX-2.
• Celekoksib
• Rofecoxib (Vioxx)
• Miały być bezpieczne i bardzo skuteczne, ale koncepcja ta nie do
końca się sprawdziła. Prawdopodobnie do pełnego działania
klinicznego (przeciwzapalnego i przeciwbólowego) potrzebna jest
blokada wszystkich COX a nie tylko jednej - stąd leki te działają
słabiej i oczywiście rzadziej wywołują działania niepożądane.
• Konkluzja środowiska jest taka, że leki te zbyt wcześnie
wprowadzono na rynek i nie do końca przebadano.
Potwierdzeniem tego są informacje o silnym wpływie koksibów na
prace serca, co powoduje wzrost śmiertelności i nasilenie choroby
niedokrwiennej serca. - rofecoxib został wycofany z lecznictwa.
• UWAGA. Przeciwwskazania do stosowania tej grupy są takie same
jak dla wszystkich innych NLPZ - świadczy to, że leki te powodują
takie same działania niepożądane jak pozostałe NLPZ.

Interakcje
• NLPZ - nie należy łączyć dwóch leków o takim samym
mechanizmie działania.
• (Ta zasada dotyczy wszystkich leków, nie tylko NLPZ.)
• W przypadku podania dwóch NLPZ dochodzi do
synergizmu w zakresie działań niepożądanych i
toksycznych, a siła działania leczniczego nie zwiększa
się. Wyjątkiem jest łączenie NLPZ z paracetamolem.
• Narkotyczne leki przeciwbólowe - można, a wręcz
należy łączyć w przypadku silnych bólów. Dodatek
NLPZ zmniejsza zapotrzebowanie na narkotyczne leki
przeciwbólowe. W przypadku łączenia ze słabymi
opioidami (kodeina) występuje znaczne nasilenie
działania przeciwbólowego NLPZ i kodeiny. Takie
połączenia najczęściej stosujemy w leczeniu silnych
bólów np. nowotworowych.

• Glikokortykosteroidy - zdania podzielone. Na pewno
łączymy, jeśli glikokortykosteroid podajemy miejscowo a
NLPZ inną drogą. W przypadku farmakoterapii ciężkich
przypadków RZS glikokortykosteroidy są podstawowymi
lekami przeciwzapalnymi, a NLPZ możemy podawać jako
leki przeciwbólowe. Dochodzi wtedy do nasilenia działań
niepożądanych ze strony przewodu pokarmowego.
• Doustne leki przeciwzakrzepowe - NLPZ zmniejszają
lepkość krwi, a dodatkowo wypierają leki przeciwkrzepliwe z
połączeń z białkami - oba czynniki powodują, że może dojść
do krwotoków - nie podajemy, nie łączymy.
• Doustne leki przeciwcukrzycowe - bardzo ostrożnie,
gdyż dochodzi do wypierania NLPZ z połączeń z białkami
przez leki przeciwcukrzycowe i odwrotnie (zależy jaki lek).
W przypadku wyparcia leku przeciwcukrzycowego może
wystąpić groźna hipoglikemia (obniżenie stężenia glukozy
we krwi), a jeśli wyparty jest NLPZ to nasilają się działania
niepożądane NLPZ-u.

• Leki hipotensyjne, w tym leki moczopędne,
-adrenolityki, sympatykolityki itd. - NLPZ
mogą osłabiać działanie hipotensyjne
(obniżające ciśnienie krwi) w następstwie
zablokowania syntezy prostaglandyn w nerce.
• Antacida (leki zobojętniające kwas solny
w żołądku) - zmniejszają wchłanianie NLPZ
z żołądka. Na wchłanianie NLPZ z jelit w
zasadzie nie wpływają, nie mniej jednak w
przypadku NLPZ w postaci dojelitowej należy
zachować daleko idącą ostrożność.

• Antybiotyki : cefalosporyny, aminoglikozydy -
następuje synergizm w zakresie działań
niepożądanych (uszkodzenie nerek, wątroby, szum w
uszach, uposledzenie słuchu, zaburzenia czynności
przewodu pokarmowego); nie łączyć lub zachować
daleko idącą ostrożność.
•
• Leki działające ośrodkowo – w zasadzie nie ma
przeciwwskazań chyba, że leki te powodują działania
niepożądane, takie jak NLPZ - wówczas nie łączymy.
• Probenenid - nie łączymy, gdyż hamuje wydalanie
NLPZ - nasilenie toksyczności.
• Metotreksat, Metoklopramid, Sole litu,
Digoksyna, Fenytoina - interakcje w zakresie
wiązania z białkami powodują nasilenie toksyczności.

UWAGA
• W grupie NLPZ istnieją duże różnice osobnicze we
wrażliwości na działania „lecznicze” i niepożądane
poszczególnych leków. Przykładem są bóle miesiączkowe,
bóle głowy, stany gorączkowe, w tym bóle mięsni i stawów.
• W leczeniu gorączki lekiem z wyboru jest paracetamol. U
osób po 16 roku życia można stosować ASA.
• NLPZ nie wolno stosować w leczeniu bólów brzucha (innych
niż te związane z krwawieniem miesiączkowym) - wyjątek
paracetamol.
• Wszystkie NLPZ nasilają chorobę wrzodową żołądka-
wyjątek paracetamol.
• Wszystkie mogą upośledzać czynność nerek a więc
wywoływać zaburzenia wodno-elektrolitowe i wzrost
ciśnienia krwi- wyjątek paracetamol.
• Wszystkie mogą powodować skurcz oskrzeli - wyjątek
paracetamol.

• ASA
• Jeśli ASA podawana jest w dawce 325 mg
jednorazowo, krwawienia z p.p. występują u mniej
niż 5% osób zażywających ASA.
• Hamowanie agregacji nasila krwawienia z pp.
• Zespół Reye’a występuje do 18 r.ż.
• Działanie przeciwbólowe słabe - efekt pułapowy.
• Duża toksyczność 10g = 20 tabl. a’ 0,5 mg -
łatwo przedawkować.
• Dodawanie ASA do innych NLPZ zwiększa
niebezpieczeństwo wystąpienia tzw. zespołu nerki
analgetycznej (analgesic nephritis), czyli
uszkodzenia nerki.

• Paracetamol
• Obecnie lek z wyboru w leczeniu bólu i
gorączki u wszystkich chorych, w różnych
grupach wiekowych.
• Teoretycznie z powodu braku działania
przeciwzapalnego, działanie przeciwbólowe
jest słabsze od działania większości innych
NLPZ.
• Stosować u tych chorych, u których
przeciwwskazane są „klasyczne” NLPZ.
• Często stosowany w próbach samobójczych
- ale bez rezultatu - niestety bardzo często
konieczny przeszczep wątroby (w 2001 r. w
USA zanotowano ponad 100 tyś przypadków
przedawkowania paracetamolu).

• Ibuprofen
• Mała toksyczność w małych dawkach, duża w większych
dawkach.
• Może wywoływać zapalenie opon mózgowo-rdzeniowych.
• Nie wpływa na lepkość krwi.
• Nie skuteczny w bólach nowotworowych.
• Metamizol
• W wielu krajach wycofany z rynku.
• W Polsce, w brew oczekiwaniom, toksyczność nie stanowi
wielkiego problemu.
• Najsilniejszy lek przeciwbólowy w grupie NLPZ.
• Działanie spazmolityczne (i oczywiście sine przeciwbólowe)
zadecydowało, że metamizol jest lekiem z wyboru w
leczeniu kolki wątrobowej, nerkowej i jelitowej. Wchodzi w
skład wielu „koktaili” litycznych i przeciwbólowych.
• Naproksen
• U 3-9% leczonych występuje uszkodzenie słuchu - często
nieodwracalne.
• Hamuje tworzenie kości - nie stosować w złamaniach.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
Wyszukiwarka
Podobne podstrony:
Seminarium 1 - Farmakoterapia bolu, 5 ROK, FARMAKOLOGIA KLINICZNA
W8 FARMAKORERAPIA BÓLU
farmakologia wstep czesc 2
FARMAKOLOGIA BÓLU
Farmakoterapia bólu, Farmakologia
bol-mniewa, FARMAKOTERAPIA BÓLU
25 Interakcje lekow w farmakoterapii bolu PTAiIT Lodz 2009 02 17 Woron J
farmakologia wstep czesc 1
Seminarium 1 - Farmakoterapia bolu, 5 ROK, FARMAKOLOGIA KLINICZNA
farmakoterapia bólu
Farmakologia pokazy, Podstawy Farmakologii Ogólnej (W1)
88 Leki przeciwreumatyczne część 2
więcej podobnych podstron