
Badania fizykalne
układu sercowo-
naczyniowego
Opracowała
Joanna Wilińska

Zadania układu krążenia
Zadaniem układu krążenia nazywanym coraz
częściej układem sercowo-naczyniowym jest
dostarczanie krwi do tkanek w ilości odpowiedniej do
ich zapotrzebowania metabolicznego.
Układ funkcjonuje sprawnie, kiedy pompa sercowa
ma odpowiednią dużą pojemność minutową, a w
tętnicach panuje odpowiednio wysokie ciśnienie
wymuszające przepływ krwi od serca do tkanek.

Fizjologia serca
Serce składa się z dwóch oddzielnych pomp mięśniowych-
prawej i lewej. W skład każdej wchodzą przedsionek i komora,
oddzielone zastawką. Do każdej z pomp napływa swobodnie
krew z odpowiednich żył i wpływa do odpowiedniej tętnicy przez
zastawki półksiężycowate, które nie pozwalają na cofanie się
krwi do serca.
Lewa komora jest pompą ciśnieniową, a prawa komora-
pompą objętościową. Lewa komora bierze udział w
opróżnianiu prawej komory, do której wnętrza wpukla się w
czasie skurczu przegroda międzykomorowa. Serce pompuje
krew do łożyska naczyniowego dzięki powtarzającym się cyklom
napełniania i opróżniania jam serca-najpierw przedsionków, a
następnie komór. Zjawisko zachodzące w sercu od początku
jednego skurczu do początku następnego nazywa się cyklem
hemodynamicznym serca lub cyklem sercowym, w którym
wyróżnia się fazę rozkurczu i fazę skurczu.

Fizjologia układu
naczyniowego
Układ naczyniowy składa się z krążenia układowego
(dużego) i płucnego (małego). Oba zaczynają się od
dużych sprężystych tętnic (aorta, tętnica płucna),
które dzielą się następnie kilkanaście razy na coraz
mniejsze mięśniowe tętnice i tętniczki, a dalej na
liczne naczynia włosowate zbudowane jedynie z
pojedynczej warstwy komórek śródbłonka.
Włośniczki łączą się w żyłki, a te w coraz większe
żyły, uchodzące ostatecznie do przedsionków.

c.d.
Funkcjonowanie układu naczyniowego odbywa się
zgodnie z trzema zasadami:
1)układ dążący do utrzymania ciśnienia tętniczego na
względnie stałym poziomie w taki sposób, aby nie
zależało ono bezpośrednio od zmian pojemności
minutowej serca i przepływu krwi przez tkanki
2)przepływ krwi jest regulowany lokalnie w sposób
odmienny w różnych narządach
3)pojemność minutowa serca zależy głównie od
miejscowych przepływów tkankowych (serce dorosłego
człowieka pompuje 4-5 litrów krwi na minutę, a w
czasie intensywnego wysiłku 20-25 litrów na minutę).

Podstawowe pojęcia w
hemodynamice
Objętość wyrzutowa- ilość krwi
wyrzuconej przez każdą z komór w
czasie jednego skurczu 70-80ml.
Pojemność minutowa-ilość krwi
przepompowana przez każdą
komorę w czasie 1 minuty 5-6l
(częstość pracy serca ok.70/min x
70-80ml=5-6l)
c.d.
Powrót żylny- ilość krwi powracającej
do prawego przedsionka w czasie
jednej minuty (5-6l)
Normokardia-60-80/min. Prawidłowa
częstość pracy serca zależna od
pracy fizjologicznego rozrusznika
serca, jakim jest węzeł zatokowo-
przedsionkowy

c.d.
Bradykardia- rzadkoskurcz- rytm
serca poniżej 60/min. Może być
fizjologiczna u sportowca
Tachykardia-częstoskurcz częstość
pracy serca powyżej 80/min
c.d.
Wskaźnik sercowy- (cardiac index)
pojemność minutowa wyrażona na 1 m
kwadratowy powierzchni ciała
Pojemność całkowita komór- (u osoby
sprawnej fizycznie)
130-160ml. Jest to pojemność późno
rozkurczowa. Późny rozkurcz komór to
faza przypadająca na koniec skurczu
przedsionków
Objętość zalegająca- ilość krwi pozostająca
w komorach po skurczu ok.50-60ml.
Inaczej objętość późno rozkurczowa.

Badania układu sercowo-
naczyniowego- badanie
podmiotowe
1.Badanie podmiotowe jest źródłem
informacji wyjściowych na temat
chorób przebytych i obecnych
pacjenta, stanowi ważny punkt w
naszym badaniu. W skład tego
badania wchodzi wywiad.

c.d.
Zadajemy następuje pytania:
1.Jakie są dolegliwości zasadnicze, czy występują?
- ból w klatce piersiowej, jaki ma charakter
- duszność
- kołatanie serca
-omdlenia
-kaszel
-krwioplucie
-zmęczenie
-nykturia (oddawanie moczu w nocy więcej niż raz jest częstym objawem
niewydolności serca)
-nudności i wymioty (zawał serca lub zaawansowana niewydolność serca)
-oraz czy na kończynach dolnych występują obrzęki.
2.Jaka jest tolerancja wysiłku?
3.Czy badany miał rozpoznane choroby układów: oddechowego, krążenia,
nerwowego?
4.Jak przebiegało dotychczasowe leczenie?

c.d.
6.Czy badany pali papierosy?
7.Jakie są ostatnie wartości tętna, ciśnienia, glukozy,
cholesterolu?
8.Jaką wykonuje pracę?
9.Jakie badany przebył zabiegi operacyjne?
10.Zadajemy pytanie czy ktoś w jego najbliższej
rodzinie chorował, czy choruje na serce?

Rodzaje i charakter bólu w klatce
piersiowej
Ból w klatce piersiowej
Źródłem bólu mogą być wszystkie struktury klatki
piersiowej, z wyjątkiem miąższu płucnego:
serce – dławica piersiowa, zawał serca, zapalenie
osierdzia
inne narządy klatki piersiowej-rozwarstwienie aorty,
podrażnienie opłucnej (zapalenie płuc, odma
opłucnowa), choroby przełyku, tchawicy, oskrzeli lub
śródpiersia
ściana klatki piersiowej-nerwoból, ból kostno-
mięśniowy, choroby gruczołów piersiowych i skóry
narządy jamy brzusznej- refluks żołądkowo-
przełykowy, choroba wrzodowa, kamica żółciowa,
zapalenie trzustki
ból psychogenny-zespół Da Costy (nerwica sercowa)

Ból dławicowy
Ból związany z niedokrwieniem mięśnia
sercowego, wynikający z dysproporcji między
zapotrzebowaniem a podażą tlenu do mięśnia
sercowego
Mechanizm powstania
zwężenie światła tętnic wieńcowych najczęściej
spowodowane obecnością blaszek miażdżycowych
zmniejsza podaż tlenu np. w hipoksemii
zwiększone zapotrzebowanie mięśnia sercowego
na tlen np. kardiomiopatia przerostowa

c.d.
Charakter bólu
Zwykle odczuwany, jako uczucie ściskania,
gniecenia, dławienia lub pieczenia w klatce
piersiowej, czasem opisywany nie jako ból, lecz
jako niestrawność lub dyskomfort w klatce
piersiowej
Umiejscowienie
Ból rozlany trudny do zlokalizowania, najczęściej
umiejscowiony zamostkowo; typowo promieniujący
jednostronnie częściej w lewą stronę do szyi,
żuchwy, barku, ramienia rzadziej do nadbrzusza
lub pleców

c.d.
Ból w stabilnej dławicy zazwyczaj trwa2-
10minut < tępy ból trwający kilka godzin
rzadko ma charakter dławicowy. Jeżeli ból
trwa dłużej niż 10min należy
podejrzewać dławicę piersiową
niestabilną lub zawał serca

Ból zawałowy
Ból dławicowy trwający >30 min zwykle o
większym natężeniu niż w dławicy
stabilnej, nieustępujący po zaprzestaniu
wysiłku lub przyjęciu nitrogliceryny.
Objawy:
duszność
poty
osłabienie
nudności
wymioty
lęk przed nadchodzącą śmiercią

Ból w zapaleniu osierdzia
Mechanizm powstania
Blaszka ścienna i trzewna są nie wrażliwe na ból, z
wyjątkiem części dolnej unerwionej przez nerw
przeponowy, zatem proces zapalny zajmujący tę część
wywołuje ból, niekiedy nasilony przez zapalenie
przylegającej opłucnej ściennej.
Charakter bólu: ostry, kujący o charakterze
opłucnowym
Umiejscowienie: początkowo w okolicy przedsercowej
po lewej stronie klatki piersiowej, rzadziej
zlokalizowany za mostkiem; może promieniować do
szyi, lewego ramienia, barku i miejsca przyczepu
mięśnia czworobocznego do grzebienia łopatki.
Ból trwa zwykle wiele godzin lub dni i ma zmienne
natężenie.

Ból w rozwarstwieniu aorty
Mechanizm powstania: pęknięcie błony
wewnętrznej aorty i rozciąganie ściany
aorty przez krew wypełniającą powstałą
przestrzeń
Charakter bólu: rozdzierający,
przeszywający, niezwykle silny.
Umiejscowienie: przednia ściana klatki
piersiowej, zamostkowo, może
promieniować do pleców, między łopatki.
Ból pojawia się nagle, od początku w
maksymalnym natężeniu i trwa
nieprzerwanie kilka godzin.

Zespół Da Costy (dystonia
neurowegetatywna, nerwica
serca)
Jest to zespół objawów obejmujący
psychogenny, tępy i długo trwający ból w
klatce piersiowej, nie związany z wysiłkiem
fizycznym (często przerywany krótkimi
epizodami ostrego, przeszywającego bólu)
Towarzyszą mu:
-uczucie niepokoju i zmęczenia
-kołatania serca

c.d.
-duszność zawroty głowy
- hiperwentylacja
-parestezja kończyn
Ból często ustępuje po podaniu placebo lub
leków uspakajających. Zespół ten zwykle
występuje u kobiet po 40r.ż. cierpiących na
depresję lub nerwicę.

Kołatanie serca
Kołatanie serca to nieprzyjemne
uczucie bicia serca będące wynikiem
zmian w częstotliwości, rytmie lub
sile skurczu serca.
Mechanizm powstania zależy od
przyczyny wywołania kołatania i
dochodzi do nieprawidłowości w jego
przewodzeniu.

c.d.
Wyróżniamy kołatania:
1. niemiarowe kołatanie (migotanie
przedsionków z szybką odpowiedzią
komór, wieloogniskowy częstoskurcz
przedsionkowy MAT, Trzepotanie
przedsionków ze zmiennym
stopniem przewodzenia
przedsionkowo-komorowego)

c.d.
2. szybkie miarowe kołatanie serca-przyczyny:
-częstoskurcz nadkomorowy o miarowym rytmie
jeśli pacjent odczuwa kołatania
a) w klatce piersiowej (nawrotowy częstoskurcz
przedsionkowo-komorowy z dodatkową drogą
przewodzenia)
b) w szyi jest to najprawdopodobniej częstoskurcz
nawrotowy z węzła przedsionkowo-komorowego
(podczas skurczu przedsionki i komory kurczą się
wtedy równocześnie, blokuje przepływ krwi w żyle
głównej górnej) takie przewodzenie można
przerwać za pomocą
zabiegów zwiększających napięcie nerwu błędnego.

c.d.
3. Kołatanie napadowe- cechuje się nagłym
początkiem i nagłym ustąpieniem:
- nerwica np. w migotaniu przedsionków.
4. Kołatanie nienapadowe- przyspiesza i
ustępuje stopniowo np. w tachykardii
zatokowej.
Kołataniu towarzyszą takie objawy jak:
zmęczenie, zawroty głowy, uczucie
dyskomfortu w klatce piersiowej, duszność,
wielomocz, zasłabnięcie bez utraty
przytomności, omdlenie

Omdlenie
To przejściowa utrata przytomności
spowodowana zmniejszeniem perfuzji
mózgu.
Przyczyny: efekt działania lęku, kardiogenne
(zmniejszenie rzutu serca), zespół
podkradania tętnicy podobojczykowej,
padaczka, zespół zatoki tętnicy szyjnej.
Omdlenie kardiogenne zaczyna się nagle i
nie poprzedza go typowa dla padaczki
aura. Powrót do świadomości jest szybki.

Obrzęki
Obrzęk to gromadzenie się płynu w
przestrzeni pozakomórkowej i
pozanaczyniowej tkanek i narządów.
Obrzęk jest zwykle skutkiem jednego z
czterech mechanizmów:
1.wzrost ciśnienia hydrostatycznego w
odcinku żylnym włośniczek
2.spadek ciśnienia onkotycznego osocza (z
powodu hipoalbuminurii)
3.utrudnionego odpływu chłonki
4.zwiększonej przepuszczalności
włośniczek (w przebiegu zapalenia)

c.d.
Obrzęki można podzielić na miejscowe
i uogólnione.
Duże uogólnione obrzęki stwierdza się u chorych z
zaawansowaną niewydolnością serca, zespołem
nerczycowym lub marskością wątroby.
Obrzęki pochodzenia sercowego są większości
przypadków objawem niewydolności serca,
najczęściej przewlekłej z upośledzeniem czynności
prawej komory.
Obrzęki pochodzenia sercowego są umiejscowione
w niżej położonych częściach ciała (u chorych
chodzących symetrycznie na kończynach dolnych,
u leżących w okolicy kości krzyżowej. Typowe
obrzęki pochodzenia sercowego są ciastowate.

Duszność
Najczęstszą kardiologiczną przyczyną
duszności jest zastój w krążeniu płucnym
Rzadziej duszność wynika ze
zmniejszonego rzutu serca bez zastoju
płucnego np. W tetralogii Fallota.
Duszność której towarzyszy świst nad
płucami może być wywołana
niewydolnością lewej komory serca.
Duszność zwykle po wysiłku jest
równoważnikiem dławicy piersiowej.

Kaszel
Kaszel wywołany zwiększeniem ciśnienia
żylnego w krążeniu płucnym z powodu
niewydolności serca lub zastawki
mitralnej jest suchy, męczący, napadowy
i częściej występuje w nocy. Kaszel
któremu towarzyszy duszność wysiłkowa,
jest najczęściej spowodowany
niewydolnością serca lub POCHP.

Krwioplucie
Krwioplucie z dusznością jest typowe
dla zwężenia zastawki mitralnej i
zwykle poprzedzone gwałtownym
wzrostem ciśnienia w lewym
przedsionku, np. po wysiłku

Zmęczenie
Najczęstszy i nieswoisty objaw
upośledzonej pracy serca. Może być
skutkiem obniżenia ciśnienia
tętniczego
u osób leczonych z powodu
nadciśnienia lub niewydolności
serca

Badanie fizykalne-Przedmiotowe
Badanie przedmiotowe układu krążenia stanowi
ważny etap w ocenie stanu chorego i powinno być
ściśle związane z badaniem podmiotowym.
Podstawowe metody badania fizykalnego są
prostym i powszechnie dostępnym sposobem
oceny zmian w układzie krążenia, pozwalającym,
łącznie z wywiadem ustalić prawidłowe
rozpoznanie.
W skład badania przedmiotowego wchodzi:
1.Oglądanie
2.Obmacywanie
3.Osłuchiwanie
4.Opukiwanie: tylko wtedy gdy nie można zbadać
koniusza serca

Oglądanie
Sinica
Sinica to fioletowoniebieskie zabarwienie
skóry i błon śluzowych.
1.Sinica prawdziwa- znika pod wpływem
uciśnięcia skóry, jest spowodowana
zwiększonym stężeniem odtlenowanej
hemoglobiny we krwi
włośniczkowej(>5g/dl) lub obecnością
hemoglobiny patologicznej >0.5g/dl

Klasyfikacja i przyczyny sinicy
a) sinica centralna- uogólniona widoczna na
błonach śluzowych i skórze, która jest zwykle ciepła.
Jeżeli występuje na płatku małżowiny usznej, to nie
znika pod wpływem masażu.
Przyczyny: niewydolność oddechowa, niektóre wady
wrodzone serca powodujące przeciek tętniczo-żylny,
obniżenie ciśnienia parcjalnego tlenu we
wdychanym powietrzu ( na dużych wysokościach),
obecność hemoglobiny patologicznej

c.d.
2. Sinica obwodowa- widoczna na skórze w dystalnych
części ciała, która jest zwykle zmienna. Jeśli występuje na
płatku małżowiny usznej, to znika pod wpływem masażu.
Jest wynikiem odtlenienia hemoglobiny w tkankach
obwodowych.
Przyczyny: znaczne wychłodzenie ciała, zmniejszenie
objętości wyrzutowej serca, miejscowe zaburzenia układu
tętniczego (miażdżyca, zatory tętnicze, angiopatia
cukrzycowa ), upośledzony odpływ krwi żylnej (zakrzepica,
zapalenie żył powierzchniowych), zwiększenie lepkości krwi
np. czerwienica
3.Sinica rzekoma- nie znika pod wpływem uciśnięcia skóry
pod palcem. Występuje rzadko, przyczyną jest
nieprawidłowy barwnik
w skórze (leki- chloropromazyna, amiodaron; metale
ciężkie-srebro, złoto)

Oglądanie-palce pałeczkowate
Palce pałeczkowate
występują obustronnie
są charakterystyczną
cechą w sinicy
centralnej wywołanej
sinicznymi wadami
wrodzonymi serca.
Jednostronne
pojawienie się może być
objawem tętniaka aorty
upośledzającego
krążenie tętnicze w
jednej kończynie górnej.

Oglądanie.
Układ naczyń-poszerzenie żył
szyjnych
Badanie wypełnienia żył szyjnych
przeprowadza się u pacjenta leżącego, gdy
jego klatka piersiowa i głowa są uniesione w
stosunku do poziomu, najlepiej pod kątem
45 stopni, szyja nie jest zgięta, a głowa jest
zwrócona w bok.
U osoby zdrowej przy takim ułożeniu żyły są
wypełnione do wysokości około1-2cm.
Powyżej wycięcia mostka; dość często są
jednak zapadnięte. Wypełnienie żył szyjnych
zwiększa się w czasie wydechu i zmniejsza
w czasie wdechu.

c.d.
Przyczyny obustronnego nadmiernego wypełnienia
żył szyjnych:
1.niewydolność prawej komory
2. duża ilość płynu w worku osierdziowym
3.zaciskające zapalenie osierdzia- wówczas
wypełnienie większe podczas wdechu (dziwacze
paradoksalne tętno żylne)
4.ograniczona drożność żyły głównej górnej
5. zwężenie lub niedomykalność zastawki
trójdzielnej
6.nadciśnienie płucne
7.zator tętnicy płucnej
8.prężna odma opłucnowa

c.d.
Przyczyny jednostronnego nadmiernego wypełnienia żył
szyjnych:
1.duże wole
2.po stronie lewej- ucisk lewej żyły ramienno-głowowej
przez nowotwór
W celu umiejscowienia przeszkody wywołującą
poszerzenie żył szyjnych należy zbadać
odpływ
wątrobowo-szyjny
Pacjenta układa się na wznak z tułowiem tak
uniesionym, aby wypełnienie żył szyjnych nie
przekraczało poziomu 1-2cm. Nad wcięciem mostka.
Przez 30- 60s . uciska się ręką okolice prawego
podżebrza, a w razie tkliwości tego obszaru inny obszar
jamy brzusznej. Zwracamy uwagę żeby chory
swobodnie oddychał i obserwujemy żyły szyjne.

Oglądanie klatki piersiowej
Kształt klatki: budowa, patologiczne
zniekształcenia
Częstość oddechów
Rytm oddechów
Czas trwania wdechu i wydechu (norma2:3)
Głębokość oddechów i amplituda ruchów
oddechowych, ich symetryczność, wysiłek
mięśni oddechowych
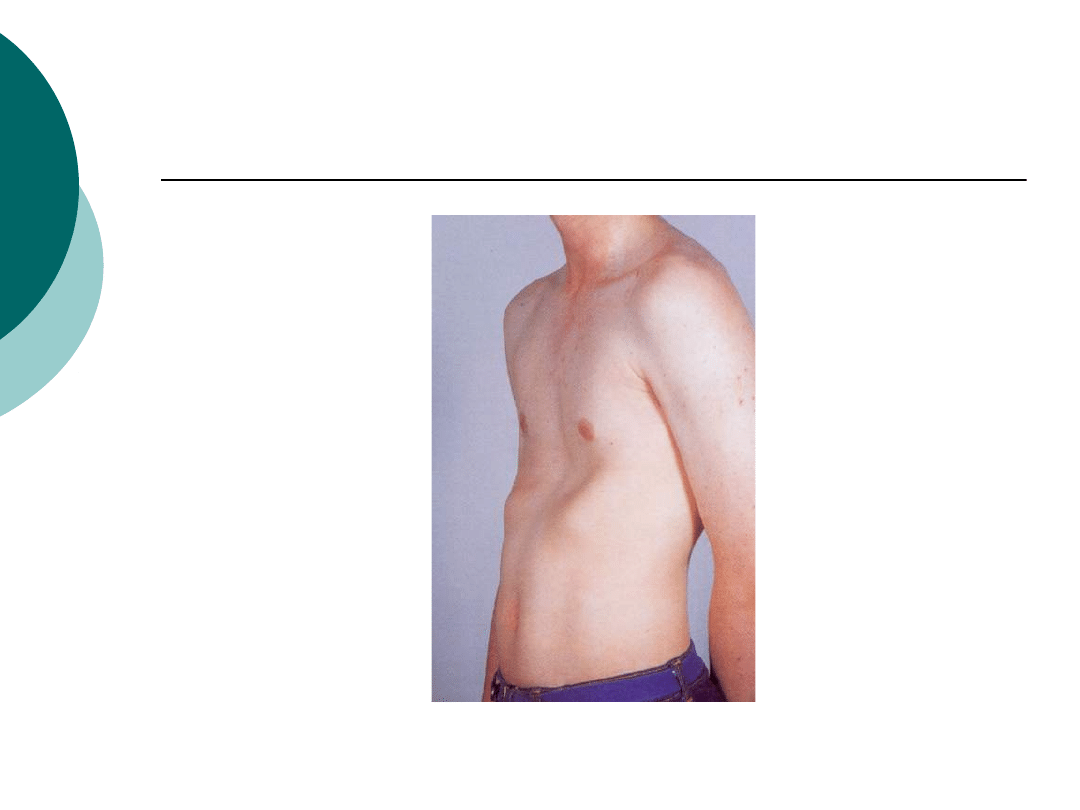
Oglądanie klatki piersiowej
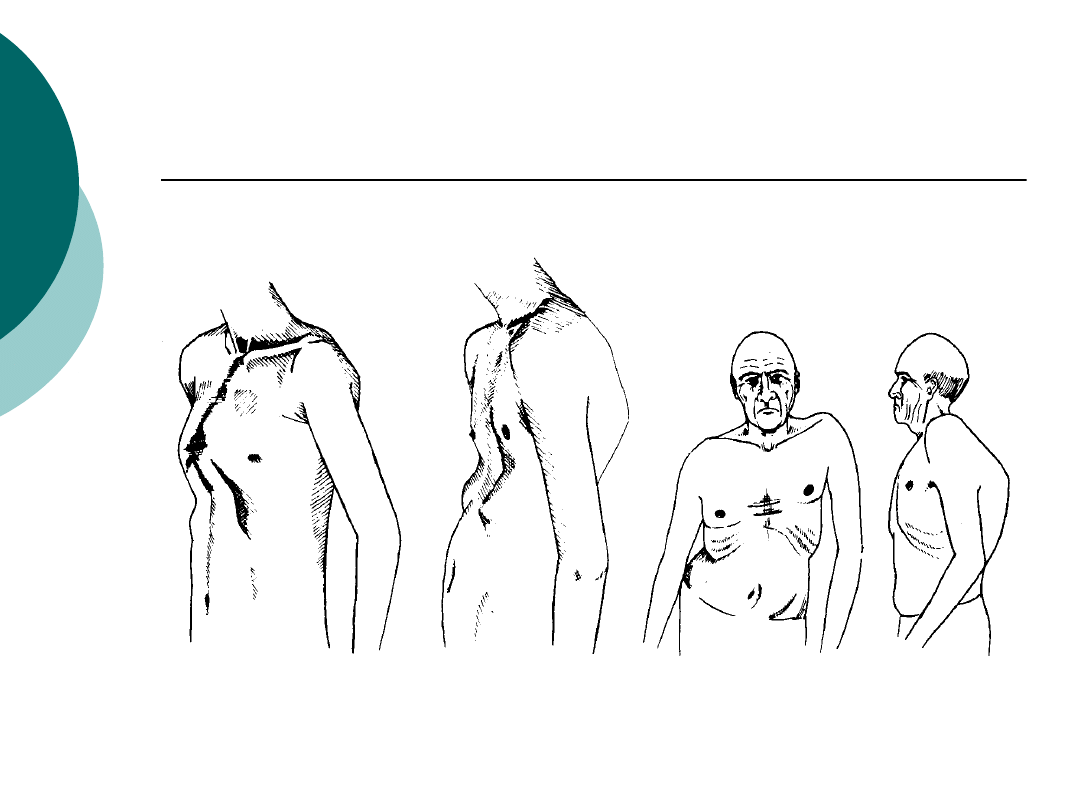
c.d.

Konsekwencje deformacji klatki
piersiowej
Jest jedną z przyczyn przewlekłego serca
płucnego (przewlekły zespół sercowo-
płucny)
Utrudnienie wymiany gazowej
Przerost i niewydolność prawej komory
Duszność, kaszel
Sinica
Powiększenie wątroby
Obrzęki

Obmacywanie- badanie tętna
powierzchniowych,
, choć także na innych
tętnicach dostępnych w badaniu palpacyjnemu –
,
,
,
,
i
. Technika
badania sprowadza się do uciśnięcia tętnicy w miejscu,
w którym leży bezpośrednio pod skórą czubkami dwóch
palców. Do badania tętna nie stosuje się kciuka,
ponieważ w ten sposób można pomylić tętno badanego
z własnym.
Tętno badamy w/g skali:
0-puls nieobecny
+1-tętno słabe
+2-tętno normalne
+3-tętno przepełnione


c.d.
W czasie mierzenia pulsu zwraca się uwagę na cechy tętna,
którymi są:
częstotliwość (ilość wyczuwanych uderzeń w ciągu minuty),
której wartości prawidłowe zależą głównie od wieku. W czasie
badania na uwadze należy mieć, że nie należy badać tętna po
wysiłku fizycznym (po dużym wysiłku fizycznym częstotliwość
może nawet przekraczać 200 uderzeń/min.) lub w stanie
przeżyć emocjonalnych. Tętno może być szybkie (tachykardia)
lub wolne (bradykardia). Przeciętna częstotliwość tętna waha
się w zależności od wieku i wynosi około:
u płodu: 110-150/min
u niemowląt: 130/min
u dzieci: 100/min
u młodzieży: 85/min
u dorosłych: 70/min
u ludzi starszych: 60/min

c.d.
miarowość – tętno jest miarowe (pulsus regularis) jeśli
wszystkie uderzenia wykazują jednakową siłę, a odstępy
między nimi są jednakowe, w przeciwnym razie mówimy o
tętnie niemiarowym (pulsus irregularis);
wypełnienie – określa wysokość fali tętna i zależy od
wypełnienia tętnicy krwią, co z kolei zależy od rzutu serca.
Tętno może być wysokie (duże) (pulsus altus, pulsus
magnus), małe (niskie, pulsus parvus), nitkowate, równe
(pulsus equalis), nierówne i dziwaczne (pulsus paradoxus);
napięcie – cecha tętna będąca wyrazem ciśnienia
tętniczego. Tętno może być twarde (pulsus durus),
miękkie (pulsus mollis) bądź dwubitne.
chybkość – zależy od szybkości wypełniania się tętnicy i
zapadania jej światła w okresie jednego cyklu serca.
Zależy od prędkości przepływu krwi i podatności ściany
tętnic. Tętno może być chybkie (pulsus celer) lub leniwe
(pulsus tardus).

Patologia
Szczególne rodzaje tętna:
tętno twarde, małe i leniwe (pulsus durus, parvus,
tardus) występuje w zwężeniu zastawki aortalnej
tętno chybkie, twarde i duże (pulsus celer, altus,
durus) występuje w niedomykalności aortalnej (tzw.
tętno taranowe lub tętno Corrigana)
tętno dwubitne występuje w kardiomiopatii
przerostowej ze zwężeniem drogi odpływu, w wadzie
złożonej mitralnej
tętno dykrotyczne występuje w tamponadzie serca,
ciężkiej niewydolności serca, we wstrząsie
hipowolemicznym
tętno nitkowate (szybkie, małe, miękkie; pulsus
filiformis, pulsus parvus, frequens, mollis) występuje we
wstrząsie, czasem w gorączce

c.d.
tętno dziwaczne (paradoksalne), polegające na
nadmiernym obniżeniu skurczowego ciśnienia
tętniczego podczas wdechu (więcej niż o 10 mm
Hg), występuje w
,
zaciskającym zapaleniu osierdzia, masywnej
zatorowości płucnej, wstrząsie, astmie, ciężkiej
POChP
tętno naprzemienne występuje w niewydolności
lewokomorowej
tętno bliźniacze występuje w niektórych
zaburzeniach rytmu
zjawisko deficytu tętna występuje w szybkim
migotaniu przedsionków lub licznych dodatkowych
pobudzeniach komorowych (pulsus intermittens)
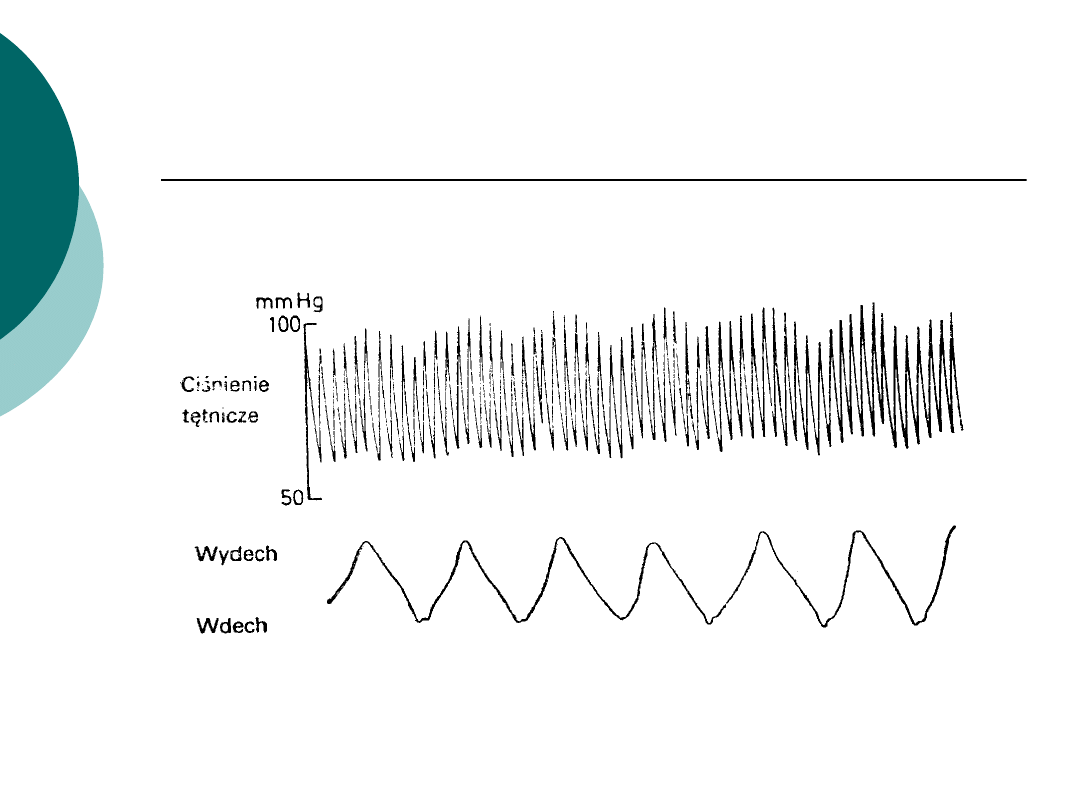
Wykres tętna -dziwaczne

POMIAR CIŚNIENIA
TĘTNICZEGO

Pomiaru dokonuje się po 5 minutach odpoczynku
w pozycji siedzącej z podpartymi plecami.
Ramię, na którym jest dokonywany pomiar, powinno
być podparte oraz wolne od ściśle przylegającej
odzieży.
Mankiet należy umieścić na wysokości serca.
Część powietrzna mankietu powinna otaczać co
najmniej 3/4, a optymalnie cały obwód ramienia. Dla
osób dorosłych zaleca się stosowanie mankietu
szerokości 12-13 cm, długości 35 cm.
Szybkość obniżania ciśnienia mankiecie
ok. 2 - 3 mm Hg / s.
Precyzja pomiaru: 2 mm Hg
Za ciśnienie rozkurczowe należy przyjąć 5 fazę
Korotkowa (zanik tonów)

U osób starszych, chorych na cukrzycę, jak
również przypadku podejrzenia ortostatycznych
spadków ciśnienia należy dokonać pomiaru w
pozycji stojącej.
Przy okazji pierwszej wizyty należy zmierzyć
ciśnienie na obu ramionach. Następnie, przy
zachowaniu pozostałych warunków pomiaru,
zmierzyć 3 x ciśnienie na ramieniu na którym było
ono wyższe. Przy kolejnych wizytach należy
dokonywać pomiaru ciśnienia na kończynie
wybranej podczas pierwszej wizyty.


Ocena obrzęków
Oceniamy miejsce występowania obrzęku,
ich rodzaj (uciskamy palcem przez 5 sek.).
Oceniamy obrzęk w/g skali od1 do 4:
+1 ślad obrzęku
+2 obrzęk mierny
+3 dość intensywny obrzęk
+4 masywny obrzęk

Wypełnianie Kapilarne
Oceniamy wypełnienie kapilarne norma 1
do 2 sekund
Zwykle oceniamy wypełnianie kapilarne
pod płytką paznokcia. Uciskamy
paznokieć swoim paznokciem i zwalniamy
uścisk. Płytka paznokcia powinna się
zaróżowić do 2 sekund. UWAGA! Ręka
badanego nie może być powyżej serca .
Wypełnianie kapilarne palców stóp jest
dłuższe ale maksymalnie wynosi do 3 sek.

Test badający przepływ w
kończynie dolnej
Pacjent leży, unosimy jego obie kończyn o
70-80 stopni do góry. Utrzymujemy taką
pozycję przez 60 sekund, skóra staje się
blada, występuje brak przepełnienia.
Chory siada ze spuszczonymi nogami
skóra powinna się zaróżowić wciągu 60
sekund, wypełnienie żylne powraca już w
ciągu 15 sekund. UWAGA! Musimy
podtrzymywać pacjenta (spadek
ortostatyczny).

Test Allena
Odwracamy rękę dłonią do góry
Ręka powinna znajdować się poniżej serca
Zaciskamy tętnicę promieniową i łokciową
Chory zaciska pięść
Po 5-10 sekundach badany otwiera dłoń
Dłoń powinna być blada
Należy puścić ucisk z jednej tętnicy (np.
promieniowej) i dłoń zaróżowi się po tej
stronie (od kciuka), (lub tętnicę łokciową –
palec mały).

Uderzenie koniuszkowe
Okolica koniuszka serca to miejsce
położone najdalej na lewo i w dół
rzutu serca, w którym wyczuwa się
jeszcze skurcz lewej komory.
Prawidłowo znajduje się ono w piątej
przestrzeni międzyżebrowej w linii
środkowo-obojczykowej.
Uderzenie koniuszkowe może być
wzmocnione lub przemieszczone.

c.d
Przemieszczenie uderzenia
koniuszkowego, najczęściej na lewo, jest
spowodowane przesunięciem śródpiersia
lub powiększeniem jam serca.
Przyczyną przemieszczenia uderzenia
koniuszkowego może być samoistne
poszerzenie komór (jak w kardiomiopatii)
lub wywołane przeciążeniem
objętościowym (jak w niedomykalności
zastawki dwudzielnej lub aortalnej).

c.d.
Unoszące uderzenie koniuszkowe, nie
przemieszczone, wskazuje na przeciążenie
ciśnieniowe lewej komory. Spotykane jest w
nadciśnieniu tętniczym lub w zwężeniu
zastawki aortalnej.
W zaawansowanym stadium tych schorzeń
lewa komora się poszerza.

c.d.
Podwójne uderzenie koniuszkowe to
dodatkowe tętnienie, występujące po
uderzeniu koniuszkowym, wywołane
skurczem przerosłego przedsionka, wtórnie
do przerostu lewej komory, lub
uwypukleniem ściany tętniaka lewej komory.
Stukające uderzenie koniuszkowe.
W zwężeniu ujścia mitralnego wzmocniony i
głośny pierwszy ton serca może być czasami
wyczuwalny pod palcami jako tzw. stukające
uderzenie koniuszkowe.

Drżenie klatki piersiowej-mruki
Wyczuwalne palpacyjne drgania wywołane głośnymi
szmerami o małej i średniej częstotliwości (szmery o
dużej częstotliwości, nawet b. głośne, nie powodują
drżenia)
1. Mruk skurczowy- nad podstawą serca słyszany jest
najlepiej nawet w czasie wydechu, przy pochyleniu
tułowia do przodu; wywołany jest najczęściej
zwężeniem ujścia aorty. Mruk nad tętnicą płucną mogą
wywołać: zwężenie pnia płucnego, tetralogia Fallota,
niekiedy ubytek w przegrodzie międzyprzedsionkowej.
Nad koniuszkiem lub w IV przestrzeni międzyżebrowej
stwierdza się mruk związany z niewydolnością zastawki
mitralnej, rzadziej trójdzielnej. Przy lewym brzegu
mostka stwierdza się mruk w ubytku części mięśniowej
przegrody międzykomorowej.

2. Mruk rozkurczowy- najczęściej
stwierdzony nad koniuszkiem serca
w zwężeniu zastawki mitralnej. W
niewydolności zastawki aortalnej
wstępuje rzadko i jest wyczuwalny
przy lewym brzegu mostka lub nad
aortą

3.Mruk skurczowo-rozkurczowy
Wiąże się z nieprawidłowym przeciekiem
w czasie skurczu i rozkurczu serca i
najczęściej występuje w przetrwałym
przewodzie Botalla, zwykle w drugiej
przestrzeni międzyżebrowej przy mostku.
Drżenia występują przy b. silnych
szmerach, dlatego dużo informacji
dostarcza osłuchanie serca.

Osłuchiwanie
Osłuchiwanie serca – stanowi
część badania przedmiotowego
pacjenta. Badaniem tym stwierdza
się obecność fizjologicznych zjawisk
osłuchowych (pierwszy i drugi ton
serca, szmery przygodne), a także
nieprawidłowych (szmery
wewnątrzsercowe, szmery
pozasercowe, inne).
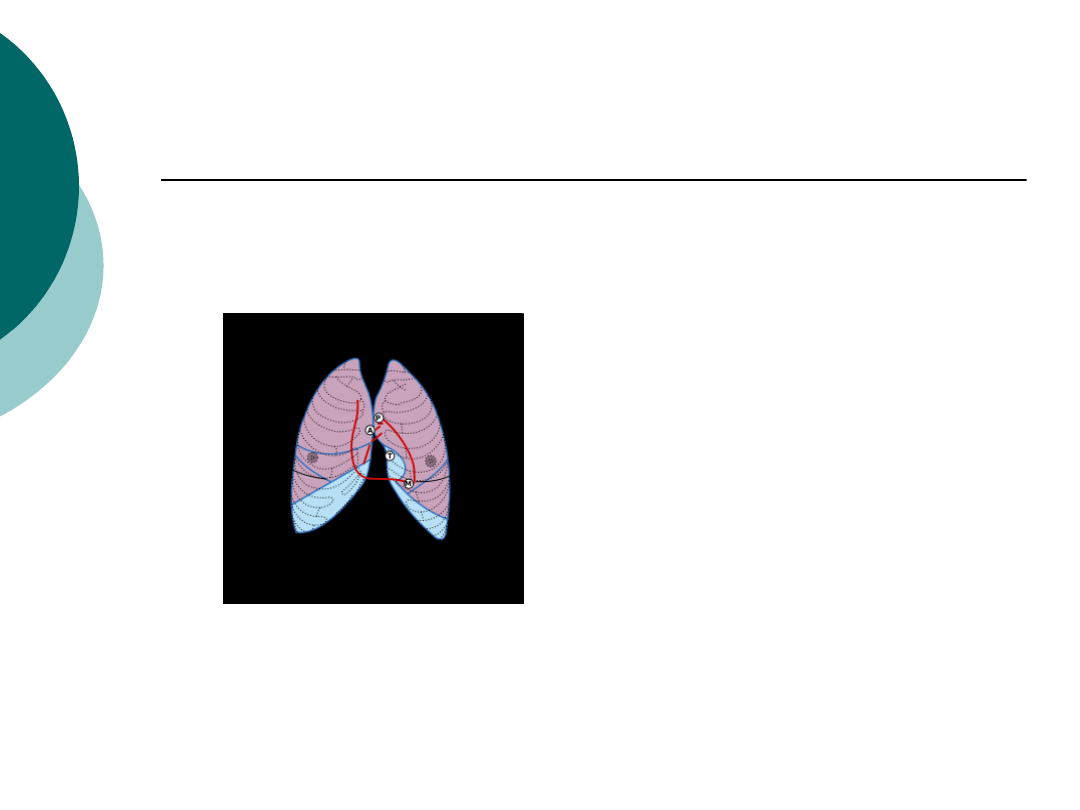
Pp- Pień płucny
M- zastawka
dwudzielna
(zastawka
mitralna)
T- zastawka
trójdzielna
A- tętnica główna
(zastawka
aortalna)

Miejsca osłuchiwania
zastawek serca
Zastawka dwudzielna - V międzyżebrze,
linia środkowo-obojczykowa lewa.
Zastawka trójdzielna - prawa strona
mostka na wysokości przyczepu V i IV
prawej chrząstki żebrowej.
Zastawka aortalna - II międzyżebrze,
linia mostkowa prawa.
Zastawka pnia płucnego - II
międzyżebrze, linia mostkowa lewa.
Punkt Erba-szmery 3 przestrzeń
międzyżebrowa tuż przy mostku po lewo

Tony serca
Tony serca to efekty akustyczne towarzyszące
pracy serca, które fizjologicznie powstają w
wyniku drgania zastawek wywołanego przez
uderzenie w nie krwi podczas skurczu i
rozkurczu serca. Wyróżnia się cztery tony serca,
z których dwa są fizjologiczne (I i II) i występują
u wszystkich ludzi, a dwa pozostałe, tzw. tony
dodatkowe (III i IV) mogą występować w
stanach patologicznych lub u osób zdrowych,
szczególnie u dzieci.

ton pierwszy, skurczowy (systoliczny; S1)
jest wynikiem gwałtownego zamknięcia się
zastawek oddzielających przedsionki serca
od komór (zastawek przedsionkowo-
komorowych). Ton skurczowy jest najlepiej
słyszalny w piątej przestrzeni
międzyżebrowej po obu stronach mostka.
Zawiera dwie składowe, z zastawki mitralnej
(M1) i trójdzielnej (T1), ale w warunkach
fizjologicznych rozdwojenie S1 jest
nieuchwytne.

ton drugi, rozkurczowy (diastoliczny) jest
wynikiem zamknięcia zastawek
oddzielających komory i tętnice (zastawek
półksiężycowatych). Ton rozkurczowy jest
najlepiej słyszalny w drugiej przestrzeni
międzyżebrowej po obu stronach mostka.
Zawiera składową aortalną (A2) i płucną
(P2). Fizjologicznie głośniejsza składowa A2
nieznacznie poprzedza P2.

ton trzeci (S3) powstaje podczas wypełniania się i
rozszerzania komór serca podczas rozkurczu, jest
najlepiej słyszalny na koniuszku serca. Występuje
jako ton fizjologiczny u dzieci i u kobiet w ostatnim
trymestrze cięży lub (częściej) w przypadku
powiększenia prawej lub lewej komory. Może
wskazywać na:
- zmniejszoną kurczliwość mięśnia sercowego
- stenozę mitralną cofanie się krwi z lewej komory
do przedsionka
- objętościowe przeciążenie/przeładowanie komór
- niedomykalność zastawki trójdzielnej cofanie się
krwi z prawej komory do przedsionka

ton czwarty (S4) powstaje podczas skurczu przedsionków;
spowodowany głównie upośledzoną podatnością komór. Ton
o niskiej częstotliwości najlepiej słyszalny za pomocą lejka
stetoskopu. Gdy III i IV rytm występują razem, rytm nosi
nazwę cwału poczwórnego, gdy dodatkowo występuje
przyspieszenie czynności serca, oba tony zlewają się w
jeden rytm zwany cwałem zsumowanym.
IV ton nigdy nie występuje w migotaniu przedsionków. IV
ton może być związany z chorobami:
- ciężkim nadciśnieniem tętniczym
-zwężeniu zastawki aortalnej
- chorobie niedokrwiennej serca
- kardiomiopatii przerostowej
- przeroście prawej komory
- nadciśnieniem płucnym i zwężeniem zastawki płucnej

Rozdwojenie (rozszczepienie) tonu I –wtedy
gdy zastawka trójdzielna zamyka się później
niż dwudzielna (mitralna). Słyszalne na
koniuszku serca za pomocą lejka. Występuje
w bloku prawej odnogi pęczka Hisa i
skurczów przedwczesnych komorowych.

Rozdwojenie (rozszczepienie) tonu II- wtedy gdy
zastawka tętnicy płucnej zamyka się później niż
aorty. Słyszalne na koniuszku serca za pomocą
lejka. Postacie rozdwojenia (rozszczepienia) tonu
II:
-Fizjologiczne słyszalne na wdechu
-Paradoksalne słyszalne na wydechu
- Utrwalone słyszalne w całym cyklu oddechowym.
Postać paradoksalna i utrwalona mogą
występować: w bloku prawej lub lewej odnogi
pęczka Hisa, skurczach przedwczesnych
komorowych, otworze międzyprzedsionkowym,
ciężkiej niewydolności prawokomorowej serca,
nadciśnieniu płucnym, zatorze płucnym.

Klik
Kliki to krótkie dźwięki o dużej
częstotliwości, mogące powstać w
czasie skurczu komór.

Klik wyrzutowy
Klik wyrzutowy pojawia się krótko po pierwszym
tonie serca u chorych z dwupłatkową zastawką
aortalna.
Klik wyrzutowy obecny w polu osłuchiwania tętnicy
płucnej świadczy o jej łagodnym zwężeniu.
Klik śródskurczowy
Klik śródskurczowy świadczy o wypadaniu płatka
zastawki dwudzielnej.
Klik osierdziowy
Rzadko występujący podczas skurczu klik
osierdziowy nie jest zjawiskiem patologicznym.

Szmery
Szmer wiąże się z przejściem przepływu
warstwowego w turbulentny i może wystąpić w
następujących sytuacjach:
1-zwiększony przepływ krwi przez niezmienione
naczynie np.. w ciąży
2-przepływ przez zwężone ujście np. w zwężeniu
zastawki aortalnej lub napływ do poszerzonego
naczynia np. w tętniaku aorty.
3-cofanie się krwi w skutek niedomykalności
zastawek np. niewydolności zastawki mitralnej
4-przeciek nieprawidłowe połączenia np. w ubytku w
przegrodzie międzykomorowej

Charakterystyka najczęstszych
szmerów sercowych
Szmery skurczowe
Szmery pansystoliczne trwają przez cały okres
skurczu aż do składowej aortalnej drugiego tonu serca.
Występuje w niedomykalności zastawki dwudzielnej,
niedomykalności zastawki trójdzielnej i w ubytku w
przegrodzie miedzykomorowej.
Szmer późnoskurczowy jest szmerem typu crescendo,
występuje pod koniec skurczu, często poprzedza go klik.
Jest charakterystyczny dla zespołu wypadania płatka
zastawki dwudzielnej z jej niedomykalnością.
Skurczowy szmer wyrzutowy o charakterze
crescendo-decrescendo występuje w zwężeniu zastawki
aortalnej lub płucnej.

Szmery rozkurczowe
Szmer wczesnorozkurczowy typu decrescendo pojawia : w
czasie rozkurczu, tuż po drugim tonie serca.
Występ w niedomykalności zastawek aorty lub tętnicy płucnej.
Szmer śródrozkurczowy to turkot o niskiej częstotliwości,
który pojawia się po trzasku otwarcia i wskazuje na obecność
zwężenia zastawki mitralnej lub trójdzielnej.
Szmer przedskurczowy jest szmerem typu crescendo
pojawiającym się tuż przed pierwszym tonem serca. Powstaje w
wyniku przyśpieszonego przepływu krwi przez zwężoną
zastawkę dwudzielną w czasie skurczu przedsionka.
Szmer ciągły (szmer maszynowy Gibsona) obejmuje fazę
skurczu i rozkurczu.
Powstaje w wyniku nieprzerwanego przepływu krwi przez
przetrwały przewód tętniczy.

Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
Wyszukiwarka
Podobne podstrony:
badania fizykalne, układ sercowo naczyniowy, notatki
Badania fizykalne układu sercowo-konspekt
Ocena stanu zdrowia i badanie fizykalne układu kostno nowe
Badanie ukladu sercowo naczynio Nieznany
badanie pod kątem chorób uładu sercowo naczyniowego
Zawał m.sercowego, badania fizykalne
Badania biochemiczne w chorobach układu sercowo naczyniowego
Badanie ukladu sercowo naczyniowego
Badania fizykalne kostno stawowo mięśniowy
Badanie fizykalne kości, mięśni i stawów
Badanie fizykalne1
Badanie fizykalne 3
BADANIE FIZYKALNE SKÓRY ppt
Badanie fizykalne
więcej podobnych podstron