
ROZWÓJ WIDZENIA,
WADY REFRAKCJI I
CHOROBA ZEZOWA U
DZIECI
Beata Kępa
Klinika Okulistyki IP CZD

ROZWÓJ WIDZENIA
W OKRESIE PŁODOWYM
Wiedza na temat prawdopodobnego
modelu rozwoju płodowego mózgu
opiera się na badaniach
przeprowadzonych na modelach
zwierzęcych ponieważ wiąże się ona
z zastosowaniem metod
inwazyjnych, które powodowałyby
ryzyko uszkodzenia ludzkiego płodu

- Między 8 a 15 tygodniem ciąży powstaje
większość komórek zwojowych siatkówki
- Początkowo są one w nadmiarze,
następnie część z nich ulega apoptozie,
który to proces trwa jeszcze do kilku
miesięcy po urodzeniu
- Zanikają te komórki siatkówki, które w
trakcie rozwoju dróg wzrokowych nie
znajdują połączenia z neuronami ciała
kolankowego bocznego ( 22 a 25 tydzień
ciąży )
- Ostateczna ilość komórek zwojowych
wynosi 1 mln

- Równocześnie w okresie pomiędzy 10 a
25 tygodniem ciąży powstają komórki
kory prążkowanej ( wzrokowej ) płatów
potylicznych
- Komórki kory prążkowanej, dojrzewają
formując odpowiednie kolumny
dominacji
dla każdego z oczu
- Proces ten trwa w ostatnich tygodniach
przed urodzeniem
i w okresie narodzin jest prawie
ukończony

ROZWÓJ WIDZENIA PO
URODZENIU
• W ciągu pierwszych lat życia wzrasta ok.5 x
zagęszczenie fotoreceptorów w plamce żółtej.
• Dokończeniu ulega mielinizacja dróg
wzrokowych oraz powiększanie się objętości
komórek ciał kolankowatych bocznych ( do ok. 2
r.ż ).
• Porządkowanie połączeń synaptycznych w korze
wzrokowej oraz ich redukcja o ok. 40% trwa
jeszcze przez wiele lat po urodzeniu
• Ok.10 r.ż poziom połączeń korowych zbliżony
jest do obecnego w życiu dorosłym.

Noworodek
widzi już po urodzeniu jednak bardzo
słabo
- Nie potrafi jeszcze ufiksować wzroku na
przedmiocie
- Dodatkowo może występować jeszcze zmienne
zezowanie
- W ciągu 1 m – ca życia dziecko zaczyna reagować
na bodźce świetlne mrużeniem oczu, zwracaniem
się ku światłu
- Odruch źrenic na światło nie jest jednak u
większości dzieci widoczny z powodu niedojrzałości
zwieracza źrenicy
- Pod koniec 1 miesiąca życia można sprawdzić
czy dziecko wodzi oczami za światłem

Rozpoczynając 3 m – c życia
dziecko
- Wybiera już świadomie gdzie chce patrzeć,
interesuje się twarzami i poruszającymi się
przedmiotami
( reaguje głównie na ruch zabawek a nie na ich
kolor)
- Ma już ukształtowany odruch fiksacji
powodujący odruchowe ustawianie się
dziecka plamką żółtą w kierunku światła
oftalmoskopu
- Badając przesuwamy zabawkę przed oczami
niemowlęcia i obserwujemy, czy dziecko ją
śledzi

Po ukończeniu 3 m – ca życia
dziecka
- Obecny jest prawidłowy test Hirschberga
oceniający równoległe ustawienie oczu
poprzez ocenę symetryczności ułożenia
odblasków rogówkowych w oświetleniu
na wprost
- Momentem, który powinien szczególnie
zaniepokoić lekarza pediatrę i okulistę
jest nie nawiązanie przez dziecko
kontaktu wzrokowego z matką po 6 – 8
tygodniu życia dziecka, nie odpowiadanie
na jej uśmiech uśmiechem

ROZWÓJ WIDZENIA W 3 – 6 MIESIĄCU
ŻYCIA
- Dziecko ćwiczy akomodację i konwergencję oraz
widzenie przestrzenne obserwując swoje ręce, które
nieco później bierze do ust ćwicząc pozostałe zmysły
- Zaczyna interesować się przedmiotami spadającymi
lub toczącymi się po podłodze
- wyciąga ręce po wiszące zabawki i próbuje je
chwytać
- Oceniamy sposób chwytania przez dziecko
przedmiot. Jeśli dziecko jest w stanie zakrzywionym
łukiem złapać zabawkę patrzy obuocznie, jeśli
przesuwa rękę do linii środkowej ciała i sięga po
zabawkę na wprost patrzy jednoocznie

ROZWÓJ WIDZENIA W 7 - 10 MIESIĄCU
ŻYCIA
- Szybko zmienia obiekt zainteresowania
- Doskonali dotychczasowe umiejętność
- Zauważa drobne przedmioty, dotyka je i
chwyta
- Odróżnia rodziców od obcych
- Zauważa przedmioty z kilku metrów
- Interesuje się obrazkami w książkach,
rysunkami rodziców, próbuje rozpoznawać
częściowo ukryte przedmioty

ROZWÓJ WIDZENIA W 11 – 12
MIESIĄCU ŻYCIA
-
Dziecko potrafi swobodnie poruszać się
po domu
- Wygląda przez okno
- Rozpoznaje ludzi i obrazki
- Lubi bawić się w chowanego
- Na podstawie badania VEP uważa
się ,że 80% dzieci w tym wieku ma
już wykształcone widzenie obuoczne

WADY WZROKU
- Metodę oceny ostrości wzroku u dziecka
( testy odpowiednie dla wieku dziecka )
oraz stopień współpracy z dzieckiem
( niechęć dziecka, zmęczenie,
onieśmielenie, nacisk rodziców,
przeszkadzające oprawki próbne )
- wiarygodność wykonanego badania
refrakcji
- rodzaj wady wzroku

- wiek dziecka
- występowanie zeza oraz niedowidzenia
- ewentualne problemy dziecka
związane
z noszeniem okularów wywołane
zastosowaną przez nas korekcją,
niepoprawnie wykonanymi okularami,
nieprawidłowo zmierzonym rozstawem
źrenic, złą oprawką lub kłopotami
dziecka, z akceptacją przez otoczenie

TESTY SPRAWDZAJĄCE
OSTROŚĆ WZROKU
DZIECKA.
0 – 2 r.ż
- WPW norma 0,6 ( 20/30 ) w 1 r.ż.
- Metoda uprzywilejowanego spojrzenia norma 0,6
( 20/30 ) w 2 r.ż.
- Odruchy fiksacyjne CSM ocena fiksacji światła
na podstawie refleksów rogówkowych oraz
możliwości utrzymania fiksacji ( u dzieci
zezujących, u nie zezujących próba z
pryzmatem ) przy obydwu oczach odsłoniętych.
Niemożność utrzymania fiksacji jest traktowana
jako dowód istnienia różnicy w widzeniu między
oczami

2 – 5 r.ż
- Obrazki Allena norma 0,5 – 1,0
- HOTV ( symbole Lea )norma 0,5 – 1,0
( 20/40 –
20/20 )
- Test z literą E norma 0,5 – 1,0
( 20/40 – 20/20 ) może być trudny nawet dla
dzieci prawidłowo rozwijających się
- 5+ Tablice Snellena norma 0,6 – 1,0 ( 20/30
– 20/20 )

Za najbardziej wiarygodne i
powtarzalne większość okulistów
uważa tablice Snellena oraz testy
HOTV lub Lea
Rodzaj testu dobieramy na
podstawie możliwości wieku dziecka
i możliwości współpracy

OSTROŚĆ WZROKU
- Ostrość wzroku u niemowlęcia wynosi
ok. 5/50-5/25
- U 2,5 – letniego dziecka ok. 5/12 – 5/10 na
tablicach Snellena do dali,
- W 7 roku życia osiąga 5/5
- Staje się jeszcze bardziej subtelna w 15
roku życia dziecka
Poprawa ostrości wzroku związana jest
to zarówno z dojrzewaniem plamki,
utrwalaniem się fiksacji,dojrzewaniem OUN
oraz unerwienia mięśni zewnątrzgałkowych

Wyróżniamy dwie fazy wzrostu gałki ocznej:
- szybką od 0 do 2 - 3 r.ż ( najszybszy wzrost
występuje w 1 r.ż )
- wolną między 2 –3 a 14 r.ż.
Zwiększa się wówczas długość gałki ocznej,
średnica rogówki oraz zmniejsza się siła łamiąca
rogówki i soczewki
- Wyniki badań przeprowadzonych w 2000 r.
w Klinice Okulistyki CZD oceniających parametry
rozwoju gałki ocznej w populacji polskich dzieci
w wieku od 0 do 14 lat ( badaniem objęto grupę
1329 dzieci ) potwierdziły wyżej umieszczoną
zależność

-
zwiększanie się promienia krzywizny
rogówki szybkie do 3 r.ż i następnie
utrzymywanie się jego wartości na
podobnym poziomie do 14 r.ż
( to samo dotyczyło siły łamiącej
rogówki )
- zachodzenie znacznych zmian w
przypadku wartości refrakcji w trakcie
rozwoju gałki ocznej

Uwaga :
U wcześniaków, u których
występuje ROP, szczególnie poddawanych
lasero lub krioterapii często występują
większe wady wzroku ( u dzieci leczonych
zabiegowo głównie krótkowzroczność i
niezborność krótkowzroczna)
- Urodzone o czasie dzieci w 6-8 miesiącu
życia były nadwzroczne a refrakcja ich gałek
ocznych wynosiła do + 1,25D i odnotowano
stopniowo przechodzenie do stanu
normowzroczności do ok. 8 r.ż dziecka
- U wcześniaków występowała zwykle mała
krótkowzroczność do ok. – 1,0 D

- po 8 r.ż u większości badanych dzieci
rozwinęła się krótkowzroczność do ok.
- 1,25 D w 10 r.ż, która następnie
malała do ok. - 0,75 D w 14 r.ż
- Ze zmianą parametrów gałki ocznej
w okresie wzrostu dziecka związane są
trudności w odpowiednim wyliczeniu
mocy soczewki wewnątrzgałkowej

NADWZROCZNOŚĆ
•
Refrakcyjna – zbyt mała siła układu
łamiącego oka spowodowana
zmniejszoną krzywizną rogówki,
zmianami w obrębie soczewki
( spłaszczenie, zwichnięcie, jej brak )
•
Osiowa – zbyt krótka oś przednio -
tylna gałki ocznej. Skrócenie gałki
ocznej o 1 mm powoduje
nadwzroczność + 2,5 dptr

Do grupy nadwzroczności osiowej
należy tzw.
fizjologiczna nadwzroczność
występująca
u dzieci po urodzeniu i zmniejszająca
się
w pierwszych latach życia dziecka
•
Nadwzroczność ukryta ( hypermetropia
latens )
występuje u większości dzieci z
fizjologiczną nadwzrocznością, które
wykorzystują zjawisko akomodacji do
wyrównania wady wzroku

W nadwzroczności małej do + 4D
możliwe jest prawidłowe widzenie przez
dziecko zarówno do dali jak i bliży
Dzieci zwykle nie zgłaszają przy tym
żadnych dolegliwości
Jeżeli występuje u nich wada powyżej +
4D zaczynają mieć problemy
początkowo z pracą
z bliska a następnie pogarsza się
widzenie dali

KRÓTKOWZROCZNOŚĆ
•
Refrakcyjna – zbyt duża siła układu
łamiącego oka spowodowana zbyt
dużą krzywizną rogówki ( stożek
rogówki, mała rogówka),
podwichnięciem soczewki lub zmianą
jej współczynnika załamania np. z
powodu zaćmy cukrzycowej,
polekowym lub samoistnym skurczem
akomodacji

Osiowa – związana z wydłużeniem się gałki
ocznej, dotycząca z reguły większych wad.
W tej grupie znajduje się
krótkowzroczność postępująca związana
ze zmianami degeneracyjnymi dna oka
Do krótkowzroczności osiowych możemy
zaliczyć również krótkowzroczność
powstającą w oku
z jaskrą wrodzoną, która jeśli choroba
dotyczy jednego oka, może prowadzić do
powstania
u dziecka niedowidzenia

Krótkowzroczność, która pojawia się w
wieku szkolnym ma tendencję do
narastania w okresie dojrzewania
Postępuje ona w okresie dojrzewania
i stabilizuje się do ok. 20 r.ż.
Zwykle nie przekracza wartości 3 D

NIEZBORNOŚĆ
•
Astygmatyzm fizjologiczny występuje u
dzieci po urodzeniu i zanika w
pierwszych miesiącach życia dziecka.
•
Najczęściej spotykana jest niezborność
małego stopnia do 2D zwykle
nadwzroczna, złożona
•
Niezborność złożona nadwzroczna często
wiąże się z zaburzeniami widzenia
obuocznego
•
Najrzadziej niezborność mieszana

WYRÓWNYWANIE WADY
WZROKU
• Zwykle do wyrównani wady wzroku u dzieci
stosuje się soczewki okularowe, plastikowe.
Należy zwrócić uwagę na dobór
odpowiedniej oprawki
• Soczewki kontaktowe przede wszystkim ze
względu na wymaganą higieną użytkowania,
aplikację, możliwość zgubienia przez dziecko
oraz cenę są znacznie rzadziej stosowane
Zalecane są one głównie po operacji zaćmy,
u dzieci z anisometropią nie dającą
wyrównać się szkłami, w stożku rogówki

• Inne metody korekty wad wzroku
związane z chirurgią refrakcyjną
odcinka przedniego
i tylnego stosowane są rzadko, często
dotyczą wybranych przypadków
Zwykle zabiegi te wykonywane są u
dzieci w oczach niedowidzących, w
przypadkach różnowzroczności, często
współistniejącej
z krótkowzrocznością wysoką

WARUNKI DLA
PRAWIDŁOWEGO WIDZENIA
• Dla powstania prawidłowego widzenia potrzebne
są wyładowania elektryczne w macierzystych
komórkach zwojowych siatkówki w okresie
płodowym. Brak wyżej wymienionej aktywności
elektrofizjologicznej u płodu uniemożliwia dalsze
dojrzewanie ośrodków wzrokowych
• Nieprawidłowe bodźce wzrokowe po urodzeniu
spowodowane bądź to deprywacją wzrokową,
różnowzrocznością lub zezem powodują zmiany w
korze wzrokowej prowadzące do dominacji i
hamowania

NIEDOWIDZENIE
Jest to jednostronne, rzadziej
obustronne, obniżenie ostrości
wzroku ( po uwzględnieniu korekcji
wady refrakcji ), które występuje bez
uchwytnych nieprawidłowości w
budowie układu wzrokowego
Jest zwykle defektem centralnego
widzenia

NIEDOWIDZENIE
Z niedowidzeniem związane jest zjawisko
natłoku, czyli ostrość wzroku na optotypach
umieszczonych w rzędzie jest niższa niż
pokazywanych pojedynczo
Procesy hamowania i dominacji związane są
ze zjawiskiem współzawodnictwa o połączenia
nerwowe w korze wzrokowej
Kolumny ocznej dominacji deprywowanego
oka kurczą się przez co zmniejsza się wielkość
komórek ciała kolankowatego bocznego po
stronie niedowidzącego oka

POWSTAWANIE
NIEDOWIDZENIA U
DZIECI
• U dzieci wzrokowa deprywacja może
występować poprzez gęste zmętnienia
ośrodków wzrokowych, zasłonięcie jednego oka
powieką, w wyniku różnowzroczności lub zeza
• Okres krytyczny dla powstawania
poszczególnych rodzajów niedowidzenia jest
różny. Stwierdzono, że okres krytyczny dla
niedowidzenia związanego z
różnowzrocznością może być późniejszy od
okresu krytycznego związanego z zezem

•
Niedowidzenie południkowe związane
z astygmatyzmem nie może się nie
rozwinąć się nawet do ukończenia
przez dziecko 3 r.ż.
• Okres krytyczny dla niedowidzenia
związanego
z zezem występuje ok. 4 miesiąca życia
i jest związany z tworzeniem się w
korze wzrokowej mechanizmów
obuocznego widzenia

Aby oglądany przez nas przedmiot był
widziany jako jeden jego obraz powinien
padać na odpowiadające sobie punkty w
siatkówkach obu oczu tzw. punkty
korespondujące ze sobą lub na punkty
znajdujące się w małej przestrzeni
tolerancji tzw. przestrzeni Panuma
W przestrzeni tej mimo, że obraz pada na
niekorespondujące ze sobą punkty, zostaje
zlany w jeden dzięki zjawisku fuzji. Jeśli
obraz pada na punkty niekorespondujące
znajdujace się na pozostałym obszarze
siatkówki występuje dwojenie

WARUNKI DO ROZWOJU
WIDZENIA
OBUOCZNEGO
• Prawidłowa budowa anatomiczna oczu i ich
ustawienie w oczodole
• Prawidłowa refrakcja lub wyrównana
odpowiednią korekcją wada wzroku
• Prawidłowa czynność mięśni poruszających
gałką oczną
• Prawidłowe działanie układu nerwowego oka
• Prawidłowe funkcjonowanie kory wzrokowej

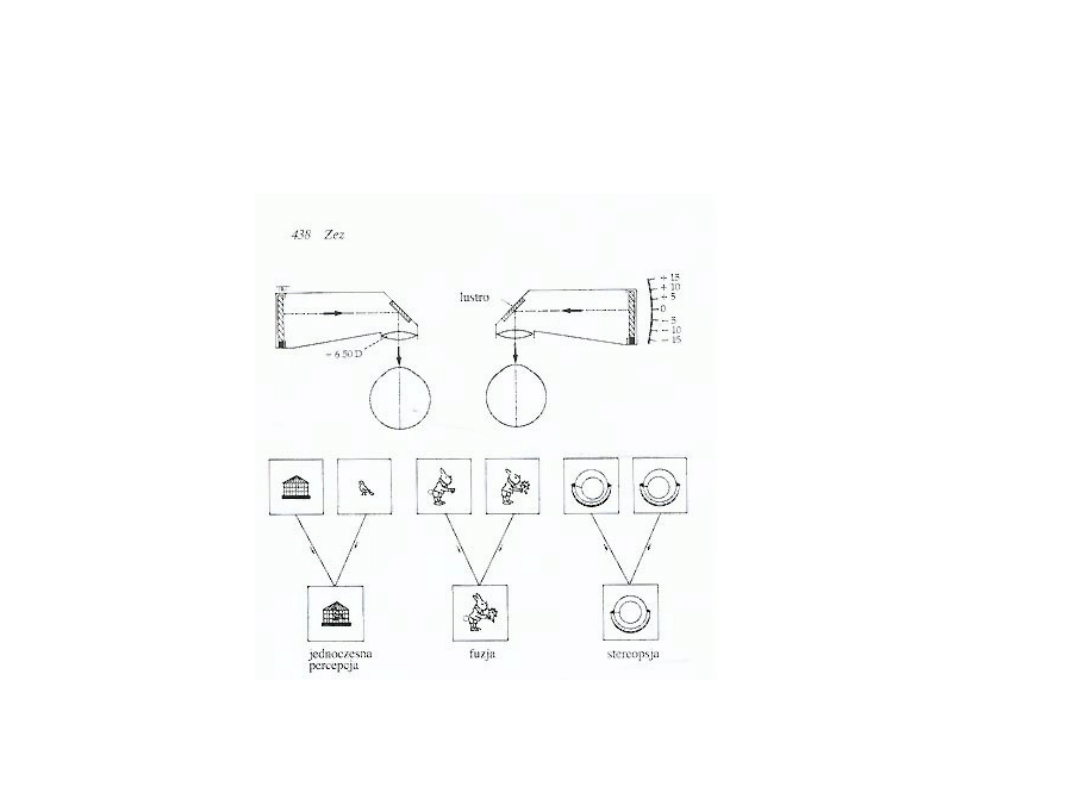
STOPNIE WIDZENIA
OBUOCZNEGO
• Jednoczesna percepcja – zdolność do
postrzegania równocześnie dwóch obrazów
powstających na siatkówce każdego oka
• Fuzja – zlanie dwóch identycznych obrazów
pochodzących z obojga oczu w jeden obraz. Jest
to proces zachodzący ośrodkowo
• O sile fuzji możemy się pośrednio przekonać
mierząc ruchy fuzyjne określające tzw. szerokość
fuzji
• Fuzja zależy od uwagi, ćwiczenia, akomodacji,
wieku badanego, wielkości obrazków fuzyjnych,
stanu fizycznego pacjenta (zmęczenie ją osłabia )

• Stereopsja – czyli widzenie stereoskopowe
jest to możliwość postrzegania trzeciego
wymiaru oraz głębi. Związane jest ze
zjawiskiem fuzji dwóch nieznacznie
różniących się obrazów powstających w
obrębie przestrzeni Panuma
• Widzenie obuoczne można sprawdzić za
pomocą synoptofora, testu Wortha,
Bagoliniego, Muchy, TNO, Langa, Frisbiego
• Za pomocą testów Muchy i TNO możliwa
jest ocena dzieci w wieku przedszkolnym
(2,5 – 5 lat)

PRZYCZYNY
WYSTĘPOWANIA
ZEZA
• Przyczyny sensoryczne: wszystkie choroby
i zaburzenia w obrębie gałek ocznych
wpływające na przekazanie bodźca wzrokowego
• Przyczyny motoryczne: zapalne, pourazowe
rozwojowe zmiany w obrębie mięśni
zewnątrzgałkowych lub zmiany wpływające na
stan ich unerwienia, anomalie oczodołu
• Przyczyny ośrodkowe: urazy psychiczne,
wzmożona nadpobudliwość układu nerwowego,
mikrourazy okołoporodowe, czynniki
genetyczne

W zezie, z powodu braku równoległego ustawienia
gałek ocznych, zostaje zaburzony mechanizm
obuocznego widzenia. Bodźce ze świata
zewnętrznego padają na niekorespondujące
punkty w siatkówkach obojga oczu wywołując
dwojenie oraz konfuzję ( dezorientację na skutek
pobudzenia dwoma różnymi punktami każdej
z plamek. Aby temu zapobiec włączają się
mechanizmy tzw. hamowania polegające na
wyłączeniu oka zezującego( supresja, zjawisko
przemijające lub amblyopia, stałe ), powstawaniu
nieprawidłowej korespondencji siatkówkowej

PODZIAŁ ZEZA
•
Zez ukryty ( heteroforia, strabismus
latens )
• Zez jawny towarzyszący( heterotropia,
strabismus concomitans )
• Zez porażenny ( strabismus
incomitans, paraliticus )

• Inne postacie zeza:
-
zespół STD
- zespół Möbiusa
- zespół Browna
- porażenie mięśni
unoszących
gałkę oczną
- oftalmopatia tarczycowa

BADANIE DZIECKA
• Określenie ostrości wzroku do bliży i dali.
• Badanie ruchów oczu we wszystkich kierunkach
spojrzenia oraz ocena ustawienia głowy i twarzy
•
Cover - test do bliży i dali
• Badanie odblasków rogówkowych ( test
Hirschberga, test Krimskiego )
• Ocena zachowania się kąta zeza w spojrzeniu ku
górze i ku dołowi ( zespoły A V )
• Badanie refrakcji po porażeniu akomodacji
• Ocena odcinka przedniego i tylnego gałek
ocznych

• Badanie fiksacji za pomoca wizuoskopu
• Pomiar kąta zeza orientacyjny za pomocą
odblasków rogówkowych lub bardziej
dokładny za pomocą polomierza, listew
pryzmatycznych, , synoptofora, krzyża
Maddoxa
• Badanie korespondencji siatkówkowej i ocena
stopnia widzenia obuocznego za pomocą
testu Whorta, Bagoliniego, synoptofora, testu
Muchy, TNO, Langa, Frisbiego

ZEZ POZORNY
Jest to jedynie stan pozorujący zeza wynikający
z pewnej nieprawidłowości związanej z
budową twarzy, gałek ocznych, powiek ( zbyt
małe lub zbyt duże rozstawienie oczu,
przeciągnięcie plamki na dnie oczu związane
np.z retinopatią wcześniaków, mongoidalna i
antymongoidalna szpara powiekowa,
zmarszczka nakątna )
Stan ten nie wymaga leczenia i często wygląd
oczu zmienia się wraz z wiekiem dziecka.Test
Hirschberga jest (+) lecz cover test jest ( – )

ZEZ UKRYTY
U zdrowego człowieka mięśnie gałek ocznych są
w stanie równowagi utrzymując proste
ustawienie oczu ( ortoforię ). Częściej jednak
spotykamy się
z brakiem tej równowagi i występowaniem tzw.
zeza ukrytego ( heteroforii ), który to w życiu
jest niewidoczny dzięki odruchowi fuzji
sterowanemu ośrodkowo. Zezowanie,
dolegliwości przy dłuższej pracy wzrokowej z
bliska, czyli tzw. dekompensacja heteroforii
pojawiają się wtedy, gdy odruch fuzji zostanie
osłabiony. Cover – test jest (+)

PRZYCZYNY DEKOMPENSACJI
HETEROFORII ( wystąpienia
ostrego zeza połączonego z
dwojeniem )
• Czasowe zakrycie jednego oka z powodu np.
jego schorzenia( typ I Swana )
• Wstrząs psychiczny, uraz fizyczny, choroba
ogólna osłabiająca organizm ( typ II
Franceschettiego )
• Wady refrakcji ( typ III Bielschowskiego ), w
tym
różnowzroczność ( znaczna powyżej 4 D
różnica w wadzie wzroku )
LECZENIE ZEZA OSTREGO: korekcja wady
refrakcji, ćwiczenia fuzji, pryzmaty, chirurgia

ZEZ JAWNY
TOWARZYSZĄCY
Inaczej heterotropia charakteryzuje się stałym
kątem zeza we wszystkich kierunkach spojrzenia
( kąt pierwotny równy kątowi wtórnemu). Może
być z odchyleniem: zbieżnym, rozbieżnym,
pionowym, skośnym i mieszanym. Ruchomość
gałek ocznych jest zachowana. Występuje
w postaci zeza jednostronnego i naprzemiennego
Często występuje niedowidzenie ( zez
jednostronny ) lub tłumienie i nieprawidłowa
korespondencja ( zez naprzemienny )
Nie występuje dwojenie

ZEZ ZBIEŻNY DZIELIMY
wg. Kańskiego
• Zez zbieżny niemowląt
- charakteryzujący się
dużym, stałym kątem zeza, fiksacją na wprost -
naprzemienną, na boki – skrzyżowaną, wadą
refrakcji odpowiednią dla wieku( ok. +1,5 D ).
Występuje on do 6 miesiąca życia, niekiedy
współistnieje z nadczynnością mięśni skośnych
i oczopląsem
LECZENIE: wyrównanie wady wzroku, leczenie
niedowidzenia, zabieg operacyjny do 2 r.ż.
•
Zez zbieżny akomodacyjny
•
Zez zbieżny nieakomodacyjny

• Zez zbieżny akomodacyjny
, którego rodzaj
określamy na podstawie współczynnika
akomodacyjnej konwergencji do akomodacji
AC/A, którego norma wynosi 3-5 D pryzm./ 1D.
Ujawnia się między 6 m-cem a 7 r.ż i związany
jest z odruchem akomodacji
-
typ refrakcyjny
jest związany z
nadwzrocznością zwykle przekraczającą 4 D,
prawidłowym stosunkiem AC/A i co za tym idzie
podobnym kątem zeza do bliży i dali.
LECZENIE: polega na wyrównaniu wady
wzroku okularami

- typ nierefrakcyjny
charakteryzujący się wadą
wzroku odpowiednią do wieku, wysokim
stosunkiem AC/A i wynikającym z tego zezowaniem
do bliży podczas gdy do dali oczy utrzymują
ortoforię
LECZENIE szkła Franklina dwuogniskowe z
dodatkiem do bliży + 3D
-
typ mieszany
, w którym występuje i wada wzroku,
i wysoki stosunek AC/A. Dziecko zezuje do dali i do
bliży lecz do bliży kąt zeza jest większy
LECZENIE: szkła dwuogniskowe wyrównujące wadę
wzroku z dodatkiem do bliży lub zabieg operacyjny

• ZEZ zbieżny nieakomodacyjny
spowodowany stresem, deprywacją
sensoryczną, niedomogą
dywergencji, porażeniem n. VI,
wtórny po operacji zeza rozbieżnego.
• LECZENIE: w zależności od
przyczyny usunięcie choroby
zasadniczej, pryzmaty podstawą na
zewnątrz, leczenie operacyjne.

ZEZ ROZBIEŻNY
• Zez rozbieżny okresowy
powstający zwykle około 2 r.ż zwykle nie towarzyszą
jemu niedowidzenie i zaburzenia widzenia obuocznego. Ujawnia się w chwilach
zmęczenia i dekoncentracji
• LECZENIE: ćwiczenia konwergencji, szkła minusowe, zabieg operacyjny, gdy
okres zez jest na tyle częsty, że dochodzi do jego zdekompensowania, zaburzeń
widzenia obuocznego i przejścia zeza okresowego w zez rozbieżny stały
•
Zez rozbieżny stały
obecny jest od urodzenia, rzadko towarzyszy jemu
niedowidzenie ponieważ oko prawe używane jest do patrzenia w prawo, lewe w
lewo, nie występuje wada wzroku

ZEZ ROZBIEŻNY STAŁY
DZIELIMY NA
Zez rozbieżny wrodzony
obecny już od urodzenia. Rzadko towarzyszy jemu niedowidzenie ponieważ oko prawe używane jest do patrzenia w prawo, lewe w lewo, nie występuje wada wzroku. LECZENIE: zabieg chirurgiczny
•
Należy również wykluczyć mogące współistnieć
z nim schorzenia neurologiczne np. porażenie mózgowe, wodogłowie
Zez rozbieżny okresowy zdekompensowany.
Zez rozbieżny spowodowany deprywacją
Zez rozbieżny wtórny po leczeniu lub zabiegach operacyjnych wyrównujących esotropię

LECZENIE ZEZA
JAWNEGO
• Leczenie niedowidzenia metodą obturacji lub
penalizacji
• Ćwiczenia mające wzmocnić konwergencję lub
ją osłabić.
• Ćwiczenia ortoptyczne celem wzmocnienia
fuzji
• Ćwiczenia pleoptyczne celem leczenia
niedowidzenia.
• Zastosowanie szkieł pryzmatycznych.
•
Podanie Botuliny do mięśnia
zewnątrzgałkowego celem wywołania jego
niedowładu lub porażenia
.

ZEZ PORAŻENNY
Przyczyną zeza porażennego jest najczęściej uraz lub
choroba mięśnia zewnątrzgałkowego lub nerwu
zaopatrującego mięsień oraz zmiany w OUN
obejmujące ośrodki okoruchowe
Uszkodzenie mięśnia jako przyczyna tego rodzaju zeza
występuje rzadko. Zwykle mamy do czynienia z
uszkodzeniem obwodowym lub centralnym nerwu
zaopatrującego mięsień
•
Z tego powodu wykonywane są badania :
Rtg. czaszki, CT głowy i oczodołów, NMR,
angiografię tt. szyjnych celem wykluczenia zmian
pourazowych, nowotworowych, naczyniowych,
zapalnych
.

•
Charakteryzuje się brakiem lub ograniczeniem
ruchomości oka w kierunku działania porażonego
mięśnia i niestałym kątem zeza, odchylenie wtórne jest
większe od pierwotnego, występuje nieprawidłowa
orientacja, dwojeniem
Chory często przyjmuje wyrównawcze ustawienie
głowy. U dzieci
do 6 r.ż nieznaczne wyrównawcze ustawienie głowy
może kompensować mały zez, który może być
niezauważony. Gdy dziecko nieco starsze występują
wtedy dolegliwości przy czytaniu, dwojenie,
przymykanie jednego oka.
• W zezie porażennym pojawiającym się u dzieci po 6 r.ż
występuje duży dyskomfort z powodu dwojenia

LECZENIE
• Po ustaleniu przyczyny zasadniczej leczymy
zachowawczo i operacyjnie. Leczenie ma
na celu wyłączenie dwojenia, zapobieganie
wtórnym przykurczom mięśni zarówno
zewnątrzgałkowych jak i szyjnych
Stosowane są w leczeniu zachowawczym
pryzmaty, obturacja, Botulina
Leczenie operacyjne stosowane jest gdy
występuje duży zez ze znacznym
wyrównawczym ustawieniem głowy i
dwojeniem

ZEZ USTALONY
( strabismus fiksus )
• Związany jest z wrodzonymi
zaburzeniami mięśniowo – ścięgnistymi
powodującymi włóknienie mięśni
zewnątrzgałkowych co prowadzi do
ograniczenia ruchomości zarówno
czynnej jak i biernej gałki ocznej,
ustawienia jej w określonej pozycji ,
najczęściej w zezie zbieżnym. Dotyczy
jednego lub dwojga oczu i stwarza
niekiedy duże problemy chirurgiczne

ZESPÓŁ REFRAKCYJNY STD
• Związany jest z brakiem jąder n. VI mięśnie
proste boczne unerwione są przez n. III.
• W trakcie przywodzenia dochodzi do retrakcji
gałki ocznej i zwężenia szpary powiekowej, przy
odwiedzeniu do poszerzenia szpary
powiekowej. Niekiedy dodatkowo towarzyszy
temu odchylenie pionowe. Wyróżniamy trzy typy
: typ I z ograniczeniem lub brakiem odwodzenia,
typ II z ograniczeniem przywodzenia, typ III z
ograniczeniem przywodzenia i
odwodzenia.LECZENIE: w części przypadków
operacyjne.

ZESPÓŁ MöBIUSA
• Związany jest z aplazją jąder n.VI i VII.
Niekiedy aplazja dotyczy również jąder n.
IX i XII. Objawami klinicznymi są : twarz
maskowata, pozbawiona mimiki,
niedomykalność powiek, niekiedy
powikłana zmianami rogówkowymi ( VII ,
zez zbieżny porażenny (VI ). Obserwowane
są również nieprawidłowości w rozwoju
żuchwy, małżowin usznych, palców.
LECZENIE: operacyjne.

ZESPÓŁ BROWNA zespół
pochewki ścięgna mięśnia
skośnego górnego
• Wymaga on różnicowania z zaburzeniami
ustawienia gałek ocznych spowodowanymi
zmianami zapalnymi lub urazowymi
zachodzącymi w obrębie pochewek mięśnia
skośnego górnego ( click syndrome ). Brak jest
możliwości ruchu gałki ocznej ku górze w
przywiedzeniu naśladuję to porażenie mięśnia
skośnego dolnego. W pozycji pierwotnej
występować może zez zbieżny, rozbieżny lub
ortopoztycja. W spojrzeniu ku górze występuje
zespół V towarzyszący rozbieżności.

• Dziecko przyjmuje wyrównawcze
ustawienie głowy pochylając ją w stronę
chorego oka, zwracając twarz do boku
czasami dodatkowo unosi brodę.
Rozstrzygający jest test biernej
ruchomości, w którym w zesp. Browna
ruchomość ta jest ograniczona w kierunku
działania mięśnia skośnego dolnego.
Dodatkowo nie występują w tym zespole
nadczynność mięśnia skośnego górnego
tego samego oka oraz mięśnia prostego
górnego w drugim oku, które to mają
miejsce w porażeniu mięśnia skośnego
dolnego.LECZENIE:operacyjne

METODY ZABIEGOWE
•
Podanie Botuliny do mięśnia
zewnątrzgałkowego celem wywołania jego
niedowładu lub porażenia.
ZASTOSOWANIE:
zez zbieżny o małym i średnim kącie, zez
rozbieżny o kącie mniejszym niż 20 stop.,
pooperacyjny kąt resztkowy określany nie
wcześniej niż 2 tyg. od zabiegu, ostry zez
porażenny, by zapobiec przykurczowi
antagonisty ( szczególnie porażenie n. VI ),
cykliczna ezotropia, niekiedy w czynnej
chorobie Gravesa.

• Niezadowalające efekty
po podaniu Botuliny
uzyskiwano w zezach o dużym kącie
odchylenia, w zezach z ograniczeniem
ruchomości, w zezach po urazach
mechanicznych lub reoperacji, po nadmiernym
cofnięciu mięśnia, w zespołach A,V,
zaburzeniach mięśni skośnych, zdysocjowanym
odchyleniu pionowym, przewlekłym zezie
porażennym.Objawy nieporządane: opadnięcie
powieki u dzieci do 25%, zez pionowy ( objawy
te nie trwały dłużej niż 6 m – cy ), rozszerzenie
źrenic, powikłania związane z techniką injekcji

CHIRURGICZNE
LECZENIE ZEZA
•
Zabiegi osłabiające działanie mięśnia: cofnięcie
( recessio ), nacięcie brzeżne
( myotonia ), odcięcie mięśnia ( myectomia ), przecięcie ścięgna ( tenotomia ),
wydłużenie
( elongatio), tylne szwy fiksujące ( Cüppersa ).
Zabiegi wzmacniające działanie mięśnia: skrócenie ( resectio ), sfałdowanie
( plicatio ), przesunięcie do przodu ( antepositio ).
Zabiegi zmieniajace kierunek działania mięśnia: cofnięcie mięśni prostych i
przesunięcie ich w pionie ( zespoły A V ), operacja Hummelsheima – O'
Connora, operacji Knappa, operacja Jensena
( w porażeniu n.VI ).
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
Wyszukiwarka
Podobne podstrony:
SEM 03 - WADY ROZWOJOWE OUN, Medycyna, Neurologia, 15 neurologia dziecieca
Usprawnianie w chorobach ortopedycznych u dzieci- WADY STOPY, Materiały 2 rok Fizjoterapi, Kinezyter
Choroby alergiczne u dzieci
Choroba Oparzeniowa u Dzieci Postępowanie Doraźne
Żywienie enteralne w indukcji remisji choroby Crohna u dzieci
Różnice przebiegu chorób przyzębia u dzieci i u dorosłych
Choroby nerek u dzieci
Choroby zakaźne u dzieci
ĆWICZENIA LOGOPEDYCZNE STYMULUJĄCE ROZWÓJ MOWY DZIECKA W WIEKU PRZEDSZKOLNYM, dla dzieci różńości, n
Rozwój społeczny dziecka od 0 do12 lat, Dzieci, Niemowle
Choroby wieku dzieciecego-ortopedia, Pediatria(2), Ortopedia
Choroby naczyniowe u dziecinowe, Medycyna, Neurologia, 10 udary, krwawienia
choroby zakazne u dzieci, medyczne różne, pediatria
Choroby pasozytnicze u dzieci, Pediatria, Pediatria
wady urazy choroby wzroku i słuchu
Choroby atopowe u dzieci , dziecko chore i kalekie
Rozwój widzenia
więcej podobnych podstron