
Diagnostyka prenatalna
Diagnostyka prenatalna
Poradnictwo prenatalne
Poradnictwo prenatalne
Diagnostyka
Diagnostyka
prenatalna
prenatalna
Obejmuje swoim zakresem
szereg metod,
zmierzających do jak
najpełniejszej oceny
prawidłowości rozwoju
anatomicznego
i fizjologicznego płodu,
wykrywania chorób i wad
rozwojowych oraz
efektywnego
monitorowania
wewnątrzmacicznego płodu
Częstość występowania
wad rozwojowych u żywo
urodzonych noworodków
około 2-3%

Cele diagnostyki
Cele diagnostyki
informacja o istnieniu wady,
przygotowanie przyszłych rodziców
do urodzenia chorego dziecka,
monitorowanie stanu płodu i
dynamiki zmian,
zaplanowanie postępowania przed i
po urodzeniu,
odbycie porodu w optymalnych
warunkach,
planowanie kolejnej ciąży.

Diagnostyka prenatalna
Diagnostyka prenatalna
Metody diagnostyki prenatalnej:
1) ultrasonografia,
2) screening biochemiczny,
3) biopsja kosmówki,
4) amniopunkcja,
5) kordocenteza.

Screening biochemiczny
Screening biochemiczny
„test podwójny” 8 – 14 tydzień ciąży
PAPP A
beta-hCG
„test potrójny” 15 – 22 tydzień ciąży
hCG
uE3
AFP

Screening biochemiczny
Screening biochemiczny
AFP (alfa-fetoproteina)
mocz płodu
płyn owodniowy
dyfuzja do krążenia matki połykanie przez
płód

Screening biochemiczny
Screening biochemiczny
Poziomy AFP:
Trisomia 21
ok.
72% wartości prawidłowych
NTD
(neural tube defect)
co najmniej
dwukrotnie wyższe

Screening biochemiczny
Screening biochemiczny
hCG - gonadotropina kosmówkowa
Trisomia 21
poziomy co najmniej
dwukrotnie wyższe

Screening biochemiczny
Screening biochemiczny
uE
3
- wolny estriol
Trisomia 21
73% wartości prawidłowych

Screening
Screening
biochemiczny
biochemiczny
PAPP-A (pregnancy-associated
placental protein „A”)
Trisomia 21
obniżone

Screening biochemiczny
Screening biochemiczny
Badanie markerów biochemicznych musi
być zawsze poprzedzone badaniem
ultrasonograficznym ustalającym
precyzyjnie
wiek ciążowy
, gdyż
interpretując uzyskane wartości trzeba
je korygować dla wieku ciążowego.

Screening biochemiczny
Screening biochemiczny
Do kalkulacji końcowego ryzyka wystąpienia
aberracji chromosomowych wyprodukowano
wiele programów komputerowych opartych na
wzorze wypracowanym przez
prof. Walda
uwzględniającym wiek pacjentki, poziomy
markerów biochemicznych oraz pomiar
CRL i NT.

Screening biochemiczny
Screening biochemiczny
Test potrójny skojarzony z wiekiem
przyszłej matki pozwala wykryć
80%
wad genetycznych
, o czym należy
poinformować pacjentkę.

Screening biochemiczny
Screening biochemiczny
Pacjentki w wieku poniżej 35. roku
życia, które znajdują się w zakresie
ryzyka średniego lub dużego
(powyżej
1:250) powinny być kierowane na
inwazyjne badania prentalne.

Screening biochemiczny
Screening biochemiczny
Wykrywalność wad genetycznych poprzez
inwazyjną diagnostykę ze wskazań:
wiek pacjentki
ok. 25%
pojedynczy marker
ok. 41%
trzy markery 60 - 65%
wiek + trzy markery ok. 80%

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Badania prenatalne inwazyjne
proponowane są kobietom w
różnych krajach z różną
częstością:
od
kilku procent
we Francji
do ok.
70%
w Anglii i USA

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
W Polsce w 1995 roku
badaniami prenatalnymi objęto
0,32% kobiet ciężarnych
W 2005 roku ok.
0,5%

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Wskazania do diagnostyki prenatalnej:
wiek
nieprawidłowy wynik testów biochemicznych
wady rozwojowe stwierdzone w badaniu USG
poprzednie urodzenie dziecka z aberracją chromosomową
poprzednie urodzenie dziecka z wadą OUN lub powłok
brzusznych
choroba sprzężona z chromosomem X występująca w rodzinie
choroba autosomalna recesywna występująca w rodzinie
translokacja w rodzinie
inne wskazania

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Częstość występowania
zespołu Downa w zależności
od wieku matki
Wiek matki Zespół Downa
20 - 24 lata
1:1600
25 - 29 lat 1:1350
30 - 34 lata
1: 800
35 - 39 lat
1: 300
40 - 44 lata
1: 100
45 lat i powyżej 1: 50

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Częstość występowania zespołu Downa
i innych anomalii chromosomowych
Wiek matki
Częstość występowania
Częstość występowania
zespołu Downa
anomalii chromosomowych
35 -39
1 : 300
1 : 170
35 lat
1 : 385
1 : 192
39 lat
1 : 137
1 : 83

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Częstość nieprawidłowych kariotypów
stwierdzanych w badaniach
prenatalnych jest wyższa niż u żywo
urodzonych noworodków.
Ok. 50% ciąż z aberracjami
chromosomowymi ulega poronieniu
lub obumiera przed porodem.

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
U 20 - 30% dzieci z zespołem Downa
dodatkowy chromosom 21. pochodzi
od ojca
.
Nie wykazano zależności
występowania
zespołu Downa
od wieku ojca
dziecka.

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Nieprawidłowy wynik testu
biochemicznego – zwykle „cut-off”
około 1:200 lub 1:250.
Wady rozwojowe lub IUGR w II
trymestrze ciąży – kojarzą się
często z aberracjami
chromosomowymi.

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Poprzednie dziecko z
aberracją
chromosomową
- ryzyko pojawienia się
aberracji w kolejnej ciąży wynosi
ok.
1%.
Poprzednie dziecko z
wadą OUN lub
powłok brzusznych
- ryzyko pojawienia
się wady z tej grupy w kolejnej ciąży
wynosi
ok. 5%.

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Choroby genetycznie uwarunkowane
występujące w rodzinie pacjentki
lub jej partnera - na przykład:
mukowiscydoza,
pląsawica Huntingtona,
zaniki mięśni,
choroby metaboliczne.

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Translokacja zrównoważona
jest to takie przemieszczenie
odcinka chromosomu lub
całego chromosomu w nowe
położenie, które nie powoduje
zmian w fenotypie.
Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Biopsja kosmówki:
8 - 12 tydzień ciąży
- przezszyjkowe lub przezbrzuszne
pobranie kosmków trofoblastu
- ocena kariotypu płodu
- brak możliwości oceny
biochemicznej płynu
- duża częstość powikłań (ok. 3%)
- wczesne uzyskanie wyniku (7 - 10
dni)
Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Amniopunkcja:
14 - 18 tydzień ciąży
- nakłucie jamy owodniowej
przez powłoki brzuszne
- pobranie do 1/10 objętości
płynu owodniowego
- mała częstość powikłań
(ok. 1%)
- możliwość wykonania
badania biochemicznego

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Przeciwwskazania do amniopunkcji:
1) zaburzenia krzepnięcia u ciężarnej
2) zagrażające poronienie
3) ultrasonograficznie stwierdzany krwiak
pozałożyskowy
4) infekcyjne zmiany skóry brzucha

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Powikłania amniopunkcji diagnostycznej:
1) sączenie płynu owodniowego,
2) infekcja wewnątrzmaciczna,
3) plamienie/ krwawienie z dróg rodnych,
4) obumarcie płodu,
5) poronienie.

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Wynik badania biochemicznego
(AFP i ACHE) płynu owodniowego daje nam
możliwość wykluczenia obecności
wad
centralnego układu nerwowego i powłok
brzusznych.
Podwyższone poziomy tych markerów oraz
obecność nieprawidłowej struktury ACHE
pozwala wykryć
86 %
wad tego typu.
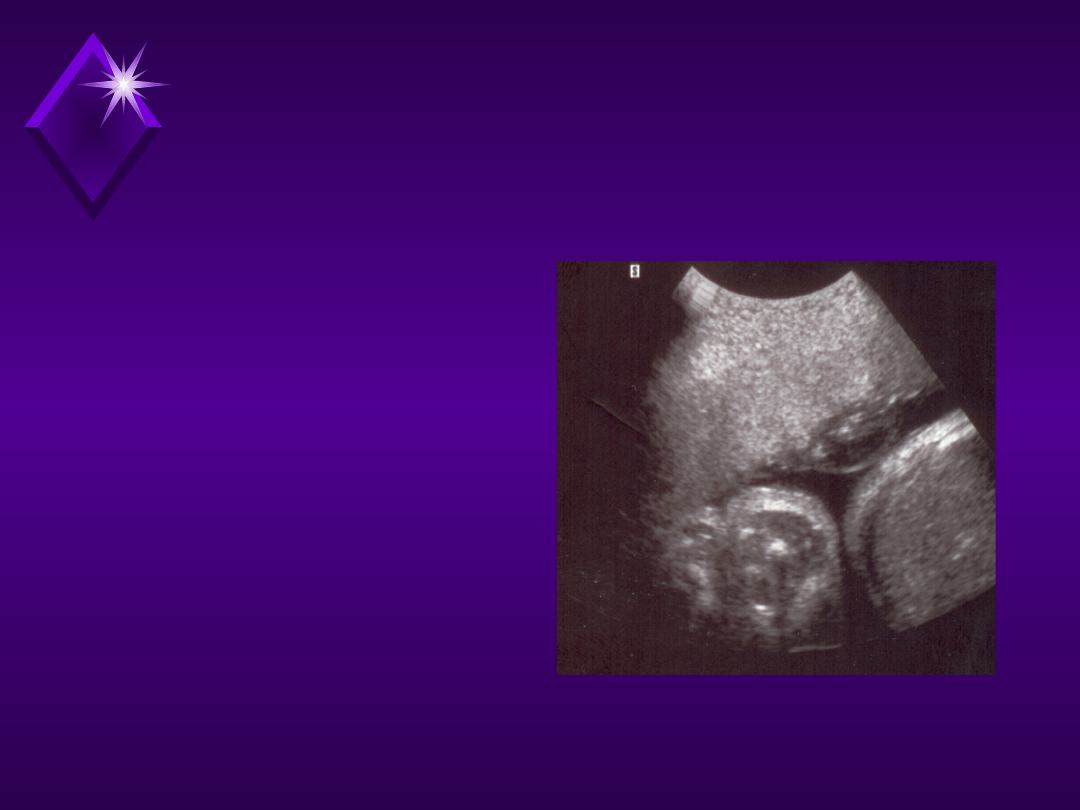
Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Kordocenteza:
od 18 - 19 tygodnia ciąży
- pobranie krwi z żyły
pępowinowej
- szybkie uzyskanie wyniku
- technicznie trudniejszy
zabieg
- wyższy niż po amnipunkcji
odsetek powikłań (ok. 3%)

Inwazyjna diagnostyka
Inwazyjna diagnostyka
prenatalna
prenatalna
Jeżeli mamy do czynienia z pacjentką
Rh ujemną
po zabiegu podajemy
300 μg
immunoglobuliny anty Rh D
aby zapobiec immunizacji.

Poradnictwo
Poradnictwo
prenatalne
prenatalne
Ciężarna
Pacjentka podwyższonego ryzyka Zdrowy płód
Wada płodu
Postępowanie Leczenie Przerwanie
zachowawcze wewnątrzmaciczne ciąży
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
Wyszukiwarka
Podobne podstrony:
DIAGNOSTYKA PRENATALNA 2
Psychologiczne aspekty diagnostyki prenatalnej, Psychologia prokreacji
diagnostyka prenatarna referat na biomedyke
Diagnostyka prenatalna rozdział z podręcznika do pediatrii
Diagnostyka prenatalna 01, Koło II GENY
Diagnostyka prenatalna
Diagnostyka prenatalna ćw 9 WWL IV rok
diagnostyka prenatalna, położnictwo, pediatria
diagnostyka prenatalna (2)
13 Diagnostyka prenatalna
Diagnostyka prenatalna
diagnostyka prenatalna
Diagnostyka prenatalna (2), Pliki, dignostyka labolatotyjna
Diagnostyka prenatalna, Genetyka
więcej podobnych podstron