Choroby małych
Choroby małych
przeżuwaczy
przeżuwaczy
cz. 2
cz. 2
Ronienia zakaźne:
chlamydioza,
kampylobakterioza,
salmonelloza, bruceloza

Enzootyczne ronienie
owiec
Inne nazwy:
• (łac.) abortus enzooticus ovium
• (ang.) enzootic ovine abortion
• (ang.) enzootic abortion in ewes
• (ros.) wirusnyj abort owiec

• Dz.U. 2003.11.121
ROZPORZĄDZENIE MINISTRA
ROLNICTWA I ROZWOJU WSI
z dnia 31 grudnia 2002 r.
w sprawie szczegółowych warunków
weterynaryjnych wymaganych przy
prowadzeniu punktów kopulacyjnych

Etiologia
Drobnoustórj Chlamydia psittaci
Rodzina: Chlamydiaceae
• wewnątrzkomórkowe
• pleomorficzne
• nie namnażaja się na pożywkach
bakteryjnych
• do hodowli konieczne zarodki kurze
(woreczek żółtkowy) lub hodowle
komórkowe

• Chlamydie to grupa
wewnątrzkomórkowych bakterii
Gram-ujemnych. Są one bardzo
zakaźne, a wszystkie gatunki
chorobotwórcze dla człowieka, tj.
Chlamydia trachomatis, Chlamydia
pneumoniae i Chlamydia psittaci,
wywoływać mogą zmiany zapalne w
układzie oddechowym

• Chlamydia psittaci powoduje zakażenia u
zwierząt, a infekcje u ludzi spowodowane są
przez kontakt z zakażonymi ptakami, głównie
papugami, rzadziej drobiem, gołębiami i
kanarkami. Choroba wywoływana przez tę
bakterię nazywana jest papuzicą. Początek
choroby może być nagły, z gorączką i
dreszczami, ogólnym pogorszeniem
samopoczucia, kaszlem, który początkowo
jest suchy, męczący, a następnie z
odksztuszaniem śluzowo-ropnej wydzieliny.

• Chlamydia pneumoniae jest
odpowiedzialna za wywoływanie
zapaleń płuc przede wszystkim u
młodych dorosłych osobników. Przebieg
tej choroby jest podobny do zapaleń
płuc wywołanych przez inne patogeny. U
większości chorych występuje gorączka
i kaszel, którym jednak towarzyszą
objawy zapalenia krtani i gardła.

• Chlamydia trachomatis natomiast jest
jedna z najczęstszych przyczyn chorób
przenoszonych drogą płciową. Wiele
osób, które mają tę chlamydię nie
zdaje sobie z tego sprawy. Ta choroba
najczęściej nie powoduje objawów, lub
są one łagodne, tak, że wiele
zarażonych osób nie uświadamia sobie
sprawy z tego faktu zanim choroba
doprowadzi do poważnych komplikacji.

• Nie leczone zakażenie chlamydią u kobiet może prowadzić do
wielu groźnych powikłań takich jak zapalenie narządów
miednicy mniejszej, które może powodować uszkodzenie
jajowodów i w konsekwencji niepłodność. Uszkodzenie
jajowodów może także hamować przejście zapłodnionego jaja
w kierunku macicy, co może spowodować jego implantację
na przykład w jajowodzie i doprowadzić do rozwoju ciąży
pozamacicznej, która może być niebezpieczna dla matki i
skutkować utratą płodu.Nie leczone zakażenie chlamydią u
kobiety ciężarnej niesie także ryzyko zakażenia dziecka
podczas porodu i rozwoju groźnego dla życia zapalenia płuc
lub infekcji oczu.
• Nie leczone zakażenie chlamydią u mężczyzn może
skutkować zapaleniem najądrzy, które objawia się obrzękiem
i tkliwością jąder,a nie leczone może prowadzić do
bezpłodności. Zapaleniem cewki moczowej powodujące ból i
trudności w oddawaniu moczu również może być skutkiem
zakażenia chlamydią.

• Treatment and Prevention
• Infected does should be treated with tetracycline,
oxytetracycline, and chlortetracycline. The injection
of 20 mg/kg of oxytetracycline given by
intramuscular route at 105 and 120 days of
pregnancy can prevent abortion but cannot prevent
chlamydial shedding at kidding. Tetracyclines affect
the replication of chlamydia and can be effective in
preventing abortions. Chlamydia psittaci are
susceptible to chlortetracycline. In an infected herd,
abortion can be prevented by administrating 80
mg/head/day during pregnancy. In an outbreak, 250
mg/head/day for 3 weeks has been recommended
and appears to be effective.

• Toxovac

Odporność chlamydii:
Średnia oporność:
• czynniki
środowiska
zewnętrznego
(wysuszone – do 5
tyg.)
Mała oporność
• gnijące tkanki
• fenol
• formalina
Gatunki wrażliwe
• Owce
• Kozy
• Człowiek!!
• Ptaki
Badania laboratoryjne:
• Myszy (zakażenie donosowe)
• Świnki morskie (zakażenie
dootrzewnowe)

Źródło zakażeń i
przenoszenie:
• Źródło
:
•zakażone
zwierzęta
:
– wyciek z pochwy
– błony płodowe
– poronione płody
•siewstwo
:
– tydzień przed
ronieniem
– dwa tygodnie po
ronieniu
– tryki – z
nasieniem
• Przenoszenie
:
•alimentarnie
•inhalacyjnie
•także: przez
owady
krwiopijne,
gruczoł mlekowy
•krycie –
niewielkie
znaczenie.

Patogeneza
Brama
wejścia
(jama
nosowo
gardłowa, krypty migdałków, nabłonek
jelitowy) krew płód i łożysko
zmiany
nekrotyczne
i
zapalenie
łożyska, złuszczanie nabłonka macicy
poronienie
Przy ciąży bliźniaczej tylko jedno jagnię
może być zakażone.

Objawy kliniczne
• Ronienie: nie poprzedzone pogorszeniem
samopoczucia
•zakażenie na początku ciąży ronienie tej samej
ciąży
•zakażenie pod koniec ciąży ronienie następnej
•zakażenie śródmaciczne jagniąt samic ronienie
pierwszej ciąży
• Rodzenie słabych młodych
• Przedwczesne porody
• Zapalenie macicy po poronieniu
• Śmierć i mumifikacja płodu utrata kondycji i
upadek samicy
• Tryki – zakażenie narządów płciowych i siewstwo z
nasieniem

Zmiany
anatomopatologiczne:
• Łożysko:
•zapalenie,
•liścienie:
– barwa ciemnoczerwona lub gliniasta
– konsystencja mazista
– ogniska martwicze
• Poronione płody:
•wielkość prawidłowa
•kłaczkowaty nalot w kolorze gliny
•tkanka podskórna: wybroczyny i obrzęki
•jamy ciała: czerwono zabarwiony płyn
przesiękowy

Rozpoznanie:
• Sytuacja epizootyczna
• Późne ronienia
• Zmiany martwicowe w wydalonych łożyskach
• Badania laboratoryjne:
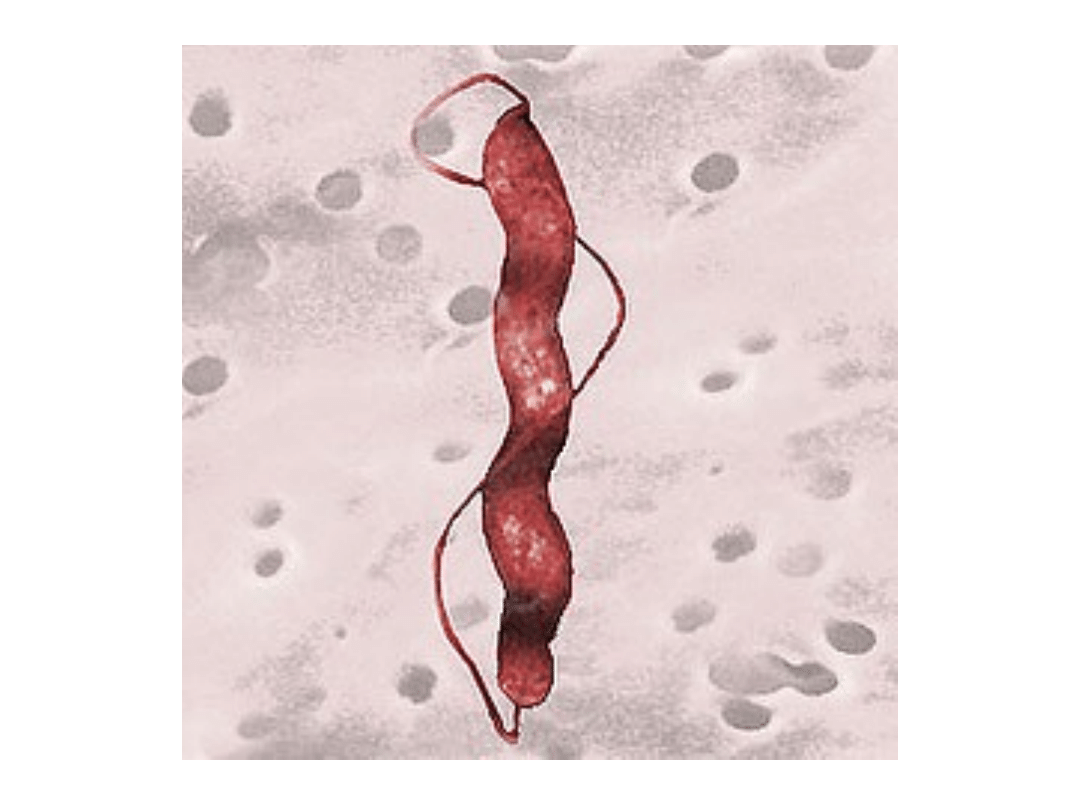
– preparaty odciskowe (barwienie Giemzy) i
preparaty histologiczne: ciałka elementarne (małe,
czerwone kropeczki :P)
– test immunofluorescencji z przeciwciałami
monoklonalnymi: odróżnienie chlamydii od riketsji
Coxiella burnetti
– zakażenie zarodków kurzych lub hodowli
komórkowych
– OWD

Rozpoznanie różnicowe:
Ronienia wywołane przez:
• Campylobacter sp.
• Brucella ovis
• Coxiella burnetti

Postępowanie
Dawna lista B OIE
• Izolacja roniących owiec
• Tetracykliny:
• obniżanie częstotliwości ronień u wrażliwych
maciorek:
» dwukrotne podanie w połowie trwania ciąży
» preparaty tetracyklinowe długodziałające
• owce, które poroniły
• zakażone jagnięta
• Rygor higieniczny

Profilaktyka
• Szczepienia:
1. Szczepionki inaktywowane: 1 ml przed
kryciem lub na początku ciąży
2. Powtarzanie szczepień co 1-3 lata (w
zależności od sytuacji epizootycznej)

Zagrożenie dla zdrowia
człowieka
CHOROBA PTASIA = ORNITOZA
• Źródło: kurz z kału i piór ptaków (ssaki – bardzo
rzadko)
• Przenoszenie: aerogenne
• Objawy:
• zapalenie spojówek
• ronienia u kobiet
• objawy grypopodobne
• możliwe: atypowe zapalenie płuc, zapalenie mięśnia
sercowego, zapalenie wątroby.
• Leczenie:
• tetracykliny
• erytromycyna

Kampylobakterioza
Inne nazwy:
• (łac.) campylobacteriosis
• (ang.) ovine genital
campylobacteriosis

Etiologia
Bakterie:
Campylobacter fetus subsp.
fetus
Campylobacter jejuni
Campylobacter coli
• gram ujemne
• hodowla: warunki mikroaerofilne
• różnice antygenowe – nie indukują
odporności krzyżowej

• Kingdom:Bacteria
Phylum:Proteobacteria
Class:Epsilon Proteobacteria
Order:Campylobacterales
Family:Campylobacteraceae
Genus:Campylobacter
Sebald and Véron 1963 Species C. coli
• C. concisus
C. curvus
C. fetus
C. gracilis
C. helveticus
C. hominis
C. hyointestinalis
C. insulaenigrae
C. jejuni
C. lanienae
C. lari
C. mucosalis
C. rectus
C. showae
C. sputorum
C. upsaliensis

Oporność Campylobacter:
• Mało oporne:
•promienie słoneczne
•wysuszanie
•powszechne środki dezynfekcyjne
•wysoka temperatura
•czynniki środowiska zewnętrznego (1
tydzień)

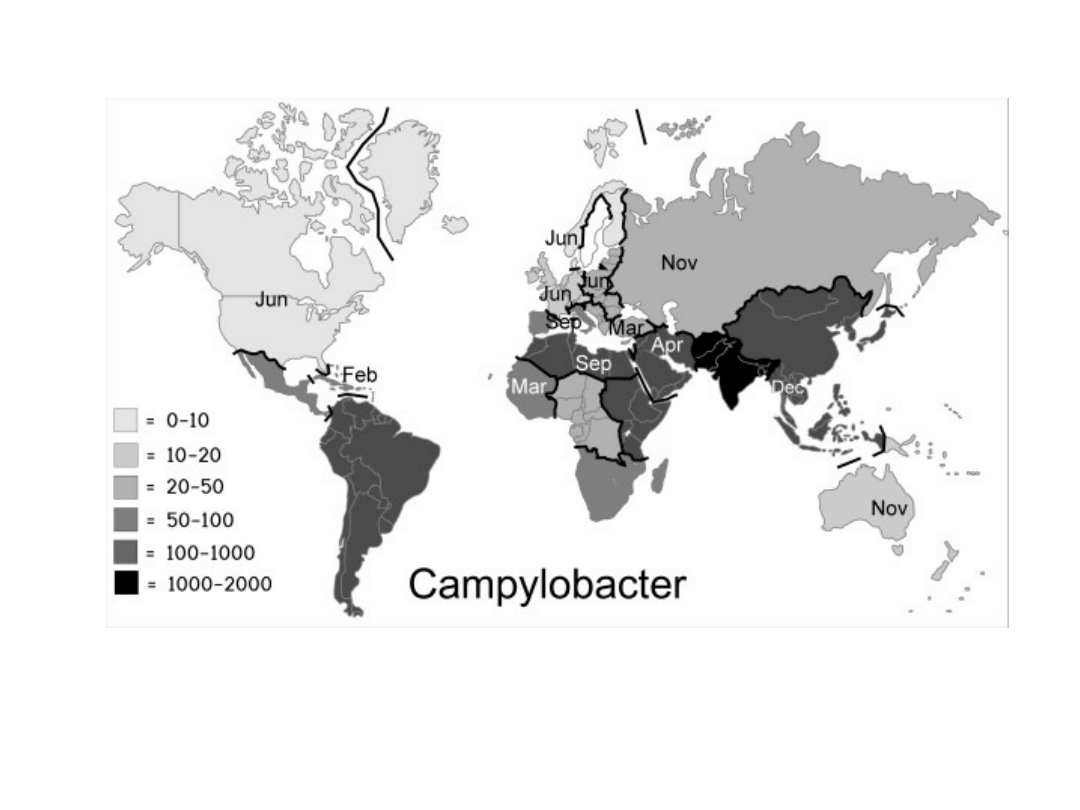
Zachorowalność/śmiertelnoś
ć:
• Współczynnik zachorowalności: 5-50%
• Wsp. śmiertelności roniących owiec: 2-5%
Odporność:
• Po przechorowaniu: min. 3 lata
masowe ronienia tylko w jednym okresie
wykotów,
późniejsze
sezony
–
ronienia
pojedynczych (nowych) sztuk.
Gatunki wrażliwe:
• Owce
• Kozy
• Bydło
• Człowiek!!

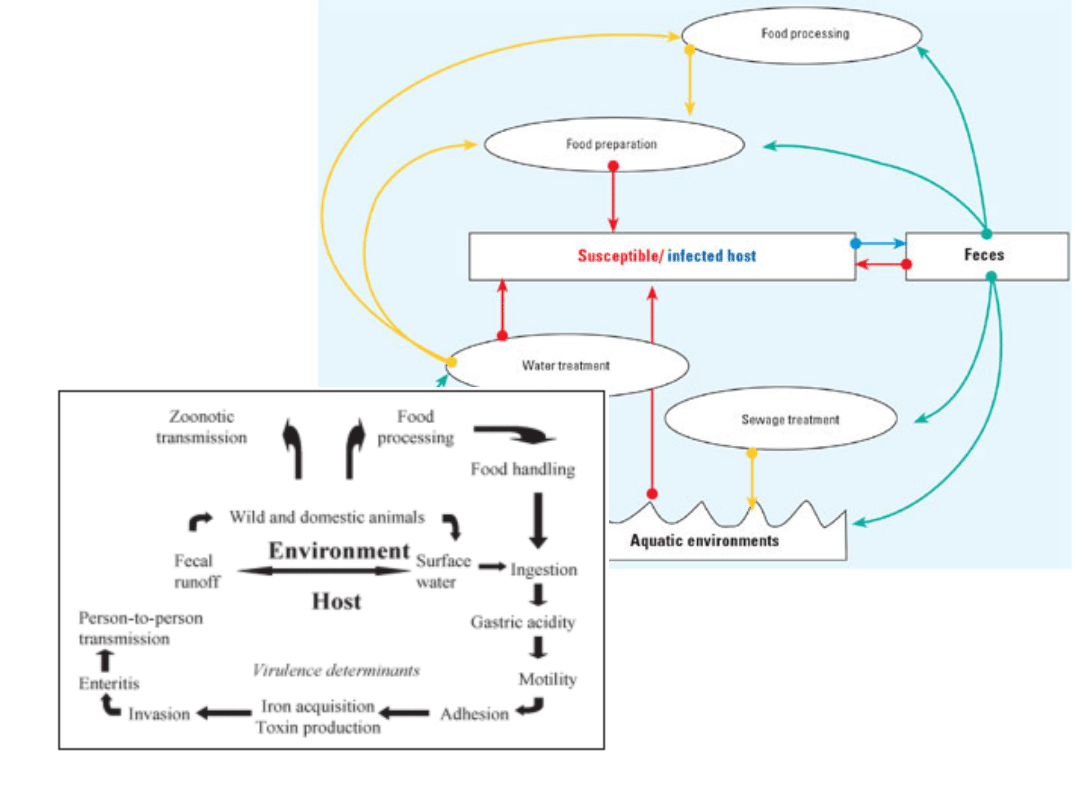
Źródło zakażeń i
przenoszenie:
• Źródło zakażeń:
•owce nosiciele:
» kał
» poronione płody
» wody i błony płodowe
• Rezerwuar zarazka:
prawdopodobnie
dzikie ptactwo
• Przenoszenie:
•drogą pokarmową:
» zakażona woda, pasza, ściółka

Objawy kliniczne
• Ronienia
:
•ostatnie 6-8 tyg.
•zwykle brak symptomów (czasem: obrzęk
sromu i wyciek z pochwy)
•szybki powrót do zdrowia
•bezproblemowa następna ruja, ciąża i
zdrowe jagnięta
• Rodzenie w terminie słabo żywotnych jagniąt
• Możliwe zapalenie macicy po ronieniu
• C. jejuni i C. coli zaburzenia ze strony
układu pokarmowego

Zmiany
anatomopatologiczne:
• Poronione płody:
• wątroba: ogniska nekrotyczne
• jamy ciała: wypełnione czerwonawym płynem
• obrzęk
• Błony płodowe:
• obrzęk
• zmiany gnilne
• Liścienie:
• blade ogniska martwicowe
Rozpoznanie
• Sytuacja epizootyczna
• Termin ronień (ostatni trymestr ciąży)
• Zmiany anatomopatologiczne:
•objaw patognomoniczny:
»ogniska nekrotyczne w wątrobie
»tylko 40% przypadków
• Badania bakteriologiczne:
•badanie mikroskopowe barwionych
preparatów mazanych i odciskowych
•izolacja i identyfikacja drobnoustroju

Rozpoznanie różnicowe
• Enzootyczne ronienie owiec
(chlamydioza)

Postępowanie
•
Izolacja roniących samic
•
Antybiotyki:
• penicylina + streptomycyna (i. m. przez 5 dni)
• inne: karbadoks, dimetridazol, erytromycyna,
amoksycylina, tylozyna, gentamycyna, neomycyna,
tetracykliny
• dodawanie do paszy oksytetracykliny (ost. 6-8 tyg.)
Drobnoustroje Campylobacter posiadają zdolność
nabywania antybiotykooporności od bakterii G
+
i
przekazywania jej innym drobnoustrojom w
obrębie swojego rodzaju.
•
Rygor higieniczny

Profilaktyka
• Szczepienia:
• szczepionki poliwalentne:
» Campylobacter jejuni
» Chlamydia psittaci
» Salmonella dublin
1. Pierwszy termin: krótko przed kryciem
2. Drugi termin: po drugim miesiącu ciąży
3. W następnych latach: powtarzanie
szczepień tylko raz, po drugim miesiącu
ciąży.

• Historical Aspects and Current Problems
The first description of a bacterium belonging to
the genus Campylobacter is attributed to Theodore
Escherich at the end of the 19th century.1
• At the beginning of the 20th century, infections
with Campylobacter spp, described as a related
Vibrio, were recognized to cause abortions in
sheep.
• Only after a suitable isolation medium was
developed in the 1970s were 2 closely related
pathogens, C jejuni and C coli, recognized to be
common human enteric pathogens.2
• In humans, C jejuni causes approximately 90% of
confirmed enteric Campylobacter infections

Zagrożenie dla zdrowia
człowieka
• Główny czynnik: Campylobacter jejuni
• Zakażenie: droga pokarmowa
• Objawy:
•biegunka
•bakteriemia
•ronienie
•okołoporodowa sepsa

• Disinfection
• Campylobacter species are susceptible to
many disinfectants, including 1% sodium
hypochlorite, 70% ethanol, 2%
glutaraldehyde, iodine-based disinfectants,
phenolic disinfectants and formaldehyde.
Common disinfectants used to treat drinking
water can also kill C. jejuni. C. jejuni and fetus
are inactivated by moist heat (121°C for at
least 15 min) or dry heat (160-170°C for at
least 1 hour). Campylobacter is also sensitive
to gamma irradiation and UV radiation.

Salmonelloza
Inne nazwy:
• paratyfus owiec
• (łac.) salmonellosis ovum
• (ang.) salmonella abortion in sheep
• (ros.) paratif
• (ros.) paratifoznyj abort

Etiologia
Bakteria:
Salmonella abortus ovis
• gram ujemne
• pałeczki
• tylko owce
• endotoksyny

Oporność Salmonelli
Duża:
• Wysychanie (kilka
lat)
• Czynniki
środowiska
zewnętrznego
(kilkadziesiąt dni)
Mała:
• Temp. powyżej
70°C
• Pasteryzaja

Gatunki wrażliwe
• owce (tylko)
Zachorowalność/śmiertelność
• Współczynnik zachorowalności: 60%
• Współczynnik śmiertelności: 5%

Źródło zakażeń i
przenoszenie
• Źródło:
• zakażone zwierzęta:
» kał
» wypływ z dróg rodnych po ronieniu, łożysko,
płód
• Rezerwuar:
• bezobjawowo zakażone samice
• Przenoszenie:
• drogą pokarmową
» woda
» pasza
» ściółka
• przez krycie

Patogeneza
Układ pokarmowy namnażanie w jelicie cienkim
wnikanie do błony śluzowej i regionalnych węzłów
chłonnych.
• Na tym etapie zakażenie może być bezobjawowe
Przełamanie bariery jelitowej komórki układu
siateczkowo-śródbłonkowego wątroby krążenie krwi
posocznica, zapalenie jelit lub ronienie osiadanie
w węzłach chłonnych, wątrobie śledzionie woreczku
żółciowym (możliwe okresowe wydalanie z kałem).
• Stresor rozbudzenie objawów chorobowych

Objawy kliniczne
• Ronienie:
•
Od 4. miesiąca ciąży
•
Poprzedzone objawami: utrata apetytu, otępienie,
krwisty wyciek z pochwy
•
Po ronieniu: zatrzymanie łożyska, wtórne
zakażenia bakteryjne, zapalenie macicy.
• Urodzone we właściwym czasie słabe
jagnięta (ginące w ciągu pierwszych 24h).
• U innych owiec (niezależnie od wieku):
przypadki o ciężkim, posocznicowym
przebiegu z zajęciem układu
oddechowego.

Zmiany
anatomopatologiczne
• Roniące owce:
• zmiany zapalne w macicy: ogniska zapalne i
martwicowe w warstwie mięśniowej
• zapalenie jajowodów
• zwyrodnienie narządów miąższowych
• Poronione płody:
• mogą być nie zmienione
• tkanka podskórna: nacieczenie surowicze
• sznur pępowinowy: zapalenie włóknikowe
• jelita cienkie: zapalenie nieżytowe
• węzły chłonne, śledziona: obrzęk
• wątroba: zwyrodnienie i biało-szare ogniska
martwicowe
• błony surowicze i śluzowe: wybroczyny.

Rozpoznanie
• Sytuacja epizootyczna
• Okres występowania ronień (druga
połowa ciąży)
• Zmiany sekcyjne
• Badania laboratoryjne:
• badania bakteriologiczne
• badania serologiczne:
– odczyn aglutynacji (test przesiewowy – sytuacja
epizootyczna w stadzie)

Rozpoznanie różnicowe
• Inne ronienia na tle zakaźnym

Postępowanie
• Antybiotyki (antybiogram)
• Izolacja samic w okresie porodowym
• Rygor higieniczny
• Profilaktyka:
• Dodatek witamin i preparatów mineralnych
do paszy
• Profilaktyka swoista

Profilaktyka
• Profilaktyka swoista:
• szczepionki zabite
• dwukrotne szczepienie wszystkich owiec w
odstępie 14 dni
• owce kotne: można szczepić od połowy ciąży
• warunek skuteczności: obecność serotypu
wywołującego chorobę na danym terenie
• autoszczepionki

Zagrożenie dla zdrowia
człowieka
• Swoiste tylko dla ludzi:
• S. typhi
• S. paratyphi A i C
• Swoiste dla ludzi i zwierząt:
• S. typhimurium
• Źródło:
kał
• Przenoszenie:
drogą alimentarną
• Profilaktyka:
• przestrzeganie przepisów sanitarno
epidemiologicznych
• higiena przechowywania i przygotowywania
potraw

Zagrożenie dla zdrowia
człowieka c.d.
• Objawy: zależne od dawki drobnoustrojów:
• wodnista biegunka (kilka dni)
• ból okolicy brzucha
• odwodnienie
• gorączka
• czasem: posocznica, ropnie.
• Postać skórna:
• krostowate zmiany na skórze rąk
• Przypadki śmiertelne (odwodnienie, posocznica):
• rzadkie
• zwykle u niemowląt i ludzi starszych

Bruceloza
Inne nazwy:
• (łac.) brucellosis
• (ang.) ovine epididymitis
(B. ovis)
• (ang.) caprine and ovine brucellosis
(B. melitensis)
• (ros.) brucielloz

Etiologia
Bakterie:
• U owiec:
Brucella ovis
Brucella melitensis
• U kóz:
Brucella
melitensis
•gram ujemne
•pałeczki
•wzrost w warunkach mikroaerofilnych
(10% CO
2
)
•duża odporność na czynniki
środowiska
zewnętrznego

Gatunki wrażliwe
• kozy
• owce
• krowy
• świnie
• psy

Źródło zakażeń i
przenoszenie
Brucella ovis
• Źródło: samce (nasienie) i samice (wyplyw z
pochwy, mocz i mleko)
• Przenoszenie:
• Między samcami:
– kontakt bezpośredni (obwąchiwanie, oblizywanie,
kontakty homoseksualne)
– kontakt pośredni (samica)
• Na samicę – krycie
Samice są bardziej odporne na zakażenie:
infekcja zwykle trwa maksymalnie 2 cykle
rujowe.

Źródło zakażeń i
przenoszenie
Brucella melitensis
• Źródło:
• Zwierzęta chore
• Nosiciele (gł. samce)
• Przenoszenie:
• Droga alimentarna (wodopój)
• Kontakt bezpośredni (na pastwiskach) i
pośredni (pasza, ściółka)
• Uszkodzona skóra
• Dospojówkowe
Patogeneza
U samców:
• najądrzach
(stan zapalny i
obniżenie
płodności)
U samic:
• macicy (łożysku)
stan zapalny i
martwica
upośledzenie
odżywiania
płodu
poronienie
• wymieniu
Wniknięcie do organizmu
bakteriemia osiedlenie w
węzłach chłonnych i:

Objawy kliniczne
Brucella ovis
• Zaburzenie płodności u tryków:
• Pogorszenie jakości nasienia (leukocyty i
pałeczki Brucella)
• Powiększenie jąder (jedno- lub obustronne)
• Zmiany palpacyjne w najądrzach i osłonkach
• Poronienia (bardzo rzadkie)
• Zapalenie macicy
• Okołoporodowe padnięcia jagniąt

Objawy kliniczne c. d.
Brucella melitensis
• Ronienia (5-15%)
• masowe tylko w pierwszym roku
występowania choroby, potem – sporadyczne
(nowe zwierzęta)
• Zapalenie wymion
• Rzadko:
• zapalenie stawów
• zapalenie jąder
• przewlekłe zapalenie oskrzeli
• zapalenie rogówki

Zmiany
anatomopatologiczne
Brucella ovis:
• najądrze: torbielowate rozszerzenie
wypełnione zagęszczonym nasieniem
• osłonki: pogrubienie i sklejenie
(włóknik)
• jądra: trwały, włóknikowy zanik
• łożysko: zmiany zapalne
• błona kosmówkowa: smużki ropy
• liścienie: drobne ogniska martwicowe

Rozpoznanie
• Sytuacja epizootyczna
• Badanie kliniczne
• Badanie bakteriologiczne:
• preparaty barwione
• badanie hodowlane: pożywki selekcyjne,
morfologia, badania biochemiczne
• Próby biologiczne: myszy lub świnki morskie
• Badanie serologiczne
• immunofluorescencja
• OWD
• test ELISA
• Badanie alergiczne:
• test śródskórny (brucelina)

Postępowanie
Choroba zwalczana z urzędu i podlegająca
obowiązkowi zgłaszania
(dawna lista B OIE)
• Izolacja samców młodych od starych
• Okresowa serologiczna kontrola owiec
eliminacja seroreagentów pozytywnych
• W niektórych krajach (N. Zelandia,
Afryka Pd.) prowadzi się szczepienia.

Zagrożenie dla zdrowia
człowieka
• Inna nazwa: gorączka falująca
• Czynniki niebezpieczne:
• B. abortus,
• B. melitensis,
• B. suis,
• B. canis
• Przebieg ostry i długi
• Przebieg przewlekły ropnie
• Przenoszenie: droga inhalacyjna,
pokarmowa, kontakt bezpośredni

Dziękuję za to pouczające
spotkanie ;)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
Wyszukiwarka
Podobne podstrony:
Choroby owiec cz ukl nerwowy czb
Choroby owiec cz ukl nerwowy
Choroby owiec ukl oddechowy czb
Związki biologicznie czynne w dietoterapii chorób dietozależnych Cz II
Związki biologicznie czynne w dietoterapii chorób dietozależnych cz I
Choroby naczyniowe cz I
2 3 Choroby afektywne cz I, II
Związki biologicznie czynne w dietoterapii chorób dietozależnych Cz II
Związki biologicznie czynne w dietoterapii chorób dietozależnych cz I
Czynniki ryzyka choroby niedokrwiennej serca cz
SEM WT RANO Choroby uwarunkowane 1 genowo cz I
Choroby kolkowe koni cz IV
Wągrzyca owiec, Zootechnika, Choroby pasożytnicze, Choroby wywołane przez formy larwalne tasiemców
więcej podobnych podstron