
zakażenia 3/2004
sterylizacja
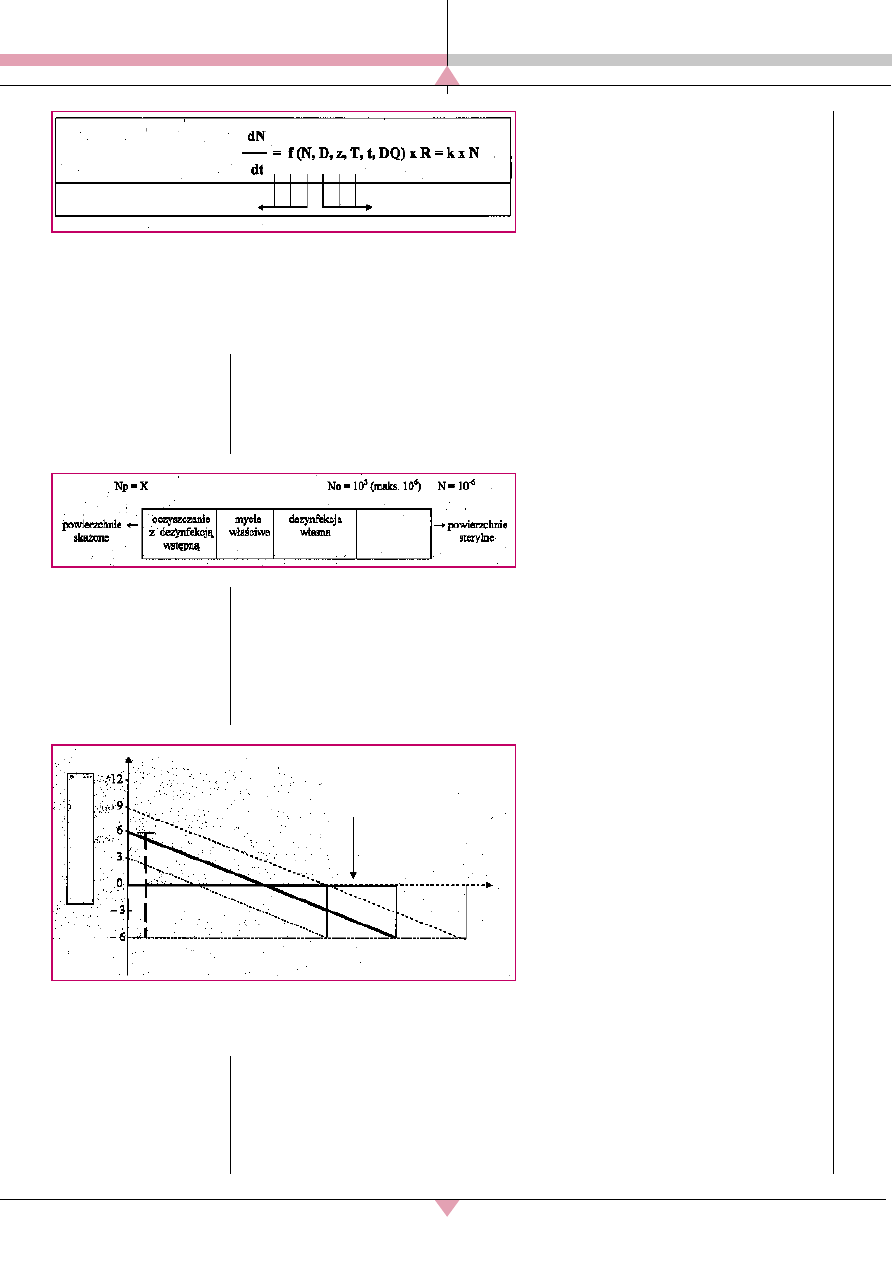
10
Osiągnięcie żądanego poziomu gwaranto-
wanej sterylności (SAL 10
-6
cfu/jedn.) wymaga
określenia wszystkich warunków krytycznych
występujących w technologii produkcji wszel-
kich wyrobów sterylnych. Mechanizm zabijania
drobnoustrojów w procesie sterylizacji, np.
w parze wodnej przedstawia funkcja wielu
zmiennych (ryc. 1).
Zanieczyszczenie mikrobiologiczne po-
wierzchni sprzętów medycznych (N początko-
we), użytych wobec pacjenta, jest zawsze nie-
znane oraz niestałe. Technologia produkcji ste-
rylnej musi więc uwzględniać dużą zmienność
skażenia początkowego, tzw. obciążenia biolo-
gicznego, i uwzględniać fakt, że może być ono
zbadane jedynie z pewnym przybliżeniem. Wia-
domo bowiem, że żadna pożywka ani ich ze-
staw nie pozwalają na wzrost wszystkich drob-
noustrojów zanieczyszczających powierzchnię
danego wyrobu. Ponadto, brak jest skutecznych
technik umożliwiających dokładne poznanie
wszystkich drobnoustrojów, występujących na
skażonej powierzchni.
Określenie poziomu początkowego skażenia
powierzchni sprzętowych z powodu zabrudze-
nia różnym materiałem biologicznym, o różnym
charakterze i losowej naturze rozkładu samych
zanieczyszczeń mikrobiologicznych, oraz z po-
wodu różnorodności przedmiotów jest praktycz-
nie niemożliwe. Również same przedmioty – ich
twardość, gładkość, porowatość, a szczególnie
geometria kształtów i obecność powierzchni
niejawnych, a skażonych podczas użycia u pa-
cjenta (np. kanały w endoskopach elastycznych)
– mają wpływ na stopień skażenia. Dużą nie-
wiadomą są także drobnoustroje – ich rodzaj
PROCESY DEZYNFEKCJI JAKO
WARUNEK SKUTECZNEJ
STERYLIZACJI MEDYCZNEJ
(CZ. I)
DISINFECTION PROCESSES AS THE REQUISITE
OF EFFECTIVE MEDICAL STERILIZATION
Streszczenie
Proces sterylizacji medycznej w urządzeniach sterylizatorach zmniejsza liczbę drobnoustrojów. Uzyskanie
w praktyce szpitalnej gwarancji sterylności na żądanym poziomie SAL 10
-6
wymaga odpowiednio niskie-
go
skażenia wyjściowego do procesu wyjaławiania No. Przygotowanie sprzętu medycznego i innych wy-
robów medycznych do procesu sterylizacji to zespół wielu działań wstępnych, w których procesy dezyn-
fekcji odgrywają kluczową rolę i stanowią jeden z podstawowych warunków krytycznych, umożliwiają-
cych osiągnięcie efektu finalnego, wyznaczonego dla sterylizacji medycznej. Zakres działania biobójcze-
go, uzyskiwany w procesach dezynfekcji, musi być badany na bieżąco i kontrolowany wystandaryzowa-
nymi metodami. Kontrola prawidłowości procesów dezynfekcji (wstępnej i właściwej) oraz samego wy-
jaławiania w komorze sterylizatora, prowadzone łącznie i w zgodności z aktualnymi normami, mogą sta-
nowić tzw. uznanie ważności dla konkretnej produkcji sterylnej.
Summary
Medical sterilization process in device – sterilizer always means microorganism reduction by certain qu-
antity. So, adequately low
initial contamination before sterilization process – No is needed to ensu-
re in practice, especially in hospitals, sterility with required level of SAL 10
-6
. Preparation of medi-
cal equipment and others medical goods for sterilization process include series of preparatory acti-
vities, and DISINFECTION is one of basic
critical conditions for gaining determined final effect of me-
dical sterilization. In consequence of that, range of biocidal action obtained in DISINFECTION pro-
cess have to be currently examined and controled with standard methods. Inspection of desinfection
processes (preliminary and basic) and sterility inspection in sterilizer's chamber, conduct together
and in compliance with current standards, may determine so-called
recognation of validity for given
sterile production.
Słowa kluczowe/Key words
sprzęt skażony po zabiegach medycznych
➧
rola procesów dezynfekcji w eliminacji bio-burden
➧
dezynfek-
cja jako warunek efektu sterylizacji
➧
kontrola
contaminated equipment after medical procedures
➧
importance of disinfection processes in „bioburden” eli-
mination
➧
disinfection as necessary condition of sterilization effect
➧
inspection
dr med.
Barbara Waszak
kierownik Działu Centralnej
Sterylizatorni i DDD
Samodzielnego Publicznego
Szpitala Klinicznego AM
w Bydgoszczy
Barbara Waszak
zakażenia 3/2004
sterylizacja
12
i charakter, a w szczególności ich oporność na
czynniki fizyko-chemiczne w warunkach natural-
nych oraz w warunkach konkretnego procesu
biobójczego.
Osiągnięcie żądanego poziomu wyjściowe-
go mikroorganizmów przed samym procesem
wyjaławiania (No) wymaga eliminacji wszelkich
drobnoustrojów już w działaniach przygoto-
wawczych, od wartości nieznanej Np do warto-
ści No < 10
6
i optymalnie No = 10
3
. Wstępne
działania przygotowawcze to zespół procesów
czyszczących, a w szczególności oczyszczanie
z dezynfekcją lub też oba te procesy wykonane
jeden po drugim.
Współczesne sterylizatory medyczne są
urządzeniami automatycznymi, w których cy-
kle poszczególnych programów są sterowane
za pomocą mikroprocesorów i są stałe. Zdarza
się, że w dążeniu do osiągnięcia dobrego re-
zultatu wydłuża się czas ekspozycji steryliza-
cyjnej. Trzeba jednak pamiętać, że oznacza to
zastosowanie programu autorskiego (np. kie-
rownika CS), ale nieuprawomocnionego i nie-
zwalidowanego przez producenta urządzenia.
Podstawą działania powinna być skuteczna
dezynfekcja wyprzedzająca sterylizację i ko-
rzystanie z cykli sterylizacyjnych zwalidowa-
nych przez wytwórcę danego sterylizatora.
Wybór metody
dezynfekcji właściwej powinien
zawsze preferować termiczne działania dezyn-
fekcyjne, wykonywane w urządzeniach auto-
matycznych.
ZZa
asstto
osso
ow
wa
an
niie
e e
ekkssp
po
ozzyyccjjii
Jeśli przedmiot przed sterylizacją pozostał-
by skażony choćby pojedynczym mikroorgani-
zmem, to dla uzyskania jednego przedmiotu
niesterylnego na milion sterylizowanych trzeba
by zastosować ekspozycję (E), odpowiadającą
sześciokrotnej wartości D (tj. IF = 6) (ryc. 3).
Jeżeli zaś na pojedynczym przedmiocie pozo-
staną 10
3
drobnoustroje, to IF wyniesie 9,
a czas E ekspozycji będzie odpowiednio dłuż-
szy. Skażenie powyżej 10
6
i IF > 12 oznacza
konieczność ekspozycji często niemożliwej do
wykonania w programach/cyklach uprawomoc-
nionych przez wytwórcę sterylizatora.
Dezynfekcja to zabicie drobnoustrojów lub
ich inaktywacja (wg EN-28601 inaktywacja to
utrata przez mikroorganizm zdolności do roz-
woju, wzrostu i/lub rozmnażania się w warun-
kach hodowli). Dezynfekcja – jako procesy
wstępne, redukujące początkowe skażenie,
zwane również BIO-BURDEN wg EN ISO 14161
oraz ISO 14937 – powinna być oceniana za po-
mocą bakterii testowych. Bio-burden należy ba-
dać w powiązaniu z innymi zabrudzeniami na-
tury fizycznej i chemicznej oraz w powiązaniu
z rodzajem materiału i strukturą powierzchni
sprzętowych.
SSzzcczze
ep
pyy sstta
an
nd
da
arrd
do
ow
we
e
Bakteriami testowymi mogą być szczepy
standardowe (z tzw. uznanej kolekcji szcze-
pów), np.
Enterococcus faecium ATCC 6957
(10
8
–10
9
cfu),
Enterococcus faecalis ATCC
6057,
Escherichia coli ATCC 1129, Staphylococ-
cus aureus ATCC 6538 i ATCC 25923, Pseudo-
monas aeruginosa ATCC 15442, Proteus mirabi-
lis ATCC 14153, Candida albicans ATCC 10231,
Trichophyton mentagrophytes ATCC 9533, Ba-
cillus subtilis ATCC 6051 oraz Candida albicans
i
Mycobacterium terrae, jak również drobnou-
stroje izolowane z bio-burden (całkowitego za-
nieczyszczenia mikrobiologicznego), mające
większą oporność niż wskaźniki biologiczne
opisane w ISO 11138-1-2 i 3. Drobnoustroje te
mogą być stosowane jako modelowe bioindy-
▲
Ryc. 3. Rola redukcji
mikroorganizmów
w procesie dezynfekcji
dla pozyskania
żądanego efektu
procesu sterylizacji
medycznej.
▲
Ryc. 2. Technologiczna
oś redukcji drobno-
ustrojów, optymalna
i skuteczna wobec po-
wierzchni sprzętowych
o różnej geometrii
i różnym skażeniu.
▲
Ryc. 1. Mechanizm za-
bijania drobnoustro-
jów w procesie stery-
lizacji.
Różne
A – sterylizacja medyczna z marginesem bezpieczeństwa E – w tym
co do wielkości
B – sterylizacja medyczna
samym
No
{
C – brak sterylizacji medycznej
}
procesie
D – oporność rodz.
Z – zależność temp. od wartości D
}
mikroorg.
N – początkowa liczba żywych drobnoustrojów
T – temperatura sterylizacji
t – czas sterylizacji
DQ – jakość pary
k – stała prędkość
Zależnie od liczby i rodz. organizmów
Zależnie od procesu
Gke – mbH Dr U. Kaiser
Mechanizm zabijania R:
sterylizacja
E
(ekspozycja sterylizacja)
E= IF x D (czas dziesięcio-
krotnej redukcji)
t
czas
C
IF
A
B
IF
wspó³czynnik inaktywacji
Lg.
mikroorganizmów

zakażenia 3/2004
sterylizacja
14
katory (metoda omówiona w ISO 14937). Przy-
gotowując ocenę biologiczną skuteczności de-
zynfekcji, używamy zanieczyszczeń probier-
czych (heparynowa krew barania, żółtko jaj, ka-
sza grysikowa itp.) oraz „przyrządów–symula-
torów”, takich jak:
K
śruby ze stali szlachetnej (np. wg DIN 84
o MG x 20), dł. – 2 cm, śr. 6 mm;
K
dren teflonowy o dł. 2 m, śr. 10 mm; śr. 2
mm; śr. 1 mm;
K
wąż gumowy dł. 7 cm, śr. 6 mm, grubości
ściany 2 mm;
K
klocki drewniane z okleiny bukowej 5 cm
x 2 cm x 0,2 cm;
K
tkanina bawełniana 1 cm x 1 cm itd.
Ocenie mikrobiologicznej podlegają zarów-
no procesy dezynfekcji wstępnej z myciem
wstępnym, jak i procesy dezynfekcji właści-
wej.
Optymalna dezynfekcja właściwa poprze-
dzająca maszynowy proces sterylizacji to naj-
częściej również proces maszynowy, w którym
odbywa się mycie właściwe i dezynfekcja wła-
ściwa. Natomiast dezynfekcję wstępną z my-
ciem wstępnym często wykonuje się ręcznie
i wspomaga działaniem ultradźwięków. Obok
mikrobiologicznej oceny skuteczności tej
ważnej redukcji mikroorganizmów niezbędna
jest ocena mechaniki pracy urządzeń myjąco-
dezynfekcyjnych i
proponowanych cykli,
a w szczególności dynamiki cyklu, czyli rodzaju
i wielkości poszczególnych faz, czasu i tempera-
tury poszczególnych faz, mechanizmu mycia
strumieniowo-ciśnieniowego oraz infekcyjnego
powierzchni jawnych i niejawnych. Konieczna
jest także kontrola dozowania roztworów robo-
czych (kontrola stężeń), wielkości i szybkości
przepływu strumienia wody, czystości urządze-
nia (w szczególności filtrów wodnych i filtrów
powietrza), kontrola skuteczności efektu płuka-
nia oraz ocena fazy suszenia (temperatura,
czas, skuteczność).
P
Po
om
mo
occn
niicczze
e tte
essttyy
Pomocniczo można też stosować różnorod-
ne testy, np. sprawdzający skuteczność dezyn-
fekcji termicznej DES-CHECK, badający pozosta-
łości białkowe TEST-KIT firmy Miele czy do oce-
ny skuteczności procesu mycia BRUDZIK ST
o 10firmy BROWNE. Można też posłużyć się
próbnikami, w których zabrudzenia sztuczne są
skorelowane z zabrudzeniami organicznymi, ta-
kimi jak TOSI-TIP (test efektywności pracy ma-
szyn, zawierający skażenie sztuczne przybliżone
do krwi ludzkiej, a także szczelinę stanowiącą
symulację złącza instrumentu chirurgicznego,
50 x 15 mm; odczyt testu jest oceną wzrokową)
lub STF Load Check – test chemiczny plastikowy
z naniesioną wysuszoną substancją testową
w formie odpowiedniego wzoru, umieszczony
w stalowym pojemniku.
Wymagania dla myjni (dezynfektorów) są
ponadto opisane w normach, np. DIN 44990
automaty myjące, pr. EN – ISO 15883 (część I:
wymagania ogólne, definicje, badania; część
II: narzędzia chirurgiczne, wyposażenie aneste-
zjologiczne, przedmioty rurowe, utensylia,
przedmioty szklane itp.; część III: pojemniki na
wydaliny ludzkie; część IV: narzędzia wielo-
krotnego użytku wrażliwe na ciepło, łącznie
z endoskopami) norma ISO 102038 opisująca
walidację myjni–dezynfektorów itd.
W
Wn
niio
osskkii
1. Oczyszczanie z dezynfekcją wstępną oraz
mycie właściwe i dezynfekcja właściwa,
wykonane wobec każdej powierzchni, która
musi być poddana procesowi sterylizacji, są
optymalnymi działaniami przygotowaw-
czymi, warunkującymi efekt sterylizacji SAL
10
-6
.
2. Pomniejszenie tych działań do jednego pro-
cesu dezynfekcyjnego może mieć miejsce
tylko wobec sprzętów nieostrych o po-
wierzchniach jawnych, co do których można
w przybliżeniu określić wielkość i charakter
skażenia początkowego bio-burden;
3. poziom redukcji drobnoustrojów w tych pro-
cesach powinien pozostawać pod stałą kon-
trolą przy użyciu metod fizycznych, chemicz-
nych i biologicznych, a w szczególności pod
sumienną i precyzyjną oceną optyczną fa-
chowego personelu;
4. cel działań przygotowawczych to kontrola
wielu warunków krytycznych dla produkcji
sterylnej, np.:
– cel mycia wstępnego z dezynfekcją wstęp-
ną: usunięcie dużych zabrudzeń natury fi-
zycznej, chemicznej i biologicznej wraz ze
znaczną liczbą drobnoustrojów;
– cel mycia właściwego: usunięcie wszystkich
zabrudzeń do poziomu czystości optycznej;
– cel dezynfekcji właściwej: redukcja drobno-
ustrojów do żądanej wartości No (tzw. wyj-
ściowej dla procesu sterylizacji).
■
Uwaga! Stosowanie dwóch procesów my-
cia z/i dezynfekcją w praktyce stanowi również
dodatkowe zabezpieczenie wykonania finalne-
go choć jednej dezynfekcji. Zastrzeżenie to od-
nosi się do sprzętów o skomplikowanej geome-
trii kształtów i wielu powierzchniach niejaw-
nych.
B
Brra
akk m
mo
ożżlliiw
wo
ośśccii
p
po
ozzn
na
an
niia
a sstto
op
pn
niia
a
sskka
ażże
en
niia
a
p
po
occzzą
ąttkko
ow
we
eg
go
o
n
na
a p
po
ow
wiie
errzzcch
h-
n
niia
acch
h ssp
prrzzę
ęttó
ów
w
zza
a p
po
om
mo
occą
ą
b
ba
ad
da
ań
ń
m
miikkrro
ob
biio
ollo
o-
g
giicczzn
nyycch
h n
niie
e
m
mo
ożże
e m
miie
ećć
w
wp
płłyyw
wu
u n
na
a
sskku
utte
ecczzn
no
ośśćć
d
de
ezzyyn
nffe
ekkccjjii..
Wyszukiwarka
Podobne podstrony:
proces dezynfekcji i sterylizacji w gabinecie stomatologicznym
Proces pielęgnowania jako metoda pracy
Dezynfekcja jako podstawowy środek zapewniający bezpieczeństwo pracy, Studium medyczne
Symulacja procesu kucia jako przykład procesów niestacjonarnych, POLITECHNIKA OPOLSKA
Artykuły, 14. SPOŁECZNE WYCHOWANIE MŁODZIEŻY W NAUCZANIU PRYMASA TYSIĄCLECIA JAKO WARUNEK PRZETRWANI
instrukcja bhp przy prowadzeniu procesow dezynfekcyjnych w sortowni odpadow
Mycie i dezynfekcja jako czynniki eliminujące zagrożenia mikrobiologiczne w przemyśle spożywczym
Biznes plan jako warunek sprawnego zarządzania przedsiębiors
Style nauczania a skutecznosc procesu ksztalcenia, Style nauczania a skuteczność procesu kształcenia
xx-lecie międzywojenne, powieść parabola, Temat: "Proces" Kafki jako powieść - parabola
inwestycje jako warunek rozwoju przedsiębiorstw, makroekonomia
3. SYTUACJA JAKO WARUNEK ZACHOWANIA ok, psychologia
postawa asertywna jako podstawa skutecznego dzialania
Proces F Kafki jako metafora ludzkiego losu
PRAWIDŁOWY POZIOM WODY JAKO WARUNEK PRAWIDŁOWEGO FUNKCJONOWANIA ORGANIZMU, Kosmetologia
ŚWIADOME ZARZĄDZANIE INFORMACJAMI JAKO WARUNEK KONKURENCYJNOŚCI KWALIFIKACJE KADRY MENEDŻERSKIEJ
Proces F Kafki jako metafora ludzkiego losu
więcej podobnych podstron