
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Renata Kacperska
Planowanie żywienia odpowiednio do potrzeb organizmu
321[11].Z1.03
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
prof. dr hab. Lidia Wądołowska
dr inż. Magdalena Człapka–Matyasik
Opracowanie redakcyjne:
mgr inż. Renata Kacperska
Konsultacja:
dr hab. inż. Henryk Budzeń
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 321[11].Z1.03
„Planowanie żywienia odpowiednio do potrzeb organizmu”, zawartego w modułowym
programie nauczania dla zawodu dietetyk.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1. Wprowadzenie
3
2. Wymagania wstępne
5
3. Cele kształcenia
6
4. Materiał nauczania
7
4.1. Potrzeby żywieniowe różnych grup ludności
7
4.1.1. Materiał nauczania
7
4.1.2. Pytania sprawdzające
11
4.1.3. Ćwiczenia
11
4.1.4. Sprawdzian postępów
12
4.2. Zasady żywienia dzieci i młodzieży
13
4.2.1. Materiał nauczania
13
4.2.2. Pytania sprawdzające
21
4.2.3. Ćwiczenia
21
4.2.4. Sprawdzian postępów
24
4.3. Żywienie osób dorosłych
25
4.3.1. Materiał nauczania
25
4.3.2. Pytania sprawdzające
33
4.3.3. Ćwiczenia
33
4.3.4. Sprawdzian postępów
36
4.4. Żywienie dietetyczne
37
4.4.1. Materiał nauczania
37
4.4.2. Pytania sprawdzające
51
4.4.3. Ćwiczenia
52
4.4.4. Sprawdzian postępów
55
5. Sprawdzian osiągnięć
56
6. Literatura
60

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik, który otrzymujesz będzie Ci pomocny w zdobyciu niezbędnych umiejętności
związanych z planowaniem żywienia odpowiednio do potrzeb organizmu.
W poradniku zamieszczono:
−
wymagania wstępne – wykaz umiejętności, jakie powinieneś mieć już ukształtowane,
abyś bez problemów mógł korzystać z poradnika,
−
cele kształcenia – wykaz umiejętności, jakie ukształtujesz podczas pracy z poradnikiem,
−
materiał nauczania – wiadomości teoretyczne niezbędne do osiągnięcia założonych celów
kształcenia i opanowania umiejętności zawartych w jednostce modułowej,
−
zestaw pytań, abyś mógł sprawdzić, czy już opanowałeś określone treści,
−
ćwiczenia, które pomogą Ci zweryfikować wiadomości teoretyczne oraz ukształtować
umiejętności praktyczne,
−
sprawdzian postępów,
−
sprawdzian osiągnięć, przykładowy zestaw zadań. Zaliczenie testu potwierdzi
opanowanie materiału całej jednostki modułowej,
−
literaturę uzupełniającą.
Bezpieczeństwo i higiena pracy
W czasie pobytu w pracowni musisz przestrzegać regulaminów, przepisów bhp i higieny
pracy oraz instrukcji przeciwpożarowych, wynikających z rodzaju wykonywanych prac.
Przepisy te poznałeś już podczas trwania nauki i należy je bezwzględnie stosować.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
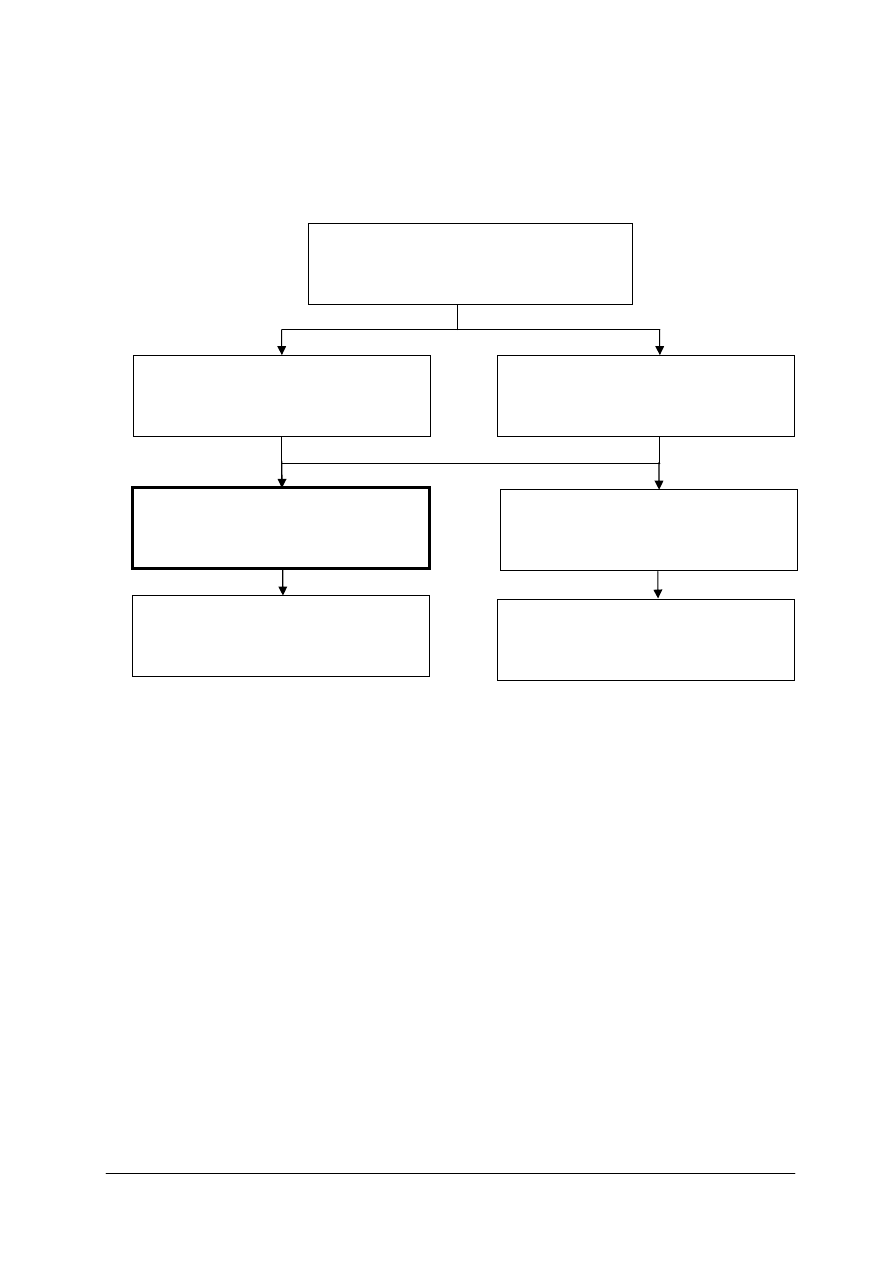
Schemat układu jednostek modułowych
321[11].Z1.03
Planowanie żywienia odpowiednio
do potrzeb organizmu
321[11].Z1.04
Stosowanie zasad racjonalnego żywienia
321[11].Z1.06
Planowanie żywienia w profilaktyce
chorób cywilizacyjnych
321[11].Z1.05
Określanie stanu odżywienia człowieka
321[11].Z1.01
Charakteryzowanie funkcji narządów
organizmu człowieka
321[11].Z1.02
Zastosowanie żywności
do zaspokajania potrzeb organizmu
321[11].Z1
Podstawy fizjologii i żywienia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
– posługiwać się podstawowymi zagadnieniami z zakresu fizjologii człowieka,
– określać właściwości składników pokarmowych i ich znaczenie dla organizmu ludzkiego,
– charakteryzować zasady racjonalnego żywienia,
– korzystać z różnych źródeł informacji,
– posługiwać się technologią informacyjną.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
−
posłużyć się terminologią dotyczącą diet leczniczych i żywienia osób o specjalnych
potrzebach żywieniowych,
−
określić różnice w potrzebach żywieniowych jednostek i grup ludności,
−
scharakteryzować zasady żywienia dzieci i młodzieży w różnym wieku,
−
scharakteryzować zasady żywienia osób dorosłych o specjalnych potrzebach
żywieniowych,
−
scharakteryzować zasady żywienia osób w podeszłym wieku,
−
określić cele i założenia żywienia dietetycznego,
−
scharakteryzować diety lecznicze,
−
dobrać produkty i potrawy do poszczególnych diet,
−
zaplanować jadłospisy dzienne i okresowe stosowane w żywieniu dzieci i młodzieży,
−
zaplanować jadłospisy dzienne i okresowe stosowane w żywieniu osób dorosłych,
−
zaplanować jadłospisy dzienne i okresowe stosowane w żywieniu osób w podeszłym
wieku,
−
dokonać oceny zaplanowanych jadłospisów,
−
dokonać oceny sposobu żywienia jednostek i grup ludności.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Potrzeby żywieniowe różnych grup ludności
4.1.1. Materiał nauczania
Pomiędzy stanem zdrowia człowieka a sposobem jego odżywiania się istnieje
nierozerwalny związek, stąd celem prawidłowego żywienia jest utrzymanie dobrego stanu
zdrowia poprzez dostarczenie wszystkich niezbędnych składników pokarmowych (białek,
tłuszczów, węglowodanów, witamin, składników mineralnych), a tym samym zapewnienie
organizmowi prawidłowego rozwoju fizycznego i psychicznego. Zapotrzebowanie na te
składniki zależy od wieku, płci, masy ciała, klimatu, stanu fizjologicznego (ciąża, laktacja)
i aktywności fizycznej.
Podstawowe zasady planowania żywienia różnych grup ludzi
Odpowiedni dobór produktów spożywczych pod względem ich jakościowym
i ilościowym zgodnie z potrzebami organizmu stanowi jeden z warunków prawidłowego
żywienia. Komponowanie dziennych racji pokarmowych (DRP), między innymi w oparciu
o specjalnie opracowane do tego celu normy, warunkuje realizację racjonalnego żywienia.
Normy żywienia określają ilość energii i niezbędnych składników odżywczych w przeliczeniu
na 1 osobę, które zgodnie z aktualnym stanem wiedzy poszczególne grupy ludności powinny
otrzymywać w codziennym (zwyczajowym) pożywieniu, aby zapewnić prawidłowy rozwój
fizyczny i psychiczny oraz pełnię zdrowia. Normy żywienia dla populacji polskiej opracował
zespół pod przewodnictwem prof. Światosława Ziemlańskiego z Instytutu Żywności
i Żywienia w Warszawie [16]. Wartość odżywcza dziennej racji pokarmowej odbiegająca
bądź zbliżona do wartości zalecanej zgodnie z normami spożycia świadczy o sposobie
żywienia danej osoby. Przykładowe zapotrzebowanie na wybrane składniki pokarmowe
i odżywcze poszczególnych grup ludzi w zależności od płci, wieku, wysiłku fizycznego stanu
fizjologicznego przedstawiają tabele 1, 2, 3.
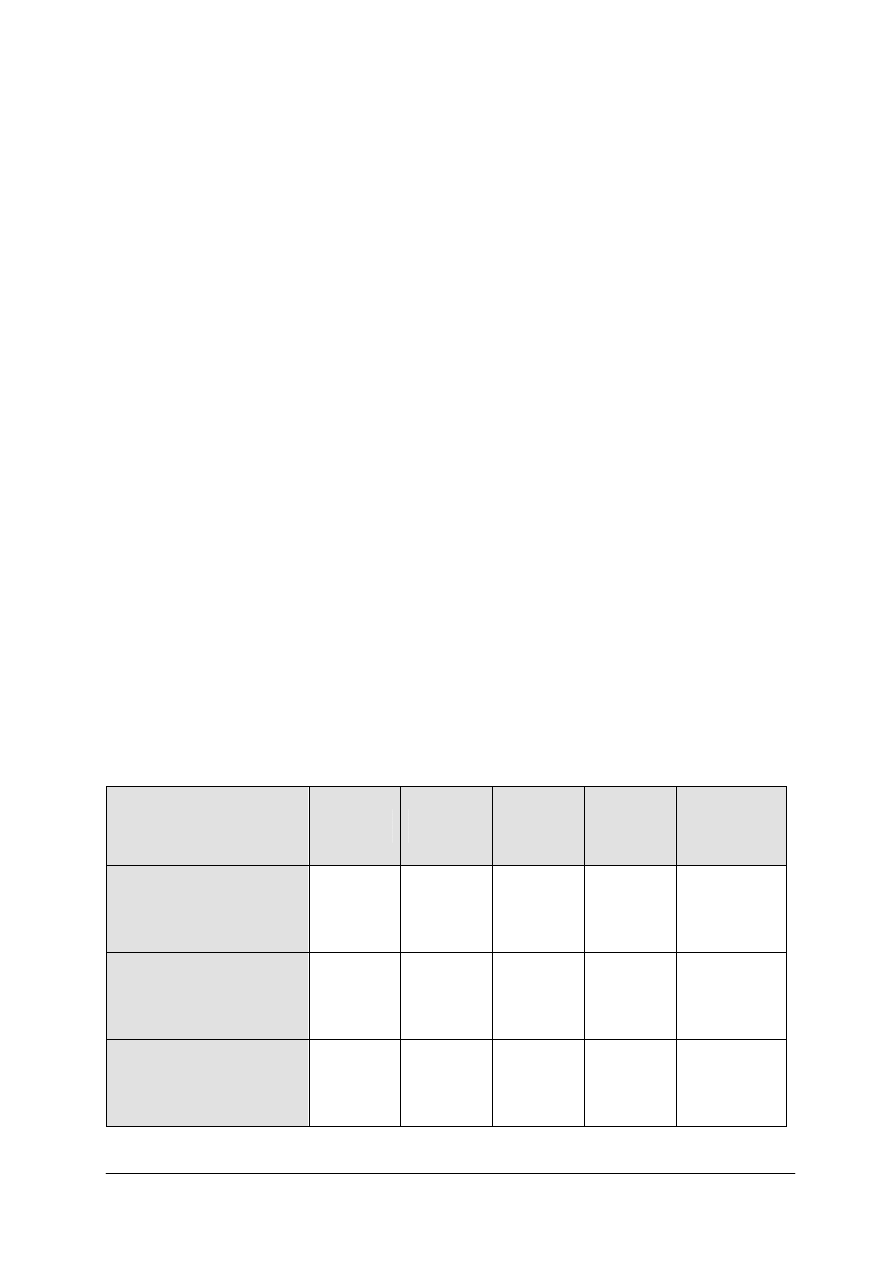
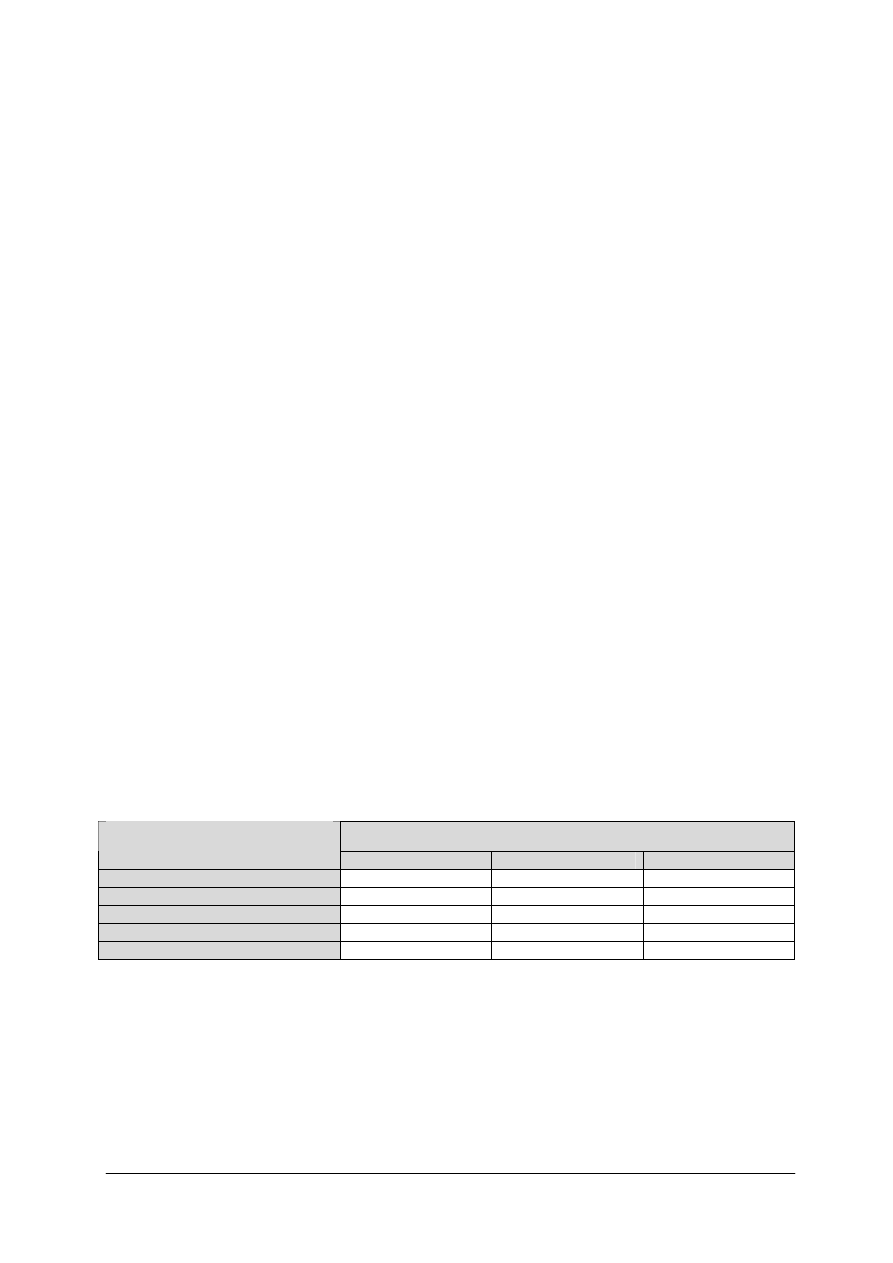
Tabela 1. Dobowe normy na energię, białko i tłuszcz [9, s. 100]
Grupa ludności
Wiek, lata
Aktywność fizyczna
Energia
(kcal/osobę)
Białka
ogółem (g)
% energii
z białka
Tłuszcze
ogółem (g)
% energii
z tłuszczu
Dzieci
1–3
4–6
7–9
umiarkowana
1000–1500
1500–1900
1900–2200
45
55
65
12–14
12–14
12–14
36–53
53–68
63–73
32
32
30
Dziewczęta
10–12
13–15
16–18
umiarkowana
2000–2150
2200–2400
2200–2600
75
85
80
12–14
12–14
12–14
71–74
76–83
81–95
31–32
31
33
Chłopcy
10–12
13–15
16–18
umiarkowana
2150–2350
2500–2850
2600–3200
75
95
100
12–14
12–14
12–14
74–81
89–98
95–117
31
31–32
33
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
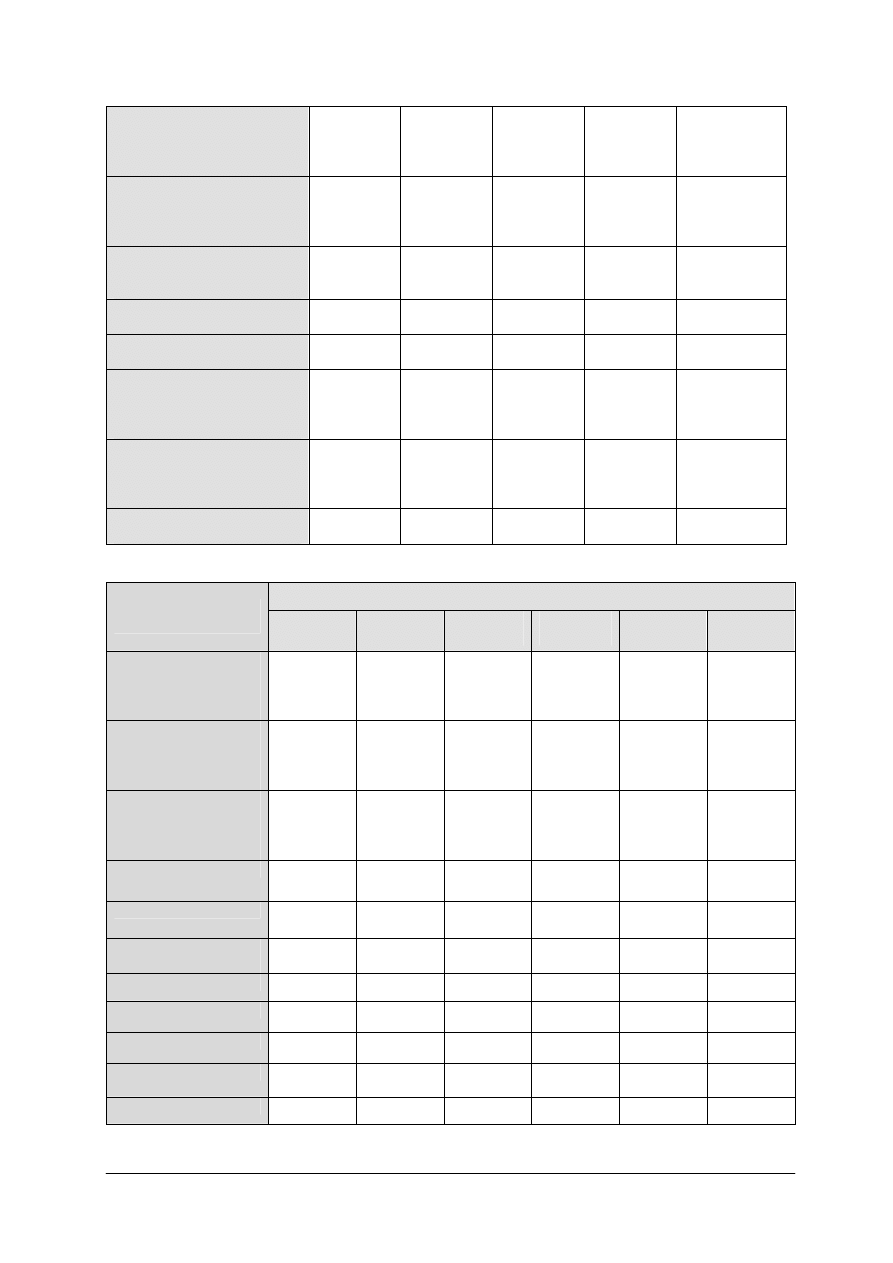
Kobiety 19–25
mała
umiarkowana
duża
1600–2100
1950–2600
2300–3050
70–90
70–90
70–90
12–14
12–14
12–14/
53–70
65–87
77–102
30
30
30
Kobiety 26–60
mała
umiarkowana
duża
1700–2000
2100–2450
2450–2900
70–90
70–90
70–90
12–14
12–14
12–14
57–67
70–82
82–97
30
30
30
Kobiety ciężarne – II, III
trymestr
umiarkowana
+300
95
12–14
30
Kobiety karmiące
umiarkowana
+500
110
12–14
30
Kobiety powyżej 60
umiarkowana
1850–2250
65–70
12–14
51–63
25
Mężczyźni 19–25
mała
umiarkowana
duża
2250–2650
2700–3250
3200–3800
70–90
70–90
70–90
12–14
12–14
12–14
75–88
90–108
107–127
30
30
30
Mężczyźni 20–60
małą
umiarkowana
duża
2200–2500
2700–3100
3150–3600
70–90
70–90
70–90
12–14
12–14
12–14
73–83
90–103
105–120
30
30
30
Mężczyźni powyżej 60
umiarkowana
2200–2650
65–70
12–14
61–74
25
Tabela 2. Dobowe normy na poziomie zalecanym na wybrane składniki mineralne [9, s. 106]
Składniki mineralne
Grupa ludności
Wiek, lata
Wapń
(mg/osobę)
Fosfor
(mg/osobę)
Magnez
(mg/osobę)
Żelazo
(mg/osobę)
Cynk
(mg/osobę)
Potas
(mg/osobę)
Dzieci
1–3
4–6
7–9
800–1000
800
800
1000
800
800
100–150
150
200
10
10
10
10
10
10
550
550
1000
Dziewczęta
10–12
13–15
16–18
1200
1200
1200
900
900
900
300
300
340
16
17
17
13
13
13
2000
2500
2500
Chłopcy
10–12
13–15
16–18
1200
1200
1200
900
900
900
290
300
400
14
15
15
16
16
16
2000
2500
2500
Kobiety 19–25
1200
900
300
18–19
13
3500
Kobiety 26–60
900
700
300
18–19
13
3500
Kobiety ciężarne – II,
III trymestr ciąży
1200
900
350
26
16
3500
Kobiety karmiące
1200
800
380
20
21
3500
Kobiety powyżej 60
1100
750
300
13
13
3500
Mężczyźni 19–25
1200
800
370
15
16
3500
Mężczyźni 26–60
900
750
370
15
16
3500
Mężczyźni powyżej 60
900
750
370
15
16
3500
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
Tabela 3. Dobowe normy na poziomie zalecanym na wybrane witaminy [9, s. 109]
Grupa ludności
Wiek, lata
Aktywność
fizyczna
A
ró
w
no
–
wa
żn
ik
i
ret
ino
lu
(
µ
g)
D
(µ
g
/o
sob
ę)
E
ró
w
no
–
wa
żn
ik
i
ret
ino
lu
(m
g
/o
sob
ę)
C
(m
g)
B
1
(m
g
/o
sob
ę)
B
2
(m
g
/o
sob
ę)
PP
ró
w
no
–
wa
żn
ik
i
n
ia
c
yn
y
(m
g
/o
sob
ę)
B
6
(m
g
/o
sob
ę)
fo
la
c
y
na
(µ
g
/o
sob
ę)
B
12
(µ
g
/o
sob
ę)
Dzieci
1–3
4–6
7–9
400
500
700
15
15
15
6
7
7
40
45
60
0.9
1.1
1.2
1.0
1.3
1.4
11
14
17
1.2
1.4
1.6
70
90
105
2.0
2.5
3.0
Dziewczęta
10–12
13–15
16–18
800
800
800
10
10
10
10
10
10
70
70
70
1.3
1.5
1.6
1.6
2.0
2.0
18
20
20
1.6
1.7
1.8
190
200
250
3.0
3.0
Chłopcy
10–12
13–15
16–18
1000
1000
1000
10
10
10
10
10
10
70
70
70
1.5
1.7
1.7
1.9
2.0
2.2
20
22
24
1.8
2.0
2.4
200
220
240
3.0
3.0
3.0
Kobiety19–25
mała
umiarkowana
duża
800
10
10
70
70
70
1.7
1.9
2.0
1.6
1.8
2.2
19
21
22
1.8
2.0
2.2
270
290
310
3.0
3.0
3.0
Kobiety 26–60
mała
umiarkowana
duża
800
10
9
70
70
70
1.7
1.9
2.0
1.6
1.8
2.2
19
21
22
1.8
2.0
2.2
270
290
310
3.0
3.0
3.0
Kobiety II, III
trymestr ciąży
1200
10
12
80
1.9
2.4
21
3.0
450
4.0
Kobiety
karmiące
1600
10
14
100
2.2
2.6
23
2.9
530
4.0
Kobiety powyżej
60
800
10
10
60
1.4
2.0
18
2.2
320
2.5
Mężczyźni
19–25
mała
umiarkowana
duża
1000
10
10
70
70
70
1.8
2.0
2.0
2.4
2.6
2.8
19
21
23
2.2
2.4
2.6
280
300
300
3.0
3.0
3.0
Mężczyźni
26–60
mała
umiarkowana
duża
1000
10
10
70
70
70
1.8
2.0
2.0
2.4
2.6
2.8
19
21
23
2.2
2.4
2.6
280
300
300
3.0
3.0
3.0
Mężczyźni
powyżej 60
1000
10
10
70
1.5
2.2
18
2.4
340
2.5
W planowaniu dziennych racji pokarmowych (ilości produktów spożywanych w ciągu
jednego dnia przez jedną osobę), oprócz pokrycia całodziennego zapotrzebowania organizmu
na składniki przewidziane normami żywienia, istotną rolę odgrywa częstotliwość spożywania
posiłków oraz rozkład DRP na poszczególne posiłki. Wskazane jest, aby między posiłkami
zachowany był odpowiedni odstęp czasowy – od 4 do 5 godzin. Częste posiłki, 4–5 razy
dziennie powinny być podawane dzieciom, młodzieży, kobietom w ciąży oraz karmiącym,
osobom starszym, rekonwalescentom, osobom z przewlekłymi schorzeniami przewodu
pokarmowego, odchudzającym się, a także w przypadku chorób metabolicznych czy chorób
układu krążenia. Także specyfika pracy (ciężko pracujące osoby) warunkuje częstotliwość
spożywania posiłków. W tych przypadkach zalecane są odstępy trzygodzinne, ponieważ
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
umożliwia to lepsze wykorzystanie składników pokarmowych przez organizm. Najkorzystniej
jest spożywać 4–5 posiłków dziennie, ale dla dorosłych zdrowych osób wystarczające są trzy
główne posiłki (nie należy jeść rzadziej niż 3 razy w ciągu dnia).
Bardzo częstym i podstawowym błędem żywieniowym jest źle skonstruowane śniadanie.
Ponieważ jest to jeden z ważniejszych posiłków w dziennej racji pokarmowej, powinien
charakteryzować się wyższą aniżeli kolacja wartością energetyczną i odżywczą, a dodatkowo
być relatywnie dobrym źródłem szybko przyswajalnych węglowodanów (cukrów prostych),
np. bułka mleczna z miodem. W skład I śniadania powinno wchodzić mleko (zupa mleczna
z dodatkiem kaszy, płatków), ewentualnie kawa z mlekiem, bawarka, kakao, kefir, jogurt itp.,
pieczywo mieszane z niewielką ilością tłuszczu (dla dzieci masła) i wysokowartościowe
białka (np. twaróg, jaja, pasta, wędlina), a także surowe warzywa lub owoce (jabłko, sałata,
rzodkiewka itd.).
Obiad, jako główny posiłek dnia, powinien składać się dwóch–trzech dań; zawierać
wysokowartościowy produkt białkowy, warzywa surowe i gotowane (znajdujące się w zupie
i jako dodatek do drugiego dania) oraz deser przygotowany z mleka i owoców (np. galaretki,
koktajle, musy).
Kolacja powinna być ostatnim, niezbyt obfitym, posiłkiem w ciągu dnia, który należy
spożywać nie później niż na dwie godziny przed snem. W jego skład mogą wchodzić
zarówno gorące potrawy, jak i suche produkty. Zaleca się, aby kolacja była posiłkiem lekko
strawnym, niezawierającym produktów wzdymających, ostro przyprawionych. W czasie
spoczynku zwalnia się tempo procesów przemiany materii, dlatego niewskazane jest
obciążanie przewodu pokarmowego, w okresie jego obniżonej fizjologicznie aktywności, zbyt
obfitymi, o wysokiej wartości energetycznej, ciężkostrawnymi posiłkami. Sen jest czasem
regeneracji organizmu i procesy trawiennie nie powinny mu go zakłócać. Przestrzeganie
odpowiednich pór posiłków i doboru właściwych produktów na kolację jest ważne w każdej
grupie ludzi, ale szczególnego znaczenia nabiera np. u osób starszych, kobiet ciężarnych,
dzieci i młodzieży.
Wskazane jest, aby, oprócz trzech głównych posiłków, w dziennej racji pokarmowej
znalazły się dwa dodatkowe – drugie śniadanie i podwieczorek. Wybór któregoś z nich
uzależniony jest od trybu życia, np. dzieci powinny spożywać drugie śniadania, a osoby
wcześniej jadające obiady – podwieczorek. Rozdział procentowy energii całodziennej racji
pokarmowej uzależniony jest od ilości spożywanych w ciągu dnia posiłków (tabela 4).
Tabela 4. Rozkład całodziennej racji pokarmowej na poszczególne posiłki w zależności od ich liczby i rodzaju
[4, s. 458]
Liczba posiłków w ciągu dnia
Rodzaj posiłku
3
4
5
I śniadanie
30–35%
25–30%
25–30%
II śniadanie
5–10%
5–10%
Obiad
35–40%
35–40%
35– 40%
Podwieczorek
5–10%
kolacja
25–30%
25–30%
15–20%
Sposób żywienia i dobór produktów spożywczych – jak już wspomniano –
uwarunkowane są wieloma czynnikami. Bardzo ważny jest między innymi wiek osoby, dla
której opracowuje się jadłospis. Inaczej bowiem powinni odżywiać się ludzie starsi, u których
procesy metaboliczne przebiegają wolniej, i którzy mogą cierpieć na różne schorzenia,
a inaczej dzieci, które intensywnie się rozwijają. Inny będzie także jadłospis zdrowego
dorosłego człowieka, a jeszcze inny kobiety ciężarnej lub kobiety karmiącej.
Planując jadłospis należy zwracać uwagę na to, aby posiłki odznaczały się dużą
różnorodnością zastosowanych do ich przygotowania produktów spożywczych. Bardzo

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
ważne jest także uwzględnianie cech organoleptycznych produktów i potraw jak: zapach,
smak, kolorystyka, konsystencja. Warto również stosować produkty sezonowe. Jadłospis
należy również urozmaicać poprzez wprowadzanie do żywienia potraw przyrządzanych
różnymi technikami kulinarnymi: gotowanie, duszenie, pieczenie w piekarniku lub na rożnie,
gotowanie na parze, pieczone na patelni z dodatkiem tłuszczu lub bez jego użycia itd.
Modyfikacji diety wymagają także sytuacje uwarunkowane statusem ekonomicznym.
Tworząc jadłospisy konieczne jest uwzględnienie możliwości finansowych pacjenta,
ponieważ prawidłowo zbilansowany przez dietetyka, jadłospis może nie być możliwy do
zrealizowania ze względu na ograniczenia finansowe pacjenta.
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Od czego zależy zapotrzebowanie człowieka na składniki odżywcze?
2. Jak powinny być skomponowane posiłki poranny (śniadanie) i wieczorny (kolacja)?
3. Jakie produkty spożywcze powinny znaleźć się w każdym posiłku?
4. Które z grup ludności powinny spożywać 4–5 posiłków dziennie?
5. Jakie grupy ludzi mają większe niż inni zapotrzebowanie na energię?
4.1.3. Ćwiczenia
Ćwiczenie 1
Opracuj schematy częstotliwości spożywania posiłków oraz rozkład dziennej racji
pokarmowej na poszczególne posiłki dla dziecka w wieku 9 lat, o masie ciała 25 kg oraz dla
kobiety karmiącej (masa ciała 65 kg, wiek 35 lat, aktywność umiarkowana) uwzględniając
odpowiednie odstępy między nimi, podając godziny ich spożywania.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wypisać normy żywienia na składniki pokarmowe dla osób należących do dwóch różnych
grup,
2) opracować rozkład dziennej racji pokarmowej dla dziecka,
3) opracować rozkład dziennej racji pokarmowej dla kobiety karmiącej,
4) zaprezentować na forum grupy wyniki pracy, uzasadniając różnice w zapotrzebowaniu na
poszczególne składniki pomiędzy wybranymi przez siebie grupami.
Wyposażenie stanowiska pracy:
−
normy żywienia,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
Ćwiczenie 2
Opracuj na podstawie tabel wartości odżywczej produktów spożywczych i potraw
propozycję kolacji dla mężczyzny w wieku 78 lat
,
o masie ciała 72 kg i umiarkowanej
aktywności fizycznej, oraz oblicz wartość energetyczną i odżywczą tego posiłku. Przed
przystąpieniem do komponowania propozycji kolacji ustal zalecane dla tego mężczyzny
spożycie korzystając z norm na energię i składniki odżywcze.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych,
2) ustalić zalecane spożycie korzystając z norm na energię i składniki odżywcze,
3) skomponować zestaw kolacyjny, określić ilość poszczególnych produktów mając na
uwadze, aby posiłek ten był lekko strawny i atrakcyjny pod względem smakowym
i wizualnym,
4) obliczyć wartość energetyczną i odżywczą kolacji,
5) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
tabele wartości odżywczej produktów spożywczych,
−
normy na energię i składniki odżywcze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) scharakteryzować główne zasady żywienia dla różnych grup ludzi?
2) wskazać różnice w żywieniu osób w wieku podeszłym i dorosłych
oraz osób dorosłych i dzieci?
3) wskazać grupy ludzi, których potrzeby żywieniowe dość wyraźnie
się różnią od potrzeb innych grup?
4) określić główne cechy posiłków spożywanych przez osoby starsze?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
4.2. Zasady żywienia dzieci i młodzieży
4.2.1. Materiał nauczania
Naturalne żywienie niemowląt
Od pierwszych dni życia dziecko powinno mieć zapewniony optymalny zestaw
składników odżywczych, zawierający także ciała odpornościowe, mające chronić je przed
infekcjami. To kryterium wartości pożywienia spełnia jedynie pokarm matki, będący
najbezpieczniejszym i najzdrowszym, ściśle pokrywającym potrzeby żywieniowe niemowląt.
Pokarm wydzielany przez kobietę przez pierwsze 2–4 dni po urodzeniu dziecka
(10–100 ml/dobę) zwany jest colostrum (siara, młodziwo). Ma on większą gęstość niż pokarm
wydzielany później, żółty kolor i zawiera wielokrotnie więcej białka niż mleko dojrzałe, za to
mniej węglowodanów i tłuszczu. Połowę białka wchodzącą w skład siary stanowią bardzo
silne przeciwciała ochraniające organizm przed infekcjami (immunoglobuliny). Jest to
swoistego rodzaju najsilniejsza szczepionka, jaką stworzyła natura. Następnie siara ulega
dalszym zmianom i po około 3 tygodniach od porodu staje się dojrzałym mlekiem. Skład
mleka kobiecego jest zasadniczo różny od mleka krowiego, na którym opierają się mieszanki
mlekozastępcze dla niemowląt. Dlatego swoisty gatunkowo pokarm, jakim jest mleko matki
powinien być stosowany przez 6 miesięcy życia dziecka jako wyłączny pokarm, a do 2 roku
życia łącznie z odpowiednią żywnością uzupełniającą.
Mleko kobiety zawierające składniki ochronne zmniejsza ryzyko wystąpienia u dzieci
w późniejszym wieku, takich chorób jak: cukrzyca, nowotwory wieku dziecięcego, choroba
wrzodowa, a także w wieku dorosłym pojawienie się, takich schorzeń jak: nadciśnienie
tętnicze, choroba wieńcowa czy otyłość. Dzieci karmione mlekiem matki rzadziej też ulegają
zakażeniom wirusowym, bakteryjnym, chorobom alergicznym, mają trwalsze i mocniejsze
uzębienie.
Skład mleka matki warunkuje jego pełną przyswajalność przez organizm dziecka i jest
„zaprogramowany” optymalnie dla jego prawidłowego rozwoju. Natomiast w mleku krowim
na przykład stężenie białka jest trzykrotnie wyższe niż w pokarmie matki, co stwarza ryzyko
nadmiernego spożycia białka przez dzieci karmione mlekiem krowim. Pełne mleko krowie
w porównaniu z mlekiem ludzkim zawiera podobną, ale innego rodzaju, ilość tłuszczu, mniej
węglowodanów i trzykrotnie więcej soli mineralnych, co stanowi duże zagrożenie dla zdrowia
i życia dziecka. Składniki mleka krowiego powodują osmotyczne obciążenie nerek
i przyczyniają się do ujemnego bilansu wodnego, co przy większych stratach wody może
skutkować wystąpieniem hiperosmii (zwiększenia stężenia jonów lub substancji osmotycznie
czynnych we krwi lub hemolimfie, w następstwie czego może dochodzi do nadmiernego
napływu soli do organizmu, zaburzeń uwalniania do krążenia substancji osmotycznie
czynnych, a nawet do częściowego zamarznięcia płynów ustrojowych). Dodatkowo w mleku
krowim znajduje się duże stężenie wapnia i fosforu. Różnice pomiędzy mlekiem ludzkim
a mlekiem krowim wyraźne pokazuje tabela 5.
Tabela 5. Porównanie zawartości wybranych składników pokarmowych mleka kobiecego i krowiego [7, s. 949]
Składniki%
Mleko kobiece
Mleko krowie
Woda (%)
Białko (%)
Laktoza (%)
Tłuszcz (%)
Witamina A (mg/l)
Witamina D (jm./l)
Witamina E (mg/l)
Witamina B1 (mg/l)
87,6
1,2
7,0
3,8
0,61
40,0
2,4
0,142
87,3
3,3
4,8
3,7
0,27
–
0,6
0,43
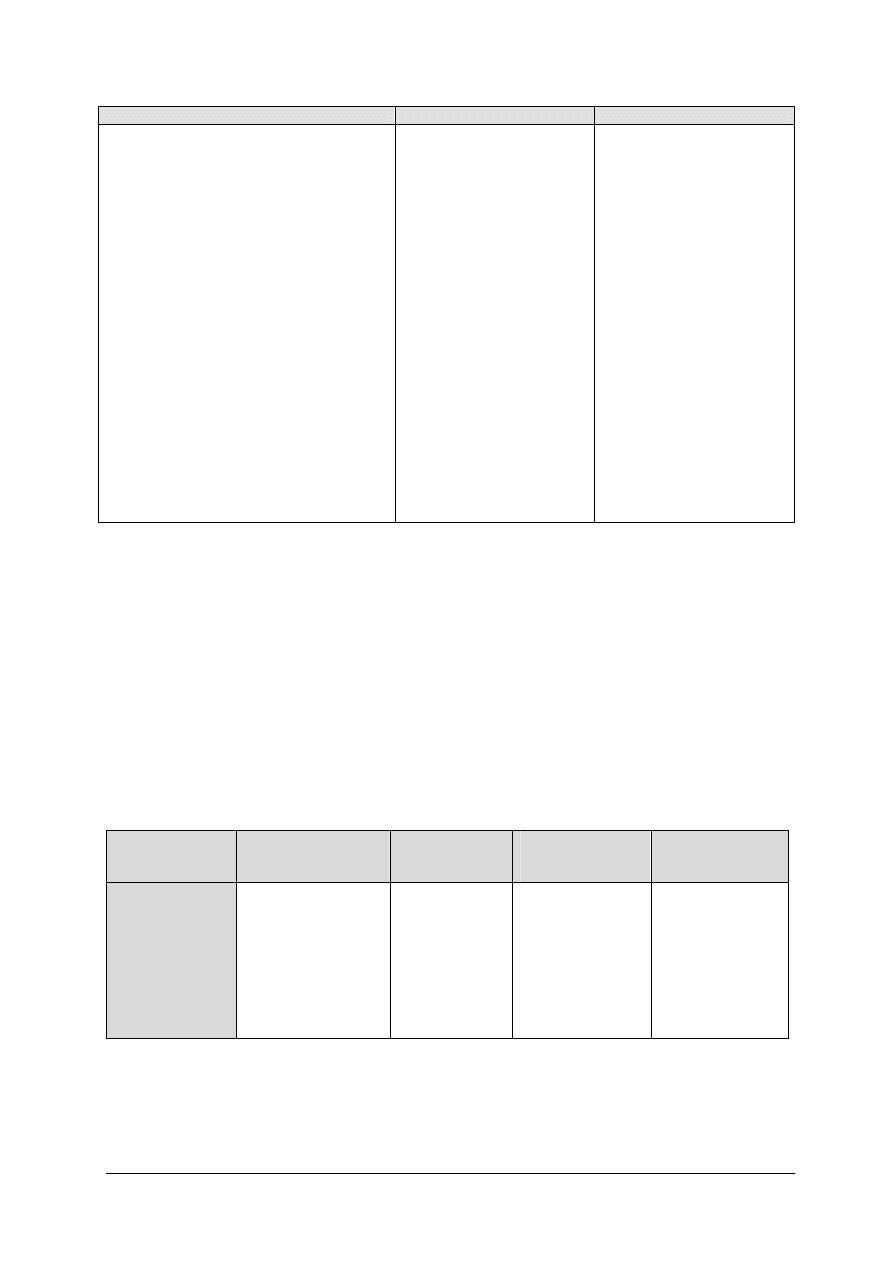
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
Składniki%
Mleko kobiece
Mleko krowie
Witamina B2 (mg/l)
Witamina B3(mg/l)
Witamina B5 (mg/l)
Witamina B6 (mg/l)
Witamina B12 (mg/l)
Witamina C (mg/l)
Witamina K (µg/l)
Kwas foliowy (µg/l)
Aminokwasy wolne (mol/l)
Tauryna (mol/l)
Wapń (g/l)
Magnez
Fosfor (g/l)
Sód (mmol/l)
Potas (mmol/l)
Chlorki (mmol/l)
Siarka (mg/l)
Żelazo (mg/l)
Cynk (mg/l)
IgA (g/l)
Lizozym (g/l)
0,373
1,83
2,46
0,18
ślad
52,0
15
1,4
2600
340
0,34
0,4
0,1
7,0
14,0
12,0
140
1,5
1,2
1,0
0,5
1,56
0,76
3,4
0,51
6,6
11,0
60,0
1,3
560
10
1,25
0,12
1,0
25,0
35,0
29,0
300
1,0
3,8
0,03
0,0001
Niemowlę należy karmić na żądanie, również nocą, co ma znaczenie w tzw.
samoregulacji okresów karmienia przez oseska, tj. jego okresu głodu i sytości. Zwykle po
kilkunastu dniach od porodu (maksymalnie do kilku tygodni) ujawnia się swoisty rytm
biologiczny karmienia, indywidualny dla każdego dziecka i powtarzalny codziennie przez
cały okres karmienia. Większość noworodków w pierwszych tygodniach życia domaga się
karmienia kilkanaście razy na dobę. Noworodki o małej masie ciała, a także noworodki
i niemowlęta szybko opróżniające żołądek wymagają karmienia nawet co 2 godziny.
W okresie niemowlęcym następuje niezwykle szybki rozwój organizmu, praktycznie
z miesiąca na miesiąc wzrasta jego masa ciała i wysokość. Wiąże się to ze wzrastającym
zapotrzebowaniem dziecka na pokarm i zawarte w nim składniki odżywcze. Od pierwszego
do piątego miesiąca życia dwukrotnie zwiększa się dobowe zapotrzebowanie dziecka na
energię oraz ilość pokarmu (tabela 6).
Tabela 6. Zapotrzebowanie pokarmowe zdrowych niemowląt w wieku 1–5 miesięcy [7, s. 960]
Wiek niemowlęcia
Dobowe
zapotrzebowanie
na energię ( kcal)
Dobowa ilość
pokarmu w ml
Liczba posiłków
na dobę
Objętość jednego
posiłku w ml
1 miesiąc
2 miesiąc
3 miesiąc
4 miesiąc
5 miesiąc
300–500
400–580
480–650
560–700
630–750
450–750
600–870
720–960
840–1050
930–1110
5–6
5–6
5–6
4–5
4–5
90–135
105–180
120–210
150–240
180–240
Żywienie sztuczne niemowląt
W sytuacji, gdy niemożliwe jest żywienie niemowlęcia pokarmem naturalnym matki
wprowadza się żywienie sztuczne. Przeciwwskazaniem do karmienia piersią ze strony matki
jest m.in.: czynna gruźlica, HIV, HTLT–1, HTLV–2 (Human T–lymphotropic Virus, czyli

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
wirusy onkogenne wywołujące chłoniaka i białaczkę), niewydolność nerek czy serca, zły stan
odżywienia, używki (alkohol, narkotyki), ciężkie nerwice. Natomiast ze strony dziecka
przeciwwskazaniem do stosowania pokarmu naturalnego są choroby metaboliczne np.
galaktozemia czy też nietolerancja laktozy.
Żywienie sztuczne w pierwszym roku życia dziecka opiera się na mleku krowim
upodobnionym, poprzez różnego rodzaju modyfikacje składu chemicznego, do mleka
kobiecego. Rozróżnia się dwa typy mleka modyfikowanego dla niemowląt, mającego zastąpić
mleko matki:
−
mleko początkowe (stosowane w żywieniu niemowląt zdrowych), przystosowane do
potrzeb żywieniowych od pierwszych dni, a potem tygodni życia niemowlęcia (spośród
preparatów dostępnych na rynku można wymienić m.in.: Bebilon Peptid, Nenatal, NAN
1, Nutramigen, Humana 1, Milupa 1, Berber 1).
−
mleko następne, modyfikowane stosowane w żywieniu niemowląt zdrowych niemowląt
powyżej 4–6 miesiąca życia, zawierające zmodyfikowany tłuszcz, albo białko i tłuszcz,
mające nierzadko skład odpowiadający tradycjom żywieniowym danego kraju (np.:
Bebiko 2, Bebilon 2, NAN 2).
Mleko początkowe modyfikowane wymaga upodobnienia do mleka ludzkiego. W tym
celu zmienia się w nim białko, nie tylko obniżając jego zawartość, ale także zwiększając ilość
białek serwatkowych na niekorzyść kazeiny. Tłuszcz upodabnia się poprzez zastąpienie części
tłuszczu krowiego olejem roślinnym oraz zmniejsza do granic możliwości zawartość
składników mineralnych.
W przypadkach różnorodnych schorzeń u niemowląt, u których konieczne jest żywienie
sztuczne, stosuje się specjalistyczne mieszanki bezmleczne, mające głównie właściwości
lecznicze. Ich głównym przeznaczeniem jest niepowodowanie objawów uczuleniowych
i dostarczenie organizmowi niemowlęcia wszystkich niezbędnych składników odżywczych,
jakie zawiera naturalne mleko matki. (np. Bebilon sojowy, Bebiko sojowe, Humana SL,
Isomil, Bebico sojowe 2, Bebilon Peptyd, Nutramigen, itd.).
W
sztucznym
schemacie
żywienia pierwszymi bezmlecznymi produktami
wprowadzanymi do diety niemowlęcia około w 5 m. ż. są soki i przeciery owocowe: najpierw
soki jabłkowy, marchewkowy oraz jabłko skrobane łyżeczką lub przecier jabłkowy. Do końca
pierwszego roku życia nie należy podawać owoców cytrusowych, truskawek, poziomek oraz
bananów ze względu na ich właściwości alergizujące.
W 5 miesiącu życia dziecka (w uzasadnionych przypadkach w 4 lub 6) należy wprowadzić
pierwsze bezmleczne posiłki zbożowo-jarzynowe. Produkty zbożowe nie powinny zawierać
glutenu; łączy się je z mlekiem lub zupą jarzynową.
W pierwszej kolejności zupy dla niemowląt przygotowuje się z marchewki, pietruszki,
ziemniaka, a następnie dodawane są kolejne warzywa. Bardzo istotną kwestią w przypadku
żywienia dzieci w tym okresie życia jest niedodawanie do potraw soli kuchennej (zagrożenie
rozwojem nadciśnienia tętniczego w późniejszym wieku) ani cukru (usposabia do próchnicy
zębów, obniża łaknienie). Już w tym okresie życia dziecka warto kształtować u niego
prawidłowe przyzwyczajenia żywieniowe. W przypadku tłuszczu, jako składnika zup
jarzynowych, można używać dobrej jakości masła (świeżego, ze sprawdzonych źródeł) lub
oliwy z oliwek. Konsystencja takiej zupy powinna stymulować żucie pokarmu. Zaleca się
także używać łyżeczki do karmienia dziecka. Wzbogacenie żywienia niemowlęcia o tego typu
posiłki jest konieczne ze względu na wzrastające zapotrzebowanie jego organizmu na
składniki odżywcze, których samo mleko już nie pokrywa, a także ze względu na fakt, iż
przewód pokarmowy oraz nerki dziecka osiągają odpowiedni stopień dojrzałości rozwojowej.
W okresie 6–11 miesiąca życia dotychczasową dietę (zupę jarzynową) dziecka wzbogaca
się o mięso z indyka, kurczaka, królika, w ilości płaskiej łyżeczki na 100 ml zupy. Inne mięsa,
wykazują właściwości silnie alergizujące i można je podawać zdrowym niemowlętom

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
w późniejszym okresie życia. Dopuszczalna jest także mięso cielęce, ale powinno być
wysokiej jakości, o małej zawartości tłuszczu i pochodzić z pewnych źródeł. Początkowo
mięso i warzywa gotuje się osobno, a następnie łączy je dodając tylko wywar z jarzyn –
wywar z mięsa ma właściwości silnie alergizujące.
Po 7 miesiącu życia można wprowadzić do jadłospisu dziecka żółtko jaja kurzego –
połówkę co drugi dzień. Posiłki uzupełniające (np. glutenowe i bezglutenowe kaszki/kleiki,
sok lub przecier owocowy – do 150 g) należy wprowadzać w małych ilościach (3–4 łyżeczki),
po zakończeniu karmienia piersią. W przypadku gdy dziecko nie chce jeść posiłków
uzupełniających, można odwrócić kolejność podawania pokarmów (najpierw uzupełniający,
po nim mleko matki). Od 10 miesiąca życia niemowlęcia można podawać mu nieduże ilości
pieczywa, sucharki, biszkopty. Obiad powinien składać się z dwóch dań (zupa jarzynowa
z kaszka glutenową oraz jarzynka z gotowanym mięsem; połówka żółtka codziennie
dodawana do potraw).
Od 11–12 miesiąca życia wzbogaca się żywienie dziecka o całe jajko, twarożek, jogurt,
kefir. Należy stosować produkty mleczne bez konserwantów, zawierające wyłącznie naturalne
składniki i ograniczoną ilość cukru.
Żywienie dzieci w wieku poniemowlęcym (1–3 rok życia)
W tym okresie życia rozwój dziecka nadal następuje intensywnie, ale już w wolniejszym
tempie niż w okresie niemowlęcym. Na ten czas przypadają szczególnie intensywne zmiany
w metabolizmie, rozwoju umysłowym, psychicznym i motorycznym dziecka. Dlatego dieta
dziecka powinna być urozmaicona, zawierać produkty pochodzenia roślinnego i zwierzęcego,
bogata w surowe owoce i warzywa. Dzięki różnorodności żywieniowej układ pokarmowy
rozwija się prawidłowo, jak również wykształcają się określone nawyki żywieniowe.
Wówczas właśnie najłatwiej przyzwyczaić dziecko do różnego rodzaju potraw, zachęcić do
spożywania określonych, wartościowych produktów, jak też zmniejszyć pragnienie
nieograniczonego jedzenia słodyczy.
Jadłospis dzieci w wieku 1–3 lat powinien być stopniowo rozszerzany o różne potrawy,
z wyłączeniem ciężkostrawnych. Szczególnie do drugiego roku życia nie należy ograniczać
im tłuszczów i cholesterolu, ponieważ są one niezbędne do rozwoju ośrodkowego układu
nerwowego. Rodzaj produktu spożywczego stosowanego w żywieniu dziecka powinien być
dostosowany do jego wieku i możliwości połykania i żucia. Zalecany skład dziennych racji
pokarmowych dla dzieci w wieku 12–36 miesięcy zawiera tabela 7.
Tabela 7. Dzienne racje pokarmowe dla dzieci w wieku 2–3 lata [6, s. 24]
Wiek
Produkt
2 lata
3 lata
Mleko 2% tłuszczu
600 g
600 g
Ser
15 g
20 g
Mięso, wędliny, podroby, ryby
45 g
50 g
Jaja
40 g
50 g
Masło
15 g
15 g
Śmietana
10 g
15 g
Tłuszcze roślinne (oleje)
12 g
13 g
Warzywa zawierające witaminy: A, C i In.
250 g
250 g
Owoce
200 g
200 g
Ziemniaki
60 g
70 g
Pieczywo (różne, mieszane)
60 g
70 g
Mąki, kasze
30 g
40 g
Przetwory owocowe, cukier, słodycze
30 g
30 g
Rośliny strączkowe (suche)
2 g
2 g

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
Dieta w wieku poniemowlęcym powinna składać się z trzech głównych posiłków
podstawowych: śniadania, obiadu, kolacji oraz dwóch mniejszych, dodatkowych: drugiego
śniadania, podwieczorku. Posiłki powinny wyglądać atrakcyjnie, zachęcać do jedzenia, np.
kawałkom warzyw (marchewki, rzodkiewki) można nadać kształt zwierząt lub kwiatów.
Należy unikać tłuszczów zwierzęcych jak słonina, łój, margaryna oraz olej kokosowy
i z ziaren palmowych, a także posiłków smażonych. Rozkład procentowy energii dostarczanej
wraz z 4 posiłkami powinien kształtować się następująco:
−
śniadanie – 25%
lub
śniadanie – 25%
−
obiad – 35%
II śniadanie – 5–10%
−
podwieczorek – 15%
obiad – 35–40%
−
kolacja – 25%
kolacja 25–30%
Jeżeli dzienna racja pokarmowa obejmuje 5 posiłków, rozkład procentowy energii
przedstawia się następująco:
−
śniadanie – 25%
lub
śniadanie – 25%
−
II śniadanie – 10%
II śniadanie – 5–10%
−
obiad – 30%
obiad – 30–35%
−
podwieczorek – 10%
podwieczorek – 5–10%
−
kolacja – 25%
kolacja – 15–20%
Śniadanie – powinno być wartościowe pod względem ilości energii i niezbędnych
składników odżywczych. W tym okresie życia dziecka należy ograniczyć spożywanie
płatków owsianych, które ze względu na zawartość kwasu fitynowego zmniejszają
wchłanianie wapnia w przewodzie pokarmowym (możliwość niewystarczającego uwapnienia
kości, kruchość kości, próchnica zębów).
Obiad – powinien mieć najwyższą wartość energetyczną spośród wszystkich posiłków;
składać się z dwóch dań i ewentualnie deseru. Musi zawierać źródła wszystkich składników
niezbędnych do prawidłowego rozwoju: produkty białkowe (mięso, jaja, ryby),
węglowodanowe (kasze, makarony, ziemniaki), tłuszczowe (masło, dodatek oliwy do
surówek oraz tłuszcz pochodzący z mięsa), a wszystko z dodatkiem warzyw i owoców (zupy,
surówki, desery).
Kolacja – powinna być posiłkiem gotowanym, zawierającym produkty łatwo strawne
i podanym niezbyt późno, o najmniejszej wartości energetycznej spośród posiłków głównych.
Drugie śniadanie i podwieczorek – to posiłki podawane jako uzupełnienie posiłków
podstawowych. Powinny one jedynie łagodzić uczucie głodu niż je zaspokajać i zawierać
niedużą część energii w dziennej racji pokarmowej. Na drugie śniadanie można podawać
surowe owoce, warzywa, soki, natomiast na podwieczorek produkty słodkie, jak np. owoce,
ciasto, kisiel, kompot itp.
Żywienie dzieci w wieku przedszkolnym (4–6 lat)
W tym okresie roczne tempo rozwoju fizycznego wynosi ok. 2,5 kg przyrostu masy
i 8–10 cm wysokości.
Dzieci w wieku 4–6 lat najczęściej spożywają 4–5 posiłków dziennie, tzn.: śniadanie,
(lub śniadanie II), obiad, podwieczorek i kolację. Wartość energetyczna całodziennego
jadłospisu dziecka powinna wynosić od 1400 do 1700 kcal. Rozkład procentowy energii
dostarczanej wraz z poszczególnymi posiłkami powinien kształtować się następująco:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
4 posiłki
5 posiłków
Śniadanie – 25%, ok. 400 kcal
Śniadanie – 25%, ok. 400 kcal
–
II śniadanie – 10%, ok. 180 kcal
Obiad – 35%, ok. 630 kcal
Obiad – 30%, ok. 540 kcal
Podwieczorek – 15%, ok. 270 kcal
Podwieczorek – 10%
Kolacja – 25%, ok. 400 kcal
Kolacja – 25%, ok. 400 kcal
Produkty spożywcze w żywieniu dzieci w wieku 4–6 lat
W żywieniu dzieci w wieku 4–6 lat powinna być uwzględniona odpowiednia ilość mleka
i jego przetworów, chudego mięsa, owoców oraz warzyw bogatych w witaminę C i karoteny.
Można także przyzwyczajać dziecko stopniowo, acz systematycznie do większego
asortymentu
produktów
i
potraw.
Na
początek
w
ograniczonych
ilościach
i z umiarem należy wprowadzać do jadłospisu dziecka ciemne pieczywo, rośliny strączkowe,
kapustne, niektóre warzywa okopowe (stopniowanie zwiększania ilości tych produktów
w żywieniu dziecka jest konieczne ze względu na ich właściwości wzdymające
i ciężkostrawność). Wprowadzając je do jadłospisu należy mieć na uwadze, iż mogą pojawić
się różnego rodzaju reakcje ze strony przewodu pokarmowego (np. wzdęcia, biegunki, bóle
brzuszka). Zwiększając liczbę produktów warto również zwrócić uwagę na odpowiednie
techniki przygotowywania potraw. Wyklucza się raczej, ewentualnie sugeruje się sporadyczne
podawanie, potraw duszonych, smażonych i tłustych. Niewskazane jest także nadmierne
spożywanie przez dzieci słodyczy, gdyż mogą powodować nie tylko próchnicę, ale także
niedobór wartościowych i ważnych z punktu widzenia rozwoju organizmu składników
mineralnych i odżywczych, a dodatkowo skutkować zmniejszeniem łaknienia, w efekcie
czego dziecko będzie miało problemy z przyjmowaniem innych pokarmów czy produktów
niż słodycze, ciasta i tym podobne.
W diecie dzieci w wieku przedszkolnym należy ograniczyć ilość soli i właściwie
wykluczyć dodatek przypraw kwaśnych, jak, np. ocet. W zamian można stosować kwasek
naturalny, sok z cytryny lub żurawiny oraz przyprawy ostre i sól zastępować warzywami
aromatycznymi typu seler, natka z pietruszki czy marchew.
Dzieciom w wieku przedszkolnym nie należy podawać tłuszczów utwardzonych, takich
jak margaryna, zawierających dużą ilość kwasów tłuszczowych typu trans. Natomiast
w umiarkowanych ilościach można stosować masło oraz oleje roślinne. Żywienie dzieci
w wieku przedszkolnym powinno uwzględniać właściwy wybór pożywienia pod względem
jakościowym, między innymi produkty mleczne o obniżonej zawartości tłuszczu, podawane
2–3 razy dziennie, które wystarczają do pokrycia dziennego zapotrzebowania na wapń.
Zawartość w diecie mleka można uzupełnić także jogurtem i serem. W dziennej racji
pokarmowej dzieci w wieku przedszkolnym nie powinno zabraknąć produktów bogatych
w żelazo, którego głównym źródłem powinny być drób, ryby, chude mięso, suszone owoce.
Pewne ilości tego pierwiastka zawierają także jaja i można je podawać dzieciom 3–4 razy
w tygodniu. Zalecany udział produktów w dziennej racji pokarmowej dzieci w wieku
przedszkolnym zawiera tabela 8.
Tabela 8. Zalecany udział produktów w dziennej racji pokarmowej dzieci w wieku przedszkolnym [6, s. 27]
Produkt
Ilość produktu i zalecana częstotliwość spożycia
mleko (w tym także produkty mleczne przeliczone na
ilość mleka)
ok. 750 ml
mięso, drób, ryby
1 raz dziennie
warzywa, owoce
2 razy dziennie
masło
ok. 2–3 łyżeczek dziennie
olej roślinny
ok. 1–2 łyżeczek dziennie
chleb gruboziarnisty
2–3 razy dziennie dla uzupełnienia i pokrycia części
potrzeb energetycznych
kasze, makarony i tym podobne
1 raz dziennie

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
Zasady przygotowywania i spożywania posiłków
Zaleca się, aby posiłki podawane dziecku były bardzo starannie przygotowane, kolorowe,
estetyczne. Naczynia przeznaczone specjalnie dla dziecka, powinny być ładne, barwne lub
białe zdobione przeróżnymi postaciami z bajek, rysunkami i tym podobnymi. Bardzo ważne
są także warunki, w jakich dziecko spożywa posiłki, dlatego absolutnie niewskazane jest
spożywanie jedzenia w czasie oglądania telewizji. Wówczas dziecko nie czuje smaku
jedzonych pokarmów, nie jest w stanie skupić uwagi na tym, co ma na talerzu, nie zwraca
uwagi na wszelkie ciekawe szczegóły, jak właśnie wykonana z marchewki ozdoba lub zestaw
kolorystyczny dobranych produktów. W wieku 4–6 lat dzieci powinny samodzielnie
posługiwać się nożem i widelcem. Koniecznym w tym okresie jest zwrócenie uwagi na
wykształcenie się nawyku właściwego przeżuwania pokarmu. Bardzo ważna jest także
temperatura pokarmów, które nie mogą być nadmiernie wystudzone ani gorące. Dzieci
w okresie przedszkolnym nie powinny pić mocnej herbaty ani kawy naturalnej; całkowicie
zabronione jest podawanie im jakichkolwiek napojów z choćby minimalną ilością alkoholu.
Żywienie dzieci w okresie szkolnym (7–16 lat)
W okresie tym następują tzw. skoki wzrostowe (skok wzrostowy wczesny lub szkolny
i skok pokwitaniowy). Dlatego żywienie dzieci szkolnych i młodzieży w okresie dojrzewania
wymaga dostarczenia im większej ilości energii i składników odżywczych (zwiększa się
tempo rozwoju fizycznego). Dzieci i młodzież w wieku szkolnym są dość specyficzną grupą,
ponieważ w okresie tym zaznaczają się osobnicze cechy rozwojowe i różne tempo wzrastania.
Ma to niebagatelny wpływ na ich potrzeby żywieniowe. W wieku 9–10 lat następuje w miarę
stały roczny przyrost masy ciała i oscyluje on wokół 2,3–2,7 kg. Po tym okresie przyrost
masy ciała oraz wysokości lekko spowalnia. Jest to bowiem początek tzw. młodzieńczego
skoku wzrostowego. Okres młodzieńczy charakteryzują trzy cechy rozwojowe, które
wpływają bezpośrednio na zapotrzebowanie energetyczne i składniki pożywienia, co należy
uwzględnić w planowaniu całodziennego odżywiania. Są to:
−
masa ciała podwaja się w okresie tzw. skoku pokwitaniowego,
−
zapotrzebowanie na energię i składniki pokarmowe ściśle jest związane ze skokiem
wzrostowym i związek ten jest dużo większy niż w jakimkolwiek innym okresie życia,
−
w związku z bardzo dużym zapotrzebowaniem młodzieży w wieku pokwitania, jest ona
bardzo wrażliwa na jakiekolwiek ograniczenia podaży energii i składników
pokarmowych. Energia dostarczana z pożywienia oraz składniki pokarmowe niezwykle
intensywnie wpływają na tempo rozwoju dojrzewającego organizmu. Dlatego
niedostarczenie
tych
wszystkich
składników
w
ilościach
odpowiadających
zapotrzebowaniu organizmu w tzw. okresie pokwitaniowym może wpływać na
zaburzenia jego rozwoju.
Racjonalne żywienie dzieci i młodzieży w okresie szkolnym powinno obejmować
produkty z każdej grupy:
1. Produkty zbożowe – zawierają węglowodany złożone, będące źródłem energii i błonnika
pokarmowego, w związku z tym powinny być spożywane w każdym posiłku, w postaci
kasz, makaronów, różnego rodzaju pieczywa (mieszane, pszenne, żytnie) czy dodatku
ziaren do surówek, zup, sałatek.
2. Warzywa, owoce, soki – bogate w witaminy, składniki mineralne, błonnik pokarmowy
powinny stanowić dodatki do posiłków.
3. Mięso, drób, wędliny, ryby, jaja – dostarczają łatwo przyswajalne żelazo, białko oraz
witaminy, głównie z grupy B i powinny być spożywane przynajmniej w jednym posiłku
w ciągu dnia. W jadłospisie powinny znaleźć się ryby, natomiast należy w nim

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
ograniczyć spożycie tłustych mięs, wędlin czy podrobów typu kaszanka, pasztet,
wątróbka itp.
4. Tłuszcze – bardzo cenne i jedyne źródło witamin A, D, E, K, niezbędnych nienasyconych
kwasów tłuszczowych. Produkty pochodzenia zwierzęcego zawierają nasycone kwasy
tłuszczowe, natomiast ryby, oliwa i oleje roślinne nienasycone kwasy tłuszczowe.
5. Mleko i przetwory mleczne (jogurty, kefiry, sery twarogowe, itp.) – to źródła łatwo
przyswajalnego wapnia. Zapotrzebowanie na ten pierwiastek w okresie intensywnego
rozwoju jest bardzo duże i dlatego normy żywienia na poziomie zalecanym wynoszą
1200 mg/dobę, a więc jest większe niż w jakimkolwiek innym okresie życia (wyjątek
stanowi tu okres ciąży).
Wapń jest podstawowym budulcem kości i zębów, jest potrzebny dla prawidłowego
funkcjonowania mięśni, w tym bardzo ważnego mięśnia sercowego. Pierwiastek ten bierze
też udział w przewodnictwie impulsów nerwowych oraz w procesach krzepnięcia krwi,
aktywuje enzymy odpowiadające za prawidłowe trawienie tłuszczy. Niedobór wapnia
w diecie dzieci i młodzieży zwiększa ryzyko nieprawidłowego rozwoju kości, wystąpienia
zmian krzywiczych oraz rozwoju osteoporozy w późniejszym wieku.
Okres nauki szkolnej jest czasem niezwykle wytężonej pracy, tak zarówno pod względem
psychicznym, jak i fizycznym, którą można porównać z pracą ludzi dorosłych. Dodatkowo,
tak wytężona praca następuje w okresie intensywnego rozwoju. W związku
z tym nałożenie się tak ważnych etapów w życiu młodego człowieka stwarza konieczność
zwrócenia większej uwagi na prawidłowość żywienia. Dzieci i młodzież w wieku szkolnym
powinny spożywać trzy podstawowe posiłki i jeden lub dwa dodatkowe.
Charakterystyka poszczególnych posiłków:
−
śniadanie pierwsze – powinno zostać zjedzone jeszcze przed wyjściem dziecka do szkoły.
Poranek pozbawiony śniadania może bardzo źle wpłynąć na samopoczucie dziecka.
Posiłek ten powinien stanowić około 25% całodziennej wartości energetycznej racji
pokarmowej i składać się z produktów wchodzących w skład wszystkich lub prawie
wszystkich grup produktów spożywczych, tzn. z mleka, mięsa lub jaj, warzyw lub
owoców i produktów zbożowych,
−
śniadanie drugie – powinno stanowić 5–10% wartości energetycznej dziennej racji
pokarmowej. Dla dziecka uczęszczającego do szkoły jest to bardzo ważny posiłek
w ciągu dnia. Powinien składać się z różnego rodzaju pieczywa posmarowanego masłem
i produktów bogatych w pełnowartościowe białko np. (ser, jajo, mięso, wędlina, ryba)
oraz owoców lub niektórych warzyw (np. ogórek, papryka, rzodkiewka),
−
obiad – zazwyczaj spożywany jest w domu, po powrocie ze szkoły lub w stołówce
szkolnej. Posiłek ten stanowi prawie połowę dziennego zapotrzebowania energetycznego,
czyli 30–40%. Powinien składać się z dwóch dań i uwzględniać wszystkie grupy
produktów
spożywczych.
Ważne
jest,
aby
drugie
danie
składało
się
z: pełnowartościowego białka (np. mięso, ryby, jaja, ser), ziemniaków lub potrawy
mącznej (np. kasza, makaron), potraw z warzyw, najlepiej w postaci surówki. Zupa
natomiast, stanowiąca pierwsze danie, powinna zawierać mniejszą ilość energii i składać
się z warzyw lub owoców sezonowych,
−
kolacja – ostatni posiłek w ciągu dnia powinien stanowić 25–30% całodziennego
zapotrzebowania energetycznego. Przyjmuje się, iż kolacja powinna składać się
z produktów lekko strawnych, niezbyt tłustych i koniecznie być wzbogacona warzywem
lub owocem.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Jakie zalety ma naturalne karmienie niemowląt?
2. Jak należy karmić niemowlę w przypadku, gdy istnieją przeciwwskazania do karmienia
naturalnego?
3. Jakich produktów nie wolno podawać dziecku do 8 miesiąca życia?
4. Jakich produktów należy używać i jakie techniki stosować przygotowując zupki dla
niemowląt od 4 miesiąca życia?
5. W jakim wieku i w jaki sposób powinno się zacząć kształtować w dziecku właściwe
nawyki żywieniowe?
6. Jakie produkty żywnościowe powinny znaleźć się w posiłkach dzieci w wieku 12–36
miesięcy?
7. Jakich składników pokarmowych, ograniczanych np. w żywieniu osób dorosłych
z otyłością i nadwagą, nie zaleca się ograniczać w żywieniu dzieci w wieku 1–3 lat?
8. Jakich składników w diecie dzieci w wieku 4–6 lat absolutnie nie może zabraknąć ze
względu na ich rolę w rozwoju organizmu na tym etapie życia?
9. Jak powinien kształtować się rozkład procentowy energii dostarczanej wraz
z poszczególnymi posiłkami dzieci w wieku przedszkolnym?
10. Jakie są podstawowe zasady żywienia dzieci w wieku 4–6 lat?
11. Jakie zasady obowiązują w komponowaniu posiłków dla dzieci w wieku 6–7 lat?
12. Na jaki składnik mineralny występuje największe zapotrzebowanie u dzieci w wieku
szkolnym? Jaka jest jego rola w organizmie?
4.2.3. Ćwiczenia
Ćwiczenie 1
Spośród wypisanych poniżej produktów wybierz te, które powinny znaleźć się w racjach
pokarmowych dzieci oraz takie, których nie wolno dodawać do posiłków. Wszystkie
produkty, zarówno polecane, jak i niewskazane przypisz do dwóch grup wiekowych dzieci
(1–3 lata oraz 4–6 lat) i uporządkuj wszystkie dane w postaci tabeli.
Spis wszystkich produktów, które należy pogrupować:
ziemniaki, kalafior, mleko 3% tłuszczu, pomarańcze, masło, mięso wieprzowe, pieczywo
gruboziarniste, banany, przecier jabłkowy, twarda margaryna, orzechy, truskawki, ryby,
szczypiorek, brokuły, kajzerki, smalec, wędliny wołowe, wędliny drobiowe, twaróg, mleko
0% tł., ser pleśniowy, pieczywo razowe, marchew, ogórek, pomidor, kapusta kiszona, jaja,
cielęcina, kasza gryczana, ryż, szynka tłusta, ser żółty, papryka czerwona, brokuły, cykoria,
kura, gęś, fasola szparagowa, soja, kiełbasa wieprzowa, sałata zielona, makaron gruby, oliwa
z oliwek, cebula.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) dokonać selekcji produktów i podzielić je na zalecane i przeciwwskazane,
2) przypisać poszczególne produkty do którejś z grup wiekowych dzieci lub do obu,
3) wpisać wszystkie dane w odpowiednio skonstruowaną przez siebie tabelę,
4) zaprezentować na forum grupy wyniki pracy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
Wyposażenie stanowiska pracy:
−
tablice wartości odżywczej produktów spożywczych oraz norm żywienia,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 2
Na podstawie przykładowego jadłospisu (poniżej) opracuj w formie tabeli ilościowe
i jakościowe zestawienie produktów potrzebnych do przyrządzenia poszczególnych posiłków,
uwzględniając wszystkie podane produkty. Następnie wylicz ich wartość energetyczną
i odżywczą. Ilości poszczególnych produktów i potraw zaplanuj tak, aby całodzienny
jadłospis był zgodny z normami żywienia dla dziecka w wieku 1–3 lata.
Przykładowy jadłospis dla dzieci w wieku 1–3 lat
I śniadanie – kasza manna na mleku, kanapki z pieczywa białego z masłem, ogórek,
szczypiorek, szynka, jabłko.
II śniadanie – kanapka z masłem i białym twarogiem, rzodkiewki, sok malinowy
Obiad – zupa jarzynowa, ziemniaki, pulpet z cielęciny, surówka z marchwi i jabłka,
gotowane brokuły, kompot gruszkowy.
Podwieczorek – jogurt owocowy, biszkopty.
Kolacja – jajecznica na parze ze szczypiorkiem lub natką pietruszki, bułka z masłem,
dżem, kakao.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz norm
żywienia dla odpowiedniej grupy dzieci,
2) dobrać odpowiednie ilości poszczególnych produktów,
3) wyliczyć wartość energetyczną oraz odżywczą każdego posiłku (białka, tłuszcze,
węglowodany, witaminy A, D, E, C oraz wapń i żelazo),
4) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tablice wartości odżywczej produktów spożywczych oraz norm żywienia i modelowych
racji pokarmowych (norm wyżywienia),
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 3
Na podstawie przykładowego jadłospisu (poniżej) opracuj w formie tabeli ilościowe
i jakościowe zestawienie produktów potrzebnych do przyrządzenia poszczególnych posiłków,
uwzględniając wszystkie podane produkty. Ilości produktów dobierz w taki sposób, aby
wartość odżywcza całodziennego jadłospisu była zgodna z normami żywienia na poziomie
zalecanym dla dziecka w wieku 4–6 lat. W przypadku, gdy nie wyszczególniono potrzebnego
produktu spożywczego, możesz zaproponować go samodzielnie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
Przykładowy jadłospis dla dzieci w wieku 4 – 6 lat
I śniadanie – pieczywo mieszane, masło, pasta jajeczna ze szczypiorkiem i rzodkiewką,
kawa zbożowa z mlekiem, szynka chuda, gruszka,
II śniadanie – serek waniliowy, mandarynka.
Obiad – zupa pomidorowa z ryżem, kotlet mielony, ziemniaki puree, surówka z ogórków
kiszonych, gotowane buraczki zaprawione mąką, kompot.
Podwieczorek – kefir, jabłko.
Kolacja – płatki kukurydziane z mlekiem, pieczywo białe, szynka z indyka, masło, sałata,
słaba herbata z cytryną.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz norm
żywienia,
2) dobrać odpowiednie ilości poszczególnych produktów,
3) wyliczyć wartość energetyczną oraz wartość odżywczą każdego posiłku (białko, tłuszcze,
węglowodany, witaminy A, D, E, C, dwie wybrane przez siebie witaminy z grupy B oraz
wapń, magnez i żelazo),
4) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tablice wartości odżywczej produktów spożywczych oraz norm żywienia i modelowych
racji pokarmowych (norm wyżywienia),
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 4
Przygotuj propozycję dziennego jadłospisu, który będzie zgodny z normami żywienia na
energię i wszystkie składniki odżywcze, wiedząc, że jadłospis ten jest przeznaczony dla
chłopca w wieku 14 lat, o masie ciała 53 kg, intensywnie trenującego siatkówkę, mającego
4 dni w tygodniu dodatkowe zajęcia po lekcjach. Dokładny jadłospis powinien zawierać ilości
poszczególnych produktów, wyliczoną ich wartość odżywczą i energetyczną oraz obliczony
udział energii pochodzącej z białek, tłuszczów i węglowodanów w poszczególnych posiłkach.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz norm
żywienia dla odpowiedniej grupy wiekowej,
2) korzystając z norm ustalić zapotrzebowanie na składniki odżywcze u chłopca,
3) dobrać odpowiednie ilości poszczególnych produktów,
4) wyliczyć wartość energetyczną każdego posiłku oraz procentowy w nim udział energii
pochodzącej z białek, tłuszczów i węglowodanów,
5) obliczyć wartość odżywczą każdego posiłku (białka, tłuszcze, węglowodany, trzy
wybrane przez siebie witaminy oraz wapń, magnez i żelazo),
6) zaprezentować na forum grupy wyniki pracy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tablice wartości odżywczej produktów spożywczych oraz norm żywienia i modelowych
racji pokarmowych (norm wyżywienia),
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) określić kolejność wzbogacania diety niemowląt w wieku 5–12
miesięcy o kolejne produkty spożywcze?
2) dokonać charakterystyki porównawczej naturalnego pokarmu matki
i mieszanek modyfikowanych przeznaczonych dla niemowląt?
3) określić podstawowe zasady żywienia dzieci w wieku 1 – 3 lat?
4) określić podstawowe zasady żywienia dzieci w wieku 4 – 6 lat?
5) określić podstawowe zasady żywienia dzieci w wieku szkolnym?
6) skorzystać z tabeli wartości odżywczych, norm żywieniowych
i innych źródeł informacji o żywieniu?
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
4.3. Żywienie osób dorosłych
4.3.1. Materiał nauczania
Żywienie kobiet w okresie ciąży
Racjonalne odżywianie kobiety ciężarnej ma niezwykłe znaczenie nie tylko dla jej
organizmu, ale także dla rozwijającego się płodu. Płód wszystkie składniki odżywcze czerpie
za pośrednictwem organizmu matki, dlatego jej pożywienie powinno zawierać odpowiednie
ilości składników odżywczych warunkujące prawidłowy rozwój dziecka, zdrowie matki
i zapobiegać powstawaniu niedoborów pokarmowych.
Przez pierwsze 3–4 miesiące ciąży zdrowe, dobrze odżywione kobiety nie mają
szczególnych wymagań żywieniowych, co do ilości i jakości spożywanych pokarmów.
W tym okresie warto jedynie zwrócić uwagę na większe niż zazwyczaj spożycie takich
składników, jak wysokowartościowe białko, witaminy i wapń. W pierwszych miesiącach
ciąży istotny wpływ na kształtowanie się nowego organizmu mają witaminy: A, B
1
, B
2
, C i D.
W drugiej połowie ciąży zapotrzebowanie na wszystkie składniki odżywcze, głównie na
białko, witaminy i składniki mineralne potrzebne do budowy nowego ustroju gwałtownie
wzrasta (tabela 9).
Tabela 9. Zalecenia w zakresie podaży składników odżywczych i energii dla kobiet dorosłych nieciężarnych
i ciężarnych [na podstawie 6, s. 50, zmodyfikowana]
Składnik
Kobieta nieciężarna
umiarkowana aktywność
fizyczna
Kobieta powyżej 4 miesiąca
ciąży
Energia (kcal)
2000–2200
+300
Białko (g)
45–50
+30
Tłuszcz (g)
10
+20
Węglowodany
300–330
Witamina A (ekwiwalent retinolu)
(mg–eq)
0,8
+0,3
Witamina D(µg)
5
+5
Witamina E
12
+2
Witamina B
1
(mg)
1,1–1,2
+0,3
Witamina B
2
(mg)
1,5
+0,3
Witamina B
6
(mg)
1,6
+1,0
Witamina B
12
(mg)
5,0
+1,0
Kwas foliowy (mg)
400
+400
Witamina C (mg)
75
+25
Zwiększone zapotrzebowanie kobiety na białko, witaminy i składniki mineralne wiąże się
z intensywnym rozwojem płodu. Ich źródłem powinny być: mleko, ser, jaja, ryby, chude
mięso, warzywa i owoce. Białko wysokowartościowe powinno stanowić 60% podaży
wszystkich białek znajdujących się w diecie kobiety ciężarnej. Zwiększone zapotrzebowanie
na witaminy należy uzupełniać dużą ilością warzyw i owoców podanych w postaci soków lub
przecierów, aby nie zwiększać objętości racji pokarmowych. Witaminy są niezbędne dla
organizmów matki i dziecka, ponieważ odgrywają niezwykłą rolę w przemianie materii
i funkcjonowaniu gruczołów wydzielania wewnętrznego. Dodatkowo uodparniają organizm
matki na choroby zakaźne i przeziębienia, grypę. W drugiej połowie ciąży zwiększa się także
zapotrzebowanie na wapń i żelazo. Wapń i fosfor, niezbędne do powstawania tkanki kostnej
i tkanki nerwowej nowego organizmu, najlepiej są przyswajalne z takich produktów, jak
mleko i jego przetwory. Dlatego powinno się je uwzględnić w żywieniu kobiet ciężarnych
w zwiększonych ilościach. Ostatnie 3 miesiące ciąży to bardzo intensywny rozwój płodu,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
toteż zapotrzebowanie matki na energię, składniki budulcowe i regulujące również się
zwiększa. Wówczas wartość energetyczna spożywanych posiłków powinna być zwiększona
o około 20% w porównaniu z okresem przed ciążą, a np. zalecana ilość żelaza wzrasta do
22 mg dziennie (zalecane dzienne spożycie żelaza dla kobiet nieciężarnych wynosi 15 mg).
Warto przy tym podkreślić, że aby nie doprowadzić do nadmiernego wzrostu masy ciała
kobiety, jako źródło żelaza należy wybrać chude mięso, ponieważ właśnie z niego pierwiastek
ten najlepiej przyswaja się w organizmie.
Pokarmy w diecie kobiety ciężarnej
W czasie ciąży należy unikać produktów i potraw ciężkostrawnych, takich jak rośliny
strączkowe, tłuste mięsa, świeże pieczywo, potrawy duszone w dużej ilości tłuszczu oraz
potrawy wywołujące wzdęcia. Także ostre przyprawy, mocna herbata i kawa, napoje
alkoholowe są absolutnie przeciwwskazane w okresie ciąży, nieodzowna jest też rezygnacja
z używek. Umiar należy także zachować w przypadku spożycia cukru, ciasta i innych
słodyczy, które mogą sprzyjać nadmiernemu przyrostowi masy ciała. Bardzo ważnym
elementem w diecie kobiety ciężarnej jest zapewnienie jej odpowiedniej ilości płynów,
ponieważ woda jest głównym składnikiem nowego organizmu – w 80% płód składa się
z wody. Nadmiar wody nie jest jednak wskazany i dlatego często należy ograniczyć podaż
soli kuchennej, aby zapobiegać obrzękom. Posiłki w diecie kobiety ciężarnej powinny być
przyjmowane 5 razy dziennie w mniejszych porcjach.
O tym jak ważny jest wpływ witamin na rozwój płodu oraz stan zdrowia kobiety
ciężarnej, a następnie wartość pokarmu, świadczy zalecenie wydane przez zespół ekspertów
powołanych przez Ministerstwo Zdrowia i Opieki Społecznej (27.02.1997 r.) mające na celu
upowszechnienie podawania kobietom w wieku rozrodczym kwasu foliowego: wszystkie
kobiety w wieku rozrodczym w Polsce, które mogą zajść w ciążę, powinny spożywać 0,4 mg
kwasu foliowego dziennie w postaci suplementów w celu zapobieżenia wystąpienia u dziecka
wad cewy nerwowej (w tym rozszczepu kręgosłupa i bezmózgowia). Całkowite dzienne
spożycie kwasu foliowego u kobiet w ciąży nie powinno przekraczać 1 mg dziennie, aby nie
spowodować niedoboru witaminy B
12
.
Żywienie kobiet karmiących
Sposób odżywiana kobiet po urodzeniu dziecka, karmiących piersią, w niewielkim
stopniu różni się od żywienia w okresie ciąży. W okresie karmienia kobieta ma większe niż
w czasie ciąży zapotrzebowanie na energię – o około 500 kcal w porównaniu z okresem przed
ciążą. Jej zwiększone potrzeby energetyczne wynikają z produkcji pokarmu – ok.850 ml
mleka dziennie, wskutek czego traci ok. 750 kcal. Powinno ono być pokryte przez różnego
rodzaju produkty zbożowe oraz tłuszcze, pamiętając przy tym, aby nie przekroczyć
dopuszczalnej granicy zalecanego spożycia tłuszczu, gdyż może to sprzyjać otyłości.
Podobnie jak w okresie ciąży, pierwszoplanowe znaczenie w diecie kobiety karmiącej ma
zapewnienie jej odpowiednich ilości wysokowartościowego białka, składników mineralnych
i witamin. Nieodpowiednia, zbyt niska podaż składników odżywczych w pożywieniu kobiety
karmiącej ujemnie wpływa na jej organizm oraz ilość i skład wydzielanego mleka. Kobiety
karmiące potrzebują większych ilości białka, witamin i składników mineralnych, szczególnie
wapnia i żelaza. Ilość białka pochodząca z pożywienia ma bowiem wpływ na ilość
wydzielanego mleka, natomiast zawartość niektórych witamin w posiłkach kobiety karmiącej
wpływa na ich ilość, obecność w mleku dostarczanym dziecku. Dlatego kobiety karmiące
powinny spożywać większe ilości mleka, serów, jaj, chudego mięsa, warzyw bogatych
w karoteny i witaminę C oraz różnych owoców. Zalecane dzienne racje pokarmowe dla
kobiet karmiących podane w niektórych produktach,
zawiera tabela 10.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
W żywieniu kobiet karmiących zalecane jest stosowanie diety łatwo strawnej, urozmaiconej
i wzbogaconej w składniki mineralne i witaminy. Posiłki powinny być mniejsze, ale częściej
podawane – najlepiej 5 razy dziennie. Potrawy nie powinny zawierać ostrych przypraw.
Nadal powinno unikać się picia kawy, mocnej herbaty i napojów alkoholowych. Pierwsze
śniadanie powinno dostarczać 25–30% potrzebnej energii i składników odżywczych, drugie
śniadanie 5–10%, obiad 35–40%, podwieczorek 5–10%, kolacja 15–20%.
Tabela 10. Zalecane dzienne racje pokarmowe dla kobiet karmiących podane w niektórych produktach [na
podstawie 6, s. 44]
Nazwa produktu
Ilość w gramach
(oprócz jaj)
Pieczywo mieszane
Mąka i makarony
Kasze
450
50
45
Mleko
Twaróg
Ser podpuszczkowy
900
50
25
Jaja
3 sztuki na 4 dni
Mięso
Wędliny
Ryby
115
30
30
Masło
Śmietana 18% tł.
30
30
Inne tłuszcze, w tym olej słonecznikowy lub sojowy
30
18
Ziemniaki
400
Warzywa i owoce bogate w witaminę C
Warzywa kapustne
Pomidory
Owoce
Warzywa i owoce bogate w karoten
Inne warzywa
Inne owoce
350
90
200
60
350
230
120
Strączkowe suche
10
Cukier
Dżemy, marmolady
75
35
Produkty i potrawy, których kobieta karmiąca powinna unikać:
Potrawy ciężkostrawne: smażone mięso i ryby, tłuste sery i śmietany, boczek,
wieprzowina, smalec, torty, kremy – mogą powodować bóle brzucha u matki i dziecka.
Produkty wydymające: groch, fasola, kapusta, bób, kalafior, rzodkiewka, cebula, czosnek
– mogą powodować u dziecka kolkę, wzdęcia brzuszka, niespokojny sen, wielogodzinny
płacz.
Produkty konserwowane: potrawy z puszek, koncentraty, peklowane wędliny, wędzone
sery i ryby – mogą wywoływać uczulenie (np. wysypka, biegunka).
Nadmiar nabiału: mleka, jogurtu, serów i kefiru – mogą wywoływać charakterystyczne
objawy skazy białkowej, jak: wysypka, kolka, ciemieniucha, wymioty.
Ostre przyprawy: chili, pieprz, papryka, musztarda, chrzan – mają działanie drażniące na
przewód pokarmowy dziecka; mogą wywoływać bóle brzucha i wysypki rumieniowe.
Mocna kawa i herbata: jako substancje pobudzające mogą zaburzać sen dziecka,
powodować nadmierną ruchliwość, rozdrażnienie. Herbata czarna w postaci rozcieńczonej
wspomaga laktację (zwiększa wydzielanie prolaktyny).
Napoje alkoholowe: zaburzają pracę układu nerwowego, mogą powodować nadmierną
senność.
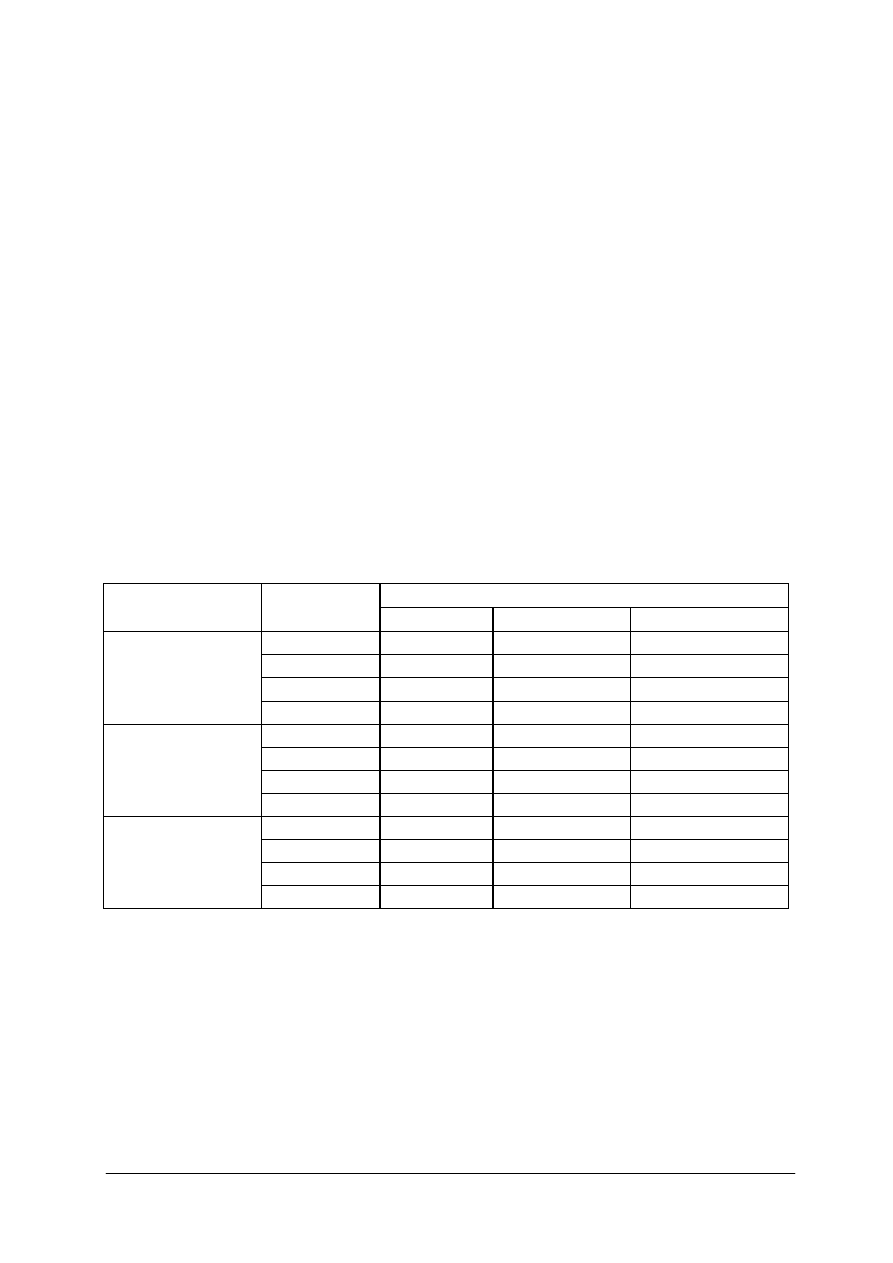
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
Żywienie osób dorosłych
Stan zdrowia człowieka jest ściśle uzależniony od sposobu jego odżywiania się. Celem
żywienia jest stałe zaspokajanie potrzeb organizmu na energię i składniki odżywcze,
umożliwiające prawidłowe funkcjonowanie wszystkich narządów organizmu. Składniki
pokarmowe (tłuszcze, węglowodany, białka, witaminy, składniki mineralne) spełniają trzy
podstawowe zadania:
−
są źródłem energii, dzięki której przebiegają wszystkie procesy życiowe i aktywność
fizyczna,
−
są źródłem substancji służących do budowy i odbudowy komórek i tkanek. Należą do
nich białka i składniki mineralne, głównie: wapń, fosfor, magnez, fluor i siarka,
−
są regulatorami procesów przemiany materii – tutaj główną rolę odgrywają witaminy
i składniki mineralne.
Sposób odżywiania powinien być dostosowany do trybu życia człowieka. Inne bowiem
wymagania ma osoba prowadząca siedzący tryb życia, niestosująca żadnej formy aktywności
fizycznej, a inne osoba ciężko pracująca fizycznie lub bardzo aktywna sportowo. Inne
również zapotrzebowanie oraz innego rodzaju żywienia będą wymagać osoby starsze.
Niedostosowanie żywienia to warunków życia, wieku, aktywności fizycznej powoduje szereg
konsekwencji
zaburzających
prawidłowość
funkcjonowania
organizmu.
Normy
zapotrzebowania na energię w zależności od wieku, płci, masy ciała i trybu życia
zamieszczono w tabelach 11a oraz 11b.
Tabela 11a. Normy zapotrzebowania na energię dla kobiet [6, s. 43]
Aktywność fizyczna
Wiek kobiety
Prawidłowa
masa ciała (kg)
mała
umiarkowana
duża
55
1800
2200
2600
60
1900
2350
2750
65
2000
2450
2900
19–25 lat
70
2100
2600
3050
55
1850
2200
2600
60
1900
2300
2700
65
1950
2350
2800
26–60 lat
70
2000
2450
2900
55
1650
2000
2350
60
1700
2100
2450
65
1800
2200
2550
powyżej 60 lat
70
1850
2250
2650
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
Tabela 11b. Normy zapotrzebowania na energię dla mężczyzn [6, s. 43]
Aktywność fizyczna
Wiek mężczyzny
Prawidłowa
masa ciała (kg)
mała
umiarkowana
duża
60
2250
2700
3200
65
2350
2850
3350
70
2450
3000
3500
75
2550
3100
3650
19–25 lat
80
2650
3250
3800
60
2200
2700
3150
65
2300
2800
3250
70
2350
2900
3400
75
2450
3000
3500
26–60 lat
80
2500
3100
3600
60
1800
2200
2600
65
1900
2300
2700
70
2000
2450
2900
75
2100
2550
3000
powyżej 60 lat
80
2200
2650
3100
Żywienie osób prowadzących siedzący tryb życia
Racja pokarmowa ludzi prowadzących siedzący tryb życia powinna zawierać potrawy
lżej strawne, o małej wartości energetycznej, lecz jednocześnie w pełni zaspokajające
potrzeby organizmu na wszystkie niezbędne składniki odżywcze. Spośród produktów
białkowych najlepsze dla tej grupy osób są: chude mięso (wołowina, cielęcina, drób, ryby),
chude wędliny i sery, jaja, mleko (najlepiej o mniejszej zawartości tłuszczu). Osoby
prowadzące mało aktywny tryb życia powinny unikać tłustych mięs i sosów, ponieważ taki
tryb życia zmniejsza perystaltykę jelit. W związku z tym bardzo ważne jest włączenie do
jadłospisu warzyw i owoców będących źródłem cennego błonnika i kwasów organicznych,
które poprawiają perystaltykę jelit i wydzielanie soków trawiennych. Osoby prowadzące
siedzący tryb życia powinny także ograniczyć spożycie ciast i pieczywa jasnego (wskazane
jest pieczywo ciemne zwierające błonnik). Do posiłków zawsze należy podawać surówki ze
świeżych warzyw z dodatkiem niewielkiej ilości oliwy z oliwek lub oleju rzepakowego
(zawierającej niezwykle cenne wielonienasycone kwasy tłuszczowe z rodziny n-6 i rodziny
n-3, mające znaczenie w profilaktyce chorób serca). W tabeli 12 przedstawiono przykładowy
jadłospis.
Tabela 12. Przykładowy jadłospis dla osób prowadzących siedzący tryb życia [opracowanie własne]
Śniadanie I
Śniadanie II
Obiad
Kolacja
Mleko 2%tł, pieczywo
ciemne, z miękką
margaryną z kubka,
polędwica drobiowa,
pomidor, sałata, jabłko
Jogurt owocowy
z ziarnami zbóż,
kromka pieczywa
chrupkiego, herbata
bez cukru
Zupa kalafiorowa z dużą
ilością zieleniny, pulpety
cielęce, kasza gryczana
sypka, surówka z kapusty
kiszonej, marchewki
i cebuli z odrobiną oleju,
kompot z owoców
Pasta z białego chudego
sera, tuńczyka w sosie
własnym, szczypiorku
i rzodkiewki, kromka
pieczywa graham,
herbata ziołowa lub
owocowa bez cukru

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
Żywienie osób o zwiększonym wysiłku fizycznym
Osoby prowadzące bardzo aktywny tryb życia, uprawiające sport, pracujące zawodowo
jako pracownicy fizyczni mają większe zapotrzebowanie energetyczne oraz większą
wrażliwość na niedobory żywieniowe.
Praca fizyczna, zwłaszcza ciężka powoduje wzrost zapotrzebowania na energię oraz
składniki budulcowe i regulujące. Zwiększone zapotrzebowanie może być pokryte poprzez
spożywanie większych ilości produktów skrobiowych, jak: kasza, makarony, chleb, rośliny
strączkowe oraz tłuste mięsa i ryby, jakkolwiek znacznie zwiększone spożycie tłuszczu nie
jest rekomendowane. Większe ilości węglowodanów uwzględniane w żywieniu pracowników
fizycznych mogą być wykorzystane jedynie przy zapewnieniu organizmowi odpowiedniej
ilości witamin z grupy B (dobrym źródłem tych witamin jest chleb razowy i sitkowy oraz
warzywa). Produkty o wysokiej wartości energetycznej nie powinny wypierać z diety innych
produktów również wartościowych dla organizmu, takich jak: mleko, sery, jaja, masło, świeże
warzywa i owoce.
W przypadku osób aktywnych fizycznie oraz osób pracujących ciężko fizycznie bardzo
ważna jest częstość spożywania posiłków oraz podział racji pokarmowej. Liczba posiłków
w ciągu dnia powinna być większa np. 4 razy dziennie i przy niezbyt dużej objętości powinna
zapewniać wysoką wartość energetyczną.
Bardzo ważne w planowaniu jadłospisu dla osób pracujących fizycznie jest śniadanie.
Wpływa ono korzystnie na wydajność pracy, samopoczucie, ogólny stan zdrowia. Jako
pierwszy posiłek w ciągu dnia, śniadanie pozwala na wydajną pracę w ciągu 3–4, czasami
nawet 5 godzin. Po tym czasie powinno się zregenerować siły organizmu spożywając
dodatkowy posiłek. Nieuzupełnienie zasobu energii poprzez systematyczne posiłki obniża
wydajność pracy, powoduje uczucie zmęczenia oraz zwiększa ryzyko wystąpienia sytuacji
niebezpiecznych (np. spadek poziomu glukozy we krwi może powodować senność, która dla
osoby pracującej fizycznie przy obsłudze np. maszyn może spowodować tragedię). Posiłek
regeneracyjny, który należy spożyć w ciągu 3–5 godzin od śniadania, powinien według opinii
Instytutu Żywności i Żywienia dostarczyć organizmowi 600–1000 kcal, 20–30 g tłuszczu,
10–20 g. białka (w tym ok. 1/3 białka zwierzęcego) oraz odpowiednich ilości witamin
i składników mineralnych. Daniami regenerującymi, wzmacniającymi mogą być, np.: fasolka
po bretońsku z pieczywem, wieprzowina z jarzynami z pieczywem, żurek z kiełbasą
i pieczywem, zupa grochowa z zacierkami, itd.; zawarte w tego typu zestawach mięso mimo
niewielkiej ilości zwiększa zawartość wysokowartościowego białka, natomiast dodatek
warzyw podnosi wartość witaminową i mineralną pożywienia.
Wartość energetyczną potraw zawsze podnosi dodatek pieczywa do posiłków. W trakcie
przerw pracownicy fizyczni powinni spożywać wysokoenergetyczne, ale niezbyt obfite dania,
aby nie prowadzić do nadmiernego obciążenia przewodu pokarmowego i ociężałości
utrudniającej pracę. Wówczas dochodzić może do ociężałości utrudniającej pracę. Obiad, jako
główny posiłek dnia pracownika fizycznego, powinien stanowić ok. 40% dziennego
zapotrzebowania energetycznego, co osiąga się poprzez zwiększenie ilości węglowodanów,
a w mniejszym stopniu tłuszczu. Na przykład zupy mogą być bardziej zawiesiste, doprawione
mąką i tłuszczem, dodatek do nich mogą stanowić pieczywo, ziemniaki, makaron, kasza,
fasola. Planowanie diety osoby o zwiększonym wysiłku fizycznym, powinno uwzględniać
oprócz zwiększonych ilości energii i białka także warzywa dostarczające witamin
i składników mineralnych.
Dla zachowania zdrowia konieczne jest połączenie racjonalnego odżywiania
i odpowiedniej aktywności fizycznej. Z wiekiem, kiedy metabolizm człowieka staje się coraz
wolniejszy, szczególnego znaczenia nabiera systematyczny wysiłek fizyczny. Przykłady
różnych aktywności i związany z ich wykonywaniem wydatek energetyczny przedstawia
tabela 13.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
Tabela 13. Wydatek energetyczny dorosłego mężczyzny o masie ciała 70 kg na wykonywanie różnych
czynności
[6, s. 43]
Rodzaj czynności
Ilość spalanych kcal
w ciągu godziny
Leżenie, odpoczynek
77
Siedzenie spokojne
100
Robienie na drutach
116
Ubieranie się i rozbieranie się
118
Prasowanie (żelazko o wadze 2,5 kg)
144
Zmywanie naczyń
149
Zmiatanie podłogi
169
Lekkie ćwiczenia fizyczne
170
Powolny spacer (ok. 4km/h)
200
Ciężkie prace
240
Marsz dość szybki (6 km/h)
300
Schodzenie ze schodów
364
Forsowne ćwiczenia fizyczne
450
Pływanie
500
Szybki marsz (ok. 8,5 km/h)
650
Wchodzenie na schody
1100
Żywienie osób starszych
Wiek kalendarzowy to liczba przeżytych lat, ale nie tylko on decyduje o stanie zdrowia
osób starszych. Wiek biologiczny ustroju określa ogólną sprawność i żywotność organizmu,
która się zmniejsza w drugiej połowie życia, równolegle do postępu wieku kalendarzowego.
W przypadku osób starszych istnieją znaczące różnice w wieku biologicznym, ponieważ na
proces starzenia mają wpływ czynniki genetyczne, klimat, tryb życia, sposób odżywiania, itp.
To, w jaki sposób się odżywiamy oddziałuje na proces starzenia się biologicznego, tzn. na
tempo i rodzaj zmian fizjologicznych i patologicznych w wieku starszym.
Zmiany fizjologiczne zachodzące w organizmie osób starszych
Starzenie się ustroju pociąga za sobą zmiany składu ciała. Dochodzi do wzrostu
zawartości tłuszczu ustrojowego i zmniejszenia się zawartości tzw. masy tkanki aktywnej,
głównie tkanki mięśniowej. Zmniejszeniu ulega także zawartość składników mineralnych
w organizmie, co prowadzi do demineralizacji układu kostnego. Główne zmiany zachodzące
w organizmie:
−
ograniczenie czynności motorycznej przewodu pokarmowego i zwolnienie ruchów
perystaltycznych, czego efektem może być zaleganie treści żołądka i zaparcia,
−
ograniczenia w odczuwaniu smaku i zapachu, z czym wiążę się utrata apetytu,
−
choroby zębów i jamy ustnej (próchnica, choroby przyzębia). Wynikiem tego mogą być
braki w uzębieniu, co wpływa na ograniczenie żucia i rozdrabniania pokarmów,
−
zmieszenie wydzielania się śliny i zawartych w niej enzymów trawiennych,
−
zmieszenie wydzielania soku żołądkowego, szczególnie kwasu solnego,
−
zmiany w wątrobie, układzie żółciowym oraz trzustce, czego efektem jest ograniczenie
wydzielania żółci oraz insuliny.
Wspomniane powyżej zmiany zachodzące w ustroju osoby w wieku starszym są tylko
niektórymi, jakie pojawiają się w miarę upływu lat i postępującego procesu starzenia się
biologicznego. Zaburzenia w układzie trawiennym potęgują się szczególnie po 70 roku życia,
w wyniku czego następuje gorsze wykorzystanie niektórych składników odżywczych, np.
białka, wapnia, żelaza, witamin. Dlatego dieta osoby starszej musi zawierać większe ilości
tych składników.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
Zasady żywienia osób w wieku starszym:
1. Racja pokarmowa nie powinna zawierać zbyt dużych ilości składników energetycznych,
ale powinna składać się z odpowiedniej ilości wysokowartościowego białka, składników
mineralnych i witamin, szczególnie C i E.
2. Ograniczenie ilości spożywanych tłuszczów – wiąże się to z mniejszym
zapotrzebowaniem organizmu na energię oraz ryzykiem nasilających się zmian na tle
miażdżycowym.
3. Ograniczenie spożycia cukrów prostych, jako profilaktyka otyłości. W wieku starszym
węglowodany pochodzące ze spożywanych produktów powinny pochodzić z produktów
zbożowych, albowiem ulegają wówczas wolnemu wchłanianiu. Szybko wchłaniany
cukier niekorzystnie wpływa na stan komórek i naczyń.
4. Żywienie osób starszych nie wyklucza jedzenia pieczywa razowego, jeżeli jest ono
dobrze tolerowane przez przewód pokarmowy. Poleca się spożywanie pewnych ilości
chleba graham, ponieważ błonnik w nim zawarty przyspiesza perystaltykę jelit
i zapobiega występowaniu zaparć.
5. W przypadku osób starszych nie powinno się ograniczać ilości składników budulcowych,
aby przeciwdziałać zmniejszeniu masy mięśniowej w organizmie, które jest naturalnym
skutkiem procesu starzenia
W związku z tym zaleca się zwiększenie spożycia białka
w stosunku do masy ciała. Jeżeli nie ma przeciwwskazań (np. chorób nerek)
dopuszczalne jest zwiększenie ilości białka do 1,5 g na 1 kg masy ciała. Istotne w tym
przypadku
są
także
proporcje
białka
zwierzęcego
do
roślinnego
(białko
wysokowartościowe powinno stanowić połowę ogólnej ilości białka).
6. Dieta osoby starszej powinna uwzględniać wystarczającą ilość wapnia, aby nie dopuścić
do jego niedoborów. W związku z tym zaleca się jedzenie serów, produktów
nabiałowych i picie chudego mleka.
7. Ponieważ w starszym wieku zmniejsza się przyswajalność witamin przez organizm
należy zwiększyć ich ilość w diecie. Zwiększone zapotrzebowanie organizmu na
witaminy można regulować dodatkiem większej ilości warzyw i owoców w jadłospisie.
8. Istotnej kwestii, w przypadku zmniejszonej wydolności układu pokarmowego, nabiera
konieczność zapewnienia organizmowi wystarczającej ilości błonnika, który zapobiega
zaparciom i zwiększa perystaltykę jelit.
9. Posiłki u osób starszych powinny być lekko strawne, podawane często i niezbyt obfite.
Zaleca się spożywanie 5, a nawet 6 posiłków dziennie, w niewielkich objętościowo
porcjach.
10. Zwiększenie strawności dań istotnie poprawia odpowiedni sposób przyrządzenia.
Produkty powinny być odpowiednio przyprawione, rozdrobnione, smaczne i estetycznie
podane. Preferowaną techniką przygotowywania posiłków jest gotowanie, gotowanie na
parze, pieczenie w folii. Potrawy smażone na tłuszczu, duszone są trudniej przyswajalne
przez organizm i mogą powodować szereg dolegliwości ze strony układu pokarmowego.
W późniejszym czasie konieczne staje się ograniczenie tłustych mięs, ryb, wędlin, ciast,
roślin strączkowych i świeżego pieczywa.
Ponieważ u osób w wieku starszym zdarzają się problemy z żuciem (brak uzębienia) oraz
trawieniem (zmniejszone wydzielanie soków trawiennych), niektóre dania mogą być
przygotowywane w postaci rozdrobnionej np. mięso krojone w niewielkie kawałeczki.
Warzywa i owoce można wówczas podawać w postaci utartej, przecierane lub jako soki.
Planując jadłospis dla osób starszych należy zwrócić uwagę na ograniczenie ilości przypraw
ostrych, soli (sprzyjającej nadciśnieniu) oraz ostrych przypraw i dodatków typu ocet,
musztarda, ketchup. Można je zastępować dodatkiem aromatycznych ziół jak np. bazylia,
estragon, oregano, rozmaryn, tymianek, wspomagających pracę układu pokarmowego, a przy
tym
nadających
przygotowanym
potrawom
wyjątkowych
walorów
smakowych
i zapachowych.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Jakie są potrzeby żywieniowe kobiet w okresie ciąży?
2. Jakie zasady obowiązują podczas komponowania diety dla kobiety ciężarnej?
3. Jakie są różnice między żywieniem kobiet karmiących a kobiet, które nie karmią dzieci
piersią?
4. Jakie są różnice w sposobie odżywiania ludzi o różnym trybie życia?
5. Jak powinien odżywiać się pracownik wykonujący pracę umysłową o małej aktywności
fizycznej?
6. Jak powinna odżywiać się kobieta pracująca ciężko fizycznie?
7. Jakie zmiany w organizmie rzutujące na sposób komponowania racji pokarmowej
następują u osób starszych?
8. Jakimi zasadami należy kierować się układając jadłospis dla ludzi starszych
i w podeszłym wieku?
4.3.3. Ćwiczenia
Ćwiczenie 1
Przygotuj dzienny jadłospis dla kobiety w wieku 39 lat o umiarkowanej aktywności
fizycznej, która przy wzroście 165 cm waży 78 kg. Spróbuj opracować dla niej także
propozycje różnych aktywności fizycznych, które w zestawieniu z żywieniem podstawowym,
pomogłyby jej zredukować nadmierną masę ciała.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych, norm
żywienia, wydatków energetycznych podczas wykonywania różnych czynności,
2) dobrać odpowiednie ilości poszczególnych produktów, redukując te zawierające większe
ilości tłuszczów zwierzęcych i węglowodanów łatwo przyswajalnych,
3) wyliczyć wartość energetyczną każdego posiłku,
4) obliczyć wartość odżywczą każdego posiłku (białka, tłuszcze, węglowodany, trzy
wybrane przez siebie witaminy i dwa składniki mineralne),
5) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tablice wartości odżywczej produktów spożywczych oraz norm żywienia i modelowych
racji pokarmowych (norm wyżywienia),
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
Ćwiczenie 2
Porównaj zapotrzebowanie na energię i składniki odżywcze dla kobiety karmiącej
i kobiety w wieku 28 lat, niekarmiącej, wykonującej umiarkowany wysiłek fizyczny. Oblicz
różnicę w zalecanym spożyciu i podaj ją w procentach. Wszystkie dane podaj w tabeli.
Tabela do ćwiczenia 2. Porównanie zapotrzebowania na energię i wartości odżywcze u kobiety karmiącej
i kobiety o umiarkowanym wysiłku fizycznym [opracowanie własne autora]
Składniki
Kobieta w wieku
28 lat, wykonująca
umiarkowany
wysiłek fizyczny
Kobieta karmiąca
Różnica
zwiększonego
zapotrzebowania
w%
Energia (kcal)
Białko (g)
Wapń (g)
Żelazo (mg)
Witamina A
(ekwiwalent retinolu)
(µg)
Witamina B
1
(mg)
Witamina C (mg)
Witamina B
2
(mg)
Witamina PP (mg)
Witamina D
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele norm żywienia,
2) wpisać do tabeli odpowiednie dane zawarte w normach,
3) wyliczyć różnicę między zapotrzebowaniem na energię i składniki odżywcze u kobiety
karmiącej i kobiety niekarmiącej,
4) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
normy żywienia,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 3
Opracuj dwa całodzienne jadłospisy na dwie różne pory roku – zimę i lato
(uwzględniając produkty sezonowe) dla mężczyzny w wieku 42 lata o masie ciała 88 kg,
wykonującego ciężką pracę fizyczną w trybie zmianowym.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz norm
żywienia,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
2) ustalić na podstawie norm zapotrzebowanie mężczyzny na energię i składniki odżywcze,
3) dobrać odpowiednie ilości poszczególnych produktów, uwzględniając produkty
sezonowe,
4) wyliczyć wartość energetyczną każdego posiłku,
5) obliczyć wartość odżywczą każdego posiłku (białka, tłuszcze, węglowodany, trzy
wybrane przez siebie witaminy i dwa składniki mineralne),
6) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tabele wartości odżywczej produktów spożywczych oraz norm żywienia i modelowych
racji pokarmowych (norm wyżywienia),
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 4
Opracuj dwa całodzienne jadłospisy dla osób starszych: mężczyzny w wieku 65 lat oraz
kobiety w wieku 84 lat. Wpisz je do tabeli. Do drugiej, wykonanej przez siebie tabeli, wpisz
obliczenia wartości energetycznych i odżywczej obydwu jadłospisów (dla kobiety i dla
mężczyzny).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz norm
żywienia,
2) dobrać odpowiednie ilości poszczególnych produktów do jadłospisu mężczyzny,
3) wyliczyć wartość energetyczną każdego posiłku,
4) obliczyć wartość odżywczą każdego posiłku (białka, tłuszcze, węglowodany, trzy
wybrane przez siebie witaminy i dwa składniki mineralne),
5) wykonać analogiczne czynności w przypadku jadłospisu kobiety,
6) zaprezentować na forum grupy wyniki pracy, wskazując różnice w jadłospisach kobiety
i mężczyzny.
Tabela do ćwiczenia 4. Jadłospis dla mężczyzny w wieku 65 lat oraz kobiety w wieku 84 lat [opracowanie
własne]
Mężczyzna w wieku 65 lat
Kobieta w wieku 84 lat
Śniadanie I
Śniadanie II
Obiad
Podwieczorek
Kolacja

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tabele wartości odżywczej produktów spożywczych oraz norm żywienia,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) określić zasady żywienia w ciąży i jego wpływ na stan zdrowia
kobiety oraz płodu?
2) określić zasady żywienia kobiet karmiących i ustalić na podstawie
norm żywienia zapotrzebowanie na energię i składniki odżywcze?
3) zaplanować jadłospisy dzienne i okresowe dla różnych osób
w zależności od wykonywanej przez nich pracy?
4) zaplanować żywienie dla osób starszych w zależności od wieku,
aktywności oraz zapotrzebowania na składniki odżywcze?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
4.4. Żywienie dietetyczne
4.4.1. Materiał nauczania
Słowo dieta wywodzi się z języka greckiego (diaita) i oznaczało styl życia: aktywność
fizyczną i sposób odżywiania się. Potocznie mianem diety określa się taki sposób żywienia,
który uwzględnia określony, charakterystyczny dla jednostki lub grupy osób dobór produktów
pod względem ich ilości i jakości. U osób zdrowych stosuje się żywienie podstawowe,
którego celem jest utrzymanie prawidłowej masy ciała oraz dostarczenie organizmowi
odpowiedniej ilości energii i wszystkich niezbędnych składników odżywczych. Słowo „dieta”
sugeruje jednak pewne ograniczenie w sposobie odżywiania, najczęściej związane
z pojawieniem
się
ograniczeń
w
komponowaniu
racji
pokarmowych.
Dlatego,
w postępowaniu dietetycznym, stosowanym w przypadku jakichkolwiek zaburzeń
w organizmie powinniśmy uwzględnić także:
−
oszczędzanie narządu dotkniętego chorobą (np. dieta z ograniczeniem substancji
pobudzających wydzielane soku żołądkowego),
−
pokrycie zapotrzebowania na te składniki pokarmowe, które w wyniku choroby narządu,
odmiennego stanu fizjologicznego organizmu, powinny być wykorzystane lub są tracone
w większej niż zwykle ilości (np. dieta bogatobiałkowa),
−
ograniczenie lub wykluczenie składników pokarmowych, których przemiana w ustroju
człowieka jest upośledzona (np. dieta bezglutenowa).
Klasyfikacja diet leczniczych
Żywienie dietetyczne jest modyfikacją żywienia podstawowego człowieka i w miarę
możliwości powinno obowiązywać jak najkrócej, choć istnieją oczywiście diety, które są
stosowane przez całe życie (np. dieta w cukrzycy). Klasyfikując diety stosuje się różnego typu
nazewnictwo, np. dieta wątrobowa, wrzodowa, cukrzycowa, nazywając je od choroby danego
narządu lub nadaje się nazwy dietom od nazwisk ich twórców. Niewątpliwą wadą takiego
systemu nazewnictwa diet jest brak informacji dotyczących rodzaju modyfikacji w danej
diecie, dlatego przyjęto następującą klasyfikację (opracowaną przez Komisję Dietetyki
Polskiej Akademii Nauk):
a) dieta lekko strawna (określana też łatwostrawną),
b) dieta lekko strawna z ograniczeniem tłuszczu,
c) dieta lekko strawna z ograniczeniem substancji pobudzających wydzielanie soku
żołądkowego,
d) dieta lekko strawna o zmienionej konsystencji:
−
papkowata,
−
płynna,
−
płynna wzmocniona,
−
do żywienia przez zgłębnik lub przetokę,
e) dieta ubogoenergetyczna,
f) dieta o kontrolowanej zawartości kwasów tłuszczowych,
g) dieta bogatobiałkowa,
h) dieta niskobiałkowa,
i) dieta z ograniczeniem łatwo przyswajalnych węglowodanów.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
Dieta lekko strawna
Dieta lekko strawna jest zmodyfikowaną formą podstawowego żywienia ludzi zdrowych.
Na jej bazie konstruuje się wiele różnych diet leczniczych, w zależności od schorzenia, ale nie
zubażając jakości pożywienia. Dieta ta powinna zatem dostarczać takiej samej ilości energii
i wszystkich składników odżywczych jak w przypadku podstawowego żywienia człowieka
zdrowego. Wartość energetyczna dziennego jadłospisu w diecie lekko strawnej powinna być
taka sama lub bardzo zbliżona do wartości energetycznej codziennego żywienia
podstawowego. Dlatego w dziennej racji pokarmowej z białek powinno pochodzić 10–15%
energii, z tłuszczów – 25–30%, węglowodanów – 55–65%, przy czym węglowodanów łatwo
przyswajalnych (jednocukrów i dwucukrów), nie może być więcej niż 10% w ogólnej puli
węglowodanów. Głównym zadaniem diety lekko strawnej jest oszczędzanie przewodu
pokarmowego. W planowaniu jadłospisu obowiązują następujące podstawowe zasady:
−
ograniczenie, a czasami wyłączenie produktów tłustych,
−
ograniczenie, a czasami wyłączenie produktów wzdymających,
−
wyłączenie potraw smażonych, wędzonych, pieczonych w sposób tradycyjny, ostro
przyprawionych,
−
ograniczenie ilości błonnika (ale nie całkowita rezygnacja z niego).
Całkowita rezygnacja z produktów zawierających błonnik pokarmowy nie jest jednak
wskazana. Choć nie ulega on trawieniu, ani wchłanianiu w przewodzie pokarmowym
człowieka, nie jest też przyswajalny przez organizm, to ma korzystny wpływ na jego
funkcjonowanie. Wchłania bowiem wodę, rozluźnia masy kałowe, dzięki czemu ułatwia ich
wydalanie.
Bardzo istotna w diecie lekko strawnej jest częstość spożywania posiłków. Wskazane jest
przyjmowanie pokarmów o stałych porach, 4–5 razy dziennie, ale za to w niewielkich
objętościowo ilościach. Zaleca się spożycie ostatniego w ciągu dnia posiłku na 2–3 godziny
przed snem.
Zastosowanie diety lekko strawnej
Dieta lekko strawna głównie zalecana jest osobom ze schorzeniami układu
pokarmowego. Stosuje się ją także po zabiegach chirurgicznych nienaruszających przewodu
pokarmowego, w okresie rekonwalescencji, a także u osób starszych. Wskazania do
stosowania diety lekko strawnej zawiera rysunek 1.
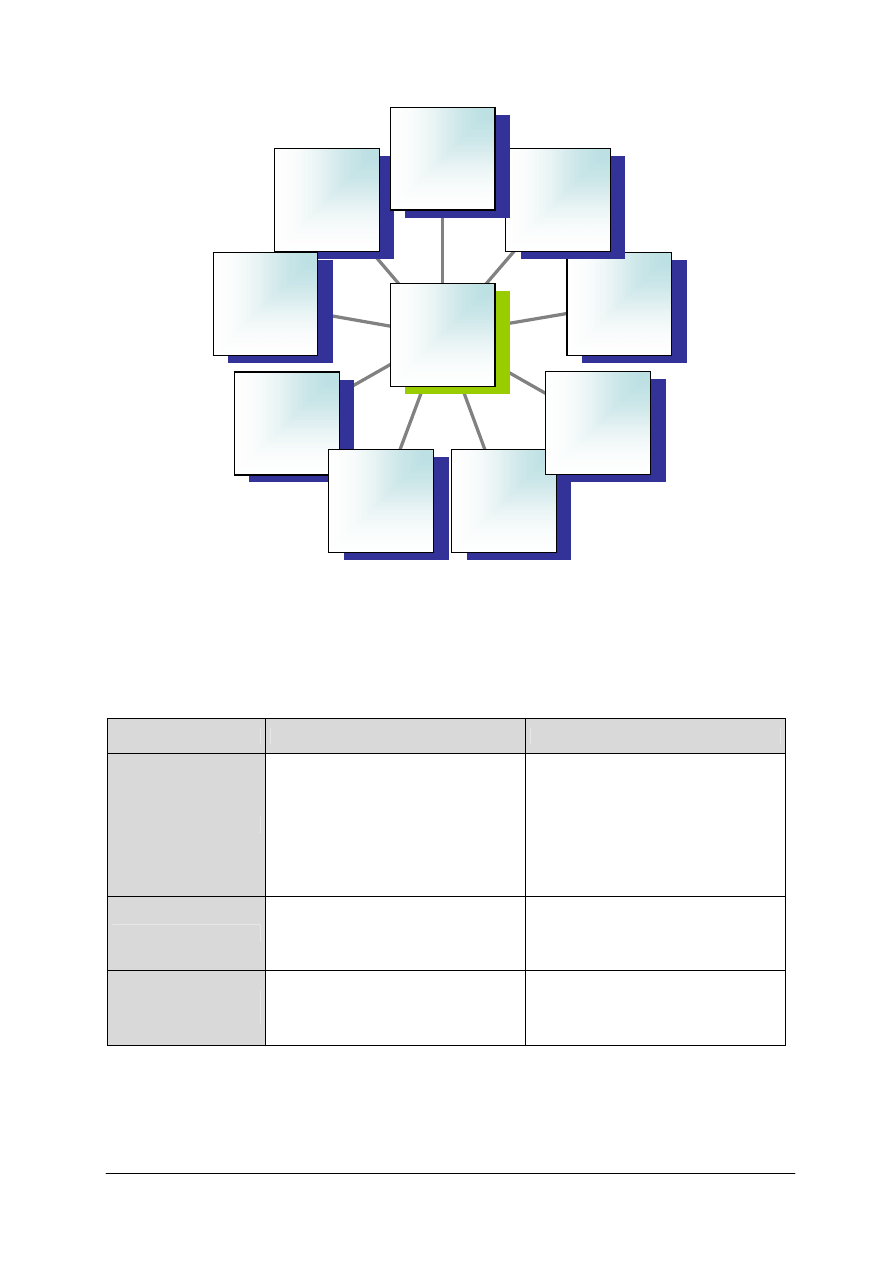
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
Rys. 1. Wskazania do stosowania diety lekko strawnej [opracowanie własne]
Produkty wskazane i przeciwwskazane w diecie lekko strawnej
Wykaz produktów wskazanych i przeciwwskazanych w diecie lekko strawnej zawiera
tabela 14.
Tabela 14. Produkty wskazane i przeciwwskazane w diecie lekko strawnej [na podstawie 15, s. 61]
Nazwa produktu
Wskazane
Przeciwwskazane
Produkty zbożowe
pieczywo jasne, pieczywo typu graham
w ograniczonych ilościach, sucharki,
drobne kasze (manna, jęczmienna
łamana, krakowska), ryż, drobne
makarony
pieczywo razowe żytnie i pszenne,
rogaliki francuskie, grube kasze
(gryczana, pęczak), grube makarony.
Jaja
gotowane na miękko, w koszulkach, jaja
sadzone i jajecznica na parze, omlety
gotowane na twardo i smażone
tradycyjne.
Mleko i produkty
nabiałowe
mleko słodkie i zsiadłe (0%, 2%), jogurt,
kefir, białe sery chude, serek
homogenizowany
sery żółte i topione, sery pleśniowe, ser
feta, serek typu fromage.
Nowotwory
przewodu
pokarmowego
i inne
Wiek
starszy
Okres po
zabiegach
chirurgicznych
Okres
rekonwalescenc
ji przy złym
samopoczuciu
i braku apetytu
Zespół jelita
drażliwego
w okresie
występowania
biegunek
Wyrównane
choroby nerek
i dróg
żółciowych
Choroby
przebiegające
z gorączką:
zakaźne,
zapalenie płuc
Stany zapalne
błony śluzowej
żołądka i jelit
Choroba
wrzodowa
żołądka
i dwunastnicy
Wskazania do
stosowania
diety lekko
strawnej
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
Mięso, wędliny, ryby
mięsa chude: kurczak, indyk (bez skóry
i najlepiej z piersi), chuda wołowina,
cielęcina, chuda wieprzowina
(w ograniczonych ilościach),
ryby chude: dorsz, leszcz, mintaj,
morszczuk, pstrąg, sola, szczupak,
sandacz, ryby tłuste, gdy są dobrze
tolerowane
wędliny chude.
mięsa tłuste: baranina, gęś, kaczka,
wieprzowina; tłuste wędliny, tłuste ryby
gdy są źle tolerowane, pasztety, podroby,
mięso peklowane, ryby wędzone,
konserwy mięsne i rybne.
Tłuszcze
masło, margaryny miękkie, słodka
śmietanka, oleje roślinne: rzepakowy,
oliwa z oliwek, sojowy, słonecznikowy,
kukurydziany
śmietana, smalec, słonina, boczek, łój,
margaryny twarde.
Warzywa
marchew, kalafior, buraki, dynia,
szpinak, kabaczki, młody zielony
groszek, młoda fasolka szparagowa;
sałata, cykoria, pomidory bez skórki,
starta marchewka.
wszystkie warzywa kapustne, papryka,
szczypiorek, cebula, ogórek, rzodkiewka,
warzywa zasmażane, warzywa
konserwowane octem.
Ziemniaki
gotowane, puree, gotowane tłuczone
frytki, ziemniaki smażone, placki
ziemniaczane, pyzy, chipsy
Owoce
owoce dojrzałe bez pestek i skórki:
jabłka, truskawki, morele, brzoskwinie,
pomarańcze, banan, malina, porzeczki –
przecier
owoce niedojrzałe, gruszki, śliwki,
czereśnie, agrest, owoce suszone,
orzechy
Suche strączkowe
żadne
wszystkie niewskazane
Cukier i słodycze
cukier, dżemy bez pestek, miód,
kompoty, galaretki, przetwory
pasteryzowane
chałwa, czekolada, słodycze, zawierające
tłuszcz, kakao
Przyprawy
tylko łagodne: sól, cukier, koperek,
kminek, tymianek, majeranek, bazylia,
lubczyk, rozmaryn, wanilia, goździki,
cynamon, sok z cytryny
ostre przyprawy: ocet, pieprz, papryka,
musztarda, kostki rosołowe
Napoje
herbata, kawa (jeżeli nie ma
przeciwwskazań), mleko, soki
warzywne, napoje owocowe, herbatki
owocowe i ziołowe, wody mineralne
mocna kawa, napoje alkoholowe,
czekolada pitna
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
Techniki obróbki cieplnej
W przygotowywaniu potraw stosowanych w diecie lekko strawnej nie powinno się
smażyć, piec w sposób tradycyjny, grillować. Zalecane techniki przyrządzania posiłków to:
gotowanie, gotowanie na parze, duszenie bez wcześniejszego obsmażania, pieczenie
w rękawie foliowym, pergaminie, folii aluminiowej.
Dieta lekko strawna z ograniczeniem tłuszczu
Dieta lekko strawna z ograniczeniem tłuszczu jest zmodyfikowaną formą diety lekko
strawnej, w której ogranicza się spożycie tłuszczów zwierzęcych i produktów zawierających
duże ilości cholesterolu. W wielu przypadkach ilość tłuszczów ogranicza się do 20% wartości
energetycznej diety. Białko w tego typu diecie powinno dostarczać około 15% energii,
natomiast pozostała część, czyli 65% powinny stanowić węglowodany. Tak jak w przypadku
wszystkich diet racjonalnych, także i tego typu dieta, mimo ograniczenia spożycia tłuszczów
powinna dostarczać organizmowi wszystkich niezbędnych składników pokarmowych. Jej
wartość energetyczna musi być dostosowana do potrzeb organizmu, schorzenia i stanu
zdrowia. Ze względu na fakt, iż w schorzeniach, w których zaleca się stosowanie diety
z ograniczeniem tłuszczu dochodzi do zaburzeń w jego trawieniu i wchłanianiu, mogą
pojawić się niedobory witamin rozpuszczalnych w tłuszczach. Stąd istnieje konieczność
zwiększenia ilości warzyw bogatych w karoteny.
Bardzo ważna jest liczba posiłków oraz regularność ich spożywania. W ciągu dnia zaleca się
spożywanie 4–5 posiłków niewielkich objętościowo, za to podawanych regularnie.
Zastosowanie diety lekko strawnej z ograniczeniem tłuszczu
Dokładne wskazania do stosowania diety lekko strawnej z ograniczeniem tłuszczu
zawiera rysunek 2.
Rys. 2.Wskazania do stosowania diety lekko strawnej z ograniczeniem tłuszczu [opracowanie własne]
Okres
zaostrzenia
wrzodziejącego
zapalenia
jelita
grubego
Kamica
żółciowa,
pęcherzykowa i
prze
wodowa
Przewlekłe
zapalenie
pęcherza
żółciowego
i dróg
żółciowych
Ostre
i przewlekłe
zapalenie
trzustki
Ostre
i przewlekłe
zapalenie
wątroby
Wskazania do
stosowania diety
z ograniczeniem
tłuszczu
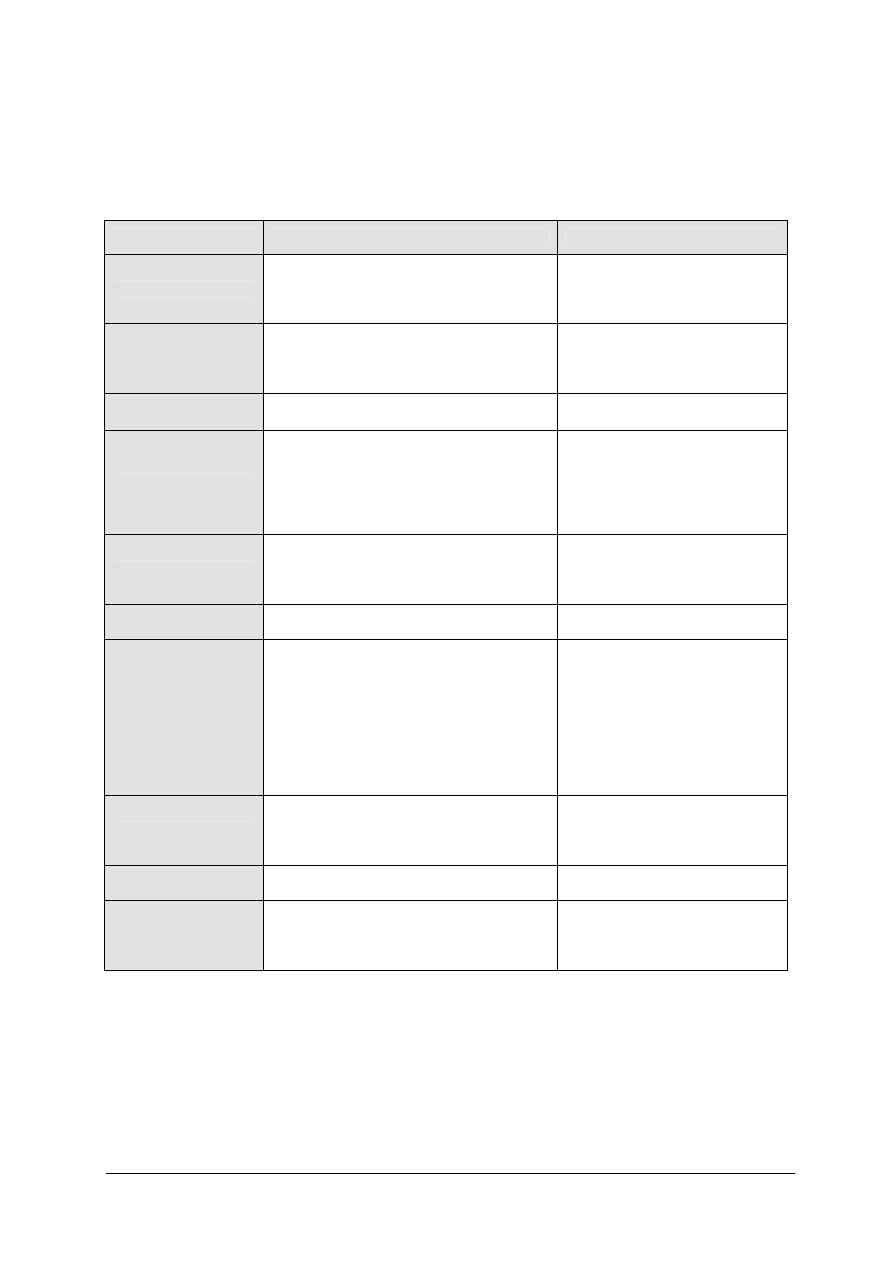
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
42
Produkty wskazane i przeciwwskazane w diecie lekko strawnej z ograniczeniem tłuszczu
Wykaz produktów wskazanych i przeciwwskazanych w diecie lekko strawnej
z ograniczeniem tłuszczu zawiera tabela 15.
Tabela 15. Produkty wskazane i przeciwwskazanee w diecie lekko strawnej z ograniczeniem tłuszczu [na
podstawie 15, s. 72]
Nazwa produktu
Wskazane
Przeciwwskazane
Produkty zbożowe
Pieczywo jasne, typu graham
w ograniczonych ilościach, sucharki, drobne
kasze (np. manna, krakowska), ryż, drobne
makarony.
Pieczywo razowe żytnie i pszenne,
rogaliki francuskie, grube kasze
(pęczak, gryczana), grube
makarony.
Mleko i produkty
mleczne
Mleko słodkie i zsiadłe (0% i 0,5%), kefir,
jogurt (0%), białe sery oraz ser
homogenizowany chude.
Mleko tłuste, półtłuste, sery białe
i homogenizowane tłuste, sery
żółte topione, sery pleśniowe, feta,
serek typu fromage.
Jaja
Białko jaja.
Żółtko jaja.
Mięso, wędliny i ryby
Mięsa chude: wołowina, cielęcina, kurczak,
indyk (mięso z piersi i bez skóry), chudy
schab; ryby chude: dorsz, leszcz, mintaj,
morszczuk, pstrąg, płastuga, sola, szczupak,
sandacz; wędliny: tylko chude.
Mięsa tłuste: baranina,
wieprzowina, gęś, kaczka; ryby
tłuste: węgorz, halibut, śledź,
łosoś, ryby wędzone; wędliny:
tłuste, podrobowe, konserwy
mięsne i rybne, pasztety.
Tłuszcze
Oleje roślinne: rzepakowy, słonecznikowy,
sojowy, kukurydziany, oliwa z oliwek, masło,
margaryny miękkie, słodka śmietanka.
Wszystkie w ograniczonej ilości.
Śmietana, smalec, słonina, boczek,
łój, margaryny twarde.
Ziemniaki
Gotowane, tłuczone i puree.
Smażone, frytki, placki
ziemniaczane, pyzy, chipsy.
Warzywa
Marchew, kalafior, dynia, szpinak, kabaczki,
młody zielony groszek, młoda fasolka
szparagowa, buraki
(w mniejszych ilościach).
Warzywa z wody, oprószone mąką
z dodatkiem świeżego masła bez zasmażek.
Warzywa na surowo: zielona sałata, cykoria,
pomidory bez skórki, utarta marchewka z
jabłkiem.
Warzywa kapustne, papryka,
szczypiorek, cebula, ogórek,
rzodkiewka, kukurydza, warzywa
zasmażane, warzywa
konserwowane octem.
Owoce
Owoce dojrzałe bez pestek i skórki: jabłka,
truskawki, morele, brzoskwinie, pomarańcze,
banany, maliny, porzeczki, w formie
przecieru.
Wszystkie owoce niedojrzałe,
gruszki, śliwki, czereśnie, agrest,
owoce suszone, orzechy.
Cukier i słodycze
Cukier, miód, dżemy bez pestek, przetwory
owocowe pasteryzowane, kompoty, galaretki.
Chałwa, czekolada, słodycze
z tłuszczem, kakao, orzechy.
Przyprawy
Sól, cukier, sok z cytryny, koper zielony,
kminek, tymianek, majeranek, bazylia,
lubczyk, rozmaryn, wanilia, goździki,
cynamon.
Ocet, pieprz, musztarda, papryka
Techniki obróbki cieplnej
Sposoby przygotowywania potraw w diecie lekko strawnej z ograniczeniem tłuszczu są
takie same jak w diecie lekko strawnej. Nie powinno się smażyć, piec w sposób tradycyjny,
grillować. Zalecane techniki przyrządzania posiłków to: gotowanie, gotowanie na parze,
duszenie bez wcześniejszego obsmażania, pieczenie w rękawie foliowym, pergaminie, folii
aluminiowej. Dozwolony tłuszcz dodaje się do potraw pod koniec ich przyrządzania.
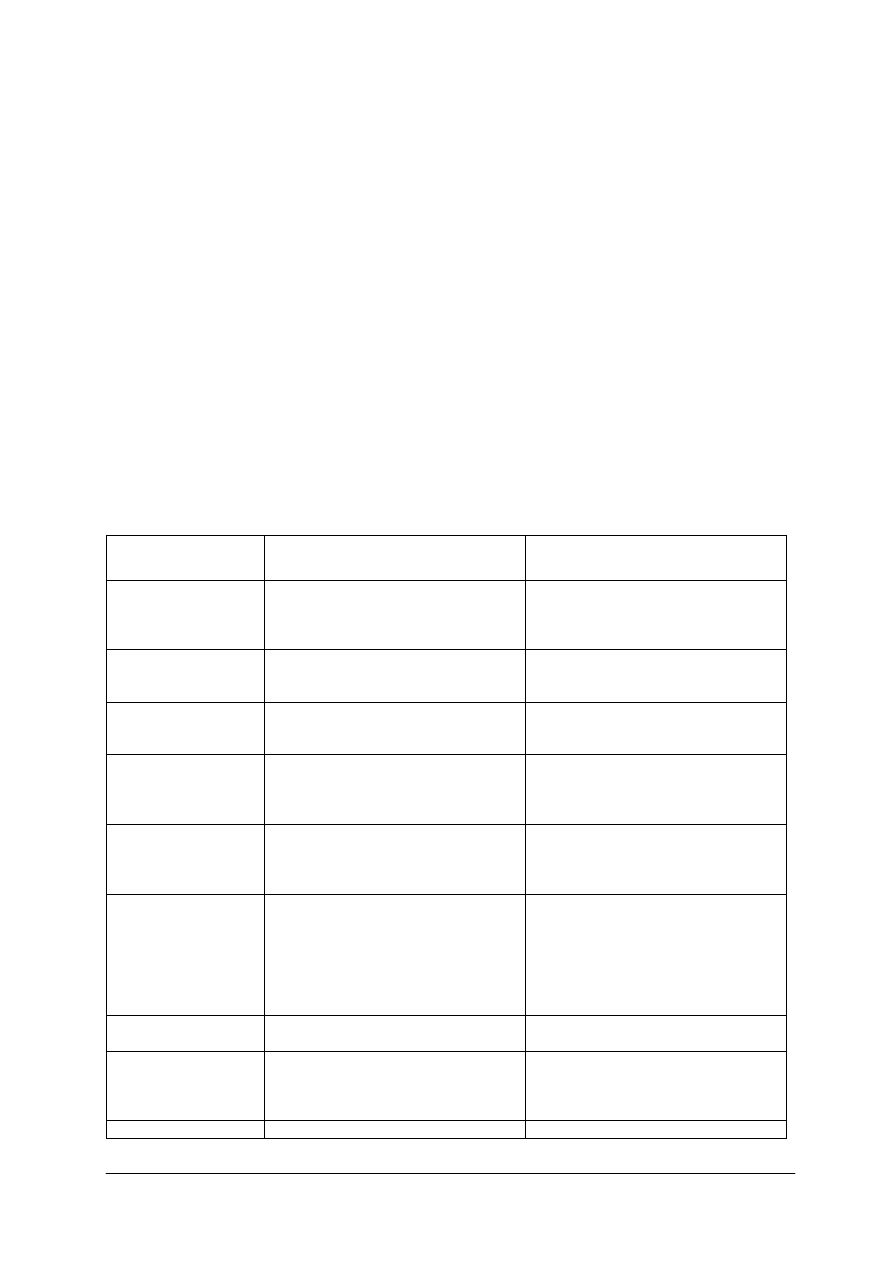
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
43
Dieta lekko strawna z ograniczeniem substancji pobudzających wydzielanie soku
żołądkowego
Dieta lekko strawna z ograniczeniem substancji pobudzających wydzielanie soku
żołądkowego jest kolejną zmodyfikowaną formą diety lekko strawnej. Jej zadaniem jest
zmniejszenie ilości substancji pobudzających wydzielanie soku żołądkowego, dostarczenie
organizmowi odpowiedniej ilości energii i wszystkich składników pokarmowych,
zmniejszenie wydzielania soku żołądkowego, wyeliminowanie czynników drażniących błonę
śluzową żołądka.
Zastosowanie diety lekko strawnej z ograniczeniem substancji pobudzających
wydzielanie soku żołądkowego
−
choroba wrzodowa żołądka i dwunastnicy,
−
choroba nadkwaśnego nieżytu żołądka,
−
choroby jelit.
Produkty wskazane i przeciwwskazane w diecie lekko strawnej z ograniczeniem substancji
pobudzających wydzielanie soku żołądkowego
Wykaz produktów zalecanych i przeciwwskazanych w diecie lekko strawnej
z ograniczeniem substancji pobudzających wydzielanie soku żołądkowego zawiera tabela 16.
Tabela 16. Produkty wskazane i przeciwwskazane w diecie lekko strawnej z ograniczeniem substancji
pobudzających wydzielanie soku żołądkowego [na podstawie 15, s. 66]
Nazwa produktu
Wskazane
Przeciwwskazane
Produkty zbożowe
Pieczywo jasne, mąka pszenna jasna,
drobne kasze (manna, jęczmienna
łamana, krakowska), ryż, drobne
makarony, płatki owsiane
Pieczywo razowe żytnie i pszenne,
rogaliki francuskie, grube kasze
(gryczana, pęczak), grube makarony,
mąka razowa i żytnia.
Mleko i produkty
nabiałowe
Mleko słodkie i zsiadłe (0%, 2%), białe
sery chude i półtłuste, serek
homogenizowany
Sery żółte i topione, sery pleśniowe, ser
feta, serek typu fromage, jogurty, kefiry.
Jaja
Gotowane na miękko, w koszulkach, jaja
sadzone i jajecznica na parze, żółtka do
zaprawiania zup, omlety
Gotowane na twardo i smażone
tradycyjne, z majonezem.
Mięso, wędliny, ryby
Mięsa chude: kurczak, indyk (bez skóry
i najlepiej z piersi), chuda wołowina,
cielęcina, chuda wieprzowina, królik;
ryby i wędliny chude.
Mięsa tłuste: baranina, gęś, kaczka,
wieprzowina; tłuste wędliny, ryby tłuste
wędzone, pasztety, podroby, mięso
peklowane, konserwy mięsne i rybne.
Tłuszcze
Masło, margaryny miękkie, słodka
śmietanka, oleje roślinne: rzepakowy,
oliwa z oliwek, sojowy, słonecznikowy,
kukurydziany
Śmietana, smalec, słonina, boczek, łój,
margaryny twarde.
Warzywa
Marchew, kalafior, buraki, dynia,
szpinak, kabaczki, młody zielony
groszek, młoda fasolka szparagowa;
sałata, cykoria, pomidory bez skórki,
starta marchewka
Warzywa gotowane prószone mąką
z dodatkiem masła, bez zasmażek.
Wszystkie warzywa kapustne, papryka,
szczypiorek, cebula, ogórek, rzodkiewka,
kukurydza, warzywa zasmażane,
warzywa konserwowane octem.
Ziemniaki
Gotowane, puree, gotowane tłuczone
Frytki, ziemniaki smażone, placki
ziemniaczane, pyzy, chipsy
Owoce
Owoce dojrzałe bez pestek i skórki:
jabłka, truskawki, morele, brzoskwinia,
morele, banan, malina, porzeczki –
przecier
Wszystkie owoce surowe, gruszki,
śliwki, czereśnie, agrest, owoce suszone,
orzechy
Suche strączkowe
Żadne
Wszystkie niewskazane
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
44
Cukier i słodycze
Cukier, miód, dżemy bez pestek, w
ograniczonej ilości
Chałwa, czekolada, słodycze,
zawierające tłuszcz, kakao, orzechy
Przyprawy
Tylko łagodne: sól, cukier, koperek,
wanilia, sok z cytryny
Ostre przyprawy: ocet, pieprz, papryka,
musztarda, kostki rosołowe
Napoje
Herbata, mleko, kawa zbożowa z
mlekiem
Mocna kawa i herbata, napoje gazowane,
alkohol, czekolada pitna
Techniki obróbki cieplnej
W przygotowywaniu potraw stosowanych w diecie lekko strawnej nie powinno się
smażyć, piec w sposób tradycyjny, grillować. Zalecane techniki przyrządzania posiłków to:
gotowanie, gotowanie na parze, duszenie bez wcześniejszego obsmażania, pieczenie
w rękawie foliowym, pergaminie, folii aluminiowej. Dozwolony tłuszcz dodaje się do potraw
pod koniec ich gotowania.
Dieta lekko strawna o zmienionej konsystencji
Dieta lekko strawna papkowata – w diecie lekko strawnej papkowatej obowiązują te
same zasady planowania jej i doboru produktów jak w diecie lekko strawnej. Różnica polega
na konsystencji potraw. Forma papkowata diety nie drażni zmienionego chorobowo przełyku
i jamy ustnej. W diecie papkowatej istotne są białka pochodzenia zwierzęcego, witaminy
C i z grupy B, a także składniki mineralne.
Zastosowanie diety lekko strawnej papkowatej
Wskazania do stosowania diety lekko strawnej zawiera rysunek 3.
Rys. 3. Wskazania do stosowania diety lekko strawnej papkowatej [opracowanie własne autora]
Produkty wskazane i przeciwwskazane w diecie lekko strawnej papkowatej to te same
produkty, co w diecie lekko strawnej podstawowej. Różnice dotyczą jedynie konsystencji
przygotowanych do spożycia posiłków. W związku z tym zaleca się podawać:
−
pieczywo miękkie i delikatne bez skórki, w miarę potrzeby rozdrobnione, ewentualnie
namoczone w mleku lub herbacie, drobne kasze i kluski dobrze ugotowane,
−
jajecznicę na parze, jajka na miękko,
−
mięso, drób i ryby mielone lub zmiksowane, wędliny zmielone (np. przygotowane
w formie pasty),
−
warzywa i ziemniaki ugotowane do całkowitej miękkości, mogą być podawane w formie
przetartej lub puree, dokładnie posiekane lub zmielone w maszynce (np. szpinak),
Niektóre zabiegi
chirurgiczne
Utrudnione gryzienie
i połykanie pokarmu
Żylaki
przełyku
Nowotwór
przełyku
Zwężenie
przełyku
Zapalenie jamy
ustnej i przełyku
Wskazania do
stosowania diety
lekko strawnej
papkowatej

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
45
ewentualnie pokrojone w drobną kostkę (np. marchewka – jeśli dozwolona); warzywa
surowe są na ogół wykluczone, wyjątek może stanowić młoda marchewka starta na
drobnej tarce, pomidor bez skórki drobno pokrojony i delikatna sałata zielona drobno
posiekana,
−
owoce gotowane w formie kompotu, gotowane i przetarte jako przecier, mus, jabłka
pieczone bez skórki,
−
owoce surowe, np. jabłko obrane i starte na tarce, miękkie i drobne jagody, np. maliny
(o ile dozwolone), poziomki, truskawki, przeciery lub soki owocowe z porzeczek,
owoców cytrusowych, winogron.
Dieta lekko strawna płynna
Dieta płynna nie dostarcza organizmowi składników odżywczych w ilościach
niezbędnych dla prawidłowego funkcjonowania organizmu. Jej zadaniem jest bowiem
dostarczenie płynów choremu i zmniejszenie jego pragnienia. Stąd, aby nie doprowadzić do
niedożywienia organizmu nie można jej stosować dłużej niż kilka dni. W diecie lekko
strawnej płynnej podaje się wodę przegotowaną, niegazowane wody mineralne, słabą herbatę
z cytryną, napary z rumianku i innych ziół, mocno rozcieńczone kleiki, klarowne soki.
W miarę poprawy stanu chorego stopniowo kleiki wzbogaca się o masło, mleko, jaja, a soki
owocowe o żelatynę. Płyny powinny być podawane często, w małych ilościach, o letniej
temperaturze.
Zastosowanie diety lekko strawnej płynnej – dietę lekko strawną płynną stosuje się u osób
z nietolerancją pokarmów, co może wystąpić w przypadku nudności, wymiotów, biegunki,
zaburzeń łaknienia i innych. Jej stosowanie zależy od decyzji lekarza.
Dieta lekko strawna płynna wzmocniona
Dieta płynna wzmocniona jest rodzajem diety lekko strawnej o bardzo ograniczonej ilości
błonnika pokarmowego. Powinna ona zawierać wszystkie składniki odżywcze oraz
odpowiednią wartość energetyczną. W diecie tej stosuje się pokarmy stałe, które podaje się
choremu po ich rozdrobnieniu, a następnie rozcieńczeniu. Temperatura posiłków powinna
oscylować wokół 36°C lub być równa 20°C.
Zastosowanie diety lekko strawnej płynnej wzmocnionej – przeważnie stosuje się ją u osób
niemogących przyjmować stałych pokarmów, w sytuacjach, gdy należy unikać podrażnień
przewodu pokarmowego (mechanicznych, chemicznych, termicznych).
Produkty wskazane i przeciwwskazane – w diecie lekko strawnej płynnej wzmocnionej
asortyment produktów jest podobny do tego, który stosuje się w diecie lekko strawnej
podstawowej. Główna różnica pomiędzy tymi dwoma dietami polega na konsystencji
i sposobie przyrządzania potraw.
Dieta lekko strawna do żywienia przez zgłębnik lub przetokę
Dieta do żywienia przez zgłębnik lub przetokę musi zawierać wszystkie niezbędne
składniki odżywcze i odpowiednią ilość energii. Jej zadaniem jest dostarczenie organizmowi
pożywienia z ominięciem chorego odcinka układu pokarmowego. W metodzie tej można
stosować gotowe preparaty żywieniowe nazywane preparatami do żywienia enteralnego. Do
żywienia przez przetokę lub zgłębnik stosować można również dietę papkowatą.
Zastosowanie diety lekko strawnej do żywienia przez zgłębnik lub przetokę:
−
schorzenia jamy ustnej (niektóre) i urazy twarzoczaszki,
−
oparzenia jamy ustnej, przełyku i żołądka,
−
nowotwory przełyku i żołądka,
−
chorzy nieprzytomni i wedle innych wskazań lekarza.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
46
Dieta ubogoenergetyczna
Głównym zadaniem diety ubogoenergetycznej jest przede wszystkim zmniejszenie masy
ciała u osób cierpiących na nadwagę lub otyłość i dążenie do uzyskania prawidłowej masy
ciała. Kolejnym ważnym powodem stosowania diety ubogoenergetycznej jest poprawa stanu
zdrowia. Redukcja masy ciała już o około 10% korzystniej wpływa na zmianę większości
parametrów oceniających stan zdrowia, jak np. poziom cholesterolu we krwi, poziom glukozy
we krwi, obniżenie ciśnienia skurczowego itp. Aby zmniejszyć masę ciała należy obniżyć
wartość energetyczną diety poniżej dobowego zapotrzebowania danej osoby kosztem udziału
w niej tłuszczów i cukrów prostych. Punktem wyjściowym w planowaniu diety
ubogoenergetycznej jest podstawowe żywienie człowieka zdrowego, które następnie poddaje
się modyfikacji. W pierwszej kolejności ogranicza się ilość tłuszczu dodawanego do potraw,
a następnie tłuszczu występującego w produktach spożywczych. Zmniejszeniu powinny ulec
także ilości spożywanych węglowodanów, głównie łatwo przyswajalnych (cukier). Zaleca się,
aby osoby otyłe traciły od 0,5 kg do 1 kg masy ciała tygodniowo. Przy czym należy pamiętać,
że redukcja masy ciała w pierwszym etapie przebiega szybciej niż w kolejnych tygodniach.
Czasami w sytuacji zmniejszenia wartości energetycznej diety mogą pojawić się problemy
z zapotrzebowaniem na witaminy i składniki mineralne. W takim przypadku trzeba
przyjmować te składniki dodatkowo doustnie w postaci suplementów.
Zastosowanie diety:
−
redukcja masy ciała w nadwadze oraz otyłości,
−
okres rekonwalescencji po przebytych niektórych chorobach, kiedy chory stopniowo
dochodzi do żywienia.
Zasady diety ubogoenergetycznej:
1. Ograniczenie ilości tłuszczu, który nie powinien przekroczyć 25% wartości energetycznej
diety i zawierać nie więcej niż 10% tłuszczów pochodzenia zwierzęcego. Dozwolone
tłuszcze to: olej rzepakowy, słonecznikowy, sojowy, oliwa z oliwek, margaryny z tych
olejów, tzw. miękkie (w kubeczkach); masło, jeśli otyłości nie towarzyszą zaburzenia
lipidowe.
2. Wyłączenie z jadłospisu produktów zawierających cukry łatwo przyswajalne, jak: cukier,
miód, dżem, słodycze, ciastka, desery. Węglowodany powinny pokrywać 55–60%
zapotrzebowania energetycznego i przede wszystkim powinny być to węglowodany
złożone, zawarte w produktach zbożowych.
3. Wprowadzenie dużych ilości błonnika pokarmowego (zawartego w produktach
zbożowych gruboziarnistych, warzywach surowych).
4. Zwiększenie ilości spożywanych warzyw bogatych w beta–karoten.
5. Ograniczenie ilości soli kuchennej do 5 g na dobę.
6. Ograniczenie spożycia zup i sosów.
7. Wyłączenie z jadłospisu potraw smażonych, pieczonych i duszonych z dodatkiem
tłuszczu. Zaleca się przygotowywanie potraw w piekarniku, folii lub rękawie, duszenie
w niewielkiej ilości wody.
8. Wyłączenie z diety przypraw ostrych.
9. Spożywanie pięciu małych posiłków dziennie.
10. Niedojadanie między posiłkami.
Dieta o kontrolowanej zawartości kwasów tłuszczowych
Głównym zadaniem diety jest obniżenie poziomu lipidów w surowicy krwi.
Najistotniejszą zasadą diety jest ograniczenie ilości nasyconych kwasów tłuszczowych (NKT)
i częściowe ich zastąpienie jednonienasyconymi kwasami tłuszczowymi (JKT) oraz
wielonienasyconymi kwasami tłuszczowymi (WKT) z rodziny n-6 (rodziny kwasu
linolowego) i rodziny n-3 (rodziny kwasu alfa-linolenowego) w odpowiedniej proporcji.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
47
Dieta o kontrolowanej zawartości kwasów tłuszczowych znajduje zastosowanie w przypadku
takich schorzeń, jak: hiperlipoproteinemia (inaczej hiperlipidemia) oraz miażdżyca.
Hiperlipidemia to dość niejednorodna choroba mająca kilka postaci. Wyróżnia się:
−
hipercholesterolemię (zwiększenie we krwi cholesterolu ogólnego i cholesterolu frakcji
LDL),
−
hipertriglicerydemię ( podwyższoną zawartość triglicerydów we krwi),
−
hiperlipidemię mieszaną (odwyższony poziom zarówno triglicerydów, jak i cholesterolu).
Głównym sposobem prowadzącym do zmniejszenia zbyt wysokich wartości cholesterolu
i triglicerydów we krwi jest odpowiednia modyfikacja diety.
Wielonienasycone kwasy tłuszczowe
Występują w tłuszczach pochodzenia roślinnego i zwierzęcego, głównie w tych
pierwszych. Obniżają stężenie cholesterolu frakcji LDL (tzw. złego), jednocześnie podnosząc
stężenie cholesterolu frakcji HDL (tzw. dobrego). Przyczyniają się do zmniejszenia ryzyka
miażdżycy tętnic i chorób z niej wynikających, pełnią funkcję budulcową oraz biorą udział
w tworzeniu hormonów tkankowych wpływających na czynności układów krążenia,
pokarmowego i wiele innych. Jedną z postaci wielonienasyconych kwasów tłuszczowych są
kwasy o konfiguracji trans, które powstają podczas przetwarzania żywności, np. smażenia
w tłuszczu, uwodorniania margaryn. Kwasy tłuszczowe trans podobnie jak tłuszcze nasycone
wpływają niekorzystnie na stan naczyń krwionośnych, podwyższają stężenie cholesterolu
w surowicy krwi.
Jednonienasycone kwasy tłuszczowe
Występują przeważnie w tłuszczach pochodzenia roślinnego. Przyczyniają się do
zmniejszenia stężenia cholesterolu frakcji LDL, a podwyższenia cholesterolu frakcji HDL.
W związku z tym działają ochronnie na ścianę tętnic i zmniejszają ryzyko wystąpienia
miażdżycy. Bardzo dobitnym dowodem na profilaktyczne działanie jednonienasyconych
kwasów tłuszczowych w miażdżycy jest fakt, iż ludzie mieszkający w basenie Morza
Śródziemnego i spożywający duże ilości oliwy z oliwek rzadziej zapadają na choroby serca
niż ludzie żyjący w innych regionach świata.
Produkty, w których znajdują się poszczególne kwasy tłuszczowe zawiera tabela 17.
Tabela 17. Główne źródła kwasów tłuszczowych [opracowanie własne na podstawie 16]
Rodzaj kwasów
tłuszczowych
Produkty będące głównymi źródłami kwasów tłuszczowych
Nasycone
Masło, sery, mięso, produkty mięsne (hamburgery, kiełbasy), mleko pełnotłuste,
słonina, tłuszcz z pieczeni, twarde margaryny i tłuszcze do pieczenia, olej palmowy,
orzechy kokosowe.
Jednonienasycone
Oliwki, olej rzepakowy, orzechy (pistacjowe, laskowe, i ziemne), migdały, awokado
oraz oleje z tych produktów.
Wielonienasycone
Typu Ω–3: łosoś, makrela, śledź, pstrąg, orzechy włoskie, olej rzepakowy, soja, len
oraz oleje z tych produktów (bogactwo kwasu alfa–linolenowego).
Typu Ω–6: ziarna słonecznika, sezam, orzechy włoskie, kiełki pszenicy, kukurydza,
soja oraz oleje z tych produktów (kwasy Ω–6 zawierają także niektóre margaryny,
stąd zawsze należy sprawdzać spis składników na etykietach.)
Kwasy tłuszczowe
typu trans
Niektóre tłuszcze do smażenia stosowane do wyrobu ciastek (uwodornione oleje
roślinne), a także herbatników, makaronu i makaronów – produkty mleczne, tłuste
mięso wołowe i owcze.
Zasady diety o kontrolowanej ilości kwasów tłuszczowych:
−
ograniczenie ilości produktów zawierających nasycone kwasy tłuszczowe (masło,
smalec, słonina),

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
48
−
spożywanie produktów odtłuszczonych,
−
dodawanie do potraw olejów roślinnych z dużą zawartością kwasów tłuszczowych
jednonienasyconych (oliwa z oliwek, olej rzepakowy) oraz duże ilości kwasów
tłuszczowych wielonienasyconych (olej słonecznikowy i kukurydziany),
−
dostarczyć organizmowi odpowiednie ilości kwasów tłuszczowych Ω–3 – w tym celu do
jadłospisu należy włączyć tłuste ryby morskie 2–3 razy w tygodniu,
−
spożywanie margaryn o jak najwyższej jakości, tj. zawierających jak najmniejsze ilości
kwasów tłuszczowych o konfiguracji trans.
W diecie o kontrolowanej ilości kwasów tłuszczowych zaleca się spożywanie m.in.: pieczywa
z pełnego ziarna, a także z dodatkiem soi i słonecznika, chudych i odtłuszczonych produktów
nabiałowych, chudych gatunków mięsa i wędlin (np. cielęcina, indyk, królik), chudych ryb
słodkowodnych, ryb morskich bogatych w tłuszcze zawierające kwasy tłuszczowe n-3
(np. makrela, sardynka, łosoś), surowe warzywa i owoce, ziemniaki gotowane i pieczone,
tłuszcze roślinne (olej rzepakowy, oliwa z oliwek). Przeciwwskazane są tłuste produkty
nabiałowe, żółte sery, sery typu „Feta” i „Fromage”, żółtka jaj, tłuste mięsa i wędliny
(np. wieprzowina, kaczka), ryby i rogaliki francuskie), warzywa i owoce konserowane, frytki,
ziemniaki smażone na tłuszczu.
Dieta bogatobiałkowa
Dieta bogatobiałkowa powinna dostarczać ok. 1,5–2 g dziennie białka na 1 kg masy ciała.
Jej zadaniem jest dostarczenie organizmowi zwiększonej ilości białka w celu wyrównania
niedoborów lub pokrycie zwiększonego zapotrzebowania, na przykład w okresie intensywnej
regeneracji (standardowa ilość białka to 0,8 g/kg masy ciała).
Zastosowanie – wskazania do stosowania diety bogatobiałkowej:
−
choroby miąższu wątroby: wirusowe zapalenie wątroby (żółtaczka), przewlekłe zapalenie
wątroby, marskość wątroby w okresie wydolności organu,
−
stany po resekcjach (np. żołądka),
−
złe wchłanianie,
−
stany wycieńczenia organizmu,
−
wrzodziejące zapalenie jelita grubego.
Zasady stosowania diety bogatobiałkowej
W diecie tej zabronione są: alkohol; tłuste potrawy i produkty, pieczywo żytnie, razowe
i świeże; mąka żytnia, ziemniaczana i kukurydziana; tłuste mięsa i wędliny, konserwy; ostre
przyprawy; warzywa (m.in.: kapusta, rzodkiewka, cebula, czosnek, seler, groch, kalafior);
czekolada i cukierki czekoladowe, kakao, kawa, czekolada pitna.
Wśród produktów zalecanych są: mleko i produkty nabiałowe o niewielkiej ilości tłuszczu,
pieczywo czerstwe białe, sucharki, pszenne bułki; mąka pszenne, kasza gryczana i jaglana,
płatki owsiane; delikatne chude mięsa, ryby i wędliny, białe sery chude, warzywa (pomidor
bez skórki, zielona sałata, młoda marchew, szpinak itd. Posiłki w diecie bogatobiałkowej
należy przyrządzać bez tłuszczu, gotowane w wodzie i na parze.
Dieta niskobiałkowa (małobiałkowa)
Dieta niskobiałkowa ma za zadanie zapewnienie organizmowi wszystkich niezbędnych
składników odżywczych i energii przy ograniczonej ilości białka. Ze względu na fakt, iż dieta
ta zawiera niewielkie ilości białka, w posiłkach trzeba uwzględniać głównie białka o wysokiej
wartości odżywczej, co oznacza przeważający udział białek pochodzenia zwierzęcego. Istotne
bowiem jest, aby przyjmowane przez pacjenta małe ilości białka miały jak największą
wartość odżywczą.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
49
Zastosowanie – dietę małobiałkową stosuje się w niewydolności nerek i chorobach
wątroby przebiegających z niewydolnością narządu. W schorzeniach będących wskazaniem
do stosowania tej diety, ilość białka nie przekracza zazwyczaj 0,7 g/kg masy ciała, ale może
być znacznie niższa (0,3–0,5 g/kg masy ciała).
Produkty wskazane i przeciwwskazane w diecie niskobiałkowej
Białka zwierzęce ze względu na większą wartość odżywczą powinny stanowić około 75%
wszystkich białek w dziennym jadłospisie. Produkty polecane w diecie niskobiałkowej to:
jaja, mleko, biały ser, chude ryby i mięsa. Aby ograniczyć ilość białka o mniejszej wartości
odżywczej na rzecz białka o większej wartości odżywczej należy spożywać specjalne
pieczywo bezbiałkowe. Przeciwwskazane są tłuste mięsa, wędliny, produkty nabiałowe
(np. ser żółty), potrawy smażone, zupy i sosy zaprawiane mąką, rośliny strączkowe, zaś
warzywa w ograniczonych ilościach i wg wskazań lekarza.
Dieta z ograniczeniem łatwo przyswajalnych węglowodanów
Dieta z ograniczeniem łatwo przyswajalnych węglowodanów powinna być dostosowana
indywidualnie do potrzeb danej osoby, ponieważ ma wyjątkowo duży wpływ na leczenie. Jest
bowiem stosowana u osób chorych na cukrzycę zarówno wymagających podawania insuliny,
jak i przyjmujących leki doustne.
Celem diety z ograniczeniem łatwo przyswajalnych węglowodanów jest zapewnienie
organizmowi optymalnego żywienia, uzyskanie i utrzymanie prawidłowego poziomu glukozy
we krwi, zapobieganie powikłaniom cukrzycy, pojawiającym się w wyniku długotrwale
utrzymującej się wysokiej glikemii (wysokiego poziomu glukozy we krwi), zapobieganie
pojawiającym się wtórnie zaburzeniom lipidowym.
Cukrzyca jest chorobą metaboliczną polegającą na zaburzeniu metabolizmu
węglowodanów, tłuszczów i białek, wywołanym nieprawidłowym wydzielaniem lub
działaniem insuliny. Jako choroba przewlekła, nieuleczalna wymaga terapii do końca życia,
a więc dieta w jej przypadku jest elementem bezpośrednio wpływającym na stan zdrowia
pacjenta – jest podstawowym i nieodłącznym elementem leczenia.
Zasady diety w cukrzycy typu 2
Cukrzyca typu 2 spowodowana jest zaburzeniami w wydzielaniu insuliny, np. z powodu
zbyt małego wydzielania insuliny w stosunku do potrzeb tkankowych lub z powodu obniżonej
wrażliwości tkanek na insulinę, pomimo jej prawidłowego wydzielania.
U osób z cukrzycą typu 2 często zaleca się redukcję masy ciała (dieta
ubogoenergetyczna), ponieważ wiele z nich cierpi na nadwagę lub otyłość. Utrata masy ciała
powoduje zwiększenie wrażliwości tkanek na insulinę, a co za tym idzie możliwość
zmniejszenia dozowania leków lub ilości stosowanej insuliny Dieta w takim przypadku jest
dietą podstawową, ale z ograniczoną ilością węglowodanów łatwo przyswajalnych oraz
tłuszczów.
Pomocny w planowaniu żywienia dla osób z cukrzycą typu 2 jest indeks glikemiczny
(IG). Jest to wskaźnik określający wzrost stężenia glukozy we krwi następujący po spożyciu
50 g węglowodanów poszczególnych produktów spożywczych. Indeks glikemiczny wylicza
się przeprowadzając test żywnościowy, porównujący wzrost (pole pod krzywa wykresu)
poziomu glukozy we krwi uzyskany po spożyciu 50 g węglowodanów zawartych
w określonych produktach spożywczych, ze wzrostem poziomu glukozy uzyskanym po
spożyciu 50 g glukozy (lub 50 g węglowodanów przyswajalnych zawartych w białym
pieczywie). Przykładowo, wartość indeksu glikemicznego dla danego produktu spożywczego
wynosząca 70 oznacza, że po spożyciu ilości tego produktu zawierającej 50 g
węglowodanów, poziom glukozy we krwi osiągnie 70%, w stosunku do tego, jaki uzyskuje
się po spożyciu 50 g glukozy. Rozróżnia się produkty o niskim IG (zalecane w cukrzycy) –

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
50
poniżej 50, o średnim IG (zalecane, ale w mniejszych ilościach) – poniżej 70 oraz o wysokim
IG (niewskazane) – powyżej 70. Liczba posiłków w cukrzycy typu 2 powinna wynosić 4 do 5
posiłków dziennie.
Zasady diety w cukrzycy typu 1
Inna jest dieta u osób, które stosują insulinę. Mogą to być osoby z cukrzycą typu 2,
u których w wyniku długotrwałego leczenia nie działa już sama dietoterapia oraz leki doustne,
tzw. hipoglikemizujące, czyli obniżające poziom cukru we krwi. Jednak głównie są to osoby
z cukrzycą typu 1, które zwykle zachorowały w młodości i już od początku rozpoznania
choroby muszą stosować insulinę. W przypadku przyjmowania tego hormonu niezbędne jest
dozowanie dawek insuliny adekwatnie do rodzaju i ilości spożywanego posiłku, a także do
poziomu aktywności fizycznej i innych dodatkowych sytuacji (jak np. infekcja). Jeżeli nie
dopasuje się odpowiednio dawki insuliny do poszczególnych posiłków może dochodzić do
hiperglikemii (wysoki poziom cukru we krwi – za mała dawka insuliny, za dużo jedzenia) lub
hipoglikemii (niski poziom cukru we krwi – za dużo insuliny, za mało jedzenia).
Cukrzyca typu 1 (nazywana też insulinozależną) występuje w wyniku zniszczenia
komórek beta trzustki odpowiedzialnych za wytwarzanie insuliny w organizmie. Najczęściej
na tę postać cukrzycy zapadają dzieci i młodzi ludzie, którzy w przeciwieństwie do pacjentów
z cukrzycą typu 2 zazwyczaj mają szczupłą budowę ciała. W cukrzycy typu 1, gdy stosowana
jest intensywna insulinoterapia, zaleca się spożywanie od 6 do 7 posiłków dziennie.
W żywieniu chorych na cukrzycę typu 1 konieczne jest przeliczanie produktów
żywnościowych na wymienniki węglowodanowe (czasami także białkowe i tłuszczowe, jeżeli
pacjent używa w terapii pompy insulinowej do ciągłego, podskórnego wlewu insuliny).
Odpowiednio do ilości wymienników ustala się dawkę insuliny. Istnieją specjalne tabele
wymienników zawierające spis różnych produktów i podające liczbę wymienników we
wskazanej ilości produktu.
Jeden wymiennik węglowodanowy (WW) to taka ilość produktu wyrażona w gramach,
która zawiera 10 g węglowodanów przyswajanych. Jeżeli zostanie spożyte jabłko średniej
wielkości, ważące 100 g, wówczas pacjent oblicza sobie ilość insuliny, którą musi
wstrzyknąć, aby zrównoważyć nią ilość węglowodanów w danym produkcie. W planowaniu
diety dla osób chorych na cukrzycę typu 1 istotne jest więc ustalenie, ile wymienników
węglowodanowych powinny te osoby w ciągu doby przyjmować oraz rozłożenie ich na
poszczególne posiłki. Dobową liczbę wymienników węglowodanowych i ich rozkład określa
– indywidualnie dla każdego pacjenta – lekarz. Bierze on pod uwagę schemat stosowanej
przez pacjenta insulinoterapii (liczba iniekcji w ciągu doby i rodzaj preparatu insuliny), masę
ciała, wiek, płeć i intensywność wysiłku fizycznego.
W obu typach cukrzycy ilość węglowodanów i innych składników pokarmowych
dostarczanych organizmowi każdego dnia powinna być podobna i podobnie rozłożona w
ciągu dnia na posiłki. Taka prawidłowość jedzenia posiłków i stosowania adekwatnie do nich
odpowiednich leków doustnych bądź insuliny pomaga uzyskać, a następnie utrzymać i
kontrolować prawidłowy poziom glukozy we krwi. Proporcja głównych składników
pokarmowych: węglowodanów, białek i tłuszczów, w diecie dorosłej osoby z cukrzycą
powinna wyglądać następująco: 45–50% energii z węglowodanów, 15–20% z białek, 30–35%
z tłuszczów.
Produkty zalecane i przeciwwskazane – model żywienia w cukrzycy jest zbliżony do
diety podstawowej, szczególnie w przypadku pacjentów z typem 1. Każdy posiłek jest zawsze
obliczany pod względem zawartych w nich węglowodanów. Inna jest sytuacja w cukrzycy
typu 2, której bardzo często towarzyszą nadwaga i otyłość, a także dodatkowe schorzenia, jak
choroby serca, miażdżyca naczyń, podwyższone ciśnienie krwi oraz wysokie poziomy
cholesterolu i triglicerydów itd. W takich przypadkach zaleca się ograniczenie ilości

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
51
tłuszczów pochodzenia zwierzęcego i zastąpienie ich tłuszczami roślinnymi oraz ograniczenie
spożycia nasyconych kwasów tłuszczowych. Pod tym względem dieta z ograniczeniem
cukrów łatwo przyswajalnych jest podobna do diety ubogoenergetycznej i diety
z kontrolowaną ilością kwasów tłuszczowych, dlatego można stosować produkty zalecane
w tych dietach. Bardzo ważną rolę w żywieniu osób z cukrzycą odgrywa błonnik, ponieważ
reguluje pracę przewodu pokarmowego, spowalnia wchłanianie węglowodanów i korzystnie
wpływa na poziom glukozy we krwi po posiłku.
4.4.2. Pytania sprawdzające
Odpowiadając na pytania sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Na czym polega stosowanie diety lekko strawna?
2. Jakie są rodzaje (modyfikacje) diety lekko strawnej?
3. Jakie są wskazania do stosowania diety lekko strawnej?
4. Jakich produktów nie powinno się spożywać w diecie lekko strawnej?
5. Na czym polega stosowanie diety lekko strawnej z ograniczeniem tłuszczu?
6. Jakie są wskazania do stosowania diety lekko strawnej z ograniczeniem tłuszczu?
7. Jakie produkty są zalecane w diecie z ograniczeniem tłuszczu?
8. Jakie ograniczenia należy wprowadzić planując jadłospis w diecie lekko strawnej
z ograniczeniem tłuszczu?
9. Czym charakteryzuje się dieta lekko strawna z ograniczeniem substancji pobudzających
wydzielanie soku żołądkowego?
10. Co to jest wymiennik węglowodanowy?
11. W jakich schorzeniach stosuje się dietę lekko strawną z ograniczeniem substancji
pobudzających wydzielanie soku żołądkowego?
12. Jakich produktów nie powinno się spożywać w diecie z ograniczeniem substancji
pobudzających wydzielanie soku żołądkowego?
13. Na czym polega stosowanie diety lekko strawnej papkowatej?
14. Jakie są zasady diety lekko strawnej płynnej?
15. Czym charakteryzuje się dieta lekko strawna płynna wzmocniona?
16. Jakie zasady obowiązują w diecie lekko strawnej do żywienia przez zgłębnik lub
przetokę?
17. Jakie są zasady żywienia w diecie lekko strawnej ubogoenergetycznej?
18. Na czym polega stosowanie diety o kontrolowanej ilości kwasów tłuszczowych?
19. Jakie są rodzaje kwasów tłuszczowych i w jakich produktach występują?
20. Czym charakteryzuje się dieta bogatobiałkowa?
21. Jakie są zasady i zadania diety niskobiałkowej?
22. Na czym polega dieta z ograniczeniem łatwo przyswajalnych węglowodanów?
23. Jakimi zasadami należy się kierować w planowaniu jadłospisu dla chorych na cukrzycę
typu 2?
24. Czym różni się cukrzyca typu 1 od typu 2?
25. Jakie są zasady żywienia w cukrzycy wymagającej stosowania insuliny?
26. Co to jest wymiennik węglowodanowy i jakie ma zastosowanie w diecie z ograniczeniem
łatwo przyswajalnych węglowodanów?
27. Co to jest indeks glikemiczny?
28. Jaka jest rola błonnika w diecie z ograniczeniem łatwo przyswajalnych węglowodanów?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
52
4.4.3. Ćwiczenia
Ćwiczenie 1
Przygotuj listę produktów i oblicz ich wartość odżywczą odpowiednio dla 80 g
produktów stałych i 200 ml produktów płynnych, które są zalecane w diecie lekko strawnej.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych,
2) przygotować zestawienie produktów zalecanych w diecie lekko strawnej,
3) obliczyć wartość odżywczą (węglowodany, białka, tłuszcze) i energetyczną produktów
w ilościach 80 g i 200 ml,
4) podać spis i obliczenia w postaci tabeli,
5) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura z rozdziału 6,
−
tabele wartości odżywczej produktów spożywczych,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 2
Skoryguj przedstawiony w tabeli jadłospis zastępując niektóre produkty i potrawy na
zalecane w diecie lekko strawnej z ograniczeniem tłuszczów.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się dokładnie z listą produktów zalecanych w diecie lekko strawnej
z ograniczeniem tłuszczów,
2) zamienić produkty niewłaściwe w jadłospisie przykładowym na zalecane w diecie
z ograniczeniem tłuszczów,
3) zaprezentować na forum grupy wyniki pracy.
Tabela do ćwiczenia 2. Jadłospis poddawany korekcie produktów i potraw wg założeń diety lekko strawnej
z ograniczeniem tłuszczów [opracowanie własne]
Posiłek
Jadłospis przykładowy
Jadłospis prawidłowyy
I Śniadanie
Zupa mleczna z makaronem typu
świderki
Pieczywo żytnie
Masło roślinne
Ser żółty
Szynka
Papryka świeża
Szarlotka
Kawa czarna

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
53
II Śniadanie
Rogalik z ciasta francuskiego
6 śliwek
kefir
Obiad
Rosół z drobiu z makaronem
Kotlet mielony
Ziemniaki
Surówka z kapusty czerwonej
i selera
Galaretka owocowa
Podwieczorek
Twarożek na słodko z dodatkiem
mleka i miodu
Bułka grahamka
Jabłko
Kolacja
Pizza z pieczarkami i wędliną
Pieczywo mieszane
Masło śmietankowe
Ser topiony
Gotowane warzywa – marchew
i kalafior
Dżem
Herbata
Wyposażenie stanowiska pracy:
−
tabele wartości odżywczej produktów spożywczych, lista produktów zalecanych w diecie
lekko strawnej z ograniczeniem tłuszczów,
−
książki kucharskie,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 3
Podziel na grupy podane poniżej produkty w zależności od zawartości w nich
poszczególnych
kwasów
tłuszczowych:
nasyconych,
jednonienasyconych,
wielonienasyconych, wpisując je wszystkie do opracowanej przez siebie tabeli.
Wykaz produktów:
kiełki pszenicy, herbatniki, łosoś, masło, sery, mięso, produkty mięsne (hamburgery,
kiełbasy),
mleko,
jogurt
pełnotłuste,
ciasta,
makarony,
słonina,
tłuszcz
z pieczeni, twarde margaryny i tłuszcze do pieczenia, olej palmowy, orzechy kokosowe,
makrela, śledź, pstrąg, ziarna słonecznika, orzechy włoskie, olej rzepakowy, orzechy włoskie,
kukurydza soja, len, oliwa z oliwek, makaron, olej palmowy, masło, awokado.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) zapoznać się dokładnie z listą produktów,
2) pogrupować produkty ze względu na zawartość w nich poszczególnych kwasów
tłuszczowych,
3) zaprezentować na forum grupy wyniki pracy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
54
Wyposażenie stanowiska pracy:
−
tabele wartości odżywczej produktów spożywczych, lista produktów zalecanych w diecie
z kontrolowaną ilością kwasów tłuszczowych,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4.
Ćwiczenie 4
Opracuj tabelę zawierającą produkty wskazane w diecie osoby chorej na cukrzycę typu 2,
która musi dodatkowo stosować dietę niskobiałkową (ze względu na chorobę nerek), na
podstawie indeksu glikemicznego (IG) tych produktów.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać tabele indeksu glikemicznego,
2) opracować listę produktów zalecanych w cukrzycy typu 2 oraz diecie niskobiałkowej,
3) opracować tabelę dzieląc produkty z listy na 2 grupy – o niskim IG oraz średnim IG,
4) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
tabele indeksu glikemicznego,
−
wykaz produktów zalecanych w diecie niskobiałkowej,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4.
Ćwiczenie 5
Oblicz wymienniki węglowodanowe w produktach podanych poniżej, a następnie
przelicz ilość insuliny potrzebnej do zrównoważenia ilości WW, zakładając, że na 1 WW
dana osoba musi przyjąć 0,5 jednostki insuliny (to nie jest norma, każdy pacjent może
przyjmować inną ilość insuliny). Dane przedstaw wg schematu w tabeli.
Produkty do wyliczeń (w nawiasach podana jest całkowita ilość produktu w gramach):
burak (210), szklanka mleka 0% (200 ml), jabłko ze skórką (160), makaron dwujajeczny
muszelki (20), mleko 2 % (200 ml), marchew (100), ziemniak (150), jogurt truskawkowy
(130), kasza gryczana (30), bułka pszenna zwykła (30), kukurydza kolba (100), banan (100),
bułka drożdżowa z jabłkiem (50), śliwki (150), pierś z kurczaka (100), chleb żytni razowy
(40).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać tabele wartości odżywczej produktów spożywczych,
2) obliczyć WW w podanych produktach i ilość insuliny potrzebnej dla ich zrównoważenia,
3) opracować tabelę wg schematu,
4) zaprezentować na forum grupy wyniki pracy.
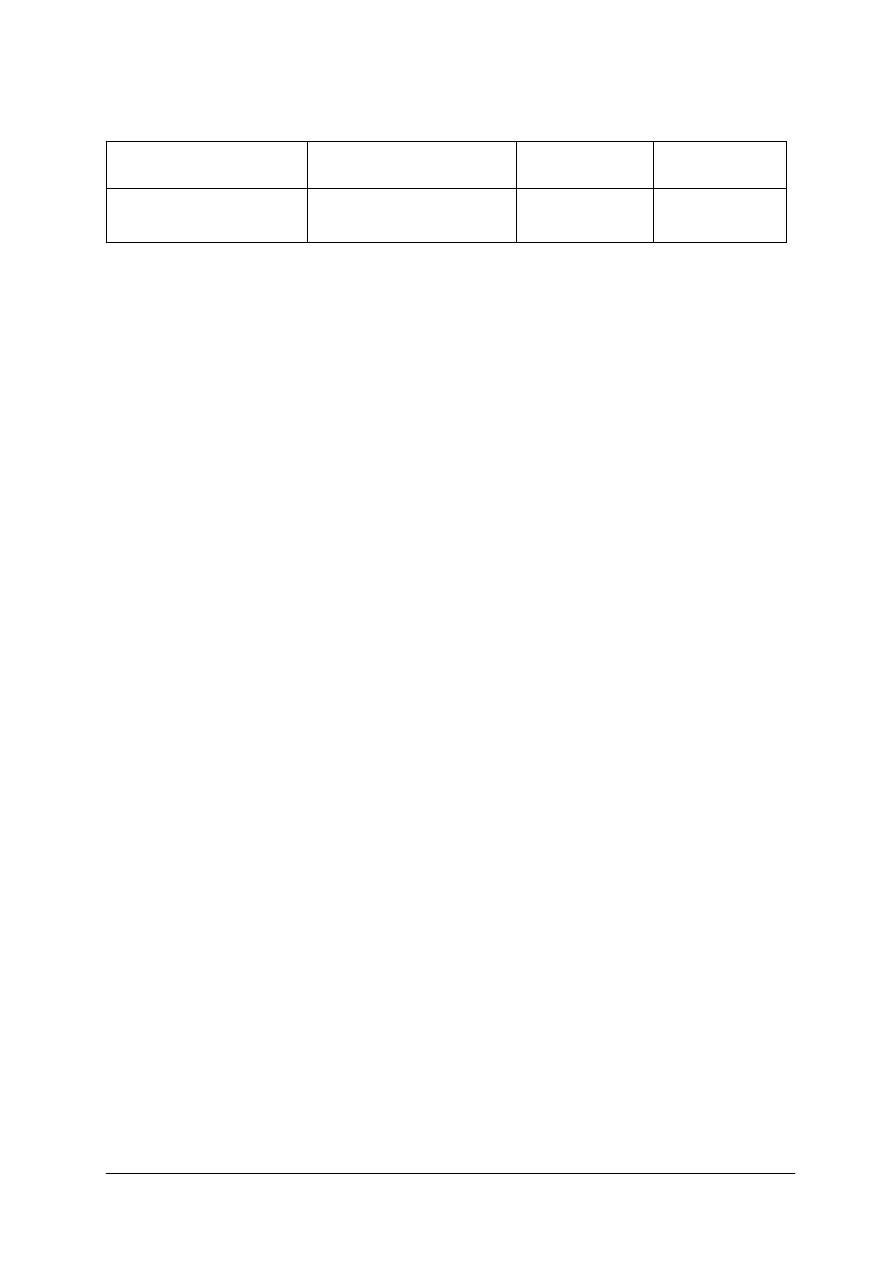
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
55
Tabela do ćwiczenia 5. Ilość wymienników węglowodanach w poszczególnych produktach i ilość insuliny
potrzebnej na ich zrównoważenie (1 WW = 0,5 j. insuliny) [opracowanie własne]
Produkt
Ilość węglowodanów
w produkcie (g)
Ilość WW
Ilość insuliny
w jednostkach
Wyposażenie stanowiska pracy:
−
tabele wartości odżywczej produktów spożywczych,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
4.4.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) określić zasady planowania jadłospisu w podstawowej diecie lekko
strawnej?
2) zmodyfikować dietę lekko strawną do potrzeb danej osoby
w zależności od jej stanu zdrowia?
3) zaplanować jadłospisy dzienne i okresowe stosowane w określonej
diecie?
4) ustalić listę produktów wskazanych do spożywania
w poszczególnych dietach?
5) określić wskazania do stosowania różnych diet
6) dokonać oceny zaplanowanych jadłospisów, biorąc pod uwagę ich
wymagania co do ilości i jakości posiłków?
7) skorzystać z tabeli wartości odżywczych, norm żywieniowych
i innych źródeł informacji o żywieniu?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
56
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1. Przeczytaj uważnie instrukcję.
2. Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3. Zapoznaj się z zestawem zadań testowych.
4. Test zawiera 20 zadań. Do każdego zadania dołączone są 4 możliwości odpowiedzi.
Tylko jedna jest prawidłowa.
5. Udzielaj odpowiedzi na załączonej karcie odpowiedzi, stawiając w odpowiedniej rubryce
znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem, a następnie
ponownie zakreślić odpowiedź prawidłową.
6. Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7. Jeśli udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż rozwiązanie
zadania na później i wróć do niego, gdy zostanie Ci wolny czas.
8. Na rozwiązanie testu masz 40 minut.
Powodzenia!
ZESTAW ZADAŃ TESTOWYCH
1. W planowaniu jadłospisu dla różnych grup ludzi nie bierze się pod uwagę
a) płci.
b) stanu cywilnego.
c) aktywności fizycznej.
d) wieku osób.
2. Mleko matki, którym powinno być karmione niemowlę jest
a) pokarmem, który można podawać tylko przez pierwsze 2 miesiące życia dziecka.
b) uboższe w składniki pokarmowe niż mleko krowie.
c) swoistego rodzaju szczepioną przed chorobami.
d) jednym z wielu różnorodnych pokarmów, które stosuje się w żywieniu dziecka do
ukończenia pierwszego miesiąca życia.
3. Żywienie dziecka w wieku 4-6 miesięcy wzbogaca się o
a) lekkostrawne sosy do potraw.
b) bezmleczne posiłki zbożowo-jarzynowe.
c) produkty z dużą ilością błonnika.
d) morele.
4. Do diety dziecka w wieku 6-11 miesięcy nie wolno dodawać
a) żółtka jaj.
b) mięsa z indyka.
c) twarożku.
d) mięsa wołowego.
5. Dzieci w wieku poniemowlęcym nie powinny spożywać
a) produktów zawierających tłuszcze i cholesterol.
b) produktów bogatych w wapń.
c) posiłków ciężkostrawnych.
d) produktów zawierających witaminy C i A.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
57
6. Rozkład procentowy energii dostarczanej wraz z poszczególnymi posiłkami u dzieci
w wieku przedszkolnym powinien kształtować się następująco
a) śniadanie 35 %, obiad – 45 %, podwieczorek – 10 %, kolacja – 10 %.
b) śniadanie 15 %, obiad – 45 %, podwieczorek – 10 %, kolacja – 30 %.
c) śniadanie 25 %, obiad – 25 %, podwieczorek – 15 %, kolacja – 35 %.
d) śniadanie 25 %, obiad – 35 %, podwieczorek – 15 %, kolacja – 25 %.
7. W diecie dzieci i młodzieży w wieku szkolnym produkty zbożowe powinny być
spożywane
a) w postaci kasz do każdego posiłku.
b) między posiłkami w postaci chleba gruboziarnistego.
c) w każdym posiłku w postaci kasz, makaronów, różnego pieczywa i dodatków do zup
i potraw warzywnych.
d) w niewielkich ilościach ze względu na dużą zawartość w nich węglowodanów.
8. W diecie kobiet w ciąży
a) należy uwzględnić zwiększone zapotrzebowanie na składniki odżywcze w drugiej
połowie ciąży.
b) nie ma potrzeby wprowadzania zwiększonych ilości jakichkolwiek pokarmów.
c) należy uwzględnić zmniejszone zapotrzebowanie na białko.
d) należy wprowadzić więcej produktów zawierających węglowodany proste.
9. Kobiety karmiące piersią nie powinny spożywać
a) większych ilości białka niż inne kobiety.
b) potraw ostro przyprawionych.
c) posiłków w małych ilościach 5 razy dziennie.
d) warzyw bogatych w karoten.
10. Osoby zdrowe prowadzące siedzący tryb życia powinny unikać produktów
a) zawierających błonnik.
b) o zwiększonej zawartości tłuszczów.
c) z kwasami organicznymi zwiększającymi wydzielanie soków trawiennych.
d) z dodatkiem oliwy z oliwek.
11. Obiad jako główny posiłek powinien dostarczać osobie wykonującej ciężką pracę
fizyczną określoną wartość energetyczną na poziomie
a) 800 kcal.
b) 1600 kcal.
c) 1200 kcal.
d) 700 kcal.
12. W przypadku diety osób starszych nieprawidłowa jest zasada
a) ograniczenia ilości spożywanych tłuszczów.
b) ograniczenia ilości spożywanych białek.
c) zwiększenia ilości produktów zawierających witaminy,
d) ograniczenia spożycia cukru.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
58
13. Wskazaniem do stosowania diety lekko strawnej nie jest
a) choroba wrzodowa żołądka bądź dwunastnicy.
b) zapalenie spojówek.
c) zespół jelita drażliwego.
d) schorzenie przebiegające z gorączką.
14. W diecie lekko strawnej z ograniczeniem tłuszczów nie zalecane jest spożywanie
a) serów żółtych.
b) pieczywa białego.
c) oliwy z oliwek.
d) ziemniaków puree.
15. Dietę lekko strawną z ograniczeniem substancji pobudzających wydzielanie soku
żołądkowego stosuje się
a) w chorobach nerek.
b) przy niedoborach białka.
c) przy zaburzonym wchłanianiu węglowodanów.
d) w chorobie wrzodowej żołądka i dwunastnicy.
16. Dieta ubogoenergetyczna polega na
a) ograniczeniu ilości błonnika pokarmowego.
b) ograniczeniu ilości tłuszczów oraz węglowodanów łatwo przyswajalnych.
c) zmniejszeniu ilości białka w pożywieniu.
d) zmniejszeniu do 3 liczby posiłków dziennie
17. Planując dietę o kontrolowanej zawartości nasyconych kwasów tłuszczowych powinno
się zrezygnować z
a) tłustych ryb.
b) kaszy gryczanej.
c) masła śmietankowego.
d) warzyw bogatych w karoten i witaminę C.
18. Dietę z ograniczeniem łatwo przyswajalnych węglowodanów stosuje się
a) w niewydolności nerek.
b) wyłącznie w całkowitym uszkodzeniu komórek trzustki produkujących insulinę.
c) tylko w cukrzycy typu 2.
d) zarówno w cukrzycy typu 1, jak i typu 2.
19. Indeks glikemiczny określa
a) ilość białka w różnych produktach.
b) tempo wzrostu glikemii po spożyciu określonych produktów.
c) sposób obliczania dawki insuliny potrzebnej do zrównoważenia węglowodanów
w danym produkcie.
d) zawartość cukrów prostych w różnych posiłkach.
20. W planowaniu diety dla osób chorych na cukrzycę typu 1 istotne jest
a) wprowadzenie 3 posiłków o stałych porach.
b) dostarczenie organizmowi dużej ilości wymienników węglowodanowych.
c) ustalenie ilości wymienników węglowodanowych i równomierne ich rozłożenie na
poszczególne posiłki.
d) ograniczenie ilości wymienników węglowodanowych do niezbędnego minimum.
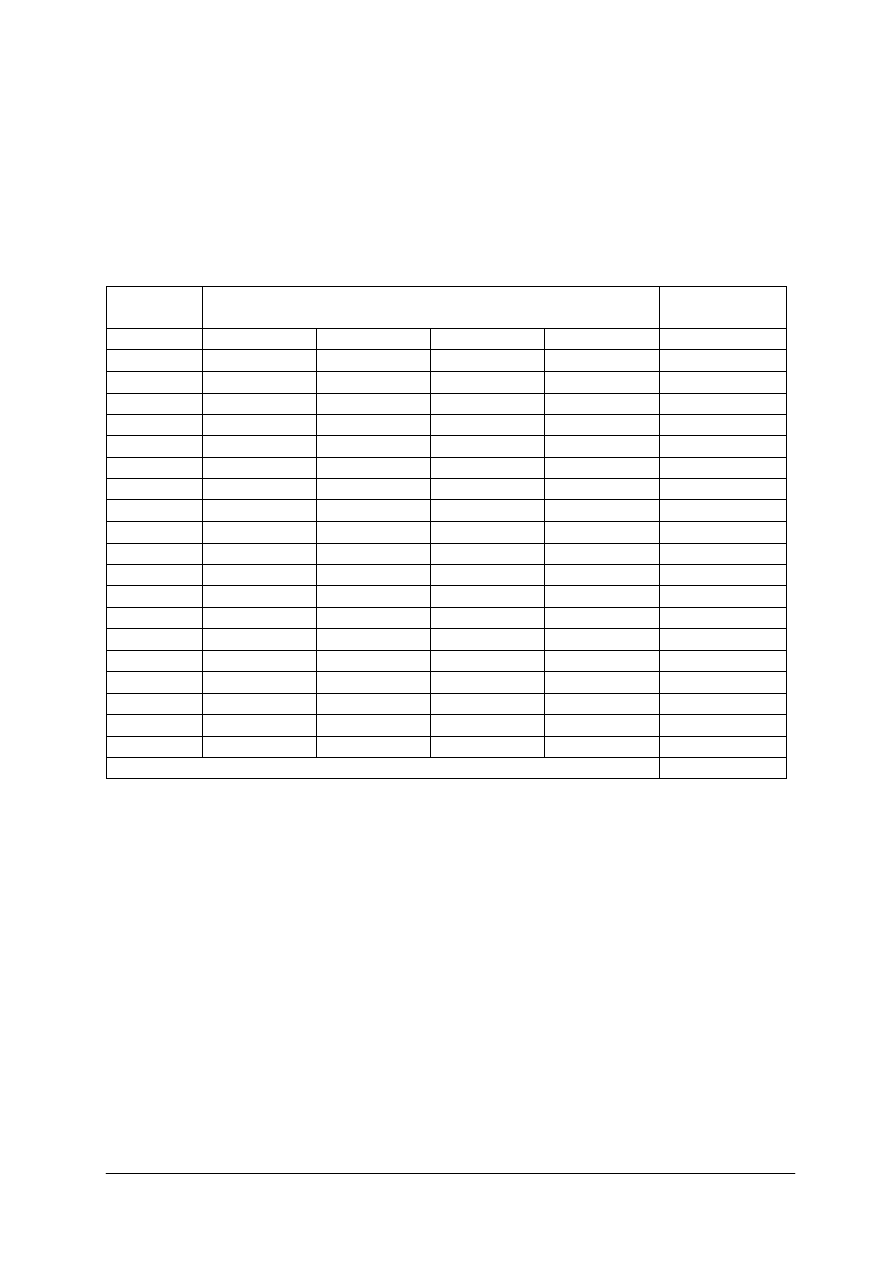
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
59
KARTA ODPOWIEDZI
Imię i nazwisko ...............................................................................
Planowanie żywienia odpowiednio do potrzeb organizmu
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
60
6. LITERATURA
1. Bujko J.(red.): Podstawy dietetyki. Wyd. SGGW, Warszawa 2006
2. Ciborowska H., Rudnicka A.: Dietetyka. Żywienie zdrowego i chorego człowieka.
PZWL, Warszawa 2000
3. Flis K., Konaszewska W.: Podstawy żywienia człowieka. WSiP, Warszawa 2006
4. Gawęcki J., Hryniewiecki L.: Żywienie człowieka. Podstawy nauki o żywieniu. PWN,
Warszawa 2000
5. Gertig H. Gawęcki J.: Słownik terminów żywieniowych. PWN, Warszawa 2001
6. Hasik J., Gawęcki J.: Żywienie człowieka zdrowego i chorego. PWN, Warszawa 2000
7. Janicki K. (red.): Domowy Poradnik Medyczny. PZWL, Warszawa 2004
8. Kunachowicz H., Nadolna I., Przygoda B., Iwanow K.: Tabele składu i wartości
odżywczej żywności. PZWL, Warszawa 2005
9. Kunachowicz H., Czarnowska-Misztal E., Turlejska H.: Zasady żywienia człowieka.
WSiP, Warszawa 2006
10. Pelzner U., Szponar L., Konecka-Matyjek E.: Zasady racjonalnego żywienia – zalecane
racje pokarmowe dla wybranych grup ludności w zakładach żywienia zbiorowego.
ODDK, Gdańsk 2004
11. Szczepańska A.: Dieta łatwo strawna. PZWL, Warszawa 2001
12. Wądołowska L., Bandurska-Stankiewicz E.: Wybrane zagadnienia z dietetyki.
Ćwiczenia. Wyd. UWM, Olsztyn 2002
13. Wieczorek-Chełmińska Z. (red.): Dietetyczna książka kucharska. PZWL, Warszawa 1991
14. Wieczorek-Chełmińska Z.: Zasady żywienia i dietetyka stosowana. PZWL,
Warszawa 1992
15. Włodarek D.: Dietetyka. Format-AB, Warszawa 2005
16. Ziemlański Ś. (red.): Normy żywienia człowieka. Fizjologiczne podstawy. PZWL,
Warszawa 2001
Wyszukiwarka
Podobne podstrony:
dietetyk 321[11] z1 03 n
dietetyk 321[11] z1 03 n
dietetyk 321[11] z1 06 n
dietetyk 321[11] z1 04 n
dietetyk 321[11] z1 02 u
dietetyk 321[11] o1 03 n
dietetyk 321[11] z2 03 u
dietetyk 321[11] z1 01 n
dietetyk 321[11] z2 03 n
dietetyk 321[11] z1 04 u
dietetyk 321[11] z3 03 u
dietetyk 321[11] z3 03 n
dietetyk 321[11] z1 02 n
dietetyk 321[11] z1 06 u
dietetyk 321[11] z1 05 u
dietetyk 321[11] z1 06 n
więcej podobnych podstron