
WRODZONE ZWICHNIĘCIE BIODRA
(DYSPLASIA COXAE CONGENITA)
CHD - CONGENITAL HIP DISLOCATION
Wioletta Wawrzeńczak
BSW – fizjoterapia rok 3, semestr 6
studia niestacjonarne

CZĘSTOTLIWOŚĆ
W Polsce u ok. 4% noworodków można stwierdzić
objawy wyraźnej dysplazji stawu biodrowego .
Stosunek procentowy dziewczynek do chłopców
5:1.
Wada ta częściej występuje po porodach
pośladkowych i częściej dotyczy biodra lewego.
Schorzenie częściej dotyczy rasa białej.

FIZJOLOGIA
Głowa kości udowej, torebka stawowa i
panewka w warunkach prawidłowych
są dobrze ukształtowane już w 10 tyg.
życia płodowego. Dla prawidłowego
rozwoju stawu biodrowego niezbędna
jest zgodność panewki i głowy kości
udowej.
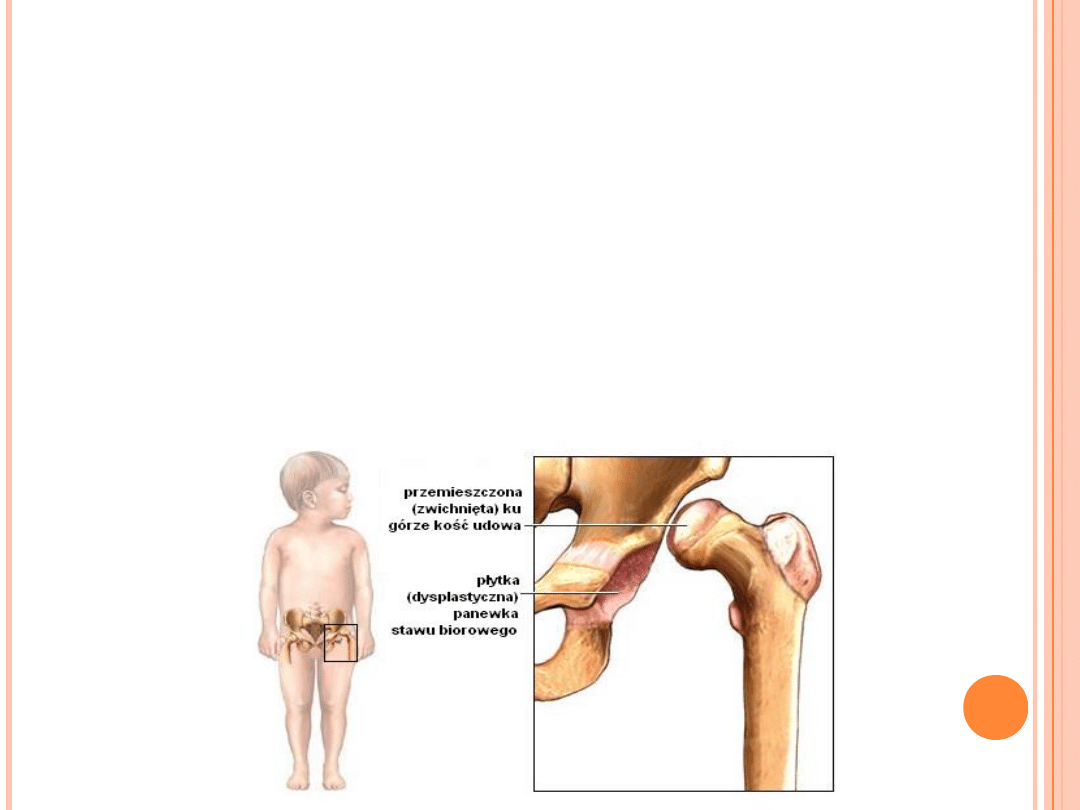
PATOLOGIA
Nieprawidłowa pozycja powoduje przebudowę kości
udowej i jej zniekształcenie. W talerzu biodrowym
stopniowo wytwarzana jest „fałszywa” panewka
dopasowująca się do kształtu głowy kości udowej.
Właściwa panewka przez pewien czas zachowuje swój
kształt lecz ostatecznie staje się bardziej pionowa i traci
wklęsłość. Zmiany w tkankach miękkich dotyczą mięśni i
więzadeł, które ulegają przykurczom.

CZYNNIKI RYZYKA
położenie miednicowe,
płeć żeńska,
dodatni wywiad rodzinny,
deformacje kończyn dolnych,
efekt ciasnoty wewnątrzmacicznej –
kręcz szyi mięśniopochodny,
małowodzie, asymetria ustawienia
kończyn dolnych.

ROZPOZNANIE
Rozpoznanie wrodzonej dysplazji stawu
biodrowego odbywa się na podstawie badania
klinicznego noworodka (najlepiej w pierwszych
5 dniach po urodzeniu) oraz badania
radiologicznego, ultrasonograficznego bądź
rezonansu magnetycznego stawu biodrowego.
Używa się również odpowiednich testów
prowokacyjnych określających położenie głowy
kości udowej względem panewki stawu
biodrowego.
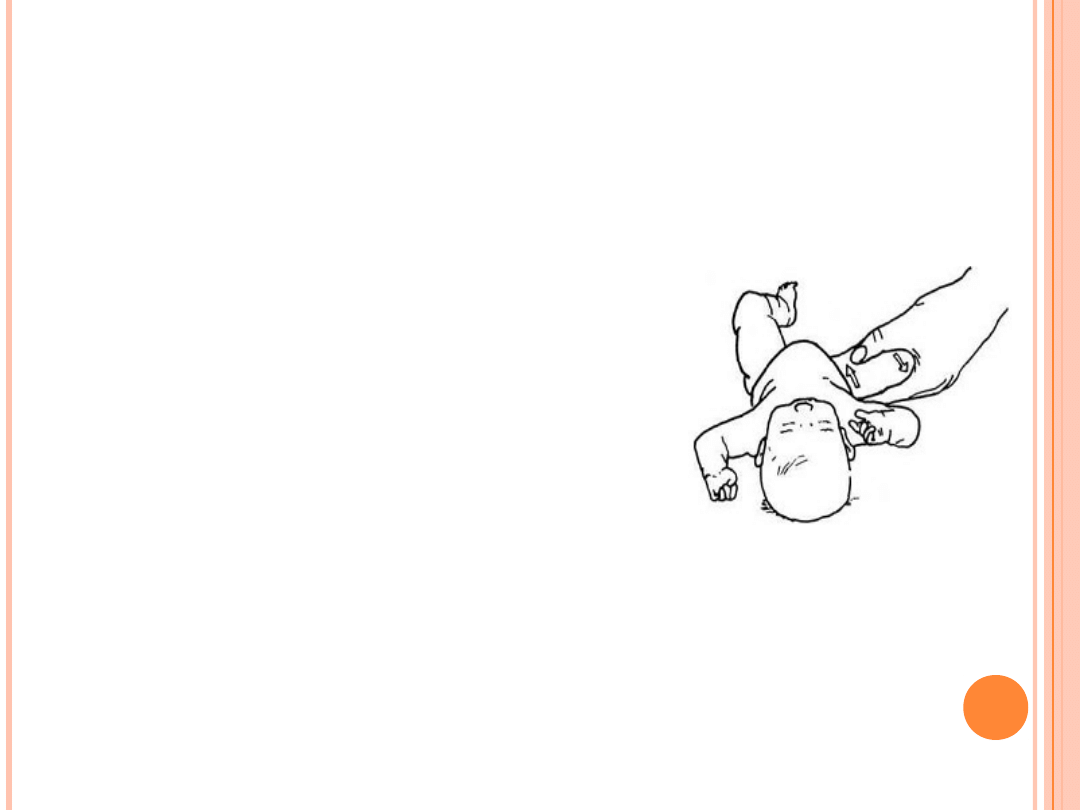
BADANIE PROWOKACYJNE
Objaw Ortolaniego – zwany
objawem prowokacji repozycji
stawu biodrowego. Przy
kończynach dolnych zgiętych w
stawach biodrowych do 90º
wykonujemy ruch odwodzenia.
Objaw jest dodatni, jeśli w
trakcie manewru pojawi się
wyczuwalny lub słyszalny efekt
przeskakiwania, spowodowany
repozycją niestabilnej głowy
kości udowej do panewki.

BADANIE PROWOKACYJNE
Objaw Barlowa – zwany
testem prowokacji
zwichnięcia stawu
biodrowego. Dokonujemy
przywiedzenia w stawie
biodrowym i wykonujemy
nacisk wzdłuż długiej osi uda i
przyśrodkowo. Objaw jest
dodatni, jeśli usłyszymy lub
wyczujemy przeskakiwanie
związane ze zwichnięciem
stawu biodrowego.

BADANIE FUNKCJONALNE
Obejmuje stwierdzenie ewentualnej asymetrii fałdów
pośladkowych lub ograniczenie biernego odwiedzenia
i rotacji wewnętrznej w stawie biodrowym.
Starsze dzieci rozpoczynają chodzenie z dodatnim
objawem Trendelenburga (niewydolność mięśnia
pośladkowego średniego) i ograniczeniem wyprostu
biodra.
Dziecko z obustronnym wrodzonym zwichnięciem
biodra ma chód kołyszący, „kaczkowaty”.

LECZENIE
zależy od wieku i stopnia zaawansowania
schorzenia;
ma na celu ustawienie głowy kości udowej w
odpowiedniej pozycji w panewce i utrzymanie
tego układu przez odpowiednio długi czas
(korekcja deformacji);
możliwe jest odtworzenie prawidłowych
struktur anatomicznych stawu biodrowego
.

LECZENIE ZACHOWAWCZE
U noworodków polega na
szerokim pieluchowaniu. Pieluchy
układa się w taki sposób, aby
nóżki były odwiedzone i zgięte w
stawach biodrowych i
kolanowych. Dziecko należy
układać na brzuchu, nie stosować
szczelnie zaciśniętych becików
łączących razem nóżki.
Gdy to nie pomaga lub choroba
pogłębia się niemowlakom
zakłada się uprząż Pavlika
(zdjęcie z boku) – jest to
specjalny system pasów
utrzymujących nóżki w pozycji
odwiedzeniowej ze zgiętymi
stawami biodrowymi i
kolanowymi. Uprząż utrzymuje
się około trzech miesięcy.

LECZENIE ZACHOWAWCZE
Przeciwwskazania do stosowania szelek
Pavlika:
•
niestabilność stawu biodrowego
spowodowana zaburzeniami bilansu
mięśniowego (mielodysplazja, MPD);
•
patologiczne zwichnięcie stawów
spowodowane ropnym ich zapaleniem,
•
nadmierna wiotkość stawów (zespół
Ehlersa-Danlosa );
•
brak współpracy ze strony rodziców.

LECZENIE ZACHOWAWCZE
U niemowląt od 1 do 6 miesiąca życia
stosuje się uprząż Pavlika, poduszkę Frejki,
jeżeli to nie pomaga zakłada się opatrunek
gipsowy na 3-6 miesięcy.
W wieku 6-12 miesięcy poduszki ani szelki
juz nie wystarczają. Nóżki należy
unieruchomić w tzw. „pajacyku”
utrzymującym je w zgięciu i odwiedzeniu, a
zezwalającym na inne ruchy w stawie
biodrowym oraz na pełne ruchy w
pozostałych stawach.

LECZENIE OPERACYJNE
Zależne jest od wieku dziecka i stopnia patologii
biodra.
U dzieci powyżej 18 miesiąca życia często niezbędne
jest otwarte nastawianie biodra i założenie opatrunku
gipsowego, a jeżeli to nie skutkuje wskazane jest
leczenie operacyjne - osteotomie i plastyka panewki.
U dzieci starszych (1-3 rok życia) nadwichnięcie czy
zwichnięcie najczęściej nastawia się w uśpieniu,
kończyny unieruchamia się w opatrunku gipsowym,
ustawiając je w zgięciu pod kątem 100-110° w
stawach biodrowych i w takim odwiedzeniu i
skręceniu, w jakim głowa kości udowej utrzymuje się
w panewce. Po 3 miesiącach zmienia sie opatrunek
gipsowy a kończyny ustawia się w odwiedzeniu do
kąta 30° i w skręceniu do wewnątrz.
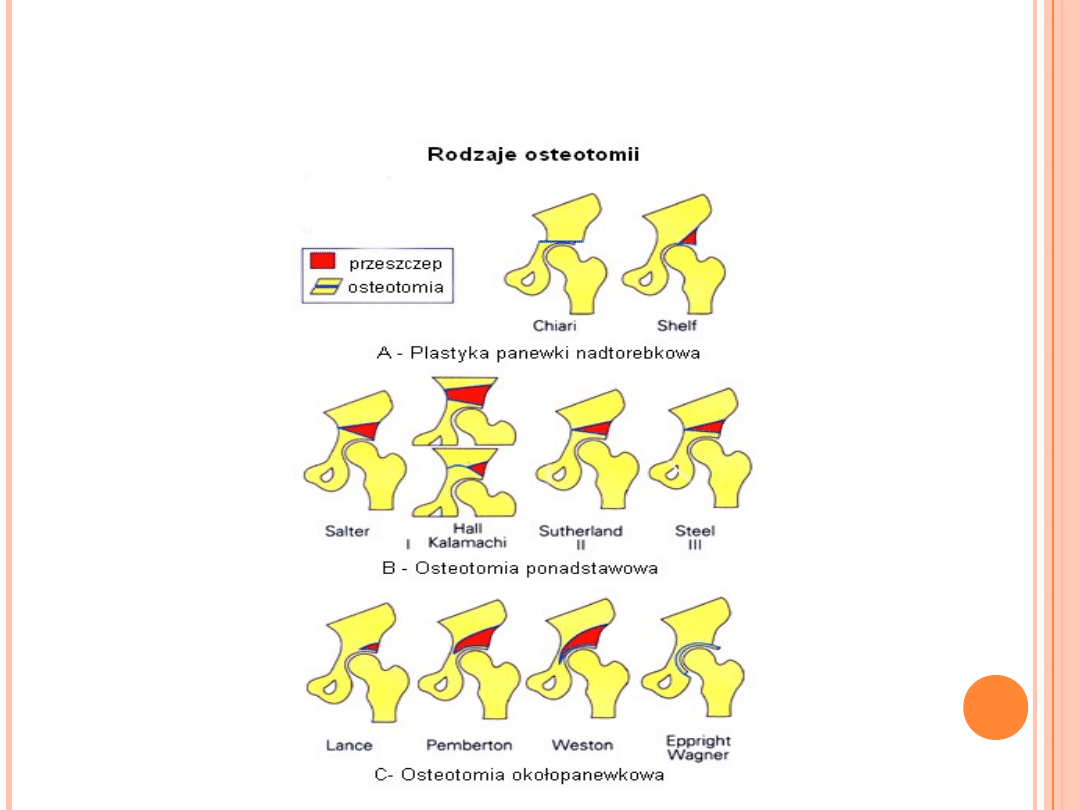
LECZENIE OPERACYJNE

FIZJOTERAPIA PRZEDOPERACYJNA
Fizjoterapia przedoperacyjana
ma na celu likwidacje
istniejących przykurczy i
ogólne usprawnienie dziecka
oraz wyuczenie ćwiczeń, które
będą wykonywane po
zabiegu.
FIZJOTERAPIA POOPERACYJNA
Fizjoterapia pooperacyjna dzieli się na 3
okresy.
I. Okres gipsu biodrowego:
usprawnienie w 2-3 dniu po zabiegu,
ćwiczenia oddechowe,
w 2 tygodniu – ćwiczenia KKG i obręczy
barkowych,
ćwiczenia izometryczne mięśni tułowia i
kończyn (ipsi/kontra- lateralne).

FIZJOTERAPIA POOPERACYJNA
II.
Okres gipsu czynnościowego:
ćwiczenia bierne KKD,
ćwiczenia czynno – bierne,
ćwiczenia czynne,
ruch rotacji wprowadza się dopiero po 2
miesiącach !!
ćwiczenia w pozycji siedzącej,
masaż,
elektrostymulację,
ćwiczenia w wodzie co drugi dzień.
NIE WOLNO WYKONYWAĆ ĆWICZEŃ W KLĘKU I
POZYCJI STOJĄCEJ !!!

FIZJOTERAPIA POOPERACYJNA
III. Okres pooperacyjny:
obciążenia kończyny po upływie 4 – 6
miesięcy,
nauka chodu.

POWIKŁANIA
bóle biodra;
sporadyczne uczucie przeskakiwania czy kliknięcia;
utykanie (nie zawsze powodem jest ból, może być
spowodowane także osłabieniem mięśni,
ograniczoną ruchomością stawu co w konsekwencji
może skutkować uczuciem zmęczenia);
szybsze zużycie stawu;
większe ryzyko wystąpienia dolegliwości bólowych
w sąsiednich stawach (stawy krzyżowo-biodrowe,
odcinek lędźwiowy kręgosłupa, stawy kolanowe).
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
Wyszukiwarka
Podobne podstrony:
orto, Dysplazja+i+luksacja+w+stawie+biodrowym, Postępowanie rehabilitacyjne w dysplazji (dysplasia c
DYSPLAZJA I WRODZONE ZWICHNIECIE ST-2, FIZJOLOGIA, NOTATKI, patologia
Kinezyterapia we wrodzonym zwichnieciu stawu biodrowego
więcej podobnych podstron