
Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Chirurgia „ratująca” niepowodzeń
leczenia raka piersi.
Lek. Krzysztof Szewczyk
Katedra Onkologii i
Klinika Onkologii Ginekologicznej
Akademii Medycznej we Wrocławiu

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Terminologia:
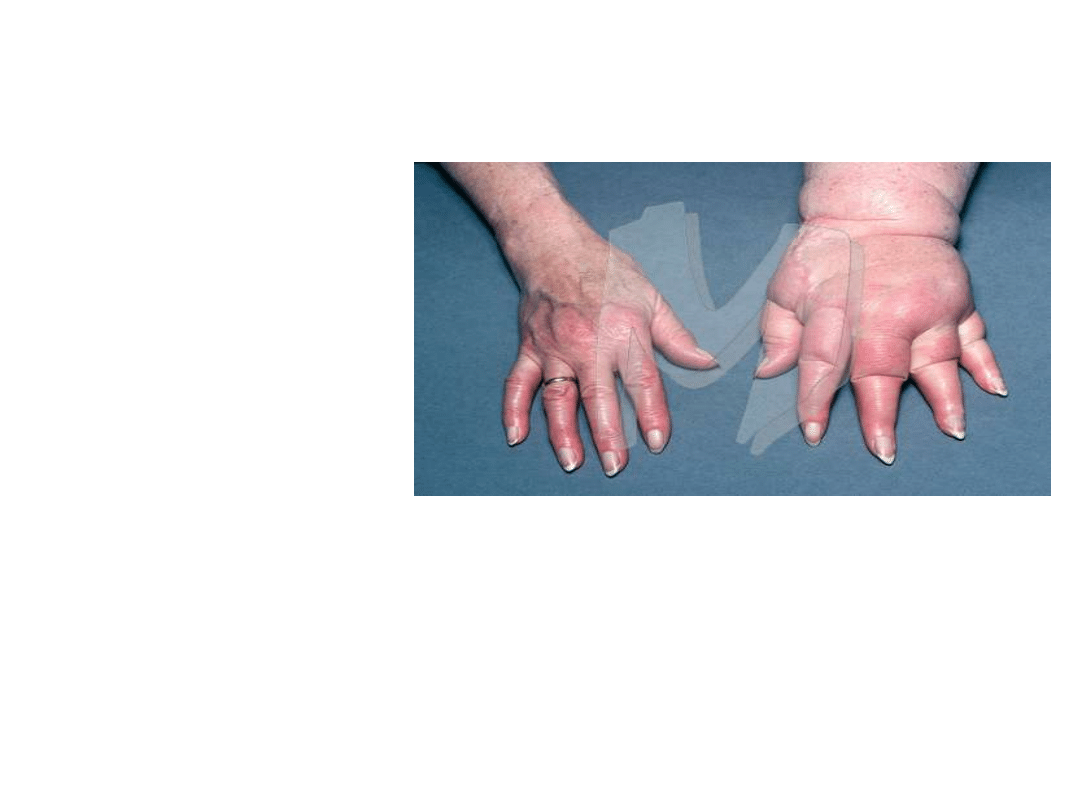
Trwały obrzęk chłonny kończyny górnej- łac.
lymphoedema
Związany z upośledzeniem odpływu chłonki z
obszaru kończyny górnej
Uciążliwe powikłanie po usunięciu pachowych
węzłów chłonnych
Ograniczenie ruchomości i funkcji kończyny
górnej
Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Epidemiologia:
U 2-8% chorych leczonych wyłącznie
napromienianiem okolicy pachowej
U 5-10% chorych po resekcji węzłów pachowych
Obrzęk chłonny dużego stopnia- u 30-40% chorych po
leczeniu skojarzonym (chirurgia + napromienianie)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Epidemiologia:
Napromienianie okolicy pachowej (Rth) zwiększa
częstość i
nasilenie obrzęku chłonnego u chorych
po
resekcji pachowych węzłów chłonnych
Ryzyko obrzęku- zależne od rozległości resekcji:
• częściowe usunięcie węzłów + Rth = znaczny obrzęk u
10% chorych
• całkowite usunięcie węzłów + Rth = u 30-40% chorych

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Epidemiologia:
Powikłanie może wystąpić krótko po leczeniu, ale także
po wielu latach
Lymphoedema po latach od leczenia- różnicowanie z
naciekaniem naczyń chłonnych przez nowotwór
U 10-15% chorych po leczeniu okolicy jamy pachowej
występuje znacznego stopnia ograniczenie ruchomości
i
funkcji ramienia

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Etiologia:
Hipoteza Starlinga- przedostawanie się
osmotycznie czynnej chłonki (zawierającej białka i
tłuszcze) do otaczających tkanek
W następstwie zapalenia, uciśnięcia lub
przecięcia naczyń limfatycznych
Powoduje zatrzymanie wody w przestrzeniach
śródtkankowych

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Etiologia:
Czynniki przepływu chłonki w naczyniach chłonnych:
• mechaniczne oddziaływanie kurczących się tętnic i
mięśni (vide unieruchomienie kończyny)
• siła ciążenia (vide ułożenie ciała)
• ruchy oddechowe klatki piersiowej
• skurcze mięśni gładkich naczyń i węzłów chłonnych
(vide stan po resekcji pachowych węzłów chłonnych)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Etiologia- przyczyny bezpośrednie i pośrednie:
1. Bezpośrednie przyczyny obrzęku
limfatycznego:
Utrudnienie odpływu chłonki na skutek usunięcia
naczyń oraz węzłów chłonnych
Powstawanie zmian bliznowatych okolicy
operowanych tkanek
Zakażenie rany pooperacyjnej, nasilające się
zmiany bliznowate

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Etiologia- przyczyny bezpośrednie i pośrednie:
2. Pośrednie przyczyny obrzęku limfatycznego:
Zwłóknienie tkanek spowodowane radioterapią
Zwężenie światła żyły pachowej/podobojczykowej
(bliznowacenie, skurcz odruchowy)
Zakażenia wtórne kończyny górnej
Przerzuty nowotworowe
Otyłość

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Etiologia:
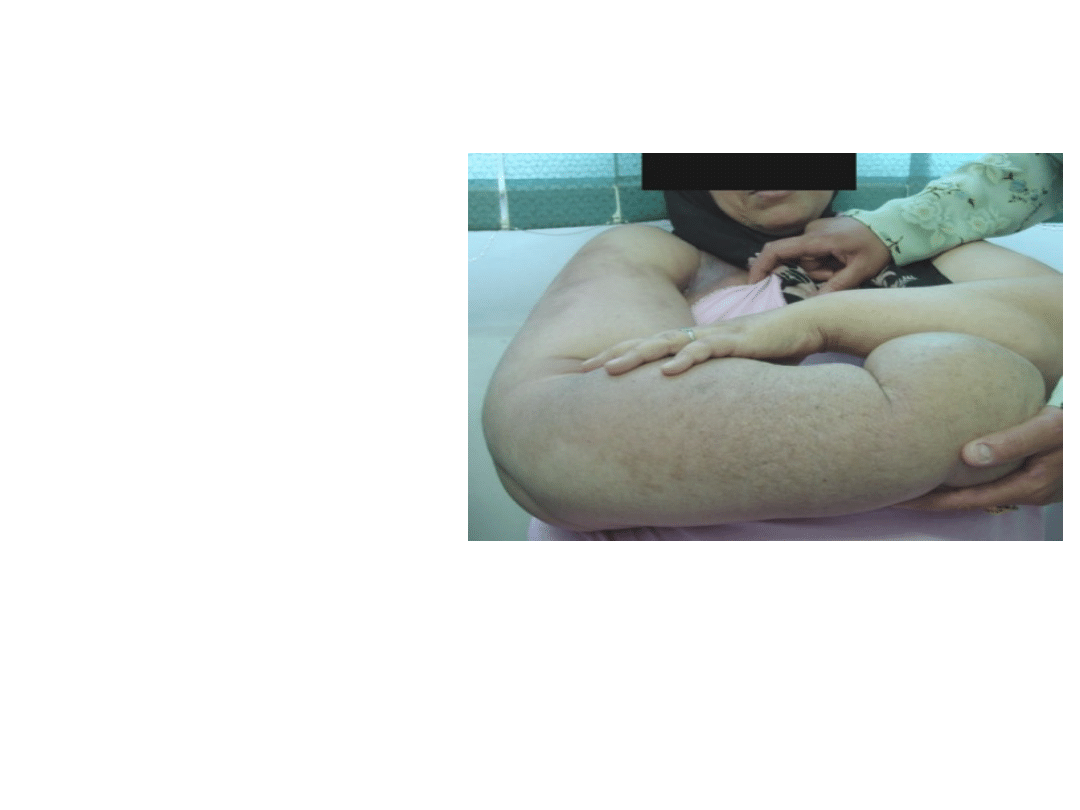
Nie leczony obrzęk limfatyczny powoduje rozwój:
• włóknienia (łac. fibrosis)
• rogowacenia (łac. fibrokeratosis)
• trwałej słoniowacizny
Od fazy włóknienia- proces nieodwracalny
Powiększenie obwodu kończyny i wzrost jej masy=
ograniczenie ruchomości i trwała deformacja stawów
Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Etiologia:
Obrzęknięte tkanki uciskając splot barkowy mogą
doprowadzić do jego porażenia
Mięsak naczyń limfatycznych (łac.
lymphangiosarcoma)- najpoważniejsze powikłanie
utrwalonego obrzęku limfatycznego

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Profilaktyka- 4 praktyczne wskazówki dla
chorej w
okresie pooperacyjnym:
1. Po stronie operowanej i na obszarze blizny
pooperacyjnej:
bez ciasnej bielizny i ubrań
uniknie opalania, kremy z filtrami ochronnymi
zadrapania, zranienia- środki dezynfekcyjne
obrzęk, ból, zaczerwienienie- do lekarza

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Profilaktyka- 4 praktyczne wskazówki dla chorej w
okresie pooperacyjnym:
1. Po stronie operowanej:
wysokie układanie kończyny w czasie ćwiczeń
oddechowych i w różnych sytuacjach życiowych
(ułatwia odpływ krwi żylnej i chłonki; wskazane od
pierwszych chwil po operacji przez całe życie)
ćwiczenia ruchowe kończyny po stronie operowanej i
automasaż (oddziaływanie „pompy mięśniowej”)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Profilaktyka- 4 praktyczne wskazówki dla chorej w
okresie pooperacyjnym:
2. Rękawiczki do gotowania i zmywania, rękawice
ochronne do prac domowych
3. Pomiary RR, wstrzyknięcia, szczepienia, pobrania
krwi-
zawsze po stronie przeciwnej
4. Nie obciążać ramienia po stronie operowanej
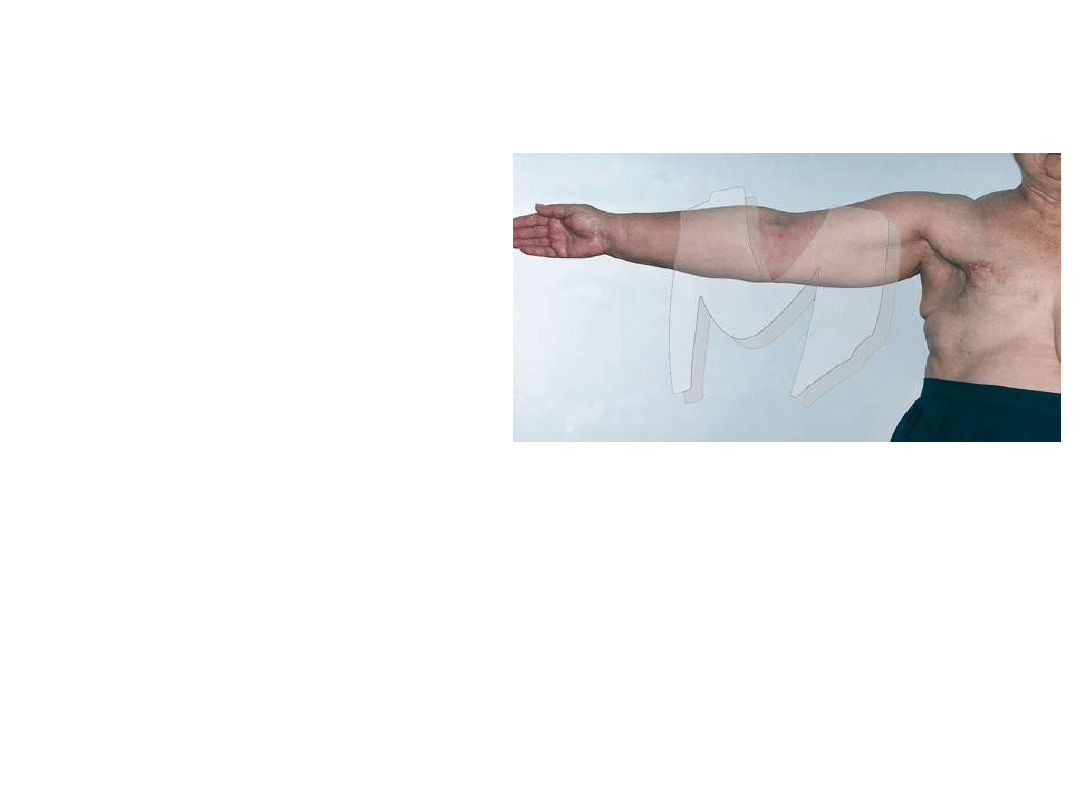
Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Postępowanie:
Obrzęk może wystąpić nagle, bez objawów
wstępnych, zwykle do 3 lat od operacji
W pierwszej kolejności wykluczyć:
•
zmiany zapalne ramienia
•
zakrzepowe zapalenie żył
•
wznowę nowotworu w okolicy pachowej i
nadobojczykowej

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Postępowanie:
Ocena obrzęku- porównanie obwodów
obrzękniętego
ramienia i przedramienia ze stroną zdrową
(15 cm powyżej i poniżej wyrostka łokciowego)
Wybór właściwej metody leczenia:
•
Leczenie zachowawcze
•
Leczenie chirurgiczne

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
1. Postępowanie w czasie pobytu w szpitalu:
Program kompleksowej rehabilitacji po mastektomii-
opracowany w Zakładzie Rehabilitacji CO w W-wie
Przedoperacyjnie- nauka ćwiczeń oddechowych i
właściwego układania kończyny
Pooperacyjnie- profilaktyka przeciwobrzękowa (klin,
ćwiczenia, proteza tymczasowa)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
1. Postępowanie w czasie pobytu w szpitalu:
Trzy etapy kinezyterapii:
•
ćwiczenia oddechowe, ćwiczenia palców, dłoni i
przedramienia
•
rozszerzenie o ćwiczenia stawów obręczy barkowej
•
w/w ćwiczenia w pozycji strzałkowej, czołowej i
horyzontalnej + masaż kończyny górnej

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
1. Postępowanie w czasie pobytu w szpitalu:
Proteza stała
Protezy z zestawem klejącym
Instrukcje n/t postępowania w życiu codziennym
(„Poradnik dla kobiet po odjęciu piersi”)
„Amazonki”- kluby kobiet po mastektomii

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
2. Postępowanie po opuszczeniu szpitala - etap
wstępny:
14 dni
profilaktyka przeciwobrzękowa i psychoterapia
Ocena sprawności kończyny wg kryteriów
Kułakowskiego i Miki (określenie efektów
rehabilitacji)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
2. Postępowanie po opuszczeniu szpitala – etap
zasadniczy:
30 dni
Cel: uzyskanie optymalnej sprawności kończyny i
stanu równowagi psychicznej
Kinezyterapia grupowa i indywidualna, masaż
klasyczny, masaż aparaturowy, psychoterapia
grupowa

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
3. Postępowanie usprawniające u kobiet z utrwalonym
obrzękiem limfatycznym:
Kompleksowo- łącząc ćwiczenia ruchowe z
mechanicznym drenażem chłonki
Masaż ręczny i pneumatyczny, elektrostymulacja
komputerowa, masaż podwodny, kąpiel wirowa
Wysokie ułożenie kończyny w czasie ćwiczeń

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie zachowawcze:
3. Postępowanie usprawniające u kobiet z utrwalonym
obrzękiem limfatycznym:
Ćwiczenia korygujące postawę
Rehabilitacja bez względu na upływ czasu od operacji
Systematyczne badania kontrolne i ocena wg kryteriów
Kułakowskiego i Miki (określenie efektów rehabilitacji)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Leczenie chirurgiczne:
Metody polegające na usunięciu obrzękniętej
tkanki podskórnej
Metody polegające na wytworzeniu nowych
dróg odpływu chłonki do wyżej położonych,
drożnych naczyń limfatycznych lub żylnych

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Metody leczenia chirurgicznego:
1. Wszczepienie nici lub cienkich dreników do
obrzękniętej
tkanki podskórnej (wytworzenie kanałów
umożliwiających przepływ chłonki)
2. Wpuklenie odnaskórkowanych fałdów skóry w
przestrzenie mięśniowe (połączenie głębokiej i
powierzchownej sieci naczyń limfatycznych)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Metody leczenia chirurgicznego:
3. Przemieszczenie uszypułowanych płatów skórno-
mięśniowych z okolicy klatki piersiowej na okolicę
ramienia (płaty „zbierają chłonkę” przy szerokiej szypule
naczyniowej; szypuła z naczyniami limfatycznymi)
4. Rozległe wycięcie obrzękniętej tkanki podskórnej i skóry,
pokrycie ubytków skórnych przeszczepami niepełnej
grubości (na mięśnie i powięzie)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Metody leczenia chirurgicznego:
5. Mikrochirurgiczne zespolenia naczyń chłonnych z
naczyniami żylnymi, najlepiej w okolicach ramion
(mikrochirurgia)
6. Przeszczepy mikrochirurgiczne węzłów chłonnych
w
okolicę dołu pachowego (po usunięciu pachowych
węzłów chłonnych)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Piśmiennictwo:
Becker C, Assouad J, Riquet M, Hidden G: Postmastectomy
lymphedema: long-term results following microsurgical lymph node
transplantation. Ann Surg 2006 Mar; 243(3): 313-5.
Long-term results following microsurgical lymph node (LN)
transplantation
24 female patients with lymphedema for more than 5 years
underwent LN transplantation (from femoral to axillary region)
Upper limb perimeter returned to normal in 10 cases (cured),
decreased in 12 cases, remained unchanged in 2 cases
5 of 16 (31%) lymphoscintigraphies demonstrated activity of LN
Physiotherapy was discontinued in 15 patients (62.5%)

Profilaktyka i leczenie obrzęku
chłonnego kończyny górnej.
Piśmiennictwo- wybór:
1.
Pawlęga J: Podręcznik onkologii klinicznej. UICC, Kraków 2001, 479-
499.
2.
Jassem J: Rak sutka. Springer PWN, Warszawa 1998, 211-213, 274-
288.
3.
Spratt JS, Donegan WL: Surgical management. Cancer of the breast.
WB Saunders Company, Philadelphia 1995, 443.
4.
Thompson N: The surgical treatment of chronic lymphoedema of the
extremities. Surg Clin North Am 1967; 47, 445.
5.
O’Brien BM, Shafiroff BB: Microlymphaticovenous and resectional
surgery in obstructive lymphoedema. World J Surg 1979; 3, 3.
6.
Becker C, Assouad J, Riquet M, Hidden G: Postmastectomy
lymphedema: long-term results following microsurgical lymph node
transplantation. Ann Surg 2006 Mar; 243(3): 313-5.
7.
Mika K: Rehabilitacja po radykalnej operacji z powodu raka sutka. Pol
Tyg Lek 1975; 30, 1809.
8.
Kułakowski A, Mika K: Kryteria ustalania sprawności kończyny górnej
po mastektomii i radioterapii z powodu raka sutka. Pol Tyg Lek 1979;
34, 1241.

MGR REHABILITACJI RUCHOWEJ
ROMAN HAWRO
Dział Rehabilitacji Dolnośląskiego Centrum
Onkologii we Wrocławiu
Katedra Fizjoterapii w Medycynie Zachowawczej i
Zabiegowej – zakład Fizjoterapii w Chirurgii
Akademii Wychowania Fizycznego we Wrocławiu

DZIAŁANIE OBRZĘKU
-
- wpływa na miejscowe osłabienie immunologiczne
- może być przyczyną nawracających stanów
zapalnych oraz groźnych dla zdrowia i życia
powikłań
- stanowi podłoże dla rozwoju gronkowców i
paciorkowców
- osłabia funkcję kończyny
- ogranicza zasięg ruchów kończyny
- stanowi defekt kosmetyczny
- daje poczucie ogólnego dyskomfortu

WTÓRNY OBRZĘK CHŁONNY KOŃCZYNY
GÓRNEJ PO DOSZCZĘTNYM LECZENIU
RAKA SUTKA
-
- względna limfatyczna niewydolność w kończynie
tzw. obrzęk przejściowy (7-10 dni po zabiegu jako
przejaw urazu operacyjnego lub w 2-3 tygodnie
później, wtórnie do stanu zapalnego lub
przedłużonego gojenia się rany)
- regeneracja układu chłonnego (zazwyczaj po 4-
6 tygodniach po operacji odtwarza się drenaż
chłonki w dole pachowym)

ROZWÓJ KRĄŻENIA OBOCZNEGO U 60%
ROZWÓJ KRĄŻENIA OBOCZNEGO U 60%
CHORYCH W DOSTATECZNY SPOSÓB
CHORYCH W DOSTATECZNY SPOSÓB
ZAPEWNIA RÓWNOWAGĘ ODPŁYWU
ZAPEWNIA RÓWNOWAGĘ ODPŁYWU
CHŁONKI
CHŁONKI
W CIĄGU 6 MIESIĘCY PO OPERACJI
W CIĄGU 6 MIESIĘCY PO OPERACJI

CELE REHABILITACJI:
-
zwiększenie zakresu ruchów
- zwiększenie siły mięśniowej kończyny strony operowanej
- zapobieganie zastojowi chłonki w kończynie i okolicy zabiegu
operacyjnego oraz poddanej radioterapii
- oddziaływanie mające na celu wytworzenie krążenia
obocznego chłonki
- zwalczanie obrzęku przez stosowanie specjalnych ćwiczeń i
zabiegów fizykalnych
- przywrócenie równowagi odpływu chłonki
- odprowadzenie nadmiaru chłonki
- zmniejszenie dyskomfortu poprzez zmniejszenie rozmiarów
obrzęku oraz zapobieganie dalszemu nagromadzeniu się
płynów
- korygowanie zmian postawy ciała, występujących w
następstwie leczenia onkologicznego
-
oddziaływanie na psychikę chorych w celu uzyskania
oddziaływanie na psychikę chorych w celu uzyskania
optymalnej adaptacji do zmienionych warunków życia
optymalnej adaptacji do zmienionych warunków życia

DIAGNOSTYKA OBRZĘKU CHŁONNEGO
-
- pomiary obwodów
- pomiar objętości kończyny
- tonometria skóry
- badania rentgenowskie tkanek miękkich
- limfoscyntygrafia
- tomografia komputerowa
- rezonans magnetyczny
- posiewy bakteryjne skóry

METODY REHABILITACJI STOSOWANE W
LECZENIU OBRZĘKU CHŁONNEGO
KOŃCZYNY GÓRNEJ PO MASTEKTOMII
Zalecenia dla pacjentki odnośnie postępowania z
obrzękniętą kończyną:
- pozycje ułożeniowe
- ćwiczenia lecznicze
- ręczny drenaż chłonny
- automasaż
- elastyczne rękawy/pończochy
- bandażowanie
- przerywana kompresja pneumatyczna
- higiena skóry

WCZESNA PROFILAKTYKA OBRZĘKU
WCZESNA PROFILAKTYKA OBRZĘKU
LIMFATYCZNEGO PO MASTEKTOMII
LIMFATYCZNEGO PO MASTEKTOMII
w postępowaniu fizjoterapeutycznym należy zwrócić
w postępowaniu fizjoterapeutycznym należy zwrócić
szczególną uwagę na moment operacji i radioterapii
szczególną uwagę na moment operacji i radioterapii
stanowiący duże prawdopodobieństwo wystąpienia
stanowiący duże prawdopodobieństwo wystąpienia
obrzęku limfatycznego jako następstwa
obrzęku limfatycznego jako następstwa
zastosowanych z konieczności metod leczenia
zastosowanych z konieczności metod leczenia

ĆWICZENIA LECZNICZE
-
- zmniejszają objętość zalegającego płynu
śródmiąższowego zwiększając powrót żylny
- poprawiają funkcjonowanie naczyń limfatycznych
zbiorczych oraz początkowych naczyń chłonnych,
które tętnią pod wpływem ruchów mięśni
- nie powinny być zbyt intensywne, koniecznie
dostosowane indywidualnie dla każdego pacjenta,
gdyż prowadzone nieprawidłowo mogą wywołać
skutek odmienny od zamierzonego
- powinny być wykonywane zawsze w
rękawie/pończosze uciskowej
- powinny być wykonywane do granicy bólu

UCISK POWIERZCHOWNY JEST NIEZBĘDNYM
ELEMENTEM WŁAŚCIWEGO LECZENIA OBRZĘKU
LIMFATYCZNEGO KOŃCZYNY GÓRNEJ PO
MASTEKTOMII, BEZ KTÓREGO INNE METODY SĄ
MAŁO SKUTECZNE
.
.
NACZYNIA LIMFATYCZNE REAGUJĄ ZWIĘKSZENIEM
AKTYWNOŚCI W ODPOWIEDZI NA ŁAGODNE
BODŹCE MECHANICZNE.

RĘCZNY DRENAŻ LIMFATYCZNY
-
- masaż jest bardzo ważnym elementem w leczeniu
obrzęku limfatycznego
- aby był skuteczny konieczne jest stosowanie
odpowiedniej techniki
- zabieg ten powinno wykonywać się bez użycia
środków poślizgowych
- manual lymphatic drainage (MLD)- to
specjalistyczny masaż, który jest bardzo delikatny i
pobudza odpływ chłonki w odpowiednim kierunku
(może być wykonywany tylko przez przeszkolonego
fizjoterapeutę)
- simple lymphatic drainage (SLD)- jest
zmodyfikowaną formą MLD i może być wykonywany
przez pacjenta

CEL ZASTOSOWANIA RĘCZNEGO
DRENAŻU LIMFATYCZNEGO
-
rozbicie zbiorników chłonki
- udrożnienie istniejących naczyń chłonnych
- pobudzenie czynności układu chłonnego
- doprowadzenie do skurczu powierzchownych
naczyń limfatycznych
- wzmożenie przepływu chłonki
- odprowadzenie nadmiaru chłonki z obszarów
obrzękniętych do miejsc z dobrym jej odpływem

KOMPLEKSOWA TERAPIA
PRZECIWOBRZĘKOWA – KTP
FAZA
UDRAŻNIAJĄCA
OPTYMALIZUJĄCO – UTRWALAJĄCA
CEL
Zmniejszenie obrzęku
Optymalizacja i utrwalenie uzyskanego
efektu, zapobieganie nawrotom
obrzęku
CZAS TRWANIA3-6 tygodni
Przez całe życie
ZABIEGI Masaż limfatyczny (ML)
Terapia ruchowa / ćwiczenia
Kompresja / bandażowaniePielęgnacja skóry
Terapia ruchowa/ćwiczenia Kompresja / rękawy, pończochy
elastyczne
Pielęgnacja skóry
Systematyczne wizyty u lekarza /
obserwacja obrzęku
SKUTECZNOŚĆ BARDZO WYSOKA PRZY ZAŁOŻENIU
BEZWZGLĘDNEGO PRZESTRZEGANIA WSZYSTKICH ZASAD

METODY REHABILITACJI STOSOWANE I
ZALECANE W PRZYPADKU OBRZĘKU
LIMFATYCZNEGO PO MASTEKTOMII PRZEZ
CENTRUM ONKOLOGII W WARSZAWIE
-
-
ćwiczenia fizyczne
- elektrostymulacja komputerowa mięśni kończyny strony
operowanej
- krioterapia
- zajęcia psychoterapeutyczne w formie relaksacji lub
choreoterapii (pokonanie frustracji narastającej wraz ze
zwiększaniem się obrzęku)
- różne formy masażu dobierane indywidualnie dla danej
pacjentki
(z uwzględnieniem: wielkości obrzęku, okresu jego
występowania, konsystencji):
- masaż aparatem Aquavibron
- rytmiczny masaż pneumatyczny
- masaż wirowy

METODA OPRACOWANA W CHINACH
WYKORZYSTUJĄCA CIEPŁO – MIEJSCOWĄ
HIPERTERMIĘ W LECZENIU OBRZĘKÓW
CHŁONNYCH
-
obrzęknięta kończyna nagrzewana jest w specjalnym piecu
mikrofalowym skonstruowanym przez Changa
- temperatura dobierana jest indywidualnie do tolerancji
chorego
-leczenie zwykle polega na stosowaniu trzech zabiegów
tygodniowo przez 3 tygodnie po 45 minut każdy
- najbardziej spektakularne wyniki uzyskiwano u chorych z
nawracającymi epizodami zapalenia skóry, naczyń i węzłów
chłonnych
- w badaniach immunohistochemicznych wycinków skóry
wykazano cofnięcie się nacieków skórnych
- lecznicze działanie ciepła może być prawdopodobnie
wyjaśnione: - zwiększonym tkankowym rozszczepieniem
białek
- zmianami w tkance śródmiąższowej
- tworzeniem krążenia obocznego

CARATI I WSPÓŁAUTORZY BADALI
POTENCJALNE MOŻLIWOŚCI ZASTOSOWANIA
LASEROTERAPII W LECZENIU OBRZĘKÓW
CHŁONNYCH (DONIESIENIE Z POŁUDNIOWEJ
AUSTRALII)
-
laserem napromieniano 17 punktów rozmieszczonych co 2
cm w dole pachowym
- nie stwierdzono znaczącej poprawy bezpośrednio po leczeniu
- po upływie 1 do 3 miesięcy po zakończeniu 2 cykli
laseroterapii u 31% pacjentek obserwowano znaczące
klinicznie zmniejszenie objętości kończyny (>200 cm³)
- Laseroterapia:
- z jednej strony może stymulować limfangiogenezę,
- z drugiej strony może również aktywować komórki
nowotworowe w stanie uśpienia - dlatego powinno się
przeprowadzić dalsze badania w celu oceny
bezpieczeństwa
takiego postępowania

KONSENSUS MIĘDZYNARODOWEGO
TOWARZYSTWA LIMFOLOGICZNEGO
Diagnostyka
Leczenie nieoperacyjne zachowawcze
złożona fizykoterapia (CPT, combined physical therapy)
przerywany masaż pneumatyczny
masaż
erapia termiczna
elewacja kończyny
Terapia farmakologiczna
diuretyki
benzopiryny
leki przeciwbakteryjne
Dieta
Rehabilitacja psychospołeczna
Leczenie chirurgiczne
resekcje
zabiegi mikrochirurgiczne
zabiegi rekonstrukcyjne i zabiegi pochodne

PROGNOZY ROZWOJU LECZENIA
OBRZĘKÓW CHŁONNYCH W XXI WIEKU
Trzy W (WWW):
wczesne rozpoznanie
wczesna antybiotykoterapia
wczesne leczenie zmniejszające przesączanie,
kompresoterapia, zabiegi mikrochirurgiczne

„Nowoczesne lecznictwo byłoby okrucieństwem,
gdyby usiłowało tylko ratować życie, a nie chciało
zająć się kalectwem, przed którym nie potrafiło
uchronić człowieka”
PROF. WIKTOR DEGA
PROF. WIKTOR DEGA

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Terminologia:
Nawrót/ wznowa- ponowne ujawnienie się nowotworu
po okresie, w którym nie stwierdza się jego klinicznych
objawów
Okres wolny od choroby- ang. disease-free interval
Przyczyny nawrotów:
•
niedoszczętność leczenia chirurgicznego
•
obecność mikroskopowego rozsiewu nowotworu już w
momencie zabiegu

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Terminologia:
Nawrót miejscowy- ujawnienie się nowotworu w sutku
(po leczeniu oszczędzającym- BCT) lub w obrębie
ściany klatki piersiowej (po amputacji sutka)
Nawrót regionalny- przerzuty w okolicznych węzłach
chłonnych
Wznowa w ścianie klatki piersiowej- może dotyczyć
skóry, tkanki podskórnej i mięśni

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Terminologia:
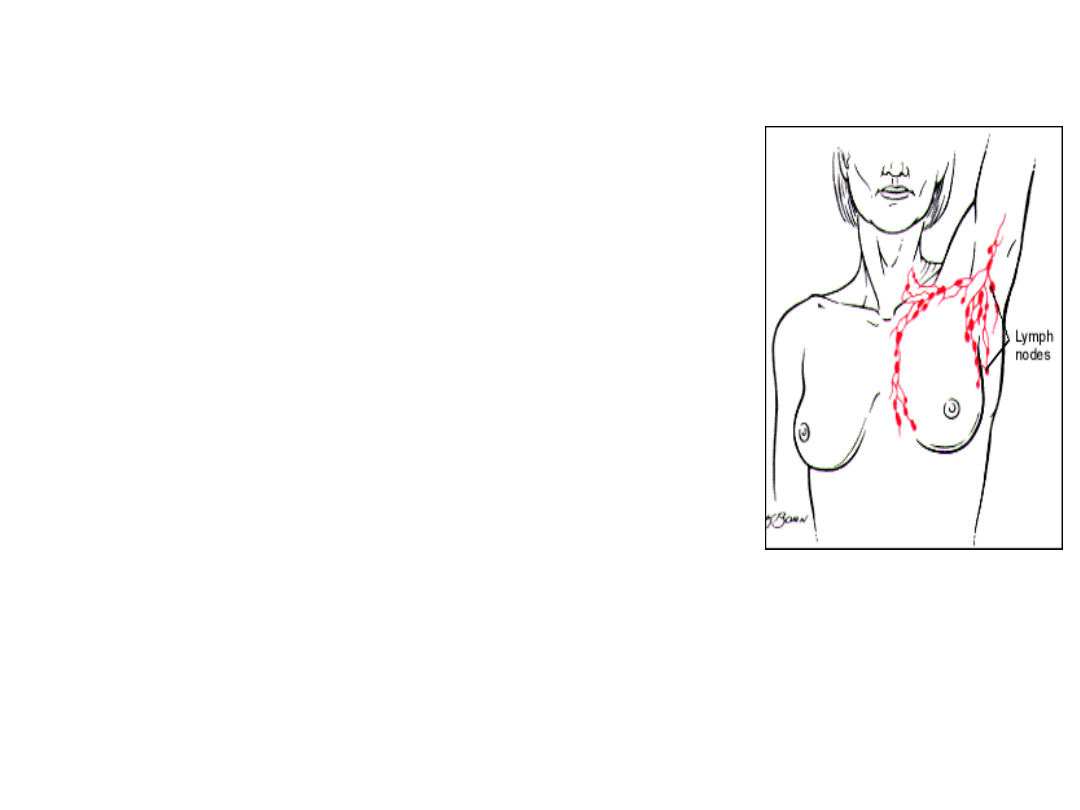
Regionalne węzły chłonne:
•
pachowe po stronie zmiany
•
mostkowe obustronnie
•
nad- i podobojczykowe po stronie zmiany (N3+)
Poza tymi granicami- przerzuty odległe
Nawrót miejscowy lub regionalny- obniżenie
szansy
wyleczenia i pogorszenie jakości życia
(ból, krwawienie, owrzodzenie, obrzęk ramienia,
naciek splotu ramiennego)
Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Lokalizacja nawrotów:
Po doszczętnym leczeniu operacyjnym:
•
wznowy miejscowe- >50%
•
przerzuty do w. pachowych- 9-33%
•
przerzuty do w. nad- i podobojczykowych- 11-30%
•
przerzuty do w. zamostkowych- najrzadziej
Po leczeniu oszczędzającym (wycięcie + Rth):
wznowy w sutku- 1-3% rocznie

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Czynniki ryzyka nawrotów:
80-90 % nawrotów stwierdza się w pierwszych 5 latach
po leczeniu; czasem po 15 i więcej latach
Czynniki ryzyka nawrotów- leczenie doszczętne:
•
średnica guza
•
obecność i liczba przerzutów do pachowych węzłów
chłonnych
•
metoda leczenia chirurgicznego
•
rodzaj leczenia uzupełniającego

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Czynniki ryzyka nawrotów:
Czynniki ryzyka nawrotów- leczenie oszczędzające:
•
młody wiek kobiet
•
mikroskopowo niedoszczętne wycięcie guza
•
zmiana wieloogniskowa
•
obecność nasilonej komponenty śródprzewodowej
•
naciek naczyń krwionośnych
•
brak uzupełniającej Rth po usunięciu guza

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Rozpoznawanie wznów:
Zgrubienie lub owrzodzenie w obrębie ściany klatki
piersiowej
Powiększenie węzłów chłonnych
Oba powyższe jednocześnie
„Pancerz rakowy”- rozległe, deskowate nacieczenie
ściany klatki piersiowej wykraczające poza obręb
blizny po amputacji lub pól napromieniania
(czasem z zajęciem węzłów chłonnych)
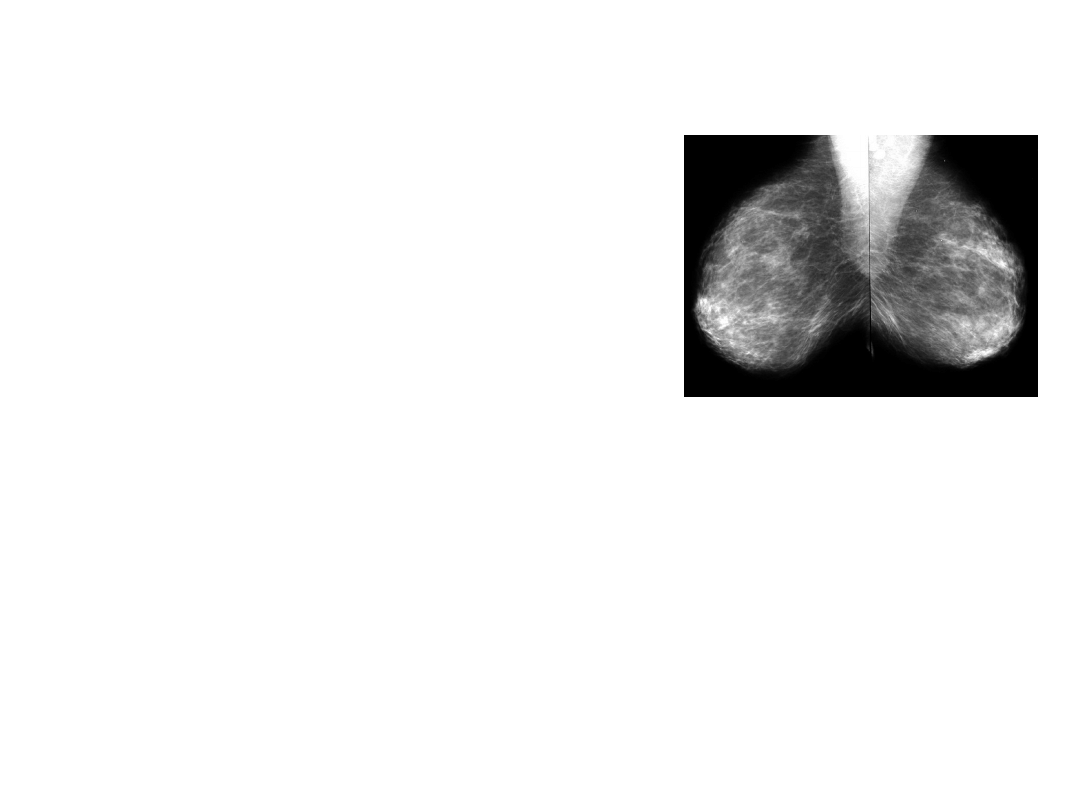
Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Trudności diagnostyczne- wznowy miejscowe po
leczeniu oszczędzającym (BCT):
Maskowane przez popromienne zwłóknienie sutka
Konieczne regularne badania MGF
Wznowy w sutku wykrywa: w 1/3 wyłącznie MGF, w
1/3 badanie kliniczne i w 1/3 obie metody łącznie
Cechy sugerujące wznowę w MGF:
•
nowa lub powiększająca się zmiana
•
mikrozwapnienia

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Trudności diagnostyczne- wznowy w węzłach
zamostkowych:
Rozpoznawane późno
Głęboko umiejscowione, nieruchome zgrubienie
w
przestrzeni międzyżebrowej
Ból lub tkliwość okolicy
Pomocne badanie TK

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Rozpoznawanie wznów:
Nawrót potwierdzony badaniem histopatologicznym
lub cytologicznym
Jeżeli możliwe- pobranie do badania całego guza z
marginesem (pierwszy etap leczenia nawrotu)
Określenie receptorów steroidowych w komórkach
guza (ER, PgR)
Ocena stopnia zaawansowania nowotworu
(ew. przerzuty odległe)

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Rokowanie- nawroty miejscowe i regionalne:
Ogólne rokowanie- niepomyślne:
•
5 lat bez objawów choroby- 20-30% chorych
•
10 lat bez objawów choroby- 7% chorych
•
mediana czasu przeżycia- 2-3 lata
Grupa niejednorodna rokowniczo
Nawroty miejscowe rokują lepiej niż nawroty
regionalne

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Korzystne czynniki rokownicze nawrotów:
Długi okres od pierwszorazowego leczenia
operacyjnego do wystąpienia nawrotu
Mała masa guza w momencie nawrotu
Niższy wyjściowy stopień zaawansowania
nowotworu
Obecność receptorów steroidowych w tkance
guza

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Niekorzystne czynniki rokownicze nawrotów:
Krótki okres od pierwszorazowego leczenia
operacyjnego do wystąpienia nawrotu
Duża masa guza w momencie nawrotu
Wyższy wyjściowy stopień zaawansowania
nowotworu
Brak obecności receptorów steroidowych w tkance
guza oraz
Naciekanie skóry
Wznowa poza lokalizacją guza pierwotnego

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów:
Taktyka postępowania w poszczególnych
przypadkach
uwarunkowana:
•
zaawansowaniem i umiejscowieniem nowotworu
•
stanem ogólnym chorej
•
przebytym uprzednio leczeniem

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w obrębie ściany klatki
piersiowej:
Pojedyncze wznowy wyciąć w granicach tkanek
zdrowych
Jeżeli chora nie była uprzednio napromieniana- Rth
Miejscowe nawroty nie kwalifikujące się do
postępowania chirurgicznego- tylko Rth
Wyniki Rth zależne od zaawansowania nowotworu
(niewielkie ogniska- zwykle trwałe wyleczenie)

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w
obrębie ściany klatki piersiowej:
Obszar Rth powinien objąć:
•
całą ścianę klatki piersiowej po stronie zmiany
•
węzły nadobojczykowe i zamostkowe (duże ryzyko
rozsiewu chłonnego)
•
jamę pachową po doszczętnym usunięciu węzłów
(kontrowersje!)

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w obrębie ściany klatki
piersiowej:
Dawka promieniowania: 45-50 Gy na cały obszar +
10-15 Gy na okolicę wznowy
Próby leczenia- hipertermia skojarzona z
napromienianiem dawką o małej mocy
Uporczywe dolegliwości (ból, owrzodzenie)- rozważyć
resekcję zajętego fragmentu ściany klatki piersiowej

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w sutku po leczeniu
oszczędzającym (BCT):
Rola wczesnego wykrywania wznów w obrębie sutka
(badania kontrolne po leczeniu oszczędzającym):
•
staranne badanie palpacyjne
•
regularna MGF
•
w razie potrzeby biopsja cienkoigłowa lub pobranie
wycinków

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w sutku po leczeniu
oszczędzającym (BCT):
Rozpoznanie trudne- naciek maskowany przez
włóknienie popromienne (często rozpoznawany w
późnej fazie)
Niepowodzenie próby zachowania sutka (amputacja,
brak możliwości powtórnej Rth)
Wznowy zlokalizowane zwykle w obszarze loży po
pierwotnym guzie (teoria jednoogniskowości raka
sutka)

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w sutku po leczeniu
oszczędzającym (BCT):
Wznowa w sutku bez objawów rozsiewu- amputacja
Możliwości Rth niewielkie (Rth wcześniej w
uzupełnieniu zabiegu oszczędzającego)
Rokowanie u chorych ze wznową w sutku po leczeniu
oszczędzającym- nieznacznie lepsze niż we wznowie
w ścianie klatki piersiowej po amputacji

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w sutku po leczeniu
oszczędzającym (BCT):
NSABP (Narodowy Program Uzupełniającego
Leczenia Raka Sutka, USA):
•
wiele wznów miejscowych w grupie chorych bez Rth
•
nie wykazano jednak ujemnego wpływu na czas
przeżycia tej grupy jako całości
•
jedynie krótszy okres wolny od wznowy u chorych
leczonych wyłącznie chirurgicznie

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w sutku po leczeniu
oszczędzającym (BCT):
Wieloośrodkowe badanie EORTC nr 10801:
•
wyniki mierzone czasem przeżycia po leczeniu
wznowy jednakowo złe po amputacji i BCT
•
częstość wznów miejscowych większa u chorych
leczonych metodą oszczędzającą sutek
•
cel- wskazanie grupy chorych, w której ryzyko wznowy
po BCT jest szczególnie wysokie (do amputacji)
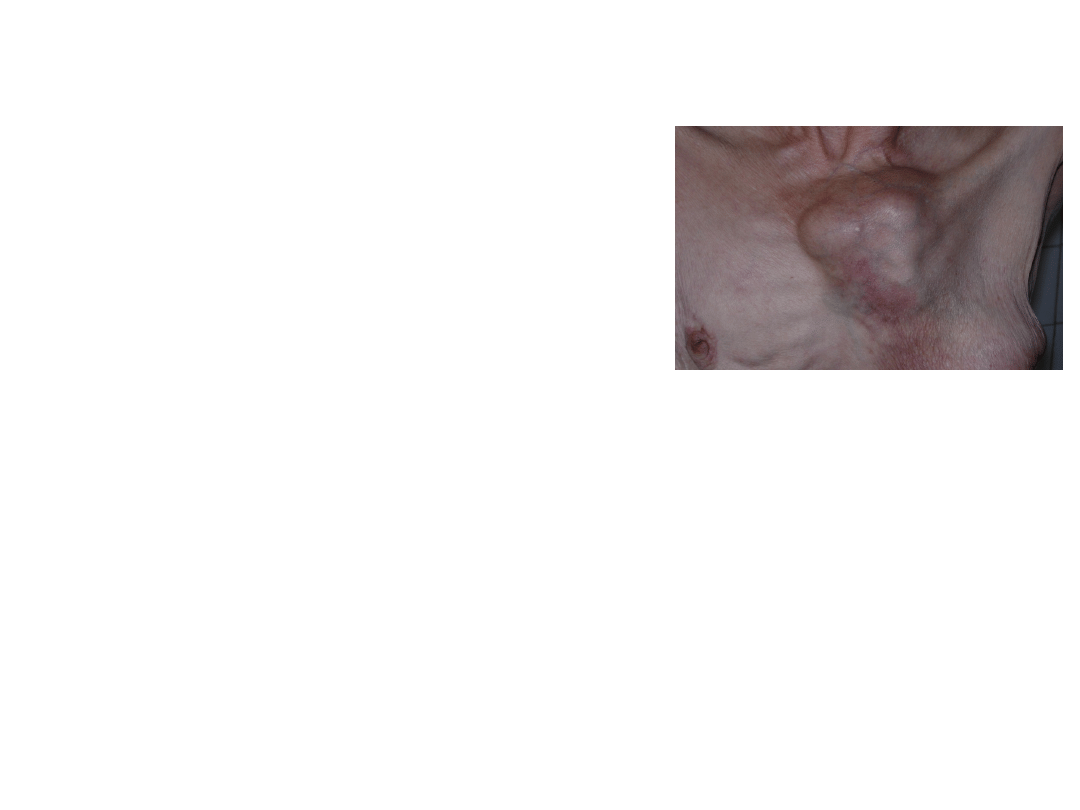
Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- wznowy w węzłach chłonnych:
Izolowane nawroty w pachowych węzłach chłonnych-
doszczętny zabieg operacyjny + ew. Rth
Nieruchome węzły chłonne- jedynie Rth
Nawroty w węzłach nadobojczykowych- zapowiedź
uogólnienia choroby- paliatywna Rth (nie zapobiega
rozsiewowi)
Nawroty w węzłach zamostkowych- Rth
Radykalna Rth- 50-60 Gy, paliatywna Rth- 30-40 Gy

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- rola leczenia systemowego:
U części chorych z nawrotem miejscowym lub
regionalnym stwierdza się równolegle przerzuty
odległe- chemioterapia i/ lub hormonoterapia
U chorych bez klinicznych cech rozsiewu- u 75-80%
przerzuty ujawnią się w ciągu 5 lat
Stąd propozycja leczenia systemowego w
uzupełnieniu zabiegu operacyjnego lub Rth u
chorych
z izolowaną wznową miejscową lub regionalną

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi- leczenie nawrotów
miejscowych i regionalnych.
Leczenie nawrotów- rola leczenia systemowego:
Wybór metody leczenia systemowego oparty na kryteriach dla
chorych z zaawansowanym nowotworem:
•
dynamika wzrostu nowotworu:
powolny wzrost guza- leczenie hormonalne
szybki wzrost guza- leczenie chemiczne
•
stan receptorów steroidowych w komórkach guza
•
wiek i stan menopauzalny chorej
•
poprzednie leczenie i jego wyniki
•
stan ogólny chorej i choroby współistniejące
•
lokalizacja ognisk przerzutowych

Chirurgia „ratująca” niepowodzeń
leczenia raka piersi.
Piśmiennictwo- wybór:
1.
Pawlęga J: Podręcznik onkologii klinicznej. UICC, Kraków 2001, 479-
499.
2.
Jassem J: Rak sutka. Springer PWN, Warszawa 1998, 298-304.
3.
Donegan WL: Local and regional recurrence. Cancer of the breast. WB
Saunders Company, Philadelphia 1995, 666.
4.
Borger JH, Kemperman HWPM, Hart AAM: Risk factors in breast-
conservation therapy. J Clin Oncol 1994; 12, 653.
5.
Fisher B, Redmond C, Fisher ER: Ten-year results of a randomized trial
comparing total mastectomy and lumpectomy with and without
irradiation in the treatment of breast cancer. N Engl J Med 1989; 320,
822.
6.
Probstfeld MR, O’Connel TX: Treatment of locally recurrent breast
carcinoma. Arch Surg 1989; 124, 1127.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
Wyszukiwarka
Podobne podstrony:
cz16 05 2007
IIKolokwium25.05. 2007, Nieorganiczna, chemia2, Arkusze powtórzeniowe, Pobieranie1, studia 1.2, test
Obrzęk limfatyczny, Fizjoterapia
bm wt 13 15 g1 se2 sp 2 c3 22 05 2007
Biochemia - exam stoma - 30.05.2007, Prywatne, biochemia, biochemia 1, biochemia
OBRZĘK LIMFATYCZNY, endokrynologia, opieka paliatywna
materiałożnawstwo 9 - 08.05.2007, Materiałoznawstwo - wykłady
Hakin9 25 (05 2007) PL
LISTA AUT SEO PERFECT dn 22 05 2007
Kompleksowa terapia fizykalna obrzęków limfatycznych
LISTA AUT SEO PERFECT dn 24 05 2007
Obrzek limfatyczny
scenariusz 05 2007 juz czas na wiosne, Praca, Scenariusze
AM1 k1p) 05 2007 ITN
Materiały na kolos 08.05.2007, Zarządzanie i inżynieria produkcji, Semestr 2, Materiałoznawstwo, Mat
przyczyny rozwoju elastycznych form zatrudnienia 29 05 2007
Immunologia - prelekcja 11.05.2007, immunologia
IIKolokwium.A.25.05.2007, Nieorganiczna, chemia2, Arkusze powtórzeniowe, Pobieranie1, studia 1.2, te
więcej podobnych podstron