
Kliniczne aspekty
przeszczepiania
narządów
Klinika Immunologii,
Reumatologii i Alergii
Marcin Kurowski

Historia transplantologii
1902 Alexis Carrel opracowuje metodę szycia naczyń
1902 Albert – autoprzeszczep nerki u psa
1905 przeszczep rogówki
1918 wprowadzenie transfuzji krwi
1954 Murray i Hume w Bostonie, przeszczepiają nerkę od
bliźniaka
1962 Hamberger i Terasaki typowanie tkankowe
1963 Pierwszy przeszczep wątroby w Denver, USA
1966 Kussmeyer i Nielson, crossmatch
1967 Christiaan Barnard przeszczepia serce
1969 Pierwszy przesczep serce wykonany w Polsce – Jan
Moll
1970 powszechne wprowadzenie typowania antygenów HLA
1978 Cyklosporyna I faza badań klinicznych, typowanie
HLA-DR
1993 Mykofenolat mofetilu

Rodzaje przeszczepów
Autologiczny – w obrębie tej samej
osoby
Allogeniczny – pomiędzy dwiema
osobami różnymi genetycznie, ale w
obrębie tego samego gatunku
Izogeniczny – pomiędzy osobami o
takim samym genomie
Ksenogeniczny – pomiędzy gatunkami

Rodzaje przeszczepów – c.d.
Ortotopowy – w to samo miejsce
Heterotopowy w inne miejsce

Przeszczepy od zmarłych
Serce/Płuca
Zastawki serca
Nerki
Wątroba
Rogówka
Trzustka
Jelito cienkie
Kości
Skóra

Przeszczepy od żywych
Nerka
Płat wątroby
Jelito cienkie
Skóra
Szpik
Dawca domino
Osoba, która po otrzymaniu przeszczepów jest
wstanie oddać własny organ do przeszczepienia
dla innego chorego np. Osoba z chorobą płuc,
która otrzymuje płuca i serce może oddać swoje
serce innej osobie.

Antygeny transplantacyjne
Większe
HLA klasy I
HLA klasy II
Mniejsze
Typu „Klasy I”
HLA E, F, G
Typu „Klasy II”
DMA/DMB, niezbędne do wprowadzenia peptydu do
HLA klasy II
Typu „ Klasy III”
Białka dopełniacza C2, C4 i Bf
21-OH hydroksylaza
TNF alpha i beta

Antygeny transplantacyjne
c.d.
Inne
Białka TAP 1 and 2 transportujące peptydy
do HLA-I
Białko Hsp70 odpowiedzialne za proces
zwijania i degradacji zdenaturowanych
białek
LMP 2, LMP 7 – składniki proteasomu biorące
udział w degradacji enzymatycznej białek
CD1 – prezentuje TCR lipidy i glikolipidy
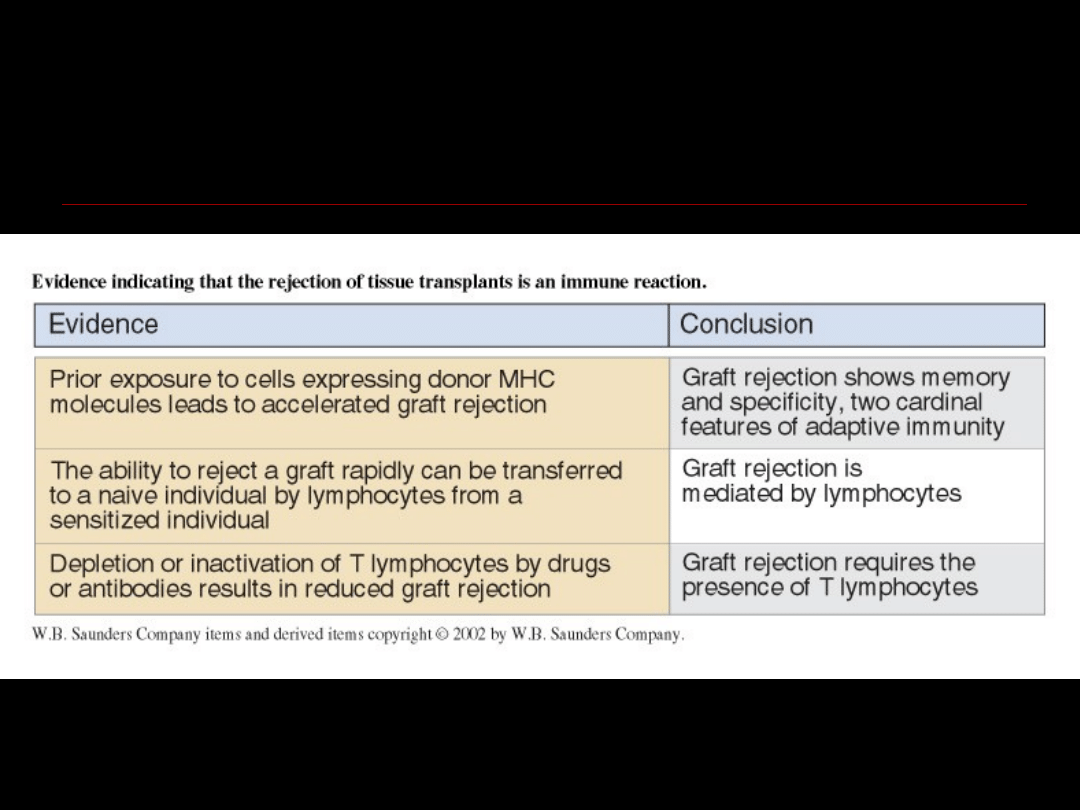
Dowody na to, że odrzucanie
przeszczepu jest mediowane
immunologicznie

Odrzucanie przeszczepu
Nadostre
Przyspieszone
Ostre
Przewlekłe

Dlaczego przeszczep może być
odrzucony?
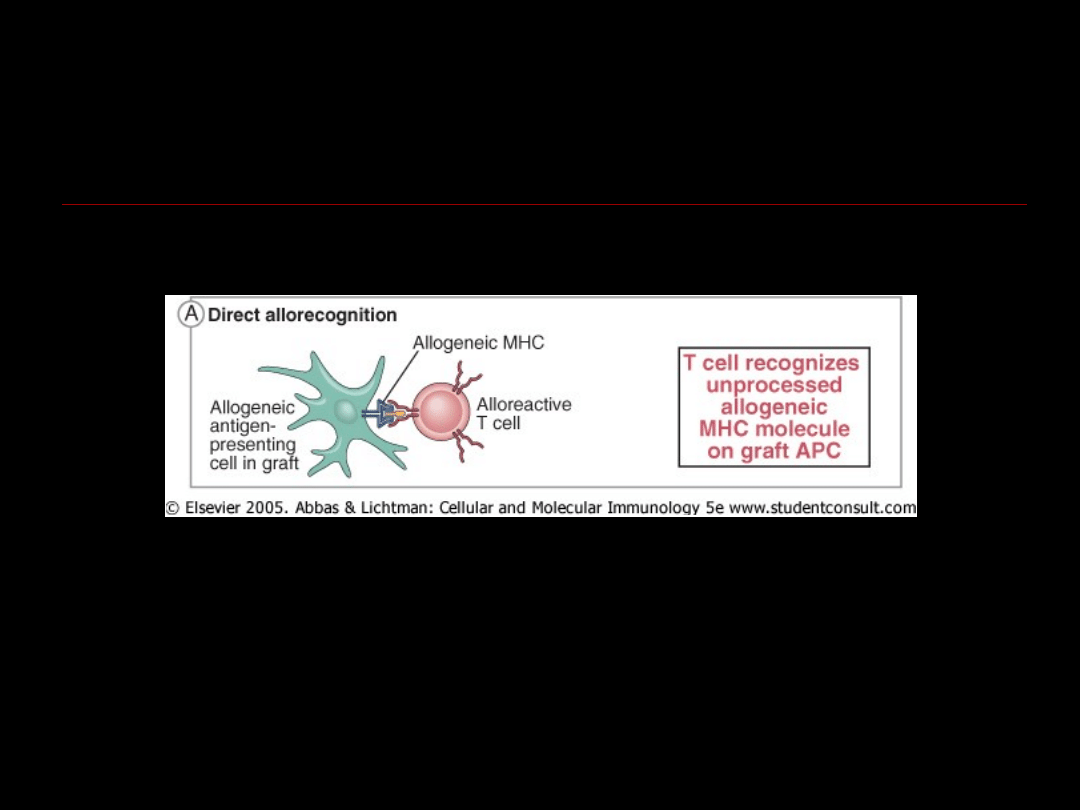
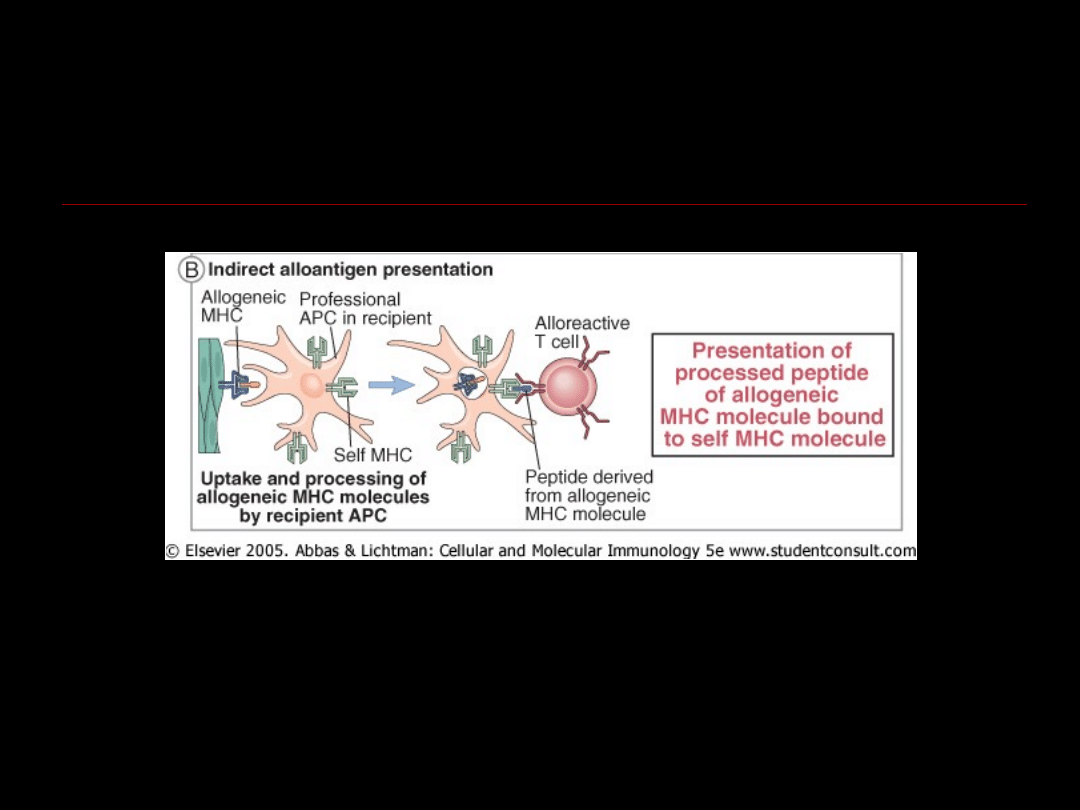
Limfocyt T biorcy rozpoznaje antygeny
HLA
klasy I i II dawcy na powierzchni komórek
prezentujących antygen dawcy
– nadostre/ostre odrzucanie
przeszczepu
HLA dawcy
mogą być także prezentowane na
powierzchni antygenów HLA biorcy przez
komórki APC biorcy
– przewlekłe
odrzucanie przeszczepu
Downloaded from: StudentConsult (on 19 June 2006 03:41 PM)
© 2005 Elsevier

Przyspieszone odrzucanie
przeszczepu
Dni
Aktywacja swoistych limfocytów T

Ostre odrzucanie
przeszczepu
Dni – tygodnie - miesiące
Pierwotna aktywacja limfocytów T przez
komórki dendrytyczne przeszczepu
DTH – indukcja nacieku makrofagów
Naciek z komórek jednojądrowych
PMN
NK
Limfocyty T i B

Przewlekłe odrzucanie
przeszczepu
Miesiące lata
Występuje u wszystkich pacjentów po
przeszczepach narządowych bez
immunosupresji
Mechanizm nie jest jasny:
Przeciwciała
Kompleksy immunologiczne
Powolna aktywacja odpowiedzi komórkowej
DTH?
Mechanizmy nieimmunologiczne

Graft versus Host Disease (GVHD)
Choroba przeszczep przeciwko
gospodarzowi
Reakcja układu immunologicznego dawcy
znajdującego się w przeszczepie przeciwko
komórkom biorcy – objawy wywołane przez
alleoreaktywne limfocyty T obecne w
przeszczepionym szpiku efekt cytotoksyczny
Może wystąpić we wszystkich przeszczepach
Występuje u około 70% biorców allogenicznego
przeszczepu szpiku
Występuje także u biorców allogenicznego
przeszczepu szpiku od HLA-zgodnych dawców
spokrewnionych [niezgodność w zakresie słabych
antygenów MHC]

GVHD – ocena ryzyka
Missmatch HLA
Niespokrewniony dawca
Starszy wiek dawcy i biorcy
Ciąża lub transfuzje u dawcy [allosensytyzacja]
Przeszczep od kobiety do mężczyzny
Objawy toksyczności procedury przeszczepu
Nieskuteczne zapobieganie GVHD – brak
immunosuspresji

GVHD
Ostra
Do 100 dni od
przeszczepu,
pojawia się u ponad
połowy biorców
Przewlekła
20-30% po
transplantacji szpiku
gł. czynnik ryzyka:
przebyta ostra GVHD
Klinicznie
przypomina chorobę
z autoagresji

GVHD - klinika
Skóra
Lichenoid rash
mucolisis / Epidermal necrosis [TEN]
Zespół suchości
Przewód pokarmowy
Uszkodzenie wątroby
Zaburzenia motoryki przełyku
IBD
Bronchiolitis obliterans
Polymyositis
Nawracające infekcje
Utrata masy ciała

Dobór dawca-biorca przy
przeszczepach narządów
posiadających naczynia
Nerka
Locus A, B, DR [DR>B>A] low resolution
PRA
Grupa krwi, badania wirusologiczne
Cross-match
A. Lange 2000

Dobór dawca-biorca przy
przeszczepach narządów
posiadających naczynia
Serce
Grupa krwi, badania wirusologiczne
Czas zimnego niedokrwienia 4 h
DR>B>A
Cross-match
A. Lange 2000

Dobór dawca-biorca przy
przeszczepach narządów
posiadających naczynia
Wątroba
Grupa krwi
Zgodność w HLA nie ma większego
znaczenia
Trzustka
Grupa krwi
DR
A. Lange 2000

Cross-match
Wykrywa przeciwciała biorcy skierowane
przeciwko antygenom HLA dawcy
Komórki dawcy in vitro ulegają lizie po
dodaniu surowicy biorcy w obecności
dopełniacza
Nie pozwala na zróżnicowanie
przeciwciał anty-HLA I i II ani IgG od IgM

Metody typowania HLA
Serologiczne test mikrocytotoksyczny
Molekularne
PCR SSP
PCR SSO
sekwencjonowanie
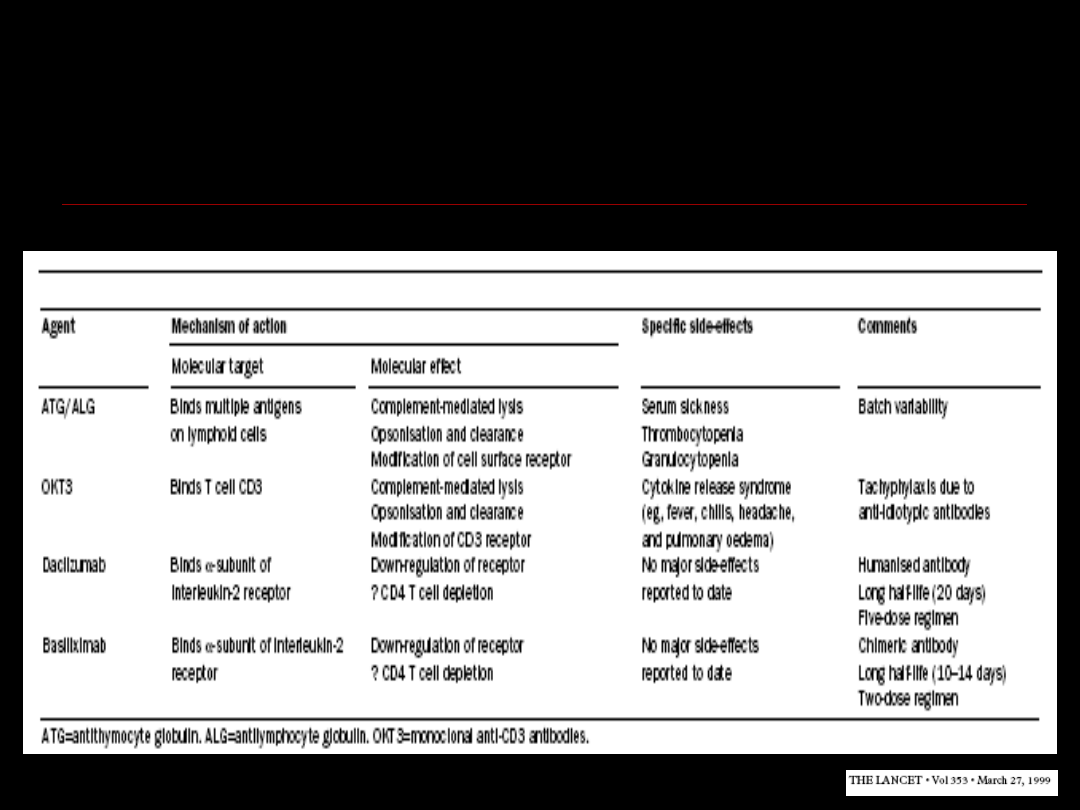
Leki indukujące
immunosupresję
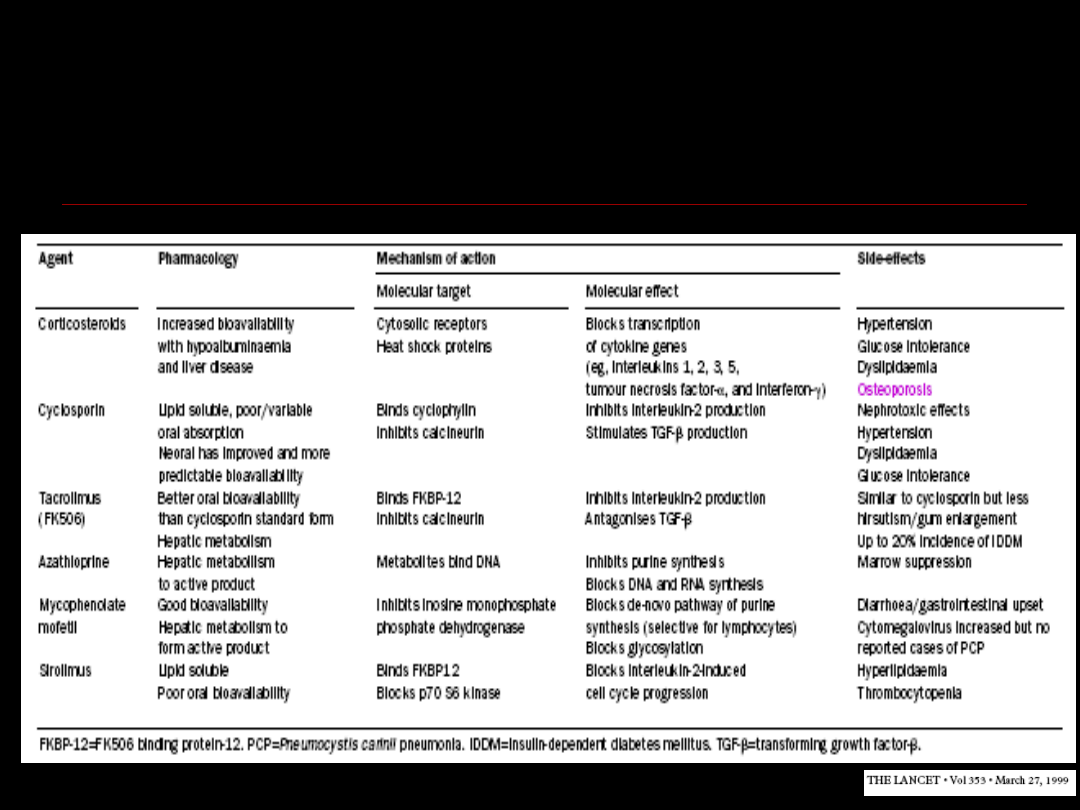
Leki podtrzymujące
immunosupresję

Immunosupresja
Proksymalna (zahamować swoistą
odpowiedź immunologiczną):
Usunięcie T/CD3-cells (ATG, OKT3)
Zapobiec rozpoznaniu antygenów przeszczepu przez
TCR
(Dobór)
Zapobieganie kostymulacji – wywoływanie tolerancji
(CTLA4Ab)
Dystalna (zahamować nieswoistą
odpowiedź immunologiczną):
zahamować wytwarzanie IL-2 (CyA, FK506)
zahamować działanie IL-2 (Rapamycin)
zahamować proliferację limfocytów T (Imuran,
Mycophenolate)
zahamować zapalenie (Corticosteriods)

Działania uboczne przewlekłej
immunosupresji
Infekcje zagrażające życiu
Nowotwory
Immunosupresja w większym stopniu
dotyczy odporności pierwotnej niż
wtórnej

Klasy leków
immunosupresyjnych
Glikokortykosteroidy
Antymetabolity
Inhibitory kalcyneuryny
Przeciwciała antylimfocytarne
Inhibitory receptorów dla cytokin
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
Wyszukiwarka
Podobne podstrony:
Kliniczne aspekty przeszczepian Nieznany
Kliniczne aspekty przeszczepian Nieznany
Przeszczepy Narządów Unaczynionych 2
Przeszczepianie narządu (rogówki od zmarłego), Deontologia - Etyka
Postawa Polaków wobec przeszczepiania narządów
Etyczne i prawne uwarunkowania przeszczepów narządów u ludzi, Etyka
Przeszczepianie narządów, Prace
Zakażenia po przeszczepie narządów, Uczelnia SUM, immunologia
przeszczepianie narządów
Fakultet (kliniczne aspekty dermatologii), Dermatologia i wenerologia
42 Przeszczepy narządów w Towarzystwie Strażnica dozwolone!
więcej podobnych podstron