
Zimnica
Malaria; plasmodiosis

Etiologia i epidemiologia
Zimnicę wywołują 4 gatunki
Plasmodium:
(P. malariae)
(P. falciparum)
(P. ovale)
(P. vivax)

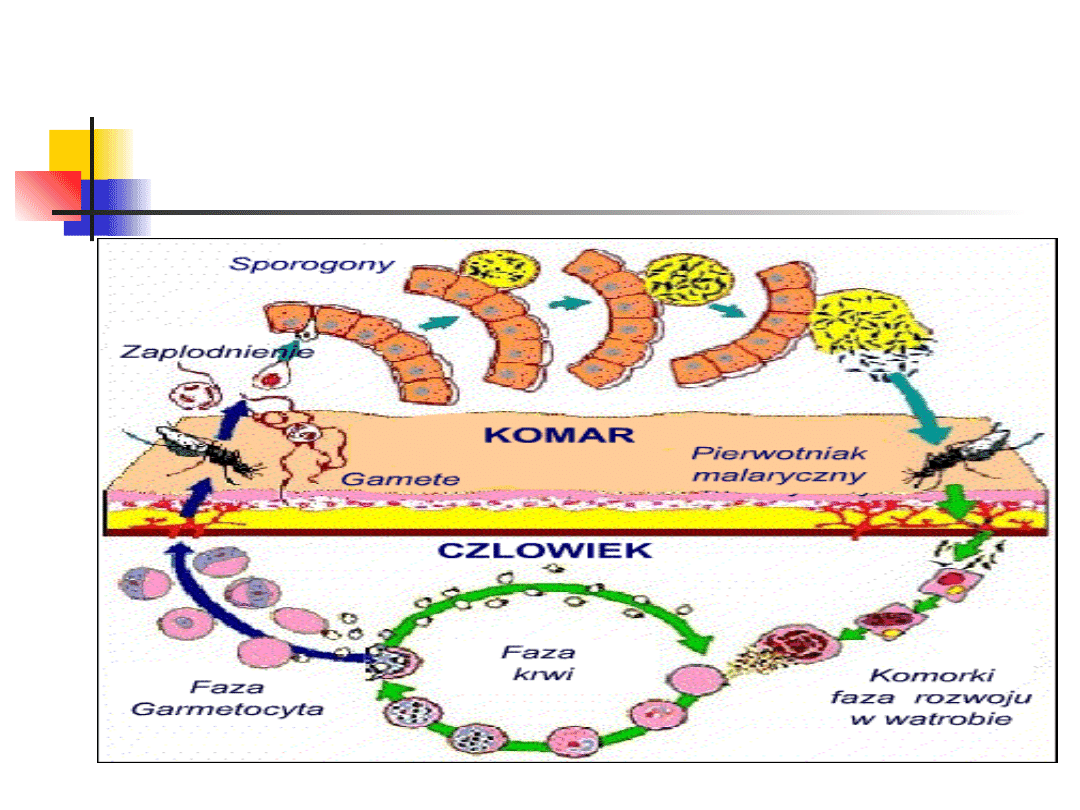
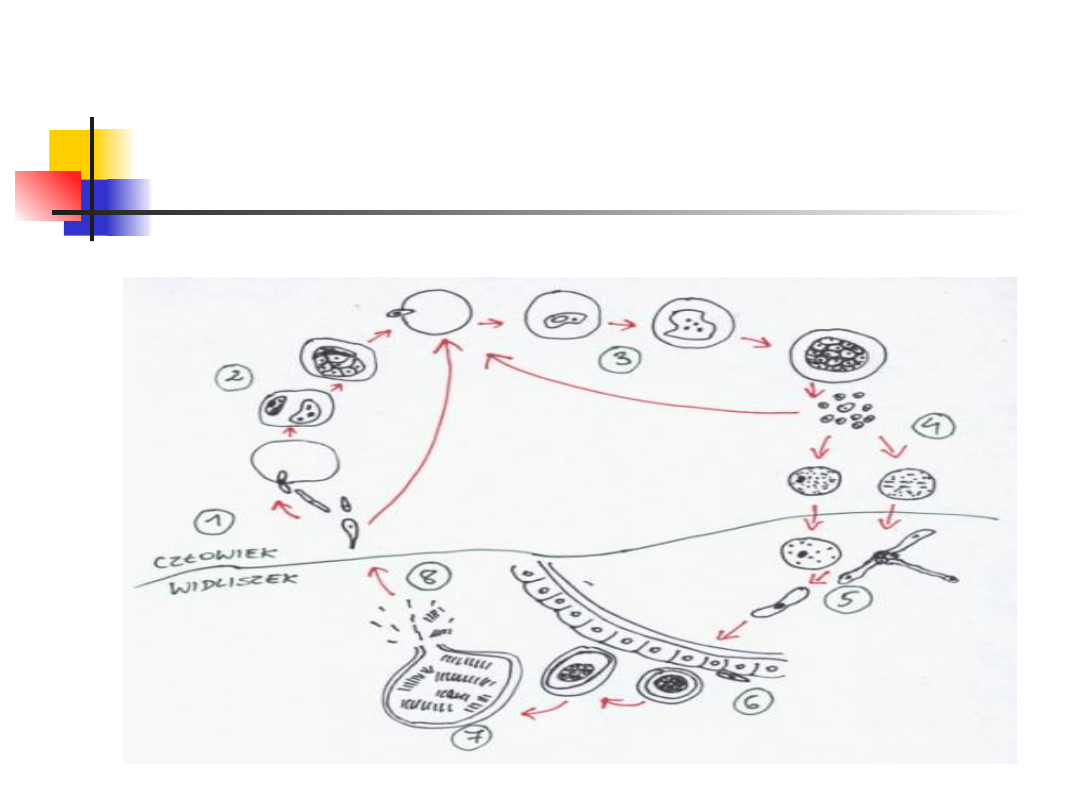
Cykl rozwojowy
zarodźca u człowieka
W cyklu rozwojowym zarodźców występuje
2 żywicieli:
Anopheles
- człowiek.
Cykl rozwojowy
zarodźca
Cykl rozwojowy
zarodźca
Cykl rozwojowy zarodźca
malarii

Cykl rozwojowy zarodźca
u człowieka
zarodźca dostają się do krwi
Część z nich zostaje zniszczona przez
, ale
większość z biegiem krwi dostaje się do wątroby
W ciągu ok. 30 minut sporozoity znikają z krwi
W komórkach wątroby (hepatocytach) w ciągu 1-3 tygodni
przebiega dalsza faza rozwojowa tzn. pozakrwinkowa faza
rozwojowa (
pozakrwinkowa)
Sporozoity zmieniają swój kształt, tworząc formę
.
Schizonty dzielą się wielokrotnie, przekształcają się i
ostatecznie pękają uwalniając 2-40 tys.
które uwalniane są do krwi.

Cykl rozwojowy
zarodźca u człowieka
Proces ten w trwa 5-21 dni, lecz w wypadku P. vivax i P.
ovale schizogonia pozakrwinkowa może być
opóźniona nawet do 1-2 lat - takie "uśpione" formy
pierwotniaka nazywane są
↓ ↓ ↓
późne nawroty malarii
przewlekła faza choroby we krwi - nawroty w ciągu
kilku lat (P. falciparum) lub nawet kilkanastu (P.
malariae).

atakują czerwone krwinki →rozpadu erytrocytów
W erytrocytach zachodzi albo proces schizogonii krwinkowej,
kiedy powstają w dużej liczbie schizonty lub wytwarzane są
stosunkowo nieliczne gametocyty (rozmnażanie płciowe
zarodźca), które z pobieraną krwią mogą zarażać samice komara
z rodzaju Anopheles.
W przewodzie pokarmowym samicy komara tworzą one gamety,
a po zapłodnieniu zygotę- która przekształca się w oocystę, w
której powstaje do ok. 10000 sporozoitów.
Gdy oocysta pęka, sporozoity przemieszczają się do jamy ciała,
a stamtąd do gruczołów ślinowych. Proces powstawania
zakaźnych dla człowieka, inwazyjnych form trwa 2-3 tygodnie.
Cykl rozwojowy
zarodźca u
człowieka

Cykl rozwojowy zarodźca u
człowieka
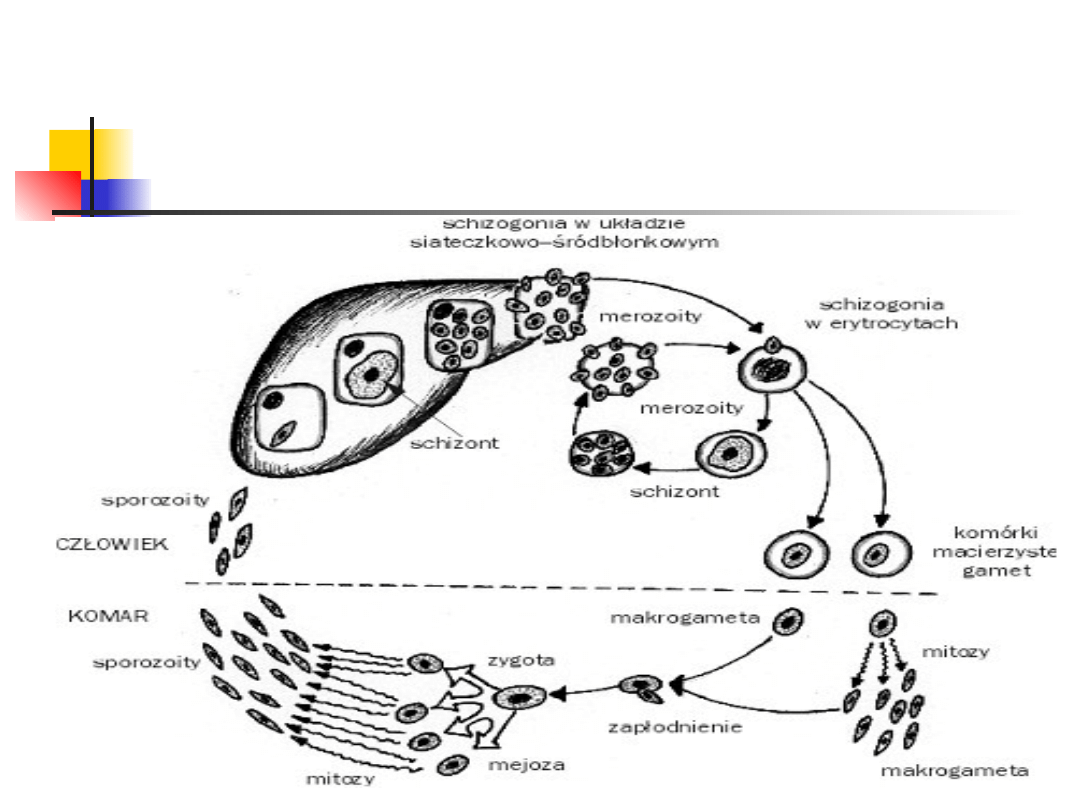
Cechami wspólnymi tych pierwotniaków są schizogoniczny
podział w hepatocytach (stadia trofozoita i schizonta)
oraz w erytrocytach (stadium pierścienia, schizonta,
merozoita)
oraz podział gamogoniczny (gamety, ookineta) i
sporogoniczny (sporocysta, sporozoity) w organizmie
komara.

Patogeneza zimnicy wywołanej
przez P. falciparum
1.
niedotlenienie tkanek – w wyniku rozpadu krwinek czerwonych
zarażonych i nie zarażonych , zwolnienie przepływu, hamowanie
wytwarzania erytrocytów
1.
aktywacja niektórych cytokin: TNF → hipoglikemia →
zahamowanie szpiku, IL-1 – działanie pirogenne , IL- 6 →
hiperglobulinemia, tworzenie przeciwciał
2.
sekwestracja krwinek czerwonych zawierających schizonty
polega na łączeniu się erytrocytów i płytek krwi w rozety oraz na
przyciąganiu ich do śródbłonka → zwężenie lub zaczopowanie
światła naczyń krwionośnych → wynaczynnienia i ogniska
martwicy

Obraz kliniczny
Klasyczne objawy zimnicy:
•
nagle występujące dreszcze
•
temp. ciała narastająca do 40°C lub powyżej
•
zlewne poty
•
czasami występują objawy prodromalne: bóle głowy, mięśni,
mdłosci, poczucie choroby
•
w przypadku inwazji P. vivax i P. ovale napady goraczki co 48
h, a P. malariae – co 72 h natomiast w przypadku P.
falciparum dreszcze nie występują, napady goraczki sa dłusze
i mogą się powtarzać co dziennie, gorączce towarzyszy
bradykardia.

Powikłania zakażenia
P.
falciparum
zimnica mózgowa→ poczucie niepokoju, splatania, zaburzenia
świadomości, drgawki, brak kontaktu słownego, niemożność
wywołania odruchów brzusznych i podeszwowych → śpiączka →
zgon (20-50%)
niedokrwistość, małopłytkowość,zaburzenia krzepnięcia
wewnatrznaczyniowego, hemoglobinuria, krwotoki z nosa i
p/pokarmowego, niewydolność krążenia z niedociśnieniem<
70mmHg, wstrząs hipowolemiczny, obrzęk płuc
żółtaczka, skąpomocz, i bezmocz, uremia, hiperkaliemia,kwasica
(pH krwi tętniczej < 7,2), hipoglikemia

Powikłania zakażenia
P.
vivax
bardzo wysoka gorączka
niewydolność krążenia
czarnomocz (spowodowany masywna hemolizą)
pęknięcie torebki śledziony

Powikłania zakażenia
P.
malariae
przewlekły zespół nerczycowy
Rozpoznanie
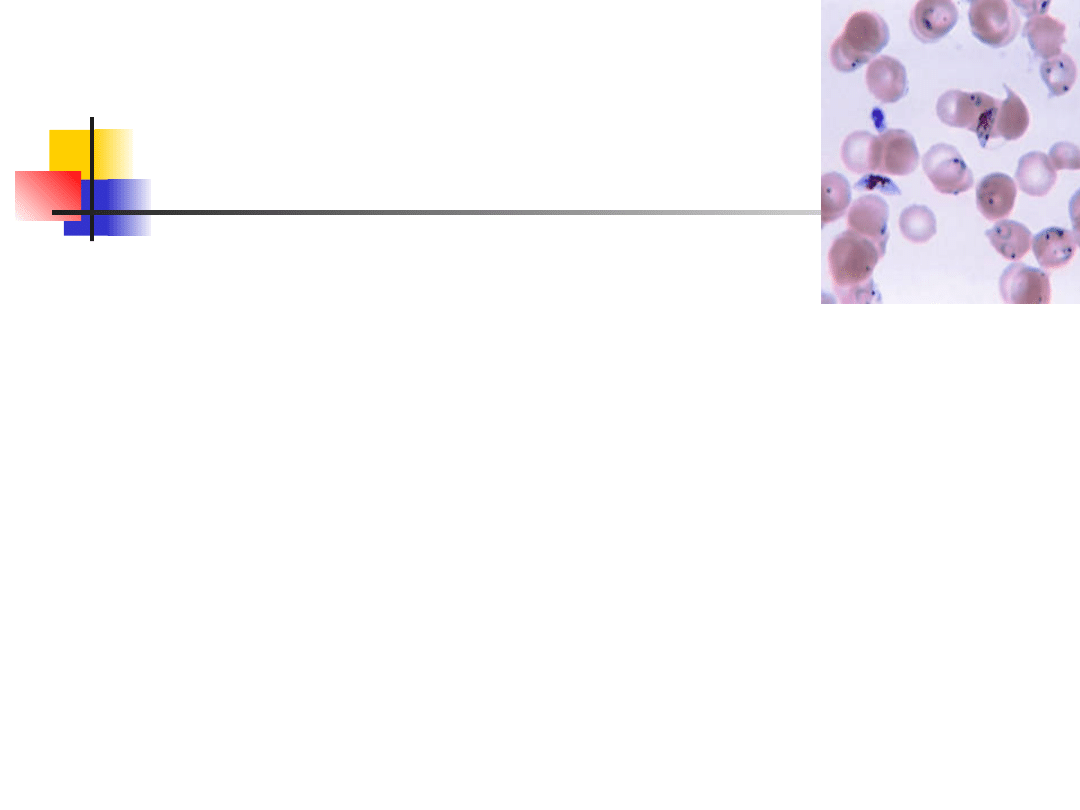
stwierdzenie pasożyta w grubej kropli krwi
lub cienkim rozmazie krwi obwodowej
ogladanie rozmazu przez 20 min
róznicowanie gatunku Plasmodium
badanie swoistych antygenów dla poszczególnych
typów Plasmodium
badanie szczepu pasożyta i jego lekooporności metodą
PCR
odczyny serologiczne

Badania labolatoryjne
zwiększona aktywność: ALAT, ASPAT, dehydrogenaz
kwasu mlekowego i sorbitolu
proteinuria
urobininogenuria
zwiększone stężenie sodu we krwi
zmniejszenie stosunku albumin do globulin

Róznicowanie
Malaria wymaga diagnostyki różnicowej z innymi
zakaźnymi
chorobami
gorączkowymi np.:
gruźlicą
durem brzusznym
żółtą gorączką
dengą
leptospirozami
grypą
a także innymi ciężko przebiegającymi
chorobami niezakaźnymi
,
takimi jak:
śpiączka cukrzycowa
udar mózgu
mocznica
toczeń rumieniowaty
białaczki i chłoniaki

Leczenie
Do lewów p/zimniczych zaliczamy:
-
zw. 4 - aminochinololinowe (chlorochina)
-
zw. 8 – aminochinolinowe (primachina)
-
antagoniści kwasu foliowego lub folinowego (sulfsdoksyna,
sulfalen, dapson, pirymetamina, proguanil)
-
arylaminoalkohole (chinina, chinidyna, meflochina)
-
zw. metanolu i fenantrenu – halofantryna
-
antybiotyki – doksycuklina, tetracyklina
-
artemizyna i jej pochodne (artemeter, artesunat)
Leczenie cd.
U osób stale przebywajacych na terenach endemicznych:
-
przerywanie naoadów poj. dawkami chlorochiny (1x 600mg)
- meflochina 15mg/kg mc.
- Tajlandia, Kambodża i Myanmar – doksycyklina (0,1 g – 8 tyg.)
Inwazja P. falciparum opornej na chlorochinę
-
meflochina
-
doustnie chinina, halofantren, doksycyklina, zw. artemizyny
Intensywne inwazje P. falciparum (>5% krwinek zarazonych)
- chinina, chinidyna i.v.
- plazmafereza lub częśćowego wymiennego przetaczania
krwi
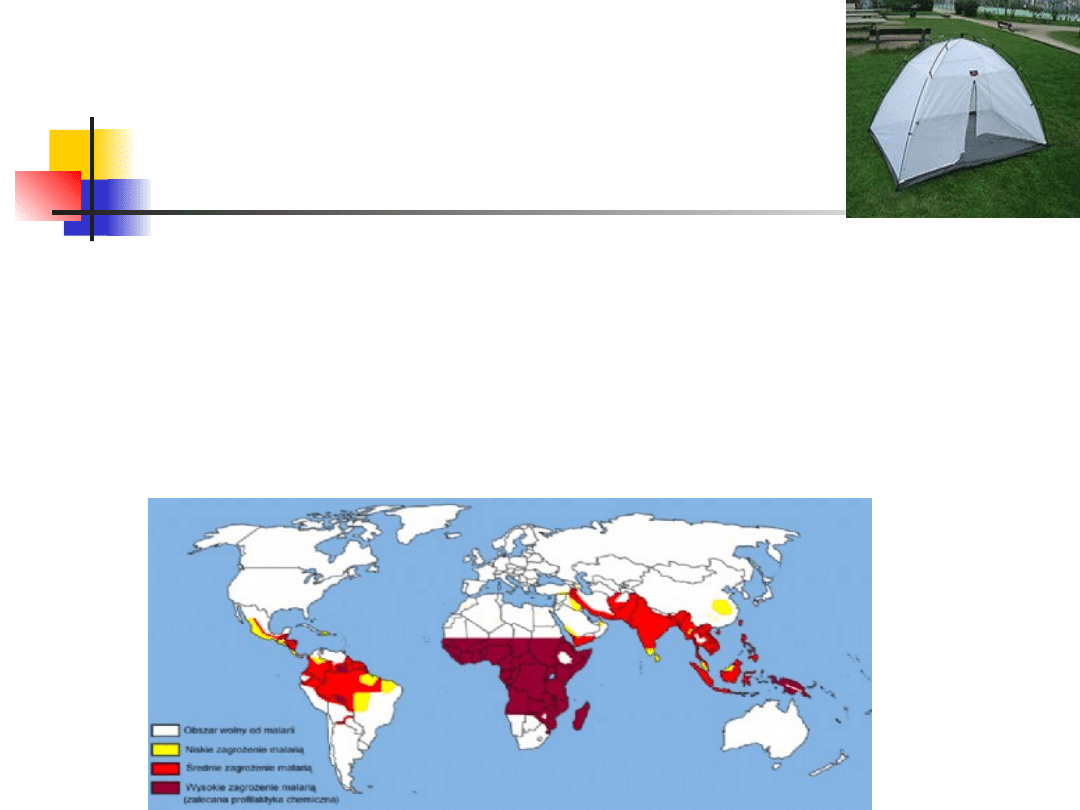
Profilaktyka
Wyjazdy krótkoterminowe na tereny o sporadycznej transmisji
zimnicy (Bangkok, Bail, Nairobi, Meksyk, Rio de Janerio) → lek
p/zimiczy na wypadek gorączki (meflochina, Fansidar)
Wyjazdy kilkutygodniowe do Afryki tropikalnej i Papui – Nowej
Gwinei
→ meflochina profilaktycznie 250 mg raz/ tydzień

Dziękuję za uwagę …
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
Wyszukiwarka
Podobne podstrony:
Analiza wstępna - przekształcenia, III FiR UMK, analiza finansowa Zimnicki
biologia, CYKL ROZWOJOWY ZIMNICY SSAK, CYKL ROZWOJOWY ZIMNICY SSAKÓW
Mity i legendy Polski - Zimnickie legendy, MITOLOGIE ŚWIATA
Analiza finansowa działalności przedsiębiorstwa, III FiR UMK, analiza finansowa Zimnicki
Analiza rentowności, III FiR UMK, analiza finansowa Zimnicki
Zimnica (malaria) 1
EMILIA ZIMNICA KUZIOúA
więcej podobnych podstron