
Indywidualizacja leczenia
Indywidualizacja leczenia
hipolipemizującego –
hipolipemizującego –
perspektywy 2010
perspektywy 2010
Gorzów,29.10.2010

●
ChNS, cukrzyca, ciężka HLP
●
Prewencja pierwotna – dużego i małego
ryzyka
●
Ostry zespół wieńcowy
●
Udar mózgu
●
Nadciśnienie tętnicze
●
Cukrzyca
●
Ciężka hipercholesterolemia
●
Ludzie starsi
●
Przewlekła choroba nerek
●
Aterogenna dyslipidemia
●
Ciężka hipertrójglicerydemia
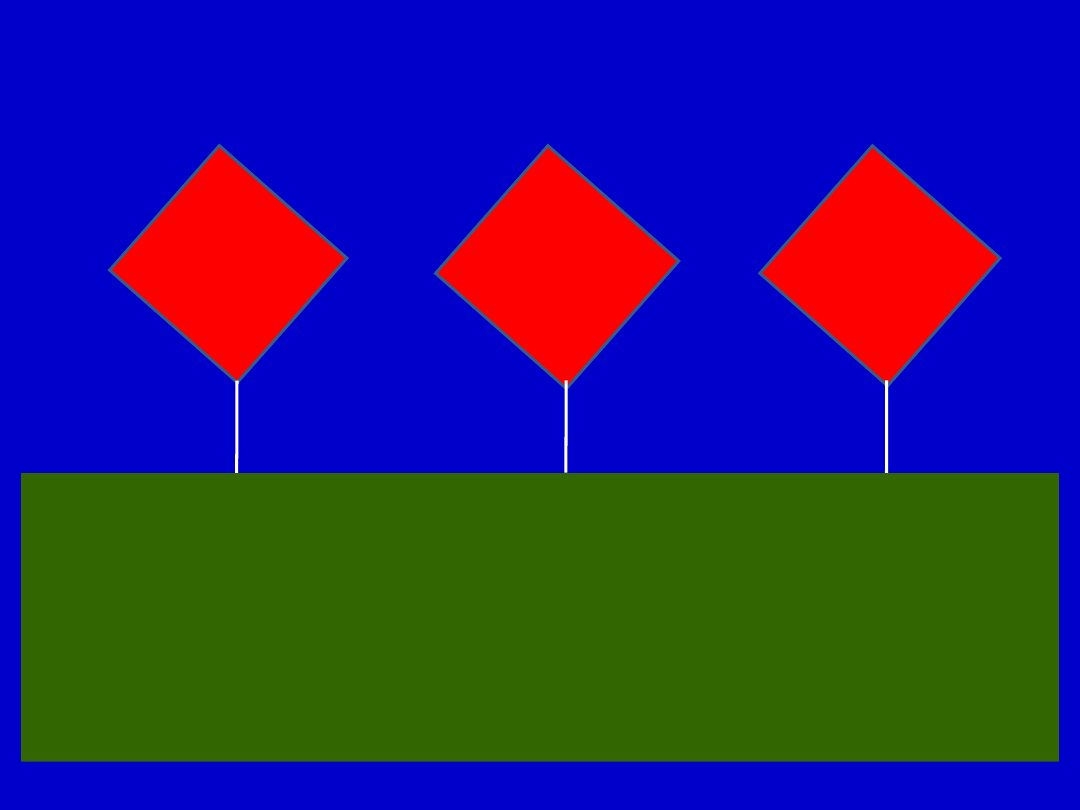
Algorytm postępowania z lipidami
(ESC,2007)
Rozpozn
ana
ChSN*
DM typ 2 i
1 z
mikroal-
buminurią
Ciężka
HLP
●
LDL-C <
2,5
mmol/l (~
100
mg/dl) lub <
2
mmol/l (~
80
mg/dl), jeśli
możliwe
●
Porada nt. diety i aktywności fizycznej oraz kontrola wszystkich
czynników
ryzyka
●
Statyny dla wszystkich pacjentów z ChSN i większości chorych
na cukrzycę
ChSN
: choroba wieńcowa, niedokrwienny udar mózgu, choroba tętnic
obwodowych
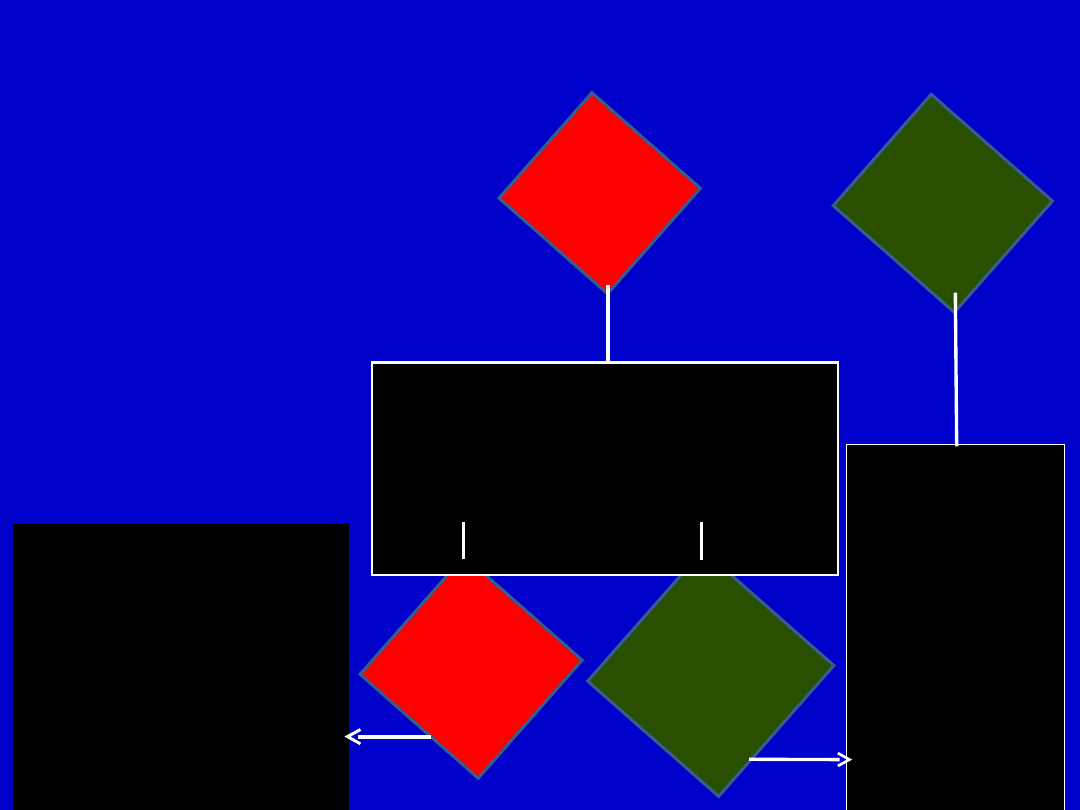
Osoby bez ChNS, cukrzycy lub ciężkiej hiperlipidemii
(„zdrowi”)
Ryzyko
SCORE<
5
%
TC≥
5
mmol
/l
Ryzyko
SCORE
≥
5
%
TC≥
5
mmo
/l
●
Postępowanie
nie
farmakolo-
giczne aby
osiągnąć:
●
TC <
5
mmol/l i
●
LDL-C
<
3
mmol/l
●
Regularna
kontrola co
rok
●
Lipidogram
●
Postępowanie nie
farmakologiczne
przez 3 miesiące
●
Ponowna ocena ryzyka SCORE
i
oznaczenie lipidów na czczo
●
Cel: LDL-C<
2,5
mmol/l
lub <
2
mmol/l, jeśli
możliwe
●
Postępowanie
nie farmakologiczne
+
●
Rozważyć
farmakoterapię
Ryzyko
SCORE
nadal
≥
5
%
SCORE<
5
%
TC<
5
mmol/l
LDL-C <
3
mmol/l
Algorytm postępowania z lipidami (ESC,2007)

Ostry zespół wieńcowy
(NSTE-
ACS) ESC 2007
●
Statyna
niezależnie od stężenia
LDL-C
;
rozpocząć wcześnie (1-4 dzień) po przyjęciu do
szpitala
●
LDL-C
<
2,5
mmol/l (
100
mg/dl) (I-B)
●
LDL-C
<
1,8
mmol/l (
70
mg/dl) (IIa-B)*
Dodatkowa redukcja ryzyka (A80) w porównaniu z umiarkowaną terapią
(P40)
●
Zmiana stylu życia: wg OASIS 5 (2010)
-
zaprzestanie palenia papierosów w okresie 30 dni po
OZW
ZS
o
43
% po 6 m-cach
-
dieta i aktywność fizyczna
ZS
o
48
% po 6 m-cach

Ostry zawał serca
(STEMI)
ESC 2008
• statyna
niezależnie od stężenia
cholesterolu
• LDL-C
<
2,5
mmol (100 mg/dl) (IA)
• LDL-C
<
2
mmol/l (80 mg/l) do
rozważenia. jeśli duże ryzyko
• fibraty
i
kwasy
tłuszczowe
3, jeśli
nietolerancja statyn, szczególnie
gdy
TG
>
1,7
mmol/l (150 mg/dl) i
HDL-C
<
1
mmol/l (40 mg/dl)

Skuteczność statyn w prewencji
Prewencja wtórna
Prewencja pierwotna
•
epizodów
wieńcowych
i
epizodów SN
-
stabilna choroba
wieńcowa
Simwastatyna
(4S, HPS)
Prawastatyna
(CARE,
LIPID)
Atorwastatyna
(TNT)
-
ostry zespół
wieńcowy
Atorwastyna (PROVE IT
TIMI-22)
•
epizodów
wieńcowych
i
secowo-
naczyniowych
Prawastatyna; LDL-C
192mg/dl
(WOSCOPS)
Lowastatyna; LDL-C
150mg/dl
(AFCAPS/Tex
CAPS)
Rosuwastatyna;
LDL-C
108mg/dl
(JUPITER)
(
LDL-C < 130 mg/dl;
CRP > 2 mg/l
)
•
udarów mózgu
Atorwastatyna
(SPARCL)
•
udarów mózgu
Rosuwastatyna
(JUPITER)
•
zgonów ogółem
Simwastatyna
(4S, HPS)
•
zgonów ogółem
Rosuwastatyna
(JUPITER)

JUPITER
: wpływ rosuwastatyny na
incydenty
sercowo-naczyniowe w prewencji pierwotnej
Rosuwa (n=8901) vs placebo (n=8901)
Incydenty
Redukcja
Pierwszy główny incydent s-
n**
46%*
Zawał serca bez zgonu
Udar bez zgonu
Rewascularyzacja
Zgon
65%*
48%*
46%*
20%*
* zmiany istotne statystycznie
** zawał serca, rewaskularyzacja, hospitalizacja z powodu
niestabilnej
dusznicy, zgon s-n
Ridker P.M., et. al., NEJM, 2008, 359,
2195
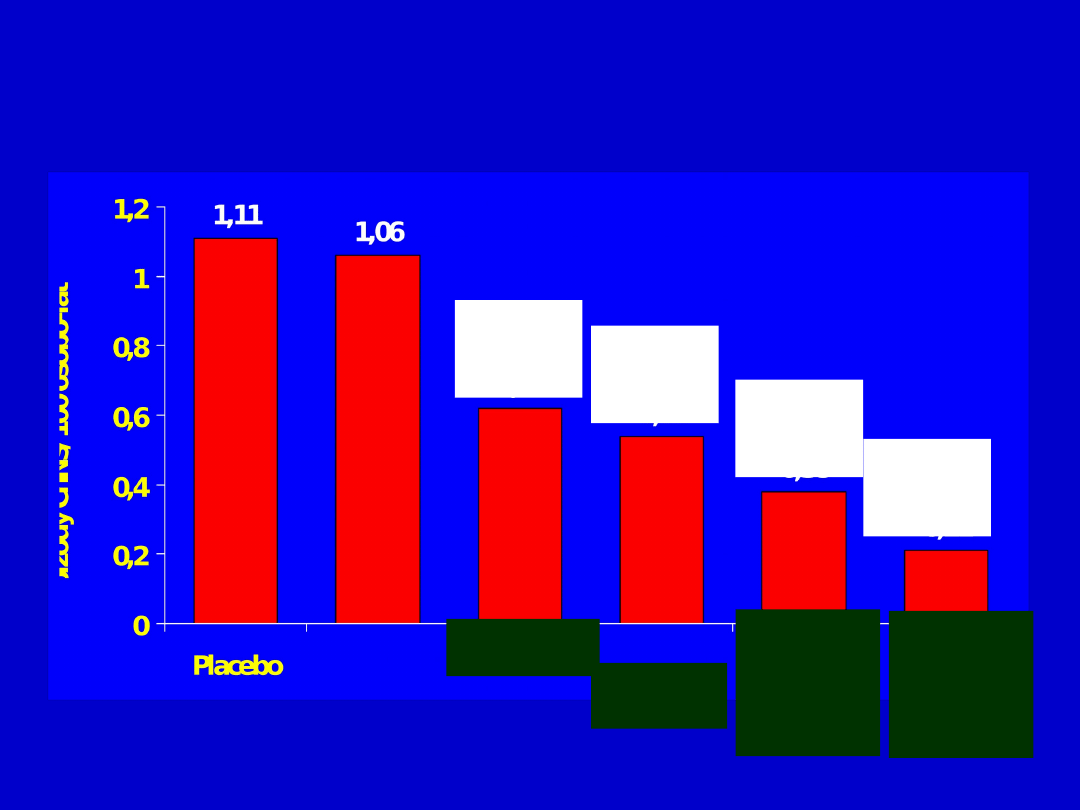
Ryzyko epizodów ChNS/100 osobo-lat w badaniu
JUPITER w grupie placebo i w grupie
rosuwastatyna, w zależności od osiągniętego
stężenia LDL-C i CRP (ludzie zdrowi)
Ridker P.M. i wsp.,
2009
* mmol/l; ** mg/l
45
%
46
%
65
%
LDL-
C≥1,8*
LDL-
C<1,8
i
CRP <
2,0
LDL-
C<1,8
LDL-
C≥1,8
CRP ≥
2,0**
CRP ≥
2,0
CRP <
2,0
i
R
R
R
R
79
%
R
LDL-
C<1,8
i
CRP <
1,0

Statyny w prewencji pierwotnej
10 badań**, n=70 388 (w tym 23 681 kobiet)
zgonów ogółem o 12%*
głównych incydentów wieńcowych o 30%*
głównych incydentów n. mózgowych o 19%*
zgonów wieńcowych o 12%
zawału serca bez zgonu o 44%*
rewaskularyzacji o 33%*
* zmiany statystycznie istotne
** WOSCOPS, AFCAPS/TexCAPS, PROSPER, ALLHAT-LLT,
ASCOT-LLA, CARDS, ASPEN, MEGA, JUPITER
Brugts J.J., et. al., BMJ, 2009

Najważniejsze czynniki ryzyka
Zawału
(INTERHEART, 2004)*
Dyslipidemia
Palenie
Cukrzyca
Nadciśnienie
Otyłość brzuszna
Alkohol
Aktywność fizyczna
Dieta racjonalna
Udaru
(INTERSTROKE,
2010)**
Nadciśnienie
Palenie
Dyslipidemia
Otyłość brzuszna
Alkohol
Cukrzyca
Cz. psychosocjalne
Aktywność fizyczna
Dieta racjonalna
**3000osób z udarem vs 3000 gr.kontrolna z 22 krajów

Po udarze mózgu lub TIA
(AHA/ASA, 2008)
•LDL-C <
100
mg/dl
•Statyna

SPARCL
: atorwastatyna w dawce 80 mg u
pacjentów
po udarze mózgu bez wywiadu „sercowego”
grupy: leczona 2365 i „placebo” 2366
czas 4,9 lat; LDL przed badaniem 100-190 mg/dl
•
o
16% ryzyka udarów
z i bez zgonu oraz o
34%
u
pacjentów
ze zwężeniem tętnicy szyjnej (n=1007)
•
głównych incydentów wieńcowych o 35%
•
jakichkolwiek incydentów wieńcowych o 42%
•
rewaskularyzacji o 45%
Huisa B.N., et. al., Vascul. Health Risk Manag. 2010,
6, 229

Leczenie hipolipemizujące
(dieta,
statyny, fibraty, inne leki)
a udary mózgu
(n
= 266 973)
Udary ogółem
Udary bez zgonu
Leczenie
hipolipemizujące
a
12%*
13%*
Statyny
a
15%*
19%*
* p < 0,001;
a
–
bez wpływu na udary ze zgonem
Dieta, fibraty, inne leki nie wykazały istotnego wpływu na
występowanie udarów
TC o 1% ryzyka udaru o 0,8%
Caterina R.De., et. al., JACC, 2010, 55,
198

Nadciśnienie tętnicze
(ESC
2007)
●
Badać lipidy
●
Statyna
– bez ChSN
, jeśli duże ryzyko
epizodu SN (≥
20
% w ciągu 10
lat), nawet jeśli TC i LDL-C nie
są podwyższone
– jeśli również ChSN lub cukrzyca
Cel leczenia: LDL-C <
2,5
mmol/l (<
100
mg/dl)

Cukrzyca
(ESC/EASD 2007, ADA 2010,
PTD 2010) (1)
●
LDL-C
i
HDL-C
– ważne czynniki
ryzyka ChSN w cukrzycy (IA)
●
Docelowe:
●
LDL-C
<
2,5
mmol/l (
100
mg/dl), jeśli
prewencja pierwotna;
<
1,8-2,0
mmol/l (
70-80
mg/dl), jeśli
ChSN
●
TG
<
1,7
mmol/l (
150
mg/dl)
●
HDL-C
>
1,0
mmol/l (
40
mg/dl) u M i
>
1,3
mmol/l (
50
mg/dl) u K

Cukrzyca
(ESC/EASD 2007, ADA
2010, PTD 2010) (2)
●
Statyna
Prewencja pierwotna
– jeśli pacjent skończył
40
lat życia i ma co najmniej 1 czynnik
ryzyka
– u pacjentów w wieku
18-39
lat, jeśli LDL-C >2,5mmol/l
(100mg/dl) lub są dodatkowe cz. ryzyka (np.
mikroangiopatia, zespół metaboliczny, nadciśnienie tętnicze)
Prewencja wtórna
– niezależnie od stężenia LDL-C (
zawsze
)
●
Statyna
+
fibrat
lub
kwas nikotynowy
, jeśli
TG > 2
mmol/l (
180mg/dl
)
Uwaga !
ryzyka epizodów SN w badaniach klinicznych ze
statynami
ryzyka zawału serca w prewencji pierwotnej (fenofibrat)

Skuteczność statyn w cukrzycy (redukcja głównych
epizodów ChNS)
Wg Kamari Y. i wsp. 2009 opr.
B.C.
125
5
11
7
42
%
*
483
LDL-C
(mg/dl)
po
leczeniu
4S
(simwa-
20/40)
CARE
(prawa-40)
LIPID
(prawa-
40)
HPS
(simwa-
40)
ASPEN
(atorwa-
10)
Diabetes and
Dialysis
(atorwa-20)
Prewencja wtórna i prewencja pierwotna / wtórna
96
11
2
89
79
72
241
0
593
6
782
586
25
%
*
19
%
*
22
%
*
10
%
8%
NZ
NZ
LDL-C
(mg/dl)
po
leczeniu
105
9
81
36
%
*
253
2
ASCOT
(atorwa-10)
CARDS
(atorwa-
10)
PROVE-IT
(atorwa-80
vs. prawa-
40)
TNT
(atorwa-80
vs. atorwa-
10)
A do Z
(simwa-40/80
vs. simwa-
0/20)
Prewencja pierwotna
81
62v
s95
73v
s99
66v
s81
123
1
734
283
8
37
%
*
17
%
*
29
%
*
14
%
NZ
Intensywna vs. umiarkowana
terapia
*
Znamienna
redukcja

Ciężka
hipercholesterolemia
(LDL-C > 190 mg/dl)
●
Statyna*
(silna) w optymalnej
tolerowanej dawce
lub
●
Statyna
w optymalnej tolerowanej
dawce +
ezetymib
(10mg)
**
* Uwaga !
w FH wykazany ryzyka epizodów ChNS
o 76% (8,5 lat obserwacji)
Vermissen i wsp. 2008
**
jeśli u chorego po zawale serca lub
rewaskularyzacji, bądź z FH, pomimo leczenia
statyną, LDL-C >130 mg/dl;
(wskazanie refundacyjne
)

• Jeśli u pacjenta ciężka
hipercholesterolemia i/lub
przedwczesna ChSN (< 55
rok życia) zalecić
zbadanie stężenia
cholesterolu u bliskich
krewnych, w tym u dzieci

Hipercholesterolemia rodzinna i
ciąża
Obecnie jedynie leki
przerywające krążenie kwasów
żółciowych (
cholestyramina,
kolestipol i kolesewelam
) są
uznawane za bezpieczne w
czasie ciąży

Ludzie starsi (1)
●
Ryzyko zgonu sercowo-naczyniowego
rośnie z wiekiem
●
Stężenie
LDL-C
nadal pozostaje
czynnikiem ryzyka chociaż słabnie
●
Protekcyjny wpływ zwiększonego
stężenia
HDL-C
nadal istnieje, chociaż słabnie
●Aterogenna
dyslipidemia
zwiększa
ryzyko ponadto związane ze
zwiększonym stężeniem LDL-C

Ludzie starsi (2)
●
Statyna
*
-
OZW, ciężka
hipercholesterolemia, stabilna ChNS
●
Statyna
+
ezetymib
-
ciężka
hipercholesterolemia
●
Fibrat
lub
kwas nikotynowy
-
aterogenna dyslipidemia
– w
monoterapii
, jeśli LDL-C ma z natury
wartość docelową
– w terapii skojarzonej
ze
statyną
**, jeśli
LDL-C było większe niż wartość docelowa
* mniejsze dawki niż u ludzi młodszych, ze względu na
częstsze
przyjmowanie wielu leków i zmniejszony GFR
** nie zaleca się po 70 roku życia
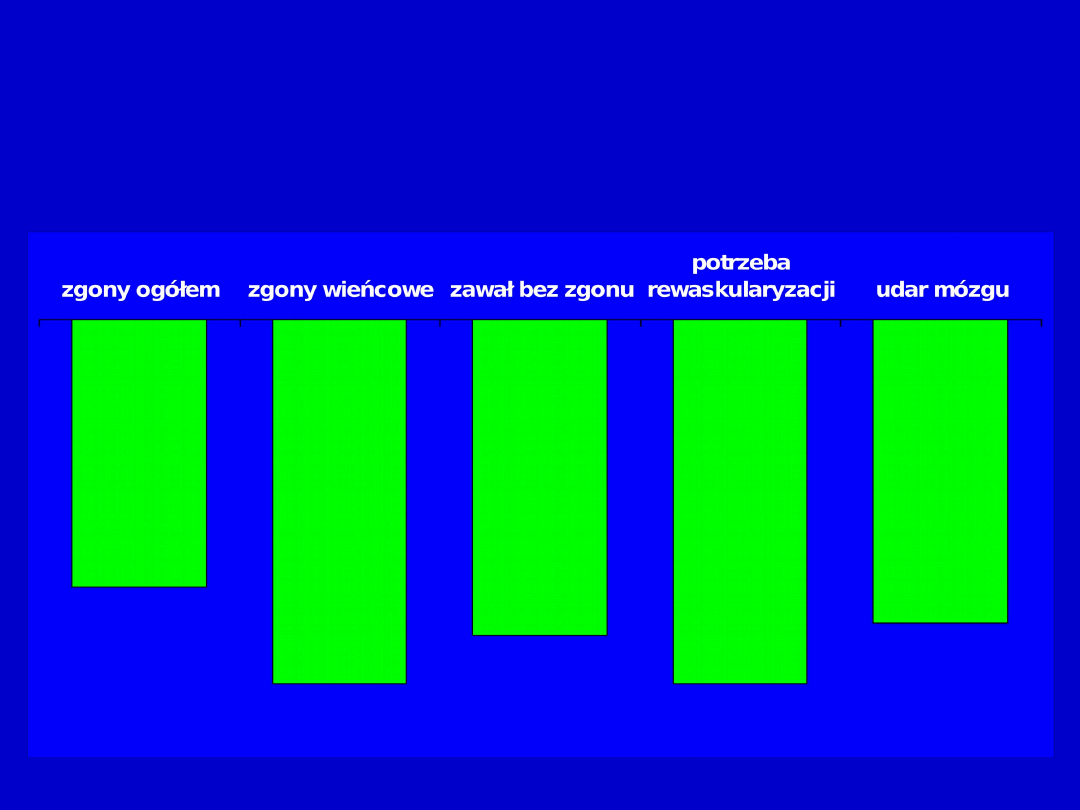
Skuteczność statyn w starszym
wieku
Afilalo J. i wsp., 2008
Metaanaliza: 19 569 pts w wieku
65-82
lata (prewencja
wtórna)
Czas obserwacji: przynajmniej 6 miesięcy
-
22%
-
30%
-
26%
-
30%
-
25%

Skuteczność statyn w bardzo starszym
wieku
-
36%
-
28%
-
38%
-
13%
NZ
Gränsbo K. i wsp., 2010
Analiza szwedzkiego rejestru (RIKS-HIA) 14 907 pts >
80
r.ż.,
którzy przebyli ostry zawał serca w latach 1990-2003 i w szpitalu
otrzymali statyną.
okres obsrerwacji: śr. – 296 dni (44-738 dni)

TNT
: Redukcja ryzyka ponownych incydentów
sercowo-naczyniowych w wyniku intensywnej terapii
(
A80
) w porównaniu z terapią umiarkowaną (
A10
);
czas 4,9 lat
Incydent
Redukcja ryzyka (%)
Ogółem
n =10 001
DM + ZM
n = 5 854
≥ 65 r. ż.
n = 3 809
pierwszy
drugi
trzeci
czwarty
piąty
19
21
24
28
29
23
27
32
33
36
23
25
30
33
22
Redukcja głównych incydentów wieńcowych w wyniku leczenia
A80 vs A10 wynosiła
22%
La Rosa J.C., et. al., AJC,
2010

Przewlekła choroba nerek
(PChN) (1)
LDL-C
TG
HDL-C
PChN bez zespołu
nerczycowego
Zepół
nerczycowy
Hemodializa
Dializa
otrzewnowa
Po przeszczepie

PChN
(2)
National Kidney Foudation 2003, 2007
•
PChN silny czynnik ryzyka
ChSN
(ekwiwalent
ChNS)
•
Zaburzenia lipidowe są często spotykane;
przyspieszają progresję niewydolności nerek
•
Cel leczenia
LDL-C <100
mg/dl; <
70
mg/dl
(opcja)
•
STATYNA
, jeśli
LDL-C >
100
mg/dl
– Najbardziej zalecane:
atorwastatyna
i
fluwastatyna
(nie wydalają się przez nerki; fluwastatyna nie
metabolizuje się przez CYP 3A4)
– Lowastatyna , simwastatyna, prowastatyna i
rozuwastatyna –
mniejsza dawka

PChN
(3)
National Kidney Foudation 2003, 2007
• FIBRATY
(wydalają się głównie przez nerki; wymagają
redukcji dawki)
– fenofibrat
: GFR: 60-90ml/min - dawkę o 50%; GFR: 15-
59ml/min - dawkę o 75%; hemodializowani lub GFR <
15ml/min – nie stosować
– gemfibrozyl
: GFR: < 60ml/min - dawkę o 50%; GFR: <
15ml/min – nie stosować
• LEKI PRZERYWAJĄCE KRĄŻENIE KWASÓW
ŻÓŁCIOWYCH
(cholestyramina, kolestipol,
kolesewelam) – bez potrzeby dawki;
TG
• KWAS NIKOTYNOWY
: GFR < 15ml/min - dawkę o 50%
• EZETYMIB
– bez potrzeby redukcji dawki
Mieszana HLP: mała dawka statyny + mała dawka fenofibratu;
mała dawka statyny + omega-3

Pacjenci z przewlekłą chorobą nerek
w badaniach modyfikujących lipidy
Badanie
n
Czas
(miesiąc
e)
Lek/dobę
↓RR**
4D
PREVEND
IT
HPS
CARE
ALERT
VA-HIT
OPACH
1256 DM dializowani
1439 mikroalbuminuria
GFK≥ 60
1329, CHD, DM
1711, CHDL, GFK ≥75
2102, przeszczep nerek
1046, CHD, CrCl< 75 ml/min
206, hemodializa, CHD
48
46
60
58,9
60
60
24
Atorva 20
Prawa 40
Simva 40
Prawa 40
Fluva 40-
80
Gemfib
1200
n-3 1,7 g
8%
13%
28%*
28%*
17%
27%*
-3%
Harper C.R., et. al., JACC, 2008, 51,
2375
*Redukcja znamienna statystycznie
**Pierwszorzędowe punkty końcowe

PChN
(5)
Statyny w próbach klinicznych
• Chorzy hemodializowani
–
4D
–
atorwastatyna
20 mg/d bez wpływu na ryzyko
–
AURORA
–
rozuwastatyna
10mg/d bez wpływu na
ryzyko
• Po transplantacji
•
ALERT
–
fluwastatyna
40-80mg/d
zgony
sercowe + zawał bez zgonu
o 35% (z)
Redukcja LDL-C: 4D: 32%;
AURORA
: 43%;
ALERT
– 40%

Aterogenna dyslipidemia
(AD) lub
mieszana HLP
(
TG,
HDL-C lub dodatkowo
LDL-C)
●
Charakterystyczna dla
DM
i
ZMet
●
Duże ryzyko epizodów SN
●
Statyna
dla osiągnięcia docelowego LDL-C
●
Fibrat
(
F
) w monoterapii, jeśli wyjściowy LDL-C ma
wartość docelową
●
Kwas nikotynowy
(
NA
) w monoterapii, jeśli łagodna
HLP
●
Statyna
+
F
lub
NA
(dodanie
F
lub
NA
do
statyny
ma
na celu redukcję
ryzyka rezydualnego
związanego z
HDL-C
i
TG
)
Uwaga !
F i NA zmniejszają ryzyko epizodów SN
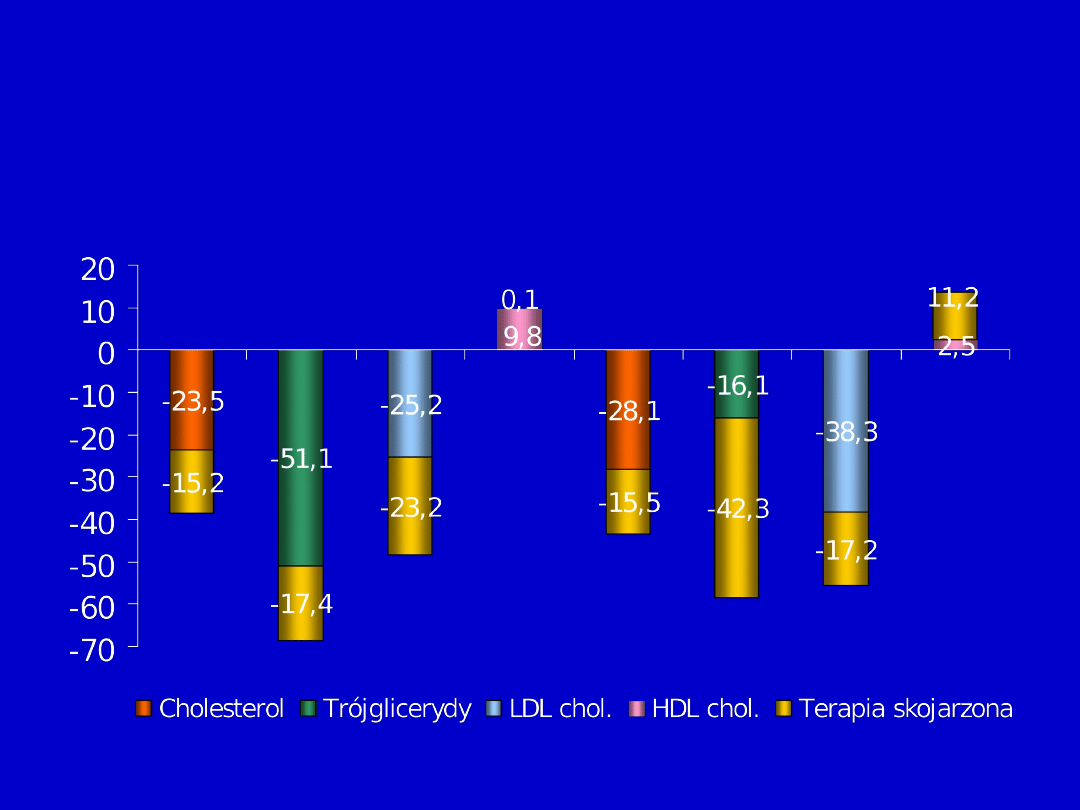
Terapia skojarzona w mieszanej
hiperlipidemii
Fenofibrat 200M +
Simwastatyna 20
mg
n = 93
Simwastatyna 20
mg + Fenofibrat
200M
n = 23
Kłosiewicz-Latoszek i in. Kardiol. Pol.
2003
TC TG LDL-C TC TG
LDL-C
HDL-C HDL-
C

Wpływ fenofibratu na incydenty
sercowo-naczyniowe u chorych z
cukrzycą t.2
leczenie Redukcja
ryzyka
p
Incydenty
wieńcowe
Incydenty
sercowo-
naczyniow
e
Fenofibra
t
+
statyna
Fenofibra
t
+
statyna
19%
49%
15%
26%
0,01
<0,001
0,004
<0,001
FIELD
n=9795
Lancet 2005
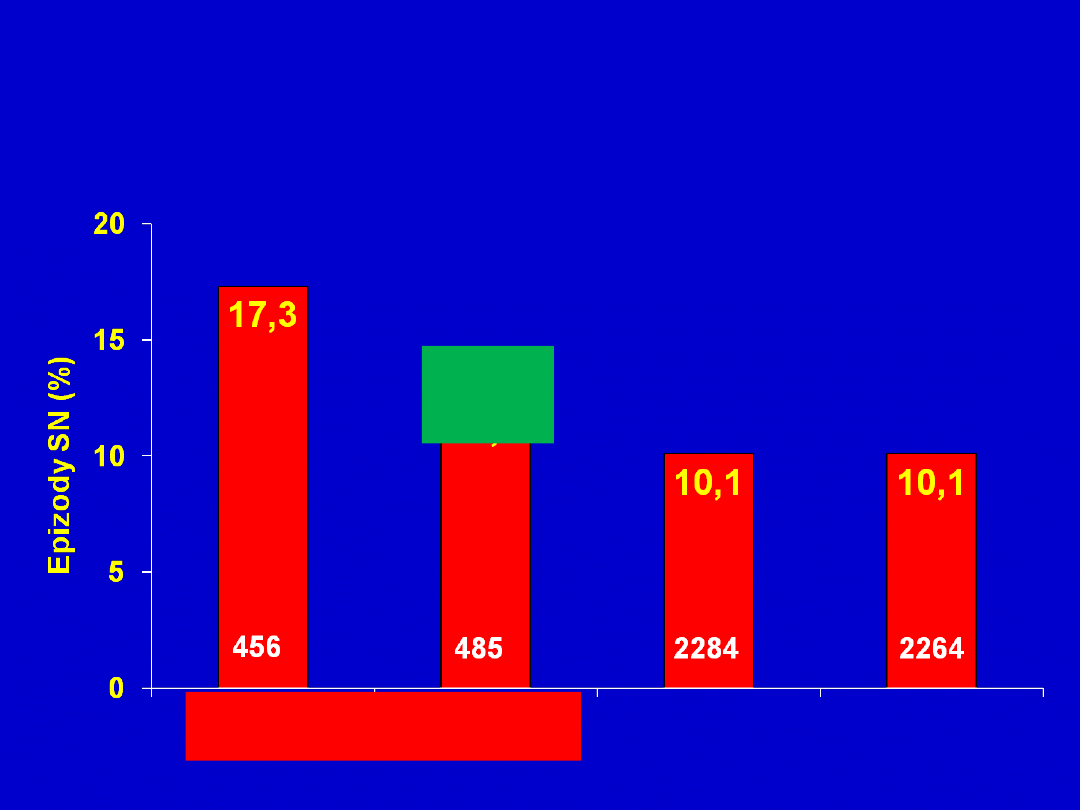
Dodanie fibratu do simwastatyny zmniejsza
dodatkowo ryzyko epizodów SN u chorych
na cukrzycę z aterogenną dyslipidemią
Badanie ACCORD (2010)
S +
PL
S +
F
S +
PL
S +
F
31%
p=0,0
57
TG ≥ 204 mg/dl i HDL ≤ 34
mg/dl
TG - 284 mg/dl i HDL - 29,5
mg/dl
TG - 144 mg/dl i HDL – 39,9
mg/dl
median
a
n

Wpływ fibratów na ryzyko epizodów wieńcowych
w podgrupach pacjentów z aterogenną
dyslipidemią
Badanie
ACCORD
FIELD
BIP
HHS
VA-HIT
Sumarycznie
0,16 0,25 0,40 0,63 1,00 1,58
0,65 (0,54-
0,78)
Sacks F.M., Carey V.J. i J.C. Fruchart,
2010
Iloraz szans (95% Cl)

Ciężka hipertrójglicerydemia
(TG>1000mg/dl)
●
Pierwotna
(rodzinna: niedobór LPL lub ApoCII)
zwykle zespół chylomikronemii
●
Wtórna
: nie leczona lub źle kontrolowana
cukrzyca (niedobór insuliny), otyłość, alkohol,
ciąża
●
Powikłania
: -
ostre zapalenie trzustki
, szczególnie
jeśli TG >
11,3
mmo/l (>
1000
mg/dl)
– Spośród pacjentów z ciężką HTG (>1000mg/dl), co piąty
miał przynajmniej raz ostre zapalenie trzustki
– W ostrym zapaleniu trzustki szybko oznaczyć stężenie
TG, gdyż w ciągu 48 godzin występuje gwałtowny
spadek
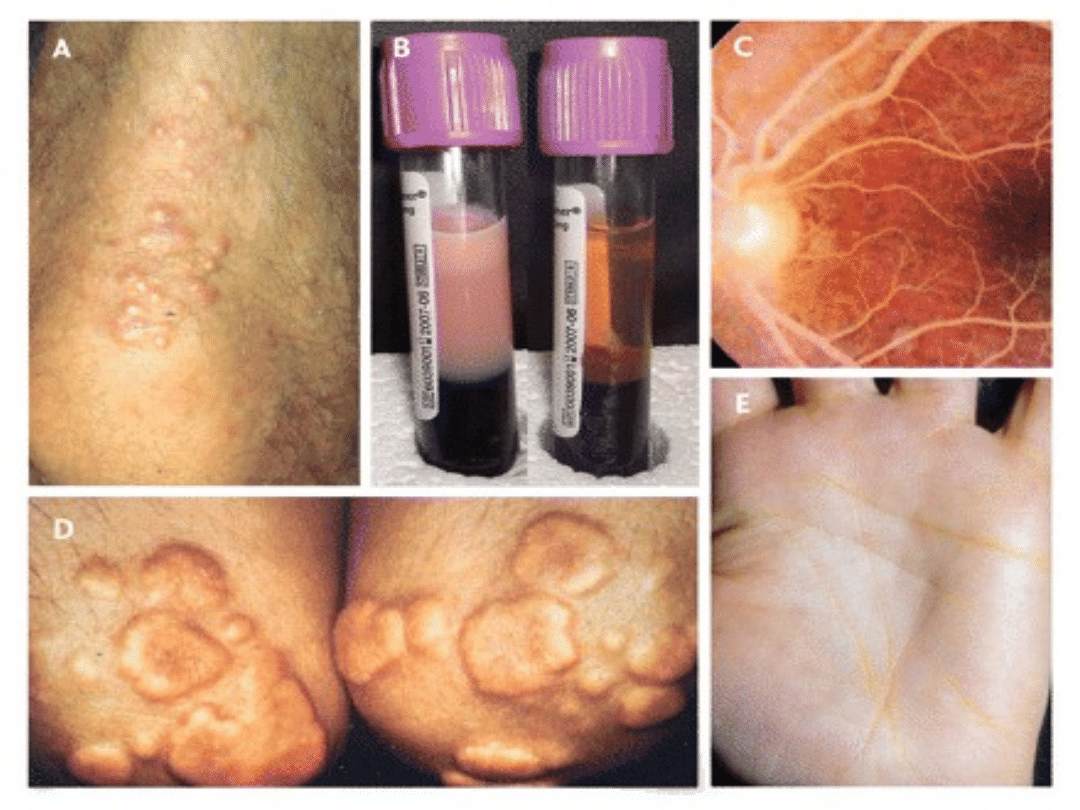

Ciężka hipertrójglicerydemia (2)
„
Natychmiastowe” leczenie (OZT)
:
●
Dieta bardzo ubogo tłuszczowa
●
Afereza szybki i duży spadek TG
●
Średnio łańcuchowe kwasy tłuszczowe (MCT)
razem z nienasyconymi kwasami tłuszczowymi
omega-3
Przewlekłe leczenie
:
●
(
1
): dieta b. ubogo tłuszczowa i abstynencja
alkoholowa
●
(
2
): (
1
) + kw.tł. omega-3 (2-4g EPA + DHA)
●
(
3
): (
1
)+(
2
) + fibraty
●
(
4
): (
1
)+(
2
)+(
3
) + kwas nikotynowy
●
Insulina w celu poprawy kontroli cukrzycy

Indywidualizacja leczenia hipolipe-
mizującego
uwzględnia
ryzyko
ChSN, rodzaj zaburzeń lipidowych,
ich „ciężkość”, wiek (dzieci, ludzie
starsi),
oraz
choroby
współistniejące
Im niżej tym lepiej, im wcześniej
tym lepiej (LDL-C) !
Nie schodzić z LDL-C < 50 mg/dl*
*Consensus ADA i ACC (Lipoprotein management in patients
with cardiometabolic risk, 2008

Warunki bezpieczeństwa leczenia
statynami (1)
●
Sprawdzić czynność nerek i TSH przed
rozpoczęciem leczenia
●
Zbadać ALT i AST przed rozpoczęciem terapii i po
zwiększeniu dawki
●
Mieć na uwadze czynniki, które zwiększają ryzyko
miopatii: zaawansowany wiek (szczególnie
kobiety), upośledzona funkcja nerek lub wątroby,
niedoczynność tarczycy, nadużywanie leków (m. in.
narkotyki), zabieg chirurgiczny, wstrząs,
nadmierne spożycie alkoholu, ciężki wysiłek
fizyczny
●
Uprzedzić o objawach miopatii
●
Zalecić zaprzestanie przyjmowania statyny na czas
krótkotrwałej terapii antybiotykami
makrolidowymi lub tetracyklinami

Warunki bezpieczeństwa leczenia
statynami (2)
●
Sprawdzić CK, jeśli pacjent zgłasza objawy miopatii
●
Jeśli CK zwiększone < 5xGGN, powtórzyć badanie
po tygodniu
●
Jeśli CK zwiększone ≥ 5xGGN zaprzestać leczenia
statyną i monitorować poziom enzymu do powrotu
do normy. Zastosować inną statyną i/lub mniejszą
dawkę
●
Jeśli potrzeba leczenia azolowymi lekami
p/grzybiczymi przerwać leczenie statyną
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
Wyszukiwarka
Podobne podstrony:
BWL 29 10 2010
22 10 2010 i 29 10 2010 Podatkiid 29474 ppt
29 10 2010 Dobra publiczne i dobra prywatne
Ćwiczenie Chemia 3 (25.10., 29.10.2010 r.)
konspekt 29.10.2010, scenariusze
GRUPA B I D (tekst na zajęcia z antropologii kulturowej 29.10.2010), Socjologia I rok
29 10 2010
22 10 2010 i 29 10 2010 Podatkiid 29474 ppt
29 10 2010
Ćwiczenie Chemia 3 (25 10 – 29 10 2010 r )
kro, ART 32 KRO, III CZP 42/10 - z dnia 29 czerwca 2010 r
loveparade 2010 anlage 06 praesentation lopa planungsstand 29 10 09
kk, ART 83 KK, WZ 29/10 - postanowienie z dnia 13 lipca 2010 r
15 10 2010 Polityka przemysłowa i polityka wspierania konkurencjiid 16086 ppt
Leczenie hipolipemiczne
Krzyzowka do Internetu 10 2010
więcej podobnych podstron