
Otyłość
to zaburzenie homeostazy przemiany
energetycznej powstałe w wyniku nadmiernej podaży energii
pokarmowej w stosunku do zapotrzebowania organizmu. Powoduje
magazynowanie tkanki
tłuszczowej w ilości przewyższającej – u mężczyzn 25% masy ciała,
a u kobiet powyżej 30% masy ciała.
Podział:
– otyłość typu „gruszka” – udowo-pośladkowa,
występująca głównie u kobiet,
– otyłość typu „jabłko” – zwana też brzuszną lub wisceralną, w
której tkanka
tłuszczowa zlokalizowana jest w obrębie wnętrza jamy brzusznej,
dotyczy głównie mężczyzn.

Wyszczególnienie
BMI
Norma
18,5-24,9
Nadwaga
> 25
Okres przed
otyłością
25,0-29,9
I° otyłości
30,0-34,9
II° otyłości
35,0-39,9
Definicja stworzona
przez:
World Health
Organization
European Group
for the Study of
Insulin
Resistance
National
Cholesterol
Education
Program Adult
Treatment Panel
III
International
Diabetes
Federation
czynnik
i
min. 3 spośród
następujących:
cukrzyca,
nieprawidłowa
glikemia na czczo
lub upośledzona
tolerancja
glukozy lub
insulinooporność
+ 2 dodatkowe
kryteria
hiperinsulinemia
na czczo + 2
dodatkowe
kryteria, m.in.
zwiększony
obwód w pasie
odzwierciedlający
otyłość brzuszną
3 z 5 kryteriów:
zwiększony
obwód w pasie,
duże stężenie
trójglicerydów,
małe stężenie
cholesterolu HDL,
wysokie ciśnienie
tętnicze, duże
stężenie glukozy
w osoczu na
czczo
analogicznie do
NCEP +
przekroczenie
wartości
progowej obwodu
w pasie typowej
dla danej grupy
etnicznej
Tab. 1. Klasyfikacja otyłości według BMI
Tab. 2. Klasyfikacja otyłości
według
obwodu talii
Tab. 3. Definicje zespołu metabolicznego
otyłości
> 40,0
Wyszczególnienie
Talia kobiet
Talia
mężc
zyzn
Norma
< 80
< 94
Nadwaga
80-88
94-
102
Otyłość
> 88
> 102

CHOROBLIWA OTYŁOŚĆ
Chorobliwa otyłość jest to problem nadwagi, gdy masa ciała wynosi
45,5kg lub 100% powyżej idealnej masy ciała.
Otyłość może powodować
inne poważne choroby, takich jak nadciśnienie,
cukrzyca, choroba wieńcowa i inne.
Stosuje się wiele metod leczenia otyłości : niskokaloryczna dieta,
leczenie farmakologiczne,
zmiana trybu życia, ćwiczenia fizyczne.
Jedynie leczenie chirurgiczne zapewnia długotrwałe efekty leczenia.

POWODY OTYŁOŚCI
Przyczyny występowania otyłości nie są do końca
poznane.
Prawdopodobnie podłoże tej choroby jest
wieloczynnikowe. Otyłe osoby mają wyżej ustawiony
próg gromadzenia pożywienia. Może to być
rezultatem wolniejszego metabolizmu, małego
zużywania energii, zbyt dużego zapotrzebowania
kalorycznego, lub też może być kombinacją
powyższych. Niektóre badania wskazują że otyłość
jest chorobą dziedziczną.
Chorobliwa otyłość jest zwykle powodowana przez
połączenie czynników dziedzicznych,
psychospołecznych i środowiskowych które mają
wpływ zarówno na regulacje apetytu jak i
metabolizm. Dużego stopnia otyłość nie wydaje się
być spowodowana prostym brakiem samokontroli
pacjenta.

Chirurgia bariatryczna (Leczenie otyłości metodami
chirurgicznymi)
zmienia proces trawienia pokarmów.
Są trzy typy operacji:
• Operacje ograniczające przyjmowanie pokarmów (restrykcyjne)
W efekcie operacji ograniczających zostaje zmniejszone przyjmowanie
pokarmów, ale sam proces trawienia nie zostaje zmieniony. Podczas
operacji wytworzony jest z górnej części żołądka mały zbiornik; początkowo
może on pomieścić 15 - 20 ml treści pokarmowej, z czasem powiększa się
2-3 krotnie. Do tego zbiornika wpada pokarm z przełyku. Wyjście ze
zbiornika - łączącego go z pozostałą częścią żołądka - ma jedynie 2 - 3 cm
szerokości. Ten wąski kanał spowalnia wychodzenie pokarmu ze zbiornika.
Zbiornik wypełnia się nawet małą ilością jedzenia i natychmiast daje
uczucie sytości i zaspokojenia głodu.
Po operacji ograniczającej ilości spożywanego pokarmu nie są duże -
objętościowo na raz można przyjąć 1/2 do 1 filiżanki jedzenia. Pokarm musi
być miękki, wilgotny i dobrze przeżuty. Przy większych ilościach pokarmu
pojawiają się nudności, wymioty i bóle. Z czasem chorzy dobrze wiedzą co
mogą jeść, a co im nie służy i czego powinni unikać.
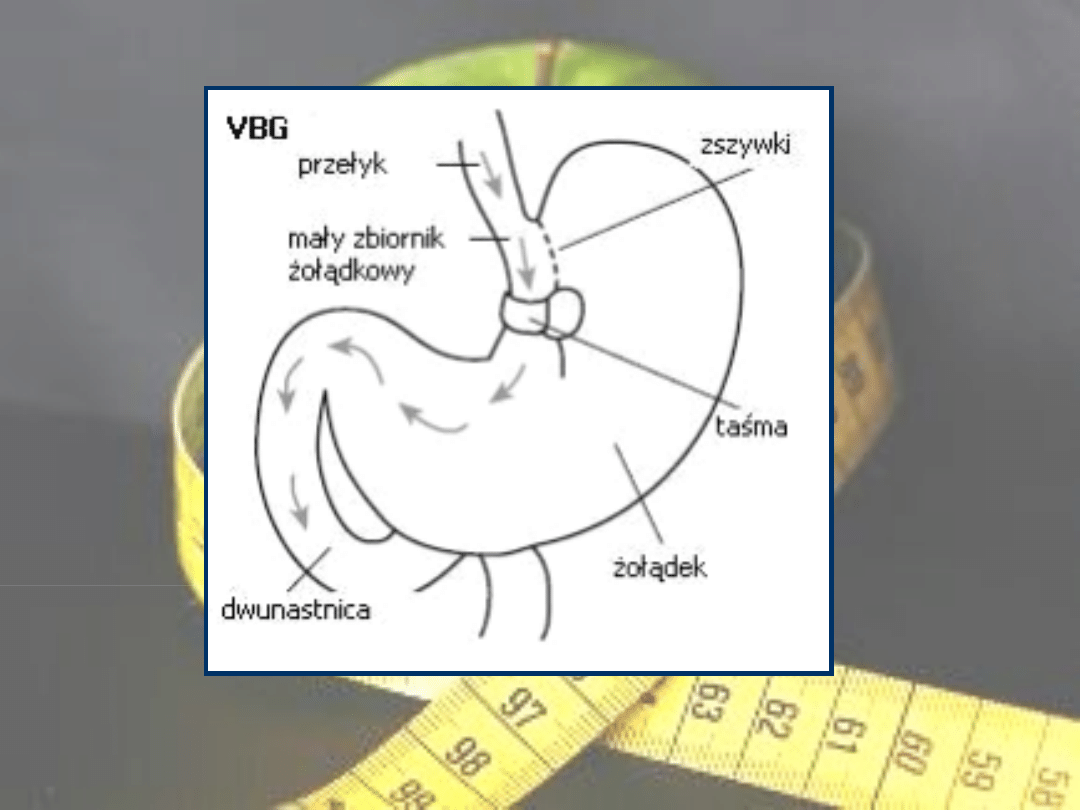
• Pionowa gastroplastyka z taśmą ograniczającą (vertical
banded gastroplasty, VBG, operacja Masona).
W czasie operacji
przy pomocy zszywaczy mechanicznych (staplerów) górna część
żołądka zostaje podzielona - tworzy się niewielki zbiornik o objętość
15-30 ml. Ujście z tego zbiornika do pozostałej części żołądka zostaje
objęte taśmą o szerokości 1 cm, która na stałe uniemożliwia
poszerzenie tego połączenia. Taśma jest z Gore-texu, który nie drażni
ściany żołądka i nie wchodzi z nią w reakcję. Pokarm z przełyku wpada
do zbiornika, rozpycha go i daje od razu poczucie sytości. Przez wąskie
połączenie pokarm powoli przechodzi do pozostałej części żołądka i
dalej przesuwa się normalną drogą pokarmową. Tam jest normalnie
trawiony i przyswajany.
Ryc. 4. Pionowe przeszycie żołądka (Vertical Banded Gastroplasty).
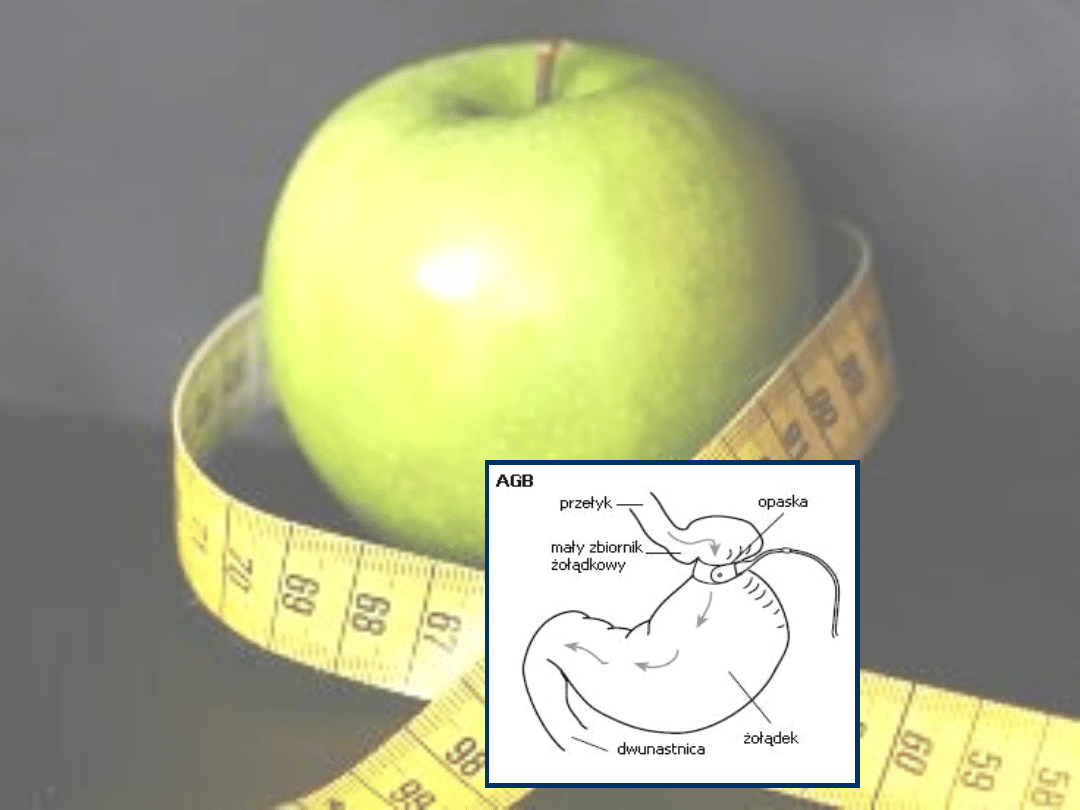
• Regulowana opaska żołądkowa (adjustable gastric
banding, AGB).
Operacja AGB polega na objęciu górnej części
żołądka łączącej się z przełykiem (wpustu żołądka) opaską
wykonaną z silikonu. Sama opaska - pusta w środku - jest
napełniana płynem; objętość tego płynu można regulować.
Dodanie płynu zwęża przejście ze zbiornika do dalszej części
żołądka, zmniejszenie wypełnienia płynem - przejście poszerza.
Operacja założenia opaski jest wykonana metodą laparoskopową.
Po operacji, w stałych odstępach czasu, wymagane są badania
kontrolne. Pod aparaturą rentgenowską kontroluje się położenie
opaski żołądkowej oraz szerokość jej światła. Przez wiele
miesięcy kontroluje się opaskę i ewentualnie dopełnia płyn w
opasce.
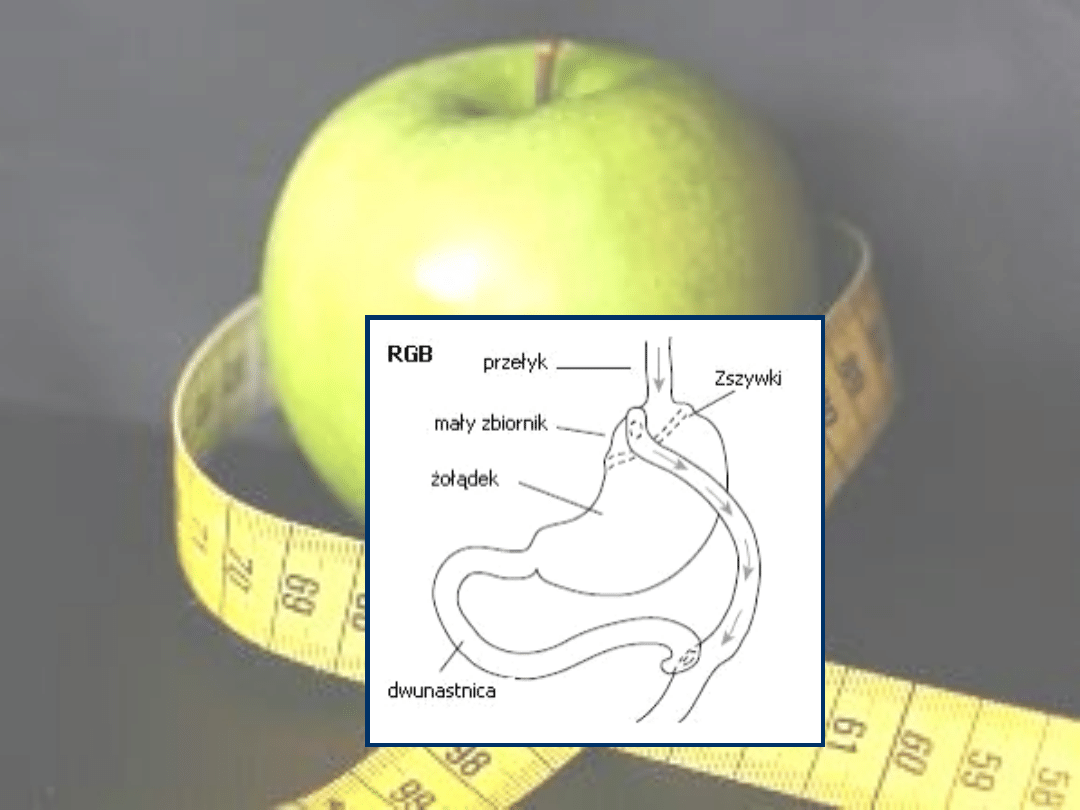
• Operacje połączone restrykcyjno-malabsorbcyjne
-
zmniejszające przyjmowanie pokarmów i wchłanianie Ominięcie
żołądkowe sposobem Roux-en-Y (RGB). Najpierw tworzony jest mały
zbiornik z górnej części żołądka, którego mała objętość ogranicza
przyjmowanie pokarmów. Pokarm opuszcza zbiornik poprzez
przyszyte do niego jelito. Pokarm omija dolną część żołądka,
dwunastnicę oraz część jelita cienkiego.
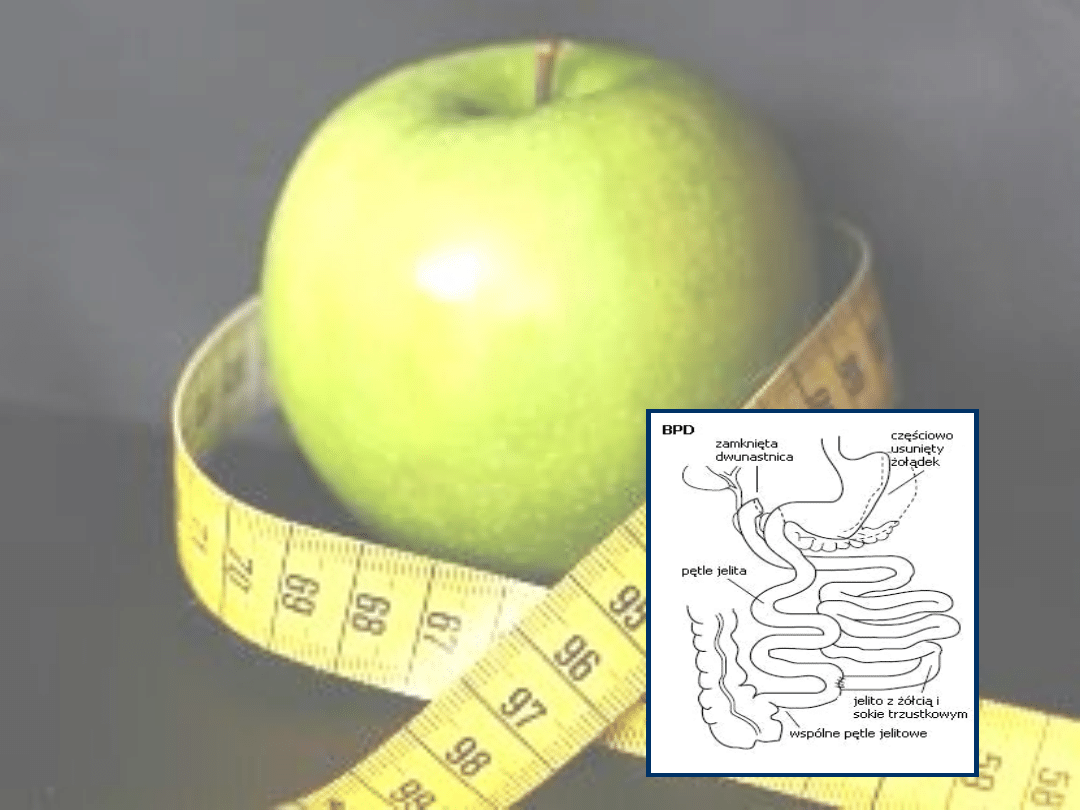
• Wyłączenie żółciowo-trzustkowe (biliopancreatic
diversion, BPD).
Usuwana jest dolna część żołądka. Ta część
żołądka, która pozostaje jest połączona z końcowym odcinkiem
jelita cienkiego. Wyłączona zostaje z wchłaniania dwunastnica i
prawie całe jelito cienkie. Pokarm miesza się z żółcią i sokiem
trzustkowym tylko na ostatnim 120-150 cm odcinku jelita
cienkiego (wspólne pętle jelitowe na rysunku). Operacje RGB i
BPD mogą powodować duże zaburzenia odżywcze. Osoby chcące
się poddać takim zabiegom chirurgicznym muszą być
systematycznie
kontrolowane
przez
lekarza
specjalistę,
wykonywać do końca życia badania laboratoryjne i przyjmować
leki uzupełniające niedobory pokarmowe.

Zalety:
Operacje ograniczające są łatwiejsze do przeprowadzenia i
generalnie bezpieczniejsze niż operacje zaburzające wchłanianie
pokarmów. W wyjątkowych przypadkach po operacji ograniczającej
można odtworzyć stan, jak sprzed operacji - normalne stosunki
anatomiczne. W efekcie operacji ograniczających nie ma niedoborów
żywieniowych. W przypadku poprawnego przebiegu pooperacyjnego
chory nie wymaga licznych lub skomplikowanych badań kontrolnych.
Niedogodności:
Przeciętny ubytek wagi po operacji ograniczającej
jest mniejszy niż po operacji powodującej zaburzenia wchłaniania
pokarmu. Zwykle w pierwszym roku po operacji chorzy tracą połowę
swojej nadmiernej wagi. Jest to najlepszy okres do wdrożenia nowych
zwyczajów żywieniowych i podjęcia aktywności fizycznej. Spadek wagi,
jaki występuje w ciągu 12 miesięcy od operacji jest dodatkowym
czynnikiem mobilizującym.

Powikłania związane z operacją ograniczającą:
Śródoperacyjne - typowe dla każdej operacji, podczas której naruszona
zostaje ciągłość przewodu pokarmowego (zaburzone gojenie, przecieki,
nieszczelność zespoleń, uszkodzenie narządów sąsiadujących) - powikłania te
przy doświadczeniu operatora występują bardzo rzadko
Wczesne pooperacyjne:
• zakażenia rany operacyjnej (występują rzadko)
• zbiorniki płynu surowiczego w tkance podskórnej w okolicy rany
operacyjnej
Odległe pooperacyjne - powstające po kilku tygodniach - kilkunastu
miesiącach od operacji przepuklina w bliźnie pooperacyjnej powstanie
nieprawidłowego połączenia pomiędzy górnym małym zbiornikiem a pozostałą
częścią żołądka. Przyczyną jest nieszczelność na linii zszywek mechanicznych
dzielących żołądek. W efekcie pokarm znajduje sobie nową drogę i przechodzi
do dolnej części żołądka. Chory przestaje odczuwać ograniczenia w
przyjmowaniu pokarmów i po krótkim czasie ponowne tyje.
Powikłania związane z charakterem operacji: nudności i wymioty.
Dochodzi do nich, gdy chory za dużo je lub dojdzie do zablokowania połączenia
między górnym zbiornikiem a pozostałą częścią żołądka. Przyczyną może być
również przemieszczenie się taśmy obejmującej wąski kanał.
Każda interwencja chirurgiczna - nawet najmniejsza - łączy się z ryzykiem
niepowodzeń i powikłań. Choć operacje ograniczające (restrykcyjne -
zmniejszające przyjmowanie pokarmów) należą do najbezpieczniejszych
operacji batriatrycznych - ich wykonanie obarczone jest również ryzykiem
powikłań, w tym powikłań najcięższych a nawet zgonu. Częstość takich
powikłań ocenia się na mniej niż 1%.

Inne metody chirurgiczne
Stymulatory pobudzające perystaltykę wszczepiane w
ścianę żołądka (Intragastric stimulation).
Celem jest przyspieszenie perystaltyki żołądka i jelit - a tym
samym skrócenie czasu wchłaniania pokarmów, które szybko
przechodzą przez przewód pokarmowy ( w dużym uproszczeniu -
stan, jak przy biegunce). Jest to relatywnie nowa metoda,
poddawana badaniom klinicznym, które mają ustalić, jak stosować
tę metodę, jak ją udoskonalić i jakie wyniki można osiągnąć.
Balon wewnątrz żołądkowy -
wprowadzany nieoperacyjne
przy pomocy wziernika (gastroskopu). W żołądku zostaje
wypełniony płynem. Uciska na ściany żołądka i daje uczucie
sytości. Można go utrzymywać przez 3 miesiące i po pewnym
czasie ponownie wprowadzić następny balon. W tym czasie waga
ciała może się obniżyć nawet o 15 kg. W okresie spadku wagi jest
czas na zmianę zwyczajów żywieniowych i ćwiczenia. Gdy się to
zaniedba po usunięciu balonu grozi efekt jo-jo (powrót do tej
samej wagi).

Operacje plastyczne po odchudzeniu
Wiele osób zastanawiając się nad leczeniem chirurgicznym obawia się,
jak będzie wyglądało ich ciało ...po schudnięciu. Zmiany sylwetki
przebiegają różnie. U części chorych skóra i tkanka podskórna są na tyle
sprężyste, że samoistne obkurczenie wygładza zarys sylwetki i nie
wymaga korekty. Pomagają w tym zabiegi rehabilitacyjne - pływanie,
gimnastyka. W innych przypadkach możliwe są operacje plastyczne.
Można - i to się wykonuje najczęściej - usunąć zwisającą skórę brzucha
(tzw. "fartuch tłuszczowy"), nadmiar skóry z ramion oraz ud. Chirurdzy
plastycy wykonują plastyki pośladków i piersi.
Pomimo, że są to operacje chirurgiczne, chorzy decydują się na to
leczenie nie bez pewnej przyjemności. Jest to ukoronowanie i
przypieczętowanie ich starań o należną wagę i sylwetkę "bez
kompleksów". Technika chirurgiczna pozwala, by blizny po takich
operacjach były mało widoczne, np. po usunięciu fałdu brzucha blizna
jest nad spojeniem łonowym i zasłania ją bielizna. Operacje plastyczne,
korygujące wygląd sylwetki powinny być wykonane po zakończeniu
procesu szybkiego chudnięcia, to jest nie wcześniej niż 1,5 - 2 lata od
operacji bariatrycznej.

Wskazania do leczenia chirurgicznego.
Aby operacja miała sens musi być spełnionych kilka warunków:
(
I
) jest to leczenie dla "weteranów" odchudzania -
tych, którzy już wszystkiego próbowali i nic nie dało
stałego, zadawalającego efektu,
(
II
) wiek chorego pomiędzy 18 a 60 lat,
(
III
) dobra kondycja fizyczna i psychiczna,
(
IV
) głęboka chęć zmiany życia - nawet kosztem
wyrzeczeń,
(
V
) Twoje BMI musi być co najmniej 35 (patrz tabelka
powyżej).
Jeżeli warunki I + II + III + IV + V są spełnione - możliwe jest leczenie chirurgiczne!

Przed podjęciem decyzji o operacji musisz zdawać sobie sprawę,
że:
operacja z powodu otyłości jest praktycznie nieodwracalna - nie można
po miesiącu "się rozmyśleć" i oczekiwać powrotu do poprzedniego stanu
każda operacja, nawet najmniejsza, grozi wystąpieniem powikłań -
niekiedy bardzo ciężkich, zagrażających życiu
mogą być konieczne powtórne operacje naprawcze (w praktyce co 5.
chory jest reoperowany)
leczenie operacyjne nie jest ani początkiem ani końcem leczenia
otyłości
pierwszy rok po operacji to czas na rozpoczęcie "nowego rozdziału" w
życiu: inne jedzenie, dużo więcej ćwiczeń
gdy w tym czasie nie nastąpi zmiana trybu życia - czekają Cię
rozczarowania!
każdy z operowanych na otyłość ponosi pewien "koszt" leczenia i nie
chodzi tu jedynie o pieniądze ale o to, co przeżywa przed i po operacji
Nie oczekuj za dużo - niezbędne są realistyczne oczekiwania, co do
wyniku leczenia; w niektórych przypadkach spadek wagi może wynieść
nawet 100 kg (przy wadze wyjściowej 160kg), ale najczęściej jest dużo
niższy - 30 ..40 kg

Przeciwwskazania bezwzględne
BMI mniejsze niż 30 - 35
Brak prób systematycznego odchudzania metodami nieoperacyjnymi
(wystarczająca może być np. dieta)
Aktywne palenie tytoniu; aby poddać się operacji trzeba na co najmniej
6 tygodni przed operacją zaprzestać palenia tytoniu
Choroby płuc wymagająca podawania tlenu (przewlekła choroba
zaporowa płuc)
Aktywne zapalenie wątroby typu B lub C
Marskość wątroby
Zastoinowa (prawokomorowa) niewydolność krążenia lub nadciśnienie
w krążeniu płucnym nie poddające się leczeniu
Przebycie licznych, szczególnie powikłanych operacjach brzusznych
Stan po przebyciu zakażenia w jamie brzusznej (liczne ogniska, rozlany
proces zapalny lub zakażenia o ciężkim przebiegu
Poważne schorzenia psychiczne (psychozy) i/lub brak systematycznego
leczenia w tym zakresie
Uzależnienie od środków psychotropowych (leki, narkotyki);
przyjmowanie środków uzależniających w ciągu roku poprzedzającego
planowane leczenie otyłości

Przeciwwskazania czasowe
(np. zapalenie gardła, nadczynność tarczycy, nie wyrównana
cukrzyca,
nie zagojone rany, itp.).
Operacyjne leczenie można podjąć po wyleczeniu tych stanów.
Zawsze przy operacjach planowych, obowiązuje zasada, że trzeba
operować wtedy, gdy stan chorego jest możliwe najlepszy. Wówczas
przebieg pooperacyjny nie sprawia kłopotów, gojenie jest najlepsze a
operowany szybko wraca do zdrowia.

REZULTATY LAPAROSKOPOWEGO ZABIEGU
• Spadek masy ciała
• Wpływ operacji na choroby towarzyszące
Redukcja masy ciała pozwala zmniejszyć objawy zespołu bezdechów
nocnych, cukrzycy, nadciśnienia, hipercholesterolemii. Wielu
pacjentów podaje również poprawę stanu psychicznego. Odlegle
rezultaty zabiegów laparoskopowych i tradycyjnych są podobne.

PO ZABIEGU OPERACYJNYM
Pozostaniesz w szpitalu przez 1 do 3 dni po operacji. Po zabiegu możesz
mieć sondę żołądkową. Nie będzie Ci można jeść i pić do momentu
usunięcia sondy. Noc po zabiegu chirurgicznym powinieneś spędzić w
pozycji siedzącej. Dzień po zabiegu operacyjnym będziesz mógł chodzić.
Powinieneś brać udział w zajęciach oddechowych. W 1 lub 2 dobie po
zabiegu operacyjnym zostanie wykonane zdjęcie RTG jamy brzusznej. RTG
pozwala uwidocznić linie staplera i określić czy żołądek wygląda dobrze
przed rozpoczęciem żywienia doustnego. Jeżeli nie obserwuje się
nieszczelności zespolenia lub innych powikłań pozwala się pacjentowi pić
łyczkami. Objętość spożywanych płynów jest stopniowo zwiększana.
Niektórzy chirurdzy zalecają następnie spożywanie kaszek lub pokarmów
typu „puree”. Pozostaniesz na takiej diecie do badania lekarskiego które
odbywa się 1-2 tygodnie po zabiegu.
Pacjentom zaleca się wczesne chodzenie. Ważne jest kontynuowanie
ćwiczeń oddechowych po wypisaniu ze szpitala. Ból pooperacyjny jest
zwykle łagodny czasem może wymagać leków przeciwbólowych. Podczas
pierwszej pooperacyjnej kontroli omów dietę ze Swoim chirurgiem. Należy
stosować się dokładnie do zaleceń lekarza. Chociaż większość pacjentów
czuje się dobrze już kilka dni po zabiegu należy pamiętać ze organizm
wymaga czasu do odzyskania sił. Zwykle powrót do normalnej aktywności
życiowej (prowadzenie samochodu, kąpiel pod prysznicem, wchodzenie po
schodach, podnoszenie niewielkich ciężarów) następuje w okresie do 2
tygodni.
Należy odbyć wizytę kontrolną po zabiegu operacyjnym do 2 tygodni po
zabiegu operacyjnym.

SKONTAKTUJ SIĘ Z LEKARZEM
Skontaktuj się z lekarzem w przypadku gdy wystąpi któryś z poniższych
objawów:
- Gorączka powyżej 39 C
- Krwawienie
- Narastające wzdęcie brzucha
- Ból który nie mija po zażyci leków przeciwbólowych
- Nudności lub wymioty
- Dreszcze
- Przewlekły kaszel lub brak tchu
- Ropna wydzielina z którejkolwiek z ran pooperacyjnych
- Powiększające się zaczerwienienie wokół ran pooperacyjnych
- Obrzęk lub tkliwość podudzi

Aktywność fizyczna
Masa ciała
60 kg
80 kg
110 kg
Sen
10
14
20
Siedzenie (oglądanie TV)
10
14
18
Siedzenie (rozmowa)
15
21
30
Ubieranie się
28
37
51
Lekka praca w ogrodzie
32
42
57
Mycie okien
37
48
67
Marsz wolny (3 km/h)
29
40
58
Marsz szybki (6 km/h)
52
72
102
Pływanie (grzbiet)
32
45
64
Taniec
25
48
69
Pływanie (kraul)
40
56
80
Siatkówka
45
65
91
Rower (9 km/h)
42
58
83
Rower (21 km/h)
89
124
178
Narty biegowe
98
138
194
Wchodzenie po schodach
146
202
288
Tab. 5. Wydatek energetyczny organizmu wg Brownella
i Waddena

Tab. 4. Wydatek energetyczny organizmu w kcal/h
Próbny wydatek energetyczny dla osoby o wadze 90 kg (wydatek
energii spoczynkowej 1 kcal/kg/h)
Wydatek
kcal/h
Aktywność
Intensywność
energetyczny
organizmu
(przykładowa
kalkulacja)
Odpoczynek,
czytanie
1
90
Siedzenie
1,8
162
Sprzątanie
2,5
225
Mycia podłogi
5,5
495
Koszenie trawy
4,5
405
Jazda na
rowerze
< 10 mph
4
360
Jazda na
rowerze
stacjonarnym
100 w (lekka)
5,5
495
Chodzenie
4
360
Aerobik w
wodzie
4
360
Aerobik
5
450
Wioślarstwo
7
630
Narty biegowe
Umiarkowana
9,5
855

Wykonały:
Karolina Wadas
Anna Podskarbi
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
Wyszukiwarka
Podobne podstrony:
CHIRURGIA W OTYŁOŚCI
Chirurgia w otyłości
Fizjoterapia w chirurgii- otyłość, ZDROWIE, Chirurgia
Chirurgia w otyłości
CHIRURGICZNE LECZENIE OTYŁOŚCI
Mała chirurgia II Sem IV MOD
Otyłość Lekarski
chirurgia Pz trzustki
farmakoterap otylosci
Problem nadmiernego jedzenia słodyczy prowadzący do otyłości dzieci
chirurgia naczyń ppt
więcej podobnych podstron