
dr Beata Piórecka
Cukrzyca
Choroby tarczycy

Cukrzyca
grupa chorób metabolicznych, które
charakteryzuje hiperglikemia wynikająca z
zaburzenia wydzielania lub działania insuliny
ostre powikłania zagrażające życiu
przewlekłe powikłania – dotyczą wszystkich
narządów
• układ sercowo-naczyniowy
• układ nerwowy
• oczy
• nerki
Konieczne prowadzenie badań przesiewowych – u
połowy chorych w chwili rozpoznania są obecne
późne powikłania.
BP

Zasady prowadzenia badań przesiewowych
Co 3 lata u każdej osoby po 45 r.ż.
Niezależnie od wieku, co roku w grupach ryzyka:
• BMI 25
• dodatni wywiad rodzinny (rodzice, rodzeństwo)
• mała aktywność fizyczna
• grupa środowiskowa lub etniczna o zwiększonym ryzyku
• wcześniej stwierdzona nieprawidłowa glikemia na czczo
lub nietolerancja cukrzycy
• przebyta cukrzyca ciężarnych
• urodzenie dziecka o masie >4 kg
• nadciśnienie tętnicze
• zespół policystycznych jajników
• choroba układu sercowo-naczyniowego
BP

Zgodnie z obecnie obowiązującą klasyfikacją
wyróżnia się
dwa podstawowe typy cukrzycy:
cukrzycę typu 1 (insulinozależną, młodzieńczą)
- trzustka w ogóle nie produkuje insuliny, wymaga
ona stałego leczenia insuliną;
cukrzycę typu 2 (insulinoniezależną, dorosłych)
- insuliny jest zbyt mało lub komórki ciała nie są
zdolne do wykorzystania własnej insuliny
(insulinooporność), leczenie doustnymi lekami
obniżającymi poziom cukru w krwi lub insuliną.
BP
BP
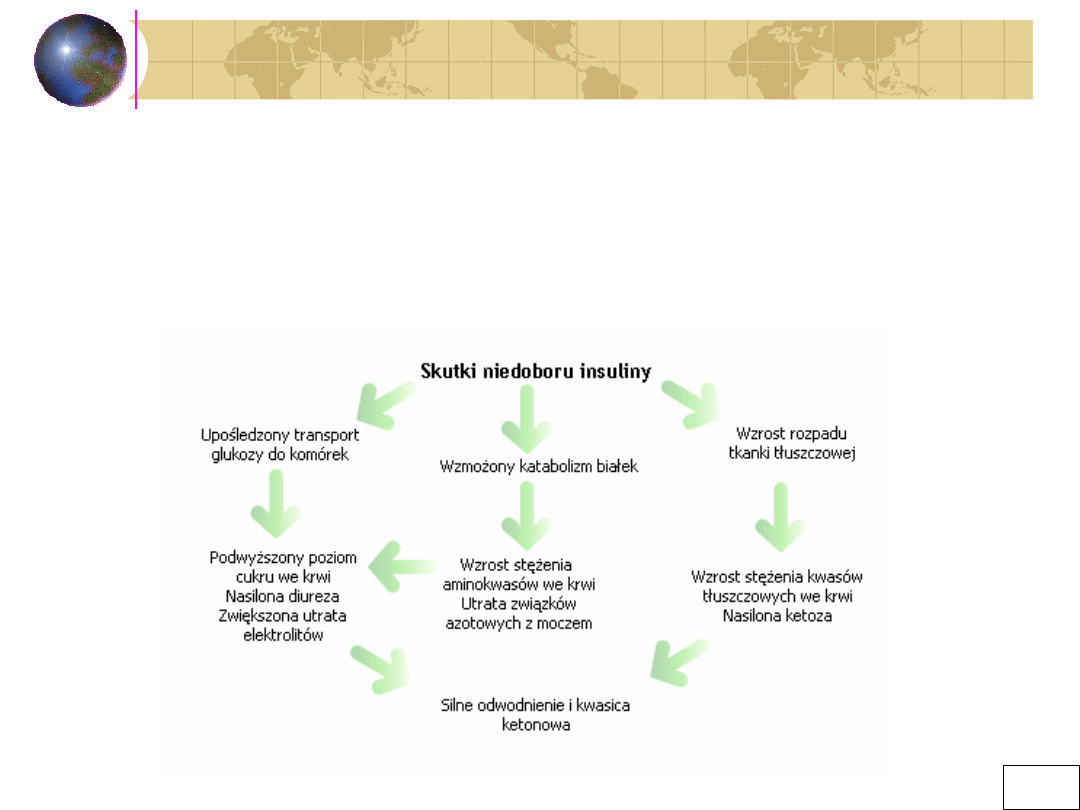
Rola insuliny polega na
:
o wykorzystywaniu cukrów i tłuszczów jako materiału
energetycznego dla komórek;
o magazynowaniu nadmiernej ilości cukrów w postaci zapasów;
o wytwarzaniu białek z substancji znajdujących się w
pożywieniu.

Normy poziomu cukru
Poziom cukru we krwi na czczo < 110 mg%
Poziom cukru we krwi 2 h po posiłku < 140 mg%
Poziom cukru we krwi przed snem < 120 mg%
Hb A1c < 6%
Hemoglobina glikowana (HbA1c) to oznaczenie
hemoglobiny, która została połączona z glukozą.
Jest to parametr odzwierciedlający średnie wartości
poziomów cukru we krwi z ostatnich 3 miesięcy przed
oznaczeniem, pozwala na ocenę stopnia wyrównania
cukrzycy. Jej zwiększona ilość wskazuje na
podwyższone poziomy cukru we krwi.
BP

W cukrzycy na bilans składają się:
poziom cukru we krwi,
masa ciała,
ciśnienie tętnicze krwi,
wysiłek fizyczny,
samopoczucie.
BP

Na typowy
zespół objawów klinicznych w cukrzycy
składają się:
zmęczenie, osłabienie, senność,
wielomocz (czyli częste oddawanie dużej ilości moczu)
nadmierne pragnienie (do kilku litrów dziennie więcej
niż dotychczas),
zwiększony apetyt,
utrata masy ciała (chudnięcie),
nawracające drożdżakowe infekcje w okolicach
narządów płciowych,
nudności, wymioty, bóle brzucha i głowy,
uczucie pieczenia w jamie ustnej,
w skrajnych przypadkach - wyczuwalny zapach acetonu
w wydychanym przez chorego powietrzu,
śpiączka hiperglikemiczna.
BP

Ostre powikłania cukrzycy:
-
Niedocukrzenie
(Hipoglikemia)
-
Nadmiar cukru w surowicy krwi
(Hiperglikemia)
PRZEWLEKŁE –PÓŹNE POWIKŁANIA CUKRZYCY
-
uszkodzenie wzroku (retinopatia, zaćma);
- uszkodzenie nerek (nefropatia);
- miażdżyca tętnic;
- choroby układu krążenia;
- zaburzenia w czynności układu nerwowego
(neuropatia).
BP

HIPOGLIKEMIA
- chory może odczuwać:
drżenie rąk, zimny pot, „wilczy apetyt”, bladość
skóry, „szybkie bicie" serca, może dziwnie się
zachowywać, może mieć trudności w koncentracji lub
doświadczać podwójnego widzenia.
Hipoglikemię wywołują najczęściej:
• niedostosowana dawka insuliny lub leku doustnego do
aktualnego poziomu cukru we krwi (zbyt duża dawka insuliny,
nieprawidłowe miejsce wstrzyknięcia, zbyt duża przerwa między
wstrzyknięciem a spożytym posiłkiem),
• błędy w odżywianiu (ominięcie posiłku, zmiana jego ilości -
mniej węglowodanów, zbyt duża przerwa między posiłkami),
• zbyt duży, nagły wysiłek fizyczny,
• ubytek masy ciała,
• spożycie alkoholu,
• narkotyki.
BP

Postępowanie doraźne w hipoglikemii
:
chory przytomny – 10-20 g glukozy lub osłodzony
płyn; węglowodany złożone, kontrola glikemii po
60 min.
zaburzenia świadomości: 20% roztwór glukozy iv.
(0,2 g glukozy/kg m.c.), następnie wlew 10%
roztworu glukozy; w razie braku dostępu do żyły 1
mg glukagonu im., brak poprawy powtórzyć po
10 min. (nie podawać chorym leczonym lekami
doustnymi oraz po spożyciu alkoholu)
BP

HIPERGLIKEMIĘ
wywołują najczęściej:
•
zaniedbania w samokontroli (błędy w
insulinoterapii - zbyt mała dawka insuliny lub
pominięcie zastrzyku, pominięcie dawki leku
doustnego),
•
błędy dietetyczne (zbyt duża ilość węglowodanów
w posiłku, nadmierna ilość alkoholu),
•
zbyt mała aktywność fizyczna,
•
dodatkowa choroba (infekcja, gorączka, zatrucie
pokarmowe, uraz, operacja).
BP

PRZEWLEKŁE – PÓŹNE POWIKŁANIA CUKRZYCY
Retinopatia cukrzycowa
to uszkodzenie narządu
wzroku związane ze zmianami w siatkówce, której
uszkodzenie powoduje upośledzenie widzenia.
Diagnostyka: badanie dna oka
Retinopatię cukrzycową dzieli się na:
• prostą - w większości wypadków wymagającą tylko
obserwacji pacjenta,
• przedproliferacyjną,
• proliferacyjną.
Dwa ostatnie stadia wymagają intensywnej terapii
okulistycznej i często leczenia laserem (laseroterapii).
Nieleczona retinopatia może prowadzić do utraty
wzroku.
BP

Nefropatia cukrzycowa
polega na uszkodzeniu
kłębuszków nerkowych, odpowiedzialnych za filtrowanie
krwi i usuwanie z organizmu zbędnych i szkodliwych
produktów przemiany materii.
Stan ten prowadzi do niewydolności nerek.
Neuropatia cukrzycowa
- dochodzi do uszkodzenia
nerwów. Objawy mogą być różnorodne i zależą od tego,
które nerwy są uszkodzone. Najczęściej występuje
polineuropatia obwodowa, która objawia się bardzo
charakterystycznie uczuciem palenia i pieczenia stóp
oraz dłoni, głównie w godzinach nocnych. U chorych z
neuropatią częściej dochodzi do powstania stopy
cukrzycowej.
BP

Powikłania makroangiopatyczne:
choroba wieńcowa,
niedokrwienie kończyn dolnych,
choroba naczyń mózgowych.
Choroba wieńcowa znacznie częściej występuje u chorych na
cukrzycę i jest spowodowana zwężeniem tętnic wieńcowych,
odpowiedzialnych za ukrwienie serca. Choroba ta może
doprowadzić do zawału mięśnia sercowego.
Choroba niedokrwienna kończyn dolnych jest wywołana
miażdżycą tętnic. Początkowo objawia się bólami nóg w czasie
chodzenia (chromanie przestankowe). W przypadku bardziej
nasilonych zmianach miażdżycowych może dochodzić do
martwicy obwodowych części stopy (palce, pięta).
Choroba naczyń mózgowych zdarza się częściej u chorych
na cukrzycę. Jest spowodowana zaburzeniami ukrwienia mózgu.
Może doprowadzać do przejściowych niedowładów
(przemijające ataki niedokrwienne) oraz do udaru mózgu. Przy
udarze mózgu występują niedowłady i porażenia (np. kończyn).
BP

PRZEWLEKŁE – PÓŹNE POWIKŁANIA CUKRZYCY
Ryzyko rozwoju stopy cukrzycowej
deformacja stopy
brak edukacji chorego
niewłaściwa higiena stóp
niewłaściwe obuwie
Modzele (Haluksy)(duże, plackowate narośla zgrubiałej
skóry - stosunkowo miękkie, żółtawe o niewyraźnych
granicach. Występują zazwyczaj na podeszwie stopy, pod
jedną z główek kości śródstopia)
długoletnia cukrzyca
Duże ryzyko rozwoju stopy cukrzycowej
neuropatia lub zmiany naczyniowe
owrzodzenie w wywiadzie
staw Charcota (wtórny zespół chorobowy, powstający w
wyniku zniszczenia stawu po utracie czucia obwodowego)
Owrzodzenie powierzchowne lub głębokie, zakażenie t
kanek
BP

Cukrzyca u osób w podeszłym wieku
Częstość cukrzycy w populacji >65 roku życia 40%
Odmienna symptomatologia
Cele leczenia powinny uwzględnić przewidywany czas
przeżycia (<10 lat, >10 lat), stan czynnościowy chorego i
jakość życia
W wyborze leczenia hipoglikemizującego należy uwzględnić
specyfikę stanu klinicznego
Brak specyficznych zaleceń leczenia dietetycznego
Leki doustne:
• unikać pochodnych sulfonylomocznika o przedłużonym
działaniu
• metformina – względne przeciwwskazanie po 75 roku
życia
• agoniści receptora PPAR – zachować dużą ostrożność
Znaczenie edukacji chorego i opiekuna
BP

BP

W leczeniu cukrzycy typu 2 należy dążyć do trzech
najważniejszych celów:
1. utrzymania poziomu cukru w granicach 90-140 mg/dl, a stężenia
hemoglobiny glikowanej (HbA1c) w zakresie 6-7%,
2. obniżenia ciśnienia tętniczego poniżej 130/80 mm Hg;
3. obniżenia stężenia cholesterolu frakcji LDL poniżej 100 mg/dl;
utrzymania stężenia cholesterolu frakcji HDL powyżej wartości 40
mg/dl u mężczyzn i powyżej 50 mg/dl u kobiet, obniżenia stężenia
triglicerydów poniżej 150 mg/dl.
Wyniki najnowszych badań przeprowadzonych w Stanach
Zjednoczonych ujawniły, że zaledwie 12% chorych na cukrzycę
osiąga te cele. Wymaga to starannej edukacji pacjentów (często
także ich rodzin), która obejmuje naukę prawidłowego odżywiania,
wprowadzenie zwiększonej aktywności fizycznej, konieczność
samokontroli. Aby skutecznie chronić chorych na cukrzycę przed jej
naczyniowymi powikłaniami, należy także bezwzględnie zabronić im
palenia tytoniu oraz zastosować w terapii aspirynę (w przypadkach,
w których nie ma przeciwwskazań).
BP

Doustne leki hipoglikemizujące,
doustne leki przeciwcukrzycowe
Mają różny mechanizm działania i należą do kilku grup:
•1) pochodne sulfonylomocznika (I generacja -
tolbutamid, chlorpropamid, II generacja m.in. -
glibenklamid, gliklazyd, glipizyd, III generacja -
glimepiryd), które zwiększają wydzielanie insuliny przez
trzustkę,
• 2) bigwanidy (np. metformina), hamujące
wytwarzanie glukozy w wątrobie i zwiększające
wrażliwość tkanek na insulinę,
• 3) pochodne kwasu benzoesowego (repaglinid),
nowe, silne leki, o działaniu podobnym do działania
pochodnych sulfonylomocznika,
• 4) tiazolidynodienony: a) glitazony (troglitazon,
rozyglitazon, pioglitazon) - zwiększające wrażliwość
tkanek na insulinę, b) inhibitory enzymu alfa-glikozydazy
(akarboza), zaburzające rozkład węglowodanów i
wchłanianie glukozy w przewodzie pokarmowym.

LECZENIE CUKRZYCY
Dobre wyrównanie cukrzycy można osiągnąć poprzez
odpowiednie dawkowanie
insuliny
, które musi być
dostosowane do posiłków (a ściślej do ilości
zawartych w nich węglowodanów) oraz do
aktywności fizycznej chorego (im większa aktywność
tym mniejsze zapotrzebowanie na insulinę).
Obecnie w terapii korzysta się wyłącznie z ludzkich
insulin (mających identyczny skład chemiczny jak
insulina w ludzkim organizmie), które są
produkowane metodami inżynierii genetycznej.
BP

W leczeniu najczęściej stosuje się insuliny :
krótkodziałające
, które są przezroczyste (np.
Humulin R, Actrapid, Gensulin R)
o pośrednim czasie działania
, które są mętnymi
zawiesinami (np. Humulin N, Insulatard, Gensulin N).
Powszechnie stosowany obecnie schemat podawania
insuliny polega na wielokrotnych wstrzyknięciach w
ciągu doby. Jest to tzw. intensywna insulinoterapia, w
której krótkodziałającą insulinę podaje się przed
śniadaniem, obiadem i kolacją, a insulinę o
pośrednim czasie działania przed snem (także zwykle
rano). Dla ułatwienia wykonania iniekcji zastosowanie
mają „peny”.
BP

Ostatnio coraz częściej w tym modelu leczenia
insulinę krótkodziałającą zastępuje się jej
szybkodziałającym analogiem
(np.
Humalog,
Novorapid
), a insulinę o pośrednim czasie działania
zastępuje się jej
długodziałającym analogiem
(
Lantus
), który utrzymuje stałe stężenie we krwi
przez 24 godziny i dlatego podaje się ją tylko raz
na dobę.
Analogi insuliny
- są to celowo zmienione pod
względem chemicznym insuliny dla wydłużenia lub
skrócenia ich czasu działania w organizmie.
Działają szybciej i lepiej obniżają poziom cukru po
posiłku. Można je podawać bezpośrednio przed
posiłkiem i rzadziej powodują niedocukrzenia.
BP

Tarczyca
- niezbędny do życia narząd wydzielenia
wewnętrznego położony w okolicy szyi, którego
funkcje nie są jeszcze do końca poznane.
Dwa główne hormony produkowane i wydzielane do
krwi przez tarczycę to:
• tyroksyna (T4)
• trójjodotyronina (T3)
Choroby gruczołu tarczowego (tarczycy) są bardzo
rozpowszechnione.
Dotyczą one przede wszystkim kobiet, które chorują
kilkakrotnie częściej od mężczyzn.
BP

Najczęstsze choroby tarczycy to
:
1.
Nadczynność
lub
niedoczynność
tarczycy -
nadmierna lub niedostateczna produkcja hormonów.
2.
Wole guzkowe
- obecność tzw. guzków tarczycy.
Obecność guzków tarczycy stwierdza się u 50-60 %
kobiet w Polsce, natomiast zapalenia tarczycy u ok.
10 % osób w wieku powyżej 70 r.ż.
3.
Zapalenia tarczycy
(coraz częściej obserwuje
się też zapalenie tarczycy wywołane przez
amiodaron – lek kardiologiczny o nazwie Cordarone
czy Opacorden).
BP

Nadczynność tarczycy
- stan nadmiernej produkcji
hormonów tarczycy.
Przyczyny:
- guzki toksyczne (produkujące hormony – gruczolak
toksyczny),
- zapalenia tarczycy (najczęściej typu Graves-
Basedowa)
- niezwykle rzadko choroby przysadki i inne choroby.
Rozpoznanie:
- badania poziomu hormonów w krwi – najczulszym jest TSH,
- badanie USG tarczycy, w uzasadnionych przypadkach biopsja
(nakłucie) guzka tarczycy,
- scyntygrafia tarczycy (badanie jodochwytności)
- w zapaleniach tarczycy badania tzw. przeciwciał
przeciwtarczycowych we krwi (aTPO, TRAB)

Objawy nadczynności tarczycy
(narastają
stopniowo):
• nadpobudliwość (płaczliwość, drażliwość, a nawet
wybuchowość),
• spadek masy ciała pomimo apetytu,
• ciągła szybka akcja serca,
• czasami osłabienie mięśni,
• potliwość oraz uczucie gorąca,
• drżenie rąk,
• obrzęki stóp i podudzi,
• zaburzenia snu,
• uporczywe biegunki,
• zakłócenia cyklu miesięcznego u kobiet.
BP

Niedoczynność tarczycy
- niedostateczna produkcja
hormonów tarczycy.
Objawy:
• suchość skóry (zwłaszcza na łokciach i kolanach)
• obrzęki,
• wzrost masy ciała (ale nie ilości tkanki tłuszczowej),
• osłabienie
• objawy depresyjne,
• spadek sprawności intelektualnej.
BP

Następstwa niedoczynności tarczycy
to m.in.:
- choroby serca,
- otyłość,
- cukrzyca,
- choroby płuc,
- choroby kobiece,
- bezpłodność.
Przyczynia się ona do absencji chorobowej (w
wyniku częstych infekcji) oraz przedwczesnego
starzenia się i związanych z tym kosztów.
BP

Zapalenia tarczycy
Jest ich kilka rodzajów - najczęstszym zapaleniem
tarczycy jest tzw.
choroba Hashimoto
(powoduje
niedoczynność, rzadko nadczynność)
Innym powszechnie występującym jest
choroba
Graves-Basedova
(wywołuje nadczynność,
rzadko niedoczynność) to schorzenie o podłożu
psychosomatycznym - czynnikiem wyzwalającym
często są stresy. Oprócz zmian w tarczycy może
wywołać objawy oczne:
• ból i pieczenie gałek ocznych,
• czasami wytrzeszcz gałek,
• podwójne widzenie,
• zaburzenia widzenia kolorów.
BP
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
Wyszukiwarka
Podobne podstrony:
cukrzyca i tarczyca, File0108
cukrzyca i tarczyca, File0102
cukrzyca i tarczyca, File0101
cukrzyca i tarczyca, File0099
cukrzyca i tarczyca, File0103
cukrzyca i tarczyca, File0106
cukrzyca i tarczyca, File0105
cukrzyca i tarczyca, File0100
cukrzyca i tarczyca, File0107
cukrzyca i tarczyca, File0104
Choroby tarczycy u dorosłych z cukrzycą typu 1
Cukrzyca tarczyca
Zioła w ch.miażdżyccy i serca, CHOLESTEROL. Cukrzyca.Stres.Alergie.Badania. Leki
cukrzyca i tarczyca, File0108
cukrzyca i tarczyca, File0102
cukrzyca i tarczyca, File0101
cukrzyca i tarczyca, File0099
Związek między tarczycą i cukrzycą 2
więcej podobnych podstron