Wykonanie:
Marta Stolarczyk
Martyna Ajtner
Karolina Lubomska
Joanna Rybacka
Nadciśnienie i grupy leków używanych w
leczeniu nadciśnienia

Ciśnienie tętnicze krwi zapisuje sie w postaci
dwóch liczb, gdzie pierwsza oznacza ciśnienie
skurczowe, druga – ciśnienie rozkurczowe, np.
ciśnienie skurczowe -- 120/80 -- ciśnienie
rozkurczowe
Ciśnienie skurczowe powstaje wtedy, gdy serce
sie kurczy i tłoczy krew do tętnic
Ciśnienie rozkurczowe powstaje, kiedy krew
powraca do serca.

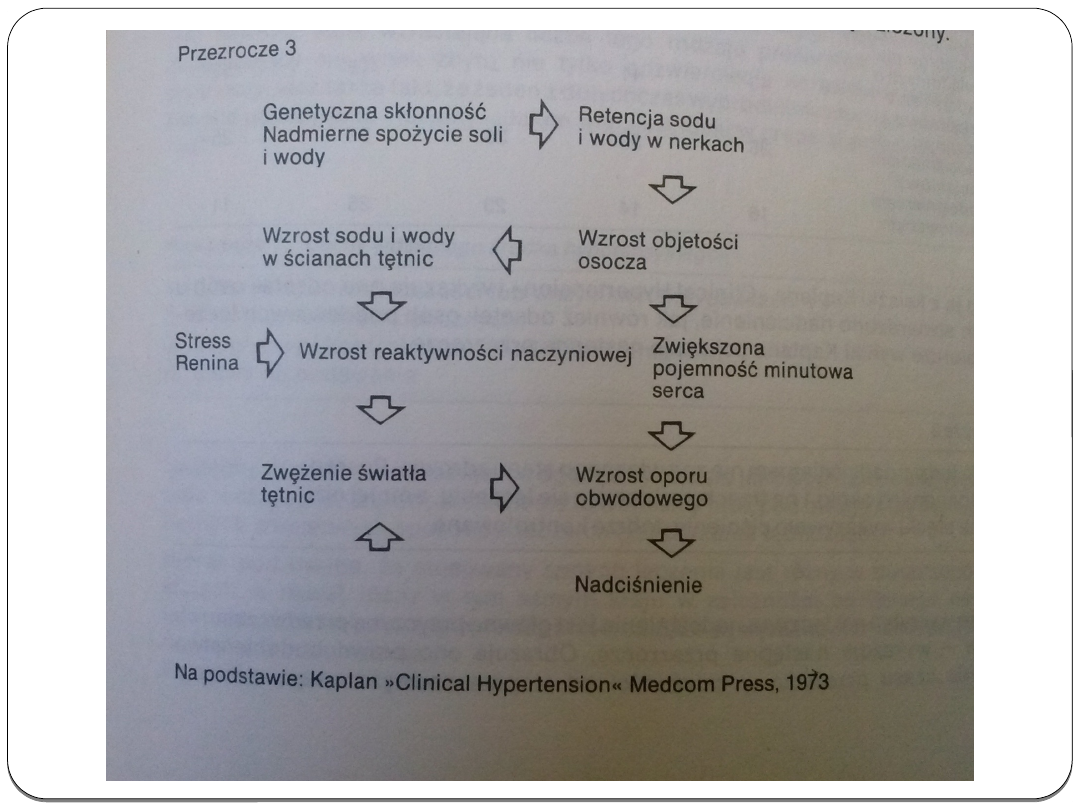
O nadciśnieniu mówimy wówczas, gdy
wartości ciśnienia są równe lub przekraczają
140/90 mmHg. Jeden pomiar nie wystarcza do
rozpoznania choroby. Nadciśnienie rozpoznaje
sie, kiedy podwyższone wartości powtarzają
sie w kilku pomiarach dokonanych w kolejnych
dniach. Nadciśnienie rozpoznaje sie nawet
wtedy, gdy tylko jeden z pomiarów ciśnienia –
skurczowe lub rozkurczowe – przekracza w
kolejnych pomiarach wartości prawidłowe.

Czym grozi nie leczone
nadciśnienie?
rozwoju choroby niedokrwiennej serca i zwiększenia
ryzyka zawału mięśnia serca (wzrost ryzyka trzykrotny!)
nasilenia miażdżycy w innych miejscach np. tętnicach
kończyn dolnych, mózgu czy nerek
zaburzeń rytmu serca, w tym często obserwowanego
migotania przedsionków
przerostu mięśnia serca, niewydolności serca
udaru mózgu na tle krwotoku śródczaszkowego lub
niedokrwienia
powstania tętniaka aorty, czy innych naczyń , w tym
naczyń mózgu
pogorszenia wzroku
rozwoju niewydolności nerek

Leki hipotensyjne
Inaczej leki obniżające ciśnienie krwi stosuje sie
w chorobie nadciśnieniowej, niedokrwiennej serca i
w niewydolności krążenia oraz w trakcie niektórych
zabiegów chirurgicznych. Leki te, w ogólnym ujęciu,
mogą działać na dwa sposoby: mogą hamować skurcz
mięsni naczyń krwionośnych albo zmniejszać objętość
płynów ustrojowych, w tym krwi.
5 głównych klas leków hipotensyjnych to: blokery Beta,
Alfa, Ca, diuretyki, inhibitor ACE.

Leki alfa - adrenolityczne (alfa -
blokery)
Działanie:
Blokują receptory alfa1-adrenergiczne prowadząc do
rozszerzenia tętnic obwodowych i zmniejszenia ciśnienia
tętniczego. Ułatwiają oddawanie moczu. Wpływają korzystnie na
metabolizm lipidów i glukozy.
Dozazosyna hamuje agragację płytek krwi.
Działania uboczne:
Może powodować zaburzenia przewodnictwa w sercu, zwolnienie
akcji serca, niskie ciśnienie tętnicze, nasilenie objawów
niewydolności krążenia i zaburzeń krążenia obwodowego,
nudności, wymioty, alergiczne wysypki skórne, zaburzenia snu,
impotencję. Może wywoływać skurcz oskrzeli (rzadziej w
przypadku wybiórczych beta-blokerów). Rzadko występują
zaburzenia widzenia, halucynacje, depresja.

Przeciwskazania:
Nadwrażliwość na lek, wcześniej występująca wolna akcja serca
(poniżej 50/min), niewyrównana niewydolność krążenia, niski
ciśnienie tętnicze, nieleczona cukrzyca, blok przedsionkowo-
komorowy II i III stopnia.
W astmie i stanach skurczowych oskrzeli niektóre z beta-
blokerów (te, działające wybiórczo na receptory beta-1) można
stosować z ostrożnością. W chorobach naczyń obwodowych
mogą nasilać dolegliwości bólowe. Nie powinni ich używać
chorzy z dławicą Prinzmetala, kobiety w ciąży i w czasie
karmienia oraz dzieci (niektóre beta-blokery mogą być
stosowane w czasie ciąży i karmienia piersią jedynie w
przypadku bezwzględnych wskazań).

Leki beta – adrenolityczne (beta -
blokery)
Działanie:
Blokują receptory adrenergiczne beta-1 i beta-2, co skutkuje
zahamowaniem działania układu adrenergicznego (współczulnego),
czyli efektów wywoływanych przez adrenalinę i noradrenalinę. Stan
ten powoduje zmniejszenie częstości akcji serca, obniżenie ciśnienia
krwi poprzez zmniejszenie wydzielania reniny, obniżenie ciśnienia
śródgałkowego i skurcz mięśni gładkich narządów wewnętrznych,
szczególnie oskrzeli.

Działania niepożądane:
Do działań niepożądanych beta-blokerów należą między innymi:
zaburzenia rytmu serca o charakterze bloków przewodzenia,
skurcz oskrzeli, duszność, zaostrzenie astmy, nadmierny spadek
ciśnienia krwi (hipotonia), niewydolność krążenia, ziębnięcie dłoni
i stóp, impotencja, zawroty głowy, bóle brzucha, nudności,
wymioty, biegunki lub zaparcia. Beta-blokery pogarszają efekty
leczenia przeciwcukrzycowego.
Przeciwwskazania:
Ze względu na występujące działania niepożądane, leki o
działaniu beta-adrenolitycznym przeciwwskazane są u chorych na
niewyrównaną astmę oskrzelową, niewydolność krążenia, anginę
Prinzmetala oraz w przypadku bradykardii zatokowej, wstrząsu
kardiogennego i bloków przedsionkowo-komorowych drugiego i
trzeciego stopnia.

Blokery wapnia
Działanie:
Hamują napływ jonów wapnia do wnętrza komórek
mięśniowych ściany naczyń i komórek serca. Ponadto skutkiem
hamowania napływu wapnia jest też rozszerzenie się
obwodowych naczyń krwionośnych i zmniejszenie oporu
płynącej krwi. W konsekwencji następuje obniżenie ciśnienia
tętniczego. Skuteczność antagonistów wapnia jest oceniana
bardzo wysoko w monoterapii nadciśnienia łagodnego i
umiarkowanego.

Przeciwwskazania:
Do stosowania werapamilu i diltiazemu są:
• objawowa bradykardia
• zespół chorego węzła zatokowego,
• blok przedsionkowo-komorowy
• zespół Wolfa-Parkinsona-White'a
• zbyt niskie ciśnienie tętnicze
• niewydolność serca.
Do stosowania pozostałych antagonistów wapnia:
• duże zwężenie zastawki aortalnej
• kardiomiopatia przerostowa ze zwężeniem drogi odpływu
• ostry zespół wieńcowy
• niedociśnienie tętnicze (hipotonia)
• niewydolność serca.

Diuretyki
Diuretyki(leki moczopędne) - zajmują ważną pozycję w
terapii nadciśnienia tętniczego. Działają na nerki,
powodując zmiany w wydalaniu ilości wody i
elektrolitów (sód i potas) z moczem. Zwiększając
wydalanie wody i sodu z moczem obniżają ciśnienie,
wynika to przede wszystkim ze zmniejszenia objętości
krwi krążącej w układzie sercowo-naczyniowym.

Główny efekt działania leków moczopędnych to -
zwiększenie diurezy. Powoduje to spadek ciśnienia żylnego
w organizmie, a więc spadek obciążenia wstępnego mięśnia
sercowego. Mniejsza objętość płynów w organizmie
zmniejsza napór na ścianki naczyń krwionośnych i obniża
ciśnienie tętnicze, diuretyki wpływają więc również na
obciążenia następcze, ułatwia to pracę serca. Dodatkowe,
niektóre z diuretyków bezpośrednio wpływają na mięśnie
gładkie tętnic powodując ich rozkurcz.
Do głównych grup leków stosowanych w leczeniu
nadciśnienia tętniczego należą tzw. diuretyki pętlowe i
tiazydowe. Przykładem pierwszej grupy jest furosemid. Lek
ten hamuje resorpcję zwrotną sodu zachodzącą w pętli
Henlego. Zwiększa w ten sposób objętość moczu. Diuretyki
tiazydowe działają w kanaliku dalszym, ich działanie także
polega na modyfikacji resorpcji jonów. Przykłady leków
tiazydowych: hydrochlorotiazyd, indapamid.

Działania niepożądane diuretyków to przede wszystkim
możliwość odwodnienia organizmu i niebezpieczne zaburzenia
elektrolitowe, szczególnie hipokaliemia (niedobór potasu we
krwi).
Przecwiwskazania:
- dny moczanowej
- są względnie przeciwwskazane w cukrzycy, stanach
przedcukrzycowych i zespole metabolicznym
-ciąży, choć istnieją takie rzadkie sytuacje, kiedy korzyści
podania kobiecie leku z tej grupy przeważają nad ryzykiem,
jakie niesie jego użycie dla płodu
-zaburzeń gospodarki elektrolitowej pacjenta

Inhibitory ACE
Inhibitory konwertazy angiotensyny są grupą leków,
których działanie polega na hamowaniu reakcji
przekształcania angiotensyny I w angiotensynę II. Za
przekształcenie tych związków odpowiedzialny jest
enzym nazywany konwertazą. Hamowanie
konwertazy powoduje zmniejszenie stężenia
angiotensyny II, a co za tym idzie zmniejszenie jej
biologicznego działania.
Przykłady inhibitorów-ACE: kaptopril, enalapril,
lizynopril, ramipril, benazepril, perindopril, cilazapril,
fozynopril i trandolapril.

Angiotensyna II
Angiotensyna II jest peptydem, którego biologiczny
mechanizm działania w organizmie polega na: skurczu
naczyń krwionośnych, zwiększeniu przekaźnictwa w
układzie adrenergicznym i pobudzeniu uwalniania
aldosteronu, hormonu odpowiedzialnego za regulację
równowagi między jonami sodowymi i potasowymi.
Wszystkie te mechanizmy skutkują zwiększeniem
ciśnienia krwi.
Działanie inhibitorów angiotensyny polega na obniżeniu
ciśnienia tętniczego krwi. Obniżenie ciśnienia wywołane
jest przez zmniejszenie napięcia mięśniówki gładkiej
tętnic. Korzystne działanie inhibitorów konwertazy
polega na obniżeniu obciążenia wstępnego i
następczego serca. Zahamowanie wchłaniania sodu
korzystnie działa na układ sercowo-naczyniowy.

Wskazania do stosowania ACE-inhibitorów
Wyróżnia się:
nadciśnienie tętnicze,
zawał serca,
niewydolność serca,
nefropatia cukrzycowa,
niewydolność nerek
Do korzystnych działań inhibitorów konwertazy zalicza się
także zapobieganie proliferacji, czyli rozrostowi mięśniówki
gładkiej i mięśniówki mięśnia sercowego. Stosowanie
inhibitorów konwertazy zapobiega niekorzystnej
przebudowie mięśnia sercowego, zarówno w przebiegu
nadciśnienia tętniczego, jak i po zawale serca.

Działania niepożądane
stosowania ACE-inhibitorów:
kaszel – Ma suchy, uciążliwy charakter. Narasta w nocy. Występuje u 10%
pacjentów stosujących inhibitory-ACE.
bóle głowy,
zawroty głowy,
niedociśnienie,
biegunka,
nudności i wymioty,
wysypka,
uczucie zmęczenia,
niewydolność nerek - spowodowana zmniejszonym ukrwieniem nerek w przypadku
obustronnego zwężenia tętnic nerkowych,
hiperkaliemia - wzrost stężenia jonów potasu we krwi. Stan ten spowodowany jest
zablokowaniem wydzielania aldosteronu,
niedokrwistość - spadek stężenia hemoglobiny we krwi,
uszkodzenie płodu,
obrzęk naczynioruchowy

Dieta niskosodowa
Wskazania:
- nadciśnienie tętnicze
- niewydolność układu krążenia
- niewydolność nerek
- zapalenie kłębuszków nerkowych

Dieta niskosodowa, kontroluje poziom tego pierwiastka w
naszym organizmie. Jest to bardzo rygorystyczna dieta, dlatego
stosuje się ją niezmiernie rzadko w przypadkach zaburzeń
krążenia. Gdy stężenie sodu przekracza 145-148 mmol/l staje
się ona konieczna.
Badania pokazały, że redukcja sodu wiąże się z mniejszym
ciśnieniem krwi. Ustalono, że dla osób z nadciśnieniem
rekomendowaną dawką sodu dziennie powinny być 1,5g.
Dieta niskosodowa jest bardzo skuteczna przy regulacji płynów
w organizmie. Duża ilość soli w ciele powoduje magazynowanie
wody w organizmie i podwyższone ciśnienie we krwi

Produkty dozwolone:
- dżem, miód, cukier
- mąka, ryz, płatki owsiane, płatki
kukurydziane
- wszystkie gatunki kasz
- ziemniaki, kapusta, kalafior, szpinak,
marchew, buraczki
- owoce
- soki owocowe
- chude sery, twarożki
- olej słonecznikowy, sojowy, oliwa z oliwek
- ryby: dorsz, szczupak, sandacz
- mięsa: drób, cielęcina, wołowina
- chude wędliny: szynka, polędwica,
wędliny drobiowe
Produkty
zabronione:
- sól kuchenna
- konserwy mięsne
- mięso peklowane
- śledzie
- mleko w ograniczonych
ilościach
- tłuste sery, śmietany
- tłuste mięsa
- sosy, majonezy
- mocna kawa, mocna herbata
- alkohol

NADCIŚNIENIE A SPORT
W nadciśnieniu tętniczym sporty uprawiać nie
tylko wolno, ale wręcz należy. Jeśli podwyższone
ciśnienie krwi, nieznacznego stopnia, stwierdza
się u kogoś po raz pierwszy (w dwukrotnym
badaniu) i osoba ta nie ma dodatkowych
obciążeń (np. cukrzycy lub choroby wieńcowej),
pierwszym zaleceniem jest zmiana diety i stylu
życia. Okazuje się, że przy prawidłowym
przestrzeganiu zasad zdrowego stylu życia,
ciśnienie tętnicze może wrócić do prawidłowych
wartości. Ruch więc jest w tym wypadku lekiem
w najbardziej dosłownym znaczeniu.

Czy każdy sport jest odpowiedni?
Niektóre formy aktywności fizycznej są w nadciśnieniu
niewskazane. Należą do nich te, które bardzo
podnoszą ciśnienie, występuje w nich silne, statyczne
obciążenie mięśni i są związane z rywalizacją
(traktowaną bardzo poważnie). Jeśli ciśnienie krwi jest
podwyższone należy unikać podnoszenia ciężarów,
kulturystyki, zapasów. Natomiast gry zespołowe np.
koszykówka powinny przebiegać na luzie i bez presji.
Szkodliwy jest krótkotrwały, intensywny wysiłek.
Lepiej ćwiczyć dłużej i mniej intensywnie. Zawsze z
rozgrzewką!

Rzucanie palenia
Nikotyna zawarta w dymie tytoniowym powoduje wzrost
ciśnienia tętniczego. Po dostaniu się do płuc,
błyskawicznie przenika do krwi, z którą, w niespełna 10
sekund, dociera do mózgu. Pobudzony nikotyną mózg
wysyła sygnał do wydzielania zwiększonych ilości
adrenaliny. Adrenalina zaś jest hormonem, który zwęża
tętnice i pobudza serce do szybszej pracy. To w rezultacie
prowadzi do podwyższenia ciśnienia krwi.
Już po wypaleniu dwóch papierosów ciśnienie skurczowe i
rozkurczowe wzrasta przeciętnie o 10 mm Hg i utrzymuje
się na tym poziomie przez około 30 minut.
Następnie stopniowo wraca do stanu wyjściowego. Jednak,
gdy zapali się kolejnego papierosa, ponownie wzrasta.

Z tego wynika, że jeśli ktoś wypala paczkę papierosów
dziennie, ma ciśnienie podwyższone niemal przez cały
dzień.
Dym zawiera też związki pobudzające wydzielanie
hormonów zatrzymujących wodę w organizmie. A więcej
wody oznacza większą objętość krwi do przepompowania, a
to może prowadzić do nadciśnienia.
Zaprzestanie palenia tytoniu przez osoby z nadciśnieniem
przynosi korzyści (m.in.):
-Zwiększa skuteczność leczenia nadciśnienia - działanie
leków u palaczy może być słabsze niż u tych, którzy nie
palą.
-Obniża ciśnienie nawet o kilka mm Hg. Może to złagodzić
Twoje dolegliwości związane z nadciśnieniem.

1.Już 20 minut po ostatnim papierosie działanie układu
krwionośnego zaczyna się stabilizować.
2.Dwie godziny później polepsza się krążenie obwodowe, a
ciśnienie i akcja serca praktycznie wracają do normy.
3.8-12 godzin od ostatniego papierosa poziom nikotyny we
krwi spada o ponad 93 proc. Obniża się też stężenie tlenku
węgla, zwiększa się natomiast ilość tlenu dostarczanego
do poszczególnych narządów wewnętrznych.
4.Po pierwszej dobie bez papierosa prawdopodobieństwo
wystąpienia zwału zaczyna spadać.
5.3 dzień - Poprawia się stan układu oddechowego.
Pęcherzyki płucne rozluźniają się, a oddychanie staje się
łatwiejsze i efektywniejsze – więcej tlenu dostaje się do
krwi.
Reakcja organizmu na
rzucenie palenia

6. 2 tygodnie poźniej - Organizm widocznie się regeneruje co
szczególnie widać w przypadku układu oddechowego. Wcześniej
podczas ćwiczeń byli palacze mogli odczuwać silne zmęczenie i
zawroty głowy, jednak objawy te zanikają.
7. 3 miesiące poźniej - zaczyna ustawać typowy dla byłych
palaczy kaszel, którego przyczyną była potrzeba organizmu
pozbycia się zalegających w płucach zanieczyszczeń.
8. Po 5 latach - o połowę, w stosunku do osób wciąż palących,
zmniejsza się ryzyko wystąpienia choroby niedokrwiennej serca
9.Po 10 latach byli palacze cieszą się już sprawnym układem
oddechowym
10.Po 15 latach - do całkowitej normy wraca układ krwionośny.
Byli palacze nie chorują już na choroby serca częściej niż osoby
nigdy nie palące. Ludzki organizm potrafi się regenerować w
ogromnym stopniu. Nawet wieloletnie skutki palenia mogą zostać
zniwelowane.

Bibliografia:
1. Nadcisnienie i leczenie, Referaty z
Konferencji Naukowej, Warszawa,
10.05,1976
2. Wojciech Kostowski, Farmakologia.
Podstawy farmakoterapii. Podrecznik dla
studentów medycyny i lekarzy, wyd. II,
Wydawnictwo Lekarskie PZWL, 2001
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Czym grozi nie leczone nadciśnienie?
- Leki hipotensyjne
- Leki alfa - adrenolityczne (alfa - blokery)
- Slide 7
- Leki beta – adrenolityczne (beta - blokery)
- Slide 9
- Blokery wapnia
- Slide 11
- Diuretyki
- Slide 13
- Slide 14
- Inhibitory ACE
- Angiotensyna II
- Wskazania do stosowania ACE-inhibitorów
- Działania niepożądane stosowania ACE-inhibitorów:
- Dieta niskosodowa
- Slide 20
- Slide 21
- Slide 22
- NADCIŚNIENIE A SPORT
- Czy każdy sport jest odpowiedni?
- Rzucanie palenia
- Slide 26
- Slide 27
- Slide 28
- Bibliografia:
Wyszukiwarka
Podobne podstrony:
najważniejsze grupy leków przeciwbakteryjnych, GUMed, Medycyna, Mikrobiologia, Mikrobiologia, Mikrob
POSTACI LEKÓW UŻYWANYCH W RECEPTURZE
Niektóre grupy leków, Chemia, Biochemia
Polaryzacja leków używanych do jonoforezy, Ćwiczenia, Fizykoterapia
Grupy leków, weterynaria
Przegląd leków stosowanych w leczeniu zakażeń układu moczowego
grupy leków
Grupy lekow
najważniejsze grupy leków przeciwbakteryjnych, GUMed, Medycyna, Mikrobiologia, Mikrobiologia, Mikrob
POSTACI LEKÓW UŻYWANYCH W RECEPTURZE
Niektóre grupy leków, Chemia, Biochemia
grupy lekow
Skuteczność leków przeciwpadaczkowych w leczeniu zaburzeń lękowych
6 2 Inne grupy leków
Skuteczność leków przeciwpadaczkowych w leczeniu zaburzeń lękowych1
GRUPY LEKÓW PRZECIWBAKTERYJNYCH
8a Nadcisnienie leczenie
Miejsce?ta adrenolityków w leczeniu nadciśnienia tętniczego
więcej podobnych podstron