
Różnicowanie
limfadenopatii w
inwazjach pasożytniczych
Toksoplazmoza
Leichmanioza
trzewna
Onchocerkoza

Limfadenopatia – przyczyny
1. Procesy zapalne
• Bakterie -najczęściej w zakażeniach
jamy ustnej, gardła, górnych dróg
oddechowych, ucha;
w gruźlicy
• Wirusy - HIV, EBV (mononukleoza
zakaźna)
• riketsje
• Grzyby
• Pierwotniaki -np. Toxoplazma gondii;
• Niecienie

2. Procesy nowotworowe
a.
pierwotne
- ziarnica złośliwa
- chłoniaki nieziarnicze
b. przerzutowe

Diagnostyka
• Badanie przedmiotowe – palpacyjne węzłów
chłonnych
Węzły chłonne głębiej położone:
• USG
• Tomografia komputerowa
Rozpoznanie:
• Badanie cytologiczne z biopsji aspiracyjnej
cienkoigłowej (najprostszy sposób
potwierdzenia przerzutów nowotworowych)
• Badanie histologiczne wyciętego chirurgicznie
węzła chłonnego

Przydatność badania
histopatologicznego
w identyfikacji czynniki etiologicznego:
- W badaniu morfologicznym węzła chłonnego można
rozpoznać niektóre patogeny:
- Grzyby np.Candida, Cryptococcus, Histoplasma
- Pierwotniaki np. Toxoplasma, Leishmania, Trypanosoma
- Nicienie np. Filaria
- W większości przypadków patogenów nie można
zidentyfikować za pomocą metod morfologicznych.
Przydatne są wtedy badania
immunohistochemiczne i molekularne
- Można określić morfologię węzła chłonnego i
poszukiwać zmian charakterystycznych dla
jednostek chorobowych
Toxoplasmoza

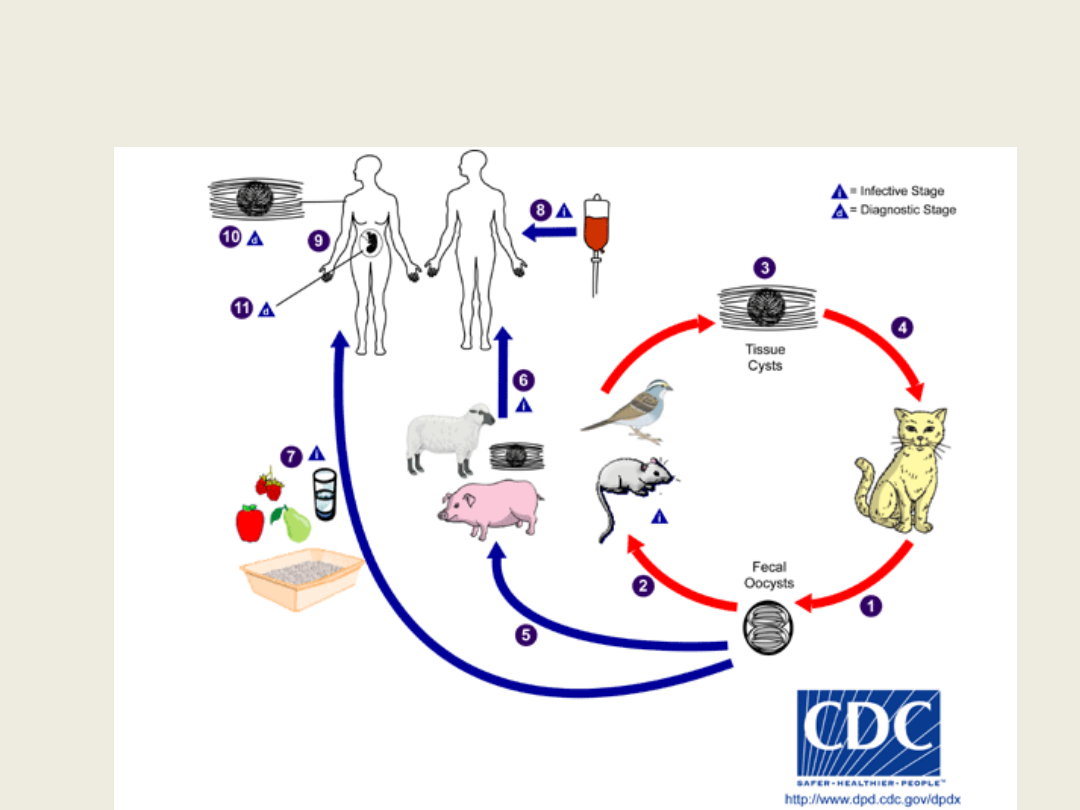
Toksoplazmoza
• jedno z najczęstszych zakażeń pasożytniczych
• wywołane przez pierwotniaka Toxoplasma gondi
• pasożyt kosmopolityczny
• żywiciel ostateczny-koty
• żywiciel pośredni – człowiek, ssaki, ptaki
• transmisja zakażenia
– pożywienie, woda, ręce zanieczyszczone oocystami z kału kota
– surowe mięso
– przez łożysko
– zakażenie krwiopochodne (transfuzje, przeszczepy)
• jest inwazją oportunistyczną
• przebiega zwykle bez-/skąpo-objawowo; u pacjentów
immunokompetentnych może ograniczać się do
miejscowych zmian w węzłach chłonnych;
często wzdłuż
tylnego brzegu mięśnia m.-o.-s
• może wystąpić ciężki przebieg kliniczny u osób z
osłabioną odpornością immunologiczną

Obraz histopatologiczny węzła
chłonnego
• barwienie hematoksyliną i eozyną
• zmiany odczynowe-
histopatologiczna triada
Piringer-Kuchinka
– rozrost grudek chłonnych,
– nieregularne ogniska hisiocytów nagłonkowatych
(ziarniniaki z kom.nabłonkowatych)
– poszerzenie zatok korowych i rdzennycyh
przezreaktywne monocytoidalne limfocyty B
• żadna z tych cech nie jest swoista dla
toksoplazmozy

RÓŻNICOWANIE
• ziarnica złośliwa-obecność komórek
Reed-Sternberga
• mononukleoza
• zakażenie HIV
Do potwierdzenia toksoplazmozy
potrzebne jest wykonanie testu
serologicznego.
Leiszmanioza

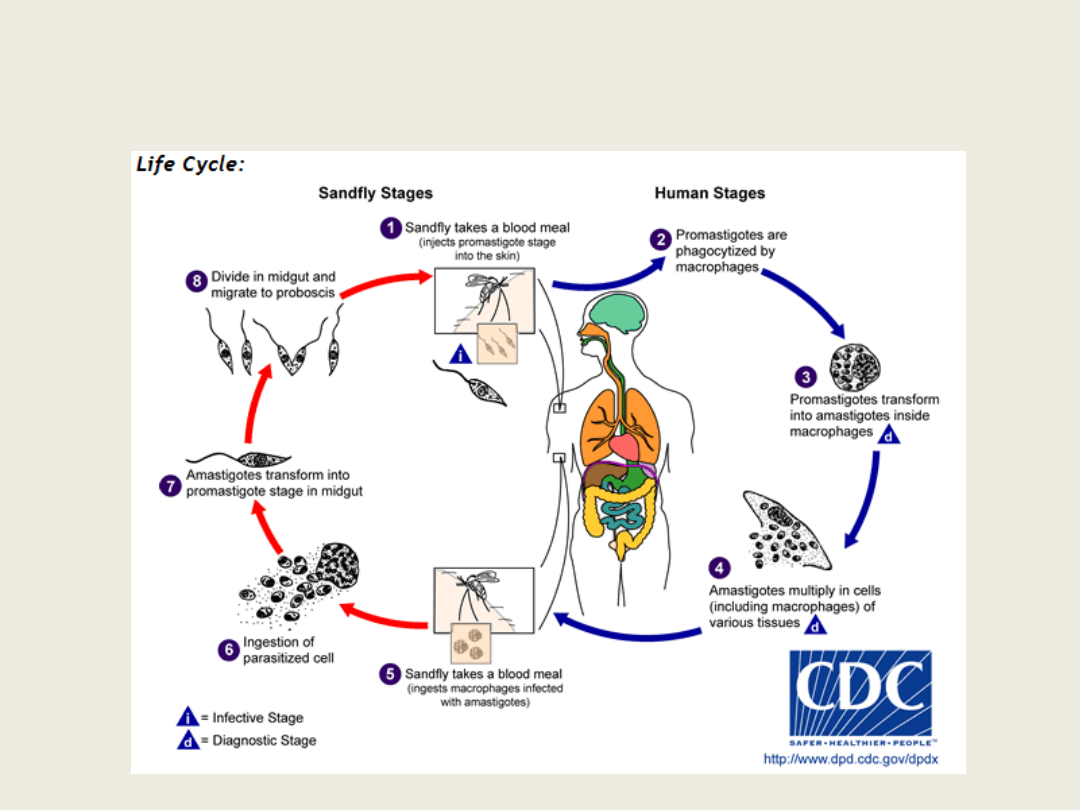
Leiszmanioza
• Zapadalność: 2 mln/rok (gł. p. skórna)
• Występowanie: Ameryka Pd., Afryka, Azja
• Pasożyt heterokseniczny; człowiek jest
żywicielem pośrednim
• Pasożyt wewnątrzkomórkowy – układ
siateczkowo-śródbłonkowy
• Wektor: muchówki z rodzajów Lutzomyia
(w Nowym Świecie)
i Phlebotomus (w Starym Świecie).

Leiszmanioza
Postać trzewna – czarna febra, gorączka
dum dum, kala azar
L. donovani, L. infantum, L. chagasi
Postać skórna
L. major, L. tropica, L. mexicana,
L. aethopica
Postać skórno-śluzówkowa:
L. brasiliensis

Leiszmanioza trzewna
• gorączka – nieregularna, czasami dwuszczytowa
• obfite pocenie się,
• nieznaczna hepatomegalia, znaczna splenomegalia
• powiększenie węzłów chłonnych
• wzrost stężenia IgG,
• spadek stężenia albumin – obrzęki, obecność płynu w jamie otrzewnej
• niedokrwistość normochromiczna i normocytarna, leukopenia,
trombocytopenia (z powodu hipersplenizmu i depresji szpiku kosntego-
• szare zabarwienie skóry. (stąd nazwa czarna febra
Nie leczona leischmanioza trzewna jest śmiertelna w ciągu kilku
tygodni lub lat. Zgon jest wynikiem towarzyszących zakażeń
bakteryjnych lub wirusowych
Pasożyt niszczy układ siateczkowo-śródbłonkowy, który bierze udział
w pierwotnym mechanizmie zwalczania choroby.

Obraz histopatologiczny węzła
chłonnego
• w typowych przypadkach – nagromadzenie makrofagów
zawierających w cytoplazie pasożyty -ciałka Leismana-Donovana
• najlepiej widoczne w rozmazach, w cienkich skrawkach
histologicznych
• nie barwią się metodą PAS
RÓŻNICOWANIE – zmiany w przebiegu toksoplazmozy i gruźlicy
W przypadku leiszmaniozy – większe niż w gruźlicy nagromadzenie
komórek plazmatycznych.

Onchocerkoza

Onchocerkoza
• Onchocerca vulvulus należy do nicieni
pasożytniczych, rodziny Filarioidea.
• występowanie – Afryka tropikalna,
Jemen, Ameryka Pd
• wektor – meszki Simulium
• płynące wody słodkie
• dorosły nicień- 50cm
• mikrofilaria – 300m
• Objawy kliniczne dotyczą
skóry, węzłów
chłonnych i oka.

Onchocerkoza
• ZMIANY SKÓRNE
– początkowo -niewielkie
nacieki, guzki w tkance
podskórnej- dojrzałe formy
pasożyta, onchocercomata,
niebolesne, miękkie,
przesuwalne
– silnie swędzące
– długotrwałe, masywne inwazje
– nacieki guzowate, ogniska
odbarwień/przebarwień (skóra
lamparcia), utrata tkanki
elastycznej, nadmierne
rogowacenie - liszajowaciejące
zanikowe zapalenie skóry

• WĘZŁY CHŁONNE –
powiększone,
• zaczopowane naczynia
chłonne prowadzą do obrzęku
tkanek
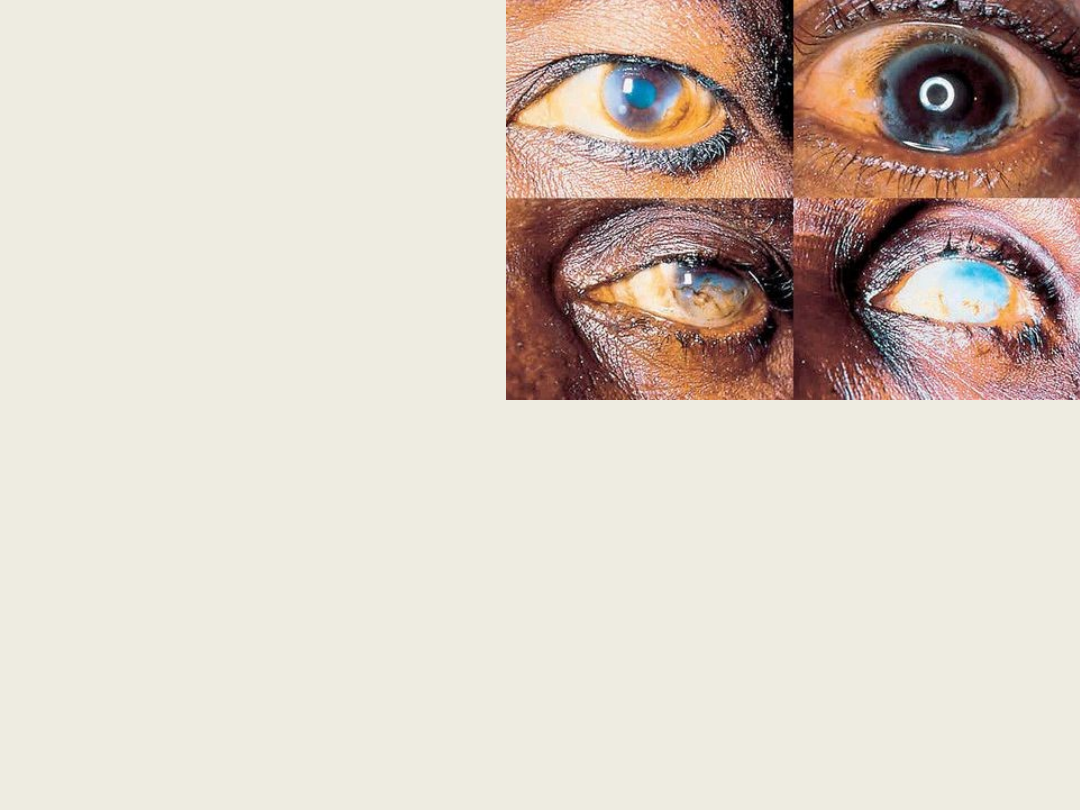
• OBJAWY OCZNE
– zapalenie
spojówek,
– przejściowe
ustępujące
punktowe
zmętnienia w
rogówce,
zapalenie rogówki
i waskularyzacja
– zapalenie
tęczówki,
Najpoważniejszym
powikłaniem
onchocerkozy
jest ślepota –
ŚLEPOTA RZECZNA

Obraz histopatologiczny węzła
chłonnego
• włóknienie z zanikiem komórek
limfoidalnych
• martwica
• mikrofilarie w utkaniu zwłókniałego
węzła

Dziękuję za
uwagę!
Document Outline
- Slide 1
- Limfadenopatia – przyczyny
- Slide 3
- Diagnostyka
- Slide 5
- Toxoplasmoza
- Toksoplazmoza
- Obraz histopatologiczny węzła chłonnego
- Slide 9
- Leiszmanioza
- Leiszmanioza
- Leiszmanioza
- Leiszmanioza trzewna
- Obraz histopatologiczny węzła chłonnego
- Onchocerkoza
- Onchocerkoza
- Onchocerkoza
- Slide 18
- Slide 19
- Obraz histopatologiczny węzła chłonnego
- Slide 21
Wyszukiwarka
Podobne podstrony:
Inwazje pasożytnicze występuj±ce w Polsce
Zatrucia pokarmowe, inwazje pasożytnicze
Różnicowanie limfadenopatii u dzieci
LEKI PRZECIW INWAZJOM PASOŻYTNICZYM
ROZNICE8
choroby pasożytnicze
ROZNICE2
inwazja
więcej podobnych podstron