Postępowanie fizjoterapeutyczne
po rekonstrukcji
PCL
stawu kolanowego

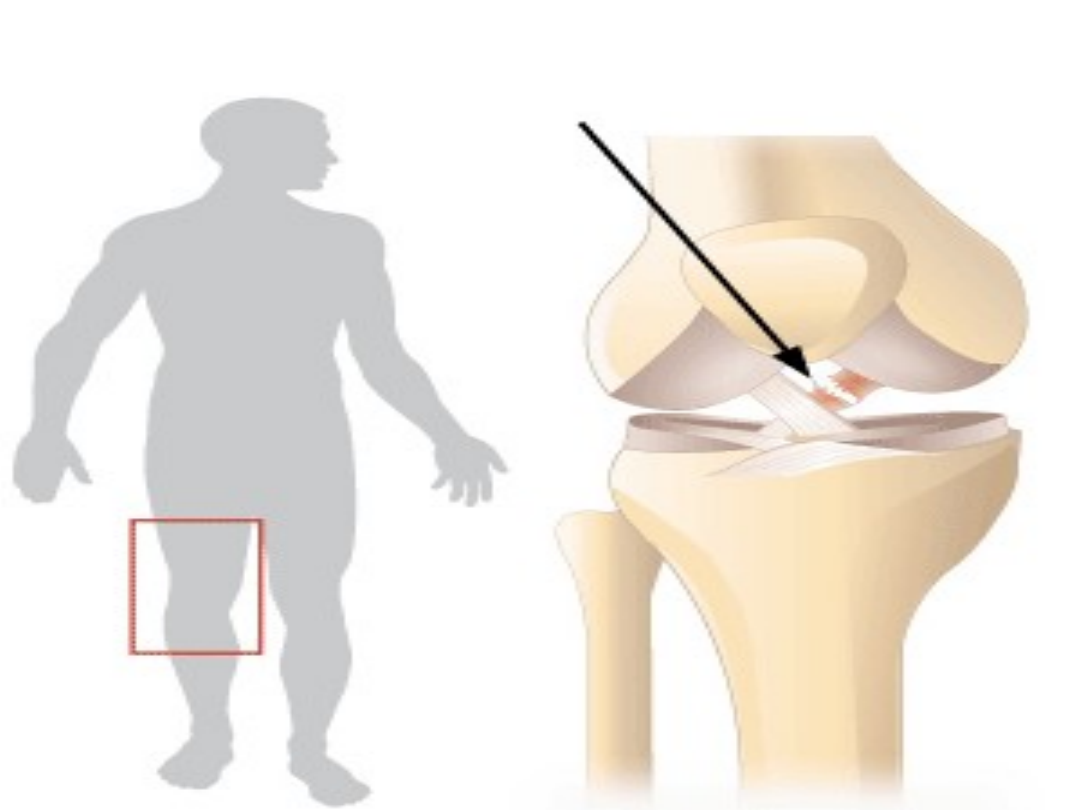
Anatomia więzadeł krzyżowych
stawu kolanowego
Wiązadło krzyżowe tylne przyczepia się
wachlarzowato do powierzchni wewnętrznej
kłykcia przyśrodkowego kości udowej,
biegnie ku dołowi i tyłowi, krzyżując się
z wiązadłem krzyżowym przednim i przyczepia
się (pod katem 45° do płaszczyzny
poziomej) do pola między kłykciowego tylnego
piszczeli. Jego średnia długość wynosi
38 mm, a szeroki 13 mm.
Anatomia więzadeł krzyżowych
stawu kolanowego
Więzadła krzyżowe leżą w centrum
stawu kolanowego, będąc w znacznym
stopniu zawarte w dole
międzykłykciowym kości udowej.

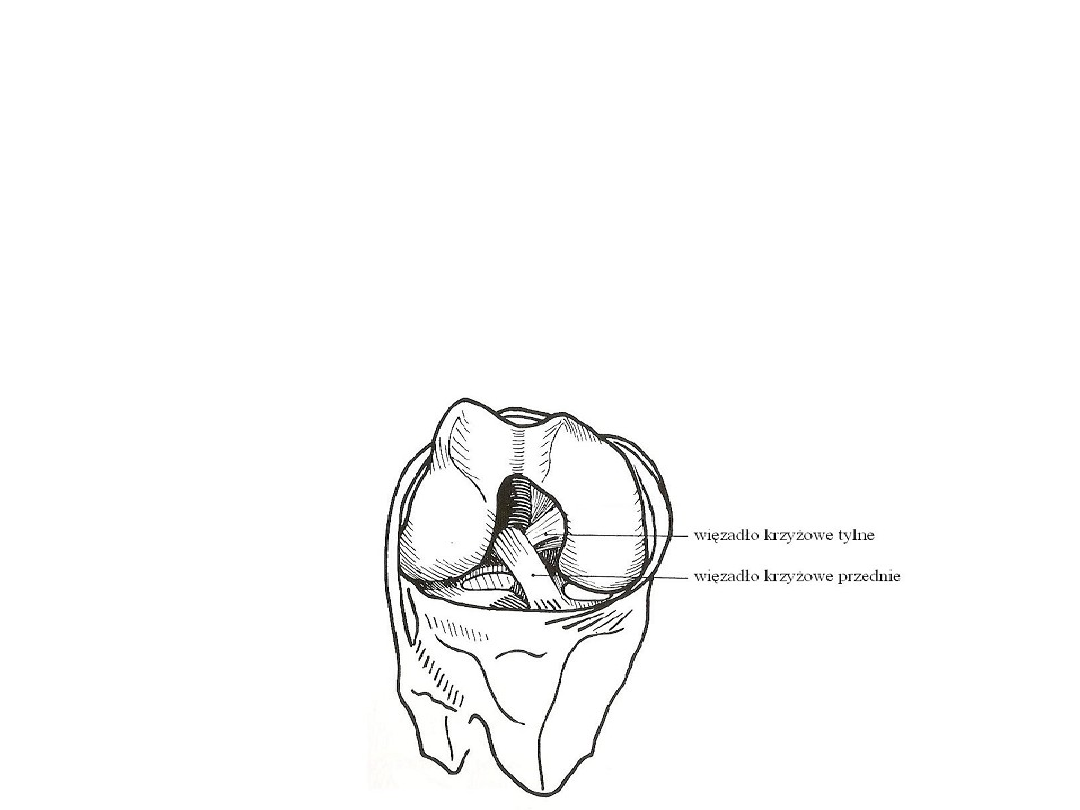
Anatomia więzadła krzyżowego
tylnego stawu kolanowego -PCL
Więzadło krzyżowe tylne (łac.
ligamentum cruciatum posterius) –
wewnątrzstawowe więzadło stawu
kolanowego (jest objęte błoną włóknistą,
ale również pokryte błoną maziową,
dlatego leży na zewnątrz jamy
stawowej)..
PCL znajduje się w
głębi dołu
międzykłykcioweg
o kości udowej, za
więzadłem
krzyżowym
przednim

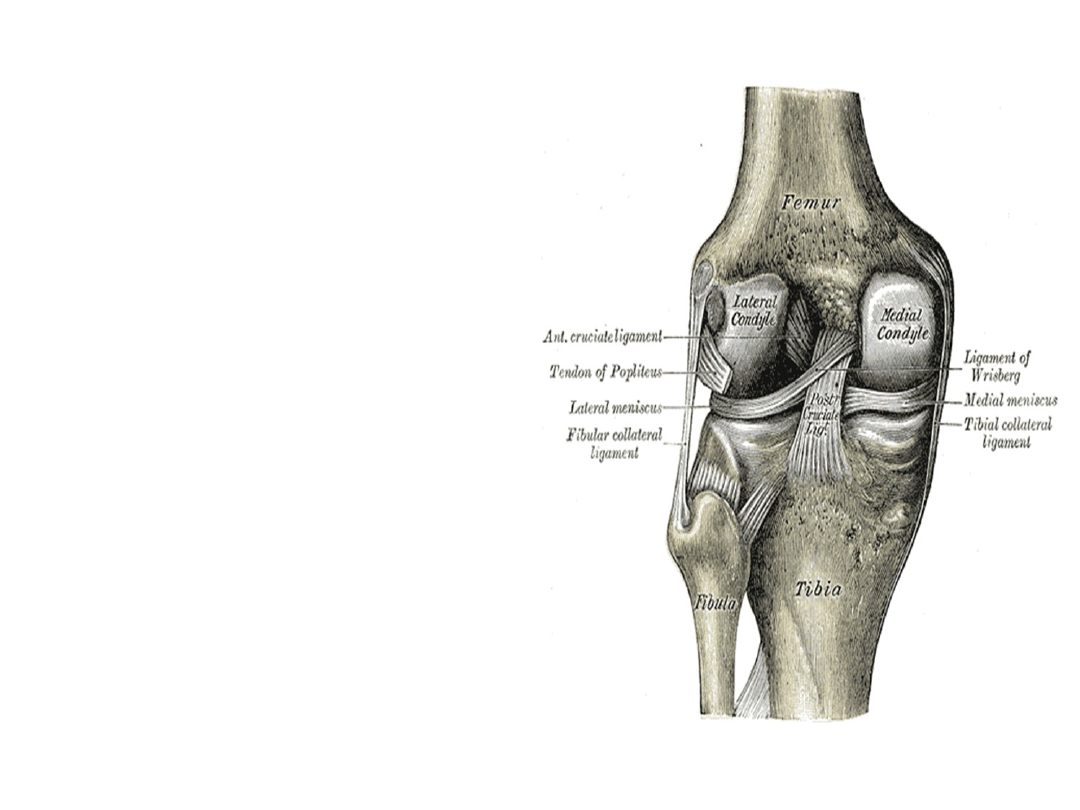
Miejsca przyczepu PCL, to:
• tylna częśc pola międzykłykciowego tylnego kości
piszczelowej, pokrywając tylną krawędź górnej powierzchni
kości piszczelowej. Jego przyczep na kości piszczelowej jest w
związku z tym umieszczony daleko ku tyłowi w stosunku do
rogów tylnych łąkotek przyśrodkowej oraz bocznej
• więzadło przebiega następnie skośnie w kierunku
przyśrodkowym, ku przodowi oraz ku górze i przyczepia się
w głębi dołu międzykłykciowego kości udowej do miejsca na
krawędzi bocznej kłykcia przyśrodkowego kości udowej
wzdłuż linii chrząstki stawowej. Więzadło krzyżowe tylne ma
bardziej tylny przyczep na kości piszczelowej i bardziej
przyśrodkowy przyczep na kości udowej niż więzadło
krzyżowe przednie i stąd w mianownictwie anatomicznym
nazwa : więzadło tylno – przyśrodkowe jest również
stosowana

Więzadło krzyżowe tylne składa się
z czterech taśm:
• 1. Pasmo tylno – boczne PCL:
Tworzą je pasma tkanki łącznej, które na kości
piszczelowej przyczepione są najbardziej ku tyłowi,
zaś na kłykciu przyśrodkowym kości udowej
przyczepione są najbardziej bocznie.
Przez wzgląd na przebieg osi długiej kłykci kości
udowej, rozbieżnie w kierunku przednio - tylnym,
pasma PCL które będą przyczepiały się na kłykciu
przyśrodkowym kości udowej najbardziej z boku,
muszą jednocześnie znajdować się najbardziej z tyłu,
czyli w głębi dołu międzykłykciowego kości udowej.

2. Pasmo przednio – przyśrodkowe PCL:
Tworzą je pasma PCL, które na kości
piszczelowej przyczepiają się najbardziej
ku przodowi, natomiast na kłykciu
przyśrodkowym kości udowym,
przyczepiają się najbardziej
przyśrodkowo.
Są to pasma PCL-a, które na kłykciu
przyśrodkowym kości udowej przyczepiają
się najbardziej od przodu, czyli najpłycej
w dole między kłykciowym.

3. Pasmo przednie Humphrey’a:
Często niewystępujące.
4. Pasmo PCL, tworzące tzw. więzadło
łąkotkowo – udowe Wrisberga:
Miejsca przyczepu tego pasma, to róg
tylny łąkotki bocznej. Przylega ono do
powierzchni przedniej głównego
więzadła i przebiega z nim do wspólnego
przyczepu na bocznej powierzchni
kłykcia przyśrodkowego kości udowej.

Czasem, podobne więzadło występuje
w odniesieniu do łąkotki
przyśrodkowej, nieliczne włókna
więzadła krzyżowego przedniego są
przyczepione do rogu przedniego
łąkotki przyśrodkowej niedaleko
więzadła poprzecznego stawu
kolanowego.

Kolano - Rekonstrukcja więzadła
krzyżowego tylnego
Przygotowanie przed rekonstrukcją PCL
Cel:
- Uzyskanie pełnego, symetrycznego zakresu ruchu –
szczególnie przeprostu
- Uzyskanie maksymalnej możliwej siły mięśniowej
- Nauka kokontrakcji i prawidłowego chodu
- Ćwiczenia propriocepcji
- Po świeżym urazie skrętnym 4 tygodnie chodzenie o
kulach – jeżeli jest pełen wyprost od 2-go tygodnia można
rozpocząć częściowe obciążanie (uszkodzeniu PCL często
towarzyszy uszkodzenie kompleksu tylno bocznego)

Program po rekonstrukcji
• 0 - 2 tyg. - orteza 0°
• 2 - 4 tyg. – orteza 0-45°
• 4 - 6 tyg. - orteza 0-60°

0-2 tygodnie
Zgięcie: do granicy bólu
Wyprost: 0°
Ze względu na umocowanie przeszczepu bardzo istotne jest
osiągnięcie wyprostu!
- obciążanie do granicy bólu i kule w zależności od
kontroli w wyproście i postępów nauki chodu
- orteza zablokowana w wyproście (też w nocy)
zdejmowana na czas ćwiczeń
- masaż przedniej i tylnej grupy mięśni uda oraz łydki!
- rozluźnianie dołu podkolanowego
- profilaktyka konfliktu w stawie rzepkowo – udowym

- ruchy bierne i samowspomagane zgięcia w leżeniu na
brzuchu bez aktywacji mięśni zginaczy - dążymy do jak
największego zakresu do granicy bólu, bez forsowania i
wyprostu (bez przeprostu do 4 tyg. od operacji)
- rozciąganie łydki z paskiem z wałkiem pod udem – w
lekkim zgięciu kolana (aby oszczędzać miejsce pobrania
przeszczepu)
- ze względu na miejsce przyczepu przeszczepu oraz
biomechanikę więzadła krzyżowego tylnego wszystkie
ćwiczenia powinno się wykonywać w podparciu podudzia
(zabezpieczenie przed tylną szufladą)
- otwarty łańcuch kinematyczny(OKC) – izometryczne
utrzymanie w wyproście i ćwiczenia mięśni przywodzicieli
- zamknięty łańcuch kinematyczny(CKC) – wciskanie piłki
w ścianę w różnych kątach zgięcia z podparciem podudzia,
ćwiczenia mięśnia VMO
- nauka chodu o kulach z kokontrakcją
- fizykoterapia według potrzeb

Zalecenia domowe:
- utrzymywanie kończyny wyprostowanej i uniesionej
powyżej poziomu biodra z podparciem podudzia
- chłodzenie co dwie godziny 10 minut
- napięcia izometryczne mięśnia czworogłowego
- ćwiczenia zakresu ruchomości
- do 4 tygodnia bez samochodu
- do 4 tygodnia chodzenie z obciążeniem do
granicy bólu do 2 godzin dziennie
- do 8 tygodnia wchodzenie po schodach
krokiem dostawnym

2 - 4 tygodnie
- ruchy bierne zgięcia do granicy bólu (min 90°)
- jeśli dobra kontrola mięśniowa stopniowe odstawianie kul
- ćwiczenia bierne zgięcia i wyprostu
- ćwiczenia samowspomagane, czynne i prowadzone
- ćwiczenia prostowników stawu kolanowego w OKC
(koncentrycznie i ekscentrycznie) bez obciążenia, do pełnego
wyprostu
- ćwiczenia zginaczy w OKC (koncentrycznie i
ekscentrycznie) bez obciążenia, do pełnego wyprostu (bez
przeprostu), też z nogami poza leżanką
- ćwiczenia unoszenia wyprostowanej kończyny
- ćwiczenia mięśni przywodzicieli
- ćwiczenia mięśni odwodzicieli

- profilaktyka dolegliwości SRU (mobilizacja rzepki, ćw.
przywodzicieli, stymulacja VMO, stretching, w tym
rozciąganie przywodzicieli od 4 tygodnia)
- masaż tylnej grupy mięśni uda i podudzia
- stretching mięśni kończyny dolnej (zginacze bez wałka)
- ćwiczenia w wodzie
- nauka stania na jednej nodze w wyproście kolana na
niestabilnym podłożu ze stopniowaniem trudności ćwiczenia
- ćwiczenia pośladków na prostych i ugiętych nogach (na
piętach) na piłce
- rower stacjonarny z większym obciążeniem, także
jednonóż
- ćwiczenia propriocepcji w siadzie i leżeniu
- rower, kiedy zgięcie ³110° (i bez szwów!!!)
- nauka chodu po miękkim, niestabilnym podłożu
- fizykoterapia według potrzeb

4 - 6 tygodni
- jeśli lekarz nie zaleci inaczej i jeśli pacjent ma dobrą
kontrolę mięśniową chodzenie bez kul i bez ortezy, orteza
do 6 tygodnia na noc
- zwiększenie zakresu zgięcia (do granicy bólu)
- intensyfikacja ćwiczeń kokontrakcją
- od 4 tygodnia dążymy do biernego przeprostu
- kontynuacja ćwiczeń z poprzedniego okresu ze
stopniowo zwiększanym obciążeniem
- przysiady z kokontrakcją na twardym i miękkim
podłożu
- ćwiczenia propriocepcji w staniu
- stanie na jednej nodze w wyproście stawu kolanowego
- rower stacjonarny z większym obciążeniem

6 - 16 tygodni
- modyfikacja ćwiczeń z
poprzedniego okresu (zwiększamy
intensywność i obciążenie)
- od 6 - go tygodnia dążymy do
czynnego przeprostu
- ćwiczenia hamowania na deskorolce
- wypady na wprost
- miniprzysiady jednonóż

powyżej 16 tygodnia
- kontynuacja ćwiczeń z poprzedniego okresu
- podskoki na trampolinie
- skakanka na miękkim podłożu
- bieg po twardym i miękkim podłożu
- nauka hamowania
- trening na siłowni
- rower w terenie
- kontynuacja ćwiczeń z poprzedniego okresu
- stopniowo zaawansowane elementy
propriocepcji i SSR

Wszystkie programy rehabilitacji są
tylko ogólnymi wytycznymi, od których
istnieje wiele odstępstw. Zawsze
rehabilitacja powinna być szczegółowo
dostosowana do stanu i potrzeb
pacjenta indywidualnie. Dlatego
powyższy program nie może być
stosowany wbrew indywidualnym
zaleceniom i stanem pacjenta
Document Outline
- Slide 1
- Anatomia więzadeł krzyżowych stawu kolanowego
- Anatomia więzadeł krzyżowych stawu kolanowego
- Anatomia więzadła krzyżowego tylnego stawu kolanowego -PCL
- Slide 5
- Miejsca przyczepu PCL, to:
- Więzadło krzyżowe tylne składa się z czterech taśm:
- Slide 8
- Slide 9
- Slide 10
- Kolano - Rekonstrukcja więzadła krzyżowego tylnego
- Program po rekonstrukcji
- 0-2 tygodnie
- Slide 14
- Zalecenia domowe:
- 2 - 4 tygodnie
- Slide 17
- 4 - 6 tygodni
- 6 - 16 tygodni
- powyżej 16 tygodnia
- Slide 21
Wyszukiwarka
Podobne podstrony:
prezentacja finanse ludnosci
prezentacja mikro Kubska 2
Religia Mezopotamii prezentacja
Prezentacja konsument ostateczna
Strategie marketingowe prezentacje wykład
motumbo www prezentacje org
lab5 prezentacja
Prezentacja 18
Materialy pomocnicze prezentacja maturalna
Prezentacja na seminarium
Lato prezentacja 3
Prezentacja1
Prezentacja 2 analiza akcji zadania dla studentow
prezentacja soc rodziny
więcej podobnych podstron