Choroby okresu młodzieńczego
Jałowa martwica głowy kości udowej
- choroba Legg`a - Calve`a - Perthes`a
- coax plana
Jest to aseptyczna martwica głowy kości udowej, występuje u dzieci przed okresem dojrzewania, między 4 a 10 rokiem życia. Najczęściej przypada na 5 - 7 r.ż. W 80% przypadków występuje u chłopców, zazwyczaj dotyczy jednego stawu, obustronne występowanie choroby odnotowuje się u 15 -20% dzieci. Najczęściej chorują dzieci rasy kaukaskiej, najmniej czarnej.
Etiologia powstania choroby nie jest do końca znana. Przyczyn choroby upatruje się w zaburzeniach krążenia w okolicy głowy kości udowej (brak połączenia naczyń przynasady i nasady), zaburzeniach hormonalnych, jednak za najczęstszą przyczynę choroby uważa się sumowanie w czasie mikrourazów związanych z przeciążeniem kończyny.
Czynniki ryzyka:
przebyta dysplazja stawu biodrowego
stosowanie leków sterydowych
otyłość
Objawy kliniczne
początkowo choroba przebiega bezobjawowo
pojawia się ból w pachwinie promieniujący do uda i kolana, który w pierwszym okresie choroby ustępuje po odpoczynku
ból może spowodować odruchowe osłabienie odwodzicieli stawu biodrowego, z czasem pojawia się dodatni objaw Trendelenburga
pojawia się utykanie spowodowane skróceniem fazy podparcia w chorej kończynie dolnej
ograniczenie ruchomości: odwidzenia, rotacji wewnętrznej, zgięcia, wyprostu, rotacji zewnętrznej
zaniki mięśni spowodowane oszczędzaniem chorej kończyny
przykurcz zgięciowy, przywiedzeniowy
usztywnienie biodra
skrócenie długości względnej kończyny
5. Dolegliwości chorobowe są często bagatelizowane zarówno przez dziecko, jak i rodziców, dlatego tez często leczenie podejmuje się w późnym okresie choroby.
6. Choroba charakteryzuje się czasowym zniekształceniem głowy i szyjki kości udowej.
Wyróżnia się IV okresy choroby:
I - objawy prodromalne
2-3 miesiące
w rtg widoczne odstawanie głowy kości udowej - stały wzrost chrząstki stawowej przy zahamowaniu wzrostu jądra kostnienia głowy kości udowej
utykanie
ograniczenie ruchomości stawu
w rtg widoczne pasmo zagęszczeń w obrębie głowy kości udowej - świadczy to o przebytym niedokrwieniu
proces kostnienia przebiega normalnie
brak dolegliwości ze strony stawu biodrowego
w rtg widoczne pasmo zagęszczenia utkania kostnego , lub delikatne spłaszczenie zarysu głowy kości udowej - złamanie podchrzęstne
II - okres sklerotyzacji
od 4 do 12 miesięcy
obraz kliniczny:
bóle
ograniczenie ruchomości
przykurcze
proces martwiczy obejmuje fragment lub całą głowę kości udowej
zmiany w szyjce - zaburzenia wapnienia
w rtg - jednolite wzmożone wysycenie części lub całości nasady
III - okres rozkawałkowania (fragmentacji)
od 6 do 18 miesięcy
obraz kliniczny:
w tym czasie dochodzi do stopniowego zastępowania obumarłej głowy kości udowej nową tkanką kostną
głowa kości udowej wykazuje wtedy największa podatność na zniekształcenia (konieczność odciążania)
w rtg - niekiedy widoczny całkowity zanik głowy kości udowej
IV - okres odbudowy i zmiany utrwalone
całkowita przebudowa nasady z zachowaniem prawidłowego kształtu głowy kości udowej występuje rzadko
najczęściej powstają zniekształcenia prowadzące do wczesnych zmian zwyrodnieniowych stawu biodrowego
Różnicowanie
gruźlica stawu biodrowego
nieswoiste zapalenie stawu biodrowego
młodzieńcze złuszczenie głowy kości udowej
zaburzenia powstałe po leczeniu wrodzonego zwichnięcia stawu biodrowego
Cele leczenie:
Obejmuje odciążenie chorego stawu w celu usunięcia nacisków, które powodują jego deformacje
Takie ustawienie stawu, które zapewni dobre centrowanie głowy kości udowej
Rehabilitacja ma na celu zapobiegać i likwidować zniekształcenie głowy kości udowej, przykurczom oraz zanikom mięśniowym
Program leczenia:
Leżenie ułożeniowe: zgięcie, odwiedzenie, rotacja zewnętrzna uda
Ćwiczenia bierne, czynne w odciążeniu, czynne wolne- głównie odwodzenia i rot. wew
, w wodzie - celem ćwiczeń jest wzmocnienie mięsni oraz utrzymanie pełnego zakresu ruchu w stawie
Zabiegi fizykalne -laseroterapia, masaż wirowy, podwodny
Najważniejszą rolę odgrywa odciążenie stawu - oszczędzanie chorej kończyny, z zakazem chodzenia włącznie, chodzenie o kulach, aparaty i ortezy przenoszące ciężar ciała bezpośrednio na guz kulszowy, wyciągi. W aparatach odciążeniowych chory chodzi aż do czasu ukończenia pełnej przebudowy górnej nasady udowej.
Stosowanie gipsów ćwiczebnych, które zapewnią dobre centrowanie głowy kości udowej oraz możliwość ruchów
Leczenie trwa 2-3 lata
Leczenie operacyjne ma na celu przywrócenie zborności stawu i przyspieszenie jego przebudowy, jest wskazane w razie pojawienia się objawów tzw. ryzyka głowy kości udowej - odwodzenie zawiasowe w badaniu klinicznym, lateralizacja głowy kości udowej.
Młodzieńcze złuszczenie głowy kości udowej
Młodzieńcze złuszczenie głowy kości jest schorzeniem, w którym dochodzi do zmniejszenia wytrzymałości chrząstki wzrostowej bliższej części kości udowej, co w konsekwencji prowadzi do powolnego przemieszczania się głowy względem szyjki kości udowej. W 90% przypadków głowa przemieszcza się ku tyłowi i dołowi wymuszając zgięciowy - odwiedzeniowe ustawienie kończyny.
W rzeczywistości głowa kości udowej pozostaje w stawie, a szyjka przemieszcza się dogłowowo i brzusznie względem.
Etiologia schorzenia nie jest znana, obecnie przyjmuje się, że za wystąpienie choroby odpowiada splot czynników, wśród których za najważniejsze uważa się: uraz, wiek, masa ciała (nadwaga, otyłość), przemiany hormonalne wieku dojrzewania i przeciążenia okolicy bioder. Zauważa się sezonowość występowania schorzenia, występuje ono u dzieci dorastających, częściej u chłopców (od 12 do 16 roku życia) niż u dziewcząt (od 10 do 14 roku życia). Choroba może dotyczyć jednego lub obu stawów biodrowych. Czas trwania choroby ok. 2-3 lata.
Objawy:
Początkowo niewielkie dolegliwości biodra, uda, kolana
Utykanie
Ograniczenie ruchomości stawu biodrowego, zwłaszcza ruchu odwiedzenia, rotacji wewnętrznej i wyprostu
Przemieszczenie krętarza większego ku tyłowi i ku górze
Najbardziej swoistym objawem jest tzw. objaw Drehmana - polega na ograniczeniu zginania biodra w pozycji neutralnej, pełnemu zgięcie towarzyszy odwiedzenie i rotacja zewnętrzna
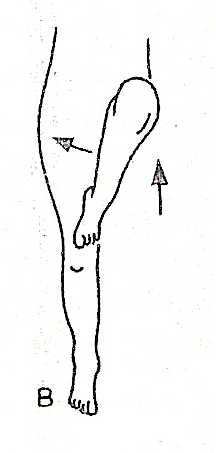
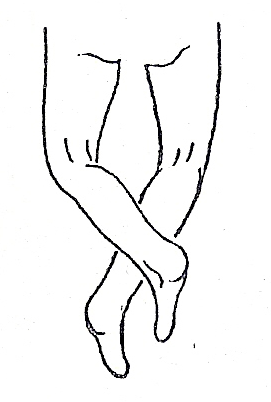
Objaw Drehmana Objaw nożyc
Objaw nożyc - występuje przy obustronnym złuszczeniu - w pozycji leżenia na brzuchu, przy zgięciu obu bioder dochodzi do krzyżowania się podudzi
W ostrej postaci choroby występuje stały ból nasilający się przy próbie ruchów kończyną
W niektórych przypadkach choroba przebiega bezobjawowo, o jej przebiegu świadczą u osób dorosłych zniekształcenia i rozwijające się na jej podłożu zmiany zwyrodnieniowo- zniekształcające.
O rozpoznaniu choroby decyduje badanie radiologiczne obydwu bioder.
Wybór sposobu leczenia operacyjnego zależy od stopnia ześlizgu głowy kości udowej:
Złuszczenie I stopnia (ześlizg do 30 st.)
Złuszczenie II stopnia (ześlizg do 60 st.) i złuszczenie III stopnia (ześlizg powyżej 60 st.)
Cele leczenia:
Stabilizacja nasady względem przynasady
Stymulowanie wczesnego zrośnięcia chrząstki nasadowej
Odtworzenie prawidłowych stosunków fizjologicznych w przypadku dużych przemieszczeń)
Leczenie bezoperacyjne - nie jest możliwe. Główną zasadą postępowania jest jak najwcześniejsze wykrycie złuszczenia i zastosowanie wczesnego leczenia operacyjnego.
Celem leczenia operacyjnego w przypadkach o niewielkim stopniu złuszczenia jest repozycja głowy kości udowej oraz jej stabilizacja za pomocą metalowego zespolenia wprowadzonego do chrząstki wzrostowej od strony szyjki kości (wiązka drutów Kirschnera lub dwie śruby kaniulowane). W wielu ośrodkach profilaktycznie dokonuje się transfikcji głowy kości udowej w stawie przeciwnym.
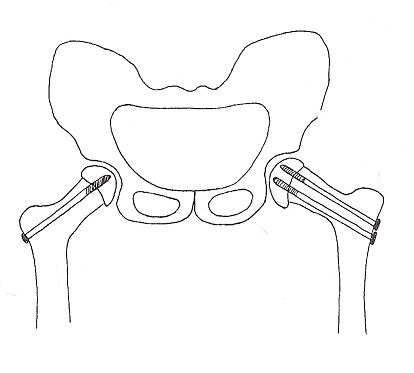
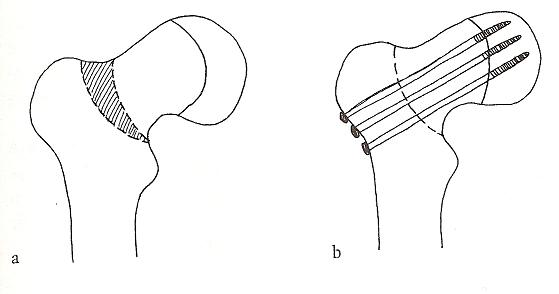
Stabilizacja złuszczonej głowy kości udowej Osteotomia międzykrętarzowa - ryc. A -
dwoma śrubami kaniulowanymi, po stronie zaznaczona część resekowanej szyjki;
zdrowej profilaktyczna transfekcja jedną śrubą. ryc. B- skorygowana pozycja głowy kości udowej
trzema grotami Schanza.
W złuszczeniach o dużym stopniu ześlizgu i ostrym przebiegu wykonuje się zamkniętą repozycje głowy kości udowej za pomocą wyciągu pośredniego w osi uda, a następnie operacyjną stabilizacje metalowymi łącznikami. W najcięższych przypadkach konieczne jest wykonanie osteotomii korekcyjnej w obrębie szyjki kości udowej lub okolicy międzykrętarzowej w celu przywrócenia zborności w stawie biodrowym.
Po zabiegu należy jak najwcześniej powrócić do aktywności ruchowej, przy czym konieczne jest odciążenie chorej kończyny - chodzenie o dwóch kulach przez okres ok. pół roku od zabiegu operacyjnego. Aktywność ruchowa po zabiegu operacyjnym jest podstawowym czynnikiem decydującym o efektach leczenia- tylko odpowiednia codzienna dawka ruchu zapewni odpowiednie odżywienie i regeneracje chrząstki!!!!(chrząstka nie jest ukrwiona-jest odżywiana poprzez maź stawową)
Zalecane ćwiczenia;
Ćwiczenia czynne wolne,
Ćwiczenia w odciążeniu,
Ćwiczenia izometryczne mięśni okolicy stawu biodrowego
Basen, jazda na rowerze
Nauka chodzenia o kulach
Korekcja ewentualnych przykurczów - poizometryczna relaksacja mięsni
Przeciwwskazane:
Biegi, skoki, sporty kontaktowe
Chodzenie bez odciążenia
Taka aktywność fizyczna, która mogłaby przeciążać staw biodrowy
Powikłania - martwica głowy kości udowej oraz martwica chrząstki stawowej związana z źle wprowadzonym zespoleniem lub z przeciążaniem chorej kończyny . Powikłania późne powodują zmiany zwyrodnieniowo-zniekształcające stawu biodrowego u osób dojrzałych.
Młodzieńcza kifoza piersiowa
- choroba Scheuermanna, kifoza młodocianych, garb młodzieńczy, jałowa martwica nasad trzonów
Schorzenie charakteryzuje się pogłębieniem kifozy piersiowej, zmianami w budowie trzonów kręgów oraz zmianami zwyrodnieniowymi w krążkach międzykręgowych, które powstają w okresie intensywnego wzrostu organizmu.
Istotą choroby są zmiany ukształtowania trzonów kręgów piersiowych w wyniku zaburzeń kostnienia śródczrzestnego stref wzrostowych.
Choroba rozwija się w obrębie nasad trzonów środkowego i dolnego odcina kręgosłupa piersiowego ThVII - ThXII, rzadko w części górnej odcinka lędźwiowego. Trwa około 2-3 lata, ale pozostawia chrakterystyczne zmiany w kręgosłupie - klinowato zniekształcone kręgi + pogłębienie kifozy piersiowej. Występuje u około 3 -5% populacji, dotyczy częściej chłopców (zwykle między 14 a 17 rokiem życia) niż dziewcząt (zwykle między12 a 14 rokiem życia).
Etiologia choroby nie jest w pełni poznana, czynnikami sprzyjającymi są:
Zaburzenia tworzenia nasad w okresie wzmożonego wzrostu
Dysproporcje pomiędzy obciążeniem a wytrzymałością tkanek
Osłabienie mięśni tułowia, zwłaszcza prostowników grzbietu
Predyspozycje rodzinie
Zaburzenia hormonalne
Urazy i powtarzające się często mikrourazy
Objawy kliniczne wczesne
Uwydatnienie wyrostków kolczystych zaatakowanych chorobą trzonów
Ograniczenie ruchomości kręgosłupa, przy czym możliwa jest korekcja czynna, oraz bierna, zwłaszcza w zwisie
Szybsze męczenie się w pozycji pionizowanej
Niekiedy bolesność ustępująca w pozycji leżącaj (bolesność zmęczeniowa)
Nie korygujące się ani biernie, ani czynnie usztywnienie
Niekiedy występuje rozlany, tępy ból ustępujący w pozycji leżącej, a powiększający się podczas wykonywania czynności w staniu z pochyleniem tułowia do przodu
Plecy okrągłe w przypadku lokalizacji choroby w odcinku piersiowym, wtórnie powiększona lordoza lędźwiowa i szyjna, barki wysunięte w przód, głowa pochylona i wysunięta, odstawanie łopatek, uwypuklenie brzucha, zwiększone przodopochylenie miednicy
W przypadku lokalizacji choroby w odcinku lędźwiowym występuje spłaszczenie lordozy lędźwiowej
Niekiedy występuje krótkołukowa skolioza
Ograniczenie ruchomości zajętego kręgosłupa, wtórnie również klatki piersiowej
Klatka piersiowa uległa spłaszczeniu, niekiedy obserwuje się klatkę piersiową lejkowatą
Szybkie męczenie się w pozycji pionowej
Dolegliwości bólowe, zmęczeniowe, które rozwijają się po kilku latach choroby i nasilają się po 40 roku życia
Przykurcze i ograniczenie ruchów w stawach obwodowych (zwłaszcza stawów obręczy barkowej)
Dystonia mięśniowa
Mięsni rozciągnięte: m. prostownik grzbietu odcinka piersiowego, m, równoległoboczne, m. czworoboczny, m. najszerszy grzbietu, mm. karku + więzadła: podłużne długie, w. żółte, nadkolcowe, międzypoprzeczne, międzykolcowe
Mięsnie przykurczone: m. piersiowy większy, mniejszy, m. zębaty przedni + więzadło podłużne przednie
Wtórnie obserwuje się zaburzenia w układzie oddechowym, krążeniowym.
Badanie podmiotowe -
oglądanie sylwetki ciała- ustawienie głowy, barków, łopatek, kręgosłupa, miednicy,
badanie funkcji ruchowych kręgosłupa oraz stawów obwodowych w celu wykryciu przykurczy
test Mathiasa - poprzez uniesienie do przodu kkg w pozycji stojącej badamy wydolność mięśni przykręgosłupowych - obserwuje się odchylenie tułowia ku tyłowi oraz pogłębiona i usztywniona kifozę
test Rippsteina - badanie części piersiowej kręgosłupa w pozycji klęku podpartego - fizjologicznie w pozycji tej uzyskuje się wyrównanie krzywizn kręgosłupa, a nawet plecy wklęsłe, ch. Scheuermanna zniekształcenie pozostaje niezmienione
badanie czy kifoza piersiowa koryguje się w pozycji leżąc na plecach - w zmianach strukturalnych brak takiej korekcji
badanie ruchomości barków - występuje przykurcz mięsni piersiowych, staw ramienny traci możliwość pełnego wyprostu, ramiona unoszone do pionu przy wyprostowanych stawach łokciowych w pozycji stojącej powodują pogłębienie lordozy lędźwiowej oraz odchylenie tułowia ku tyłowi
Badanie przedmiotowe; rtg kręgosłupa i klatki, TK
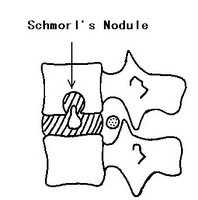
5. Proces martwiczy toczący się w trzonach, powoduje osłabienie odporności nasad i chrząstek pokrywających trzony kręgowe, a w konsekwencji wciskanie zawartości krążków międzykręgowych do wnętrza trzonów, tworzą się tzw. guzki Schmorla.
7.Objawy kliniczne późne:
8.Pełnoobjawowy obraz choroby:
9.Badanie kliniczne:
10. Wybór metody leczenia zależy od wieku metrykalnego i szkieletowego pacjenta, stopnia zniekształcenia kręgosłupa oraz sylwetki, rozległości i stopnia zaburzeń wzrostowych w trzonach kręgów, istnienia zaburzeń dodatkowych takich jak skolioza i dolegliwości bólowe.
11.Leczeniem z wyboru w okresie wzrostu jest leczenie nieoperacyjne, którego podstawą jest kinezyterapia.
12. Postępowanie nieoperacyjne - kinezyterapia:
Ćwiczenia rozciągające mięśnie przykurczone, stretching, poizometryczna relaksacja mięśni - istnienie przykurczów ogranicza ruchomość i uniemożliwia przyjęcie pozycji skorygowanej. Rozciągnięcie mięśni przykurczonych i przywrócenie pełnej ruchomości jest pierwszym etapem likwidacji dystonii mięśniowej
Nauka przyjmowania postawy skorygowanej, najpierw korekcja lokalna, następnie globalna, naukę przyjmowania postawy skorygowanej rozpoczynamy od pozycji niskich, które zapewniają osiowe odciążenie osiowe kręgosłupa, następnie przechodzi się do pozycji średnich i wysokich. Naukę ułatwia wykorzystanie biofeedbacku, np. luster.
Ćwiczenia wzmacniające mięsnie rozciągnięte, które zapewnią utrzymanie prawidłowej postawy ciała. Mięsnie należy wzmacniać w pozycji skorygowanej (w pozycji zbliżenia ich przyczepów), postawa skorygowana musi być utrzymana podczas całego ćwiczenia.
Wyrobienie nawyku postawy prawidłowej - kontrola własnej postawy podczas wykonywania czynności dnia codziennego.
Wyeliminowanie sytuacji, które przeciążają kręgosłup - zakaz noszenia ciężarów, skoki, długie biegi, przewroty, długa jazda na rowerze, pozycje, które wymagają pochylania tułowia w przód
13.Postępowanie nieoperacyjne - ortetyczne:
Podstawą leczenia gorsetem jest zmniejszenie kifozy tej części kręgosłupa, która jest objęta zaburzeniami wzrostowymi. Poprzez zmniejszenie hiperkizozy uzyskuje się odciążenie części przedniej trzonów, co ma decydujące znaczenia dla pobudzenia kościotworzenia i odbudowy w sferach zaburzeń wzrostu.
14.Warunkiem uzyskania korekcji jest zmniejszenie lordozy lędźwiowej i stabilizacja miednicy w gorsecie, zwłaszcza w płaszczyźnie strzałkowej. Gorset powinien jednocześnie umożliwiać wykonywanie ćwiczeń bez zdejmowania go.
15. Leczenie gorsetem poniżej 12 miesięcy nie przynosi pożądanych efektów, niektórzy zalecają utrzymanie gorsetu nawet do 18 - 20 miesięcy.
16.Przygotowanie do założenia gorsetu:
Trwa około 4 do 6 tygodni
Celem jest zmniejszenie przykurczów więzadłowych kręgosłupa, wzmocnienie mięśni, poprawa kondycji
Stosuje się: wyciąg osiowy, pośredni w łóżku chorego, przygotowujący kręgosłup, rdzeń kręgowy, nerwy, mięsnie, więzadła do korekcji
ćwiczenia grupowe, indywidualne, na basenie
17. Typy gorsetów:
Gorset Milwaukee - kosz biodrowy stabilizuje miednice, obróżka z podparciem podpotylicznym i podżuchwowym jest połączona z koszem biodrowym za pomocą stalowych szyn, położonych z przodu i z tyłu, na szczycie kifozy znajduje się pelota. Gorset ten działa na zasadzie autokorekcji - stymuluje mięśnie antygrawitacyjne do stałej pracy, korekcja bierna uzyskiwana jest poprzez zastosowanie dodatkowych pasów korekcyjnych
Gorset Milwaukee
Gorset bostoński - wymusza tyłopochylenie miednicy, a tym samym zmniejsza lordozę lędźwiową i wtórnie kifozę piersiową. Tyłopochylenie miednicy uzyskuje się poprzez wysokie podparcie powłok brzusznych i łuków żebrowych oraz niskie oparcie na pośladkach. Taka konstrukcja gorsetu przesuwa środek ciężkości ku przodowi
Gorset bostoński
Gorsety gipsowe i z tworzyw samoutwardzalnych - stosowane w utrwalonych zniekształceniach oraz niepełnej dojrzałości kostnej, przy zaburzeniach wzrostowych i bardzo zaawansowanej kifozie, która przekracza 45 stopni, przy przykurczach mięśniowo - więzadłowych, które uniemożliwiają czynną korekcje.
Gipsowe gorsety ekstensyjne - zakładany w korekcji zgięcia kifotycznego, najczęściej na ramie Cortela. Gorset wymusza korekcje kręgosłupa oraz pozawala na wykonywanie ćwiczeń ekstensyjnech, jest zmieniany co 2-3 miesiące. Wady: duży koszt, konieczność hospitalizacji, niechęć młodocianych do stosowania gorsetów gipsowych.
W mniej zaawansowanych postaciach choroby stosuje się gorsety korekcyjne: gorset Milwaukee, bostoński, lubelski EGO.
18.Zakończenie leczenia:
Decyduje trwała korekcja krzywizn kręgosłupa
Odbudowa zaburzeń wzrostowych w trzonach kręgów
Osiągniecie dojrzałości kostnej (test Rissera)
Po zakończeniu leczenia gorsetowego konieczna jest kontynuacja ćwiczeń leczniczych, która zapewnia trwałość korekcji
19.Leczenie operacyjne; wskazaniem do leczenia operacyjnego jest wielkość kątowa skrzywienia powyżej 70 stopni oraz pełny test Rissera..
20.Uzyskanie i utrzymanie korekcji odbywa się poprzez resekcje krążków międzykręgowych na szczycie kifozy, sponylodeze międzytrzonową oraz instrumentacje tylnej kolumny kręgosłupa, połączoną ze spondylodezą tylną.
21.Etapy zabiegu operacyjnego:
I etap - z dojścia przez klatkę piersiową wykonuje się nacięcie więzadła podłużnego przedniego, resekcję krążków międzykręgowych wraz z warstwą chrząstki na przestrzenie 5 -6 segmentów szczytowych kifozy, ubytki uzupełnia się przeszczepami kostnymi
II etap - zasadnicza korekcja skrzywienia poprzez zastosowania implantów od grzbietowej strony kręgosłupa w zakresie Th2, Th3, do l1, L2, wykonuje się także spondyloze tylną
Obie części zabiegu są przeprowadzane jednoczasowo lub w odstępie 5 do 7 dni. Zastosowanie różnego rodzaju implantów w systemie Cortel - Dubousset zmniejsza ryzyko powikłań neurologicznych oraz poprawia stabilność uzyskanej korekcji, istnieje także możliwość jednoczasowej korekcji zniekształceń w płaszczyźnie czołowej poprzez zastosowanie kompresji i dystrakcji.
Pacjent po leczeniu operacyjnym ch. Scheuermanna
1
Wyszukiwarka
Podobne podstrony:
CHOROBY OKRESU MLODZIENCZEGO streszczenie
Cukrzyca przezywaczy, Diagnostyka biochemiczna chorob okresu przejsciowego bydla
CHOROBY OKRESU NOWORODKOWEGO
Cukrzyca przezywaczy, Diagnostyka biochemiczna chorob okresu przejsciowego bydla
SPECYFIKA CHORÓB UKŁADU NERWOWEGO OKRESU ROZWOJOWEGO
Nadciśnienie tętnicze u dzieci i młodzieży Choroby serca i naczyń
ZUS Z-21 Wniosek w sprawie przedłużenia okresu wypłaty zasiłku chorobowego, ZUS Z-21 Wniosek w spraw
3a.Choroby przewlekłe okresu rozwojowego cz.1, medyczne różne, pediatria
Rozdzial III Specyfika okresu adolescencji, Psychopedagogiczne i edukacyjne uwarunkowania pracy z ml
Bierna i czynna odporność przeciw chorobom zakaźnym u oseska do okresu okołoodsadzeniowego(1)
MLODZIENCZA KIFOZA PIERSIOWA - CHOROBA SCHEUERMANNA, AWF Wychowanie fizyczne, Charalterystyka anatom
4a.Choroby przewlekłe okresu rozwojowego cz.2, medyczne różne, pediatria
MŁODZIEŃCZA KIFOZA PIERSIOWA - CHOROBA SCHEUERMANNA, M˙ODZIE˙CZA KIFOZA PIERSIOWA ˙ CHOROBA SCHEUERM
SPECYFIKA CHORÓB UKŁADU NERWOWEGO OKRESU ROZWOJOWEGO
Nadciśnienie tętnicze u dzieci i młodzieży Choroby serca i naczyń
NAWYKI ŻYWIENIOWE DZIECI I MŁODZIEŻY GRAJĄCYCH W SZACHY ENDOKRYNOLOGIA, DIABETOLOGIA I CHOROBY PRZE
więcej podobnych podstron