METABOLIZM TŁUSZCZÓW
- cholesterol, trójglicerydy i fosfolipidy.
- cholesterol jest niezbędny:
Synteza glikokortykoidów w nadnerczach
Synteza hormonów w gonadach
Synteza błon komórkowych
Synteza witaminy D
Synteza kwasów żółciowych
- kwasy żółciowe krążą, mało jest produkowanych de novo.
- Kwasy żółciowe są bardzo silne osmotycznie, jak jest ich dużo to ściągają dużo wody i jest duża objętość żółci (driving force)
LIPOPROTEINY
- mają część lipidową i białkową. To cząsteczki bardzo dynamiczne ciągła synteza i rozpad.
- jako jedyne transportują trójglicerydy.
- w metabolizmie lipoprotein biorą udział dwa narządy: wątroba i jelita.
Cząsteczka glikoproteiny:
- ma rdzeń (trójglicerydy i estry cholesterolu) do tego przymocowana jest monowarstwa z całkowitego cholesterolu i fosfolipidów. W tym też znajduje się cząsteczka specyficznego białka, która decyduje o frakcjach.
- Można podzielić lipoproteiny: im ma więcej białek a mniej tłuszczu tym jest cięższa, ale mniejsza.
Są 4 frakcje:
Chylomikrony- największe ale najlżejsze
VLDL (very low density lipoprotein)- cięższe
LDL (bez low)- jeszcze cięższe
HDL- mają najwięcej białka a mało tłuszczu. (bardzo duża gęstość)
- Żeby zróżnicować lipoproteiny to trzeba znać apoproteiny, czyli te części białkowe.
Funkcja apoprotein:
Strukturalna- odpowiadają za utrzymanie budowy cząsteczki (np Apo-B48; Apo-A1)
Są ligandem dla receptorów na tkankach (np. Apo-B100 dla receptorów typu B w wątrobie i tkankach obwodowych; albo Apo-B dla receptorów głównie w wątrobie)
Mogą aktywować lub hamować działanie enzymów (np Apo-C2 aktywuje lipazę lipoproteinową, a Apo-C3 hamuje tą lipazę)
METABOLIZM LIPOPROTEIN
a) Chylomikrony- powstają w jelicie po spożyciu pokarmu.
- Zawierają Apo-B48- utrzymuje budowę tak dużej cząsteczki jak chylomikron.
- w jelicie zostają obładowane trójglicerydami i cholesterolem (w mniejszym stopniu)
- lipoproteiny mają zdolność wymiany różnych Apo między sobą.
- obładowane chylomikrony nabywają z frakcji HDL apoproteinę Apo-C2, która jest aktywatorem lipazy lipoproteinowej pod jej wpływem chylomikrony są rozpakowywane z trójglicerydów.
- potem trójglicerydy są transportowane do tkanek w postaci wolnych kwasów tłuszczowych.
- chylomikrony jak już się pozbędą trójglicerydów to oddają Apo-C2 na HDL, jednocześnie z HDL przejmują Apo-E (Apo-E powodują oddawanie cholesterolu w wątrobie).
- jak oddadzą już wszystko to są to tzw. chylomikrony resztkowe.
b) VLDL- wytwarzane głównie w wątrobie.
- pierwotnie VLDL ma na sobie Apo-B100 jest ligandem dla rec. β w tk. obwodowych.
- VLDL i chylomikrony są odpowiedzialne za transport chylomikronów i trójglicerydów, ale VLDL transportuje niezależnie od przyjmowania pokarmu, a chylomikrony pojawiają się tylko po posiłku.
- VLDL też muszą oddawać do tkanek- też przejmują Apo-C2 z HDL i tak samo są rozpakowywane z trójglicerydów. (rozpakowuje je lipaza lipoproteinowa)
- rozpakowane też przechodzą w resztkowe VLDL (tzw. IDL)
- część z tych IDL już bez trójglicerydów, ale nadal z cholesterolem mogą wracać do wątroby, bo też oddają Apo-C3, a dostają Apo-E.
- IDL mogą się pozbyć Apo-E. Wtedy przekształcają się w LDL
c) LDL ma tylko i wyłącznie Apo-B100.
- Apo-B100 to jedyna apo, która nie przechodzi z jednej frakcji do drugiej.
- LDL zawiera cholesterol i Apo-B100, która jest ligandem dla receptorów w tkankach obwodowych- tam oddają cholesterol.
- w badaniach określa się poziom Apo-B100 - to świadczy o wzroście frakcji LDL.
- a więc lipoproteiny mogą przechodzić jedne w drugie (VLDLIDLLDL) ale tylko w jedną stronę.
- podsumowując: jak IDL nie trafi do wątroby i tam nie pozbędzie się cholesterolu to przechodzi w miażdżycotwórczy LDL.
d) HDL- zbiera nadmiar cholesterolu z tkanek obwodowych (tzw „dobry cholesterol”).
- potem transportuje do wątroby w celu utylizacji.
- jak HDL zbiera to wszystko z obwodu to zaczyna przybierać kształt płaskiego dysku.
- potem działają na to enzymy, które sprawiają że tworzą się estry cholesterolu w wyniku czego cząsteczka HDL przybiera kształt kuli.
Jakie są te enzymy?
CETP- białko transportujące estry cholesterolu.
PLTP- białko transportujące fosfolipidy
LACAT- acetyltransferaza lecytyna-cholesterol estryfikuje cholesterol
- w wątrobie powstają cząsteczki HDL i składają się głównie z cząsteczki Apo-A1 (ma strukturę pogniecionego łańcuszka).
- potem przyjmuje cholesterol i fosfolipidy (przyjmuje kształt dysku)
- na te dyskoidalne HDL działa LACAT- estryfikuje cholesterol i zaczyna budować rdzeń cząsteczki (powstaje kształt kuli)
- w takiej formie trafia to do wątroby, gdzie zostawia wszystko i znowu ma pierwotny kształt- cykl zaczyna się od początku.
- jest jeszcze jedno źródło fosfolipidów w HDL- przejmuje je z innych frakcji.
Najmniej narażone na miażdżycę są koty i psy. To dlatego że koty mają niesamowicie duży poziom frakcji HDL- jest go dużo w stosunku do innych frakcji.
- owce z kolei mają dużo frakcji LDL i skłonność do miażdżycy.
- psy i koty nie mają miażdżycy jeszcze z innego powodu: mają mało białka CETP.
Białko CETP działa tak że przenosi estry cholesterolu z tej okrągłej HDL i transportuje
je na lżejsze frakcje. Z lżejszymi to leci z powrotem do tkanek- to źle.
- czyli CETP robi taką krecią robotę, koty i psy mają go mało, więc „nie kradnie” cholesterolu z HDL.
- w zamian za to CETP zabiera trójglicerydy z lżejszych frakcji na HDL, czyli jednak czasami jest pożyteczny.
- są wyjątki kiedy CETP jest bardzo potrzebny. Kiedy? Przy zaburzeniach frakcji HDL, kiedy nie jest ono w stanie udźwignąć estrów cholesterolu i przetransportować ich do wątroby. Dzięki temu CETP odciąża HDL i chociaż część z tego trafia do wątroby.
- lipaza lipoproteinowa działa przede wszystkim na chylomikrony i VLDL rozpakowując je.
ZABURZENIA PRACY SERCA
KARDIOMIOPATIE
- to choroby m. sercowego niebędące następstwem niedotlenienia, wady wrodzonej lub nabytej, czy nadciśnienia
Kardiomiopatie dotyczące kardiomiocytów, dzielimy na:
pierwotne :
1.kardiomiopatie przerostowe
2.kardiomiopatie rozstrzeniowe
wtórne:
3.kardiomiopatie tła metabolicznego(cukrzyca, skrobiawica )
4.kardiomiopatie polekowe
kardiomiopatie przerostowe (hipertroficzne)
Czynniki molekularne:
Endotelina1- peptyd o działaniu naczyniozwężającym promującym wzrost komórek
- produkowana w komórkach śródbłonka naczyń, ma charakter specyficzny i wpływa wyłącznie na kardiomiocyty.
- Nie wpływa promująco na włókna tk. łącznej.
- Stwierdzono, że w hipertroficznym m. sercowym poziom endoteliny1 w lewej komorze,(bo jeśli przerasta to przede wszystkim m. lewej komory) jest 6x większy.
Chymaza - białko enzymatyczne zaliczane do grupy enzymów konwertujących
- przekształca angiotensynę I w angiotensynę II w sercu.
- Dużo tego enzymu jest wytwarzane w śródbłonku naczyń.
- nie stwierdzono w sercu królika i szczura (są mniej narażone na miopatie serca)
angiotensyna II- ma działanie wazopresyjne oraz jest czynnikiem promującym wzrost . komórek. Ponadto posiada zdolności remodelowania tkanek.
KARDIOMIOPATIA ROZSTRZENIOWA U PSÓW DCM( deleted cardiomiopatie)
Określana jest ona mianem rasowo specyficznej kardiomiopati, bo dotyka wybranych ras:
*buldogi
*dobermany
*pinczery
*cocker spaniel angielski
*boksery
występuje także u kotów i u ludzi.
Etiologia-
*jako kardiomiopatia pierwotna ma podłoże jest genetyczne (rasowe, u ludzi-rodzinne)
*jako wtórna może być skutkiem niedoborów żywieniowych, zaburzeń metabolicznych, immunologicznych, chorób zakaźnych, zatruć lekami i toksynami.
Zaburzenia genetyczne:
mutacje w mt DNA kodującym tRNA dla leucyny
deleceja genu kodującego białko cytoszkieletu dystrofinę, występuje w przypadkach DCM sprzężonej z chromosomem X. Powoduje dystrofię mięśniową Duchenne'a i dystrofię mięśniową Beckera.
geny kodujące inne białka cytoszkieletu(mutacje):
metaninkulina
alfa- dystroglikan
sarkoglikan
Dodatkowo TYLKO u ludzi stwierdzono DCM spowodowaną mutacją w genie kodującym aktynę.
dystrofina i aktyna biorą udział w przekazywaniu siły, poprzez tworzenie połączeń pomiędzy szkieletem komórkowym, a macierzą zewnątrzkomórkową.
DCM u większości ras psów jest dziedziczona autosomalnie.
Niedobory żywieniowe:
niedobór karnityny, tauryny (albo obu, albo któregoś nich)
- L-karnityna niezbędna jest do transportu tłuszczów przez błonę mitochondrialną, żeby mogły wejść w proces β-oksydacji (muszą ulec estryfikowaniu L-karnityną)
- Kiedy jest obniżony poziom L-karnityny długołańcuchowe kw. tłuszczowe nie są wykorzystywane, czyli m. sercowy ma braki energii.
- U wszystkich ras psów, u których stwierdzono DCM, stwierdzono również obniżony poziom L-karnityny.
- M. sercowy jest szczególnie zasobny w tauryne w postaci wolnego aminokwasu.
- Tauryna reguluje napływ jonów Ca2+przez błony w tkankach pobudliwych.
- Niedobór Turyny dotyczy szczególnie KOTÓW, bo jest to dla nich aminokwas egzogenny.
Zaburzenia metaboliczne:
cukrzyca
hypotyroidyzm
pheochromocytoma- tzn. barwiak chromochłonny (nowotwór związany z rdzeniem nadnerczy. Komórki guza wydzielają adrenalinę ,dlatego jest przyczyną ataków zwiększonego ciśnienia. Jest to guz łagodny)
Hypotyroidyzm- aktywna trójjodotyronina jest regulatorem genów kodujących kluczowe dla aktywności m. sercowego białka:
-Na ATP-aza -rec β-adrenergiczne
-K ATP-aza -ciężkie łańcuchy miozyny
-Ca ATP-aza
- przy hypertyroidyzmie jest zahamowane wydzielanie ANP (przedsionkowy peptyd natriuretyczny), długość okresów miedzyskurczowych ulega zmianie.
Zaburzenia immunologiczne:
- powstają autoprzeciwciała przeciwko receptorom β w m. sercowym oraz przeciwko ciężkim łańcuchom miozyny, przeciwko przekaźnikom ATP/ADP w mitochondriach i w ogólnym białkom mitochondrialnym.
- DCM może być chorobą autoimmunologiczną!!!
- U 30% psów z DCM stwierdzono przeciwciała przeciwko białkom mitochondrialnym!
Zatrucie lekami i toksynami:
-leki przeciwnowotworowe -etanol -kobalt(wit B12, wit D)
-katecholaminy -histamina
Okazuje się, że w patogenezie tej choroby bierze udział RFT. Jest podniesienie poziomu peroksydazy glutationowej i wit. E.
PRZYKŁADY KARDIOMIOPATII ROZSTRZENIOWYCH:
1.rodzinne DCM u portugalskich psów wodnych
- uwarunkowana genetycznie.
- kilkunastodniowe szczenięta po prostu padają.
- Często są one od zupełnie zdrowych rodziców.
- przyczyną zgonu tych szczeniąt jest tzw. zastoinowa niewydolność serca(CHP)
- dochodzi do znacznego ziceńczenia (rozstrzeni) lewej komory i przedsionków, włókna mięśniowe są nieregularnej długości, oddzielone obrzękłym śródmiąższem, zanika poprzeczne prążkowanie w mięśniach.
- Dziedziczy się ona prawdopodobnie autosomalnie recesywnie.
2.idiopatyczna kardiomiopatia u dalmatyńczyków IDCM
- Również przebiega z zastoinową niewydolnością serca.
- Dotyka przede wszystkim osobników 6-8 letnich.
- Powoduje przede wszystkim dysfunkcje lewokomorowe (rozstrzenie)
Często w kardiomioptaich zarówno hipertroficznych, jaki i rozstrzeniowych ich konsekwencja jest ciężka zastoinowa niewydolność serca.
- Następstwem tego jest depresja funkcji systolicznych serca.
Niewydolność serca(czy jakiegoś innego narządu) nie jest choroba, ale konsekwencją chorób!
Ta zastoinowa niewydolność serca objawia się przede wszystkim:
występowaniem wysięku w jamie opłucnowej
powroty mitralne=> cofanie się krwi przez zastawki mitralne
niewydolność prawokomorawa
U suk w okresie poporodowym zdarza się ostra niewydolność zastoinowa serca, która bardzo często prowadzi do zapaści śmierci.
- Post mortem - stwierdza się powiększenie serca, ostrzeń.
Mutacje genu kodującego fosfolamban mogą prowadzić do kardiomiopatii
- Głównym białkiem odpowiedzialnych za kontrolę poziomu wapnia w komórkach mięśnia sercowego jest fosfolamban.
- Reguluje on pracę pompy wapniowej, w błonie siateczki śródplazmatycznej i pozwala na wypływ jonów wapniowych do cytoplazmy komórki, po to, aby mógł nastąpić rozkurcz.
Zaburzenia rytmu serca powstają w wyniku zaburzeń w generowaniu bodźców.
- U zwierząt załamek ”u” jest załamkiem patologicznym.
- Załamek u obrazuje repolaryzację włókiem Purkiniego, bądź może też być wyrazem potencjału powstałego w wyniku rozciągania m. sercowego w rozkurczu.
Odcinek- odległość pomiędzy końcem jednego załamka a początkiem następnego
Odstęp- składa się z załamka i odcinka
- Zapis EKG może wyglądać rożnie u poszczególnych gatunków. Przede wszystkim chodzi tu o zapis qrs.
- U kota, psa, naczelnych i gryzoni włókna Purkiniego sięgają max 50%grubości ściany komór.
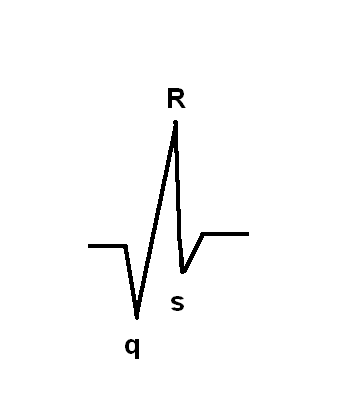
- W związku z tym fala kierowana jest do elektrody dodatniej. Załamek w związku z tym jest załamkiem dodatnim(wysoki, dodatni załamek R)
Jeśli amplituda załamka R przekracza 2mm to oznacza się go dużą literą.
-U bydła, koni, świń i ptaków włókna Purkiniego penetrują całkowicie ściany komór w związku z tym fala oddala się od elektrody dodatnie.
- Stąd załamek r jest dodatni, ale jest bardzo malutki czasami nawet skierowany poniżej linii izoelektrycznej.
FAZY CYKLU SERCOWEGO:
FAZA 0- faza szybkiej depolaryzacji
(w obrębie komórek zależy od szybkiego napływu Na+)
Faza1-faza wstępnej szybkiej repolaryzacji
(jest wynikiem przesunięcia jonów Cl- do wnętrza komórki a K+ na zewnątrz
w tej fazie zaczynają się zamykać kanały dla Na+)
Faza2- f. powolnej repolaryzacji(platau)
- równowaga pomiędzy dośrodkowym prądem Ca2+, Na+ a odśrodkowym K+.
- Otwierają się kanały dla Ca2+
Faza3-f. szybkiej repolaryzacji
- przewaga odśrodkowego prądu Ca2+, Na+
- pod koniec tej fazy rozpoczyna pracę pompa jonowa
Faza4- f. polaryzacji,
- spoczynku komórki, stan ten utrzymywany jest dzięki pompie jonowej.
- Jonów K jest więcej wew. kom (40:1)
- to warunkuje prawidłowy błonowy potencjał kardiomiocytów ok. -90mV.
- Każde zwiększenie zewkom stężenia K+(stan hiperkaliemii) powoduje, że potencjał będzie mniej ujemny- kardiomiocyt będzie trudniej pobudliwy. (serce zatrzymuje się w rozkurczu)
- Przy 7mEq K pojawia się już zmiana w EKG (wysoki załamek T) (zwiększa się jego amplituda, skraca się czas trwania(staje się szpiczasty)
- Przy 8,5 mEq zaczynają szwankować komory serca. W zapisie EKG zespół qrs będzie się spłaszczał i rozciągał w czasie.
- Przy 10mEg serce zatrzymuje się w rozkurczu.
- Jony K mają też wpływ na układ bodźco- przewodzący.
- bardzo wrażliwy na hipokaliemię jest węzeł AV(przeds- kom)
- Doprowadza to niemiarowości pracy serca bo są zaburzenia w przewodnictwie impulsów.
- Na EKG- nierówne odstępy pomiędzy zespołami qrs.
-Węzeł zatokowy jest za to bardzo oporny na działanie wysokiego stężenia K+.
- Stwierdzono u królików, że nawet 6x wzrost stężenia K+ nie zaburzył generowania
impulsów w węźle zatokowym. Dopiero 10x wzrost (30-40mEq) zatrzymał
generowanie impulsów w węźle zatokowym.
W efekcie jeśli wzrasta stężenie K+ to węzeł zatokowy wytwarza impulsy, tylko one nie są przekazywane dalej. Węzeł AV jest sam w stanie generować impulsy i mogą się pojawiać dodatkowe skurcze komór.
Kiedy mamy doczynienia z hiperkaliemią?
*niewydolności nerek
*nieprawidłowe mplementację?- podawanie KCl
NADCIŚNIENIE
- Nie jest pojedynczą chorobą, ale zespołem chorób charakteryzującym się podwyższonym powyżej normy ciśnieniem skurczowym i rozkurczowym,.
- Norma u człowieka 140/90mmHg. U ludzi starych jest wyższe, u dzieci i młodzieży niższe.
RODZAJE NADCIŚNIENIA:
pierwotne (idiopatyczne) o nieznanej przyczynie
wtórne- spowodowane uchwytsze przyczyną
nadciśnienie białego fartucha
złośliwe-
- to postać choroby nadciśnieniowej o burzliwym przebiegu, z wysokim ciśnieniem rozkurczowym zwykle powyżej 130mmHg
- Prowadzi do rozległych zmian w nerkach i szybkiego narastania ich niewydolności.
- Często występują przejściowe napady obrzęku mózgu z bardzo silnymi bólami głowy, zaburzeniami widzenia, utratą przytomności, a nawet przejściowymi porażeniami.
PRZYCZYNY NADCIŚNIENIA:
1.zwężenie aorty - obwodowo od ujścia t. podobojczykowej,
- to wada wrodzona. Powoduje wzrost ciśnienia w górnych partiach ciała(głowa, ramiona, klatka piersiowa) a obniżenie w dolnych partiach ciała(kończyny)
Zwężenie może też wystąpić w t. nerkowej- spadek ciśnienia w krążeniu nerkowym, uwolnienie reniny i wzrost ciśnienia w organizmie. Po usunięciu tego odcinaka- stabilizacja.
2.nadwrażliwość na NaCl
- może być genetyczne
- Jednym sól szkodzi w mniejszym stopniu, u innych ciśnienie rośnie od razu po spożyciu.
3. nieprawidłowości w obrębie nerek
- Zwężenie t. nerkowej spowodowane zmianami miażdżycowymi lub uciskającym na tętnice guzem nowotworowym
- powodują obniżenie ciśnienia w krążeniu nerkowym, uwalnianie reniny i wzrost ciśnienia
- Oprócz tego kłębowe zapalenie nerek(ostre i przewlekłe), zatkanie cewki moczowej.
4.nieprawidłowości w układzie renina-angiotensyna
- Za te zaburzenia odpowiada angiotensynogen (wytwarzany w wątrobie)
- Jego wydzielanie jest pod kontrolą hormonalną i na jego wzrost wpływają estrogeny.
- W związku z tym u niektórych kobiet przy przyjmowaniu środków antykoncepcyjnych może wystąpić tzw. Nadciśnienie wywołane pigułką (dotyczy ok.1% kobiet)
- U większości kobiet po odstawieniu pigułki ciśnienie wraca do normy
5. zaburzenia dotyczące nadnerczy
Wiele jest przyczyn…
→zaburzenia dotyczące nadmiaru mineralokortykoidów
zespół Conna- pierwotny hiperaldosteronizm np. spowodowany przez nowotwór warstwy kłębkowej kory nadnerczy
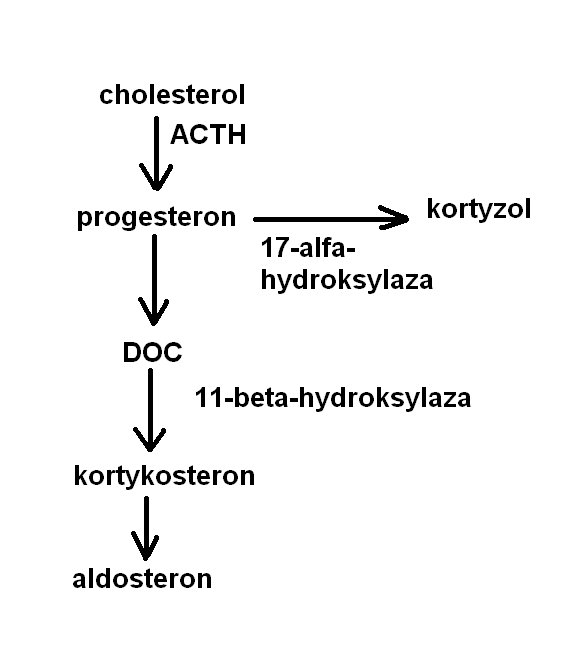
nadmierne wydzielanie dezoksykortykosteronu (DOC)
- DOC ma takie działanie jak aldosteron (zatrzymuje jony Na+ w organizmie przyczyniając się do podwyższenia ciśnienia)
- Zwykle fizjologicznie jest uwalniany w proporcji 1:1 w stosunku do aldosteronu, ale ma tylko 3% jego aktywności.
- Jeśli dojdzie zaburzeń polegających na niedoborze 17-alfa-hydroksylazy jest stymulacja ACTH, ale nie ma wytwarzania kortyzolu; wytwarzany jest jedynie DOC.
- Tak samo, jeśli nie ma 11-beta-hydroksylazy, szlak metaboliczny jest odcinany i też się kończy na DOC.
●Aldosteronizm glikokortykoidozależny - GRA
- wada genetyczna autosomalna, dominująca.
- stymulacja ACTH powoduje nadmierne wydzielanie aldosteronu i glikokortykoidów.
- Jest to spowoowane tym, że część regulatorowa genu 11-beta-hydroksylazy przyłącza się do regionu kodującego gen syntetazy aldosteronu (zwiększona, wydłużona w czasie synteza aldosteronu).
- gACTH powoduje bezpośrednio syntezę aldosteronu.
●pozorny nadmiar mineralokorytkoidów
- gdy rośnie poziom glikokortykoidów, kiedy blokuje ona receptory dla mineralokortykoidów i wtedy mineralokortykoidy pozostają nieprzyłączone.
→zaburzenia dotyczące nadmiaru glikokortykoidów
Zespół Kushinga
→zaburzenia dotyczące nadmiernego wydzielania katecholamin
6. hormony natriuretyczne
- Mają zwykle działanie obniżające ciśnienie, ale jest peptyd, który powoduje napływ jonów Ca2+ do komórki, co powoduje zwiększoną kurczliwość mm. Gładkich ( w tym wypadku mięśniówki naczyń) i wzrost ciśnienia
7. zaburzenia neurologiczne
8. rola NO
9. ułatwienie wymiany jonów Na+ i H+
10. związek z opornością na insulinę
WSTRZĄS
- występuje kiedy mechanizmy autoregulacyjne nie są w stanie zapewnić prawidłowego przepływu krwi przez ważne dla życia narządy i tkanki.
- ma miejsce, gdy ciśnienie skurczowe spada poniżej 90mmHg
- wiąże się z upośledzeniem przepływu w obrębie skóry (bladość skory i błon śluzowych)
- upośledzenie krążenia nerkowego, wydzielania i wydalania moczu (skąpomocz, bezmocz)
- OUN (zaburzenia świadomości, omdlenia, utrata przytomności) uczucia lęku i niepokoju,.
DWA GŁÓWNIE RODZAJE WSTRZĄSU:
WSTRZĄS OLIGOWOLEMICZNY- HIPOWOLEMICZNY
- wiąże się ze spadkiem objętości krwi krążącej (utrata krwi)
- W wyniku krwotoków(wewnętrznych i zewnętrznych) lub utraty płynów (wymioty, biegunki)
- Czyli jest spadek objętości krwi, a ta która została nie jest w stanie wypełnić łożyska naczyniowego.
- dochodzi do spadku ciśnienia i objawów z tym związanych
- Włączają się mechanizmy kompensacyjne (uwalnianie katecholamin)
Ukł odd: zwiększona wentylacja
Przyśpieszenie akcji serca:
Zabranie krwi z obwodu przez skurcz drobnych naczyń i skierowanie jej o ważnych dla życia narządów (stąd bladość)
Skurcz śledziony-magazyn krwi.
To mechanizmy, które mają zapewnić zwiększenie objętości krwi krążącej.
Jeżeli te mechanizmy kompensacyjne zawiodą, organizm wpada we wstrząs [4 fazy wstrząsu]
WSTRZĄS DYSTRYBUCYJNY
●wstrząs septyczny
●wstrząs anafilaktyczny
●wstrząs toksyczny
●wstrząs neurogenny
WSTRZĄS SEPTYCZNY
I etap
- Aktywacja makrofagów.
- Odbywa się za pośrednictwem czynnika pochodzącego z patogenów infekcyjnych.
bakterie G- (LPS)
bakterie G+ (peptydoglikan i kw. Lipotejcholowy)
II etap
- Synteza cytokin.
- Odbywa się ona za pośrednictwem czynnika transkrypcyjnego NF rb
- dochodzi do syntezy i sekrecji cytokin (TNF, Il-6, Il-1, Il-8)
III etap
- Uwolnienie wtórnych mediatorów- wszystkiego, co powstaje w wyniku uwolnienia cytokin.
- Bierze się pod uwagę główne komórki śródbłonka, które uwalniają wolne rodniki (rola NO- rozszerzającego naczynia), leukotrieny itd.
- Te czynniki są uwalniane, wpływają na narządy docelowe i pogłębiają stan wstrząsu.
- Czyli we wstrząsie (np. przy sepsie) to reakcja organizmu jest śmiertelna-nie sam czynnik zakaźny, który wywołuje tą kaskadę.
- Do tych wszystkich mechanizmów włącza się dodatkowo DIC
- DIC to mechanizm śródnaczyniowego krzepnięcia, który powoduje w małych i średnich naczyniach powstawanie zakrzepów. DIC może być bezpośrednią przyczyną śmierci.
- Gdy uruchomione są mechanizmy krzepnięcia, z krwi zbierane są płytki do tego miejsca.
- Jest to jeden ze wskaźników- obniżenie liczby płytek.
3 DROGI POWSTAWANIA ZAKRZEPÓW:
w żyle głębokiej w kończynie dolnej za zastawką. Są one najczęstszą przyczyną zatorowości w płucach
w tętnicach wieńcowych powstają na skutek powiększania się płytki miażdżycowej i osadzanie na niej płytek krwi a następnie innych krwinek. Prowadzą do zawału serca.
w wyniku uszkodzenia naczynia
MIEJSCOWE ZABURZENIA W KRĄŻENIA
PRZEKRWIENIE(hyperemia)
- zwiększenie ilości krwi w tkance lub narządzie
PRZEKRWIENIE CZYNNE(h. activa)
- zwiększenie ilości krwi spowodowane wzmożeniem zapotrzebowania na krew.
PRZEKRWIENIE BIERNE(h.passiva)
Jest to przekrwienie żylne o charakterze patologicznym
NIEDOKRWIENIE(ischaemia)
Jest to zmniejszenie ilości krwi w tkance w narządzie lub tylko w ich pewnych odcinkach
KRWOTOK(haemorrhagia)
- wypływ krwi poza naczynie wskutek przerwania lub zmniejszenia szczelności jego ścian.
ZAKRZEP(thrombus) - Skrzeplina.
- to twór powstały przyżyciowo w świetle naczynia z osadów elementów morfotycznych.
SKRZEP(cruor)
- galaretowata masa powstająca w prawidłowych warunkach z krzepnięcia krwi znajdującej się poza naczyniami.
- Powstaje pozanaczyniowo, przyżyciowo, a pośmiertnie w świetle naczyń krwionośnych
ZATOR(embolia)
- nagłe zamknięcie światła naczynia przez czop przeniesiony z prądem krwi lub chłonki
ZAWAŁ(infarctus)
- martwica tkanek wskutek zamknięcia światła naczynia doprowadzającego krew bez możliwości szybkiego wyrównania tego zaburzenia w krzepnięciu
ZAWAŁ KRWOTOCZNY(i. haemorrhagica)
- Zawał wiśniowo-czerwony powstaje wskutek przedostawania się krwinek czerwonych z otaczających naczyń do ogniska martwicy.
- Typowy dla płuc i jelit.
ZAWAŁ NIEDOKRWIENNY(i.ischaemicus)
- bladoszare ognisko martwicy powstałe na skutek prawie zupełnego braku w nim krwi
ZABURZENIA ODDYCHANIA
Patologiczne typy oddychania:
bierze się pod uwagę 3 podstawowe parametry:
częstość oddechów
regularności oddechów
amplituda oddechów
Jeżeli te parametry są prawidłowe dla danego gatunku, wieku, płci itd. to mówimy o stanie właściwym, czyli emponoe.
aenoe jest to bezdech.
Wszystko, co nie jest empnoe jest oddychaniem patologicznym.
ODDYCHANIE PRZYŚPIESZONE
- Różni się od właściwego tylko częstotliwością oddechów.
-Amplituda powinna być taka sama, regularność też.
- Może występować fizjologicznie:
*w stanach podniecenia emocjonalnego
*po wysiłku
Ale jest też wskaźnikiem wczesnych stadiów rozwoju niektórych stanów patologicznych np.:
*zapalenia płuc
*zapalenia opon mózgowych (wczesne stadium)
*przewlekłego zapalenia nerek (niewielkie nasilenie zmian chorobowych)
ODDYCHANIE ZWOLNIONE(bradypnoe)
- fizjologicznie np.: w czasie snu, ale jest też ważnym objawem, wskaźnikiem diagnostycznym występuje ono np.:
*w stanach zwężenia oskrzeli (astma, dychawica u koni)
*w zatruciach alkaloidami maku (b. charakterystyczny objaw)
*wszelkich stanach związanych ze wzrostem ciśnienia śródczaszkowego, jeżeli te stany nie są mocno zaawansowane (obrzęk mózgu, guzy, krwotoki)
ODDYCHANIE KUSSMAULA- „zagonionego psa”

- wydłużony wdech i bardzo głęboki wdech.
- jest większa amplituda, częstość jest mniejsza- 3 do 4 oddechów/min
- taki typ oddychania, zawsze świadczy o jakieś patologii, np.:
*śpiączka spowodowana cukrzycą, mocznicą
*u koni w depresyjnej postaci zakaźnego zapalenia mózgu
Te 3 typy patologicznego oddychania to tzw. Typy oddychania ciągłego (bez bezdechów)
2 następne typy oddychania patologicznego to typy oddychania przerywanego.
ODDYCHANIE SHEYNE-STOCKES'A
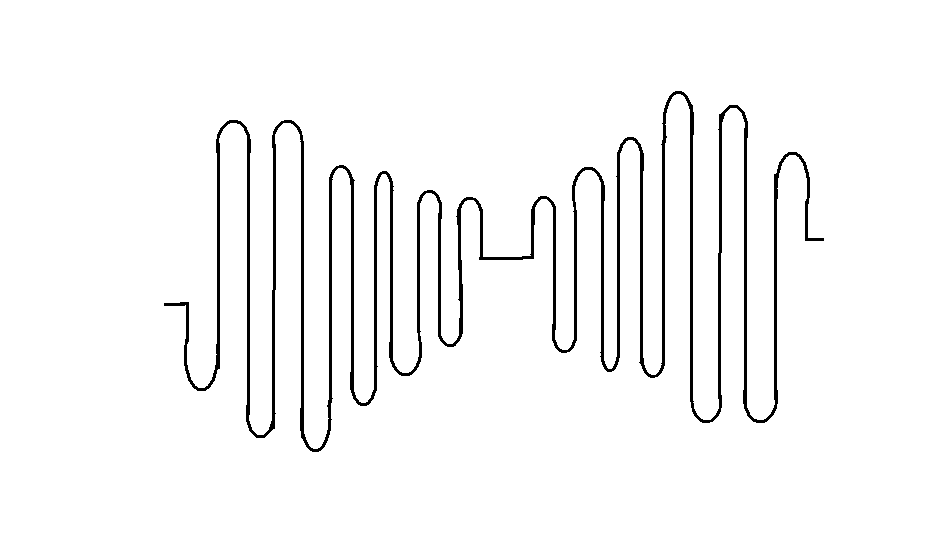
- Pojawiają się b. regularnie okresy bezdechu (trwają tyle samo)
- Po okresach bezdechu, amplituda powoli wzrasta do maksymalnej a potem znów zmniejsza się i następuje bezdech.
- Fizjologicznie podczas snu zimowego.
Natomiast patologicznie:
* jest wynikiem niedotlenienia ośrodka oddechowego
*podwyższenie ciśnienia śródczaszkowego(zapalenie opon mózgowych, guzy mózgu)
*ciężkie postacie zapaleń płuc
*prawokomorowa niewydolność serca
* niewydolność nerek
ODDYCHANIE BIOTA
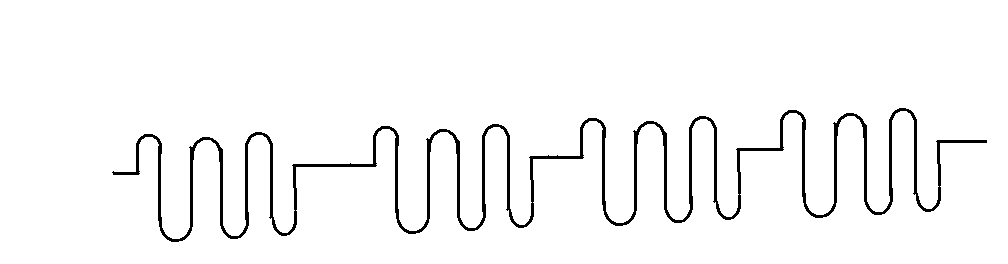
- rokowanie b. niepomyślne, to jest spowodowane uszkodzeniem ośrodka oddechowego.
- pojawiają się okresy bezdechu, ale nieregularne, w różnych odstępach czasu, mogą trwać długo.
- amplituda oddechu jest od razu maksymalna, nie ma wzrostu i spadku amplitudy.
Występuje ono:
Przy zapaleniu opon mózgowych -b. zaawansowanym, długo trwającym
Krwiaki przy mózgu-duże
Generalnie zwiastuje śmierć.
ASTMA
- to zespól chorobowy zależny od procesów zapalnych w ścianie dróg oddechowych, doprowadzających do napadowych, samoistnie ustępujących stanów zwężenia dolnych dróg oddechowych.
Jakie zjawiska towarzyszą astmie?
nadreaktywność oskrzeli- mają obniżony próg pobudliwości w stosunku do zdrowych
skurcz mm. Gładkich oskrzeli- powoduje duszność
obrzęk błony śluzowej,
- ponieważ w ścianie dróg oddechowych dochodzi do wytwarzania mediatorów tj. histamina i prostaglandyna, dzięki którym wzrasta przepuszczalność naczyń włosowatych
- pojawia się również płyn w pęcherzykach płucnych
blokowanie światła oskrzeli przez wydzielany śluz
CZY MOŻE BYĆ SPOWODOWANA ASTMA?
alergeny- najczęściej
czynniki infekcyjne
- na pierwszym miejscu wirusy
- (infekcje przewlekłe, często powtarzające się infekcje wywołane przez ten sam wirus)
różnego rodzaju toksyny
są trzy mechanizmy, które mogą powodować astmę:
I. MECHANIZMY ZAPALNE
- infekcje, niespecyficzne czynniki fizyczne i chemiczne powodujące ciągle powtarzające się procesy zapalne
II.REAKCJE POWYSIŁKOWE I PSYCHOGENN
- u osób, które ciężko pracują lub w trudnych warunkach np.u koni pociągowych
- Są zależne od uwarunkowań neurohormonalnych
Najczęściej występującym i najbardziej poznanym jest mechanizm alergiczny.
- Na ten mechanizm składają sie dwie fazy i właściwie każdy atak astmy składa się z tych faz.
FAZA 1- natychmiastowa reakcja astmatyczna
- Start w momencie dostania się alergenu do organizmu, trwa kilkadziesiąt minut do godziny. - Najczęściej jest to alergen wziewny.
- u osobnika wrażliwego ten alergen jest wzrost produkcji IgE.
- IgE łączą się z komórkami tucznymi lub makrofagami- aktywują je.
- Te komórki wydzielają w dużych ilościach czynniki zapalenia, przede wszystkim histaminę, wydzielane są leukotrieny (Cn, Dn, En) i PAF (czynnik aktywujący płytki krwi).
- PAF działa odwrotnie na mm. oskrzeli niż na mm. naczyń krwionośnychpowoduje skurcz.
- Leukotrieny potęgują skurcz i w efekcie kończy się to dusznością.
FAZA2-późna faza reakcji astmatycznej
- trwa przez kilka godzin od zakończenia pierwszej fazy. nasila duszność i skurcz oskrzeli.
Stąd się to bierze?
- Mediatory pierwszej fazy histamina, leukotrieny i PAF powodują napływ innych komórek zapalenia, przede wszystkim neutrofili i eozynofili.
- Te komórki zaczynają produkować mediatory, które wywołują efekt błędnego, koła, bo część z tych mediatorów jest chemoatraktantami dla neutrofili.
- powstają nacieki zapalne, wydzielany jest śluz i pojawia się obrzęk błony śluzowej.
- W efekcie to wszystko, czyli mediatory i gromadzący się śluz, który zamyka światło oskrzeli nasilają skurcz mm. gładkich, nastaje duszność.
U koni występuje choroba b. podobna do astmy, która pospolicie nazywa się dychawicą.
DYCHAWICA OSKRZELOWA U KONI (COPD)
Płuca koni i ludzi mają kilka cech wspólnych:
podobna budowa anatomiczna
też są podatne na astmę (ale nie stosuje się nazwy „astma” tylko COPD)
zarówno u ludzi jak i u koni występuje IRDS
- syndrom oddechowy noworodków, spowodowany brakiem surfaktantu (u wcześniaków)
podatność na grypę wirusową i rozedmę pęcherzykową
- COPD, czyli chroniczną obstrukcyjną (obturacyjna) choroba płuc koni.
- Polega na wzroście oporu przepływu powietrza wskutek skurczu oskrzeli.
- COPD szybciej niż astma wywołuje zmiany destrukcyjne.
- skurcz oskrzeli powstaje wskutek rozwijających się procesów zapalnych.
- część oskrzeli jest zamknięta więc spada stosunek wentylacji do perfuzji.
- Przez pęcherzyki, które nie są wentylowane cały czas przepływa krew (wentylacja jest ograniczona, ale perfuzja zachowana) spada stosunek wentylacji do perfuzji.
- Żeby ograniczyć przepływ krwi przez nie wentylowane pęcherzyki w płucach koni z COPD powstają ogromne ilości połączeń tętniczo-żylnych.
- w ten sposób próbują zwiększyć wymianę gazową oraz utrzymać prężność O2 i CO2 we krwi tętniczej na prawidłowym poziomie.
- Liczba tych połączeń może wzrastać od 200 do 400x.
ETIOLOGIA:
Przyczyną COPD u koni są najczęściej alergeny wziewne pochodzące b. często z siana.
Są 3 etapy rozwoju COPD.
ETAP 1:
- Obstrukcje dróg oddechowych, czyli skurcz oskrzeli.
- w przypadku alergii wziewnych u ludzi najczęściej pierwszy kontakt z alergenem powoduje duszność. Natomiast przy COPD najczęściej potrzeba, co najmniej dwóch kontaktów.
- Często pierwszy kontakt z alergenem pozostaje niezauważony.
I ekspozycja: alergen→ ↑IgE → IgE + komórki tuczne
IgE + bazofil
- U osobników wrażliwych wzrasta wydzielanie IgE.
- IgE łączy się z komórką tuczną, bądź z bazofilem.
- tu jest druga różnica: Pierwszy kontakt z alergenem kończy się bezobjawowo, tylko uczulone komórki tuczne i zaktywowane bazofile.
II ekspozycja: alergen →mostkowanie→kom.tuczne,bazofile→ degranulacja
→ histamina, → skurcz oskrzeli
Serotonina
IgE,LTS,
Bradykinina
- przy drugim kontakcie z alergenem dochodzi do mostkowania IgE na kom tucznych
- alergen mostkuje dwie IgE na jednej kom tucznej i dopiero to powoduje degranulację kom tucznych i bazofili.
- Te kom wydzielają wszystkie możliwe mediatory zapalenia (przeważają:
histamina
serotonina,
leukotrieny,
bradykinina.
- Jeżeli kontakt z alergenem jest stały, COPD przechodzi do drugiej fazy.
ETAP 2
Destrukcja ścian pęcherzyków w wyniku reakcji zapalnej
↓
skurcz komórek→ ekspozycja włókien → destrukcja tych włókien→
kolagenowych i elastynowych
→powolna naprawa komm. nabł → utrata zdolności →
komm. nabł do mitozy
zastępowanie kom. nabłonkowych przez dzielące się komm. ziarniste.
- Z destrukcją pęcherzyków związany jest skurcz komórek nabłonkowych wyścielających pęcherzyki.
- Komórki te kurczą się bo stają się widoczne włókna kolagenowe i elastyczne.
- Komórki zapalenia, które napływają do pęcherzyków (neutrofile) wydzielają enzymy-
kolagenaza,
elastaza,
które trawią włókna kolagenowe i elastylowe uszkadzając w ten sposób ścianę pęcherzyków.
- W między czasie dochodzi do naprawy komórek nabłonka, ale w skutek uszkodzenia podścieliska komórki nabłonkowe w pewnym momencie tracą zdolność do mitozy i przestają się dzielić
- zaczynają one być zastępowane dzielącymi się komórki ziarnistymi i tworzy się coś jak blizna.
ETAP3
- Atrofia ścian pęcherzyków wskutek powiększania się porów międzykomórkowych.
- Powiększają się pory, dochodzi do zaniku, albo do rozpadu ścian pęcherzyków płucnych.
- Tu mniejszym problemem jest duszność, którą łatwo zlikwidować, ale szybko postępująca destrukcja ścian pęcherzyków płucnych.
BRD (bovine respiratory diesease)
EBC- enzootyczna bronchopneumonia cieląt
- choroba, która dotyka cielęta.
- Jest powodowana przez bakterie zwłaszcza G-: Mannheimia haemolytica.
- głównie u cieląt bo cielęta w górnych drogach oddechowych mają dobre warunki do infekcji
- komórki wyścielające górne drogi mają dużo mniej fibronektyny (białka adhezyjnego) niż u osobników dorosłych.
- Drugim czynnikiem sprzyjającym proliferacji Mannheimii jest ograniczona sprawność aparatu śluzówkowo - rzęskowego.
Zwierzęta podatne na BRD to:
*zwierzęta podatne na stres
*zwierzęta o obniżonym poziomie odporności
*zwierzęta o niskiej kondycji
Czynniki sprzyjające rozwojowi BRD:
*przepędzanie
*długi transport
*niska temperatura i wilgoć
*złe żywienie(nieregularne, niezbilansowane)
*naruszanie struktury socjalnej
*stres- gliokokortykoidy wydzielane w stresie zmniejszają dodatkowo syntezę fibronektyny.
MCHANIZM POWSTAWANIA BRD:
SAMOREGULUJĄCY SIĘ MECHANIZM POWSTAWANIA BRD
- Mannheimia powoduje pobudzenie makrofagów- wydzielają one cytokiny; przede wszystkim TNF-alfa i IL-8.
- IL-8 natychmiast aktywuje neutrofile (jest b. silnym chemoatraktant dla neutrofili).
- Makrofagi płucne wydzielają również PAF. Ten z kolei aktywuje płytki krwi.
- neutrofile i płytki to dwa podstawowe typy komórek biorące udział w mechanizmie BRD
- Płytki są b. ważnym czynnikiem biorącym udział w patogenezie zapalenia, czy wielu chorób ukł. Oddechowego u bydła, bo naczynia włosowate w płucach u bydła są głównym miejscem powstawania płytek krwi.
- Drugą cechą płytek krwi u bydła jest fakt, że bez agregacji są w stanie wydzielać mediatory. - U innych gatunków muszą agregować, aby uzyskać aktywność wydzielniczą, u bydła nie.
Co się teraz dzieje?
- Neutrofile są po to żeby zniszczyć, patogen lub ograniczyć jego rozprzestrzenianie się.
- Neutrofile mogą rozpocząć fagocytozę, dochodzi do wyrzutu RFT i działają bakteriobójczo. - Płytki krwi natomiast powodują krzepnięcie i ograniczają rozprzestrzenianie się patogenu.
- oprócz tego, w BRD neutrofile i płytki przyczyniają się do uszkodzeń w obrębie płuc.
Dlaczego?
- Neutrofile wpływają na wydzielanie elastazy. To taki enzym, który trawi włókna elastyny.
- Elastyna jest odpowiedzialna za elastyczność płuc. Gdy jest trawiona zwykle jest zastępowana przez kolagen pęcherzyki są bardziej sztywne, wzrasta opór powietrza.
- Elastaza pobudza również makrofagi płucne do wydzielania IL-8.
- A IL-8 powoduje, że napływają kolejne neutrofile. pojawia się pierwsze błędne koło.
- Neutrofile wydzielają też RFT w celach bakteriobójczych.
- Ale nie działają one wybiórczo na bakterie i powodują uszkodzenia własnych tkanek.
- utleniają białka w błonach komórek wyścielających pęcherzyki (utleniają też lipidy w błonach)
- Jednym z tych RFT jest NO.
- NO działa jak typowy wolny rodnik, ale oprócz tego działa przeciwstawnie niż na mm. Naczyń- powoduje skurcz mm oskrzeli.(dodatkowo powoduje duszność w przebiegu BRD)
- Poza tym NO hamuje syntezę i aktywność inhibitora alfa1-proteaz.
- Czyli wzrasta aktywność wszystkich alta1-proteaz.
- Będzie dochodziło do rozkładu białek i uszkodzeń komórek.
- Płytki krwi też prowadzą aktywność wydzielniczą i wydzielają: PAF
- to powoduje kolejne błędne, koło bo PAF pobudza same płytki krwi oraz leukotrieny, które są chemoatraktantami, dla neutrofili, powodując napływanie kolejnych.
- Natomiast neutrofile powodują aktywację katepsyn, a katepsyny aktywują płytki krwi.
ZABURZENIA ROZDZIAŁU POWIETRZA W PŁUCACH
NIEDODMA PŁUC
- stan całkowitej bezpowietrzności określonych odcinków płuc.
- część pęcherzyków nie jest wypełniana powietrzem, są one zapadnięte.
Niedodma może być:
wrodzona(pierwotna)- dotyczy tych pęcherzyków, które nigdy nie zostały wypełnione powietrzem.
- Występuje u noworodków, zwłaszcza u wcześniaków
- w przebiegu LRDS, przy deformacjach klatki piersiowej, torbielach, guzach w klatce
nabyte(wtórne)- w pęcherzykach, które były wypełnione powietrzem i działały prawidłowo, ale z powodu jakieś choroby nie ma już w nich powietrza.
z ucisku-spowodowana uciskiem „czegoś” na płuca
gdy ciśnienie działające na płuco jest wyższe niż ciśnienie wewnętrzne płuc, np. przy złamaniu żeber, mostka, przy resekcji żeber, przy guzach nowotworowych klatki piersiowej
b) z wchłaniania-jest spowodowane zamknięciem światła większego oskrzela
ROZEDMA PŁUC
- nadmierne trwałe rozszerzenie pęcherzyków (cały czas wypełnione powietrzem)
- Często pęcherzyki przy rozedmie łączą się ze sobą, bo wskutek tego, że w pęcherzyku panuje wysokie ciśnienie pękają przegrody śródpęcherzykowe.
- Pęcherzyki tracą elastyczność i powstają duże komory złożone z kilkunastu- kilkudziesięciu pęcherzyków.
Czym może być spowodowana rozedma?
→dziedzicznym niedorozwojem włókien elastycznych tkanki płucnej
→skurcz oskrzelików końcowych- że taka sama ilość powietrza trafia do mniejszej liczby pęcherzyków. Dlatego ciśnienie w pęcherzykach jest wyższe niż normalnie.
→wzrost ciśnienia śródpęcherzykowego (przez kaszel lub długotrwałe szczekanie)
ROZEDMĘ dzieli się na:
umiejscowioną- większość pęcherzyków jest ok, te które uległy rozedmie są zlokalizowane w konkretnym miejscu.
płacikową - pęcherzyki tracą elastyczność, ograniczenie powierzchni oddechowej, ale nie ma wzrostu prężności, CO2 we krwi
śródpłacikową- związana jest ze wzrostem prężności, CO2 we krwi tętniczej i z obniżeniem pobudliwości ośrodka oddechowego
uogólnione- większość pęcherzyków jest trwale rozszerzona
Wyszukiwarka
Podobne podstrony:
Tluszcze, weterynaria
patofizjo wykłady kompletne, Weterynaria
Kolos tłuszcze
PAT30-01, weterynaria 3 rok WROC, semestr 5, Patofizjologia
PAT06-12, weterynaria 3 rok WROC, semestr 5, Patofizjologia
M3, weterynaria uwm III rok, patofizjo
Metabolizm tłuszczowców, Patofizjologia, Ćwiczenia 13-15 (wydalniczy, nerwowy, nowotwory, toksykolog
KOLOS kwasy tłuszcze 5, STUDIA, Chemia
pytania egz, weterynaria, PATOFIZJOLOGIA, Patofizjologia(1)
PAT31-10, weterynaria 3 rok WROC, semestr 5, Patofizjologia
WITAMINA B5, weterynaria, Patofizjologia, witaminy
Wykład 5, Weterynaria Wrocław, Weterynaria - materiały, Patofizjologia
Rola tłuszczów w diecie koni, Weterynaria
PAT14-11, weterynaria 3 rok WROC, semestr 5, Patofizjologia
więcej podobnych podstron