img049 (47)

Wykrywanie. Bezpośrednia mikroskopowa ocena barwionych rozmazów krwi obwodowej pobranej w czasie szczytu gorączki pozwala zidentyfikować wewnątrzerytrocytarne stadia P.vivax oraz odbarwienie i powiększenie zarażonych krwinek. Wczesne rozpoznanie poprawia rokowanie.
Zapobieganie. Bardzo waż.ne jest konsekwentne leczenie chorych. Chemioprofilaktyka stosowana jest w ograniczonym zakresie ze względu na pojawianie się szczepów lekoopornych. Niszczenie komarów w miejscach ich wylęgania się, stosowanie repelentów, moskitier może zmniejszać zagrożenie.
Pksmocjium fąlcipąrum - zarodziec sierpowy malaria tropikalna
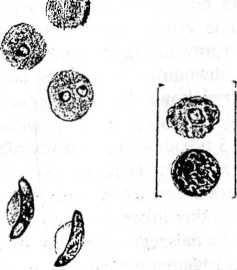
Morfologia. Pasożyt ten podobnie jak P. vivax występuje w różnych formach morfologicznych podczas pozakrwinkowej oraz wewnątrzkrwinkowej schizogonii. Jednak młode formy pierścienia P. falciparum są najmniejsze wśród gatunków Plasmodium (1.2pm) i mogą posiadać 1-2 chromatynowych ziaren.
Mnoga inwazja tej samej czerwonej krwinki jest relatywnie częsta. Inaczej jednak niż w inwazji P ,vivax, zarażone erytrocyty nie są powiększone. W erytrocytach nieregularnie rozmieszczone są tzw. ziarnistości Maurera precypitaty cytoplazmatyczne;są one większe niż ziarnistości Schuffnera, występujące w inwazji P. vivax.
Dojrzałe gametocyty są sierpowato i banano - kształtne.
Epidemiologia, rozwój i patogeneza. P. falciparum jest heteroksenicznym pasożytem dobrze znanym w tropiku, subtropiku; w Europie znajdywanym na Bałkanach i w rejonie Morza Śródziemnego.
Źródłem inwazji „P.falciparum dla człowieka są wektory - przenosiciele biologiczni - samice różnych gatunków z rodzaju Anopheles.
Transmisja odbywa się poprzez skórę, gdy zarażony komar wprowadza do krwi obwodowej człowieka sporozoity wraz ze śliną. Okres wylęgania jest krótki -nawet 5 dni; najćżęściej trwa od 9 - 25 dni. Wcwnątrzkrwinkowa faza rozwoju odbywa się cyklicznie co ok. 48 godzin, jednak periodyczność nie jest tak zaznaczona jak w inwazji P.vivax, nie zachowuje się ognisko pierwotne, wobec czego u osob wyleczonych bez ponownego zarażenia nie występują nawroty.
P. falciparum jest najbardziej wirulentnym gatunkiem Plasmodium pasożytującym u człowieka.
Malaria tropikalna jest bardzo ciężką chorobą, charakteryzującą się rekordową liczbą ok. 50% przypadków śmiertelnych w strefie tropikalnej. Może występować wysoka para/.ytemia, z więcej niż 65% zarażonych erytrocytów; jeżeli 25% erytrocytów zawiera pasożyty, inwazja P. falciparum zwykle kończy się śmiercią.
Wyróżnia się kilka typów malarii, powodowanej przez P. falciparum: nawracająca gorączką “zimna” malaria z objawami gastrycznymi i dysenterią oraz malaria mózgowa. Chociaż epizody gorączki wykazują fluktuacje, nie ma wyraźnej poprawy pomiędzy atakami. W malarii tropikalnej dochodzić może do zaczopowania kapilar tętniczych przez rozpadające się erytrocyty oraz pasożyty, co prowadzi do niedotlenienia wielu narządów, powiększenia wątroby i śledziony, gromadzenia się w nich ciemnej hemozoiny, do hipoglikemii i śpiączki. Wykrywanie. Bezpośrednia mikroskopowa ocena barwionych rozmazów krwi obwodowej, pobranej w dowolnym czasie, pozwala zidentyfikować stadia pierścienia (od 1 - 6 w jednej krwince) wewnątrzkrwinkowe i charakterystyczne gametocyty P. falciparum. Należy przy tym uwzględnić fakt, że gametocyty pojawiają się po 10 dniach od wystąpienia pierwszych objawów. Erytrocyty, zawierające dojrzałe schizonty P. falciparum, nie krążą we krwi obwodowej, pozostają one przy ścianach naczyń krwionośnych głębokich; z wyjątkiem bardzo wysokiej parazytemii, praktycznie są one nieobecne w rozmazach krwi.
W przypadkach niepewnych diagnostycznie rekomendowane są metody serologiczne oraz PCR.
Zapobieganie. Podstawowe zasady prewencji są podobne jak w zarażeniu P. vivax.
Babesia bovis, Babesia microti babeszioza (babesiosis)
Sporowce te rozwijają się w krwinkach czerwonych bydła oraz gryzoni, sporadycznie mogą być znajdywane u człowieka, który jest przypadkowym żywicielem. Pierścieniowate trofozoity są małe, 1-2,5pm i są podobne do tych P. falciparum. B. bovis i B. microti to heterokseniczne sporowce, występujące w wielu rejonach świuta. Są one przenoszone przez różne gatunki kleszczy, w organizmie których odbywa się płciowa faza rozmnażania i które są głównym źródłem zarażenia człowieka. Stadium inwazyjnym są sporozoity, wprowadzane do krwi człowieka ze śliną żerującego kleszcza. Schizogonia odbywa się we wnętrzu erytrocytów. Babeszioza jest często latentną inwazją, jednak może przebiegać z hepatosplenomegalią objawami anemii hemolitycznej, a u osób z obniżoną odpornością po zabiegu splenektomii, u których doszło do zarażenia Babesia opisywane są przypadki śmiertelne. Uważa się, że stan immunologiczny osób zarażonych determinuje intensywność objawów klinicznych w babesziozie człowieka.
Bezpośrednie badanie mikroskopowe barwionych rozmazów krwi umożliwia zidentyfikowanie charakterystycznych form pierścienia wewnątrz zarażonych krwinek. W diagnostyce różnicowej pomiędzy zarażeniem Babesia i Plasmodium
Wyszukiwarka
Podobne podstrony:
46484 IMG?46 (3) Wykrywa at*. Bezpośrednia mikroskopowa ocena barwionych rozmazów krwi obwodowej pob
17659 img059 (42) Wykrywanie. Bezpośrednio mikroskopowo w rozmazach kału można wykryć charakterystyc
k40 (2) Obraz białokrwink Mikroskopowa ocena barwionych krwinek Przesunięcie w prawo: zwiększony ods
EQAhem Program Zewnętrznej Oceny Jakości z zakresu Badania Mikroskopowego Rozmazu krwi Obwodowej&nbs
18. Obserwacja barwionego rozmazu krwi ludzkiej. Oznaczanie liczby hematokrytowej.
13. Różnicowanie form Ieukocvtamvch w barwionym rozmazie krwi różnicowanie Schillinga 4 oglądamy pod
więcej podobnych podstron