
Biofizyczne metody
monitorowania ciąży

Kardiotokografia
Metoda mająca na celu ocenę częstotliwości
pracy serca płodu oraz skurczów mięśnia
macicy.
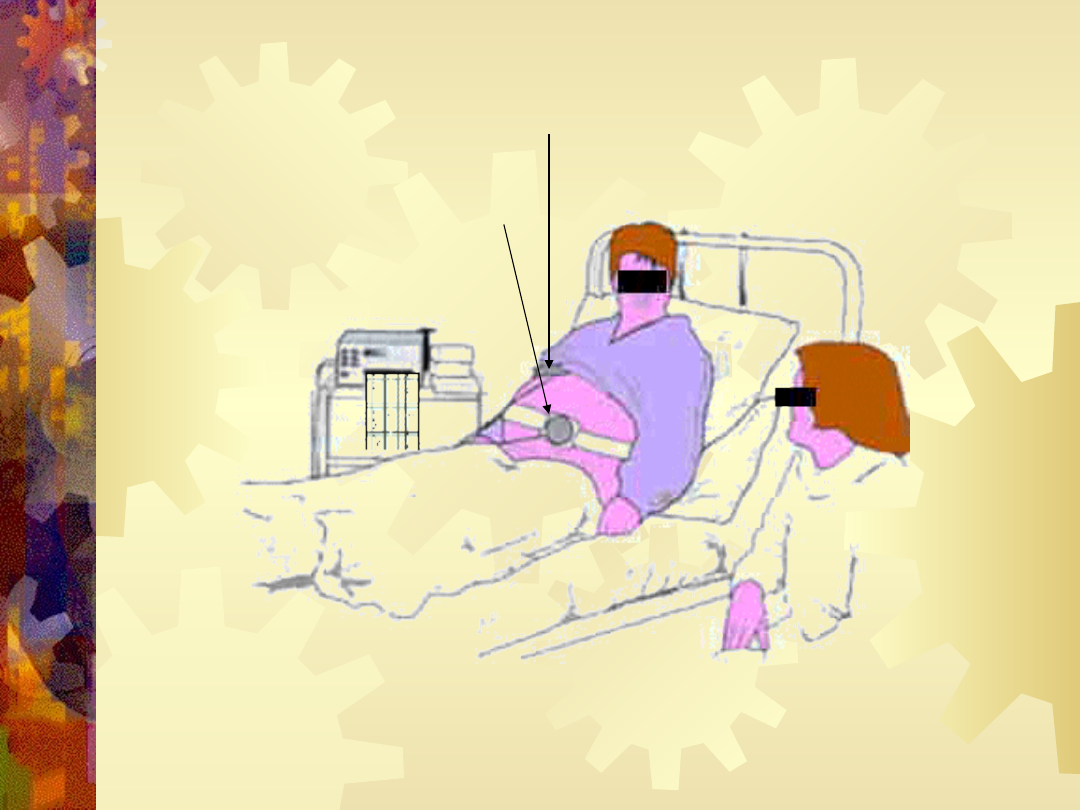
Urządzenie
rejestrujące
jest
wyposażone w dwie głowice, umieszczane na
brzuchu kobiety. Jedna z głowic za pomocą
ultradźwięków rejestruje akcję serca płodu
(ilość uderzeń na minutę) a druga pozwala
na ocenę częstości i siły skurczów macicy
(skala relatywna). Uzyskane dane widoczne
są na monitorze oraz mogą być zapisane na
papierze (góra linia to zapis kardiograficzny a
dolny to zapis czynności skurczowej macicy)
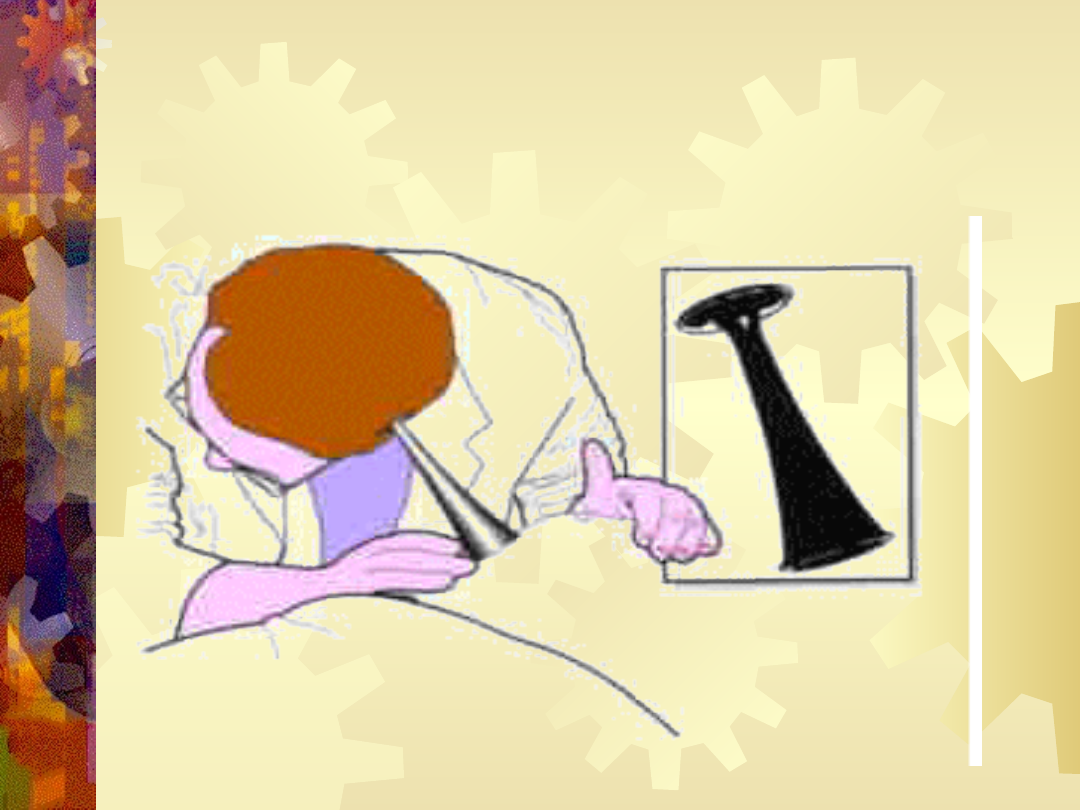
Stetoskop Pinarda
KARDIOTOKOGRAFIA.
cardi
o
toco

Podstawowa częstość uderzeń serca płodu
Średnia akcja serca płodu obserwowana w okresie
5-10 minut, z wyłączeniem okresowych, wyraźnych
przyspieszeń
(akceleracje)
lub
zwolnień
(deceleracje) akcji serca.
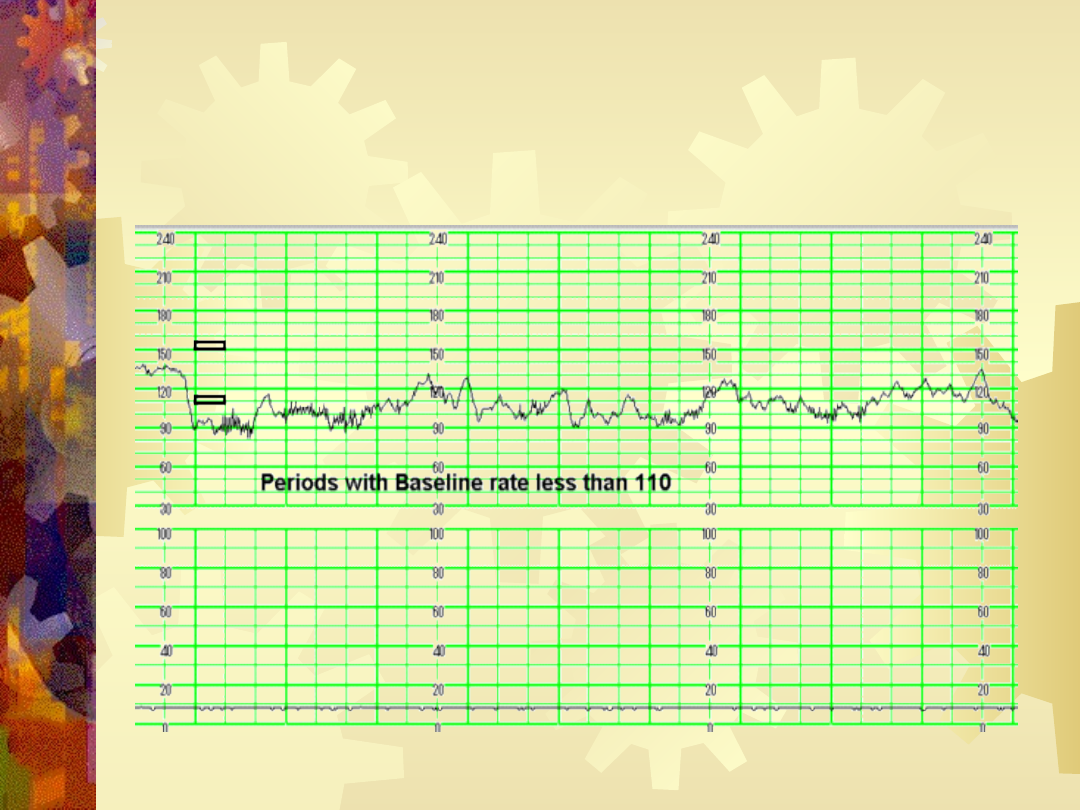
•110-150/min – normokardia
•>150/min – tachykardia
•<110/ min – bradykardia
Zmienność częstości uderzeń serca płodu
Oscylacje
Krótkotrwałe (do 1 minuty) zmiany w częstości akcji
serca określane są oscylacjami. Oscylacje oceniane
są pod względem ich amplitudy. Wyróżniamy
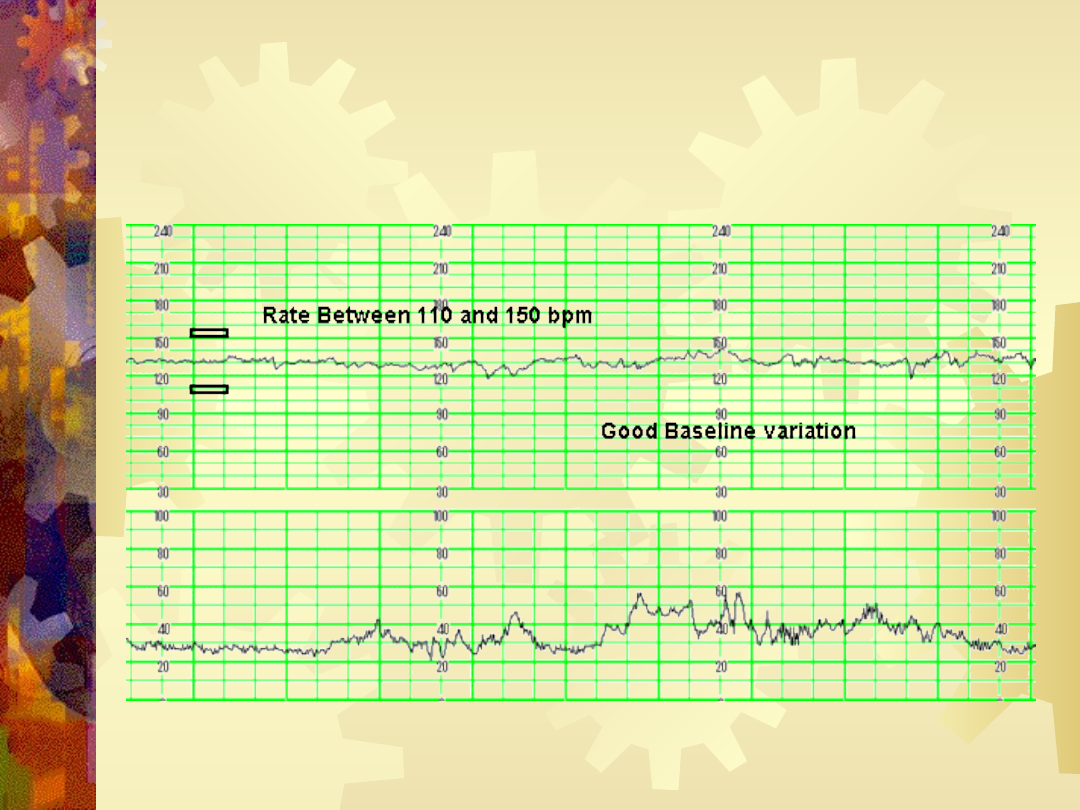
Normokardia
Bradykardia .
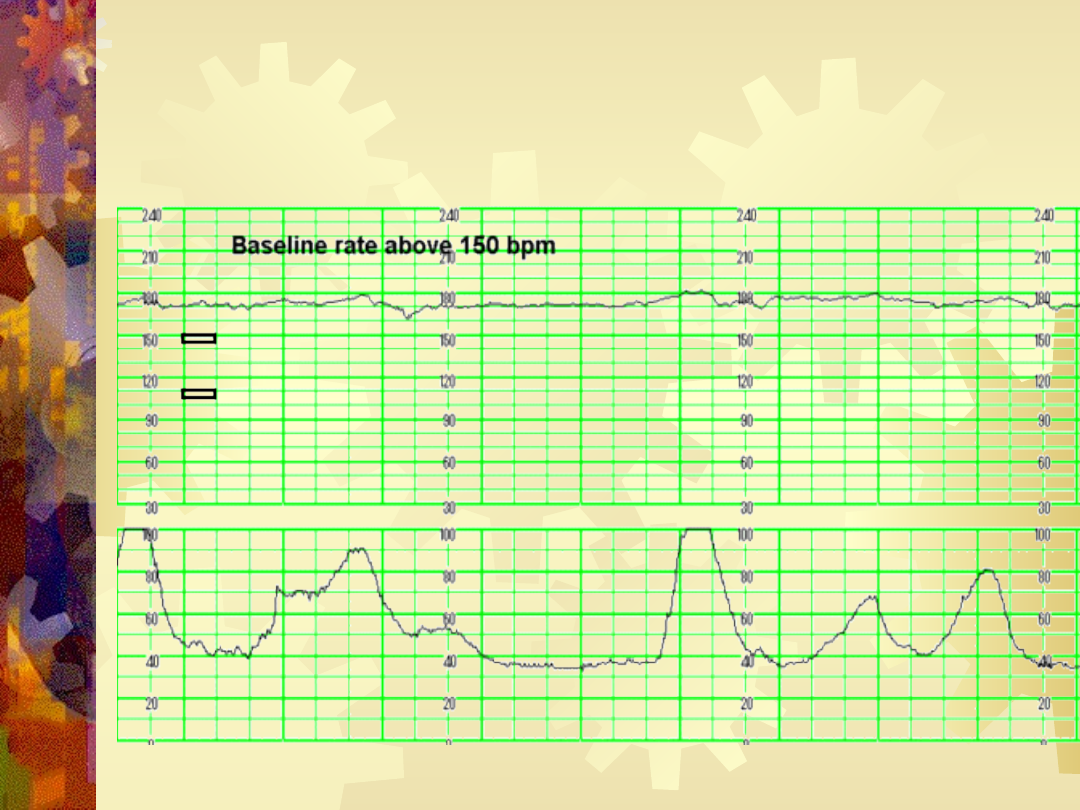
Tachykardia
.

Akceleracja
Przemijający wzrost częstości akcji serca płodu o
15uderzeń/minutę lub więcej w stosunku do
czynności podstawowej trwający 10 sekund lub
dłużej
Deceleracja
Przemijający spadek częstości akcji serca płodu o
15uderzeń/minutę lub więcej w stosunku do
czynności podstawowej trwający 15 sekund lub
dłużej. W zależności od ich relacji ze skurczami
macicy wyróżniamy deceleracje wczesne, późne
lub zmianne.
Rozpoznanie akceleracji / deceleracji nie wymaga,
aby chwilowa częstość tętna płodu przekroczyła
granice normokardii.
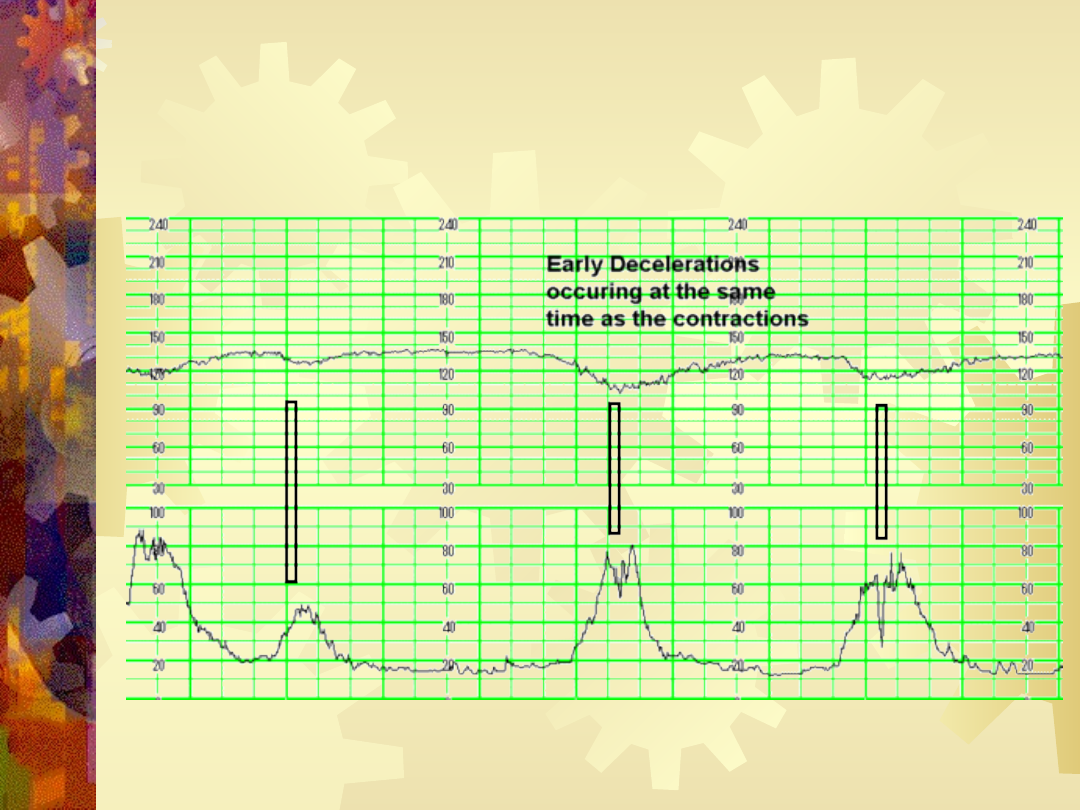
Wczesne deceleracje
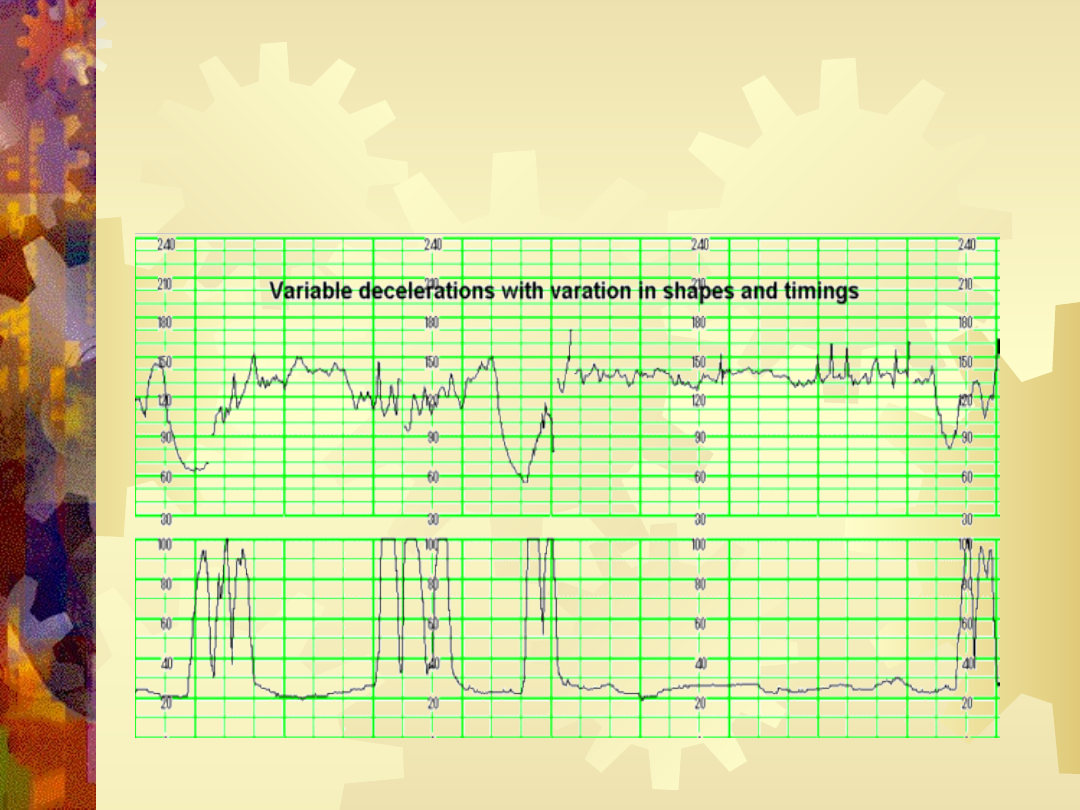
Deceleracje zmienne
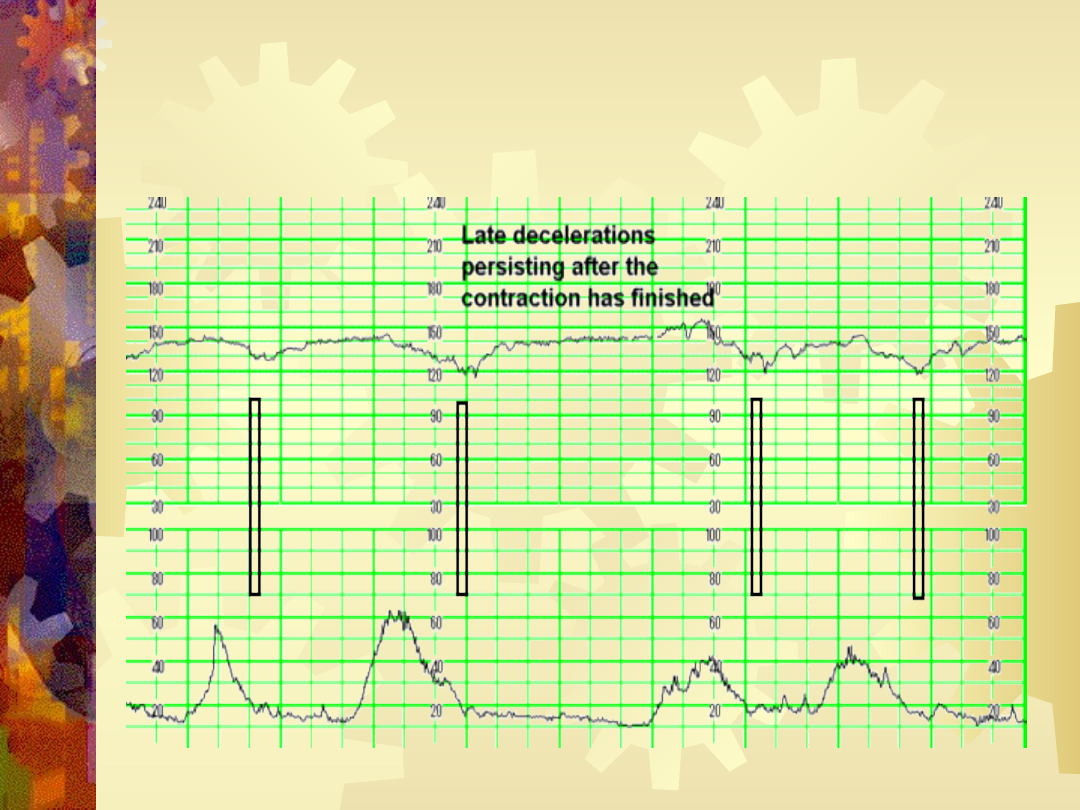
Późne deceleracje

Maksymalny czas trwania zmian okresowych
(akceleracji / deceleracji) wynika pośrednio z
definicji podstawowej czynności akcji serca płodu.
Jeżeli zmiany trwają dłużej niż 5 minut, to spełniają
już kryteria tachykardii / bradykardii.
W przypadku deceleracji w praktyce przyjmuje się
czas trwania 2 minut. Występuje również pojęcie
„przedłużonej deceleracji”,
gdy zwolnienie tętna
trwa dłużej niż 2 minuty.

Przyczyny ostrej bradykardii:
1. Ostra hipoksemia u płodu spowodowana
• niedociśnieniem lub hipoksją u ciężarnej (VCI
syndrom)
• niewydolnością maciczno-łożyskową (nasilone
skurcze macicy lub oddzielanie się lożyska)
2. Zaburzenie
w
przepływie
pępowinowym
(wypadnięcie lub ucisk)
3. Utrzymujący się ucisk główki płodu (wzmożone
ciśnienie
śródczaszkowe
powodujące
niedotlenienie, lub ucisk opony twardej – reakcja
odruchowa)
4. Krwawienie plodowe (np. uszkodzone naczynie
błądzące)
5. Załamanie się zdolności kompensacyjnych płodu
w
przebiegu
niedotlenienia
i
kwasicy
(bradykardia terminalna)
6. Wady układy przewodzacego płodu, leki,
idiopatyczne, hipotermia - przyczyny bradykardii
przewlekłej

Częstość tętna płodu pomiędzy 110 a 100/minutę
nie powoduje niedotlenienia płodu w większości
przypadków.
Utrzymująca się bradykardia <60/min jest stanem
bezpośredniego zagrożenia płodu – brak możliwości
kompensacji
przez
układ
krążenia
płodu,
narastająca kwasica. Po ok. 10 minutach
nieodwracalne
uszkodzenia
neurologiczne.
Zazwyczaj konieczność resustytacji noworodka.
W praktyce klinicznej bradykardia < 80/min jest
wskazaniem do interwencji.

Tachykardia
Przyczyny tachykardii u płodu:
1. zakażenia, zwłaszcza wewnątrzowodniowe
2. leki – betamimetyki, atropina
3. niedotlenienie
płodu
(współwystępujace
z
deceleracjami późnymi)
4. mała dojrzałość płodu (20 tc – 155/min, 30tc –
144/min)

Typy oscylacji
•Milcząca – 0-5/min
•Zawężona – 5-10/min
•Falująca – 10-25/min
•Skacząca - >25/min
W prawidłowym KTG mogą występować cyklicznie
wszystkie typy, w odstępach 40-60 minut (okresy
różnej aktywności płodu)
Przedłużona oscylacja skacząca może być wyrazem
niedotlenienia
(zaburzenia
w
krążeniu
pępowinowym) lub pobudzenia OUN
Możliwe przyczyny oscylacji milczącej to sen płodu,
przewlekłe niedotlenienie, mała dojrzałość, wady
układu przewodzącego, brak kory mózgowej
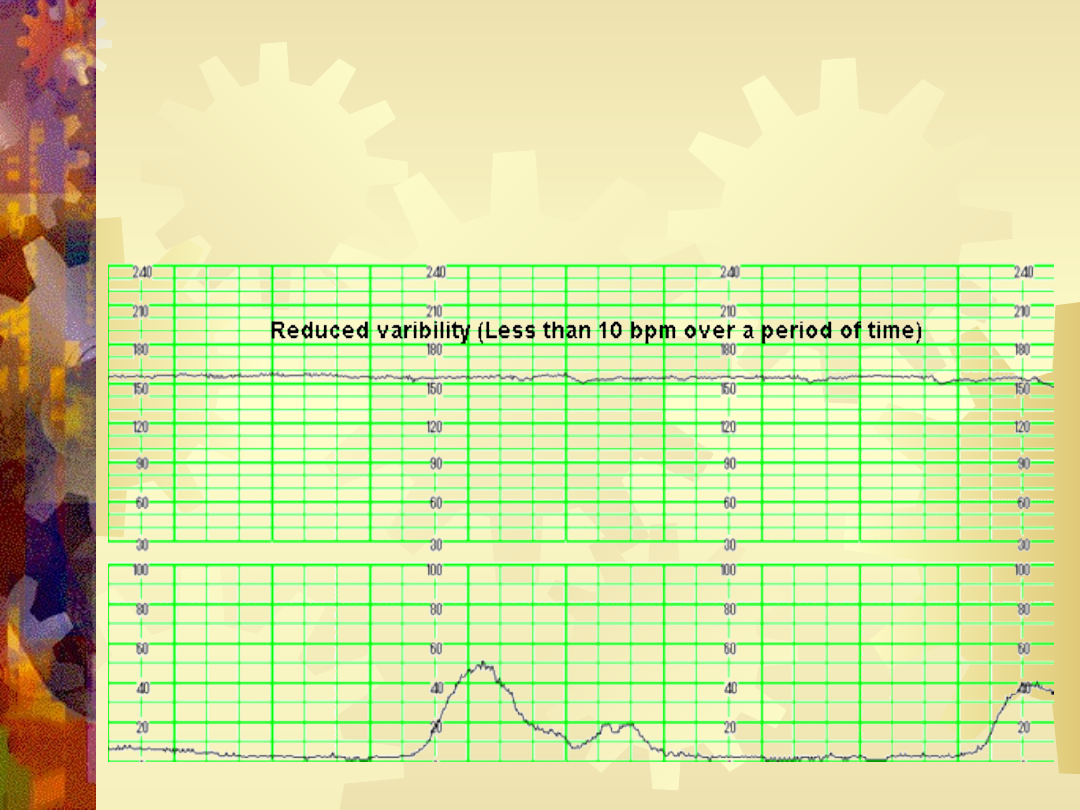
Oscylacja zawężona

Decelaracje wczesne
Najniższy punkt deceleracji występuje jednocześnie
ze szczytem skurczu. Związane ze wzrostem
ciśnienia śródczaszkowego i pobudzeniem układy
współczulnego (objaw Gaussa – zwolnienie akcji
serca płodu w czasie ustalania się główki lub po
osiągnięciu dna miednicy).
Nie oznaczają obecności zagrożenia dla płodu. Mogą
być jednak wyrazem niewspółmierności porodowej
lub nasilonej akcji skurczowej macicy.

Decelaracje późne
•Deceleracja pojawiająca się 10-30 sekund po
rozpoczęciu skurczu. Spowodowane pobudzeniem
chemoreceptorów w aorcie oraz n. błędnego na
skutek hipoksemii.
•Są objawem niewydolności maciczno-łożyskowej.
•Źle rokującymi cechami jest zawężenie oscylacji
oraz ‘głębokość’ deceleracji (utrata zdolności
kompensacji deceleracje późne odruchowe /
nieodruchowe)
Deceleracje zmienne
Występowanie deceleracji nie jest związane z
czynnością skurczową macicy. Zazwyczaj są
związane
z
zaburzeniami
przepływu
pępowinowego, lub uciskiem główki

Wstepowanie deceleracji zmiennych może nie być
zwiazane
z
niedotlenieniem
płodu.
Cechy
niekorzystne, świadczace o zagrożeniu płodu:
spadek
<60/min,
oscylacja>60/min,
czas
trwania>60sek. (inne wolny powrót deceleracji,
spadek czynności podstawowej, oscylacja milcząca)
Zespół pępowinowy:
Na skutek ucisku pępowiny dochodzi do:
Na początku zamknięcie żyły pępowinowej i spadku
ciśnienia tętniczego płodu (odpływ krwi tętniczej do
łożyska, brak powrotu żylnego)
Całkowite przerwanie krążenia pępowinowego –
nagły wzrost ciśnienia
Ponowny
spadek
ciśnienia
(otwarcie
tętnic
pępowinowych)
Przywrócenie
prawidłowego
krążenia
pępowinowego.

W efekcie w zapisie KTG pojawia się zespół
składający się z:
1. Akceleracji
2. Deceleracji zmiennej
3. Akceleracji
4. Powrotu podstawowej częstości tętna

Akceleracje
Zazwyczaj występuje w połączeniu z ruchami
płodu. Ich występowanie zależy od faz
aktywności płodu.
Wyróżniamy akceleracje:
1. Samoistne
2. Periodyczne (związane ze skurczami macicy)
3. Indukowane (celowe bodźce zewnętrzne)
4. Wyrównawcze (występujące po deceleracji)
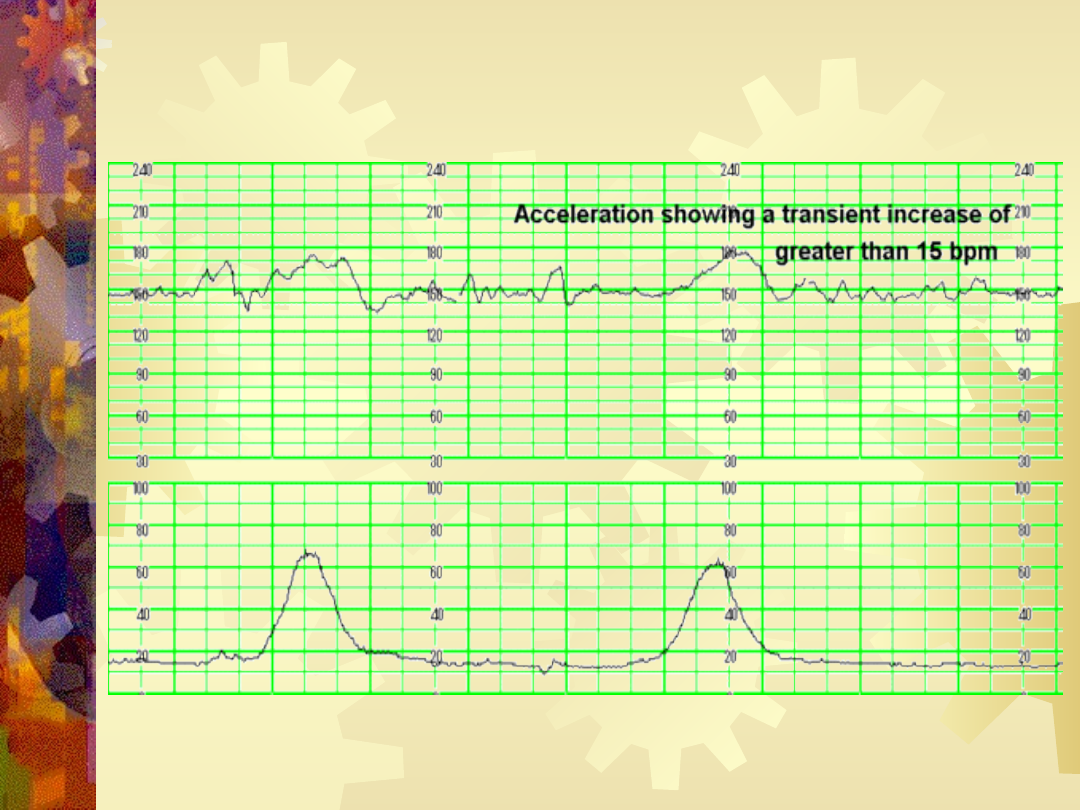
Akceleracja

Objawy niewydolności maciczno-łożyskowej
Zmniejszenie rezerwy tlenowej – mała aktywność
płodu – zmniejszona ilość akceleracji oraz
częstsze okresy oscylacji zawężonej / milczącej
(zapis niereaktywny)
Hipoksja – stale niereaktywny zapis, w ciężkich
przypadkach nawet w przypadku pojedynczych
skurczy pojawienie się deceleracji późnych.

Testy kardiotokograficzne
1. Test NST (Non Stress Test)
Jest to 30 minutowy zapis KTG wraz z rejestracją
ruchów płodu.
Wyniki:
•Test reaktywny: 2 lub wiecej akceleracje,
normokardia,
obecne
ruchy
płodu,
oscylacja>10/min
•Test niereaktywny: brak ruchów lub brak
akceleracji, oscylacja<10/min.
•Test wątpliwy: jedna akceleracja z ruchami płodu,
brak
pełnych
kryteriów
akceleracji,
oscylacje<10/min, tachy / bradykardia

Wynik reaktywny pozwala z 99% pewnością na
przewidzenie braku zagrożeń płodu w ciągu 7 dni
po teście (bez czynności skurczowej)
Wynik niereaktywny wymaga przedłużenia czasu
testu (czas trwania snu do 75 minut u zdrowych
płodów), a w przypadku dalszego zapisu
niereaktywnego lub wystąpienia deceleracji
konieczna jest dalsza diagnostyka dobrostanu
płodu (test OCT, USG doppler)

2. Test skurczowy, oksytocytnowy (test OCT)
Celem testu jest ocena tętna płodu w trakcie
występowania skurczów macicy. Podaje się wle
dożylny z 5j.m Oksytocyny w 500 ml 0,9%NaCl.
Poczatkowa prędkość wlewu 0,5j.m/min, podwajana
co 15 minut do uzyskania czynności skurczowej (lub
do dawki maksymalnej 8j.m/min). Test ‘naturalny’ to
zapis KTG przy samoistnej czynności skurczowej.
Test uznaje się za udany po uzyskaniu 3 skurczów
(60sek) w okresie ok. 10 minut. (po ich uzyskaniu
kończy się stymulację)
Przeciwwskazania do testu OCT
•Stan po klasycznym cięciu cesarskim
•Łożysko przodujące
•Zagrożenie porodem przedwczesnym

Wyniki testu:
•Test negatywny – obecne skurcze, brak
deceleracji, zapis reaktywny
•Test pozytywny – deceleracje późne > 50%
skurczów
•Test wątpliwy – deceleracje późne < 50%
skurczów lub inne podejrzane cechy
•Test nieudany – brak skurczów.
Wynik negatywny
- pozwala z 99% pewnością na
przewidzenie braku zagrożeń płodu w ciągu 7 dni
po teście (bez zwiększenia czynności skurczowej).
Wynik
pozytywny
–
pozwala
przewidzieć
zagrożenie płodu w 50% przypadków. Wyniki
fałszywie pozytywne – nieprawidłowa kwalifikacja
deceleracji, zespół VCI. Wynik pozytywny nie
dyskwalifikuje z możliwości prowadzenia porodu
drogami natury ale wymaga ukończenia ciąży i
prowadzeniu obserwacji stanu płodu.

Pulsoksymetria płodowa
Pulsoksymetria jest nieinwazyjną metodą nadzoru
dobrostanu płodu, która umożliwia ocenę saturacji
krwi tętniczej płodu (SpO
2
)
Warunki konieczne do założenia czujnika płodowego
•Rozwarcie 1,5-2 palce
•Pęknięty pęcherz płodowy
•Donoszony płód w położeniu główkowym
•Brak cech zakażenia wewnątrzmacicznego
•Wykluczenie
łożyska
przodującego
lub
przedwcześnie odklejającego się

Wyniki:
•SpO
2
> 30% prawidłowe utlenowanie
płodu
•SpO
2
~ 30% granica bezpieczeństwa,
intensywny nadzór KTG
•SpO
2
< 30% weryfikacja stanu przy użyciu
gazometrii lub ukończenie porodu

Gazometria płodowa
Pobiera się próbkę krwi ze skalpu płodu. Ocenia
się
równowagę
kwasowo-zasadową
płodu.
Metoda wymaga powtarzania
Wskazania:
•Wyraźna bradykardia > 10 min
•Wyraźna tachykardia > 15 min
•Oscylacja milczaca > 30 min
•Deceleracje późne lub zmienne (5 w ciągu 30
min)
•SpO
2
< 30%
Warunki do pobrania gazometrii:
•Rozwarcie na 1-1,5 palca
•Pękniety pęcherz płodowy

Wyniki gazometrii
•pH>7,25 wynik prawidłowy
•pH 7,24-7,20 – stan przedkwasiczy
•pH 7,19 – kwasica
•pH < 7,00 ciężka kwasica
Ograniczenia metody są związane z niedokładnymi
pomiarami
(przedgłowie),
trudnością
umiejscowienia
Ocena gazometryczna krwi pępowinowej po
porodzie
–
jedyna
obiektywna
metoda
diagnostyczna potwierdzająca stan urodzeniowy
noworodka.

Biofizyczny profil płodu
Test Manninga
30-minutowa obserwacja aktywności płodu w
czasie rzeczywistym USG oraz wykonaie test NST
Ocenie podlega:
•Napięcie mięśni
•Ruchy płodu
•Ruchy oddechowe
•Ilość płynu owodniowego
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
Wyszukiwarka
Podobne podstrony:
BIOFIZYCZNE MONITOROWANIE CIAZY Nieznany (2)
BIOFIZYCZNE MONITOROWANIE CIAZY Nieznany (2)
Metodyka monitoringu terenowego siedlisk
mechaniczne metody zapobiegania ciazy
METODY MONITORINGU OBIEKTOW INZYNIERSKICH NA TERANACH AKTYWNYCH SEJSMICZNIE, Geodezja, Geodezja fizy
Metodyka monitoringu terenowego Nieznany
9 1 diagnostyka biofizyczna i biochemiczna w czasie ciazy i porodu m dubiel
laboratoryjne monitorowanie ciąży
METODY MONITORINGU AKTYWNOSCI WULKANICZNEJ, Geodezja, Geodezja fizyczna, materiały
Wybrane metody monitorowania czynności ośrodkowego układu nerwowego w sali operacyjnej
mechaniczne metody zapobiegania ciazy
Metodyka monitoringu terenowego siedlisk
Metody Biofizyki Molekularnej Krystalografia białek
NOWOCZESNE METODY BADAŃ I MONITORINGU POPULACJI LEŚNYCH
METODY INTENSYWNEGO NADZORU W CI ZY I PORODZIE, METODY INTENSYWNEGO NADZORU W CIĄŻY I PORODZIE
więcej podobnych podstron