
Medycyna sądowa
Katedra i Zakład Medycyny Sądowej UM w Łodzi

Medycyna sądowa
Rodzaj nauk medycznych zajmujący się zagadnieniami dotyczącymi życia i śmierci w
świetle prawa.
Jest nauką stosowaną, która - jako jedna ze specjalności lekarskich - tworzy pomost
łączący wiedzę biologiczno-lekarską z naukami prawnymi, służąc fachową
pomocą przede wszystkim organom ścigania karnego i wymiaru sprawiedliwości.
Głównym celem medycyny sądowej jest przystosowanie szeroko pojętej wiedzy
lekarskiej do potrzeb wymiaru sprawiedliwości.

Czym zajmuje się medycyna sądowa?
Orzecznictwo (karne, cywilne, ubezpieczeniowe)
Patologia (tanatologia, traumatologia)
Toksykologia sądowa (toksykologia alkoholu)
Badania genetyczne (ojcostwo i ślady biologiczne)

Zakres medycyny sądowej
Jako nauka stosowana zajmuje się głownie:
- mechanizmem działania różnych urazów na ustrój (mechanicznych, termicznych,
elektrycznych, chemicznych itp.) i okoliczności w jakich mogły powstać.
- zagadnieniem śmierci i zmianami występującymi w zwłokach po zgonie (tanatologia
sądowo-lekarska) oraz ustaleniem przyczyny, rodzaju i czasu śmierci.
- badaniem osób żywych (pokrzywdzonych bądź poszkodowanych), uczestniczących w
czynnościach procesowych lub odbywających kary pozbawienia wolności.
- badaniem dowodów rzeczowych w związku z dochodzeniem przestępstwa (krew,
nasienie, fragmenty tkanek, włosy), w celu określenia szkody na zdrowiu.
- toksykologią sądową (intoksykacją alkoholami, określaniem ich poziomu w płynach
tkankowych, zatruciem lekami i innymi truciznami)
- genetyką sądową (dla celów identyfikacyjnych, ustalenia pokrewieństwa,
potwierdzenie bądź wykluczenie ojcostwa)
- opiniowaniem sądowo-lekarskim na podstawie akt spraw w tym i błędów medycznych
(w przypadkach błędów opiniują zespoły biegłych zwykle powoływane przez
Kierownika Katedry Medycyny Sądowej jako przewodniczącego zespołu)

Tanatologia ogólna
Śmierć naturalna
(wynik fizjologicznego starzenia, procesu chorobowego)
•
Śmierć powolna
(poprzedzona długotrwałą agonią)
•
Śmierć nagła
(niespodziewana)
Śmierć gwałtowna
(uraz)
•
Śmierć powolna
•
Śmierć nagła

"Tanatos, syn Nocy, zlatuje na czarnych skrzydłach, wchodzi
niepostrzeżony do pokoju i złotym nożem odcina konającemu
pukiel włosów. W ten sposób, niby kapłan umarłych, poświęca
człowieka na ofiarę bóstwom podziemnym i na zawsze odrywa
od ziemi."
Jan Parandowski, Mitologia.
bożek śmierci, w mitologii Greków syn Nocy i Erebu, bliźniaczy brat Hypnosa, boga snu.
Tanatos uosabiał śmierć. Przedstawiano go podobnie jak Hypnosa: jako młodzieńca z
czarnymi skrzydłami, lecz z odwróconą, zgaszoną pochodnią. W scenach
przedstawiających złożenie ciała do grobu zwykle podtrzymuje nogi zmarłego.
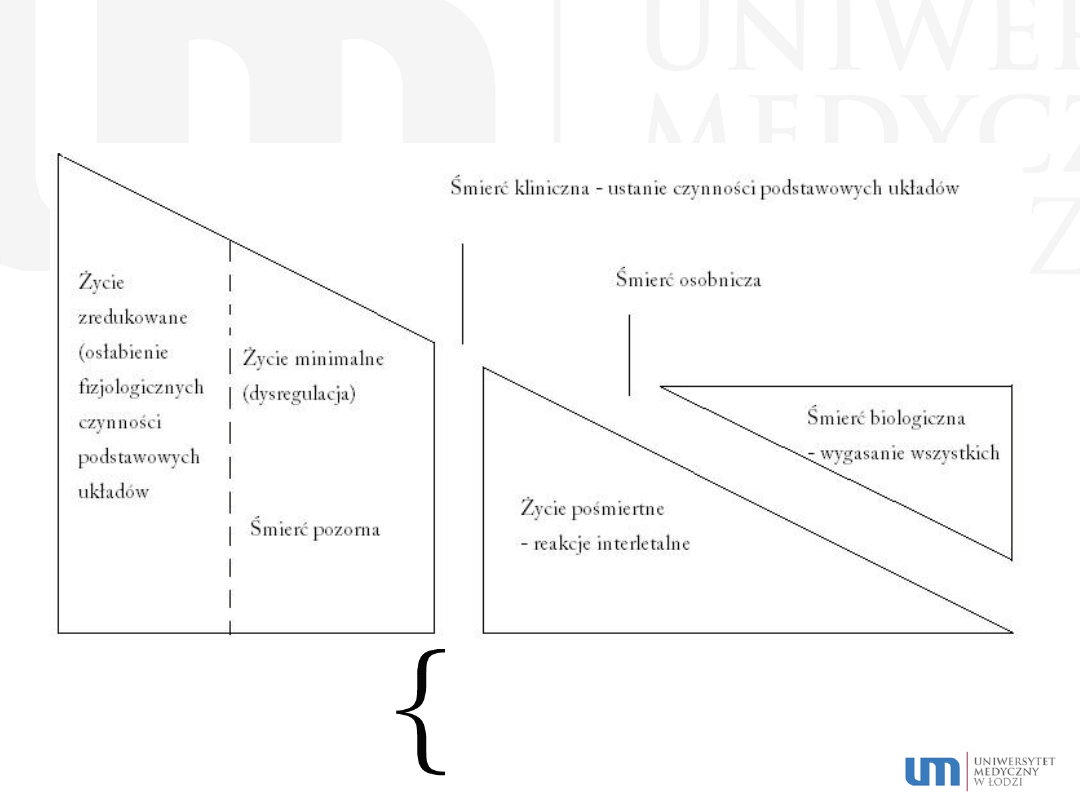
Proces umierania
Agonia – labilna równowaga
między życiem i śmiercią
A – anemia, anoksemia, alkoholemia
E – epilepsja, elektryczność
I – injury (oun)
O – opium
U - uremia

Odwracalne
Śmierć kliniczna – przejściowe i odwracalne zatrzymanie ważnych dla życia czynności.
Życie minimalne – bardzo znaczne spowolnienie i obniżenie
Nieodwracalne
Śmierć biologiczna
Kora mózgu – 4 minuty
Pień mózgu – 10 minut
Serce – 15 minut / 30 minut
Wątroba – 30-35 minut
Płuca – 60 minut
Nerki – 90-120 minut
Definicja śmierci
klasyczna
– nieodwracalne ustanie krążenia krwi oznacza śmierć człowieka jako
całości. Niekoniecznie oznacza ono natychmiastową śmierć wszystkich komórek
ciała.
nowa
– nieodwracalne ustanie funkcji mózgu oznacza śmierć człowieka jako
całości. Niekoniecznie oznacza to natychmiastową śmierć innych układów.
nowa zmodyfikowana
– nieodwracalne ustanie funkcji pnia mózgu oznacza śmierć
mózgu jako całości. Niekoniecznie oznacza to natychmiastową śmierć wszystkich
komórek mózgu.
Śmierć pnia mózgu
Rozpoznanie śmierci pnia mózgu opiera się na stwierdzeniu nieodwracalnej utraty
jego funkcji.
Postępowanie kwalifikacyjne jest dwuetapowe
Etap I : Wysunięcie podejrzenia śmierci pnia mózgu
Etap II : Wykonanie badań potwierdzających śmierć pnia mózgu.
Spełnienie wszystkich wymogów Etapu I warunkuje przejście do Etapu II

Etap I obejmuje dokonanie u chorych następujących
stwierdzeń i wykluczeń:
1. S t w i e r d z e n i a:
a) chory jest w śpiączce,
b) sztucznie wentylowany,
c) rozpoznano przyczynę śpiączki,
d) wykazano strukturalne uszkodzenie mózgu,
e) uszkodzenie strukturalne mózgu jest nieodwracalne wobec wyczerpania możliwości
terapeutycznych i upływu czasu.
2. W y k l u c z e n i a:
a) chorych zatrutych i pod wpływem niektórych środków farmakologicznych (narkotyki,
neuroleptyki, środki nasenne, usypiające, zwiotczające m.m. poprzecznie prążkowane),
b) w stanie hipotermii wywołanej przyczynami zewnętrznymi,
c) z zaburzeniami metabolicznymi i endokrynologicznymi,
d) z drgawkami i prężeniami,
e) noworodki donoszone poniżej 7 dnia życia.
Spełnienie wszystkich warunków zawartych w „Stwierdzeniach” i „Wykluczeniach” zezwala na
wysunięcie podejrzenia śmierci pnia mózgu i przejścia do Etapu II.

Etap II obejmuje wykonanie przez ordynatora oddziału/
kliniki w odstępach 3-godzinnych następujących badań:
1. nieobecność odruchów pionowych,
2. bezdech.
Badanie odruchów pionowych wykazuje:
1. brak reakcji źrenic na światło,
2. brak odruchu rogówkowego,
3. brak ruchów gałek ocznych spontanicznych, brak ruchów gałek ocznych przy
próbie kalorycznej,
4. brak jakichkolwiek reakcji ruchowych na bodziec bólowy w zakresie unerwienia
nerwów czaszkowych,
5. brak odruchów wymiotnych i kaszlowych,
6. brak odruchu oczno-mózgowego.
Badanie bezdechu wykazuje brak reaktywności ośrodka oddechowego.

Wszystkie badania potwierdzające należy powtórzyć po trzech godzinach od chwili
zakończenia pierwszej serii badań.
Spełnione wszystkie kryteria i właściwe, dwukrotne wykonanie prób zezwalają
komisji złożonej z trzech lekarzy, w tym co najmniej jednego specjalisty w
dziedzinie anestezjologii i intensywnej terapii oraz jednego specjalisty w
dziedzinie neurologii lub neurochirurgii na uznanie badanego za zmarłego w
wyniku śmierci mózgowej. Do 1996 roku w skład komisji wchodził także medyk
sądowy.
Reakcje interletalne (międzyśmiertne, suprawitalne)
Miejscowy odczyn tkankowy.
• reakcja mięśni na bodziec mechaniczny (2-3 h – ramię; 6 h - udo)
• reakcja mięśni na bodziec elektryczny (5-8 h)
• reakcja zapalna – terpentyna s.c. (10-20 h)
• reakcja źrenic na bodziec chemiczny (4h/20 h; odwrócenie działania do 11 h)
• reakcja gruczołów potowych na bodziec chemiczny (8-16 h)
• ruch plemników 30-80 (120) h

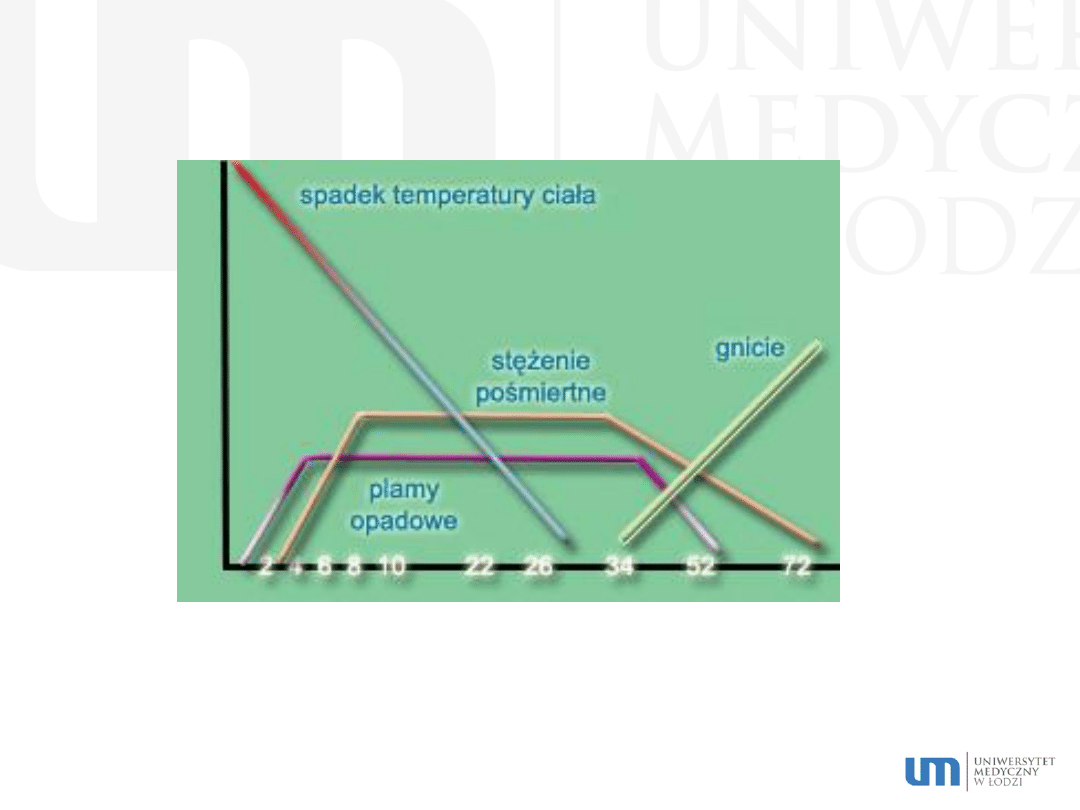
Wczesne zmiany pośmiertne
- bladość zwłok (palor mortis)
- wysychanie pośmiertne (desiccatio p. mortem)
- oziębienie zwłok (algor (frigor) mortis)
- plamy opadowe (livor mortis)
- stężenie pośmiertne (rigor mortis)
Późne zmiany pośmiertne
- autoliza (autolysis) rozkład przez własne enzymy komórkowe
- gnicie (putrefactio) rozkład przez bakterie i inne mikroorganizmy
Zmiany utrwalające
- zeszkieletowanie
- strupieszenie (mumificatio)
- przeobrażenie tłuszczowo-woskowe (saponifiacatio)
- przeobrażenie torfowe (sphagnum)
Pewne, bezwzględne

Wczesne zmiany pośmiertne
Bladość powłok
(palor mortis)
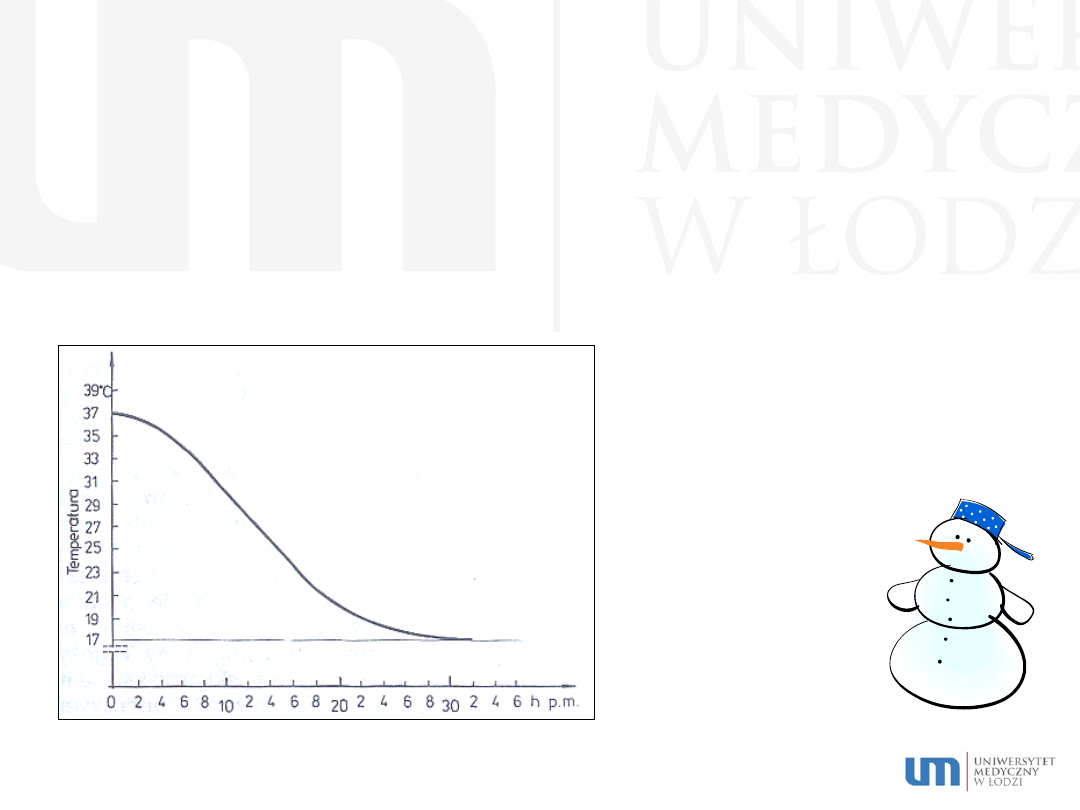
Wczesne zmiany pośmiertne
Oziębienie zwłok (algor/frigor mortis)
Po śmierci następuje stopniowe wychłodzenie całego ciała, przebiega ono oczywiście na odsłoniętych
częściach ciała, jak ręce, twarz gdzie już po 1-2 godzin można wyczuć wyraźnie ochłodzenie. Sam pomiar
temperatury dokonywany jest zwykle w odbytnicy i oczywiście jest to metoda obarczona dużym błędem.
Generalnie można powiedzieć, iż w pierwszych kilku godzinach po śmierci temperatura w odybtnicy
spada około 1 °C na godzinę.
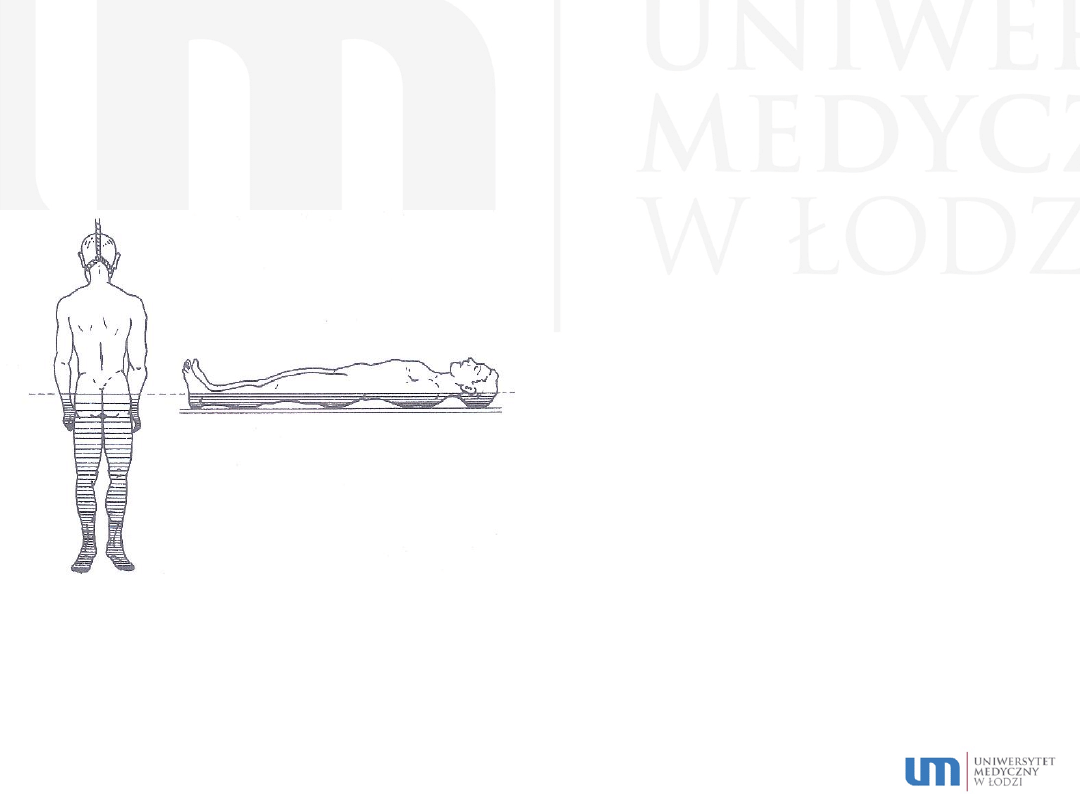
Wykres spadku temperatury zwłok mierzonej w odbytnicy w ciągu 36 godzin
(zwłoki rozebrane, temperatura otoczenia 17 °C).
okolice odkryte – 1-2 h
okolice osłonięte – 4-5 h
wyrównanie temperatury ciała z temperaturą
otoczenia – 24-48 h

Wczesne zmiany pośmiertne
Plamy opadowe (livor mortis)
0,5-1 h – zaczynają pojawiać się; plamiste
1-2 h – zaczynają się zlewać, znikają natychmiast po lekkim ucisku i
powracają niemal natychmiast lub po 15-20 sek.; bardzo szybka
przemieszczalność (do kilku min.)
2-4 h – wyraźnie zlewające się; znikają natychmiast po lekkim ucisku i
powracają po 30-60 sek.; szybka przemieszczalność
4-6 h – niemal jednolite; znikają niemal natychmiast po lekkim ucisku i
powracają po 1-1,5 min.; przemieszczalność przedłużona
6-8 h – jednolite, w pełni rozwinięte; znikają po lekkim ucisku i
powracają po 1,5-2,5 min.; przemieszczalność przedłużona ale
jeszcze całkowita
8-10 h – znikają po średnio silnym ucisku i powracają po 2-4 min.;
przemieszczalność częściowa (przemieszczalność częściowa
utrzymuje się do kilkunastu-kilkudziesięciu godzin /nawet 70
h/)
10-12 h – znikają po silnym ucisku i powracają po 2-5 min.
12-16 h – znikają po silnym ucisku i powracają po 5-10 min.
16-20 h – znikają lub bledną po silnym i przedłużonym ucisku i
powracają po kilkunastu min.
20-32 h – znikają lub bledną po silnym ucisku palcem lub po ucisku
pęsetą i powracają (zwykle częściowo) po kilkunastu (lub więcej)
min.
30 min – niezbyt wyraźne
60 min – wyraźne
6-9 h – w pełni rozwinięte
do 6 h – całkowicie przemieszczalne
do 12 h – częściowo przemieszczalne
do 20 h – łatwo wyciskalne
do 36 h – trudno wyciskalne

Wczesne zmiany pośmiertne
Stężenie pośmiertne (rigor mortis)
żuchwa, kark, ręce, stopy – 2-4 h
wszystkie grupy mięśniowe – 6-12 h
w pełni rozwinięte – 12-24 h
powrót po przełamaniu – 8-10 h
zaczynające się ustępowanie – 2-3 dni
całkowite ustąpienie – 3-4 dni
całkowite ustąpienie u małych dzieci – 2 dni
Źrenice:
I rozszerzenie – zwiotczenie mięśni
II zwężenie – skurcz zwieracza
III rozszerzenie – skurcz rozwieracza
IV ustąpienie stężenia – średnica ok. 7 mm
Fot: Medycyna sądowa DiMaio i
Atlas of the Autopsy
Stężenie pośmiertne
Narastanie stężenia pośmiertnego i jego powrót po przełamaniu
Fot: Medycyna sądowa DiMaio i Atlas of the Autopsy
30
– 60 min – początek
2
– 3 h – żuchwa, ręce, stopy
6
– 8 h – wszystkie
do 7 h
– powraca po przełamaniu
36
– 48 h – początek ustępowania
3- 4 dni
– całkowite ustąpienie

Gnicie
•zazielenienie powłok brzucha – 1-2 dni
•później zazielenienie powłok głowy, szyi i barków, smugi dyfuzyjne oraz
rozedma gnilna powłok twarzy
•później obrzęk gnilny całego ciała, pęcherze gnilne i spełzanie
naskórka – 2,5-3 dni
Fot: Medycyna sądowa DiMaio i Atlas of the Autopsy

Zeszkieletowanie
rozpad tkanek miękkich – po 3-5 latach
całkowite zeszkieletowanie (ścięgna, więzadła,
chrząstki) – po 5-10 latach
kości (długie) tłuste z resztkami chrząstek – po 10-15
latach
kości (długie) suche, całkowicie pozbawione tłuszczu
– po 50 latach
kości (długie) kruche, łamliwe, zerodowane – po 100
latach
całkowite zeszkieletowanie na wolnym powietrzu – po
1,5-2 latach
rozpad kości na wolnym powietrzu – po 10-15 lat
larwy much mogą zniszczyć tkanki miękkie nawet w
ciągu 2-4 tyg.

Strupieszenie (mumificatio)
po około 1 roku (wyjątkowo
kilka miesięcy)
małe dzieci po kilku
tygodniach (wyjątkowo po
kilkunastu dniach)

Częściowe strupieszenie
ZMS Wrocław

Zeszkieletowanie i częściowe strupieszenie
ZMS Wrocław

Zeszkieletowanie i częściowe strupieszenie
ZMS Wrocław

Przeobrażenie tłuszczowo-woskowe
(saponifiacatio)
•tkanka podskórna – początek
przemian 1-2 miesiące (przy wysokiej
temperaturze 2-3 tygodnie);
zakończenie przemian 2-4 miesiące
•mięśnie – początek przemian 3-4
miesiące
•całkowita – kilka lat (minimum 1
rok)
•całkowita małych dzieci po kilku
miesiącach
ZMS Wrocław

Karta zgonu
Kto może stwierdzić zgon:
- Lekarz i starszy felczer
- Położna w stosunku do noworodków do 7 dni życia, gdy nie ma lekarza w zasięgu
4 km
- Pielęgniarka po odpowiednim przeszkoleniu i otrzymaniu zaświadczenia w
przypadkach, gdy ze względu na trudności komunikacyjne (brak lekarza) karta
nie mogłaby być wystawiona w ciągu 12 godzin

Karta zgonu
Który z lekarzy ma obowiązek wystawienia karty zgonu?
- Lekarz, który w czasie ostatnich 30 dni przed zgonem udzielał świadczeń. Jeśli
była przeprowadzona sekcja zwłok – winien przed wystawieniem karty zapoznać
się z protokołem lub wynikiem sekcji.
- Lekarz wykonujący sądowo-lekarską sekcję zwłok w przypadkach zgonów, w
których taka sekcja została zarządzona
- Lekarz, który stwierdził zgon będąc wezwany do wypadku nagłego zachorowania
- Jeśli nie wchodzi w rachubę żadna z wymienionych wyżej opcji – lekarz z
rejonowego ośrodka zdrowia

Karta zgonu
Czynności przed wystawieniem karty zgonu:
- Stwierdzenie zgonu na podstawie oględzin i wykluczenia udziału innych osób
- Ustalenie tożsamości
- Zapoznanie się z ewentualną dokumentacją lekarską, zebranie wywiadu
dotyczącego okoliczności zgonu (rodzina, otoczenie)
Jeśli zachodzi jakieś podejrzenie – tylko KARTA INFORMACYJNA i powiadomienie
odpowiednich organów o podejrzeniu przestępstwa.

Przyczyny zgonu
1. Przyczyna wyjściowa (pierwotna) – choroba będąca początkiem procesu
chorobowego, który doprowadził do zgonu bądź uraz albo zatrucie.
2. Przyczyna wtórna – choroba, która rozwinęła się jako skutek choroby, urazu lub
zatrucia będących przyczyną wyjściową (pierwotną)
3. Przyczyna bezpośrednia (ostateczna) – choroba, która stała się ostateczną
przyczyną zgonu, w następstwie chorób, urazu lub zatrucia będących
przyczynami zgonu wyjściową lub wtórną.
W przypadku, gdy przyczyna wyjściowa jest jednocześnie przyczyną wtórną i
ostateczną (złamanie podstawy czaszki, zapalenie płuc) w miejscach przyczyny
wtórnej i bezpośredniej wstawiamy poziome kreski.
Gdy nie można ustalić przyczyny zgonu – wpisujemy „przyczyna zgonu nieustalona”

Po zgonie w oddziale szpitalnym zwłoki pozostają na miejscu dwie godziny i dopiero
po powtórnym stwierdzeniu zgonu przez lekarza mogą być przewiezione do
kostnicy.
Sekcja zwłok może być przeprowadzona dopiero po 12 godzinach od zgonu.
Wcześniej wykonuje się sekcję tylko w określonych przypadkach (np.
transplantacje) po komisyjnym stwierdzeniu zgonu przez zespół lekarzy.
Nie wolno grzebać zwłok przed 24 godzinami (wyjątki – choroby zakaźne: cholera,
dżuma, ospa, wąglik, wścieklizna)

Przypadki podlegające zgłoszeniu do prokuratury
- Zgon osoby, której uszkodzenie ciała lub zaburzenie czynności nasuwa uzasadnione
podejrzenie, że pozostaje w związku z czynem przestępczym
- Usiłowanie zabójstwa lub samobójstwa, spędzenia płodu, zatrucia bądź ciężkiego
uszkodzenia ciała
- Przywiezienie do szpitala osoby nieprzytomnej o ile nie jest możliwe ustalenie jej
tożsamości
- Zgon chorego w szpitalu jeśli zgon ten nastąpił w skutek zaniedbania ze strony
personelu służby zdrowia zarówno w czasie leczenia w szpitalu jak i przed
przyjęciem

Koniec
Wyszukiwarka
Podobne podstrony:
SEM - uduszenie, Medycyna, Medycyna sądowa, Tanatologia
Medycyna sadowa tanatologia id 292621
Medycyna sądowa tanatologia
sądowa giełda przepisana ze zdjec, VI rok, Genetyka, gena-prezki, 15 - Medycyna sądowa, giełdy, Gieł
orzecznictwo traumatologia tanatologia, AM, rozne, medycyna sądowa, med sadowa, MED sądowa, sadowka
wykład z cholestazy (bez zdjęć)
koordynacja hormonalna czlowieka bez zdjec
wykład dr Steplewska uklad limfatyczny1 bez zdjęć
Medycyna sadowa sylabus
1 Wypadki komunikacyjne bez zdjec
kodeks postepowania cywilnego, Medycyna sądowa
sadowka27.01.2012, VI rok, Genetyka, gena-prezki, 15 - Medycyna sądowa, giełdy, Giełdy - od kloca, i
toksy, VI rok, VI rok, Medycyna sądowa, Medycyna sądowa, Kolokwia
Kokainizm - dawniej i dziś, Forensic science, Medycyna sądowa i antropologia, Toksykologia, trucizny
więcej podobnych podstron