
Wirus HPV
Kinga Bartczak
Magdalena Bartnicka
Marta Górska
Joanna Leks
Zofia Kałużyńska

HPV (ang. Human Papillomavirus) - ludzki wirus
brodawczaka.
Odgrywa kluczową rolę w powstawaniu raka szyjki
macicy
Przekazywany najczęściej przez kontakty seksualne
Infekuje narządy moczowo-płciowe - głównie tkankę
skórną i odbytowo-płciową

Obecnie znamy 120-200 odmian wirusa HPV
Ponad 40 jest przekazywanych drogą płciową
Z badań wynika, że ok. 75% aktywnych seksualnie
kobiet na pewnym etapie życia ulega zakażeniu wirusem
HPV.
Infekcja występuje lokalnie i przebiega bez fazy wieremii

Typy wirusa HPV
Niskoonkogenne (niskiego ryzyka)
Wysokoonkogenne (wysokiego ryzyka)

Typy niskoonkogenne
Zakażenie zwykle przebiega bezobjawowo
Odpowiedzialne są za powstawanie łagodnych zmian
brodawkowatych narządów rozrodczych (nazywanych
kłykciny kończyste lub brodawki) zarówno u kobiet
jak i mężczyzn
W większości przypadków zakażenie wirusem HPV mija
samoistnie

Typy wysokoonkogenne
Prowadzą najczęściej do powstawania raka
szyjki macicy (ponad 90% zachorowań)
Typ: 16, 18, 31 i 45
Zakażenie typami wysokoonkogennymi może również
sprzyjać wystąpieniu nowotworów narządów
moczowo-płciowych np. raka odbytu, pochwy i sromu

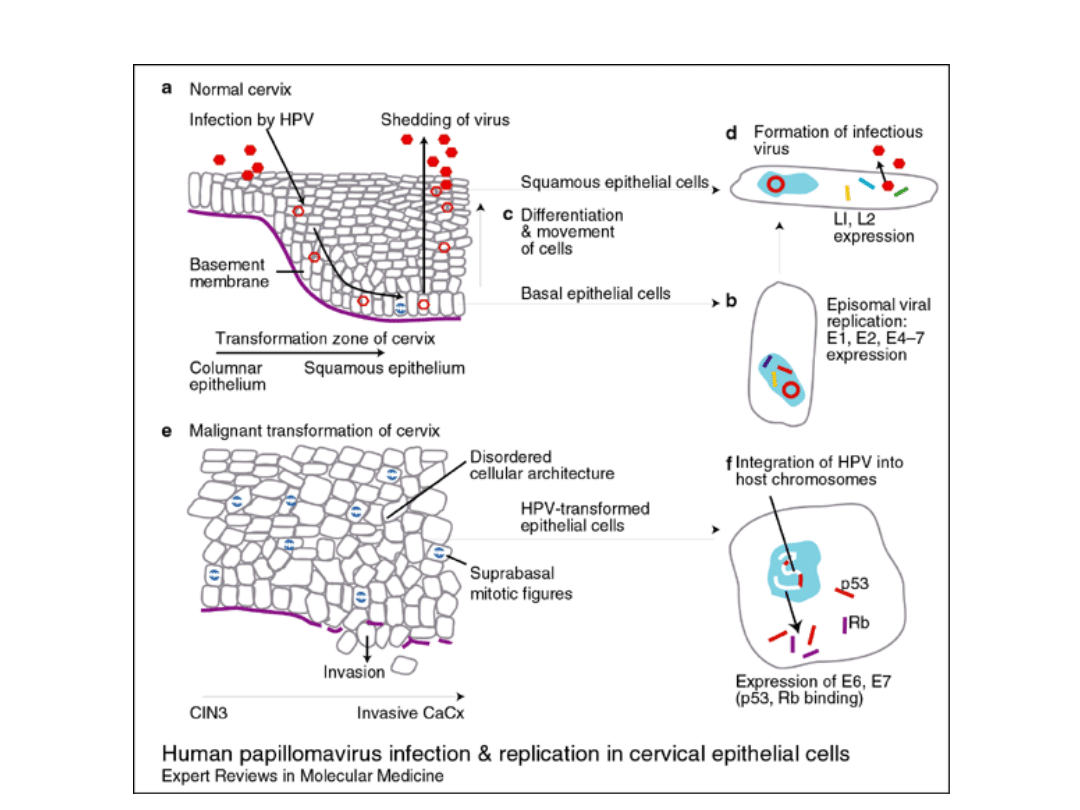
Genom wirusa - kolista cząsteczka
dwuniciowego DNA. Wyróżnia się w nim:
region niekodujący białek wirusowych
region kodujący białka wczesne (E) -
odpowiedzialne za transkrypcję
region kodujący białka strukturalne kapsydu
wirusa (L)
W transformacji nowotworowej biorą udział
białka E6 i E7, które są protoonkogenami.
Białko E2 jest represorem ekspresji tych
protoonkogenów. Utrata funkcji białka E2
powoduje wzrost ekspresji białek E6 i E7, które
stają się onkogenami zdolnymi do degradacji
produktów genów supresorowych RB i p53

Immunogenność HPV
naturalna immunogenność białek HPV jest
niska – cykl rozwojowy wirusa zachodzi
głównie w jadrze komórki, a białka wirusowe
są produkowane w niewielkiej ilości
HPV koduje również białka mogące osłabić
reakcje immunologiczną gospodarza
Niska ekspresja białek wczesnych E1 i E2
zachodzi w jądrach komórek podstawnych -
komórki układu immunologicznego nie
rozpoznają tych białek

Immunogenność HPV c.d.
Ekspresja białek E6 i E7 w jądrach warstwy
przypodstawnej nabłonka – nie są rozpoznawane
przez komórki układu immunologicznego,
b.rzadko spotyka się Ab przeciw białkom
niestrukturalnym
Ekspresja białek kapsydu L w jądrach i
cytoplazmie dojrzałych keratynocytów
ulegających złuszczeniu w ciągu 2 dni
Poziom ekspresji jest zwykle wysoki, ale czas
ekspozycji białek wirusa jest b.krótki; APC
występują w powierzchniowej warstwie
nabłonka w małej ilości

Immunogenność HPV c.d.
W większości infekcji HPV powstają w
niewielkim stężeniu Ab przeciwko białkom
strukturalnym kapsydu (L) – nie mają
właściowości neutralizujących i nie chronią
przed powtórną infekcją
Przeciwciała anty-HPV pojawiają się wiele
miesięcy po rozwoju infekcji
Przeciwciała przeciwko białkom kapsydu –
markery infekcji
Przeciwciała anty-E6, E7 – mogą korelować z
rozwojem patologii szyjki macicy

Diagnostyka HPV
Cytologia
Metody diagnostyczne stosowane w weryfikacji
nieprawidłowych wyników cytologicznych:
o Powtórzenie cytologii
o Test HPV (test DNA HR HPV i test mRNA HR HPV)
o Badanie kolposkopowe z wykonaniem biopsji
o Diagnostyczno-terapeutyczne wycięcie zmiany na
szyjce macicy - I ocena histologiczna
Badanie histologiczne – w pełni potwierdza lub
wyklucza obecność CIN lub raka szyjki macicy

Cytologia jednowarstwowa
Wymaz cytologiczny to bardzo efektywny test
screeningowy, który wykrywa nawet bardzo
wczesne zmiany nowotworowe
Daje większe możliwości diagnostyczne, minimalizuje
liczbę nieprawidłowych lub nieczytelnych wyników
oraz poprawia jakość i wiarygodność wyniku
cytologicznego

Cel
Ocena, czy złuszczające się komórki są
prawidłowe czy patologiczne
Badania kliniczne potwierdziły, że wymaz
cytologiczny jednowarstwowy jest znacznie
dokładniejszy od wymazu konwencjonalnego
Wykrycie w komórkach nabłonkowych szyjki macicy
DNA wirusa HPV, uważanego za najważniejszy
czynnik ryzyka względem raka szyjki macicy

Test HR HPV (high risk HPV)
- wykrywa DNA lub mRNA wysokoonkogennych HPV
1. Test HR HPV DNA
Ma wartość w weryfikacji nieprawidłowych wyników
cytologii – określa ryzyko rozwoju zmain przedrakowych i
raka szyjki macicy
(-) wynik: nie ma CIN3 ani raka szyjki macicy, prognozuje
że rak nie rozwinie się w ciągu 6 lat lecz nie wyklucza CIN1
i CIN2, które mogą być spowodowane wirusem o niskim
potencjale onkogennym
(+) wynik: obecność DNA wirusa, ale nie pozwala na ocenę
czasu trwania zakażenia, ani czy ma charakter przygodny
czy przetrwały

2. Test mRNA HPV
Skierowany głównie na wykrywanie
transkrypcji wirusów typu 16, 18, 31, 33 i 45
różnicuje zakażenie przygodne i przetrwałe
(+) wynik świadczy o obecności transkryptów
E6 i E7 wirusa i wskazuje na charakter
przetrwały i rozpoczęciu karcinogenezy; grupa
b.wysokiego ryzyka

PCR - łańcuchowa reakcja polimerazy
Polega na amplifikacji (powieleniu) w warunkach
in vitro wybranego fragmentu DNA, które
pochodzi z danego patogenu. Rozpoczęcie
reakcji PCR umożliwiają startery ( krótkie,
jednoniciowe fragmenty DNA), które ulegają
połączeniu z komplementarnym fragmentem
poszukiwanego DNA. Produkt jest
identyfikowany przez rozdział
elektroforetyczny i obserwowany po
wybarwieniu w świetle UV
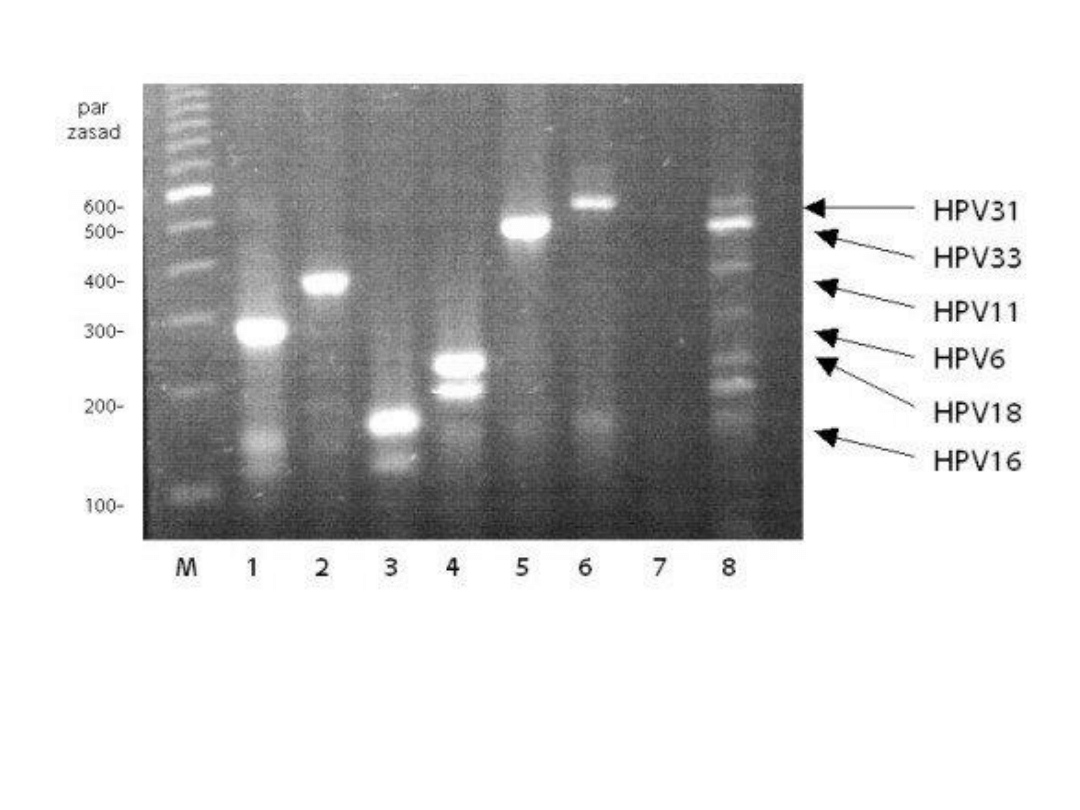
Detekcja genotypów HPV w próbkach pacjentek HPV-dodatnich. M- Marker
100bp (Invitrogen).
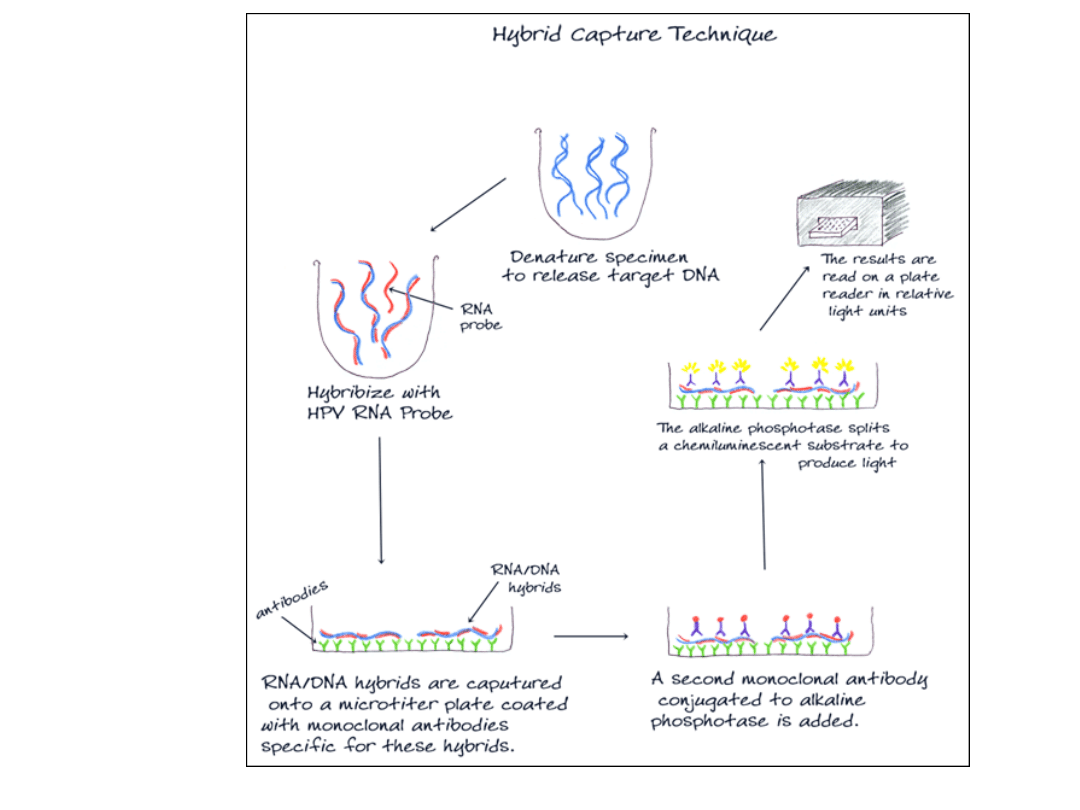
3. HC 2

4. Hybrid Capture 3 (HC 3)
Wykorzystuje biotynylowane oligonukleotydy
swoiste dla wybranych sekwencji DNA HPV
wiążących hybrydy DNA-RNA w kompleksy ze
streptawidyną opłaszczającą dołki płytki.
Użycie oligonukleotydów zamiast przeciwciał
redukuje możliwośćwiązania niespecyficznych
hybryd DNA-RNA powstających w wyniku
niewłaściwej denaturacji badanych
materiałów biologicznych

Szczepionka HPV
Rekombinowana (np. przez drożdże) proteina
kapsydu L1 wirusa daje podobną strukturalnie
do wirusa cząsteczkę VLP (virus-like particle) –
nie zawiera DNA (!), ma zachowane wszystkie
epitopy charakterystycze dla prawdziwego
wirusa. Zawierają różne adiuwanty.

1. Szczepionka czterowalentna Silgard/Gerdasil
Zawiera białko strukturalne kapsydu HPV 6, 11, 16, 18
rekombinowane w komórkach drożdży
Adiuwant: amorficzny siarczan wodorofosforanu glinu
Profilaktyka śródłonkowej neoplazji szyjki macicy (CIN2, 3),
rak szyjki macicy, neoplazji sromu i pochwy oraz brodawek
płciowych
Grupa docelowa: dziewczęta i kobiety 9÷26 lat (badania
kliniczne wykazały skuteczność u kobiet do 45 r.ż.), chłopcy
9÷15 lat
Dawkowanie: 0, 2, 6 miesiąc; domięśniowo

2. Szczepionka dwuwalentna Cervarix
Gen L1 HPV16 i 18 wprowadzony do wektora -
bakulowirus, a następnie do komórek owadów,
w których dochodzi do ekspresji białka L1
Adiuwant: związek glinu i ufosforylowanego
lipidu A-wzmacnia odpowiedź przez związanie z
receptorem TLR-4 obecnym na APC
Profilaktyka CIN2, 3, raka szyjki macicy
Grupa docelowa:dziewczęta i kobiety 10÷25 lat
Dawkowanie: 0, 1, 6 miesiąc; domięśniowo

Obie szczepionki mają charakter profilaktyczny
i nie stosuje się ich w celu zapobiegania
progresji zakażenia HPV
Swoiste przeciwciała w wysokim stężeniu są
produkowane po 2. dawce szczepionki
Każda aktywna seksulanie kobieta przed
zaszczepieniem musi mieć wykonany wymaz
cytologiczny

Dziękujemy za uwagę
Wyszukiwarka
Podobne podstrony:
Ważna wiadomość dotycząca szczepionki HPV, Prof. Dorota Majewska
HPV Informacje dla lekarzy
I don t care whether it s HPV or ABC — kopia
E book HPV 2012
Infekcje HPV, immunoprofilaktyka
Aktualizacja powikłań i zgonów po szczepionkach HPV Jaskowski, Zdrowie i ekologia, Szczepionki
Stop obowiązkowym szczepieniom przeciwko HPV
Szczep. p.HPV, Epidemiologia(1)
Infekcja HPV a rak szyjki macicy
HPV Iza )
Japonia wycofuje zalecenie HPV
Ważna wiadomość dotycząca szczepionki HPV, Prof. Dorota Majewska
HPV Informacje dla lekarzy
I don t care whether it s HPV or ABC — kopia
Wirus HPV opryszczki
Paraliż po szczepionce HPV przeciwko rakowi szyjki macicy
Infekcje HPV, immunoprofilaktyka
Szczepionka przeciwko HPV typ 6, 11, 16, 18
więcej podobnych podstron