Infekcje HPV –
immunoprofilaktyk
a – szczepionki,
kiedy?
Izabela Norsesowicz,
gr.C
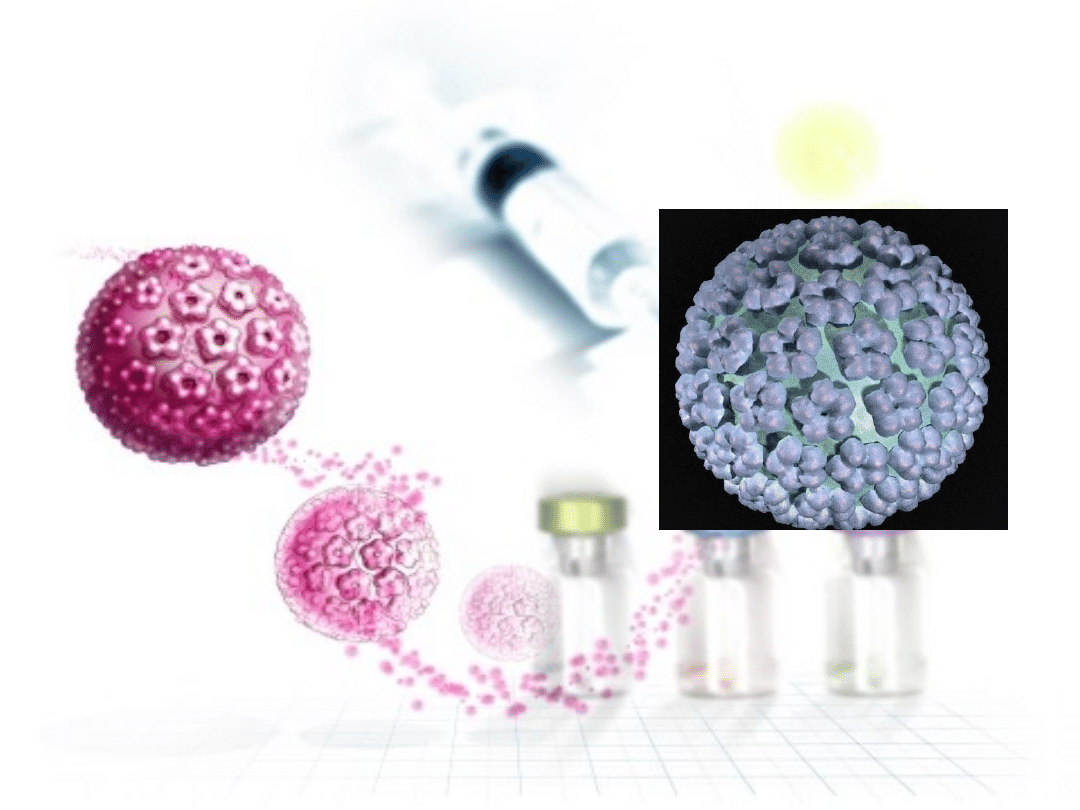
HPV – wirus
brodawczaka ludzkiego
( Human Papilloma
Virus )
• bardzo mały i prosty w budowie wirus DNA
• ok. 8000 par nukleotydów
• białkowy kapsyd o kształcie dwudziestościanu
foremnego
• zawiera jedynie 7 genów (dwa z nich - E6 i E7 -
to onkogeny)
Działanie wirusa
Po włączeniu onkogenów E6 i E7 do DNA
komórek nabłonka dochodzi do blokowania
anty-onkogennych białek p53 i pRb, w
efekcie czego proliferującę komórki
zaczynają
kumulować mutacje, które zamiast
być naprawiane lub
eliminowane, mogą sprowadzić komórki
nabłonka płaskiego na szlak mutacyjny
wiodący do
powstania klonogennych komórek raka
płaskonabłonkowego.
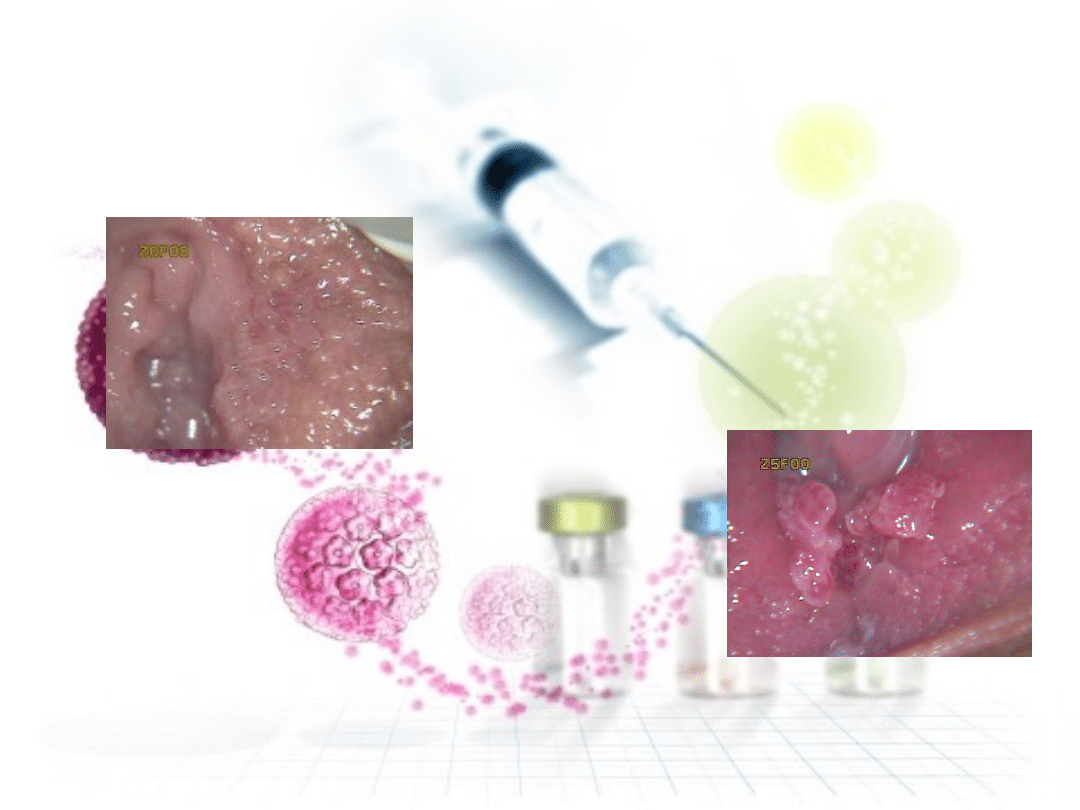
Infekcje HPV
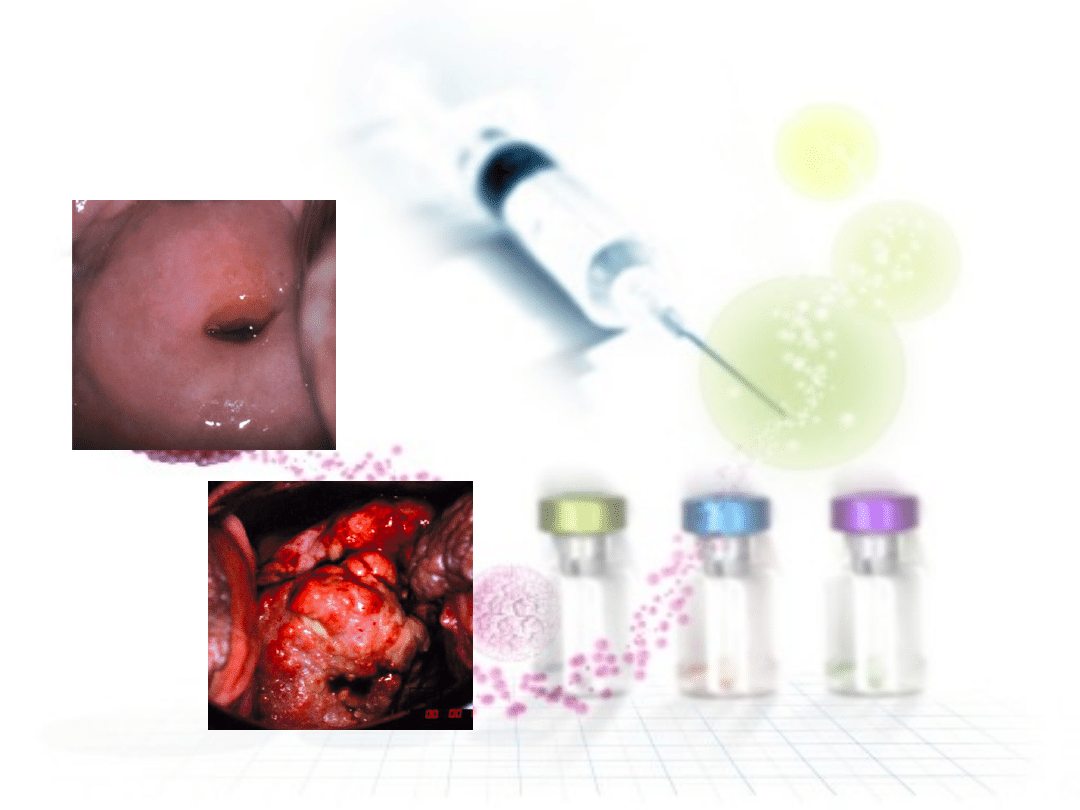
• Kłykciny kończyste
drobnobrodawkowate wykwity
najczęściej na śluzówce
przedsionka pochwy, ścianach
pochwy i odbycie.
• Brodawczaki płaskonabłonkowe
przylegają niewielką szypułą do powierzchni
nabłonka, a w części obwodowej mają bardzo
pofałdowaną, brodawkowatą powierzchnię.
Często są pokryte zrogowaciałym nabłonkiem.

Rak szyjki macicy
Rak szyjki macicy jest drugim, co do częstości rakiem,
który dotyka kobiety
Ponad 2/3 przypadków raka szyjki macicy
spowodowane jest przez typy wirusa HPV 16 i 18,
jednak wirusami onkogennymi są również
HPV 11,33,45 !
Główną drogą nabywania zakażeń HPV
są kontakty seksualne.
Czynnikami zwiększającymi ryzyko zakażenia są:
• wczesne rozpoczynanie współżycia seksualnego,
• duża liczba partnerów,
• seks bez prezerwatyw,
• niedostatki higieny intymnej,
• długotrwała antykoncepcja hormonalna,
• palenie tytoniu,
• duża liczba przebytych porodów.
W jaki sposób wirusy HPV
prowadzą do rozwoju raka?
W większości przypadków
zakażenie wirusami HPV
ustępuje samoistnie, ale w
przypadkach zakażeń
wirusami HPV wysokiego
ryzyka może dojść do
rozwoju raka szyjki macicy.
Zmiany w obrębie szyjki
macicy powstałe z
nieprawidłowych komórek
na skutek zakażenia
wirusem HPV są
opisywane jako
śródnabłonkowa zmiana
nowotworowa (CIN).
Profilaktyka
Zapobieganie zakażeniom HPV stanowi
profilaktykę
pierwotną rozwoju raka szyjki macicy.
Zakażenie wirusem HPV ma związek z pojawieniem
się komórek rakowych w szyjce macicy kobiety.
Prawie wszystkie chore na raka szyjki macicy są
nosicielkami wirusa. HPV jest przenoszony drogą
płciową, dlatego jednym ze sposobów profilaktyki jest
stosowanie prezerwatyw. Inny sposób to szczepionka
przeciw wirusowi brodawczaka ludzkiego. Chroni ona
przed wirusem, a tym samym przed rakiem szyjki
macicy. Szczepionka chroni także przed pojawieniem
się brodawek, które mimo iż bardzo niebezpieczne
dla zdrowia nie są, jednak stanowią duży dyskomfort.
Szczepionka na
wagę życia
• daje 100% ochrony przed rakiem
szyjki macicy i zmianami
przednowotworowymi sromu i pochwy
powodowanymi przez wirusy HPV 16 i
18;
•
wytwarza również odporność przeciw
zakażeniu wirusami typu HPV 6 i 11
wywołującymi brodawki w okolicach
sromu i odbytu;
• szczepi się domięśniowo;
• są trzy dawki:
– pierwsza w dowolnym terminie
– druga 2 miesiące po pierwszej
– trzecia po 4 miesiącach po
drugiej
Na rynku
dostępne są dwie
szczepionki:
- Cervarix
- Silgard
Szczepionka na
wagę życia
• szczepionka zalecana jest dziewczynkom w
wieku od 10 do 15 lat (by kobieta była odporna
na zakażenie HPV zanim rozpocznie współżycie),
ale ogólnie od 9-26lat.
• zalecane jest również szczepienie chłopców,
gdyż mężczyźni są nosicielami HPV
Jest to szczepionka monowalentna,
zawierająca oczyszczone białko dla każdego
wymienionego typu wirusa, nie wywołuje
symptomów choroby.
- Czterowalentna szczepionka
przeciw HPV 6,11,16,18
- Dwuwalentna szczepionka
przeciw HPV 16 i HPV 18
Jej przyjęcie, wraz ze stosowaniem się do
zasad „bezpiecznego seksu”, pozwolić może na
drastyczne zmniejszenie ryzyka zachorowania
na raka szyjki macicy.
Profilaktyka wtórna
Wtórną profilaktyką raka szyjki macicy są ginekologiczne
badania cytologiczne. Ich celem jest wykrycie wczesnych stadiów
poprzedzających bezpośrednio rozwój raka szyjki macicy u kobiet nie
zgłaszających na ogół żadnych dolegliwości. Rozwijający się stan
przedrakowy, a nawet wczesne przedinwazyjne postaci raka nie dają
najczęściej objawów.
Okresowe badania cytologiczne rozpoczęte 3 lata po inicjacji
seksualnej (lub w 21 roku życia) i powtarzane regularnie co rok do 30
roku życia, a następnie co 2-3 lata.
Jak przebiega badanie?
Ginekolog pobiera rozmaz z szyjki macicy. Po utrwaleniu i
zabarwieniu preparatu zawierającego złuszczone komórki,
patomorfolog ocenia ich budowę, wskazując czy jest ona prawidłowa
czy też wykazuje niebezpieczne zmiany mogące prowadzić do
rozwoju raka.
W jaki sposób
zapobiegać zakażeniom
wirusami HPV?
• Ryzyko zakażenia wirusami HPV można ograniczyć, zarówno
dla mężczyzn jak i dla kobiet, poprzez ograniczenie liczby
partnerów seksualnych .
• Prawidłowe używanie prezerwatyw również redukuje ryzyko
zakażenia wirusami HPV. Jednakże całkowite zabezpieczenie za
pomocą prezerwatyw nie zostało jeszcze dokładnie określone .
• Należy pamiętać o tym, że zakażenie wirusami HPV często
przebiega bezobjawowo , tak więc nie można w sposób
całkowicie pewny stwierdzić czy dana osoba jest zdrowa .
• Jedyną, efektywną w 100% metodą uniknięcia zakażenia
wirusem HPV jest unikanie kontaktów seksualnych z osobami
zakażonymi . Kobiety powinny prosić swoich lekarzy o
regularne wykonywanie cytologii, a następnie rozmawiać o
wynikach tych badań.
Statystyka!
• Globalnie, co roku notuje się ok. 500.000
nowych zachorowań,
• około 300.000 kobiet umiera z powodu raka
szyjki macicy .
• Szacuje się, że na świecie liczba kobiet
chorych na raka szyjki macicy sięga 1,4
miliona .
• W Polsce zapada na ten typ raka ponad 3
600 kobiet rocznie, z czego umiera co roku
ok. 2000 – jest to jeden z najwyższych
wskaźników w Europie.

Dla wielu kobiet
tych kilka minut
spędzonych w
gabinecie
ginekologicznym
raz do roku może
oznaczać
uratowane
życie!
Większość przypadków raka
szyjki macicy rozwija się u kobiet,
które
nigdy nie wykonywały
cytologii.
Bibliografia
• Jakóbisiak, Gołąb, Lasek
„Immunologia”, PWN, Warszawa
2008
• Wikipedia.org (ryciny)

DZIĘKUJE
ZA UWAGĘ!
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
Wyszukiwarka
Podobne podstrony:
Ważna wiadomość dotycząca szczepionki HPV, Prof. Dorota Majewska
Matma zadania (IZA)
CHEMIA IZA
4 Aksonometria (Iza)
SZCZ, IZA, JĘZYK ROSYJSKI-TŁUMACZENIOWY, Słownik opisowy Ożegowa
HPV Informacje dla lekarzy
I don t care whether it s HPV or ABC — kopia
NEGOCJACJE salej wykłady, IZA, AKADEMIA ROZWOJU, NEGOCJACJE-salej
3 wyklad ekonomika iza
Teoria zadania (IZA)
iza obl19
5 Schemat przyłącza (Iza)
manipulator, AGH, Semestr 5, PKM całość, PKM akademiki I, PKM, Projekt nr 2, Spawy manipulator iza
iza 2, Egzamin Siuta
JE, IZA, JĘZYK ROSYJSKI-TŁUMACZENIOWY, Słownik opisowy Ożegowa
iza 3
iza zabawy KUR
więcej podobnych podstron