UKŁAD CHŁONNY (LIMFATYCZNY), OTWARTY
CHARAKTERYSTYKA, FUNKCJE, SKŁAD:
- wchłania i usuwa nadmiar płynów z przestrzeni międzytkankowej
- transport chłonki, w skład której wchodzą: substancje koloidalne, tłuszcze, białka, komórko
odpornościowe, komórki nowotworowe
UKŁAD CHŁONNY TWORZĄ:
- węzły chłonne
- naczynia chłonne
- chłonka lub mlecz
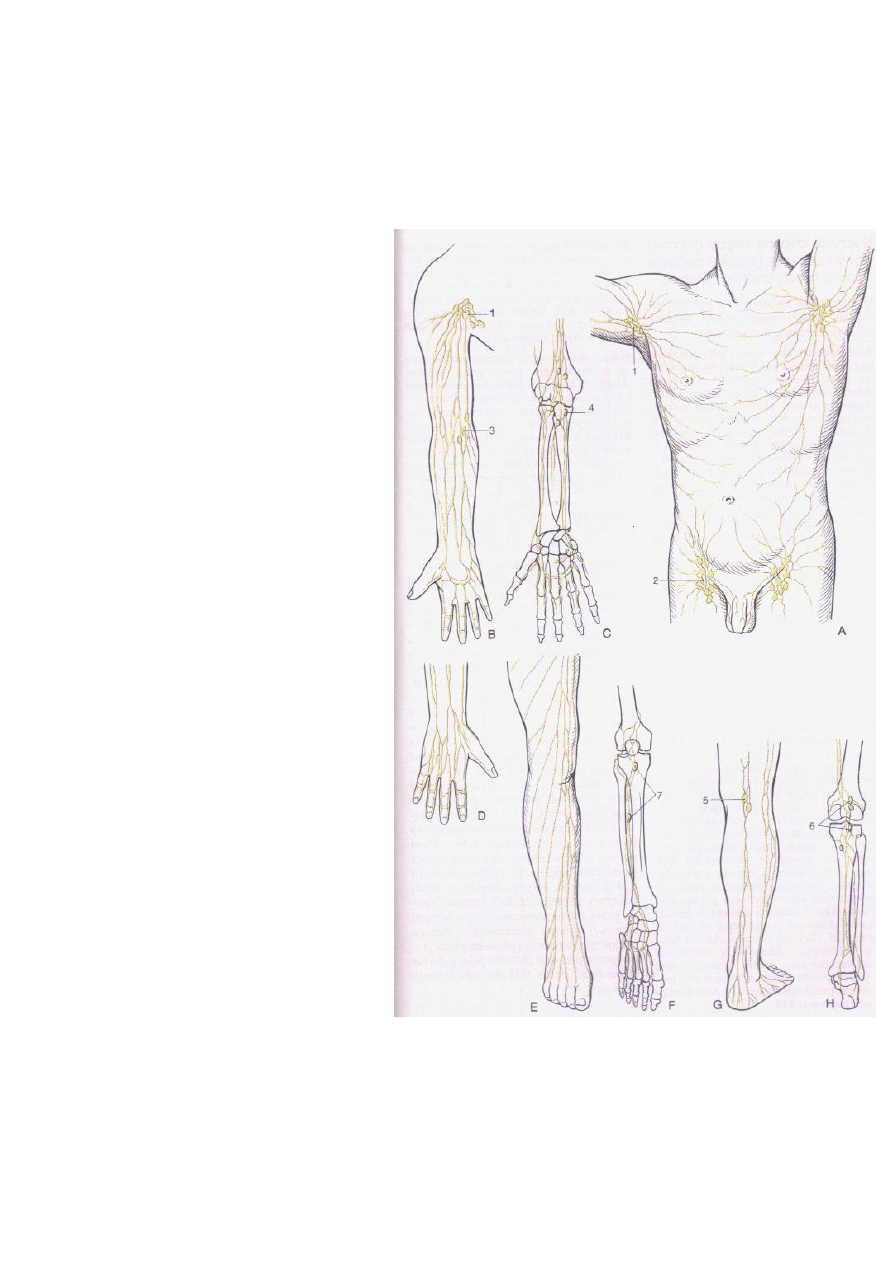
WĘZŁY CHŁONNE:
1. Węzły chłonne pachowe
2. Węzły chłonne pachwinowe
3. Węzły chłonne pachowe łokciowe
powierzchowne
4. Węzły chłonne pachowe łokciowe
głębokie
5. Węzły chłonne podkolanowe
powierzchowne
6. Węzły chłonne podkolanowe
głębokie
NACZYNIA CHŁONNE
- są trzecią najgęstszą siecią
(po naczyniach żylnych i tętniczych)
- występują praktycznie we wszystkich
narządach
- istnieją miejsca, gdzie brak jest naczyń
chłonnych
MIEJSCA BEZ NACZYŃ
CHŁONNYCH I KRWIONOŚNYCH:
- rogówka, soczewka, ciało szkliste gałki
ocznej, szkliwo i zębina, chrząstki, nabłonki,
włosy
MIEJSCA BEZ NACZYŃ CHŁONNYCH,
POSIADAJĄCE TYLKO NACZYNIA
KRWIONOŚNE:
- mózgowie, rdzeń kręgowy, miąższ śledziony,
wyspy trzustkowe, łożysko z pępowiną
i błonami płodowymi, szpik kostny
NACZYNIA CHŁONNE
- naczynia chłonne włosowate
- małe naczynia chłonne
- duże naczynia chłonne – pnie i przewody chłonne (posiadające liczne zastawki, dobrze rozwinięta błona
środkowa z licznymi włóknami sprężystymi i mięśniami gładkimi)

NAJWIĘKSZE NACZYNIA CHŁONNE
- PRZEWÓD PIERSIOWY odprowadza chłonkę z obu kończyn dolnych, z miednicy mniejszej i brzucha,
częściowo z klatki piersiowej oraz z lewej kończyny górnej i lewej połowy głowy i szyi (3/4 części ciała)
- PRZEWÓD CHŁONNY PRAWY zbiera chłonkę z prawej połowy głowy i szyi, z pnia
podobojczykowego prawego, zbierającego chłonkę z kończyny górnej prawej (1/4 części ciała)
CHŁONKA I JEJ KRĄŻENIE
- składa się z części płynnej (białko, enzymy, żelazo, cholesterol) i elementów komórkowych (97%
stanowią limfocyty)
- płynie „z krwi do krwi”, czyli z przestrzeni międzykomórkowych, w których powstaje jako przesącz
osocza krwi, do naczyń żylnych
ODPORNOŚĆ
Za utrzymanie odporności odpowiedzialne są:
- komórki niszczące: drobnoustroje, obce komórki i tkanki
- cząsteczki własnych białek
ODPORNOŚĆ KOMÓRKOWA
To mechanizm niszczenia obcych komórek i obcych związków chemicznych przez własne komórki
ODPORNOŚĆ HUMORALNA
To unieczynnienie obcych związków chemicznych przez własne białka
LIMFOCYTY
- biorą udział w tworzeniu i utrzymaniu odporności komórkowej i humoralnej
- są wytwarzane w szpiku czerwonym
- po przejściu ze szpiku do krwi są przenoszone do tzw. narządów limfoidalnych (grasica i grudki chłonne
w przewodzie pokarmowym)
- w narządach limfoidalnych mnożą się i różnicują
LIMFOCYTY T
- dojrzewają w grasicy
- zawierają IMMUNOGENY, które są odpowiedzialne za syntezę immunoglobulin G (lgG), które
zatrzymują i unieczynniają obce związki chemiczne
- odpowiedzialne za reakcje immunologiczne typu KOMÓRKOWEGO
Tkanki przeszczepione z innego osobnika zawierają obce związki chemiczne np. białka. Limfocyty T
gromadzą się w przeszczepionej tkance, wytwarzają przeciwciała przeciwko komórkom tkanki – biorca
odrzuca przeszczepioną tkankę.
LIMFOCYTY B
- zatrzymują się w grudkach chłonnych przewodu pokarmowego
- dojrzewają i dzielą się w węzłach chłonnych
- wiążą krążące we krwi obce białka – mechanizm humoralny odpowiedzi immunologicznej
PATOFIZJOLOGIA – NOWOTWORY UKŁADU CHŁONNEGO
- ZIARNICA ZŁOŚLIWA, czyli chłoniak Hodgkina
- NIEZIARNICZE CHŁONIAKI ZŁOŚLIWE
Punktem wyjścia chłoniaków są komórki immunologiczne kompetente, krążące we krwi – stąd
KONIECZNOŚĆ TRAKTOWANIA ICH ZAWSZE JAKO CHOROBY UKŁADOWEJ, niezależnie
od pierwotnej lokalizacji i stadium zaawansowania.
Istotą jest patologia limfocytów, które dzielą się i wzrastają bez zachowania jakiegokolwiek porządku.
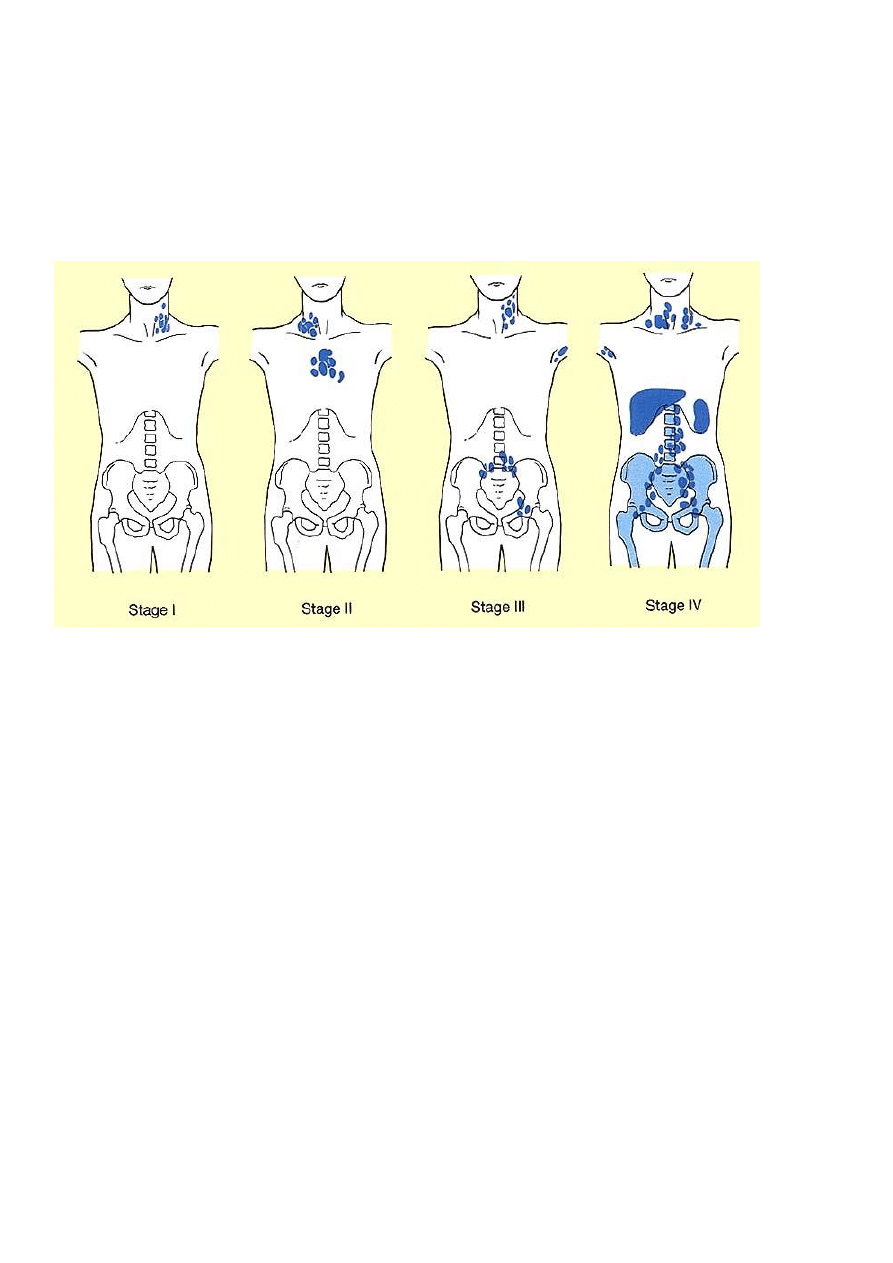
Choroba może występować w jednym lub wielu węzłach chłonnych, a nawet w innych narządach, tak jak
wątroba, szpik kostny i śledziona.
ZIARNICA ZŁOŚLIWA: obraz kliniczny
- powiększenie węzłów chłonnych: 60% szyjnych, 15% śródpiersia i wnęk płuc, 20% jednej lub obu pach
- osłabienie, spadek ciężaru ciała, poty, stany podgorączkowe, gorączka
- świąd skóry
- bóle węzłów chłonnych po spożyciu alkoholu
Stopnie klinicznego zaawansowania Chłoniaka Hodgkina
STOPNIE KLINICZNEG ZAAWANSOWANIA
A – brak objawów ogólnych
B – objawy ogólne: znaczna gorączka (>38 stopni), poty nocne, niewyjaśniona utrata masy ciała powyżej
10%
Podstawą jest CHEMIOTERAPIA WIELOLEKOWA
- protokoły lecznicze są zbliżone do protokołów leczenia ostrych białaczek limfoblastycznych
CHIRURGIA – pobieranie materiału do badania, usunięcie zmian resztkowych, interwencja w nagłych
przypadkach
RADIOTERAPIA – profilaktyka zajęcia OUN, zmniejszenie masy guza przy objawach bezpośrednio
zagrażających życiu
NIEZIARNICZE CHŁONIAKI ZŁOŚLIWE
Objawy:
- niebolesne powiększenie węzłów chłonnych w okolicach szyi, pach i pachwin
- niewyjaśniona gorączka
- nocne poty, stałe uczucie zmęczenie, utrata masy ciała
- świąd lub miejscowe zaczerwienienie skóry
Występowanie powyższych objawów nie jest jednoznaczne z chorobą, chłoniaki bardzo często
przebiegają bez bólowo.
RODZAJE CHŁONIAKÓW NIEZIARNICZYCH
Chłoniaki o mniejszej złośliwości
- Chłoniak złośliwy limfocytowy (25%)
- Chłoniak złośliwy limfoplazmocytowy (15%)
- Chłoniak złośliwy centrocytowy (8%)
- Chłoniak złośliwy centroblastyczno – centrocytowy (20%)

Chłoniaki o większej złośliwości
- Chłoniak złośliwy centroblastyczny (1%)
- Chłoniak złośliwy limfoblastyczny (15%)
- Chłoniak złośliwy immunoblastyczny (15%)
CHŁONIAKI PRZEBIEGAJĄCE Z ZAJĘCIEM SZPIKU NAZYWANE SĄ BIAŁACZKAMI
Podział białaczek:
- ostra białaczka szpikowa (AML)
- przewlekła białaczka szpikowa (CML)
- ostra białaczka limfoblastyczna (ALL)
- przewlekła białaczka limfotyczna (CLL)
ZESPÓŁ NABYTEGO NIEDOBORU ODPORNOŚCI AIDS
- końcowe stadium zakażenia HIV; charakteryzujące się bardzo niskim poziomem limfocytów, czyli
wyniszczeniem układu immunologicznego
- efektem jest zwiększona zapadalność na tzw. choroby wskaźnikowe (niektóre formy nowotworów,
grzybic, nietypowe zapalenia płuc) mogące zakończyć się śmiercią pacjenta
HIV I AIDS w Polsce – dane od początku epidemii (1985r.) do 30. Listopada 2013
Wirus HIV przenosi się poprzez:
- kontakt zakażonej krwi z krwią lub błoną śluzową osoby niezakażonej; np. używanie tej samej igły,
niewysterylizowanych narzędzi dentystycznych itp.
- kontakt seksualny (sperma, preejakulat, śluz szyjkowy), dot. Także kontaktów oralnych
- przeniesienie z matki na dziecko (podczas komplikacji porodowych)
Przenoszenie zakażenia poprzez krew
- ryzyko zakażenia HIV w następstwie transfuzji krwi i produktów krwiopochodnych
- ryzyko zakażenia HIV w następstwie przeszczepienia narządów i tkanek
- ryzyko zakażenia HIV w konsekwencji pracy w służbie zdrowia
- zakażenia HIV wśród pracowników służby zdrowia na świecie
- ryzyko zakażenia HIV w następstwie używania niesterylnego sprzętu do iniekcji
Zakażenie HIV w następstwie kontaktów seksualnych
- ryzyko zakażenia HIV w kontaktach seksualnych
- rodzaje aktywności seksualnej a ryzyko zakażenia HIV
- liczba kontaktów seksualnych a ryzyko zakażenia HIV
- wiek a ryzyko zakażenia HIV
- leczenie antyretrowirusowe a możliwość transmisji zakażenia HIV w kontaktach seksualnych
- zapobieganie zakażeniom HIV w następstwie kontaktów seksualnych
Przeniesienie zakażenia HIV z matki na dziecko
- profilaktyka antyretrowirusowa przed i w czasie porodu, a także u noworodka
- sposób rozwiązania ciąży – cesarka
- karmienie piersią nowo narodzonych dzieci przez zakażone HIV matki
Metody leczenia
- w obecnej chwili nie są znane metody wyleczenia zarażenia HIV
- opracowano dotąd preparaty, które zapobiegają namnażaniu się wirusa oraz utrudniają wnikanie do
komórek
- najpopularniejszą metodą leczenia jest intensywna terapia antyretrowirusowa (HAART)
- pacjentowi podaje się kilka różnych leków mających zaatakować różne etapy rozwoju wirusa

Leczenie to ma uciążliwe objawy uboczne: wymioty, biegunka, anemia, zapalenie wątroby
Efektem terapii jest sprawdzanie liczby wirusa we krwi do niewykrywalnego poziomu 50kopii/ml
(obecnie znane są metody wyrycia 40 kopii)
Odpowiednia prowadzona terapia HAART pozwala utrzymać chorego w dobrym zdrowiu latami,
aczkolwiek koszt jest bardzo wysoki 1000 euro miesięcznie (terapia refundowana w całości)
Obecnie zarejestrowane są leki anty-HIV:
- neuklozydowe inhibitory odwrotnej transkryptazy
- inhibitory HIV-proteazy
- inhibitory fuzji i wejścia wirusa do komórki T-20
Przykładowy koszt leków
• Epivir-HIV (60 tabl. 150 mg lamiwudyna) 1200zł miesięcznie
• Combivir (60 tabl. lamiwudyna + zydowudyna) 2300zł miesięcznie
• Najdroższym preparatem jest obecnie T-20, koszt terapii wynosi około 8.500zł miesięcznie (jest to
jedyny nierefundowany w Polsce środek, stosowany w ramach indywidualnego przydziału w sytuacji
gdy inne leki zawiodą)
• Szacunkowy koszt utrzymania terapii HAART wynosi około 40 000zł rocznie
Wyszukiwarka
Podobne podstrony:
ES lab uklad zaplonowy id 16347 Nieznany
instrukcja uklad cyfrowy id 217 Nieznany
chemia uklad id 113161 Nieznany
25 Uklad belkowy zlozony id 311 Nieznany (2)
chemia uklad(1) id 113164 Nieznany
fizjologia uklad krwionosny id Nieznany
Abolicja podatkowa id 50334 Nieznany (2)
4 LIDER MENEDZER id 37733 Nieznany (2)
katechezy MB id 233498 Nieznany
metro sciaga id 296943 Nieznany
perf id 354744 Nieznany
interbase id 92028 Nieznany
Mbaku id 289860 Nieznany
Probiotyki antybiotyki id 66316 Nieznany
miedziowanie cz 2 id 113259 Nieznany
LTC1729 id 273494 Nieznany
D11B7AOver0400 id 130434 Nieznany
analiza ryzyka bio id 61320 Nieznany
więcej podobnych podstron