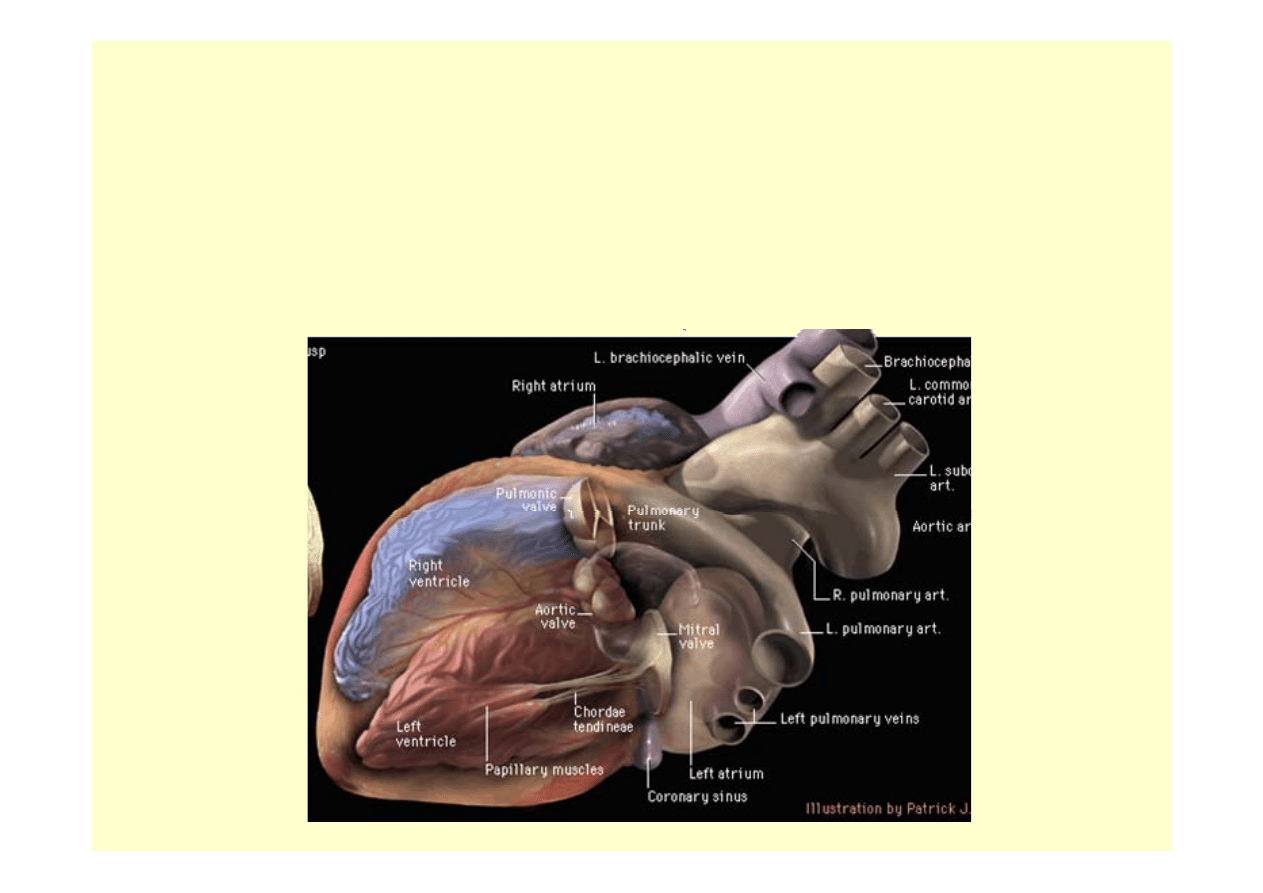
Zastoinowa niewydolność
krążenia. Wstrząs.
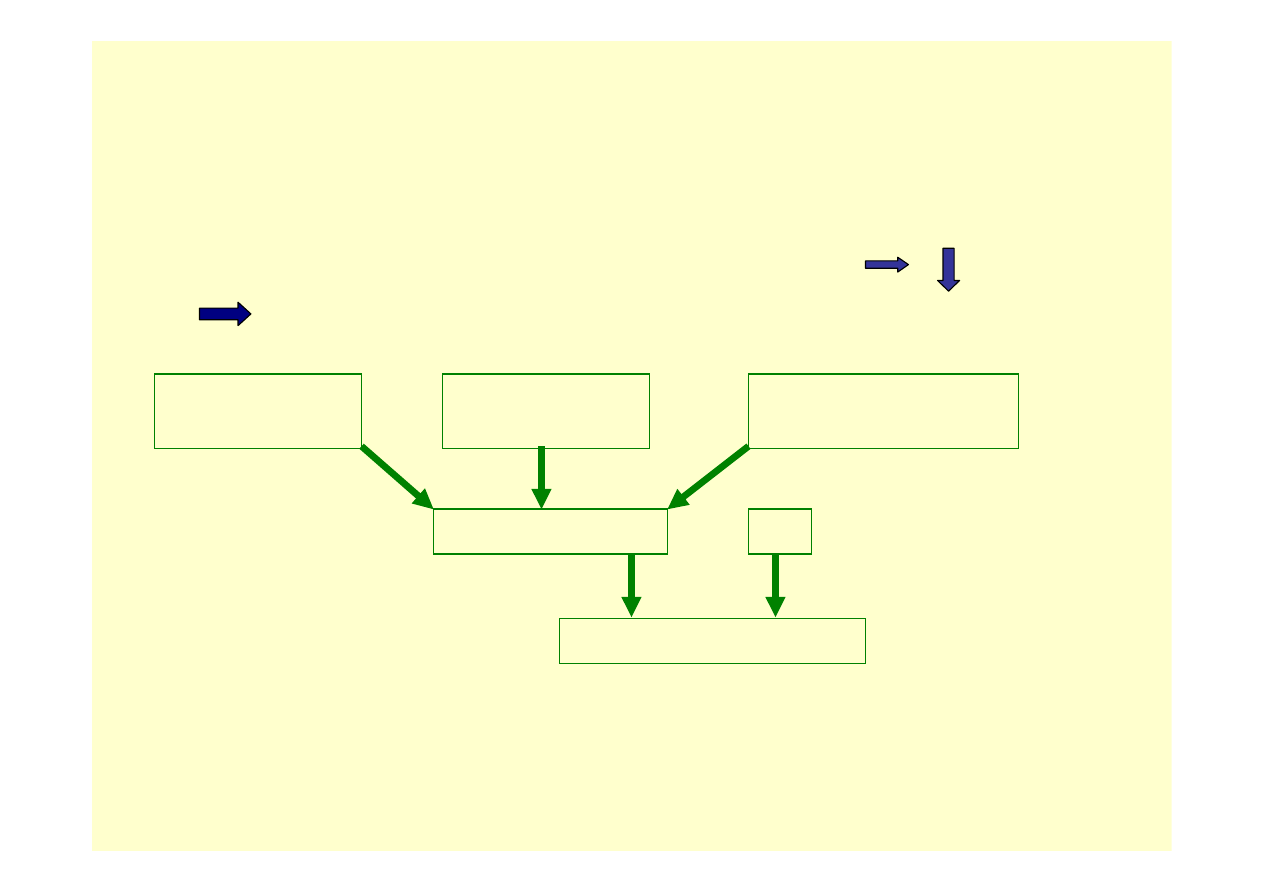
Niewydolność krążenia
= dysfunkcja serca jako pompy CO
niedostateczny tkankowy przepływ krwi
„the failure of the heart to pump blood at a rate commensurate with the
requirements of the metabolizing tissues” (European Society of Cardiology)
Kurczliwość
m.sercowego
Powrót żylny
(preload)
Opór obwodowy
(afterload)
Rzut serca (CO)
HR
Pojemność minutowa
Niewydolność krążenia – grupy
przyczyn
¾
Uszkodzenie mięśnia sercowego: niedokrwienie,
zapalenie, czynniki toksyczne, hemochromatoza
¾
Przeciążenie objętościowe: niedomykalność mitralna,
aortalna, przewodnienie ustroju
¾
Przeciążenie ciśnieniowe: nadciśnienie w krążeniu
systemowym lub płucnym, zwężenie zastawki aortalnej,
koarktacja aorty
¾
Zaburzenie napełniania: stenoza zastawki mitralnej lub
trójdzielnej, zaciskające zapalenie osierdzia
¾
Wzmożony metabolizm: nadczynność tarczycy,
choroba Pageta, niedokrwistość

Podziały niewydolności serca:
ostra i przewlekła
lewokomorowa i prawokomorowa
skurczowa
– upośledzenie funkcji skurczowej,
frakcji wyrzutowej (EF)
rozkurczowa (30-40%)
– gorsza relaksacja
i podatność komory, przy prawidłowej czynności
skurczowej; wzmożone ciśnienie napełniania
(późnorozkurczowe) lewej komory (LV);
częściej u
♀ i u
starszych
Przyczyny niewydolności
Lewokomorowej:
Choroba wieńcowa
Nadciśnienie tętnicze
Zapalenie m. sercowego
Wady zastawkowe serca
lewego
Kardiomiopatie
Choroby naciekowe, np.
amyloidoza
Prawokomorowej:
Niewydolność lewokomorowa
Patologie płucne + wzrost
ciśnienia w krążeniu płucnym
Zaciskające zapalenie
osierdzia
Wady zastawkowe serca
prawego
Zator t. płucnej (ostra)
Klasy niewydolności krążenia
wg NYHA
I.
dolegliwości przy dużych wysiłkach; bez
ograniczenia aktywności fizycznej
II.
duszność/zmęczenie przy zwykłej
aktywności (marsz, schody); niewielkie
ograniczenie aktywności fizycznej
III.
duszność/zmęczenie przy codziennych
czynnościach; aktywność znacznie
ograniczona
IV.
duszność w spoczynku, narasta przy
każdej próbie aktywności fizycznej

Niewydolność lewokomorowa -
objawy
Duszność – wysiłkowa spoczynkowa
Ortopnoe – duszność w pozycji leżącej; kaszel,
napadowa duszność nocna (asthma cardiale)
Nykturia
Zmęczenie, osłabienie
(gorsze utlenowanie mm)
Bladość, sinica, chłodna, spocona skóra
Gorsze ukrwienie OUN: splątanie, zawroty
głowy, omdlenia, oddech Cheyne-Stokesa
±Zaburzenia rytmu serca, objawy ch. wieńcowej

Niewydolność lewokomorowa –
badanie przedmiotowe
Tętno szybkie, słabo wypełnione, czasem
naprzemienne
Powiększenie sylwetki : uderzenie
koniuszkowe w lewo i w dół
Rytm cwałowy: dodatkowy III lub IV ton
Nad polami płucnymi trzeszczenia, ew.
symetryczne rzężenia, od podstawy płuc
Wysięk do jamy opłucnej: stłumiony odgłos
opukowy, osłabiony szmer pęcherzykowy
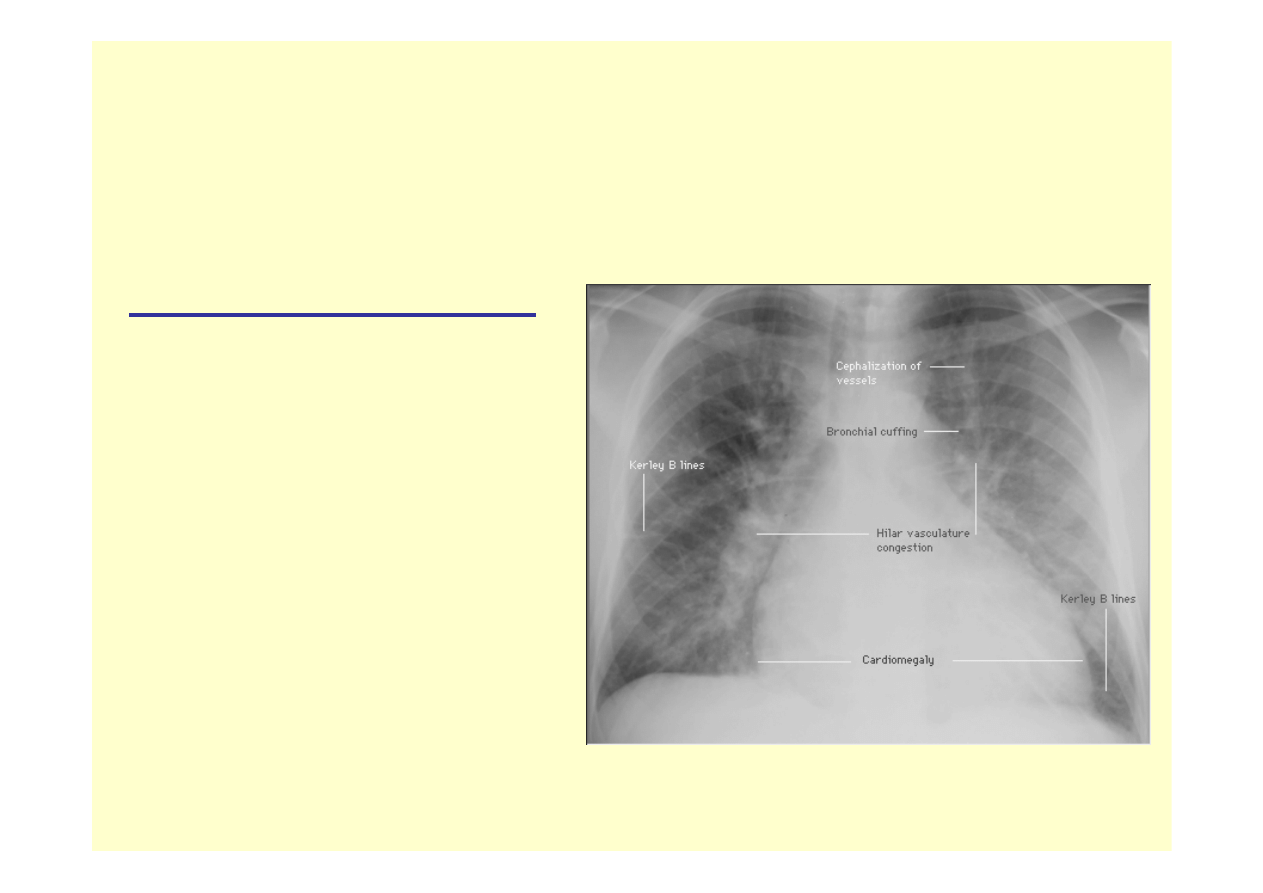
Niewydolność lewokomorowa –
diagnostyka
Rtg klatki piersiowej:
Poszerzenie żył górno-
płatowych
Linie Kerleya B
Powiększenie sylwetki
serca: wskaźnik
sercowo-piersiowy
>0,55
Niewydolność lewokomorowa –
diagnostyka
Echokardiografia
(morfologia i funkcja)
przyczyny niewydolności, np. wady zastawek;
ocena ilościowa upośledzenia funkcji komory (EF)
EKG
cechy przerostu i przeciążenia lewej komory oraz
wskazówki co do przyczyny niewydolności, np.
przebyty zawał serca, ew. zaburzenia rytmu serca
Wentrykulografia radioizotopowa
Ocena stężeń peptydów natriuretycznych (BNP)
Niewydolność prawokomorowa -
objawy
Sinica, przepełnienie żył szyjnych, refluks
wątrobowo-szyjny
Obrzęki obwodowe: u leżącego w okolicy
krzyżowej, a u chodzącego na kończynach
dolnych (od kostek w górę), narastające w
ciągu dnia, a w nocy – nykturia
Przesięki do jam ciała: opłucnej, osierdzia,
wodobrzusze
Przekrwienie bierne wątroby (powiększona,
tkliwa) i jelit (jadłowstręt, zab. wchłaniania)
Niewydolność prawokomorowa -
diagnostyka
Podmiotowo: tachykardia, ciche tony serca,
czynnościowe szmery niedomykalności zastawek
serca prawego
Rtg klatki piersiowej: powiększenie RV (zdjęcie
boczne >1/3 długości zarysu mostka), centralne
poszerzenie naczyń płucnych, a obwodowo
zwężone (pola płucne jasne) = „amputacja wnęk”
EKG: cechy powiększenia i przeciążenia RV
Echokardiografia: przyczyny niewydolności, np.
wady zastawek oraz ocena upośledzenia funkcji
komory prawej

Leczenie niewydolności krążenia
Leczenie przyczynowe:
Chirurgiczna korekta wad zastawek
Rewaskularyzacja w chorobie wieńcowej
Terapia nadczynności tarczycy, niedokrwistości
Leczenie nadciśnienia tętniczego
Zalecenia ogólne:
Dieta niskosodowa (3-5g NaCl/dobę)
Ograniczenie podaży płynów ~1,5-2,0l/d
Zakaz palenia, ograniczenia alkoholu
Aktywność fizyczna (dostosowana do wydolności)
Kontrola masy ciała

Leczenie niewydolności krążenia
Farmakoterapia:
Diuretyki: tiazydy, furosemid, indapamid,
diuretyki oszczędzające K
+
: amilorid,
spironolakton
ACE-I
(inhibitory konwertazy angiotensyny)
ARBs
(blokery receptorów 1 angiotensyny II)
Glikozydy naparstnicy – digoxyna
Beta-adrenolityki ISA(-): metoprolol,
bisoprolol, karwedilol (
α i β
)
Inne:
azotany, dihydralazyna, Ca-antagoniści
(amlodypina, felodypina), leki przeciwzakrzepowe
Śmiertelność zmniejszają: spironolakton,
beta-adrenolityki, ACE-I (hamują przerost mięśnia
sercowego)
Digitalis purpurea LINN
W. Withering „An Account
of the Foxglove (1785)
Leczenie niewydolności krążenia
Krańcowa niewydolność krążenia (EF<20%):
rozważenie przeszczepu serca
Warunki: pacjent odpowiedzialny, bez uzależnień,
bez choroby nowotworowej, niewydolności nerek i
innych ciężkich chorób przewlekłych
Leczenie dysfunkcji rozkurczowej:
„empiryczne decyzje terapeutyczne”
Ca – antagoniści (werapamil, diltiazem)
Beta-adrenolityki
ACE-I
Diuretyki i azotany – łagodzą zastój w krążeniu
płucnym, ale ostrożnie, bo preload, grozi CO
Ostry obrzęk płuc - przyczyny
¾
Choroby serca: świeży zawał, dekompensacja
przewlekłej niewydolności (wysiłek fiz, infekcje,
emocje, infuzja płynów, nadczynność tarczycy)
¾
Spadek ciśnienia w pęcherzykach płuc:
gwałtowna ewakuacja płynu z j. opłucnej, duże
wysokości npm
¾
Uszkodzenie bariery pęcherzykowo-
włośniczkowej: toksyczne, alergiczne
¾
Nerki: onn, pnn – spadek GFR, retencja płynów
¾
Choroby OUN z zaburzoną regulacją łożyska
naczyniowego
Ostry obrzęk płuc - objawy
Nagła, silna duszność spoczynkowa (często w
nocy), ortopnoe, tachypnoe, uruchamianie
dodatkowych mm. oddechowych
Kaszel, obfita pienista, różowa wydzielina
Pacjent blady, siny, spocony, niespokojny
Tachykardia, rytm cwałowy - III ton serca
Rozlane rzężenia nad całym obszarem płuc
(nawet bez stetoskopu)
Ostry obrzęk płuc - leczenie
Etap przedszpitalny:
tlenoterapia
pozycja siedząca - nogi spuszczone!
dostęp i.v.
Æ
leki zmniejszające powrót żylny: furosemid,
nitrogliceryna, morfina
Æ
leki działające inotropowo (+): dobutamina,
dopamina
Szpital: leczenie przyczynowe choroby podstawowej,
kontrola parametrów życiowych
Wstrząs
= zespół objawów zaburzonej równowagi między:
•
objętością krwi krążącej
•
rzutem serca
•
pojemnością łożyska naczyń
Objawy
:
Tachykardia, tętno nitkowate niewyczuwalne
RR nieoznaczalne
Tachypnoe
Skóra blada, sina, zimna, spocona
Splątanie, dezorientacja, lęk, zaburzenia świadomości utrata
przytomności
Spadek diurezy ostra przednerkowa niewydolność nerek
Niedostosowanie
dostawy O
2
do potrzeb tkanek

Rodzaje wstrząsu
1.
Hypowolemiczny -
objętości krwi krążącej
Krwotok zewnętrzny / wewnętrzny
Utrata płynów: oparzenie, wymioty, biegunka, rozlane
zapalenie otrzewnej (III przestrzeń)
2.
Kardiogenny –
dysfunkcja serca jako pompy
Zawał m.sercowego: obejmujący >40% lewej
komory, pęknięcie m.brodawkowatego - ostra
niedomykalność zastawki mitralnej, pęknięcie ściany
komory lub przegrody międzykomorowej
Arytmie
Rodzaje wstrząsu c.d.
3.
Obturacyjny -
powrót żylny
Tamponada serca, odma prężna, zator t. płucnej
4.
Dystrybucyjny -
pojemności łożyska naczyń
•
Anafilaktyczny –
reakcja na alergen, nadwrażliwość typu I,
skóra zaczerwieniona, obrzęk, pokrzywka,
skurcz krtani, oskrzeli – duszność, nawet zgon
•
Septyczny –
efekt endotoxyny bakteryjnej i mediatorów
(TNF, dopełniacz, metabolity kwasu arachidonowego, kininy)
uszkodzenie wielonarządowe (płuca, jelita, nerki)
•
Neurogenny –
w uszkodzeniach rdzenia kręgowego
Leczenie wstrząsu
Płyny i.v.: krystaloidy (0,9%NaCl, PWE, płyn Ringera)
koloidy (dextran, HAES, osocze)
Przetaczanie krwi i jej preparatów
Korygowanie zaburzeń elektrolitowych i kwasowo-
zasadowych
Tlenoterapia, intubacja dotchawicza, wentylacja
mechaniczna
Środki inotropowo (+): katecholaminy: dopamina,
dobutamina, adrenalina
Przywracanie napięcia łożyska naczyniowego: NA
Wstrząs anafilaktyczny: adrenalina, hydrokortyzon
Leczenie wstrząsu – c.d.
Przyczynowe: przywracanie rytmu
zatokowego, zabiegi kardiochirurgiczne,
rewaskularyzacja w zawale serca,antybiotyki,
odstawienie alergenu, opanowanie krwotoku
Kontrpulsacja wewnątrzaortalna
w oczekiwaniu na pilny zabieg (poprawa
ukrwienia OUN i przepływu wieńcowego)
Ciągłe monitorowanie stanu pacjenta:
parametry życiowe, badania laboratoryjne
Document Outline
- Zastoinowa niewydolność krążenia. Wstrząs.
- Niewydolność krążenia
- Niewydolność krążenia – grupy przyczyn
- Podziały niewydolności serca:
- Przyczyny niewydolności
- Klasy niewydolności krążenia wg NYHA
- Niewydolność lewokomorowa - objawy
- Niewydolność lewokomorowa – badanie przedmiotowe
- Niewydolność lewokomorowa – diagnostyka
- Niewydolność lewokomorowa – diagnostyka
- Niewydolność prawokomorowa - objawy
- Niewydolność prawokomorowa - diagnostyka
- Leczenie niewydolności krążenia
- Leczenie niewydolności krążenia
- Leczenie niewydolności krążenia
- Ostry obrzęk płuc - przyczyny
- Ostry obrzęk płuc - objawy
- Ostry obrzęk płuc - leczenie
- Wstrząs
- Rodzaje wstrząsu
- Rodzaje wstrząsu c.d.
- Leczenie wstrząsu
- Leczenie wstrząsu – c.d.
Wyszukiwarka
Podobne podstrony:
Przewlekła niewydolność krążenia, Płyta farmacja Poznań, IV rok, farmakologia 2, ćwiczenia, prezenta
niewydolnosc narzadowa, Patofizjologia, Ćwiczenia 1-2 (zapalenie, wstrząs, RKZ)
Wstrząs niewydolność krążenia pochodzenia obwodowego
niewydolnosc narzadowa2, Patofizjologia, Ćwiczenia 1-2 (zapalenie, wstrząs, RKZ)
niewydolnosc narzadowa3, Patofizjologia, Ćwiczenia 1-2 (zapalenie, wstrząs, RKZ)
wstrząs fizjoterapia2
PATOFIZJOLOGIA WSTRZĄSU
Niewydolno¶ć serca
Przewlekła niewydolność nerek (2) 2
Przewlekła NIEWYDOLNOŚĆ NEREK1
WSTRZĄS L
więcej podobnych podstron