
Ostre zespoły brzuszne
u noworodka i
wcześniaka
( OZB)
Katedra i Klinika Chirurgii
Dziecięcej CM UMK
I.Daniluk - Matraś

Na wystąpienie i przebieg OZB u
noworodka mogą mieć wpływ
czynniki związane z:
1.
Opieką położnika
2.
Opieką neonatologa
3.
Opieką chirurga
4.
Opieką anestezjologa

Co może mieć znaczenie?
Opieka nad przyszłą matką oraz prawidłowo
przeprowadzony poród – położnik,
Wczesne rozpoznanie patologii pp, jamy
brzusznej, zakażenia – położnik, neonatolog
Odpowiednia kwalifikacja i wykonanie zabiegu
operacyjnego – chirurg, anestezjolog
Opieka pooperacyjna - anestezjolog,
neonatolog, chirurg

Stany patologiczne u noworodka
mogące doprowadzić do wystąpienia
OZB
Niedrożności pp (zarośnięcia, zwężenia, skręcenia)
Zakażenia ( NEC , perforacje)
Krwawienia ( w tym urazy okołoporodowe)
Wady powłok
Wady układu moczowego
Guzy nowotworowe

Potencjalne przyczyny OZB
NOWORODEK
Niedrożności pp
(zarośnięcia, zwężenia,
skręcenia)
Zakażenia ( NEC ,
perforacje)
Krwawienia ( w tym urazy
okołoporodowe)
Wady powłok
Wady układu moczowego
Guzy nienowotworowe
(torbiele) i nowotworowe
PŁÓD
Niedrożności pp
(zarośnięcia, skręcenia)
Zakażenia (Perforacje)
Wady powłok
Wady układu moczowego
Guzy

Czynniki ryzyka
Obciążony wywiad genetyczny lub rodzinny
Choroby matki szczególnie w pierwszym
trymestrze ciąży (infekcje,choroby
metaboliczne), leki, zaburzenia hormonalne
Wpływ szkodliwych czynników środowiskowych:
miejsce zamieszkania, pracy,
nałogi,napromienianie

Diagnostyka prenatalna
Usg – „kręgosłup współczesnej perinatologii i
położnictwa”
Amniopunkcja (pobranie płynu owodniowego do badań
cytogenetycznych, biochemicznych,)
Kordocenteza (pobranie krwi pępowinowej)
Testy biochemiczne: wolna frakcja beta-HCG, test potrójny
Badania genetyczne: ustalenie kariotypu
Badania laboratoryjne

Diagnostyka prenatalna
Wg zaleceń PTG w ciąży prawidłowej powinny być
wykonane 3 badania usg (
Częstość występowania wad w
populacji; 5% w większości w ciążach niskiego ryzyka)
I między 11 – 14 tyg.
II ok.20tyg.- tzw. badanie przesiewowe (przy wykryciu
patologii skierowanie do ośrodka referencyjnego na
badanie celowane),
III po 30 tyg – ocena biometryczna oraz wszystkich
struktur; często jako szczegółowe diagnostyczne badanie
już w ośrodku referencyjnym

Diagnostyka prenatalna
Wykrycie anomalii; doświadczenie, nowoczesna
aparatura, archiwum przypadków do analizy
porównawczej czyli ośrodek referencyjny;
poszukiwanie innych anomalii lub ich wykluczenie.
Konieczne badanie echokardiograficzne płodu w
każdym przypadku stwierdzenia anomalii
pozasercowych (ocena budowy i wydolności
krążenia - możliwości terapeutyczne i sposób
ukończenia ciąży)

Diagnostyka prenatalna
Wykrycie u płodu anomalii strukturalnej lub objawów
infekcji dyktuje sposób postępowania:
1.
brak ingerencji prenatalnej, poród
o czasie, leczenie po urodzeniu
2. brak ingerencji prenatalnej, poród przedwczesny, leczenie
po urodzeniu 3. leczenie
prenatalne i kontynuacja leczenia po urodzeniu
4. poród z zaniechaniem leczenia po porodzie
5. przenoszenie ciąży
* Ustawa Rzeczypospolitej z 1996 r. nr 139, 646 o prawie do aborcji

Diagnostyka prenatalna -
korzyści
Zaplanowanie miejsca, czasu i sposobu porodu
Zapewnienie optymalnej pomocy
wielospecjalistycznej noworodkowi
Zmniejszenie kosztów (krótszy czas
hospitalizacji)
W 2000 r w Paryżu średnio na 1 pacjenta dzięki
diagnostyce prenatalnej zaoszczędzono 10
000 dolarów

Terapia płodu
Opróżnianie zbiorników płynowych
Odbarczanie wielowodzia
Uzupełnianie płynu owodniowego przy
małowodziu
Zakładanie shuntów odbarczających zastój
moczu w pęcherzu czy nerce

Diagnostyka prenatalna jamy
brzusznej
Ocena objętości płynu owodniowego w 2 – 3
tygodniu ciąży (badanie przesiewowe):
Małowodzie – wady układu moczowego
Wielowodzie – wady układu pokarmowego
Ocena budowy płodu: jamy brzusznej z
żołądkiem i pęcherzem moczowym płodu

Diagnostyka prenatalna jamy
brzusznej
Atrezja dwunastnicy
Typowy obraz „podwójnej bańki” w usg w 3
trymestrze, wielowodzie
Jako izolowana anomalia w 50%
Współistnieje z wadą serca w 10-20%
Z wadami układu kostnego w 30%
Z innymi wadami jelit 25%
Z zespołem Downa 15-30%

Diagnostyka prenatalna jamy
brzusznej
Atrezja dwunastnicy c.d.
Pełna diagnostyka prenatalna jak w przypadku
wykrycia każdej wady u płodu tzn.
1. Celowane „genetyczne” badanie usg + echokardiografia
płodu
2. Ocena kariotypu płodu
3. Ocena rozzwoju płodu
4. Ocena dobrostanu płodu
5. Fast NMR w wybranych przypadkach

Diagnostyka prenatalna jamy
brzusznej
Atrezja dwunastnicy c.d.
6. Fetoskopia w wybranych przypadkach
7. Pełna diagnostyka różnicowa
8. Konsultacja zespołu wielospecjalistycznego z udziałem
chirurga dziecięcego (interwencja in utero?, po
porodzie?, zaniechanie leczenia zabiegowego?)
Płodowe wskazania zabiegowe zwykle jedynie
w przypadku dużego wielowodzia
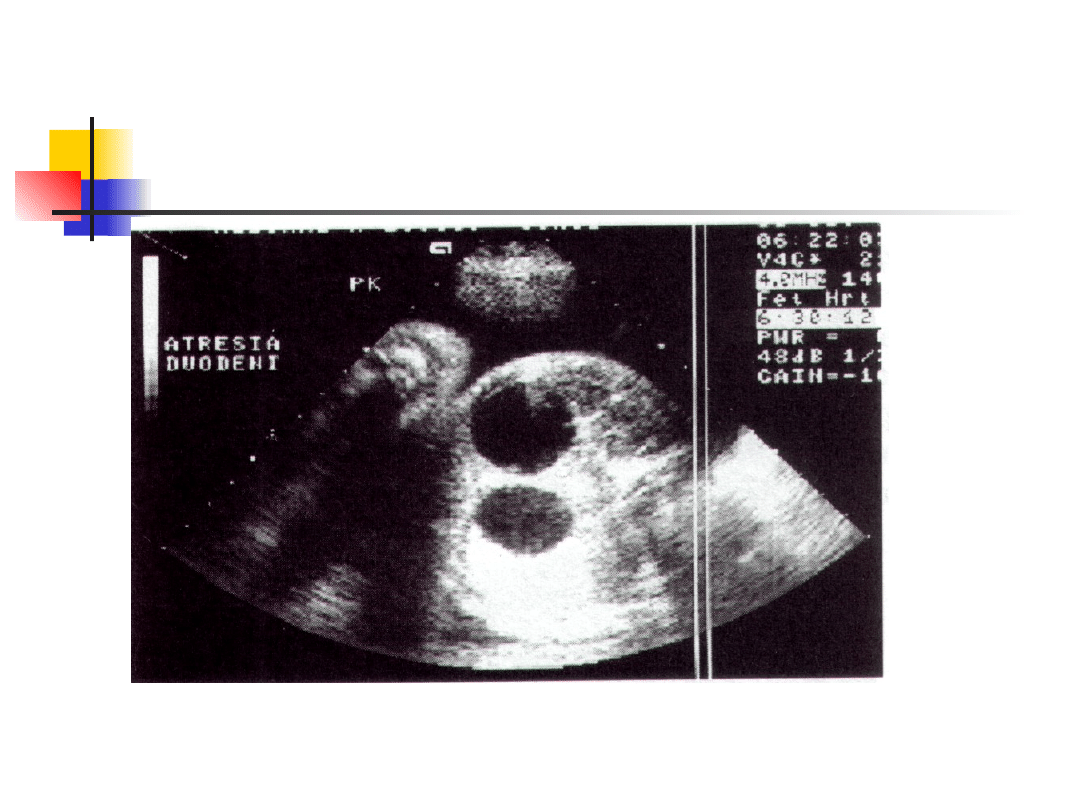
Obraz niedrożnej dwunastnicy w
usg płodu

Diagnostyka prenatalna
Atrezja jelita
Często pierwszym objawem w 3 trymestrze jest
wielowodzie, poszerzone pętle jelitowe, zwylke
wyraźna perystaltyka
Ewentualne określenie wysokości niedrożności;
wysokie: 3-4 bańki powietrza, niska: plaster miodu
Im wyższa niedrożność tym wcześniej wielowodzie
Wielopoziomowa niedrożność: nieprawidłowości w
kariotypie, wady serca
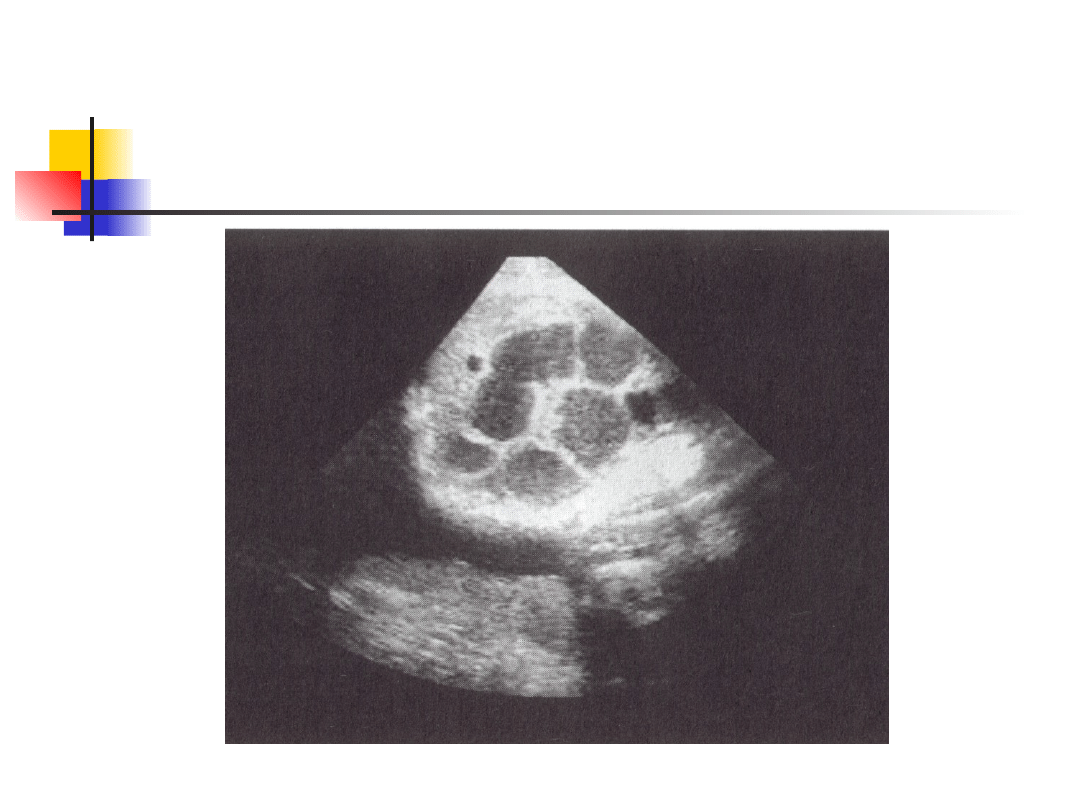
Obraz niedrożności jelita w usg
płodu

Diagnostyka prenatalna
Atrezja odbytu
W usg w 3 trymestrze mogą być poszerzone pętle
jelitowe w miednicy małej
Objętość płynu owodniowego zwykle jest prawidłowa
Można bezpośrednio uwidocznić odbyt

Diagnostyka prenatalna
Perforacja jelita płodu
Jako wynik incydentu naczyniowego, powikłanie
wgłobienia, innej niedrożności, powikłanie
mukowiscydozy, w 25-40% przyczyną jest cystic
fibrosa spowodowana delecją genu na chromosomie
7 ( występuja przejściowe zwężenia jelita)
W 3 trymestrze w usg poszerzone „echogeniczne”
pętle jelita o pogrubiałej ścianie („podwójnie
konturowane”) z hiperechogenicznymi ogniskami w
scianie i ślad płynu w otrzewnej, duży, wzdęty brzuch
wysklepiony ponad poziom klatki piersiowej

Diagnostyka prenatalna
Perforacja jelita płodu
Anomalie czynnościowe w układzie krążenia przy
prawidłowej anatomii serca (hypertrofia mięśnia
sercowego, niedomykalność zastawek, wysięk w
osierdziu, poszerzenie naczyń wieńcowych
Konieczna prenatalna konsultacja chirurga dziecięcego;
wspólne decyzje o czasie porodu
Zwykle poród przedwczesny, drogą cięcia cesarskiego,
ciężki stan, hospitalizacja w oddziale intensywnej opieki
neonatologicznej,
Może doprowadzić do zgonu płodu in utero

Niedrożności
Żołądka
Dwunastnicy
Jelita cienkiego
Jelita grubego
Zarośnięcia odbytu

Niedrożność żołądka
Zarośnięcie przedodźwiernikowej i odźwiernikowej
części żołądka opisane po raz pierwszy w 1937 r.
Przez Bennetta, zarośnięcie trzonu to kazuistyka.
Atrezja odźwiernika stanowi 1% wrodzonych
niedrożności jelit; postać przegrody jako wynik
przerostu entodermy a nie w wyniku zaburzeń
rekanalizacji ( teoria Tandlera )
Częstość występowania 1 na 100 000 urodzeń

Niedrożność żołądka
Obfite wymioty bez żółci w 1 dobie życia (jeśli
karmiony to tuż po posiłku), jeśli częściowe
zarośnięcie to później i mogą nawracać
Stawianie żołądka, uwypuklenie nadbrzusza
W rtg przeglądowym pojedyńcza bańka
powietrza
Badanie kontrastowe lub endoskopowe

Niedrożność żołądka
Leczenie: pyloroplastyka z wycięciem
przegrody lub endoskopowa balonowa
dylatacja lub przecięcie przegrody
Przy zarośnięciu odcinka odźwiernika
zespolenie omijajace żołądkowo –
dwunastnicze lub żołądkowo - czcze

Niedrożność dwunastnicy
Pojęcie obejmujące wiele wad prowadzących do zwężenia
lub całkowitego przerwania ciągłości dwunastnicy z
przyczyn zewnątrz i wewnątrzpochodnych.
Opisane po raz pierwszy przez Caldera w 1733 roku
Pierwszy skuteczny zabieg operacyjny w 1914 roku; Ernst
Ladd i Gross w 1941 roku udoskonalili metody operacyjne
Prawdopodobne rodzinne występowanie, uwarunkowane
recesywnym autosomalnym genem

Niedrożność dwunastnicy
Rekanalizacja dwunastnicy między 8 – 12 tygodniem
ciąży

Perforacja żołądka
Urazowa ;sonda,wentylacja
Niedokrwienna; przy wstrząsie
okołoporodowym ;wcześniaki, niedotlenienie,
wrzód stresowy, wyjątkowo rzadko nec
Samoistna nie ma ustalonego czynnika
sprawczego, w pierwszych 5 dniach życia.
(sugestia; wada warstwy mięśniówki)

Perforacja żołądka - objawy
Gwałtowne, narastające wzdęcie brzucha
Szybkie narastanie niewydolności oddechowej
Często obj. Uogóln. Wstrząsu z zaburz. Perfuzji
tkanek i termoregulacji
Objaw odmy podskórnej w dole brzucha,
mosznie
Tylna ściana; treść do torby sieciowej;
dominują objawy ogólne

Perforacja żołądka - rozpoznanie
Rtg przeglądowe do oceny j.brzusznej i klatki
piersiowej
Ewentualnie rtg z wodnym izotonicznym
kontrastem

Perforacja żołądka -leczenie
Intensywna resuscytacja krążeniowo –
oddechowa
Czasem konieczne nakłucie otrzewnej
Zabieg w trybie nagłym
Antybiotyki o szerokim spektrum i blokery
wydzielania żołądkowego
Żywienie parenteralne

Skręt żołądka
Wzdłuż osi długiej (organoaxial) – patologia więzadła
wątrobowo-żołądkowego i żoładkowo-śledzionowego
Wzdłuż osi poprzecznej (mesenteroaxial) – patologia
zaotrzewnowego umocowania dwunastnicy i więzadła
żołądkowo-przeponowego
Często współistnieje niedokonany zwrot jelit,
przepuklina przeponowa, asplenizm, przepuklina
rozworu przełykowego

Skręt żołądka - objawy
Nagle niepokój, ból, wymioty
Rozdęcie żołądka w nadbrzuszu
Opór przy wprowadzaniu sondy, zawijanie
W krótkim czasie dekompensacja oddechowa,
zaburzenia hemodynamiczne
Kwasica metaboliczna
W rtg przeglądowym rozdęty żołądek
spychający jelita i śledzionę ku dołowi
Kontrast nie przechodzi z przełyku do żołądka

Skręt żołądka – leczenie
Próba założenia sondy i stałego odsysania
Ewentualne nakłucie przez powłoki do czasu operacji
Śródoperacyjne odkręcenie żołądka, ocena zaburzeń
niedokrwiennych i gastropeksja do przedniej ściany
jamy brzusznej lub resekcja martwiczego odcinka.
Ocena współistniejących wad rozwojowych

Obumierające zapalenie
jelit.
Katedra i Klinika Chirurgii
Dziecięcej CM UMK
Iwona Leciejewska

Określenie
Obumierające zapalenie jelit (o.z.j.) jest ciężkim
schorzeniem jamy brzusznej przebiegającym w
sposób ostry lub podostry, występującym
najczęściej u noworodków urodzonych
przedwcześnie z niską masą urodzeniową ciała,
które były narażone przed, w czasie lub po porodzie
na niedotlenienie lub zakażenie. Etiopatogeneza
o.z.j. Jest złożona i do chwili obecnej nie
wyjaśniona.Ciężkość schorzenia spowodowana jest
różnej wielkości obszarami niedotlenienia jelita lub
jego martwicy z towarzyszącą pneumatozą jelit.

Etiologia i Patogeneza
Etiologia (o.z.j.) pozostaje niewyjaśniona co dowodzi
mnogości czynników biorących udział w jego rozwoju.
Wyróżnia się cztery główne elementy mające
zasadnicze znaczenie dla rozwoju zmian w jelicie o
charakterze o.z.j. Są to:
- niedotlenienie okołoporodowe,
- niedokrwienie jelit,
- kolonizacja i rozwój bakterii jelitowych,
- nadmierna osmolarność i objętość sztucznego pokarmu.
Następstwem działania tych czynników jest martwica
koagulacyjna z towarzysząca pneumatozą jelit.

Czynniki niedokrwienia jelit
Niedotlenienie okołoporodowe związane z
przedwczesnym odejściem wód płodowych
Zespół zaburzeń oddychania
Wady serca
Oziębienie
Hipowolemia
Cewnikowanie tętnicy pępowinowej
Transfuzja wymienna przez żyłę pępkową
Indometacyna stosowana w oddziałach intensywnej
terapii u wcześniaków z przetrwałym przewodem Botala

Kolonizacja bakteryjna
Czynnik bakteryjny odgrywa kluczową rolę w powstaniu
NEC.Rozwój choroby poprzedzony jest zawsze
uszkodzeniem błony śluzowej jelita w przebiegu
niedokrwienia oraz kolonizacją bakteryjną. Wiąże się to
najczęściej z rozpoczęciem żywienia doustnego.Obecność
pokarmu może prowokować proces bakteryjnej fermentacji
niezbędnej do produkcji gazu,który penetrując w obręb
ściany jelita powoduje pneumatozę. Do naczęstszych
drobnoustrojów kolonizujących jelito należą: E. coli,
Klebsiella, Pseudomonas i Clostridium. Bakterie produkując
edotoksyny wyzwalają kaskadę aktywacji mediatorów stanu
zapalnego, co pogłębia martwicę ściany jelita.Tym procesom
sprzyja niedojrzałość immunologiczna noworodka.

Sztuczne karmienie
Nadmierna osmolarność sztucznego pokarmu
prowokuje szybsze namnażanie się flory bakteryjnej
w jelitach. W pokarmie sztucznym brak jest biernych
czynników odpornościowych przede wszystkim
immunoglobulin, makrofagów i laktoferryny.
Przyjmuje się również, że nadmierne obciążenie
pokarmem powyżej 20 ml/kg/dobę ułatwia rozwój
NEC. Wieloośrodkowe badania w Wielkiej Brytani
wykazały 20-krotnie częstsze występowanie NEC u
noworodków karmionych sztucznie w stosunku do
noworodków karmionych piersią.

Czynniki ryzyka ze strony
noworodka z niską masą
urodzeniową
Wczesne karmienie pokarmem sztucznym ,
cewnikowanie naczyń pępka i transfuzja wymienna,
wady rozwojowe serca z przeciekami prawo-lewymi,
niedotlenienie okołoporodowe(<6pkt w skali Apgar )
niska masa ciała < 2000g
noworodki urodzone przedwcześnie
zakażenie noworodka
zespoły niedotlenienia noworodka i zaburzeń oddychania
oziębienie
krwawienie do OUN
hipowolemia

Czynniki ryzyka ze strony matki
Zakażenia podczas ciąży,porodu czy połogu,
Przedwczesne odejście wód płodowych,
Krwawienie z dróg rodnych podczas ciąży,
Poronienia zagrażające,
Choroby metaboliczne (,cukrzyca)
Kokainizm,
Chemioterapia, choroba nowotworowa,
Epizody niedotlenienia podczas ciąży.

Objawy kliniczne
Objawy obumierającego zapalenia jelit najczęściej
rozwijają się powoli. Dominują objawy ze strony przewodu
pokarmowego z towarzyszącym pogorszeniem stanu
ogólnego, zaburzeniami krążenia i oddychania,
zaburzeniami metabolicznymi(kwasica metaboliczna)
Do pierwszych objawów należą wzrastające zaleganie w
żołądku, narastająca apatia, wzdęcie brzucha, krwawienie
z przewodu pokarmowego w postaci krwistych stolców.
W dalszych etapach choroby narasta wzdęcie, tkliwość i
zaczerwienienie powłok brzucha, oraz pojawia się
wykazywany badaniem palpacyjnym opór najczęściej
zlokalizowany w prawym kwadrancie brzucha.

Objawy o.z.j. ze strony
przewodu pokarmowego
Wzdęcie brzucha
Bolesność uciskowa brzucha
Niechęć do jedzenia
Zaleganie w żołądku
Wymioty
Krew utajona w stolcu
Krwawienie z odbytu
Luźne stolce
Opór w jamie brzusznej
Zaczerwienienie powłok brzucha
Niedrożność

Objawy ogólne o.z.j.
Zaburzenia oddychania , bezdechy
Niestabilność temperatury
Kwasica metaboliczna, oddechowa
Wachania glikemii
Zaburzenia elektrolitowe
Bradykardia
Apatia
Niewydolność krążenia
Wykrzepianie wewnątrznaczyniowe
Dodatnie posiewy krwi
Wstrząs

Przebieg kliniczny NEC -
gwałtowny
Noworodek donoszony lub wcześniak
Nagłe pogorszenie stanu ogólnego
Niewydolność oddechowa
Wstrząs
Znaczne wzdęcie brzucha
Krwiste stolce

Przebieg kliniczny NEC -
podstępny
Wcześniak lub/i niska masa urodzeniowa
Rozwój choroby przez 1-2 dni
Nietolerancja karmienia
Zmiana charakteru stolców
Okresowe wzdecia brzucha
Krew utajona w stolcu

Objawy
radiologiczne
Badanie radiologiczne stanowi kluczowe badanie pozwalające na
śledzenie dynamiki procesu chorobowego o.z.j. i często decydujące
o leczeniu zachowawczym lub operacyjnym.
Wykonujemy przeglądowe zdjęcie jamy brzusznej w dwóch
projekcjach : w pozycji leżącej j(AP), i boczne poziomym promieniem
Obraz radiologiczny zależy od czasu trwania choroby
Rozdęcie pętli jelitowych
Pneumatoza jelitowa
Obecność gazu w żyle wrotnej
Wolny gaz w jamie otrzewnej
Płyn w otrzewnej
Obraz przetrwałej poszerzonej pętli jelitowej

Ultrasonografia
Stwierdzenie w badaniu USG , pogrubienia ściany jelit może
świadczyć o wczesnej fazie NEC i wdrożeniu odpowiedniego
leczenia
W zaawansowanej fazie NEC można uwidocznić płyn w otrzewnej
Gaz w układzie żyły wrotnej
Zgorzelinową pętlę jelitową
Niektóre z objawów NEC wykazywanych czasami sonograficznie
Takich jak pojawienie się gazu w żyle wrotnej, wyprzedzają
pojawienie się objawów radiologicznych. Dodatkowe możliwości
badania zaburzeń przepływu w naczyniach trzewnych stwarza
ultrasonografia z użyciem techniki dopplerowskiej.

Ważne !!!
Ciągłe doskonalenie współpracy
pomiędzy ośrodkami i lekarzami
zajmującymi się chorym noworodkiem
polegające na wymianie doświadczeń,
ustalaniu standardów postępowania,
stałym dążeniu do jak
najwcześniejszych rozpoznań pozwoli
wdrożyć właściwe leczenie w
odpowiednim miejscu i czasie.

Koniec w dniu dzisiejszym
Dziękuję

Przepuklina przeponowa
Wrodzona przepuklina przeponowa jest
to wada polegająca na przemieszczeniu
narządów jamy brzusznej w obręb
klatki piersiowej przez patologiczny
ubytek w przeponie
U noworodka przepukliny tylno -
boczne
W 80 –90% po stronie lewej, w 1%
obustronnie

Przepuklina przeponowa
Częstość występowania 1:2000 do 1:5000 żywo
urodzonych noworodków
Dodatkowo 30% płodów obumiera w okresie
prenatalnym
„ukryta śmiertelność” – dotyczy noworodków w
skrajnej niewydolności oddechowej, które
umierają zaraz po urodzeniu w szpitalach
rejonowych lub w czasie transportu zanim
zostaną zoperowane
Reasumując; śmiertelność w tej wadzie liczona
jest na 40 – 70% i tylko nieznacznie poprawia się
w ostatnich latach
W 25 – 50% występują dodatkowo inne wady

Przepuklina przeponowa
Częstość występowania 1:2000 do 1:5000 żywo
urodzonych noworodków
Dodatkowo 30% płodów obumiera w okresie
prenatalnym
„ukryta śmiertelność” – dotyczy noworodków w skrajnej
niewydolności oddechowej, które umierają zaraz po
urodzeniu w szpitalach rejonowych lub w czasie
transportu zanim zostaną zoperowane
Reasumując; śmiertelność w tej wadzie liczona jest na
40 – 70% i tylko nieznacznie poprawia się w ostatnich
latach
W 25 – 50% występują dodatkowo inne wady

Rozpoznawanie po
urodzeniu

Diagnostyka prenatalna jamy
brzusznej
Żołądek
Wady wrodzone o niemym przebiegu
klinicznym po porodzie ( atrezja
dwunastnicy, niska atrezja jelita cienkiego,
zdwojenie żołądka, uropatia jedno- lub
obustronna, nerki wielotorbielowate, torbiel
wątroby lub jajnika)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
Wyszukiwarka
Podobne podstrony:
ostry brzuch dw
Ostry brzuch w położnictwie
Ostry brzuch
OSTRY BRZUCH 2
Ostry brzuch w położnictwie 2
ostry brzuch
ostry brzuch
ostry brzuch i zapalenie otrzewnej
OSTRY BRZUCH (2)
OSTRY BRZUCH W CIĄŻY I POŁOGU
ostry brzuch (2), Chirurgia ogólna
więcej podobnych podstron