
Antybiotykoterapi
a w
kardiochirurgii
Dr n. przyr. Krzysztof Filczak

Posiew + terapia celowana na podstawie wyniku.
Posiew(y) i natychmiastowa terapia empiryczna,
ukierunkowana na przewidywany patogen(y),
oparta na rozeznaniu lokalnej lekooporności.
(Kontynuacja lub korekta na podstawie wyniku
Posiew ujemny - zaniechanie antybiotykoterapii
lub jej kontynuacja w oparciu o schematy*.
* różne przyczyny: wcześniejsza antybiotykoterapia (przed pobraniem posiewów),
złe pobranie/przechowanie materiału, drobnoustrój nie rosnący w standardowych
warunkach, zakażenie wirusowe, itp.
Antybiotykoterapi
a

zidentyfikowany do gatunku
patogen
rozpoznane mechanizmy
oporności
znana lekowrażliwość (w tym
MIC)
optymalizacja leczenia
optymalizacja leczenia
precyzyjny wybór leku (leków)
dobór dawkowania
Antybiotykoterapi
a
Dlaczego antybiotykoterapia celowana?

Jak wyjaśnić to, że wielu pacjentów
zdrowieje
pomimo
nieodpowiedniej
terapii, a jednocześnie wielu innych,
umiera w wyniku zakażenia drobno-
ustrojem wrażliwym na lek, którym byli
leczeni?

Antybiotykoterapi
a
Stężenie leku w miejscu infekcji
Host-factors
Właściwości mikroorganizmu
Efekt inokulum
Skuteczność kliniczna terapii to nie
tylko efekt prostego oddziaływania:
lek - drobnoustrój
(droga podania, wiązanie z białkami, funkcje nerek i wątroby, pH, bójczość/statyczność)
(choroby towarzyszące, status immunologiczny, miejsce infekcji, wchłanianie)
(wirulencja, zakażenia wielobakteryjne, mechanizmy oporności,
nabywanie oporności)
(warunki oznaczenia lekowrażliwości in vitro
warunki w miejscu infekcji

Terapia empiryczna jest
wypadkową:
prawdopodobieństwa, że czynnikiem
jest określony patogen
prawdopodobieństwa, że okaże się on
wrażliwy na planowany lek
Antybiotykoterapi
a
Powinno się brać się pod uwagę:
miejsce infekcji
antybakteryjne spektrum leku
(leków)
lekowrażliwość lokalnej (np. szpitalnej)
flory bakteryjnej
dawkowanie
uboczne skutki
leczenia
skutki nie leczenia

Kojarzenie leków przeciwbakteryjnych. Terapia skojarzona.
Monoterapia a terapia skojarzona.
Leczenie skojarzone:
w leczeniu empirycznym ciężkich
zakażeń
w leczeniu zakażeń o mieszanej
etiologii
Cel leczenia skojarzonego:
spotęgowanie efektu bakteriobójczego
poszerzenie spektrum
zmniejszenie ryzyka
selekcji szczepów opornych

Kojarzenie leków przeciwbakteryjnych. Terapia skojarzona.
-laktam + aminoglikozyd
[synteza ściany komórkowej] + [biosynteza
białek]
przykład: enterokokowe IZW - Am +
GEN lub VAN + GEN
Penicylina G + kloksacylina
[w mieszanych zakażeniach poszerzenie
spektrum o gronkowce PEN
R
]
Rifampicyna +
makrolid/aminoglikozyd/glikopeptyd/SXT
[makrolid - Legionella /
pozostałe - gronkowce metycylinooporne]
Zmniejszenie ryzyka selekcji szczepów
opornych:
Poszerzenie spektrum:
Spotęgowanie efektu
bakteriobójczego
:

Kojarzenie leków przeciwbakteryjnych. Terapia skojarzona.
Nigdy nie kojarzymy:
Nigdy nie kojarzymy:
Makrolidów,
linkozamidów
i
chloramfenikolu
bo wszystkie działają
w tym samym miejscu: hamują biosyntezę
białek, wiążąc się z podjednostką 50S
rybosomu
(kompetycyjne
hamowanie
aktywności, także oporność MLS
B
)
Karbapenemów i cefoksytyny z innymi -
laktamami
w
przypadku
bakterii
wytwarzających indukcyjne
cefalospo-rynazy
typu AmpC (karbapenemy i cefoksytyna są
dobrymi induktorami tych enzymów).

Kojarzenie leków przeciwbakteryjnych. Terapia skojarzona.
Kiedy terapia skojarzona jest
niezbędna?
Enterokokowe zapalenie wsierdzia:
Am + GEN
lub
VAN + GEN
Posocznica powodowana przez Pseudomonas:
PEN-AP + TOBRA
lub
Cef. III
gen-AP + aminoglikozyd
lub
karbapenem + aminoglikozyd
Empiryczne leczenie IZW:
PEN + GEN
lub
PEN
PR
+ GEN
lub
PEN + PEN
PR
+ GEN
lub
VAN + GEN + RIF

Lekooporność
Lekooporność
Oporność naturalna - pochodzenie
Oporność naturalna - pochodzenie
Drobnoustroje środowiskowe (głównie glebowe).
Wytwarzanie substancji „anty-biotycznych” jako
element faworyzujący w walce o nisze ekologiczne.
Przykłady:
1929 -
penicylina
(Penicillium notatum)
1944 -
streptomycyna
(Streptomyces
griseus) 1948 -
chloramfenikol
(Streptomyces venezuelae) 1948 -
tetracyklina
(Streptomyces aureofaciens)
1950 -
nystatyna
(Streptomyces noursei)
1951 -
cefalosporyna
(Cephalosporium
spp.) 1962 -
klindamycyna
(Streptomyces lincoliensis)
Producent
- mechanizmy chroniące przed
samozatruciem
Konkurent
- wytworzenie mechanizmów
zabezpieczających

Lekooporność
Lekooporność
Pałeczki Gram-ujemne
makrolidy, glikopeptydy
Pseudomonas aeruginosa
ampicylina, amoksycylina,
cefalosporyny I/II
Stenotrophomonas maltophilia
karbapenemy
Enterococcus spp.
cefalosporyny, kotrimoksazol
Oporność naturalna - przykłady
Oporność naturalna - przykłady

Lekooporność
Lekooporność
Oporność uzyskana przez drobnoustroje w „erze
antybiotykowej”
PENICYLINA
1929 - odkrycie
1940 -
rozpoczęcie produkcji (wszystkie szczepy
wrażliwe) 1945 - 50% szczepów opornych
(penicylinaza)
METYCYLINA
1960 - wprowadzenie do
produkcji
(wrażliwe wszystkie szczepy,
nawet oporne na penicylinę)
1960 - 2 szczepy oporne (Anglia)
1961/63 - Indie, Francja
1963 - Polska
1966/67 - Australia
1980 - USA
Oporność nabyta
Oporność nabyta

Lekooporność
Lekooporność
Aktualne problemy lekooporności
Aktualne problemy lekooporności
drobnoustrojów
drobnoustrojów
Metycylinooporność gronkowców
Metycylinooporność gronkowców
MRSA, MRSE, MRCNS
MRSA, MRSE, MRCNS
Oporność enterokoków i
Oporność enterokoków i
gronkowców na glikopeptydy
gronkowców na glikopeptydy
VRE, VISA
VRE, VISA
-laktamazy pałeczek Gram-
-laktamazy pałeczek Gram-
ujemnych
ujemnych
AmpC, ESBL
AmpC, ESBL
Oporność pałeczek Gram (-) na
Oporność pałeczek Gram (-) na
karbapenemy
karbapenemy

Lekooporność
Lekooporność
Metycylinooporność gronkowców
Metycylinooporność gronkowców
Gronkowce
metycylinooporne
uważa się za oporne klinicznie na
wszystkie antybiotyki -
laktamowe,
tj.
penicyliny,
penicyliny z inhi-bitorami beta-
laktamaz, cefalosporyny, mono-
baktamy
i
karbapenemy,
niezależnie od ich wrażliwości na
te leki in vitro.
Metycylinooporność ma inny mechanizm
Metycylinooporność ma inny mechanizm
(PBP-2a) niż oporność na penicylinę
(PBP-2a) niż oporność na penicylinę
(wytwarzanie penicylinazy).
(wytwarzanie penicylinazy).
Aktualne problemy lekooporności
Aktualne problemy lekooporności
drobnoustrojów
drobnoustrojów

Lekooporność
Lekooporność
Oporność enterokoków i
Oporność enterokoków i
gronkowców na glikopeptydy
gronkowców na glikopeptydy
Aktualne problemy lekooporności
Aktualne problemy lekooporności
drobnoustrojów
drobnoustrojów
VanA
( VAN
R
, TEC
R
)
terapia:
linezolid
VRE
VanB
( VAN
R/I
, TEC
S
)
terapia:
TEC, linezolid
(1988 r.)
VanC
( VAN
I
, TEC
S
)
terapia:
TEC, linezolid
VISA
(1997)
kliniczna oporność na glikopeptydy
zwykle u MRSA
zwykle oporność również na inne leki
terapia:
linezolid (Zyvoxid)
-
bakteriostatyczny

Lekooporność
Lekooporność
Szeroki zakres substratowy
Geny oporności na plazmidzie
(z reguły)
- łatwość szerzenia się
oporności
Możliwość nierozpoznania
oporności
przez laboratorium
Problemy z interpretacją
antybiogramu
-laktamazy pałeczek Gram-
-laktamazy pałeczek Gram-
ujemnych
ujemnych
(ESBL)
(ESBL)
Aktualne problemy lekooporności
Aktualne problemy lekooporności
drobnoustrojów
drobnoustrojów

Lekooporność
Lekooporność
-laktamazy pałeczek Gram-
-laktamazy pałeczek Gram-
ujemnych
ujemnych
(ESBL)
(ESBL)
Szczepy ESBL (+) uważa się
za oporne klinicznie na
wszystkie penicyliny,
cefalosporyny i aztreonam.
Leczenie wg antybiogramu
lekami z innych grup.
Piperacylina z tazobaktamem
(Tazocin) jako opcja
terapeutyczna?
Aktualne problemy lekooporności
Aktualne problemy lekooporności
drobnoustrojów
drobnoustrojów

Kardiochirurgia

Wszczepienie
rozrusznika
Operacja naczyniowa (by-
passy)
Wszczepienie sztucznej
zastawki
Przeszczep serca
Kardiochirurgia

Kardiochirurgia – czynniki ryzyka
zakażeń
Rozległe pole operacyjne
Długotrwała operacja / liczny
zespół
Wszczepione ciało obce
(zastawka)
Centralne i obwodowe linie
naczyniowe
Intubacja (wspomaganie
oddechowe)
Cewnik pęcherza moczowego
Immunosupresja

Kardiochirurgia – okołooperacyjna
profilaktyka antybiotykowa
Cefazolina - 1g i.v.
(+ 1 g co 6 godzin do 48
godz.)?
Cefutoksym - 1,5 g i.v.
(+ 1,5g co 8 godzin, do
48 godz.)?
Gdy wysokie ryzyko zakażenia MRSA
(>10%), dodatkowo wankomycyna -
1g i.v.

Kardiochirurgia – okołooperacyjna
profilaktyka antybiotykowa
Cefazolina
wrażliwe 85%
ambulatoryjnych pałeczek z
rodziny Enterobacteriaceae i
100% ambulatoryjnych MSSA
(podobnie cefutoksym)
Z populacji pozaszpitalnej tylko
sporadyczne izolacje MRSA

Kardiochirurgia -
skutki
Zakażenie miejsca
operowanego
Szpitalne zapalenie płuc
Zakażenia krwi
Zakażenia dróg
moczowych
Infekcyjne zapalenie
wsierdzia

IZW - antybiotykoterapia
Drobnoustrój (lub grupa)
Izolacje
2003
MRCNS
58
Acinetobacter baumanii
38
Pseudomonas aeruginosa
35
Klebsiella pneumoniae
18
Enterococcus faecalis
16
Escherichia coli
15
MRSA
15
Inne Enterobacteriaceae
11
Enterococcus (inny niż faecalis)
11
Stenotrophomonas maltophilia
10
Enterobacter cloacae
9
MSCNS
9
Candida glabrata
9
Corynebacterium spp.
5
Candida krusei
1
Inne
11
naturalnie oporne na cefalosporyny
szczepy szpitalne zwykle lub b. często oporne
na cefalosporyny
Kardiochirurgia 2003 r.

IZW
IZW

wrodzone wady serca
przebyta choroba
reumatyczna
uszkodzenia zwyrodnieniowe
sztuczne zastawki serca
infekcje szpitalne
narkomania
wcześniej przebyte IZW
IZW - wybrane czynniki ryzyka

Wada strukturalna powodująca
turbulentny przepływ krwi
Uszkodzenie śródbłonka w strefie
turbulencji (dotyczy to zwłaszcza
zastawek)
Osadzanie się płytek i odkładanie
fibryny - powstanie tzw.
sterylnej wegetacji (NBTE -
Non-Bacterial Thrombotic Emboli)
IZW - mechanizmy

Kolonizacja NBTE przez bakterie
dostające się do krwi w wyniku
uszkodzeń śluzówek (jama ustna,
ukł. moczopłciowy, pokarmowy).
Dalsze odkładanie się płytek i
fibryny.
Powstanie dojrzałej „wegetacji”;
zniszczenie lub uszkodzenie
zastawek, zatory, rozsiew
drobnoustrojów i infekcje licznych
narządów.
IZW - mechanizmy

Kolonizacji bakteryjnej uszkodzonych
zastawek sprzyjają:
wytwarzanie przez bakterie
dekstranu
(Streptococcus)
posiadanie receptorów dla
fibronektyny
(Staphylococcus,
paciorkowce jamy ustnej, pacior-kowce -
hemolizujace,
Streptococcus
pneumoniae, Candida albicans)
IZW - mechanizmy

Pod osłoną złogów fibryny,
kolagenu, pły-tek krwi, a także
substancji wchodzących w skład
biofilmu
bakteryjnego
(kwas
tejchojowy,
N-acetyloglukozamina)
bakterie w wegetacji stają się
trudno
dostępne
zarówno
dla
układu immunologicznego, jak i
dla antybiotyków.
Drobnoustroje mogą być obecne w
wegetacji w bardzo dużych ilościach (10
9-10
/g),
natomiast we krwi zaledwie w ilości 1-10
cfu/ml.
IZW - mechanizmy

IZW - Etiologia
IZW - Etiologia
(1)
(1)
80-90% wszystkich IZW powodowanych
jest przez
paciorkowce
paciorkowce
i
gronkowce
gronkowce
55-60%
20-35%
•
koagulazo-
ujemne
•
koagulazo-
dodatnie
•
głównie
paciorkowce jamy
ustnej (grupa
„viridans”)
•
rzadko -hemoliz.
A,B,C
•
rzadko enterokoki

IZW - Etiologia
IZW - Etiologia
(2)
(2)
Paciorkowce (1)
Paciorkowce (1)
Najczęściej gatunki występujące
normalnie w jamie ustnej (tzw.
grupa „viridans)
S. sanguis,
S. salivarius, S. oralis, S. mutans, S.
mitis
Czynniki
etiologiczne
bakteriemii
urazowych - po ekstrakcji zębów, na
skutek spożywania twardych pokarmów
(!), szczotkowania zębów (!).
Zwykle powodujące podostre zapalenie
wsierdzia.
Zarówno na zastawkach naturalnych, jak i na
sztucznych.

IZW - Etiologia
IZW - Etiologia
(3)
(3)
Paciorkowce (2)
Paciorkowce (2)
Enterokoki
-
-
Enterococcus
faecalis,
faecium, gallinarum
poważne lub bardzo
poważne problemy terapeutyczne.
Paciorkowce „defektywne”
Abiotrophia
defectiva, Abio-trophia adjacens
- bardzo
rzadkie przypadki
Streptococcus
bovis
(bardzo rzadko) -
związek z polipa-mi i nowotworami jelita
(?).

IZW - Etiologia
IZW - Etiologia
(4)
(4)
Gronkowce (1)
Gronkowce (1)
Gronkowce koagulazo-dodatnie
(S. aureus)
•
głównie w ostrych zapaleniach
wsierdzia
•
na zastawkach naturalnych i na
sztucznych
•
najczęstszy patogen w IZW u
narkomanów
•
gwałtowny przebieg
•
wysoka śmiertelność

IZW - Etiologia
IZW - Etiologia
(5)
(5)
Gronkowce (2)
Gronkowce (2)
Gronkowce koagulazo ujemne
S. epidermidis, S.
Saprophyticus, inne CNS
•
zwykle podostre IZW
•
na zastawkach naturalnych i na
sztucznych
•
częsty czynnik pooperacyjnych
IZW
•
poszpitalne IZW (linie
naczyniowe)
•
u narkomanów

IZW - Etiologia
IZW - Etiologia
(6)
(6)
Gronkowce (3)
Gronkowce (3)
Gronkowce metycylinooporne
Gronkowce metycylinooporne
•
koagulazo (+);
MRSA
MRSA
•
koagulazo (-):
MRSE, MRCNS
MRSE, MRCNS
•
2 razy częściej na zastawkach
sztucznych
•
częściej w poszpitalnych IZW (l.
naczyniowe)
•
szczególne problemy
terapeutyczne

IZW - Etiologia
IZW - Etiologia
(7)
(7)
HACEK
HACEK
H
H
aemophilus
A
A
ctinobacillu
s
C
C
ardiobacter
ium
E
E
ikenella
K
K
ingella
•
pałeczki Gram (-),
wolno rosnące w
posiewach (stąd
problemy z
wykrywaniem)
•
wchodzą w skład
flory jamy ustnej i
gardła
•
czynnik podostrych
IZW

IZW - Etiologia
IZW - Etiologia
(8)
(8)
GRZYBY
GRZYBY
Candida spp.
(najczęściej
Candida albicans)
Aspergillus spp.
(rzadko)
•
najczęściej w IZW po operacjach na
otwartym sercu
•
u pacjentów szpitalnych z cewnikami
naczyniowymi
•
szczególne trudności
diagnostyczne
•
szczególne trudności
terapeutyczne

IZW - Etiologia
IZW - Etiologia
(9)
(9)
Bartonella spp.
Mycobacterium spp.
Mycoplasma spp.
Legionella spp.
Chlamydia psittaci
Coxiella burnetti
Campylobacter spp.
Pasteurella spp.
Brucella spp.
Bordetella spp.
Aeromonas spp.
Salmonella spp.
Yersinia enterocolitica
Neisseria gonorrhoeae
Listeria monocytogenes
Clostridium spp.
Rzadkie czynniki etiologiczne IZW
Rzadkie czynniki etiologiczne IZW

Diagnostyka mikrobiologiczna
IZW:
Posiewy krwi.
Posiewy materiałów
śródoperacyjnych.
Preparaty mikroskopowe z
materiałów
śródoperacyjnych (wegetacje,
zastawki).
Posiewy innych materiałów
klinicznych.

IZW charakteryzuje się bakteriemią
ciągłą.
Zawartość drobnoustrojów we krwi
jest zwykle niska (1-10 cfu/ml).
Posiewy krwi tętniczej nie wykazują
wyższości
nad
posiewami
krwi
żylnej.
Skuteczność diagnostyki wzrasta z
objętością posiewanej krwi.
Posiewy krwi w
Posiewy krwi w
IZW
IZW

Do wykrycia IZW wystarczają zwykle 3
posiewy krwi (każdy na 2 podłoża -
tlenowe i beztlenowe), co 24-48h.
Po minimum 5 ml, a jeszcze lepiej po
10 ml/butelkę
Culture Negative Endocarditis =
ujemny wynik co najmniej 3 posiewów,
po co najmniej 5 ml każdy
Posiewy krwi w
Posiewy krwi w
IZW
IZW
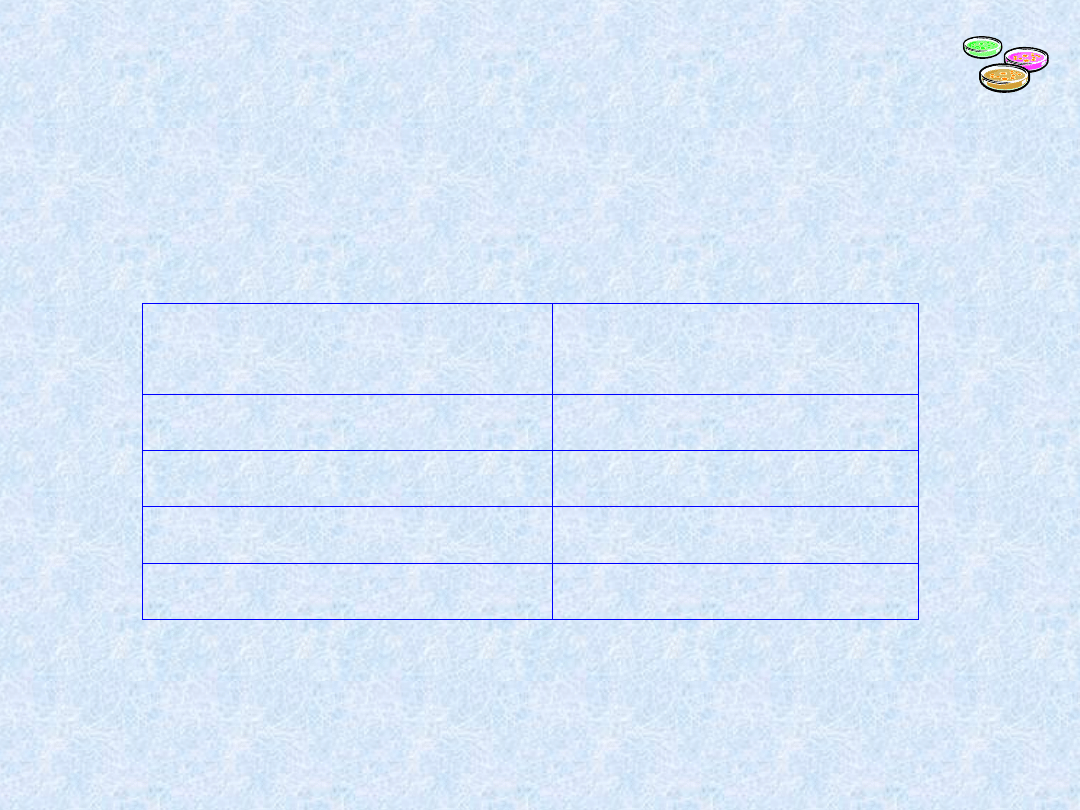
Liczba posiewów*
Skuteczność
diagnostyczna
1
63%
2
72%
3
82%
4
91%
* każdy na 2 podłoża – tlenowe i beztlenowe
Posiewy krwi w
Posiewy krwi w
IZW
IZW
Wartość diagnostyczna posiewów
Wartość diagnostyczna posiewów
krwi
krwi

Posiew krwi jest niezwykle ważny w
diagnostyce IZW i określeniu jego etiologii.
Interpretujmy go jednak zawsze z bardzo
dużą ostrożnością.
• Stan kliniczny pacjenta
• Przebieg infekcji
(ostra/podostra)
• Laboratoryjne wskaźniki
infekcji
• Zastawki naturalne /
sztuczne
• Stosowanie linii
naczyniowych
• Liczba dodatnich posiewów
krwi
• Izolowany drobnoustrój
• Wcześniejsza
antybiotykoterapia
• Reakcja pacjenta na
leczenie
Niektóre czynniki,
które powinny być
brane pod uwagę
przy interpretacji
wyników posiewów
krwi:
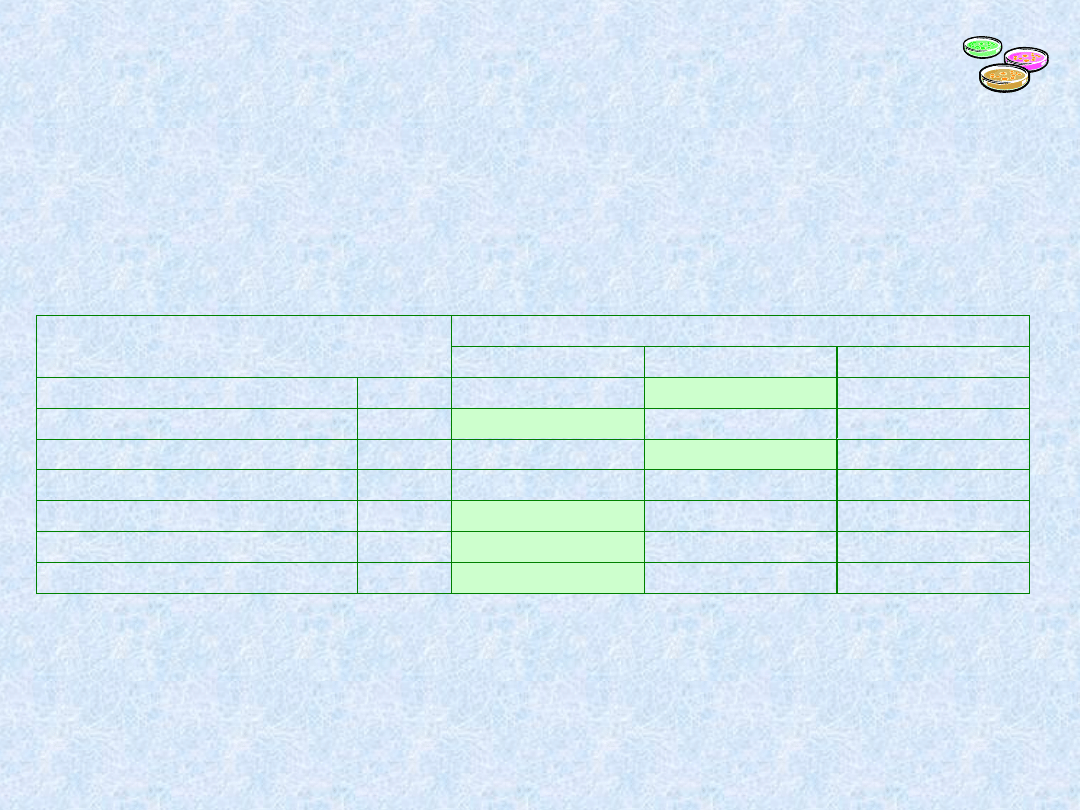
Inne, wybrane drobnoustroje w zweryfikowanych* dodatnich
posiewach krwi.
[na podstawie: Weinstein M.P. i wsp., CID, 1997, 24, 584]
% w każdej kategorii
Drobnoustrój
Patogen
Kontaminant
???
Clostridium perfringens
n = 13
23
77
0
Bacteroides fragilis
n = 18
89
0
11
Propionibnacterium spp.
n = 48
0
100
0
Candida albicans
n = 30
90
0
10
Candida glabrata
n = 15
93
0
7
inne Candida
n = 15
100
0
0
* klinika, temperatura i leukocytoza w momencie posiewu, liczba posiewów krwi z wynikiem
dodatnim w stosunku do ogólnej ilości posiewów krwi, odpowiedź na leczenie, itp.
Wartość diagnostyczna dodatniego
Wartość diagnostyczna dodatniego
posiewu krwi
posiewu krwi

Pomocne
szczególnie
w
przypadku:
Leczonego operacyjnie IZW, przy
ujemnych posiewach krwi (culture
negative endocarditis).
Wątpliwej
etiologii,
opartej
na
pojedyńczym, dodatnim posiewie
krwi (pseudobakteriemia?).
Bezpośrednie
Bezpośrednie
preparaty
preparaty
mikroskopowe
mikroskopowe
z materiałów
z materiałów
śródoperacyjnych
śródoperacyjnych

Antybiotykoterapia w IZW
Antybiotykoterapia w IZW

-laktamy, glikopeptydy,
-laktamy, glikopeptydy,
aminoglikozydy
aminoglikozydy
-
-
l
l
a
a
k
k
t
t
a
a
m
m
y
y
g
g
l
l
i
i
k
k
o
o
p
p
e
e
p
p
t
t
y
y
d
d
y
y
(wankomycyna)
a
a
-
-
g
g
l
l
i
i
k
k
o
o
z
z
y
y
d
d
y
y
(gentamycyna)
mechanizm
działania
synteza ściany
komórkowej
synteza ściany
komórkowej
synteza
białek
synergizm
a-glikozydy
a-glikozydy,
rifampicyna
-laktamy,
glikopeptydy
spektrum
G(+) i G(-)
G(+)
G(+) i G(-)
akt. w stos do MET
R
-
+(-)
+(-)
toksyczność
-/+
++
++
red. dawki w NN
I (D)
D+I
D+I
penetr. do tkanek
dobra/b.dobra
słaba
dobra
alergie
+++
+/-
+/-
Antybiotyki najczęściej stosowane w leczeniu IZW
IZW -
antybiotykoterapia

Jeśli stan pacjenta jest poważny,
rozpoczynamy od leczenia empirycznego
-
-
zawsze po wcześniejszym pobraniu
zawsze po wcześniejszym pobraniu
posiewów krwi!
posiewów krwi!
-
-
biorąc pod uwagę:
przebieg infekcji (ostra / podostra)
zastawki (naturalne / sztuczne)
czynniki ryzyka
IZW - antybiotykoterapia

ZASTAWKI NATURALNE
ZASTAWKI NATURALNE
TERAPIA EMPIRYCZNA w IZW
TERAPIA EMPIRYCZNA w IZW
Wysokie prawdopodobieństwo infekcji
paciorkowcowej
, a przy
ostrym przebiegu -
gronkowcowej
. Małe prawdopodobieństwo
paciorkowca opornego na penicylinę lub gronkowca opornego
na metycylinę.
Antybiotykoterapia podstawowa:
paciorkowiec
penicylina G +/- gentamycyna
gronkowiec
kloksacylina +/- gentamycyna
paciorkowiec
lub gronkowiec
penicylina G + kloksacylina +/- gentamycyna
Gdy alergia na
-laktamy lub podejrzenie metycylinooporności:
paciorkowiec
lub gronkowiec
wankomycyna +/- gentamycyna

Wysokie prawdopodobieństwo infekcji
gronkowcowej (także
paciorkowcowej)
Duże
prawdopodobieństwo metycylinooporności
Antybiotyk
Dawkowanie
Czas
wankomycyna
+ gentamycyna
+ ryfampicyna
15 mg/kg; i.v.; co 12 h
1 mg/kg; i.v. lub i.m.; co 8 h
600 mg/dzień; p.o.
4-6 tyg.
2 tyg.
4-6 tyg.
ZASTAWKI
ZASTAWKI
SZTUCZNE
SZTUCZNE
TERAPIA EMPIRYCZNA w IZW
TERAPIA EMPIRYCZNA w IZW

Lekowrażliwość metycylinowrażliwych szczepów
Staphylococcus aureus
(MSSA)
(2003r., dane własne)
Lek
% wrażl.
Penicylina G
22
Gentamycyna
99
Doksycyklina
73
Erytromycyna
86
Klindamycyna
94
Ciprofloksacyna
92
Kotrimoksazol
98
Rifampicyna
98
Wankomycyna
100
Teikoplanina
100
Nadal
wysoka
wrażliwość na większość
leków
przeciw-
gronkowcowych,
z
wyjątkiem penicyliny.
Liczne
opcje
monoterapii oraz terapii
skojarzonych.
KLOKSACYLINA
-
niedo-
ceniana
penicylina
oporna
na
penicylinazy
gronkowcowe
(pod
wieloma
względami
lepsza
niż
wankomycyna!!).

Lekowrażliwość metycylinoopornych szczepów
Staphylococcus
aureus (MRSA)
(2003 r, dane własne)
Lek
% wrażl.
Gentamycyna
26
Doksycyklina
38
Erytromycyna
10
Klindamycyna
18
Ciprofloksacyna
12
Kotrimoksazol
65
Rifampicyna
50
Wankomycyna
100
Teikoplanina
100
Wg FDA, gdy > 15% szczepów jest opornych na lek, to nie
powinien on być stosowany w terapii empirycznej.
Ograniczone empiryczne
opcje terapeutyczne:
VAN +/- GEN +/- RIF
VAN +/- GEN +/- RIF
TEC +/- GEN +/- RIF
TEC +/- GEN +/- RIF
Inne możliwe opcje
(jeśli zgodne z
antybiogramem):
VAN + SXT, VAN +
VAN + SXT, VAN +
RIF+CIP, RIF + CIP
RIF+CIP, RIF + CIP

Lekowrażliwość
paciorkowców grupy
viridans
(dane własne za lata 2002-2003)
Lek
% wrażl.
Penicylina
87
Cefotaksym
91
Ceftriakson
88
Erytromycyna
79
Klindamycyna
84
Wankomycyna
100
Teikoplanina
100
Opcje terapeutyczne w
IZW:
PenG
PenG
PenG + GEN
PenG + GEN
CRO
CRO
CRO + GEN
CRO + GEN
VAN / TEC
VAN / TEC

czas leczenia (tyg)
w zależności od MIC penicyliny
< 0,1 (g/ml) 0,1 – 0,5 (g/ml) >1 (g/ml)
penicylina G
12-24 mln.j/dobę
4
-
-
penicylina G
+ gentamycyna
12-24 mln.j/dobę
1mg/kg co 8h
4
(2)
4
2
4-6
2
ceftriakson
2g iv/im 1 x dz.
4
-
-
ceftriakson
+ gentamycyna
2g iv/im 1 x dz.
1mg/kg co 8h
-
4
2
4-6
2
w przypadku alergii na -laktamy
wankomycyna
30mg/kg/dobę
4
4-6
4-6
Terapia
Terapia
celowana
celowana
w IZW o etiologii
w IZW o etiologii
paciorkowcowej
paciorkowcowej

Antybiotyk -laktamowy jest zawsze lepszy niż
glikopeptyd.
Monoterapia - nawet -laktamem, a tym bardziej
glikopeptydem - nie gwarantuje sukcesu.
Konieczna
jest leczenie skojarzone: -laktam lub
glikopeptyd +
aminoglikozyd
.
Kojarzenie to ma sens tylko wtedy, gdy szczep nie
wykazuje oporności wysokiego stopnia na
aminoglikozydy (HLAR).
Terapia celowana w IZW
Enterococcus spp.
Enterococcus spp.
W przypadku poważnych zakażeń enterokokowych, a
zwłaszcza endokarditu:

% szczepów wrażliwych
E.faecalis
E.faecium
E.gallinarum
E.casseliflavus
AMB
SZPIT
SZPIT
SZPIT
Penicylina
88
58
5
0
Ampicylina
96
93
5
0
Gentamycyna
7
7
3
3
5
5
0
0
1
1
4
4
7
7
Streptomycyna
n
n
b
b
4
4
0
0
8
8
3
3
Wankomycyna
nb
1
1
0
0
0
0
1
1
0
0
0
0
1
1
0
0
0
0
Teikoplanina
nb
1
1
0
0
0
0
1
1
0
0
0
0
1
1
0
0
0
0
E. faecalis - 320 szczepów ambulatoryjnych i szpitalnych, izolowanych w roku 2003; E.faecium – 97 szczepów
z lat 1999-2003; E.gallinarum/casseliflavus - 97 szczepów z lat 1999-2003
Lekowrażliwość enterokoków (dane własne)
Lekowrażliwość enterokoków (dane własne)
Terapia celowana w IZW
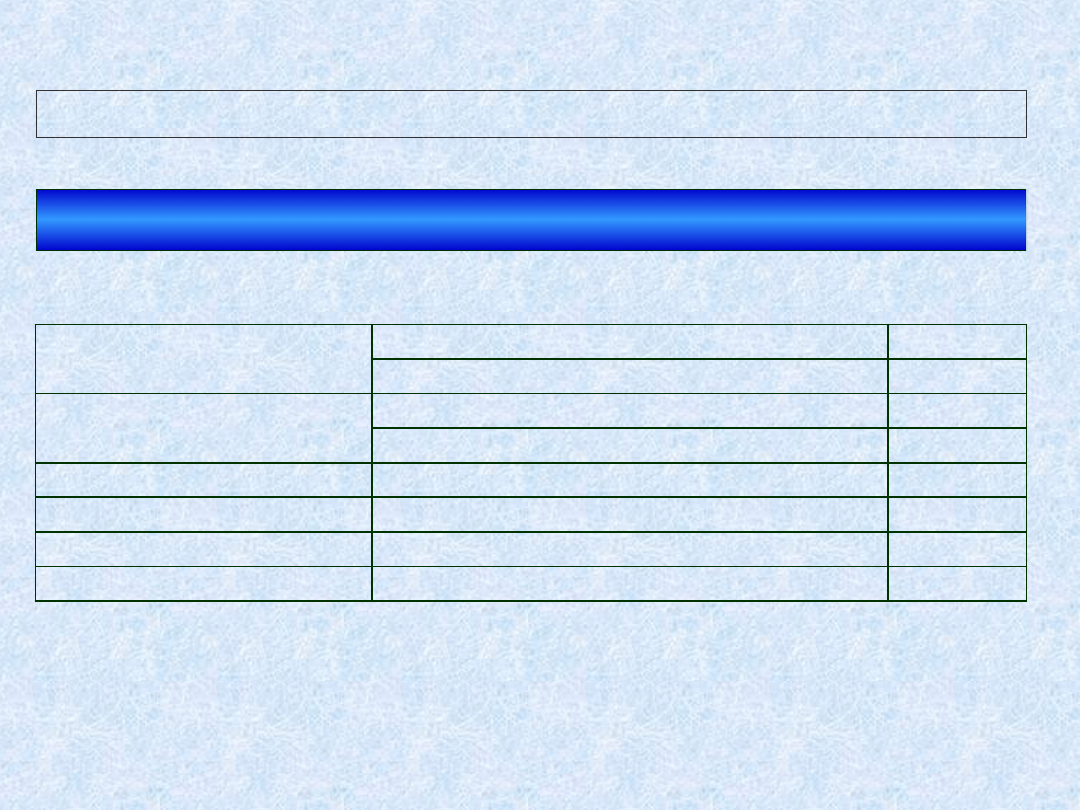
[penicylina lub ampicylina] + genta.
4-6 tyg
P
P
e
e
n
n
S
S
/
/
A
A
m
m
S
S
,
,
G
G
E
E
N
N
S
S
,
,
V
V
A
A
N
N
S
S
alergia na -laktamy:
wankomycyna + genta.
4-6 tyg
ampicylina/sulbaktam (Unasyn) + genta. 4-6 tyg
(
(
g
g
d
d
y
y
w
w
y
y
t
t
w
w
.
.
-
-
l
l
a
a
k
k
t
t
a
a
m
m
a
a
z
z
ę
ę
)
)
alergia na -laktamy:
wankomycyna + genta.
4-6 tyg
P
P
e
e
n
n
S
S
/
/
A
A
m
m
S
S
,
,
H
H
L
L
A
A
R
R
penicylina lub ampicylina
8-12 tyg
P
P
e
e
n
n
R
R
/
/
A
A
m
m
R
R
,
,
G
G
E
E
N
N
S
S
,
,
V
V
A
A
N
N
S
S
wankomycyna + gentamycyna
4-6 tyg
t
t
y
y
l
l
k
k
o
o
w
w
r
r
a
a
ż
ż
l
l
.
.
n
n
a
a
V
V
A
A
N
N
/
/
T
T
E
E
C
C
?
P
P
e
e
n
n
R
R
/
/
A
A
m
m
R
R
,
,
H
H
L
L
A
A
R
R
,
,
V
V
A
A
N
N
R
R
linezolid ?
?
streptomycyna zamiast gentamycyny w przypadku
GEN
R
STREP
S
teikoplanina zamiast wankomycyny w przypadku fenotypów VanB i VanC
(oporność lub obniżona wrażliwość na wankomycynę, przy wrażliwości
na teikoplaninę)
Enterococcus spp.
Enterococcus spp.
Terapia celowana w IZW

Pałeczki Gram
Pałeczki Gram
-ujemne
-ujemne
Enterobacteriaceae
cefotaksym
+ gentamycyna
2g i.v.; co 4-6 h
1,7 mg/kg; i.v.; co 8 h
4-6 tyg.
4-6 tyg.
Pseudomonas aeruginosa
ceftazydym
+ tobramycyna
2g i.v.; co 8-12 h
8 mg/kg/dobę; i.v.; podziel. 3 d. co 8 h
6-8 tyg.
6-8 tyg
lub:
piper/tazobactam
+ tobramycyna
4,5 g i.v.; co 8 h
8 mg/kg/dobę; i.v.; podziel. 3 d. co 8h
6-8 tyg.
6-8 tyg
Terapia celowana w IZW

Drobnoustroje “atypowe”
Drobnoustroje “atypowe”
Corynebacterium spp.
Dla Corynebacterium spp. nie ma
uznanych standardów antybiotykoterapii.
Dla Corynebacterium spp. nie ma również
uznanych standardów oznaczania
lekooporności.
wankomycyna
+ gentamycyna
30 mg/kg./24 h (max. 2g); w 2 daw.
1 mg/kg; i.v. lub i.m.; co 8 h
4-6 tyg.
4-6 tyg.
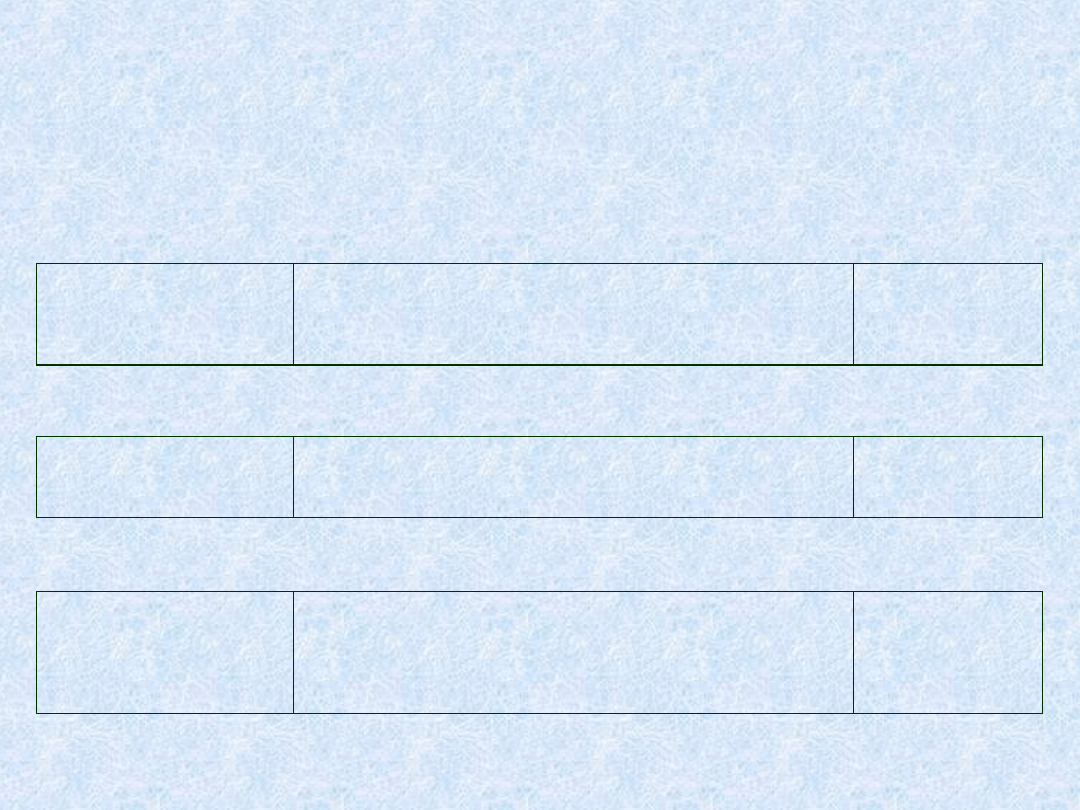
HACEK
HACEK
Typowe leczenie:
ceftriakson
2g i.v.; 1 raz na dobę
4 tyg.
Można również próbować terapii:
ampicylina
+ gentamycyna
12 g/dobę; i.v.; w daw. podz. co 4h
1 mg/kg; i.v. lub i.m.; co 8 h
4 tyg.
4 tyg.
HACEK często wytwarzają
-laktamazy:
amp./sulbaktam
(Unasyn)
+ gentamycyna
3 g; i.v.; co 6 h
1 mg/kg; i.v. lub i.m.; co 8 h
4 tyg.
4 tyg.
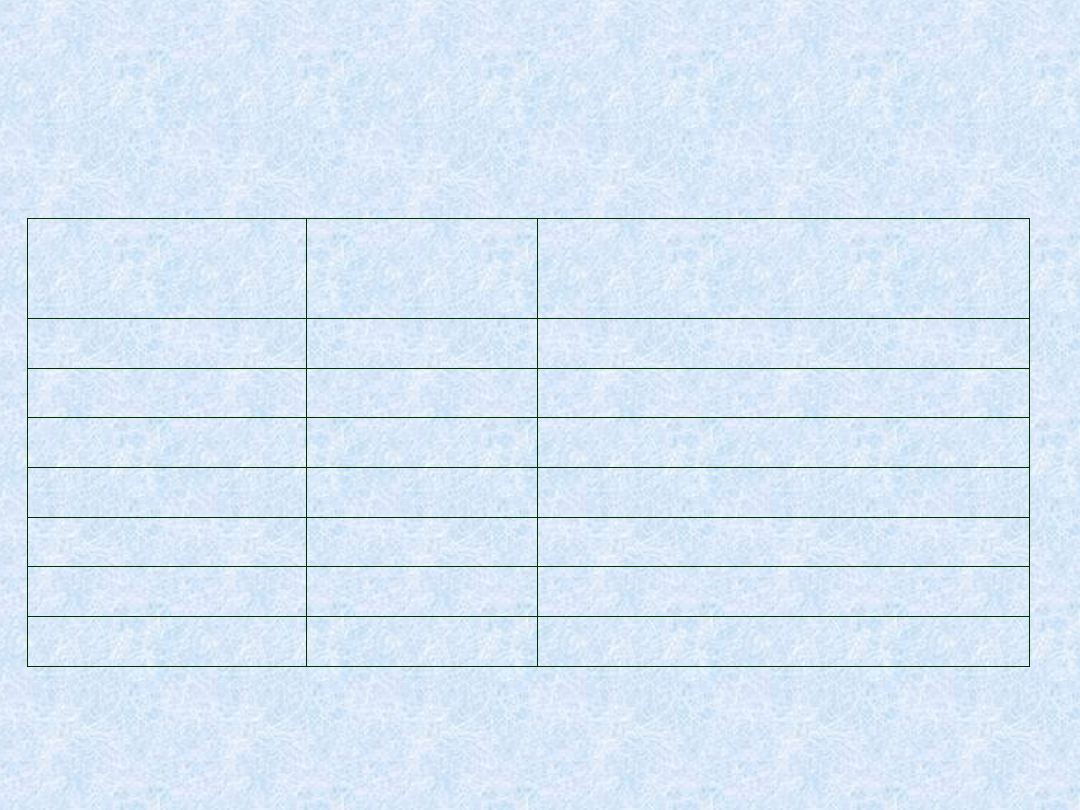
IZW o “atypowej” etiologii - leczenie
Drobnoustrój
Diagnostyka
Leczenie
(zwykle + CHIR)
Bartonella spp.
histopatol, PCR
-laktamy, a-glikozydy, RIF
Mycobacterium
hodowla
Terapia kombinowana, >6 m-cy
Coxiella (Q-fever)
serologia
Tetracyklina + fluorochinolon
Brucella
hodowla
Doksy + Rif/Strep (kilka m-cy)
L. monocytogenes
hodowla
Ampicylina + aminoglikozyd
Lactobacillus
hodowla
Penicylina G + aminoglikozyd
Propionibacterium
hodowla
Penicylina G
IZW -
antybiotykoterapia ()

Wykryty
Wykryty
(?) udział grzybów w IZW:
(?) udział grzybów w IZW:
Wzrost grzybów w posiewach krwi.
Domnieman
Domnieman
ie
ie
udziału grzybów w IZW:
udziału grzybów w IZW:
Brak poprawy pomimo antybiotykoterapii.
Operacja serca z zakażeniem grzybiczym
rany.
Duże wegetacje (> 2 cm).
Zatorowość obwodowa (głównie
Aspergillus).
Pacjent w immunosupresji.
Cewniki naczyniowe/żywienie pozajelitowe.
Izolacje grzybów z kilku różnych miejsc
ustroju.
Grzyby w IZW

Zakażenie
Zakażenie
GRZYB
GRZYB
ICZE w IZW -
ICZE w IZW -
leczenie
leczenie
AMERICAN HEART ASSOCIATION:
L
L
e
e
k
k
D
D
a
a
w
w
k
k
o
o
w
w
a
a
n
n
i
i
e
e
C
C
z
z
a
a
s
s
Amfoterycyna B
+/- flucytozyna
1 mg/kg/dobę, i.v.; (max. 2-2,5 g)
150 mg/kg/dobę; p.o.; 150 mg/kg/dobę; p.o.; w 4 dawkach
6-8 tyg.
6-8 tyg
Amfoterycyna B
1 mg/kg/dobę, i.v.; (max. 2-2,5 g)
6-8 tyg.
lub
Flukonazol
400 mg/dobę; i.v. lub p.o.
6-8 tyg.
Amfoterycyna B
1 mg/kg/dobę, i.v.; (max. 2-2,5 g)
6-8 tyg.
REKOMENDACJE KRAJOWE:
Candida albicans i inne
(ale nie C.glabrata i
C.krusei)
Candida glabrata i Candida krusei (oporne na azole) i
Aspergillus
Grzyby w IZW

Antybiotykoterapi
a w
kardiochirurgii
Dr n. przyr. Krzysztof Filczak
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 71
- Slide 72
- Slide 73
- Slide 75
- Slide 77
Wyszukiwarka
Podobne podstrony:
Deklaracja zgodno¶ci CE 07 03 2004
27 letni żołnierz USA skazany za zamordowanie więźniów (30 03 2009)
1554631 2000SRM1085 (03 2004) UK EN
5 Rozp Rady Min 30 04 2004(1)
30 03 Pytania testowe
MEDYTACJA 5 03 2004
MEDYTACJA 1 03 2004
MEDYTACJA 7 03 2004
MEDYTACJA 6 03 2004
PA wyk 6 30.03, PA wyk 6 30
więcej podobnych podstron