Zawodowe choroby układu
oddechowego
Katedra i Klinika Chorób Wewnętrznych,
Zawodowych i Nadciśnienia Tętniczego,
lek. Joanna Urban

Zawodowe choroby układu
oddechowego - podział
• Pylice – kolagenowe, niekolagenowe
– nagromadzenie pyłów oraz reakcja
na ich obecność w płucach,
• Bronchopneumopatie - odczyny ze
strony tkanki płucnej i oskrzeli bez
gromadzenia pyłów w płucach
• Nowotwory

• Astma zawodowa
• Astma zawodowa bez okresu latencji (RADS) -
zespół reaktywnej dysfunkcji dróg oddechowych
• Pylice
• Choroba płuc wywołana przez metale twarde
(narażenie na mieszaniny sproszkowanego
węglika wolframu i kobaltu)
• Beryloza
• Byssinoza
• Bagassoza
• Egzogenne alergiczne zapalenie pęcherzyków
płucnych (EAZPP)
• Zespół toksyczny w wyniku narażenia na pyły
organiczne (ODTS)
• SBS (BRI building-related illness)

Astma zawodowa – algorytm
diagnostyczny
• Napady duszności podczas pracy lub kilka godzin
po zakończeniu dniówki, kaszel, uczucie ciężaru w
klatce piersiowej, zła tolerancja wysiłku
• Analiza czasowej zależności objawów od
narażenia na alergeny lub czynniki drażniące w
miejscu pracy
• Monitorowanie PEF w czasie pracy
• PC20 w okresie pracy i 1-2 pomiary co 14 dni
podczas dłuższej przerwy w pracy
• Punktowe testy skórne lub oznaczenie swoistego
IgE w surowicy (RAST)
• Test prowokacji swoistej

RADS – kryteria
diagnostyczne
• Istniało udokumentowane, jednorazowe
narażenie na czynnik lub czynniki
drażniące drogi oddechowe w wysokich
stężeniach wielokrotnie przekraczających
wartość normatywu higienicznego
• Chory nie cierpiał na żadną przewlekłą
chorobę oskrzeli przed wypadkiem w pracy
• W ciągu 24 godzin po wypadku rozwija się
różnego stopnia zwężenie dróg
oddechowych
• Po wypadku utrzymuje się nadreaktywność
oskrzelowa przez co najmniej 3 miesiące

Egzogenne alergiczne
zapalenie pęcherzyków
płucnych
• Definicja: zapalno-ziarniniakowa choroba płuc,
wywołana przez antygeny pochodzenia
organicznego inhalowane w postaci pyłu.
• Grupy ryzyka: rolnicy, hodowcy ptaków lub
zwierząt, pracownicy przetwarzający drewno lub
produkty rolne, osoby przebywające w
pomieszczeniach nawilżanych lub klimatyzowanych
• Objawy kliniczne: po 4-6 h od ekspozycji gorączka,
kaszel i duszność
• Rtg: drobne, słabo wysycone guzki – obraz
rozsiewu prosówkowego lub jednolite przymglenie,
tzw „mleczna szyba”

Sick building syndrome –
Building related illness
• Choroba pozostająca w związku
przyczynowym z przebywaniem w
budynku o charakterze
niemieszkalnym i nieprzemysłowym
(w głównej mierze dotyczy to
nowoczesnych budynków biurowych)

W obrębie BRI wyodrębniono
dwie grupy schorzeń:
• Specyficzne – grupa chorób o
zdefiniowanym obrazie klinicznym i znanej
etiologii: pochodzenia infekcyjnego,
immunologicznego lub alergicznego.
• Niespecyficzne – objawy o niejednorodnym
i niespecyficznym charakterze (np.
podrażnienie skóry i błon śluzowych, bóle
głowy, zmęczenie, zaburzenia
koncentracji), których czynnik etiologiczny
nie jest ściśle określony.

Schorzenia pochodzenia
infekcyjnego
• Kolonizacja nowoczesnych systemów
wentylacyjnych oraz klimatyzacyjnych
jak również urządzeń regulujących
wilgotność i temperaturę powietrza
przez liczne mikroorganizmy.
• Choroba legionistów (legionelloza)
epidemia podczas zjazdu
amerykańskich kombatantów w
Filadelfii w 1976 roku.

Schorzenia uwarunkowane
immunologicznie
• Nadwrażliwość na substancje produkowane
przez grzyby, pleśnie, bakterie, (endo- i
egzotoksyny) oraz pierwotniaki, które
zasiedlają instalacje nawilżające i
wentylacyjne.
• Alergiczne zapalenie pęcherzyków
płucnych
• „Humidifier fever” (dosł. gorączka
spowodowana przez urządzenia
nawilżające

Schorzenia alergiczne
• Astma oskrzelowa
• Alergiczny nieżyt nosa
• Alergiczne zapalenie spojówek
– Czynniki przyczynowe: roztocza kurzu
domowego, pleśnie, alergeny roślin
doniczkowych (ficus benjamina), związki
zawarte w tonerach używanych w
kserokopiarkach.

Niespecyficzne formy BRI
• Uczucie zmęczenia
• Bóle głowy (zwykle o charakterze
napięciowym)
• Podrażnienie błon śluzowych i
skóry(zaburzenia drożności i uczucie
suchości w nosie, pieczenie i suchość
oczu, bóle gardła, trudności przy
użytkowaniu soczewek kontaktowych
• senność

Pylice - definicja
• Pneumoconiosis – historyczna nazwa
wprowadzona przed 100 laty dla
oznaczenia chorób układu oddechowego
w następstwie wdychania pyłów.
• W 1971 roku IV Międzynarodowa
Konferencja w Sprawie Pylic określiła
pylicę jako nagromadzenie pyłu w
płucach i reakcję tkanki płucnej na jego
obecność.
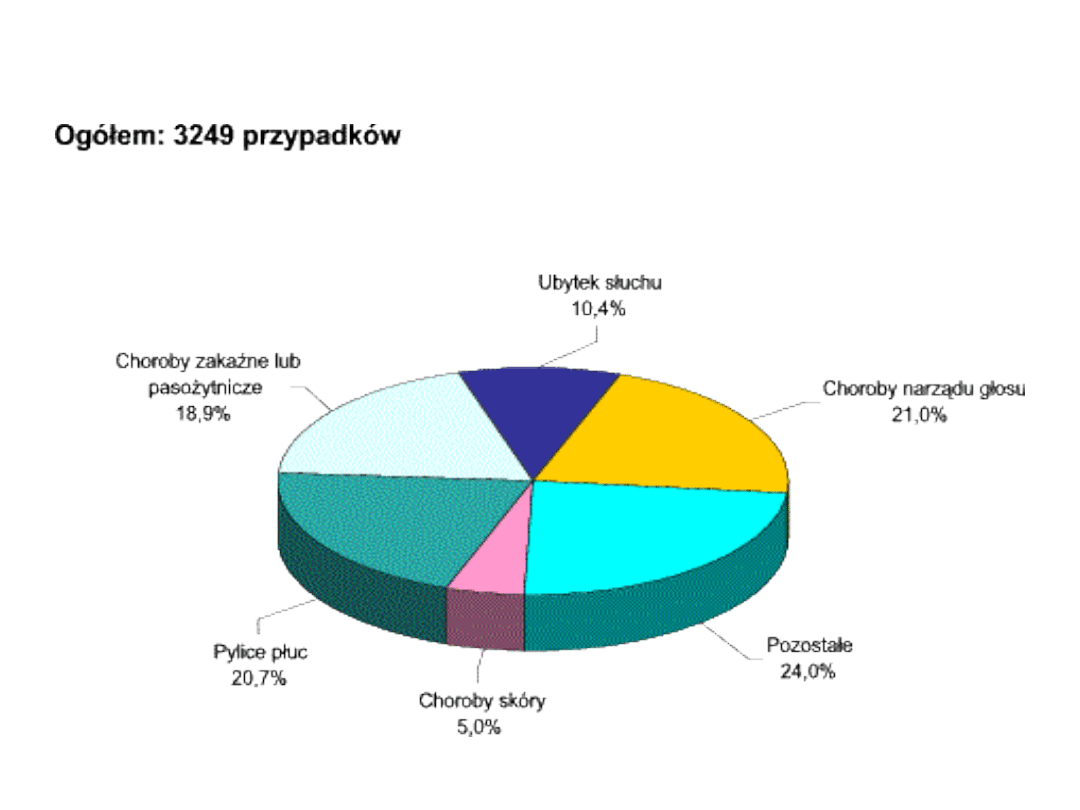
Pylice – epidemiologia –
2005r.

Choroby zawodowe o najwyższej
zapadalności wśród mężczyzn w 2005
r.
• Pylice płuc 31,0 %
• Uszkodzenie słuchu 16,3 %
• Choroby zakaźne lub pasożytnicze 16,0
%
• Przewlekłe choroby narządu głosu 5,7 %
• Łącznie 69,0 %

Pylice kolagenowe
• Pylice wywołane przez pył jednorodny:
krzemowa – Krzemica Silicosis
azbestowa – Azbestoza Asbestosis
aluminiowa – Aluminioza Aluminiosis
talkowa – Talkoza Talcosis
• Pylice wywołane pyłem mieszanym
górników węglowych –
pył krzemowy, węglowy,
siarka, miedź, beryl, selen, kobalt
spawaczy elektrycznych –
tlenki żelaza, manganu,
tytanu, krzemionka, tlenki azotu
grafitowa –
grafit naturalny, syntetyczny,
krzemionka

Pylice kolagenowe -
charakterystyka
• Trwałe uszkodzenie lub zniszczenie
struktury pęcherzyków płucnych
• Reakcja kolagenowa podścieliska od
stopnia umiarkowanego do
znacznego
• Trwałe zmiany bliznowate w płucach

Pylice niekolagenowe
• Cynowa - Stannosis – pył cyny
• Barytowa – Barytosis – siarczan baru
• Żelazowa – Siderosis – tlenki żelaza
Odczyny zapalne komórkowe i niewielkie
retikulinowe.
Radiologicznie nagromadzenie pyłów
powoduje intensywne zacienienie.
Przebieg łagodny najczęściej bezobjawowy.
Reakcja na pył jest potencjalnie odwracalna.

Pylice – klasyfikacja na podstawie obrazu
radiologicznego
• Zacienienia małe okrągłe
p – punkcikowate do 1,5 mm
q – drobnoguzkowe 1,5 do 3 mm
r – guzkowe 3 do 10 mm
• Zacienienia małe nieregularne
s – o grubości do 1,5 mm
t – o grubości 1,5 do 3 mm
u – o grubości 3 do 10 mm
• Zacienienia duże
A – 1 do 5 cm jedno lub suma zacienień
B – powyżej 5 cm o łącznej powierzchni poniżej1/3
płuca
C – powyżej 1/3 łącznej powierzchni płuca

Pylice – klasyfikacja -
kategorie
• 0 – brak małych zacienień
• 1 – nieliczne
• 2 – liczne
• 3 – bardzo liczne
Ocena opiera się na porównaniu z
odpowiednimi radiogramami standardowymi
Możliwa jest bardziej szczegółowa ocena przy
zastosowaniu skali 12 punktowej (np. q 2/1)

Obraz kliniczny pylic
• Anamneza – kaszel – suchy bądź z odkrztuszaniem;
duszność – postępująca nietolerancja wysiłku, duszność
spoczynkowa, rozwój serca płucnego, sinica, obrzęki;
bóle w klatce piersiowej
Badanie fizykalne – w zależności od stopnia
zaawansowania zmian: bez zmian, rzężenia wilgotne,
trzeszczenia u podstawy płuc (azbestoza), objawy
rozedmy (pylica węglowa)
Badania dodatkowe – zdjęcia pełnowymiarowe klatki
piersiowej(wdech-wydech) – podstawa rozpoznania
badania czynnościowe płuc – znaczenie pomocnicze
lecz niezbędne do oceny inwalidztwa z tytułu pylicy
płuc.

Krzemica - Silicosis
• Ogniskowe lub rozległe włóknienie tkanki
płucnej o charakterze kolagenowym ze
skłonnością do hialinizacji w następstwie
wnikania krzemionki krystalicznej (SiO2)
– kwarc, trydymit, krystobalit. Ziemia
okrzemkowa – krzemionka
bezpostaciowa – nieszkodliwa, w
procesie prażenia przechodzi w
agresywną formę krystobalitu.

Krzemica - patogeneza
• Makrofagowe zapalenie pęcherzyków płucnych
• Wyzwalanie cytokin przez komórki zapalne:TNF,
Il-1, płytkowy czynnik wzrostu (prozapalne i
fibrogenne proteazy, cytokiny, oksydanty)
• Uszkodzenie struktury pęcherzyków płucnych w
wyniku procesów oksydacyjnych
• Proliferacja i aktywacja fibroblastów
• Metabolizm kolagenu i elastyny.
• Formowanie guzków krzemiczych: koncentrycznie
ułożone włókna kolagenowe ze zmianami
hialinowymi w środku,wokół guzka złogi pyłu,
makrofagi i komórki plazmatyczne

• Narażenie na duże stężenia pyłu
krzemionki może prowadzić do rozwoju
ostrej lipoproteinozy krzemowej. W
tkance płucnej stwierdza się wówczas
nacieki neutrofilów i zdegenerowanych
pneumocytów typu II, zawierających
bezpostaciowy płyn hialinowy,
kryształki kwarcu oraz choletserol,
tłuszcze i białka.

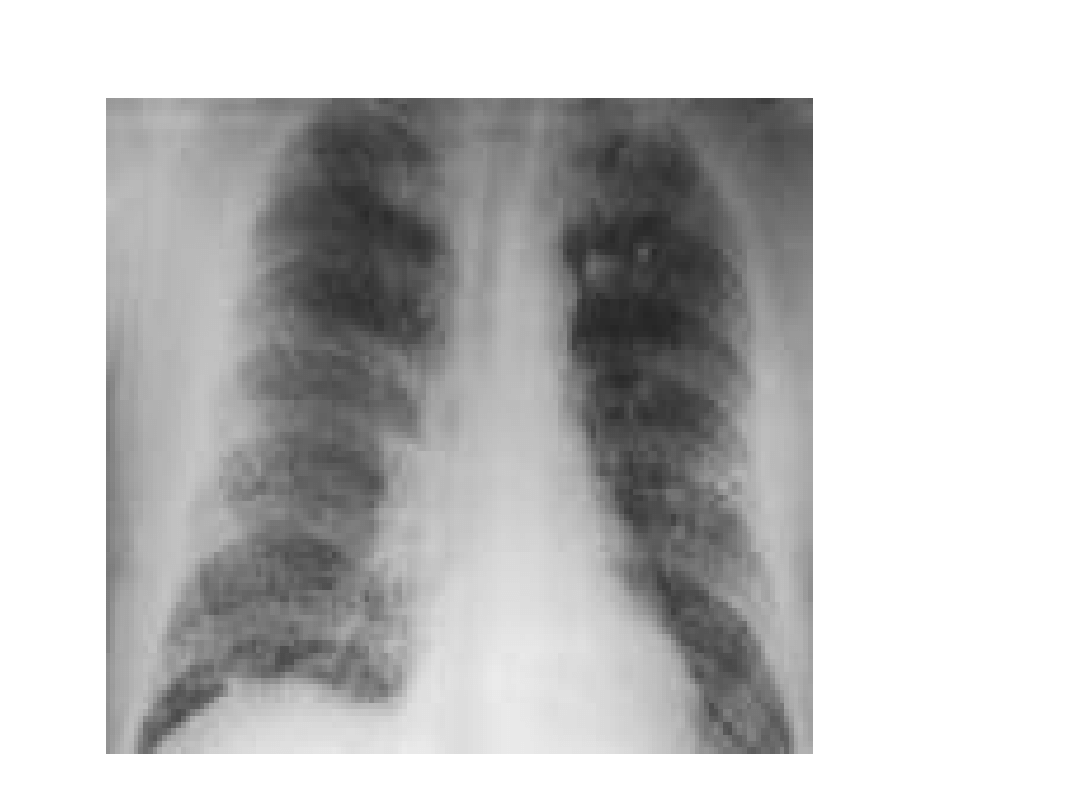
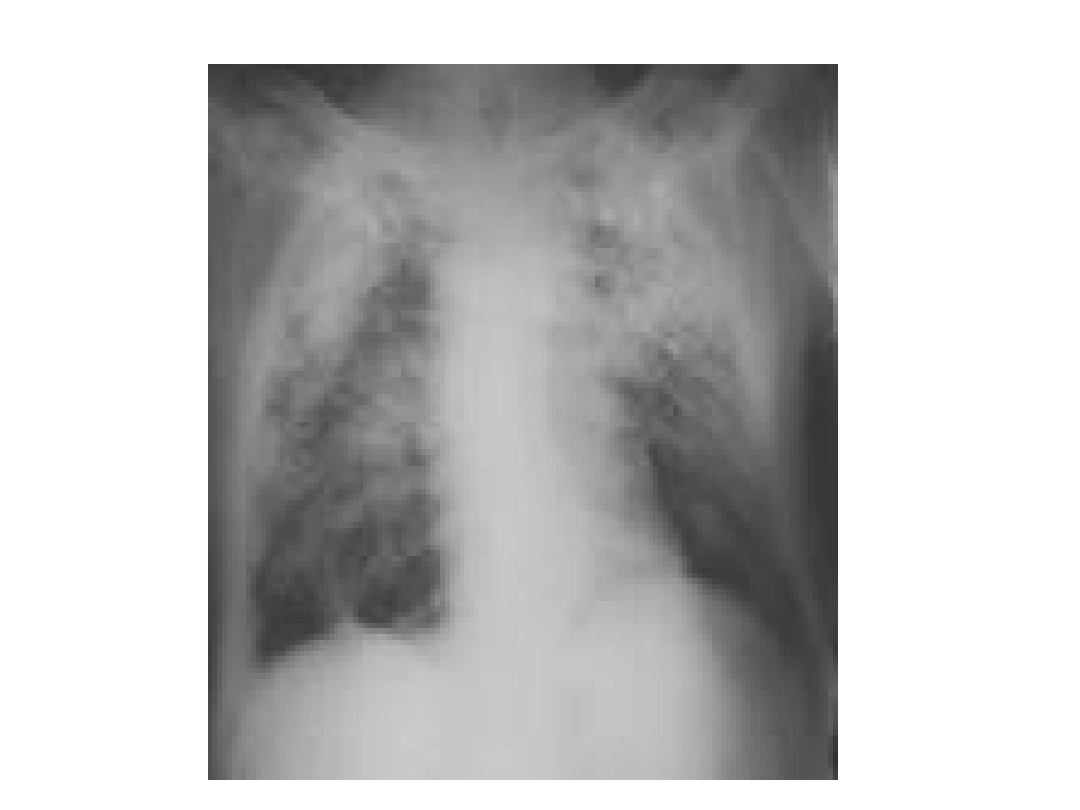
Krzemica - charakterystyka
zmian w RTG
• Najczęściej zacienienia typu q i r w
środkowych i górnych polach płucnych
• Zwapnienia w obrębie guzków
• Postęp choroby prowadzi do powstania
zmian guzowatych kształtu okrągłego lub
nerkowatego z tendencją do retrakcji zmian
włóknistych – „wędrowanie”, zmniejszanie
się guzów
• Wapnienie węzłów chłonnych wnękowych –
skorupki jaj

Powikłania krzemicy
• Gruźlica
• Przewlekłe zapalenie oskrzeli
• Rozedma
• Serce płucne
• Prawokomorowa niewydolność krążenia
• Odma samoistna
Przebieg jest szybszy niż w pylicy górników
kopalń węgla i wyraźnie skraca czas
trwania życia.

Postępowanie
• Najistotniejsze znaczenie ma
profilaktyka techniczna (hermetyzacja
procesów produkcyjnych, zraszanie
powstającego pyłu, sprawna
wentylacja; maski przeciwpyłowe.
• Pierwsze badanie okresowe połączone
ze zdjęciem rentgenowskim powinno
być wykonane po 4 latach pracy, a
następnie w odstępach 2-4-letnich.
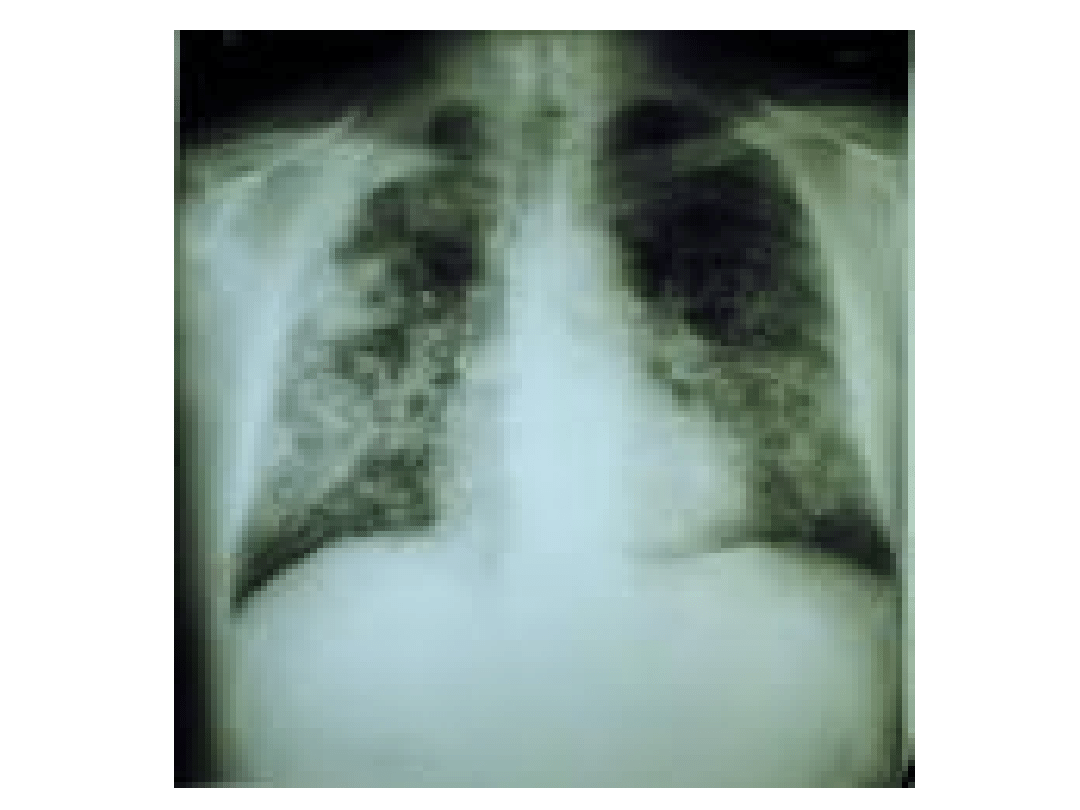
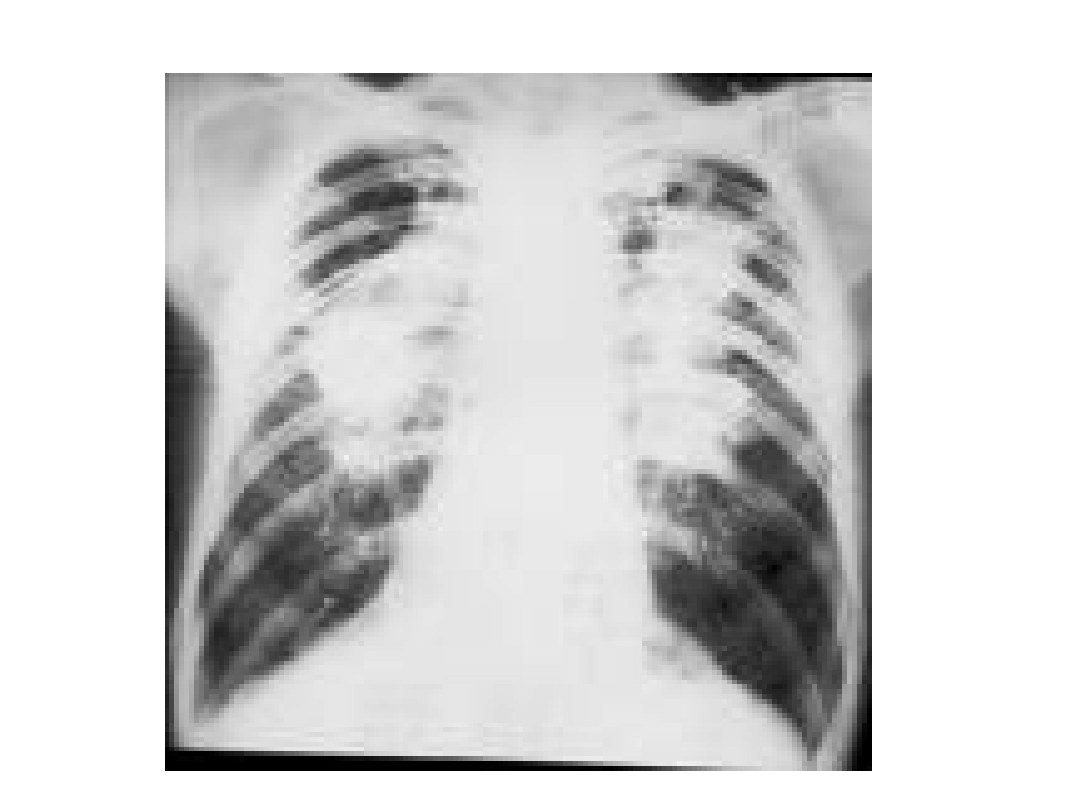

Pylica górników kopalń
węgla
• Powstaje w wyniku wdychania pyłu
kopalnianego i charakteryzuje się
ogniskowym włóknieniem tkanki
płucnej z przewagą typu retikulinowego
( w postaci drobnoogniskowej) i
kolagenowego (w postaci guzowatej).
• Największą aktywność fibrogenną
wykazuje najstarszy geologicznie
antracyt.

• Rozedma ogniskowa + cząsteczki pyłu,
makrofagi , włókna retikulinowe i nieliczne
kolagenowe = guzek węglowy Gougha,
charakterystyczny dla pylicy prostej
górników kopalń węgla(makroskopowo
widoczne na przekroju płuca czarne guzki o
nieregularnym kształcie.
• Długoletnie narażenie na pył o dużej
zawartości węgla prowadzi do rozwoju
zmian rozległych zwanych postępującym
rozległym włóknieniem (progressive
massive fibrosis PMF)

• W przeciwieństwie do zmian rozległych w
krzemicy, PMF nie powstaje w wyniku
zlewania się guzków lecz rozwija się w
następstwie progresywnego wzrostu
pojedynczego guzka węglowego i rozwoju
włókien kolagenowych ułożonych rownolegle,
tworzących bezpostaciową masę, w obrębie
których nie stwierdza się guzków
• PMF o wiele częściej niż guz krzemiczy ulega
nekrozie i masy nekrotyczne mogą
przedostać się do światła oskrzela i zostają
wydalone podczas kaszlu.

Objawy kliniczne i RTG
• Kaszel z odkrztuszaniem
• Wydalanie mas martwicy
• Rozedma pęcherzowa
• Serce płucne
• W rtg klatki piersiowej początkowo zmiany w
środkowych polach płucnych, najczęściej
zacienienia typu p i q
• Przebieg pylicy prostej jest powolniejszy i
łagodniejszy niż krzemicy. Niepowikłana
pylica prosta nie skraca czasu trwania życia.

Zespół Caplana –
reumatoidalna postać pylicy
• Zmiany typowe dla PMF
• W obrębie cząstek pyłu i w komórkach
plazmatycznych stwierdzono obecność
czynnika reumatoidalnego.
• Zmianom pyliczym w płucach
towarzyszą objawy reumatoidalnego
zapalenia stawów i dodatnie odczyny
serologiczne (Walera- Rosego i
lateksowego)na obecność czynnika
reumatoidalnego.

Azbestoza
• Definicja: rozlane włóknienie
śródmiąższowe tkanki płucnej, mające
charakter kolagenowy, któremu
towarzyszą często zmiany opłucnowe
• Azbest: formy serpentynowe i
amfibolowe:
chryzotyl – uwodniony krzemian magnezu
krokidolit – uwodniony krzemian sodowo-
żelazowy

Azbestoza – patogeneza i obraz kliniczny
• Włókna azbestu respirabilne wywołują reakcję
zapalną z udziałem makrofagów i neutrofilów w
wyniku której dochodzi do zwłóknienia tkanki
płucnej. Włóknienie śródmiąższowe ma charakter
rozlany i zajmuje głównie płaty dolne a także
często przylegającą do nich opłucną.
• Objawy kliniczne: duszność wysiłkowa stopniowo
nasilająca się, suchy kaszel i uczucie ściskania w
klatce piersiowej.
• Badaniem fizykalnym stwierdza się trzeszczenia u
podstawy płuc.
• Podstawą rozpoznania jest zdjęcie klatki
piersiowej - blaszki opłucnowe, zrośnięcie kątów,
wysięk opłucnowy, miejsca niedodmy i włóknienia
• Czas narażenia – kilkanaście lat
• Międzybłoniak opłucnej. Rak oskrzela.
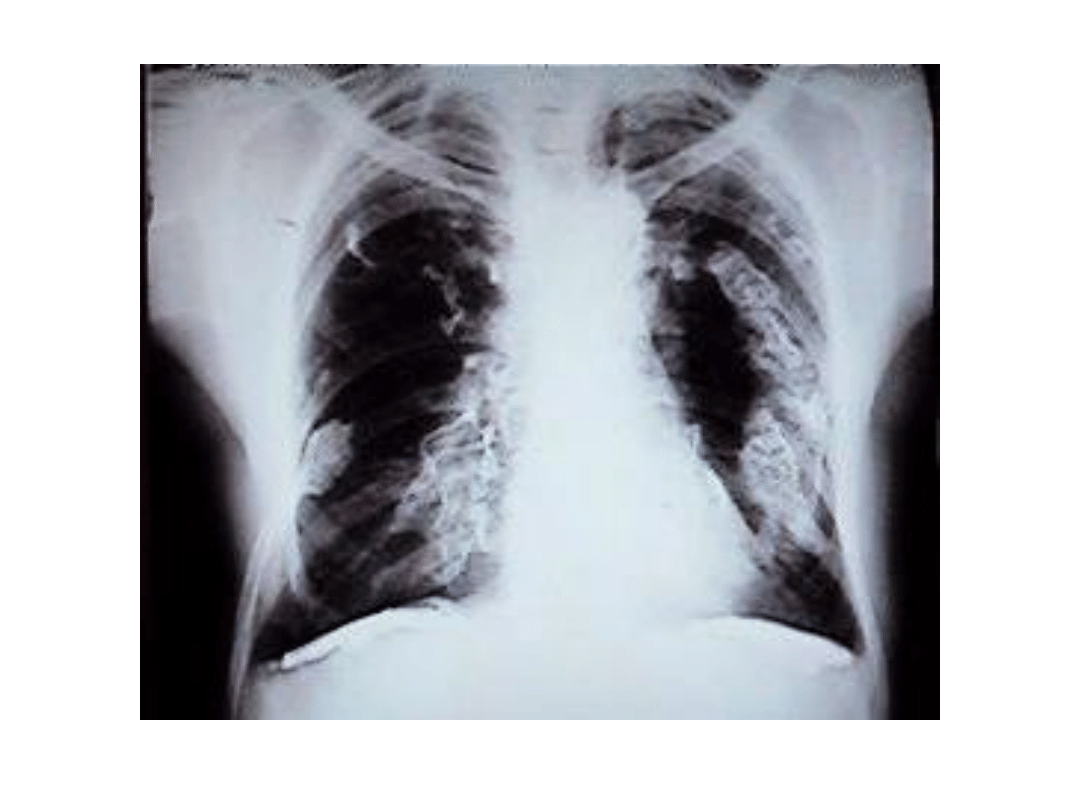
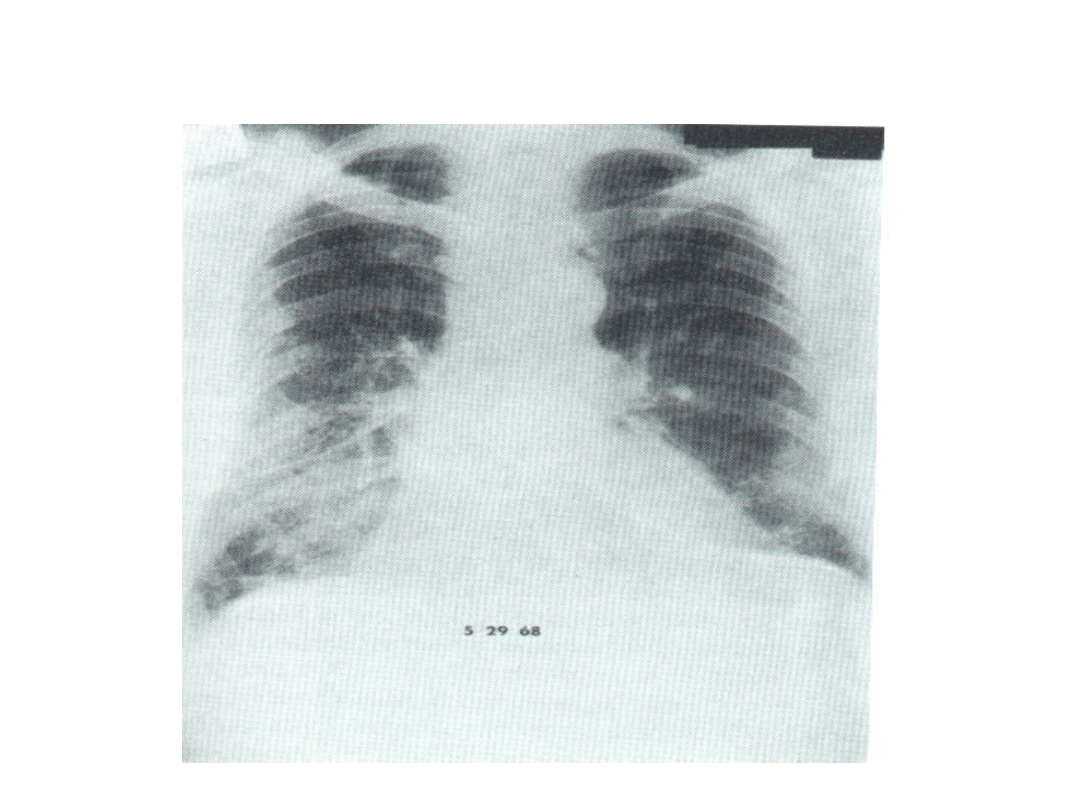
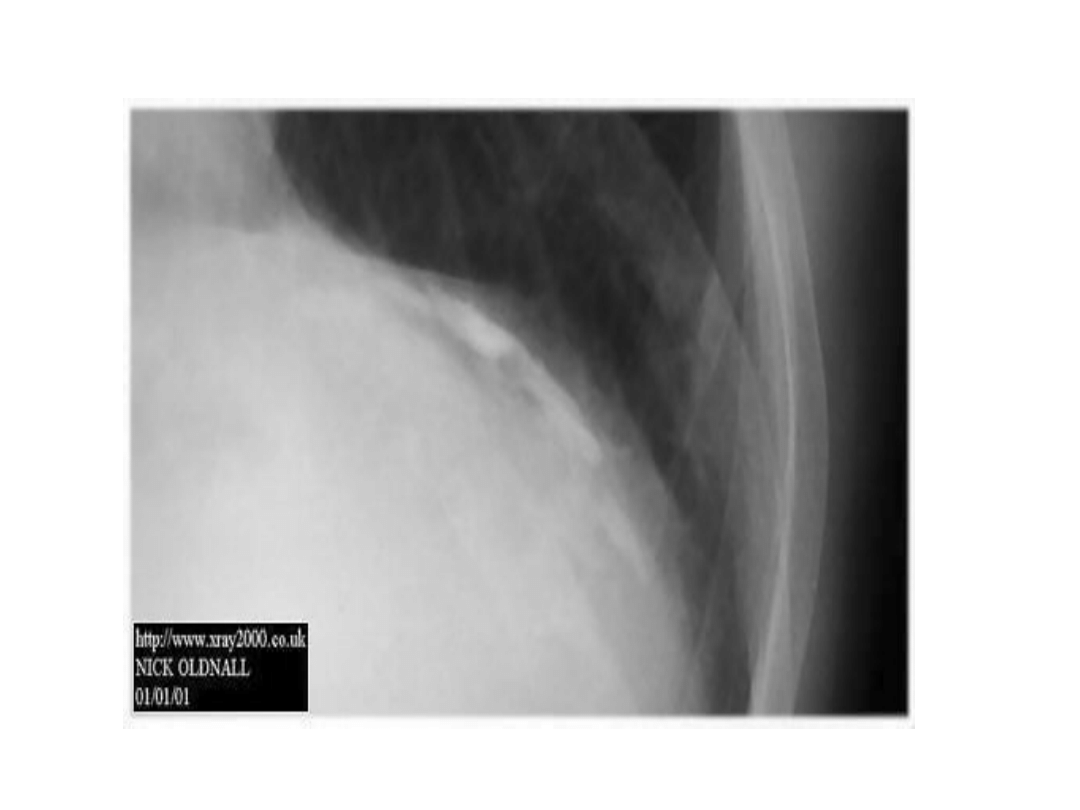
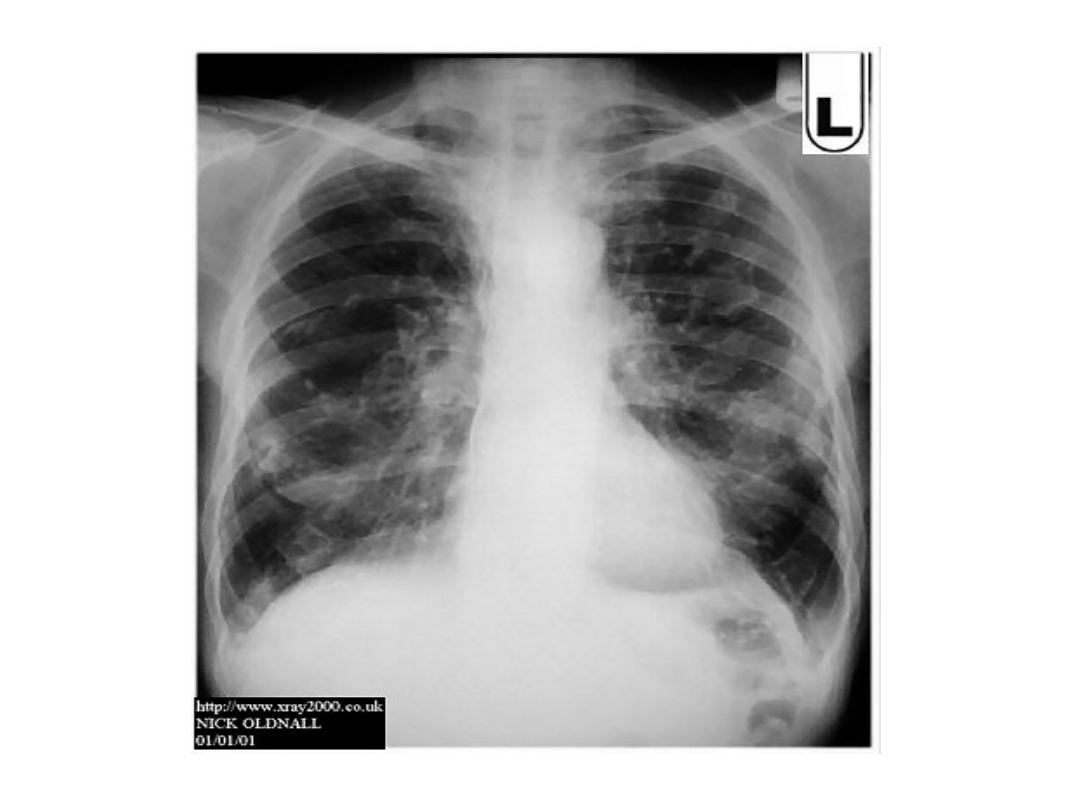
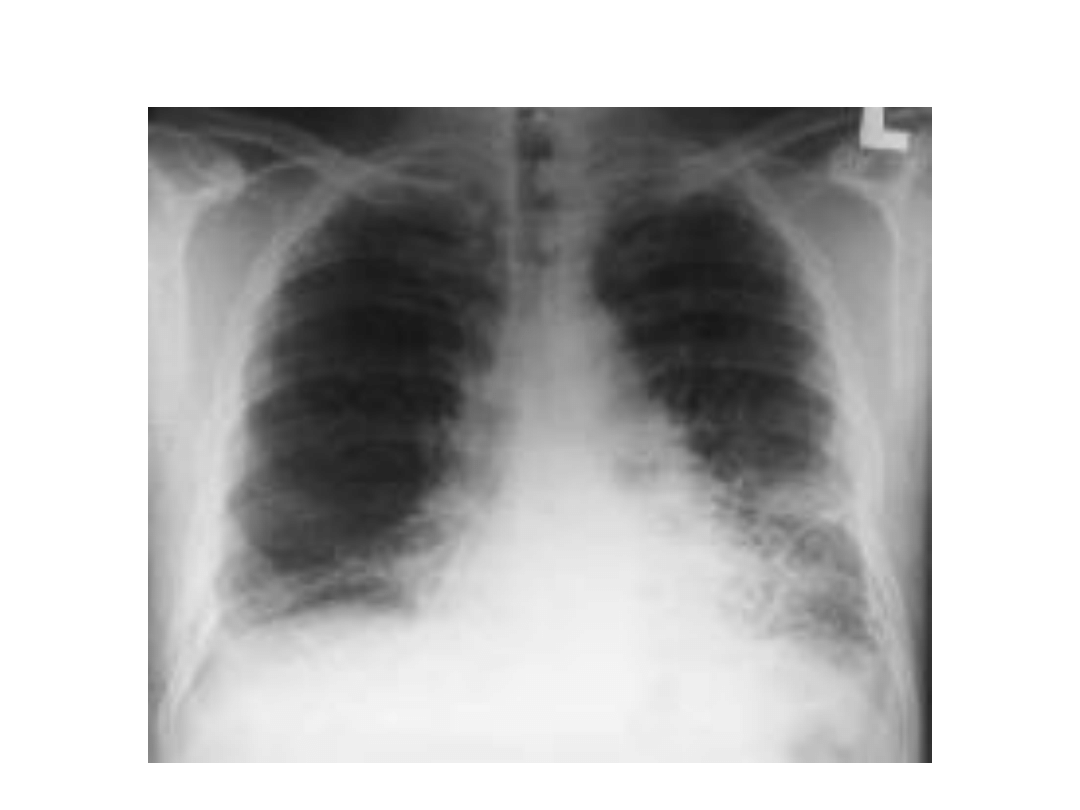
mesothelioma

Objawy kliniczne i RTG
• Największe ryzyko rozwoju międzybłoniaka wiąże
się z narażeniem na krokidolit
• Narażenie może być bardzo krótki, nawet
kilkutygodniowe a okres latencji wynosi 30-35 lat
(najkrótszy 14 lat)
• Objawy kliniczne: bóle w klatce piersiowej,
duszność, nocne poty, spadek masy ciała
• RTG: nawarstwienie opłucnej w bocznej części
klatki piersiowej i obecność płynu, często płynu
krwistego.
• Połowa chorych umiera w ciągu 12 miesięcy
(rzadko w ciągu 3 lat)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
Wyszukiwarka
Podobne podstrony:
Zawodowe choroby ukladu oddechowego
UkÄaâad oddechowy czÄaâowieka ââZâs budowa, funkcje, choroby
Sem 3 Wywiad w chorobach układu oddechowego
Diag chorób układu oddechowego
choroby układu oddechowego
Postępowanie w chorobach układu oddechowego, Pulmunologia
pluca, Fizjoterapia w chorobach układu oddechowego
Choroby układu oddechowego
ROZPOZNAWANIE CHORÓB UKŁADU ODDECHOWEGO, studia pielęgniarstwo
Choroby układu oddechowego osób starszych, Fizjoterapia
CHOROBY UKŁADU ODDECHOWEGO, Fizjoterapia w chorobach wewnętrznych
Rehabilitacja w chorobach narządu oddechowego, Choroby
Choroby układu oddechowego, Patologia i choroby
Choroby ukladu oddechowego osob Nieznany
Leki stosowane w chorobach układu oddechowego, Farmakologia01.10
Objawy w chorobach układu oddechowego, STUDIA, III rok, INTERNA, Koło 1, Układ oddechowy
Choroby ukł oddechowego
Metody fizykoterapii w chorobach układu oddechowego, Fizjoterapia
więcej podobnych podstron