
Pacjent nieprzytomny
Pacjent nieprzytomny
Anna Kluzik
Anna Kluzik

Pacjent nieprzytomny
Pacjent nieprzytomny
Nieprzytomność (brak świadomości) to taki
stan, w którym poszkodowany nie reaguje na
bodźce zewnętrzne. Przytomność utracić
można na różny okres czasu od kilku minut
(jak w omdleniu), poprzez kilka godzin (jak
np. w urazach czaszkowo-mózgowych), do
wielu dni.
Jest to stan zaburzenia czynności
ośrodkowego układu nerwowego przede
wszystkim wyłączenia kory mózgowej

Pacjent nieprzytomny
Pacjent nieprzytomny
Oprócz czynnika przyczynowego
zagrożenie stanowi niedrożność
oddechowa (najczęściej opadanie
żuchwy i zapadanie się języka oraz
zachłyśnięcie się) prowadząca - jeśli
nie jest usunięta - do niewydolności
oddechowej, następnie niewydolności
krążenia, a w konsekwencji do
bezdechu i śmierci.

Pacjent nieprzytomny
Pacjent nieprzytomny
Przyczyny utraty świadomości mogą
mieć źródło w centralnym układzie
nerwowym lub być wtórnie z nim
związane.

Pacjent nieprzytomny
Pacjent nieprzytomny
- urazy (np. głowy)
- wstrząs
- choroby metaboliczne (np. cukrzyca)
- choroby układu krążenia (np. nagłe
zatrzymanie krążenia, zawał)
- choroby układu oddechowego (np. ostra
niewydolność oddechowa)
- substancje chemiczne (np. alkohol,
narkotyki, leki, ukąszenia owadów)
- porażenie prądem, utopienie,
przegrzanie, wychłodzenie, uczulenie

Pacjent nieprzytomny
Pacjent nieprzytomny
-
-stłuczenie mózgu
-obrzęk mózgu, krwiak śródczaszkowy, zawał
mózgu, obrzęk mózgu,
-guz mózgu, stany nadciśnienia
śródczaszkowego,
-śpiączki: wątrobowa, cukrzycowa,
hipoglikemiczna, uremiczna
-ogólne niedotlenienie ustroju
-hiperkapnia znacznego stopnia,
-znieczulenie ogólne

Pacjent nieprzytomny
Pacjent nieprzytomny
W sytuacji nagłej BLS/ALS
odwróć pacjenta na plecy
udrożnij drogi oddechowe
oceń oddech
sprawdź jamę ustną (jeżeli widoczne jest ciało obce
czy resztki pokarmu, podejmij próbę ich
usunięcia wygarniając palcem, używając kleszczyków
lub ssaka, w zależności od potrzeby,
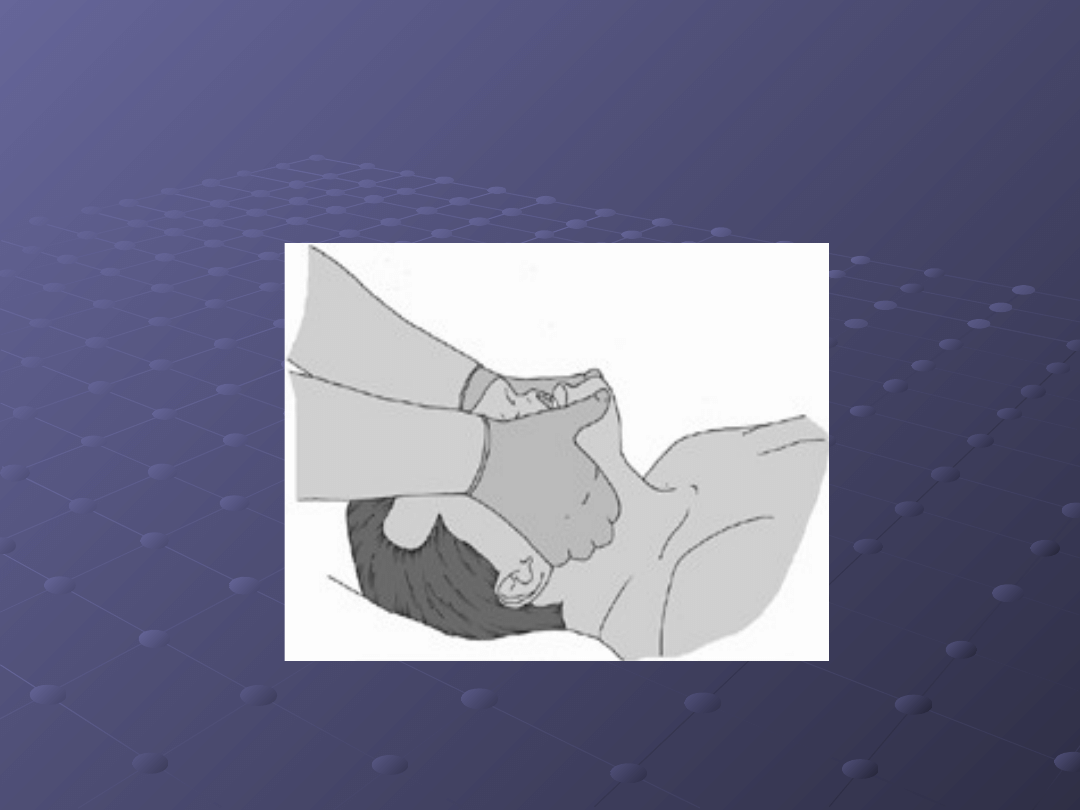
jeżeli podejrzewasz obrażenia szyi, staraj się
udrożnić drogi oddechowe stosując wysunięcie
żuchwy
Pacjent nieprzytomny
Pacjent nieprzytomny

Pacjent nieprzytomny
Pacjent nieprzytomny

Pacjent nieprzytomny
Pacjent nieprzytomny
oceń wzrokiem poruszanie się klatki
piersiowej,
słuchaj szmeru oddechowego przy
ustach pacjenta,
staraj się wyczuć na policzku ruch
powietrza
(ocena oddechu nie dłużej niż 10
sekund)

Pacjent nieprzytomny
Pacjent nieprzytomny
Oceń oznaki krążenia:
pewna ocena tętna może być trudna; jeżeli nie
ma oznak życia (pacjent nie porusza się, nie
oddycha, nie kaszle), rozpocznij i prowadź
resuscytacje
krążeniowo-oddechową dopóki nie przybędzie
bardziej doświadczona pomoc albo nie
pojawia
się u pacjenta oznaki życia

Pacjent nieprzytomny
Pacjent nieprzytomny
Skale stosowane do oceny
Skale stosowane do oceny
przytomności
przytomności
Skala Glasgow
Skala Glasgow
(Glasgow Coma Scale - GSC)
(Glasgow Coma Scale - GSC)
Skala AVPU
Skala AVPU

Pacjent nieprzytomny
Pacjent nieprzytomny
GSC
GSC
składa się z trzech etapów i
składa się z trzech etapów i
ocenia u badanego:
ocenia u badanego:
- otwieranie oczu,
- otwieranie oczu,
- reakcję słowną,
- reakcję słowną,
- odpowiedź ruchową (najlepszą)
- odpowiedź ruchową (najlepszą)

Pacjent nieprzytomny
Pacjent nieprzytomny
otwieranie oczu
otwieranie oczu
spontaniczne
spontaniczne
- 4p.
- 4p.
na głos, zawołanie
na głos, zawołanie
- 3p.
- 3p.
na ból
na ból
- 2p.
- 2p.
gdy nie otwiera oczu
gdy nie otwiera oczu
- 1p.
- 1p.

Pacjent nieprzytomny
Pacjent nieprzytomny
reakcja słowna
reakcja słowna
pełna orientacja
pełna orientacja
-5p.
-5p.
mowa chaotyczna
mowa chaotyczna
- 4p.
- 4p.
mowa niewłaściwa
mowa niewłaściwa
-3p.
-3p.
niezrozumiałe dźwięki
niezrozumiałe dźwięki
- 2p.
- 2p.
brak
brak
- 1p.
- 1p.

Pacjent nieprzytomny
Pacjent nieprzytomny
odpowiedź ruchowa
odpowiedź ruchowa
odpowiednia do poleceń
odpowiednia do poleceń
- 6p.
- 6p.
celowa
celowa
-5p.
-5p.
ruch ucieczki na ból
ruch ucieczki na ból
- 4p.
- 4p.
zgięciowa
zgięciowa
- 3p.
- 3p.
wyprostna
wyprostna
- 2p.
- 2p.
brak
brak
- 1p
- 1p

Pacjent nieprzytomny
Pacjent nieprzytomny
Po zsumowaniu punktów, można ocenić
Po zsumowaniu punktów, można ocenić
jak głęboko jest nieprzytomny pacjent.
jak głęboko jest nieprzytomny pacjent.
Maksymalna ilość punktów to 15 oznacza
Maksymalna ilość punktów to 15 oznacza
pełną świadomość, zaś minimalna wynosi
pełną świadomość, zaś minimalna wynosi
3 punkty i oznacza, że poszkodowany jest
3 punkty i oznacza, że poszkodowany jest
głęboko nieprzytomny. Ilość 8 lub mniej
głęboko nieprzytomny. Ilość 8 lub mniej
punktów oznacza śpiączkę.
punktów oznacza śpiączkę.

Pacjent nieprzytomny
Pacjent nieprzytomny
Na podstawie przyznanych punktów
Na podstawie przyznanych punktów
ocenić można ciężkość uszkodzenia
ocenić można ciężkość uszkodzenia
mózgu (urazu głowy):
mózgu (urazu głowy):
- niewielkie uszkodzenie 13-15
- niewielkie uszkodzenie 13-15
punktów
punktów
- średnie uszkodzenie 9-12 punktów
- średnie uszkodzenie 9-12 punktów
- ciężkie uszkodzenie 8 lub mniej
- ciężkie uszkodzenie 8 lub mniej
punktów
punktów

Pacjent nieprzytomny
Pacjent nieprzytomny
A
A
(Alert) - pacjent czujny, skupia uwagę
(Alert) - pacjent czujny, skupia uwagę
V
V
(Verbal) - pacjent reaguje na
(Verbal) - pacjent reaguje na
polecenia głosowe
polecenia głosowe
P
P
(Pain) - pacjent reaguje na bodźce
(Pain) - pacjent reaguje na bodźce
bólowe
bólowe
U
U
(Unresponsive) - pacjent jest
(Unresponsive) - pacjent jest
nieprzytomny, nie reaguje na żadne
nieprzytomny, nie reaguje na żadne
bodźce
bodźce

Pacjent nieprzytomny
Pacjent nieprzytomny
AVPU
AVPU
jest podatna na chwilowe
jest podatna na chwilowe
zmiany świadomości bez znaczenia
zmiany świadomości bez znaczenia
klinicznego, za to jest łatwa, szybka i
klinicznego, za to jest łatwa, szybka i
może być wykonywana wiarygodnie
może być wykonywana wiarygodnie
przez personel medyczny różnego
przez personel medyczny różnego
stopnia.
stopnia.

Sedacja
Sedacja
Niezbędna u pacjentów nie tylko oddziałów
Niezbędna u pacjentów nie tylko oddziałów
Intensywnej Terapii.
Intensywnej Terapii.
Pacjenci narażeni na wiele szkodliwych bodźców
Pacjenci narażeni na wiele szkodliwych bodźców
odbieranych wszystkimi drogami, które działając
odbieranych wszystkimi drogami, które działając
długotrwale doprowadzają do reakcji
długotrwale doprowadzają do reakcji
ogólnoustrojowych
ogólnoustrojowych
Są one zapamiętywane i prowadzą w okresie
Są one zapamiętywane i prowadzą w okresie
późniejszym do reakcji lękowych i zaburzeń
późniejszym do reakcji lękowych i zaburzeń
psychicznych (PTSD)
psychicznych (PTSD)

Sedacja
Sedacja
Bodźce bólowe + hałas +
Bodźce bólowe + hałas +
nieprzyjemne doznania (rurka
nieprzyjemne doznania (rurka
intubacyjna, cewniki, zabieg
intubacyjna, cewniki, zabieg
pielęgnacyjne)
pielęgnacyjne)

Sedacja
Sedacja
Eliminacja lub ograniczenie
Eliminacja lub ograniczenie
następujących stanów u pacjentów
następujących stanów u pacjentów
poddanych intensywnej terapii
poddanych intensywnej terapii
-uszkodzenie tk płucnej (samoistna
-uszkodzenie tk płucnej (samoistna
czynność oddechowa + /lub
czynność oddechowa + /lub
wentylacja sztuczna)
wentylacja sztuczna)
-przypadkowa ekstubacja i / lub
-przypadkowa ekstubacja i / lub
usunięcie dostępów donaczyniowych
usunięcie dostępów donaczyniowych

Sedacja
Sedacja
-ograniczenie wzrostu zużycia tlenu
-ograniczenie wzrostu zużycia tlenu
-ograniczenie wzrostu ciśnienia
-ograniczenie wzrostu ciśnienia
śródczaszkowego u pacjentów
śródczaszkowego u pacjentów
zagrożonych krwawieniem
zagrożonych krwawieniem
śródczaszkowym i / lub obrzękiem
śródczaszkowym i / lub obrzękiem
mózgu
mózgu
-brak synchronizacji oddechów
-brak synchronizacji oddechów
własnych z oddechami respiratora
własnych z oddechami respiratora

Sedacja
Sedacja
-reakcja skurczowa naczyń płucnych w
-reakcja skurczowa naczyń płucnych w
trakcie fizykoterapii
trakcie fizykoterapii
-niedotlenienie w trakcie intubacji i
-niedotlenienie w trakcie intubacji i
odsysania
odsysania
-bolesna zmiana opatrunków
-bolesna zmiana opatrunków
-zakładanie cewników / kontaktów
-zakładanie cewników / kontaktów
/toaleta
/toaleta

Sedacja
Sedacja
W zależności od nasilenia bodźców
W zależności od nasilenia bodźców
oraz reakcji pacjenta stosujemy
oraz reakcji pacjenta stosujemy
-sedację płytką
-sedację płytką
-sedację głęboką
-sedację głęboką
-sedoanalgezję
-sedoanalgezję
-leki zwiotczające
-leki zwiotczające

Sedacja
Sedacja
Każdy pacjent powinien mieć
Każdy pacjent powinien mieć
zapewnioną
zapewnioną
sedację podstawową
sedację podstawową
,
,
dostosowaną do jego poziomu lęku i
dostosowaną do jego poziomu lęku i
niepokoju.
niepokoju.
Np. midazolam we wlewie ciągłym (po
Np. midazolam we wlewie ciągłym (po
ustaleniu zapotrzebowana pacjenta,
ustaleniu zapotrzebowana pacjenta,
w przeliczeniu na kg mc)
w przeliczeniu na kg mc)

Sedacja
Sedacja
Sedacja płytka
Sedacja płytka
Pogłębienie sedacji podstawowej,
Pogłębienie sedacji podstawowej,
konieczne przy wykonywaniu
konieczne przy wykonywaniu
uciążliwych dla pacjenta zabiegów
uciążliwych dla pacjenta zabiegów
Zachowane zostają odruchy obronne,
Zachowane zostają odruchy obronne,
drożność dróg oddechowych, reakcja na
drożność dróg oddechowych, reakcja na
bodźce fizyczne i polecenia słowne,
bodźce fizyczne i polecenia słowne,
występuje niepamięć następcza
występuje niepamięć następcza
Np. midazolam w dawkach
Np. midazolam w dawkach
frakcjonowanych
frakcjonowanych

Sedacja
Sedacja
Wskazania
Wskazania
-nieinwazyjne badania diagnostyczne
-nieinwazyjne badania diagnostyczne
(echo CT)
(echo CT)
-badania endoskopowe
-badania endoskopowe
-drobne zabiegi (+znieczulenie miejscowe)
-drobne zabiegi (+znieczulenie miejscowe)
-cewnikowanie serca
-cewnikowanie serca
-procedury onkologiczne, radiologiczne,
-procedury onkologiczne, radiologiczne,
szycie ran
szycie ran

Sedacja
Sedacja
Warunki
Warunki
-dostępne leki anatagonistyczne
-dostępne leki anatagonistyczne
(flumazenil, naloxon)
(flumazenil, naloxon)
-stałe monitorowanie
-stałe monitorowanie
-nadzór po zabiegu
-nadzór po zabiegu

Sedacja
Sedacja
Sedacja głęboka
Sedacja głęboka
Ograniczenie świadomości lub też jej
Ograniczenie świadomości lub też jej
utrata, z którego nie udaje się pacjenta
utrata, z którego nie udaje się pacjenta
łatwo wyprowadzić
łatwo wyprowadzić
Może wystąpić całkowita utrata
Może wystąpić całkowita utrata
odruchów obronnych, zaburzenia
odruchów obronnych, zaburzenia
drożności dróg oddechowych, brak
drożności dróg oddechowych, brak
odpowiedzi na stymulację słowną i
odpowiedzi na stymulację słowną i
dotykową
dotykową

Sedacja
Sedacja
Leki
Leki
-barbiturany (thiopental, metoheksital)
-barbiturany (thiopental, metoheksital)
-benzodiazepiny (midanium)
-benzodiazepiny (midanium)
-propofol
-propofol
-ketamina
-ketamina
-podtlenek azotu
-podtlenek azotu

Sedacja
Sedacja
Wskazania
Wskazania
-zabiegi radiologiczne (CT, NMR),
-zabiegi radiologiczne (CT, NMR),
bronchoskopia, cewnikowanie serca
bronchoskopia, cewnikowanie serca
-endoskopie
-endoskopie
-biopsje
-biopsje
-badanie okulistyczne, laryngologiczne
-badanie okulistyczne, laryngologiczne
-w trakcie oddechu zastępczego
-w trakcie oddechu zastępczego
-uzupełnienie bloku regionalnego
-uzupełnienie bloku regionalnego

Sedacja
Sedacja
Sedoanalgezja = głęboka sedacja +
Sedoanalgezja = głęboka sedacja +
lek przeciwbólowe
lek przeciwbólowe

Sedacja
Sedacja
Leki
Leki
Alfentanyl
Alfentanyl
Morfina
Morfina
Remifentanyl
Remifentanyl
Fentanyl
Fentanyl
Tramal
Tramal
Paracetamol
Paracetamol
Metamizol
Metamizol
Diklofenak
Diklofenak
Ibuprofen
Ibuprofen

Sedacja
Sedacja
Skale oceniające poziom sedacji
Skale oceniające poziom sedacji
Skala Ramseya
Skala Ramseya
Skala Stewarda
Skala Stewarda

Sedacja
Sedacja
Skala Ramseya
Skala Ramseya
Poziom czuwania
Poziom czuwania
Dziecko przestraszone i pobudzone lub
Dziecko przestraszone i pobudzone lub
zniecierpliwione, lub jedno i drugie -1
zniecierpliwione, lub jedno i drugie -1
pkt
pkt
Dziecko współpracujące, zorientowane
Dziecko współpracujące, zorientowane
spokojne – 2 pkt
spokojne – 2 pkt
Dziecko spełnia tylko polecenia – 3 pkt
Dziecko spełnia tylko polecenia – 3 pkt

Sedacja
Sedacja
Głębokość snu (oceniana na
Głębokość snu (oceniana na
podstawie głośnego bodźca
podstawie głośnego bodźca
słuchowego lub stuknięcia w
słuchowego lub stuknięcia w
czoło)
czoło)
Żywa reakcja – 4 pkt
Żywa reakcja – 4 pkt
Powolna, ospała reakcja – 5 pkt
Powolna, ospała reakcja – 5 pkt
Brak reakcji – 6 pkt
Brak reakcji – 6 pkt

Sedacja
Sedacja
Skala Stewarda
Skala Stewarda
Świadomość
Świadomość
Wybudzony – 2 pkt
Wybudzony – 2 pkt
Reaguje na bodźce – 1 pkt
Reaguje na bodźce – 1 pkt
Nie reaguje – 0 pkt
Nie reaguje – 0 pkt

Sedacja
Sedacja
Drożność dróg oddechowych
Drożność dróg oddechowych
Krzyczy kaszle na polecenie – 2 pkt
Krzyczy kaszle na polecenie – 2 pkt
Utrzymuje drożność dróg oddechowych
Utrzymuje drożność dróg oddechowych
– 1 pkt
– 1 pkt
Wymaga pomocy dla utrzymania
Wymaga pomocy dla utrzymania
drożności dróg oddechowych -0 pkt
drożności dróg oddechowych -0 pkt

Sedacja
Sedacja
Ruch
Ruch
Ukierunkowane ruchy kończynami -2
Ukierunkowane ruchy kończynami -2
pkt
pkt
Nie ukierunkowane ruchy kończynami
Nie ukierunkowane ruchy kończynami
– 1pkt
– 1pkt
Nie porusza się – 0 pkt
Nie porusza się – 0 pkt

Pacjent OIT
Pacjent OIT
To wiemy na pewno
To wiemy na pewno
1. Każdy człowiek, o którym
możemy powiedzieć, że żyje -
posiada jakiś zakres
świadomości.

Pacjent OIT
Pacjent OIT
2. Brak świadomości u osoby
nieprzytomnej nigdy nie ma
charakteru całkowitego,
wszechogarniającego, a więc bycie
nieprzytomnym nie oznacza pełnego
braku postrzegania i przeżywania
otoczenia.

Pacjent OIT
Pacjent OIT
3. Od prawie 30-stu lat dostępne są
wyniki badań potwierdzające, że 40-
50% pacjentów przypomina sobie
rozgrywające się wokół nich
zdarzenia z okresu śpiączki
pourazowej

Pacjent OIT
Pacjent OIT
Zasady ramowe:
A. Można by w skrócie powiedzieć, że
wszystkie negatywne punkty, wszystkie
popełniane dotychczas błędy, powinny
znaleźć swą pozytywną przeciwwagę, a
zatem pacjent musi być poddany
systemowi opieki i pielęgnacji
zapewniającemu warunki adekwatne do
specyfiki sytuacji tego chorego.

Pacjent OIT
Pacjent OIT
B. W większości będzie to nowy rodzaj opieki,
odbiegający od typowego nastawienia
medycznego, w którym przede wszystkim
liczy się rezultat końcowy. Natomiast ta
specyficzna pielęgnacja znajduje sens już w
samym podjęciu wysiłku, w rozpoczęciu
drogi, która nie zawsze zostanie ukończona,
w eksperymentowaniu, szukaniu nowego,
próbowaniu nieznanego (w sposób
analogiczny do stymulacji podstawowej -
metody omawianej szczegółowo w
zeszłorocznych wspólnych tematach).

Pacjent OIT
Pacjent OIT
C. To właśnie zespół pielęgniarski
powinien postarać się o znalezienie
takiej płaszczyzny komunikacyjnej,
na której umożliwi się pacjentowi
reagowanie. W relacji akcja - reakcja
to chory ma być tym, który udziela
odpowiedzi. Nie zawsze jako pierwszy
musi zakomunikować, że jego stan
ulega poprawie

Pacjent OIT
Pacjent OIT
Wskazówki szczegółowe:
Wskazówki szczegółowe:
a. Deficyty w postrzeganiu u pacjenta powinny
być rekompensowane lub redukowane
poprawną interwencją pielęgniarską.
b. Pielęgnacja nieprzytomnego nie dotyczy
jedynie strefy somatycznej, ale także
psychicznej i socjalnej.
c. Przy pacjencie nieprzytomnym
rozmawiamy tak, jakby znajdował się on w
pełnej świadomości.

Pacjent OIT
Pacjent OIT
d. Stanu śpiączki/nieprzytomności nie
wolno rozumieć jedynie jako przejawu
deficytów zdrowotnych. W każdej
sytuacji pacjent posiada jakiś zakres
bycia aktywnym - nawet jeżeli z
punktu widzenia zdrowego człowieka
jest to zakres minimalny. Choremu
należy pomóc z niego korzystać.

Pacjent OIT
Pacjent OIT
e. Obserwacja pacjenta powinna być
jak najdokładniejsza. Niedostrzegalne
na pierwszy rzut oka znaki - zmiana
rytmu oddechu, ruch kończyn o
nieznacznym zakresie, poruszenie się
gałek ocznych - mogą być objawami
komunikacji.

Pacjent OIT
Pacjent OIT
f
f. Jeżeli te sygnały przybiorą nieco
większy wymiar, staramy się na nie
reagować. Na przykład podejmujemy
samodzielne przesunięcie ręki przez
pacjenta i prowadzimy ostrożnie ten
ruch dalej, w zainicjowanym przez
chorego kierunku.

Pacjent OIT
Pacjent OIT
g. Do nieprzytomnego zwracamy się nie
językiem żołnierskich rozkazów, lecz głosem
matki przemawiającej do małego dziecka. W
miarę możliwości unikamy skonkretyzowanych
poleceń. Zamiast tego wybieramy
sformułowania będące wyrazem akceptacji,
wspomagania aktualnego zachowania
pacjenta. Im mniej werbalnego nacisku na
chorego, tym mniejsze niebezpieczeństwo, że
poczuje się on zagrożony lub wpadnie w stres
spowodowany niemożnością spełnienia
oczekiwań zespołu pielęgniarskiego.

Pacjent OIT
Pacjent OIT
h. Dla nieprzytomnego czas przebiega
zupełnie inaczej. Błędem jest
wszelkie pospieszanie go,
wymuszanie następnego etapu,
kiedy jeszcze poprzedni nie został
ukończony
.
.

Pacjent OIT
Pacjent OIT
i. W pielęgnacji pacjentów pogrążonych w
stanie nieprzytomności coraz większego
znaczenia nabiera stosowanie muzykoterapii.
Towarzysząca muzyka powinna być łagodna i
odpowiadać rytmowi oddechu chorego.
Jeszcze lepsze efekty osiąga się dzięki
samodzielnemu cichemu nuceniu przy
nieprzytomnym (należy dopasować własny
oddech do rytmu oddechu chorego: wdech
oznacza głos na tonach wyższych, wydech -
dźwięki niższe).

DZIEKUJĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
Wyszukiwarka
Podobne podstrony:
Szkol Pacjent nieprzytomny
Pacjent nieprzytomny na Oddziale Intensywnej Opieki Medycznej
Proces pielęgnowania pacjenta nieprzytomnego, PIELĘGNIARSTWO ROK 3 LICENCJAT
PACJENT NIEPRZYTOMNY wykład 4
UŻYCIE BADANIA FIZYKALNEGO DO BADANIA PACJENTA NIEPRZYTOMNEGO
Metody i zasady w pracy pielęgniarki z pacjentem nieprzytomnym leczonym na oddziale intensywnej opie
Nieprzytomna pacjentka położnicza
008 prawa pacjentaid 2455 ppt
WykĹ‚ad ochrona pacjenta przed zakażeniem
Postępowanie u osób nieprzytomnych
rzecznik praw pacjenta szpitala[1]
cukrzyca u pacjentów geriatrycznych
więcej podobnych podstron