
UŻYCIE BADANIA FIZYKALNEGO DO
BADANIA PACJENTA NIEPRZYTOMNEGO
I Z ZABURZENIAMI ŚWIADOMOŚCI

ŚWIADOMOŚĆ
Świadomość jest to optymalny stan aktywacji
ośrodkowego układu nerwowego
umożliwiający samoorientację i orientację w
otoczeniu. Samoorientacja to zdolność
rozpoznania własnych procesów psychicznych
- introspekcja umożliwiająca samokontrolę i
plastyczną zmianę zachowania.
Neuroanatomicznym podłożem świadomości
jest układ siatkowaty składający się z części
zstępującej i wstępującej oraz współpracujący
z nim układ limbiczny.

STAN NIEPRZYTOMNOŚCI
Nieprzytomność, utrata przytomności - stan zaburzenia
czynności ośrodkowego układu nerwowego, przede
wszystkim wyłączenia kory mózgowej.
Jest to stan zagrożenia życia, mimo że oddychanie oraz
krążenie mogą być utrzymane i bez względu na
wywołującą ten stan przyczynę. Oprócz czynnika
przyczynowego zagrożenie stanowi niedrożność
oddechowa (najczęściej opadanie żuchwy i zapadanie
się języka oraz zachłyśnięcie się) prowadząca - jeśli nie
jest usunięta - do niewydolności oddechowej, następnie
niewydolności krążenia, a w konsekwencji do bezdechu
i śmierci.
PRZYCZYNY
pierwotnie mózgowe :
udar krwotoczny i niedokrwienny
neuroinfekcje
urazy czaszkowo – mózgowe
guzy mózgu
atak padaczki typu grand mal
pierwotnie pozamózgowe :
niewydolość krążeniowo – oddechowa
zaburzenia metaboliczne :
śpiączka hipo i hiperglikemiczna
śpiączka mocznicowa
śpiączka wątrobowa
zaburzenia endorynologiczne :
przełom nadnerczowy
przełom tarczycowy
niektóre choroby przysadki
zatrucia :
alkohol
leki
tlenek węgla

ŚPIĄCZKA
Śpiączka; coma – długotrwały stan nieprzytomności.
Rozróżnia się stopnie głębokości zależnie od
zachowania lub zniesienia poszczególnych odruchów.
Termin śpiączka częściej jest używany na określenie
stanów nieprzytomności związanych z zaburzeniami
przemiany materii w ustroju np. śpiączka cukrzycowa
(hiperglikemiczna), śpiączka hipoglikemiczna, śpiączka
wątrobowa, śpiączka mocznicowa, śpiączka
afrykańska. Zależnie od przyczyny, śpiączce towarzyszą
charakterystyczne objawy. Śpiączka jest stanem
poważnego zagrożenia życia, wymaga intensywnego
leczenia, a nawet postępowania reanimacyjnego.

Zespoły wyłączenia przytomności - są to
ilościowe zaburzenia przytomności towarzyszące
różnym chorobom naruszającym czynności mózgu.
Przejawiają się zanikaniem kontaktu z otoczeniem
i reakcji na bodźce zewnętrzne. Całkowity ich brak
cechuje stan śpiączki (coma). Mniej nasilonym
zaburzeniem jest senność nadmierna, patologiczna
(ospałość, somnolencja) i patologiczny sen głęboki
(odrętwienie, sopor). Są to, z pewnymi wyjątkami,
stany krótkotrwałe, zawsze zagrażające życiu,
wymagające intensywnego leczenia.

ILOŚCIOWE ZABURZENIA ŚWIADOMOŚCI
1.
Przymglenie świadomości (obnubilatio) - z
zachowanym kontaktem słownym i możliwością,
uzyskania prostych odpowiedzi, niepełną, orientację,
w czasie, niemożnością spostrzegania złożonych
związków, lekką inkoherencję myślenia (splątanie).
2.
Senność (sornnoletio) - znacznie utrudniony kontakt
słowny, odpowiedzi po wielokrotnym pytaniu z
wyraźną inkoherencją myślenia.
3.
Półśpiączka (sopor) - brak reakcji na słowa,
zachowana reakcja na ból.
4.
Śpiączka (coma) - brak reakcji na bodźce słowne i
bólowe ze stopniowym zanikaniem odruchów

JAKOŚCIOWE ZABURZENIA ŚWIADOMOŚCI
1.
Zmącenie – senność, nieruchliwość, apatia, utrudnienie
kontaktu, upośledzenie orientacji głównie co do czasu,
zaburzona percepcja, nasilone drżenie fizjologiczne,
2.
Stan pomroczny – znaczne zwężenie świadomości,
czasem omamy i iluzje, pobudzenie,
3.
Majaczenie – zaburzenia orientacji włącznie z własną
osobą, zaburzenia uwagi, myślenia, niewyraźna mowa,
lęki, iluzje, omamy, pobudzenie ruchowe,
4.
Splątanie – znacznie głębsze zaburzenie, orientacja do
własnej osoby i otoczenia zniesiona, pobudzenie ruchowe,
gonitwa myśli,
5.
Stan oneiroidalny (snopodobny) – zaburzenia z
halucynacjami o typie marzeń sennych.

SZCZEGÓLNE STANY ZABURZEŃ ŚWIADOMOŚCI
1.
Stan odmóżdżeniowy – uszkodzenie pnia mózgu i tworu
siatkowatego na wysokości wzgórków blaszki pokrywy, sztywność
odmóżdżeniowa, głębokie zaburzenie świadomości – źle rokuje.
Przyczyny – krwotoki, urazy, zapalenie mózgu, zatrucia.
2.
Śpiączka alfa – stan śpiączkowy z zachowaniem w EEG fal alfa -
źle rokuje. Przyczyny: uszkodzenie mostu – guzy, urazy, zmiany
naczyniowe.
3.
Zespół apaliczny (akinetyczny) – w uszkodzeniu tworu
siatkowatego i przyśrodkowej części wzgórza, lub obustronnego
uszkodzenia zakrętu obręczy (ukł. limbiczny). Chorzy pozostają
stale z otwartymi oczami, nie wykonują żadnych ruchów (mogą
wodzić oczami) i nie nawiązują kontaktów z otoczeniem; nie ma
żadnych reakcji somatycznych na bodźce, można jedynie
zauważyć reakcje autonomiczne (np. zmiana rytmu
oddechowego). Może się utrzymywać długi czas.

SZCZEGÓLNE STANY ZABURZEŃ ŚWIADOMOŚCI
4.
Utrwalony stan wegetacji – ciężkie nieodwracalne
uszkodzenie mózgu; chory bez kontaktu, zachowane
czynności autonomiczne (otwiera spontanicznie oczy,
zachowany rytm snu i czuwania, zachowane funkcje
układu krążenia i oddechu, chory nie wypowiada słów,
nie spełnia poleceń; jego życie toczy się wyłącznie na
poziomie autonomicznym ). U 12% przypadków
pourazowych można spodziewać się w ciągu 12
miesięcy poprawy z trwałymi ubytkami, u 2% poprawa
dość znaczna.
5.
Zespół zamknięcia – stan z zachowaną przytomnością,
chory nie mówi, nie wykonuje żadnych ruchów, ma oczy
otwarte. Przyczyny – uszkodzenie mostu.

SZCZEGÓLNE STANY ZABURZEŃ ŚWIADOMOŚCI
4.
Izolowana śmierć pnia mózgu - ustanie
funkcji pnia mózgu; kryteria: brak własnego
oddechu, brak spontaniczny czynności ruchowej,
zniesienie odruchów, całkowita wiotkość mięśni,
rozszerzone źrenice, brak czynności EEG, brak
krążenia mózgowego, wzrost stężenia kwasu
mlekowego, spadek temperatury ciała.
[Uproszczone kryteria śmierci pnia mózgu: bezdech i
zniesienie odruchów pniowych: reakcji źrenic na światło,
odruchu rogówkowego, ruchów gałek ocznych, reakcji na
bodziec bólowy, odruchów wymiotnych i kaszlowych,
odruchu oczno – mózgowego]
PODZIAŁ
ZABURZEŃ
ŚWIADOMOŚCI
Zaburzenia
świadomości (stany
nieprzytomności)
mogą przybierać
różną postać.
Niekiedy występują
gwałtownie i
szybko,
doprowadzając do
śmierci, bądź też
trwają krótko i
ustępują samoistnie
bądź utrzymują się
przez dłuższy czas.
ZABURZENIA ŚWIADOMOŚCI
piorunujące
krótkotrwałe
(przemijające)
długotrwałe
w krótkim
czasie
następuje
zejście
śmiertelne,
konieczne
zabiegi
reanimacyjne
chory wraca
do
przytomności
samoistnie
konieczne jest
leczenie
przyczynowe
ciężki uraz
głowy, uraz
wielonarządo
wy, rażenie
prądem,
gwałtowne
zatrucia,
zatrzymanie
AS, krwotok
śródczaszkow
y
omdlenia,
zespół zatoki
t. szyjnej,
zaburzenia
rytmu serca,
napad
padaczkowy,
wstrząśnienie
mózgu
zatrucia
zewnątrzpoch
odne, zatrucia
wewnątrzpoc
hodne,
choroby
układu
nerwowego
(np. udary,
urazy, guzy,
neuroinfekcje
)

4 OKRESY ZABURZEŃ NIEPRZYTOMNOŚCI
Zaburzenia świadomości można podzielić na cztery okresy, biorąc
pod uwagę stopień kontaktu chorego z otoczeniem
W pierwszym okresie zwanym sennością (somnolentio) chory jest
senny, można jednak go obudzić, nawiązać z nim kontakt słowny
(rozmową). Chory pozostawiony sam sobie zasypia.
W drugim okresie - stan półśpiączkowy (semicoma albo sopor) - nie
ma kontaktu słownego, silne potrząsanie lub kłucie szpilką powoduje
otwieranie oczu.
Trzeci okres to głęboka śpiączka (coma), chory reaguje jedynie na
bardzo silne bodźce bólowe, wykonując nieskoordynowane ruchy.
Odruchy rogówkowe są osłabione lub zniesione. Odruch reakcji
źrenic na światło jest osłabiony. W tym okresie pojawiają się
zaburzenia w napięciu mięśni. Może wystąpić sztywność
odmóżdżeniowa lub hipotonia mięśniowa. Pojawiają się zaburzenia
oddechowe, naczynioruchowe, termiczne i ze strony przewodu
pokarmowego.

4 OKRESY ZABURZEŃ NIEPRZYTOMNOŚCI
W czwartym okresie w najbardziej posuniętym stanie
śpiączkowym (coma extremum) dochodzi do zniesienia
reakcji na wszelkie bodźce bólowe. Reakcje źreniczne i
rogówkowe są zniesione. Źrenice są rozszerzone, występuje
całkowita wiotkość mięśni i zniesienie wszelkich odruchów.
Stopniowo nasilające się zaburzenia oddechowe
doprowadzają do zniesienia samodzielnego oddechu i
wprowadzenia sztucznego oddychania za pomocą specjalnej
aparatury. W badaniu EEG stwierdza się brak czynności
bioelektrycznej mózgu. Zachowana jest jedynie czynność
serca i nerek. Mówi się wówczas o tzw. izolowanej śmierci
mózgu.

BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI
ŚWIADOMOŚCI
Celem badania fizykalnego jest ustalenie głębokości
zaburzeń świadomości u poszkodowanego i
odnalezienie lokalizacji urazu, który te zaburzenia
spowodował. Badanie nieprzytomnego różni się od
klasycznego schematu badania fizykalnego.
Powinno być przeprowadzone dokładnie, ale
możliwie szybko. Chory powinien być rozebrany.
Należy zmierzyć mu podstawowe parametry
życiowe:
oddech
akcja serca
ciśnienie tętnicze
temperatura ciała

BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI
ŚWIADOMOŚCI
1.
Badanie podmiotowe.
zwykle stan chorego nie pozwala na uzyskanie od
niego informacji koniecznych do wywiadu; w takim
przypadku uzyskujemy dane od rodziny, świadków
itp.
2.
Badanie przedmiotowe.
a.
ocena stanu świadomości
b.
ocena stanu ogólnego
c.
badanie układu nerwowego

BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI
ŚWIADOMOŚCI
1.
Badanie podmiotowe.

WYWIAD
Wywiad zbieramy od członków rodziny, postronnych
obserwatorów, osób transportujących chorego do szpitala, lub
wzywających pogotowie.
Przykładowe pytania :
czy chory choruje na jakieś przewlekłe choroby?
okoliczności wystąpienia utraty przytomności
dynamika narastania zaburzeń przytomności
objawy towarzyszące
jakie leki przyjmował chory?
czy miał dostęp do leków i trucizn, które ewentualnie mógłby
zażyć ?

BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI
ŚWIADOMOŚCI
1.
Badanie podmiotowe.
2.
Badanie przedmiotowe:
a.
ocena stanu świadomości

OCENA STANU ŚWIADOMOŚCI
Do oceny stanu świadomości używane są
najczęściej skale AVPU i skala Glasgow.
Ze względu na możliwe zmiany stanu w
czasie (progresja lub regresja) ocenę należy
powtarzać wielokrotnie.

AVPU
A (alert) - poszkodowany czujny, uważny,
V (vocal) - poszkodowany reaguje na głos,
P (pain) - poszkodowany reaguje na ból,
U (unresponsive) - poszkodowany jest
nieprzytomny, nie reaguje.
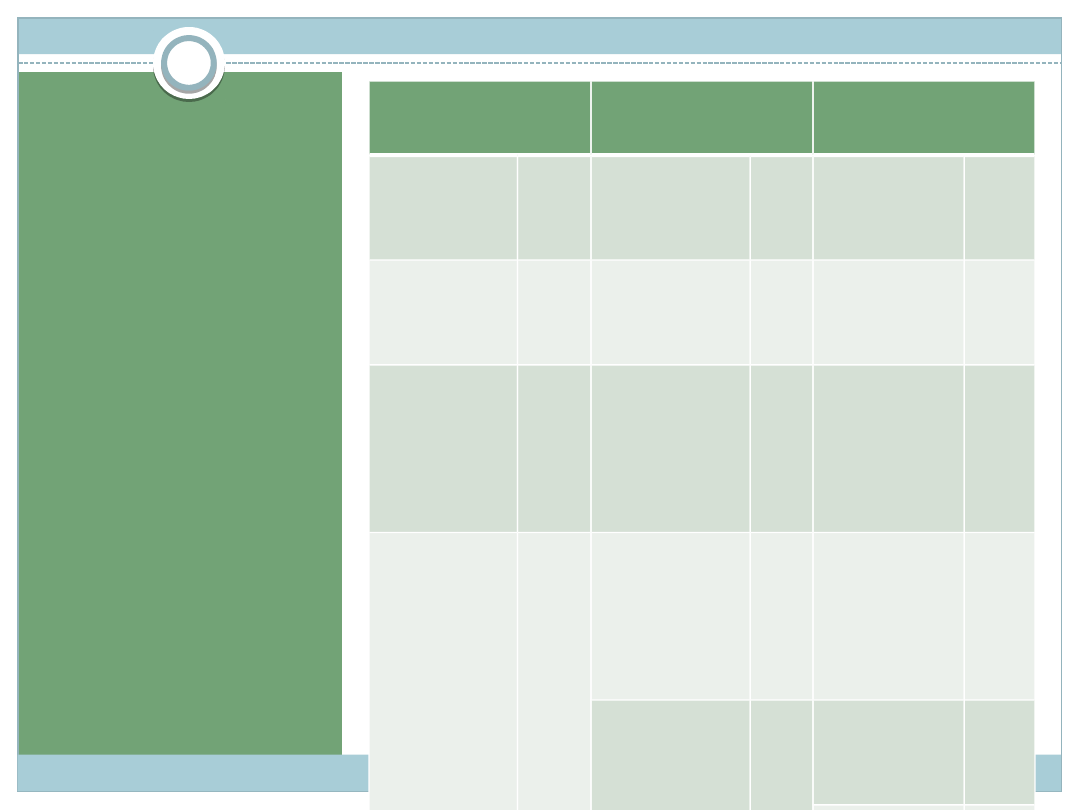
Skala
Glasgow (Gasgow
Coma Scale - GSC)
Po zsumowaniu
punktów można
ocenić jak głęboko
poszkodowany jest
nieprzytomny. Im
mniejsza ilość
punktów tym
większa głębokość
nieprzytomności.
Jeśli ilość punktów
wynosi 8 lub mniej
oznacza to, że
poszkodowany jest w
śpiączce.
Otwieranie
oczu
Reakcja
słowna
Odpowiedź
ruchowa
spontani
cznie
4
pkt
świadom
a
rozmowa
5
pk
t
odpowie
dnia do
poleceń
6
pkt
na
poleceni
e
3
pkt
mowa
chaotycz
na
4
pk
t
lokalizac
ja bólu
5
pkt
na ból
2
pkt
mowa
niewłaści
wa
3
pk
t
reakcja
zgięciow
a
prawidło
wa
4
pkt
nie
otwiera
oczu
1
pkt
niezrozu
miale
dźwięki
2
pk
t
reakcja
zgięciow
a
nieprawi
dłowa
3
pkt
brak
1
pk
t
reakcja
wyprostn
a na ból
2
pkt
brak
1
pkt

BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI
ŚWIADOMOŚCI
1.
Badanie podmiotowe.
2.
Badanie przedmiotowe:
a.
ocena stanu świadomości
b.
ocena stanu ogólnego

Podczas ogólnej, całościowej oceny chorego
zwracamy uwagę na:
stan odżywienia,
stan powłok,
ślady urazów,
stan krążenia,
stan oddechu,
zapach,
gorączkę.

Stan skóry i błon śluzowych:
sinica w niewydolności krążeniowo – oddechowej
żółte zabarwienie w żółtaczce
suchość i utrata sprężystości w odwodnieniu
ślady po iniekcjach, zaniki tkanki podskórnej
(przedawkowanie narkotyków, lub leków)
zranienia, skaleczenia stłuczenia - szczególnie
dokładnie zbadać owłosioną skórę głowy (zwłaszcza u
alkoholików)
ślady po przygryzieniu języka i błony śluzowej jamy
ustnej (padaczka)

Wyniszczenie :
choroba nowotworowa
niedożywienie
Zapach z ust :
aceton w śpiączce cukrzycowej
zapach gnijącego mięsa w śpiączce wątrobowej
zapach amoniaku w śpiączce mocznicowej
alkohol
Wyciek krwi, lub płynu mózgowo-rdzeniowego
z nosa, lub uszu - złamanie podstawy czaszki

oddychanie:
porażenie ośrodków korowych (ośrodki w półkulach
mózgu i podwzgórzu):
oddech Cheynego – Stokesa: oddychanie nie zmienia się pod
wpływem bodźców zewnętrznych, częstotliwość i amplituda
oddechów nie maleją w miarę zmniejszania się
zapotrzebowania na tlen
ośrodkowa hiperwentylacja z prawidłową częstotliwością
oddechów: oddech miarowy, o wysokiej amplitudzie
porażenie ośrodków mostowych :
oddech maszynowy: ośrodkowa neurogenna hiperwentylacja
ze zwiększoną częstością oddechów
oddech apneustyczny: okresowe zatrzymanie oddechu na
szczycie wdechu, w uszkodzeniu ośrodka pneumotaksycznego

uszkodzenie ośrodków w rdzeniu przedłużonym :
oddech Biota : (zupełna nieregularność, ciągła zmiana
amplitudy i częstotliwości z okresowym zatrzymaniem
oddechu, rozkojarzenie miedzy ośrodkiem wdechowym, a
wydechowym)
oddech rybi :
wraz z narastaniem niedomogi pnia ośrodek wdechowy
uzyskuje coraz większą przewagę nad ośrodkiem wydechowym
w końcu aktywny jest tylko ośrodek wdechowy
występują pojedyncze, coraz rzadsze wdechy
wydech jest biernym opadaniem klatki piersiowej
chory przypomina rybę wyjętą z wody łapiącą powietrze
wystąpienie oddechu rybiego zapowiada rychłe zatrzymanie
oddechu (na szczycie wdechu)

BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI
ŚWIADOMOŚCI
1.
Badanie podmiotowe.
2.
Badanie przedmiotowe:
a.
ocena stanu świadomości
b.
ocena stanu ogólnego
c.
badanie układu nerwowego

BADANIE UKŁADU NERWOWEGO
1.
Badanie mowy i stanu umysłowego
2.
Badanie układu ruchu i chodu
3.
Badanie nerwów czaszkowych
4.
Badanie odruchów
5.
Czucie powierzchowne i głębokie

BADANIE MOWY I STANU UMYSŁOWEGO
Senność
(somnolencja)
wybudzony chory wykonuje proste polecenia i
nawiązuje kontakt słowny
spełnia proste polecenia, chory odczuwa
senność nie związaną z rytmem dobowym snu i
czuwania, łatwo zasypia
Półśpiączka (sopor),
śpiączka
Nie można nawiązać kontaktu
Zmącenie
Utrudniony kontakt, apatia, upośledzenie
orientacji głównie co do czasu, senność
Majaczenie
Zaburzenia orientacji włącznie z własną osobą,
zaburzenia uwagi, myślenia, niewyraźna
mowa, lęki, iluzje, omamy, pobudzenie
ruchowe,
Stan pomroczny
znaczne zwężenie świadomości, czasem
omamy i iluzje, pobudzenie
Splątanie
orientacja do własnej osoby i otoczenia
zniesiona, pobudzenie ruchowe, gonitwa myśli,

BADANIE UKŁADU RUCHU I CHODU
Chód
Oglądanie kończyn
Ruchy bierne i napięcie mięśni
Ruchy czynne i siła
Zborność ruchów

CHÓD
Chód
ataktyczny
nieregularny rytm, skrócenie kroku, poszerzenie
podstawy, typowy dla ataksji móżdżkowej i czuciowej,
ale także dla pląsawicy;
Chód
sztywny
utrata płynności chodu, sztywność kończyn dolnych i
tułowia, zmniejszenie rotacji tułowia, skrócony krok,
wąska lub poszerzona podstawa, zmniejszony zakres
ruchów w stawach kończyn, występujący w
spastyczności, parkinsonizmie, dystonii, a także w
zespole wielozawałowym;
Chód z
osłabienia
w przebiegu chorób mięśni, polineuropatii i uszkodzenia
dróg korowo-rdzeniowych;
Chód
skręcający
zmiana kierunku chodu w jedną stronę w chorobach
układu przedsionkowo-błędnikowego i móżdżku
Chód z
zastygnięcia
mi
trudności przy rozpoczęciu i zmianie kierunku chodu),
typowy dla parkinsonizmu, zespołu wielozawałowego,
wodogłowia normotensyjnego i innych uszkodzeń płatów
czołowych

CHÓD
Chód na
szerokiej
podstawie
w chorobach robaka móżdżku, ale także w innych
uszkodzeniach móżdżku i w zespole wielozawałowym;
Chód na
wąskiej
podstawie
w chorobie Parkinsona lub w spastyczności;
Chód
ostrożny
powolny, krótki krok i obracanie się całym ciałem,
charakterystyczny dla podkorowego uszkodzenia istoty
białej, ale występujący w wielu innych chorobach,
szczególnie przebiegających z lękiem;
Chód
dziwaczny
dziwaczny wzorzec chodu, odbiegający od wyżej
opisanych, w którym mieści się chód psychogenny, ale
także chód u osób z dystonią czy spowodowany lękiem
przed upadkiem .

OGLĄDANIE KOŃCZYN
drżenie pęczkowe i włókienkowe
hiperkinezy (ruchy mimowolne):
drżenie:
spoczynkowe, kinetyczne (pozycyjne, zamiarowe)
polecić pacjentowi narysować spiralę, lub połączyć dwie równoległe linie
(wykrywanie drżenia minimalnego)
ruchy pląsawicze:
są to szybkie nieskoordynowane ruchy nie mające stałej i określonej postaci
nakładają się na ruchy celowe, lub występują w spoczynku
ruchy atetotyczne :
są to powolne ruchy dotyczące odsiebnych części kończyn zwykle palców
rąk
palce są nadmiernie wyprostowane i przybierają dziwaczne, niezwykłe
ustawienia
często towarzyszą porażeniom dziecięcym

OGLĄDANIE KOŃCZYN
mioklonie:
są to szybkie, nieregularne, nagłe skurcze mięśni, lub nawet
części mięśnia
częściej występują w mięśniach kończyn
występują w ostrym nagminnym zapaleniu mózgu
ruchy dystoniczne:
ruchy skręcające obejmujące głównie mięśnie pasa barkowego i
miednicy
w mięśniach tułowia powodują podczas chodzenia wygięcie
kręgosłupa do przodu (dystonia torsyjna)
hemibalizm:
są to obrotowe ruchy dotyczące tułowia i kończyn pojawiające się
jednostronnie
występują w uszkodzeniu jądra niskowzgórzowego

BADANIE RUCHÓW BIERNYCH I NAPIĘCIA
MIĘŚNIOWEGO
Podczas badania polecamy choremu
rozluźnić mięśnie. Wykonujemy kolejno ruchy
we wszystkich stawach obu kończyn.
Zwracamy uwagę na zakres ruchów i napięcie
mięśniowe
Zakres ruchów biernych - ograniczenie
zakresu :
zmiany w stawach
przykurcze - rozwijają się w następstwie silnego i
długotrwałego wzmożonego napięcia mięśni lub w
następstwie niedowładu

BADANIE RUCHÓW BIERNYCH I NAPIĘCIA
MIĘŚNIOWEGO
Opór który wyczuwamy podczas wykonywania ruchów biernych wskutek
napinania się mięśni jest miarą napięcia mięśniowego. Ocenę napięcia
umożliwia też obmacywanie mięśni w spokoju i podczas ruchów biernych.
Napięcie mięśniowe:
obniżone :
spadek oporu podczas wykonywania ruchów biernych
mięśnie zwiotczałe, kontury zatarte,
nadmierna ruchomość stawów (możliwe wyprostowanie, lub zgięcie w zakresie przekraczającym
granice fizjologiczne)
podczas wykonywania szybkich ruchów biernych (potrząsanie) przedramieniem w różnych
kierunkach łatwo można zauważyć nadmierne wychylenie ręki
stan spastyczny (kurczowy) :
wzmożenie napięcia mięśniowego typu scyzorykowego
podczas wykonywania biernych ruchów szybkich na początku ruchu opór jest największy, po
czym dość nagle obniża się i w miarę wykonywania ruchów czasem zupełnie ustępuje
towarzyszy uszkodzeniu drogi korowo – rdzeniowej
sztywność :
podczas wykonywania ruchów biernych występuje opór stały w trakcie całego ruchu
występuje w chorobach zwojów podstawy

BADANIE RUCHÓW CZYNNYCH I SIŁY MIĘŚNIOWEJ
Polecamy choremu wykonywać ruchy czynne
jednocześnie prawą i lewą kończyną w poszczególnych
stawach. Zwracamy uwagę na zakres i szybkość
ruchów. Ruchy po stronie dominującej są zazwyczaj
silniejsze i sprawniejsze.
Badamy kolejno :
ruch barku (ku górze, przodowi, tyłowi)
ruchy w stawie barkowym (ruchy wyprostowanej ku górze w
płaszczyźnie czołowej i strzałkowej)
ruchy w stawie łokciowym
ruchy w stawie nadgarstkowym
ruchy palców (zginanie, prostowanie, odwodzenie, przywodzenie)

BADANIE RUCHÓW CZYNNYCH I SIŁY MIĘŚNIOWEJ
Hiperkinezy (ruchy mimowolne) :
polecamy choremu wyciągnąć przed siebie obie
wyprostowane kończyny górne, zamknąć oczy i
trzymać kończyny nieruchomo
gdy kończyna po jednej stronie opada :
niedowład
zaburzenia móżdżkowe
polecamy choremu jednocześnie podnieść do góry
obie wyprostowane kończyny górne
po stronie niedowładu kończyna opóźnia się i występuje
lekkie zgięcie w stawie łokciowym
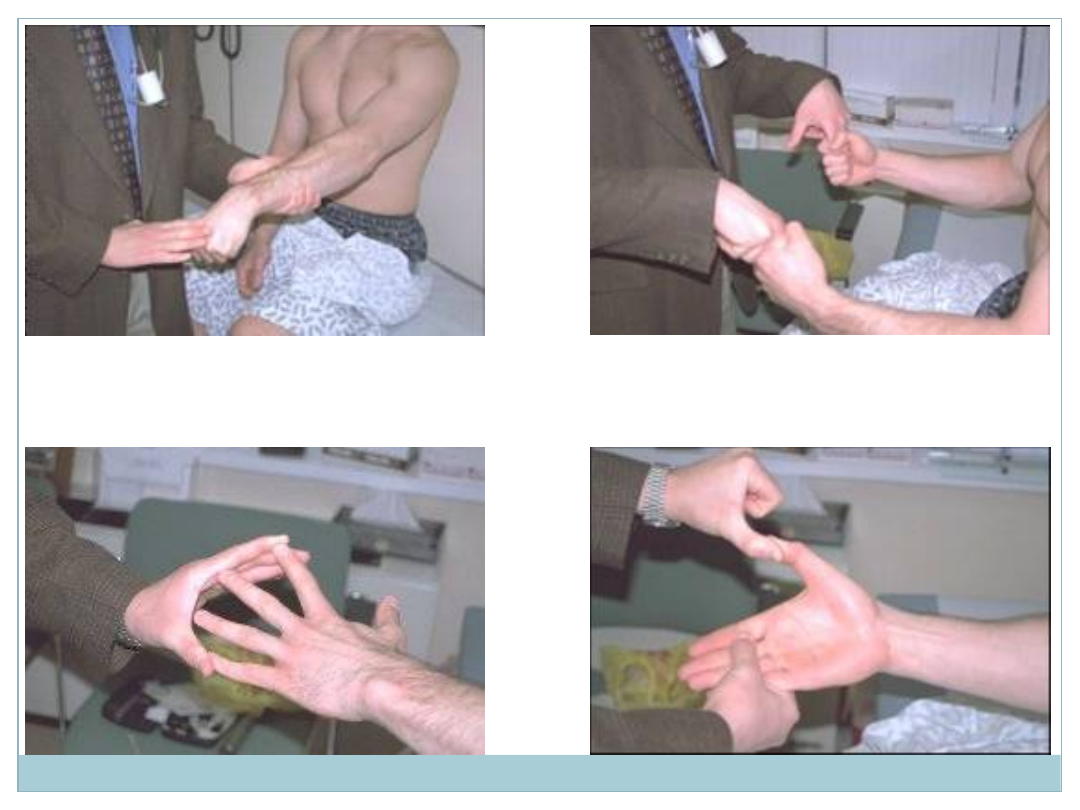

BADANIE SIŁY MIĘŚNIOWEJ
Poleca się choremu wykonać ruch w jednym ze stawów, a
jednocześnie przeciwstawiamy temu ruchowi opór
własnej ręki. Badamy siłę we wszystkich stawach w
kolejności tak jak przy badaniu ruchów czynnych.
osłabienie siły mięśniowej - niedowład
całkowita niemożność wykonania ruchu - porażenie
Skala Lovetta
0/5 brak napinania mięśnia
1/5 widoczne napinanie mięśnia, ale brak ruchu w stawie
2/5 ruch w stawie, ale nie pokonujący siły grawitacji
3/5 ruch w stawie, pokonujący siłę grawitacji, ale nie pokonujący
niewielkiego oporu
4/5 ruch w stawie, pokonujący niewielki opór
5/5 normalna siła

ZBORNOŚĆ RUCHÓW – PRÓBY MÓŻDŻKOWE
próba Romberga :
polecamy choremu stanąć z przywiedzionymi stopami i następnie
zamknąć oczy
w niezborności tylnosznurowej :
po zamknięciu oczu chory zaczyna się chwiać, może nawet upaść
w uszkodzeniu móżdżku :
chory chwieje się
próba palec – nos :
choremu poleca się trafić końcem palca wskazującego w czubek
nosa
powoli i szybko
najpierw z zamkniętymi, potem z otwartymi oczami
chory nie trafia :
ataksja móżdżkowa
ataksja tylnosznurowa (z zamkniętymi oczami)
zaburzenia czucia głębokiego

PRÓBY MÓŻDŻKOWE
Diadochokineza :
zdolność do wykonywania szybkich ruchów
naprzemiennych np. nawracanie i odwracanie ręki,
przebieranie palcami, zamykanie i otwieranie pięści
adiadichokineza :
niemożność wykonywania wyżej wymienionych ruchów
dysdiadochokineza :
ograniczenie zdolności wykonywania wyżej wymienionych ruchów
zaburzenia diadochokinezy występują w :
zespole móżdżkowym

BADANIE NERWÓW CZASZKOWYCH
MOTORYKA GAŁEK OCZNYCH
Badanie ruchów gałek ocznych :
ruchy są skojarzone (nigdy nie możemy poruszać 1 okiem); ruchy badamy
polecając choremu śledzić palec, który przesuwamy w różnych kierunkach
wodzimy powoli i zatrzymujemy się na kilka sekund w pozycji krańcowej
ruchy:
z jednej strony na drugą
ze środka do góry i dołu
do góry i dołu gdy gałki oczne są maksymalnie wychylone w bok
należy odróżnić porażenia poszczególnych mięśni od porażenia spojrzenia; w
przypadku porażenia mięśni występuje zwykle zez i dwojenie
Objawy podrażnieniowe:
gałki oczne zwrócone ku górze (podrażnienie ośrodka skojarzonego spojrzenia w pionie
w śródmózgowiu na wysokości wzgórków górnych)
obustronny zez rozbieżny (pęczek podłużny przyśrodkowy)
niedowład spojrzenia w bok
pływanie gałek ocznych
objaw głowy lalki (gałki poruszają się w stronę przeciwną do ruchu głowy)

BADANIE NERWÓW CZASZKOWYCH
Objawy porażenne:
gałki zwrócone ku dołowi
objaw zachodzącego słońca
obustronny zez zbieżny (pęczek podłużny przyśrodkowy)
Brak motorki gałek ocznych - gałki oczne nieruchome, patrzą w
dal
MOTORYKA ŹRENIC
badanie źrenic: zwracamy uwagę na wielkość i kształt
(prawidłowe źrenice są równe i okrągłe)
anisokoria
źrenice zwężone, szpilkowate - świadczą o podrażnieniu
źrenice szerokie - porażenne
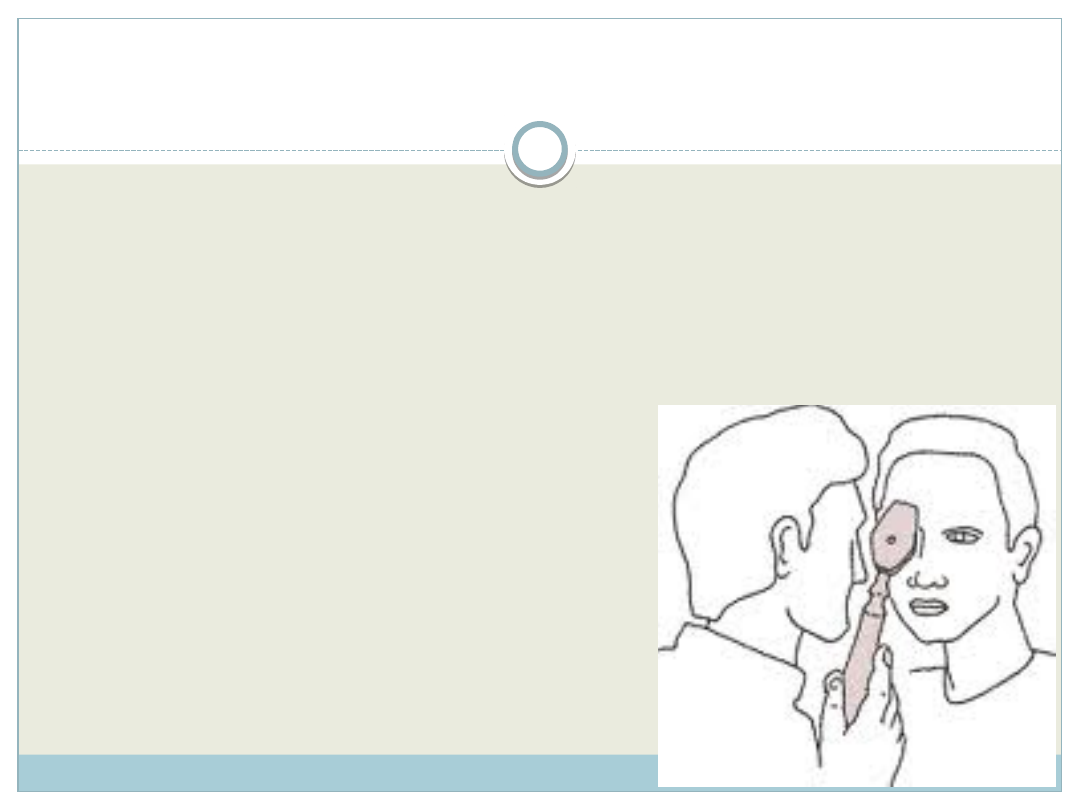
BADANIE NERWÓW CZASZKOWYCH
Oglądanie tarczy nerwu
wzrokowego - badanie dna oka:
za pomocą wziernika
obrzęk tarczy spowodowany jest
upośledzeniem odpływu krwi żylnej -
tarcza jest uniesiona, ma zatarte
granice, naczynia żylne są poszerzone,
niekiedy pojawiają się wybroczyny
przyczyny obrzęku tarczy :
wzrost ciśnienia śródczaszkowego
zapalenie nerwu wzrokowego
guzy oczodołu
zaburzenia krążenia tętniczego w
siatkówce i choroby naczyń siatkówki

BADANIE NERWÓW CZASZKOWYCH
Odruch źrenic na światło:
chory patrzy w dal
szybkim ruchem rzuca się strumień światła najpierw
na jedną źrenicę, a potem na drugą
każdą źrenicę badamy osobno, aby wykluczyć reakcję
konsensualną

BADANIE NERWÓW CZASZKOWYCH
Odruch rogówkowy:
lekkie dotknięcie rogówki kawałeczkiem waty, lub papieru
pacjent w czasie badania patrzy w górę i na zewnątrz od lekarza
prawidłowo przymknięcie powieki oka badanego i przeciwnego
zniesienie – uszkodzenie ramienia doprowadzającego, lub
odprowadzającego :
żadne oko się nie zamyka
jedno oko się nie zamyka
Odruch żuchwowy:
uderzenie młotkiem w palec leżący na bródce chorego, który ma
usta lekko otwarte
po uderzeniu następuje skurcz mm żwaczy i zamknięcie ust
(minimalny ruch) odruch

BADANIE ODRUCHÓW
Badając odruchy bada się ich obecność,
zniesienie lub wzmożenie oraz
symetryczność.
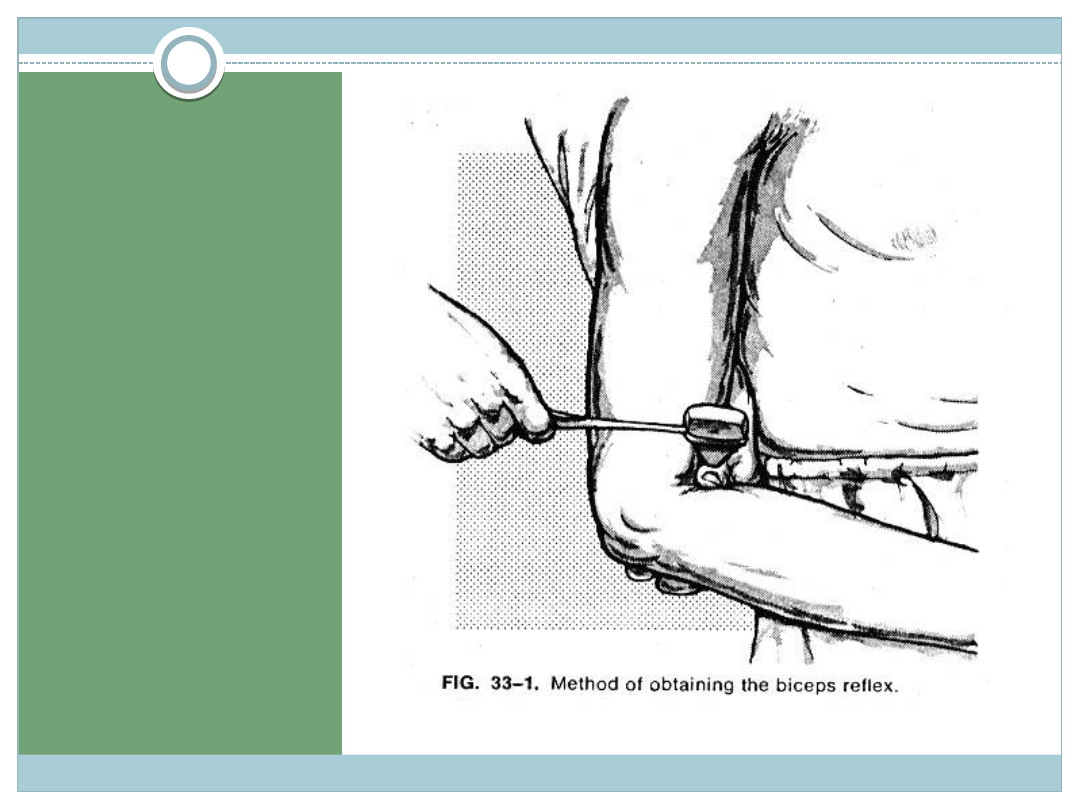
ODRUCH Z
MIĘŚNIA
DWUGŁOWE
GO
Ułożenie kończyny
jak wyżej, ale ręka
opiera się na dłoni
lekarza
Wyczuwamy ścięgno
mięśnia dwugłowego
i uderzamy w nie
młotkiem
Powoduje to skurcz
mięśnia dwugłowego
i zgięcie w stawie
łokciowym
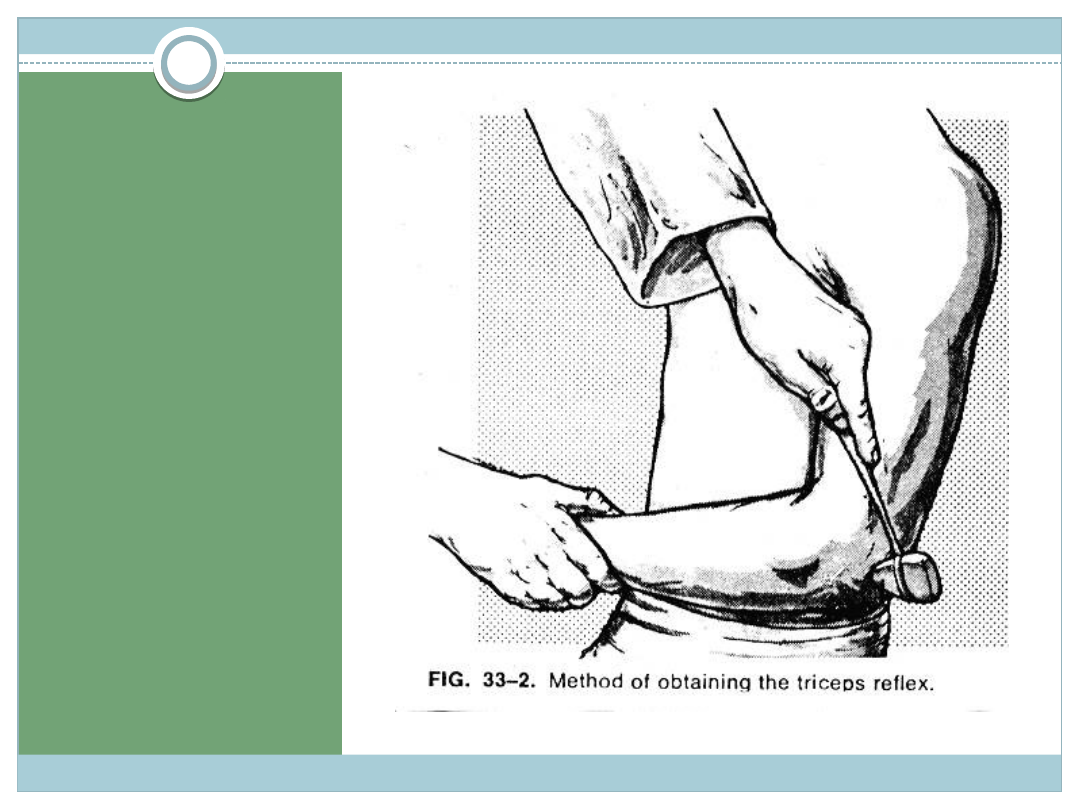
ODRUCH Z
MIĘŚNIA
TRÓJGŁOWE
GO
Unosimy ramię ku górze do
kąta 70 – 75
o
w stosunku do
tułowia
Zginamy kończynę w stawie
łokciowym do kąta nieco >
90
o
Podtrzymujemy ramię w ten
sposób, aby zwisało ku dołowi
Uderzamy w ścięgno mięśnia
trójgłowego tuż powyżej
wyrostka łokciowego
Występuje skurcz mięśnia
trójgłowego i ruch wyprostny
przedramienia
Inny sposób : ramię unosimy
do poziomu i podtrzymujemy
tak aby zwisające swobodnie
przedramię tworzyło z nim kąt
prosty, dalej tak jak wyżej
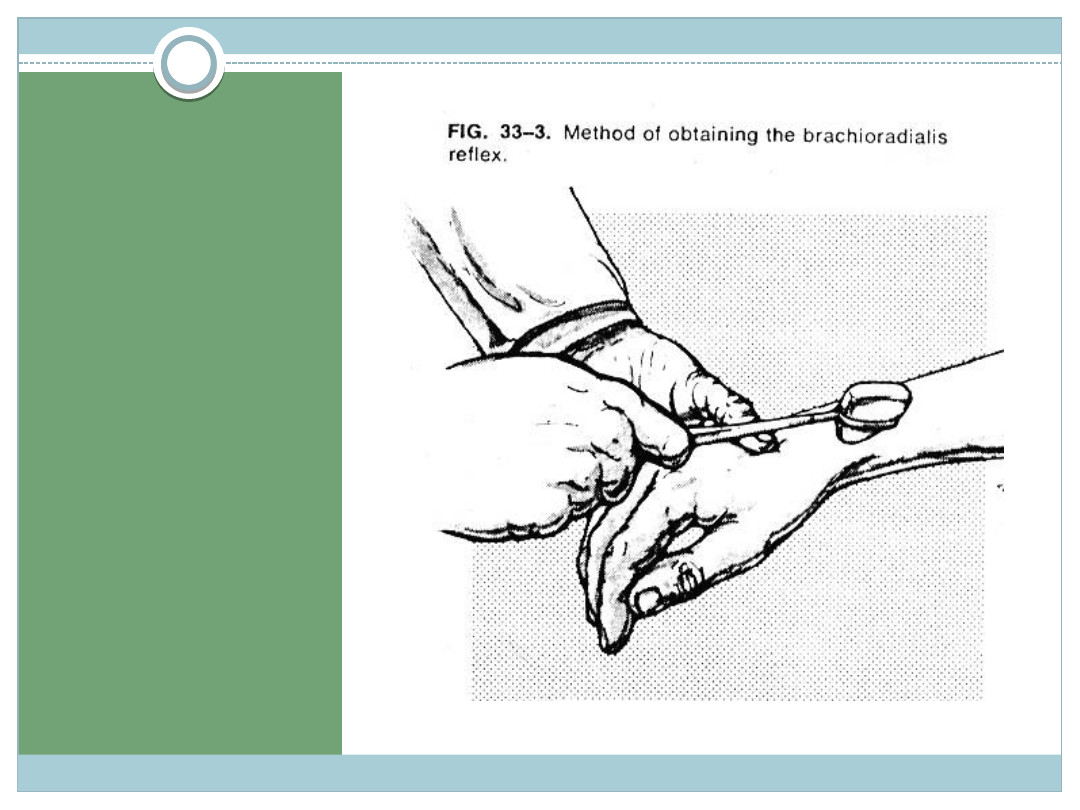
ODRUCH
RAMIENNO-
PROMIENIO
WY
Ramię chorego jest
przywiedzione, przedramię
zgięte w stos. do ramienia
pod kątem ok. 120
◦.
Badający ujmuje silnie lewą
ręką brzeg łokciowy ręki
badanego i uderza młotkiem
w wyrostek rylcowaty k.
promieniowej. Następuje
zgięcie w stawie łokciowym
Po uderzeniu w wyrostek
rylcowaty często
równocześnie stwierdza się
odruch Jacobsona - polega
na zgięciu palców
(obustronny jest
fizjologiczny, jednostronny –
patologiczny)

ODRUCH KOLANOWY
Odruch kolanowy przeprowadza się w pozycji
siedzącej. Reakcją mięśnia czworogłowego
uda na uderzenie młoteczkiem w jego
ścięgno poniżej rzepki powinno być
wyprostowanie nogi w stawie kolanowym.
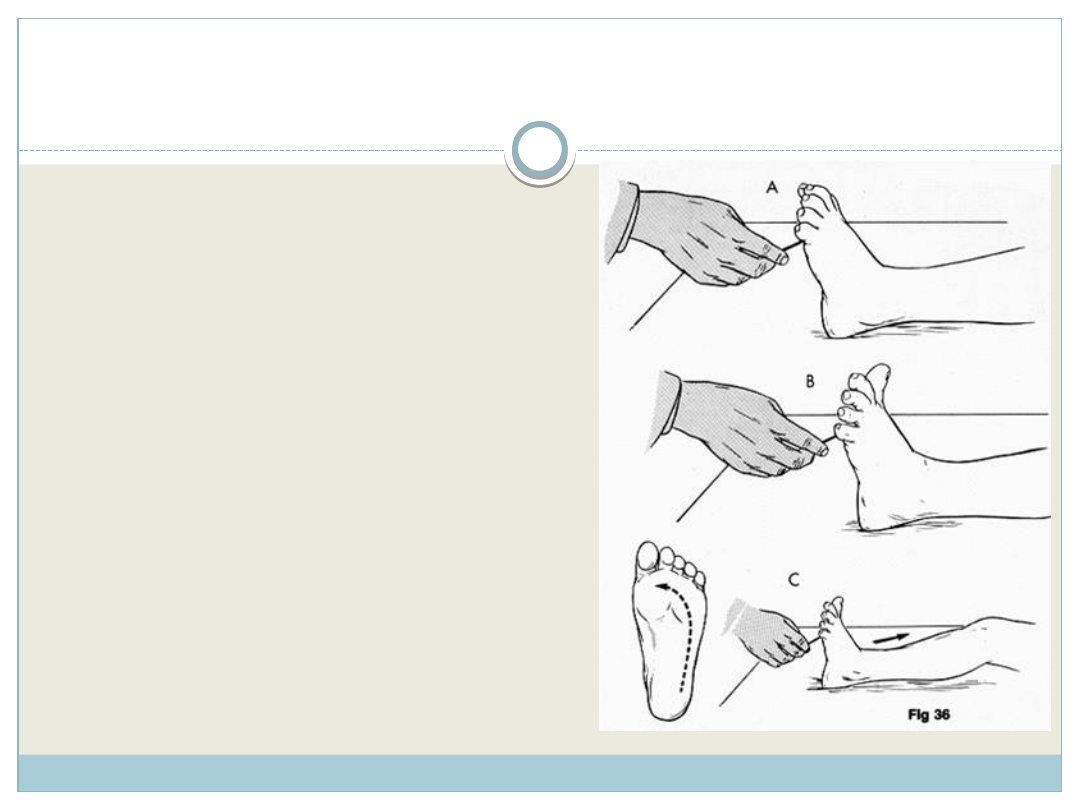
ODRUCH PODESZWOWY
Odruch polegający na
zgięciu podeszwowym
palców kończyny dolnej
wywoływanym przez
drażnienie podeszwy
stopy.
Jeśli występuje wyprost
palucha mówimy o
patologicznym odruchu
– odruchu Babińskiego

OBJAW ROSSOLIMO
objaw Rossolimo - patologiczny objaw
neurologiczny świadczący o uszkodzeniu
układu piramidowego, polegający na
podeszwowym zgięciu palców stopy w
odpowiedzi na szybkie ich uderzenie. Jego
znaczenie jest mniejsze niż objawu
Babińskiego, który to może być nieraz
jedynym i rozstrzygającym objawem
sugerującym uszkodzenie układu
piramidowego (drogi korowo-rdzeniowej).
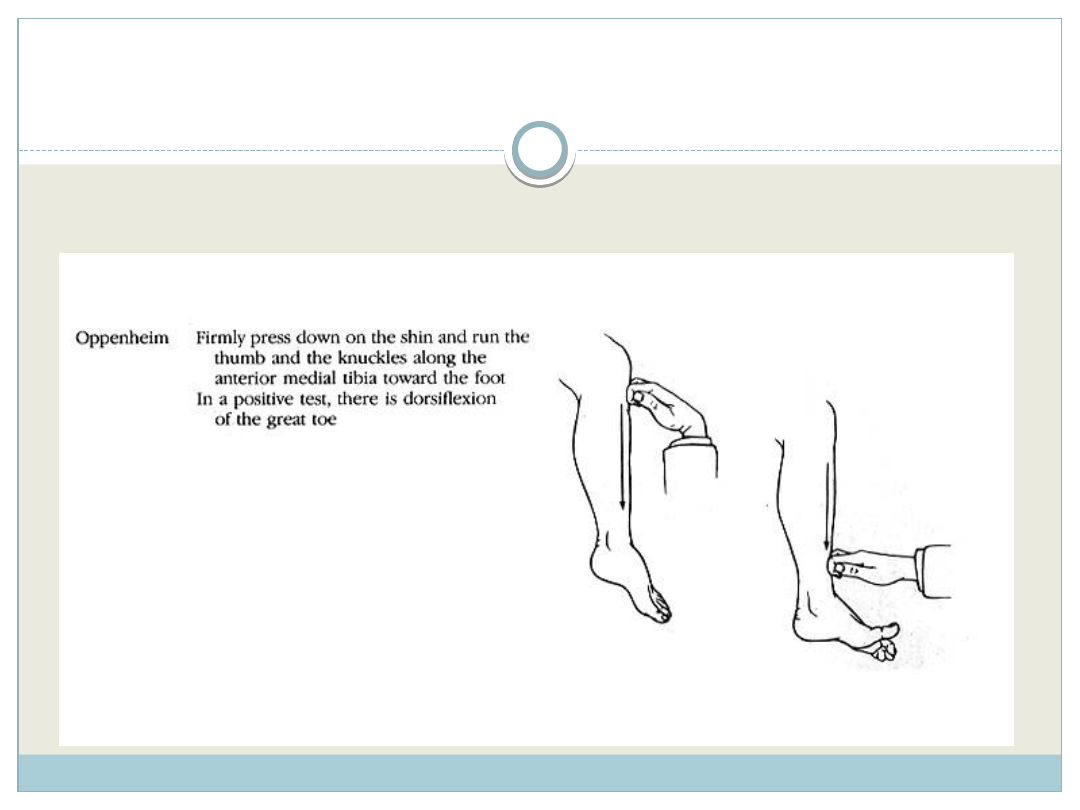
OBJAW OPPENHEIMA
Patologiczny objaw polegający na zgięciu grzbietowym palucha w
odpowiedzi na ucisk krawędzi kości piszczelowej w stronę stawu
skokowego.

ODRUCHY OPONOWE
Grupa objawów neurologicznych, występujących w przypadku
podrażnienia opon mózgowo-rdzeniowych. Najczęściej
pojawiają się w zapaleniu opon mózgowo-rdzeniowych,
zapaleniu mózgu, w krwotoku podpajęczynówkowym. Mogą
towarzyszyć guzom wewnątrzczaszkowym oraz być
następstwem urazów.
Do objawów oponowych zaliczamy:
sztywność karku - bierne lub czynne przygięcie głowy do klatki piersiowej jest w
różnym stopniu utrudnione, niekiedy całkowicie niemożliwe.
objaw Kerniga - wyróżnia się dwa objawy Kerniga:
górny: zginając tułów siedzącego pacjenta ku przodowi badający stwierdza
odruchowe zgięcie kończyn dolnych w stawach kolanowym i biodrowym.
dolny: w czasie biernego zginania kończyny dolnej w stawie biodrowym występuje
przymusowe zgięcie w stawie kolanowym.
objaw Brudzińskiego - przy biernym przygięciu głowy do klatki piersiowej
występuje zgięcie kończyn dolnych w stawach kolanowych i biodrowych

CZUCIE POWIERZCHOWNE I GŁĘBOKIE
Podczas badania oczy powinny być zasłonięte; czucie należy
porównywać symetrycznie. Określając granice upośledzenia czucia
rozpoczynamy badanie od stosowania bodźca na obszarze na
którym stwierdza się upośledzenie czucia.
czucie dotyku:
badamy kawałkiem papieru, lub waty
zniesienie czucia dotyku
hipestezja: czucia dotyku
przeczulica: czucia dotyku
czucie bólu:
badamy szpilką
okresowo stosuje się bodziec dotykowy i chory ma określić co czuje (ostre, czy
tępe)
analgesia : zniesienie czucia bólu
hypalgesia : czucia bólu
hyperalgesia : czucia bólu

CZUCIE POWIERZCHOWNE I GŁĘBOKIE
Podczas badania oczy powinny być zasłonięte; czucie należy
porównywać symetrycznie. Określając granice upośledzenia czucia
rozpoczynamy badanie od stosowania bodźca na obszarze na
którym stwierdza się upośledzenie czucia.
czucie dotyku:
badamy kawałkiem papieru, lub waty
zniesienie czucia dotyku
hipestezja: czucia dotyku
przeczulica: czucia dotyku
czucie bólu:
badamy szpilką
okresowo stosuje się bodziec dotykowy i chory ma określić co czuje (ostre, czy
tępe)
analgesia : zniesienie czucia bólu
hypalgesia : czucia bólu
hyperalgesia : czucia bólu
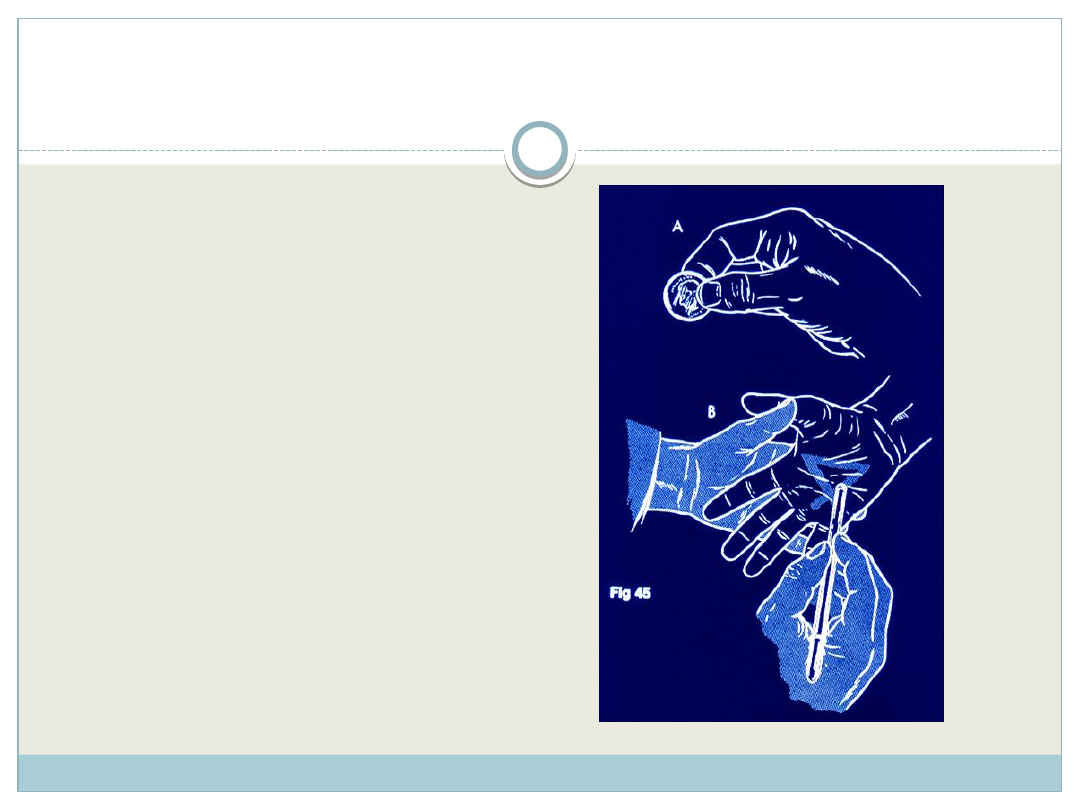
CZUCIE POWIERZCHOWNE I GŁĘBOKIE
czucie temperatury :
dotykamy probówką z
zimną i ciepłą (50
o
)
wodą
termoanalgesia :
zniesienie czucia
temperatur
termohypalgesia :
czucia temperatury
termohyperalgesia :
wrażliwość na bodźce
cieplne

CZUCIE POWIERZCHOWNE I GŁĘBOKIE
Chory ma zamknięte oczy; wykonujemy ruchy bierne kończyną
badanego i polecamy mu określić kierunek ruchu i ułożenie
kończyny.
Zaczynamy od części dystalnych:
jeśli badany określi prawidłowo ruchy i ułożenie kciuka wówczas nie
badamy czucia głębokiego w innych stawach (zaburzenia występują
najpierw w częściach odsiebnych)
jeśli są zaburzenia w badaniu kciuka badamy dalej stawy bliższe i
określamy zakres zaburzeń
można też polecić naśladować choremu te ruchy w drugiej kończynie
wkładamy choremu do ręki różne przedmioty i ma powiedzieć co to jest (z
zamkniętymi oczami)
zmiany patologiczne :
stereoanestezja :
niemożność określenia kształtu i wielkości przedmiotów trzymanych w ręce, towarzyszy
upośledzeniu czucia głębokiego
stereoagnozja :
gdy występują wyżej wymienione objawy, ale bez upośledzenia czucia głębokiego

ŹRÓDŁA
„Neurologia” Charles Warlow, przekł. B.
Zakrzewska –Pniewska, J. Pniewski,
Wydawnictwo Lekarskie PZWL, Warszawa
1996r.
„Badanie fizykalne w pielęgniarstwie” red.
nauk. Danuta Dyk, Wydawnictwo Lekarskie
PZWL, Warszawa 2010r.
„Badanie kliniczne Macleoda” red. G.
Douglas, F. Nicol, C. Robertson, tłum. M.
Kokosz, Elsevier Urban & Partner, Wrocław
2010r.
Document Outline
- Slide 1
- ŚWIADOMOŚĆ
- STAN NIEPRZYTOMNOŚCI
- PRZYCZYNY
- ŚPIĄCZKA
- Slide 6
- ILOŚCIOWE ZABURZENIA ŚWIADOMOŚCI
- JAKOŚCIOWE ZABURZENIA ŚWIADOMOŚCI
- SZCZEGÓLNE STANY ZABURZEŃ ŚWIADOMOŚCI
- SZCZEGÓLNE STANY ZABURZEŃ ŚWIADOMOŚCI
- SZCZEGÓLNE STANY ZABURZEŃ ŚWIADOMOŚCI
- PODZIAŁ ZABURZEŃ ŚWIADOMOŚCI
- 4 OKRESY ZABURZEŃ NIEPRZYTOMNOŚCI
- 4 OKRESY ZABURZEŃ NIEPRZYTOMNOŚCI
- BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI ŚWIADOMOŚCI
- BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI ŚWIADOMOŚCI
- BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI ŚWIADOMOŚCI
- WYWIAD
- BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI ŚWIADOMOŚCI
- OCENA STANU ŚWIADOMOŚCI
- AVPU
- Skala Glasgow (Gasgow Coma Scale - GSC)
- BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI ŚWIADOMOŚCI
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- BADANIE FIZYKALNE CHOREGO Z ZABURZENIAMI ŚWIADOMOŚCI
- BADANIE UKŁADU NERWOWEGO
- BADANIE MOWY I STANU UMYSŁOWEGO
- BADANIE UKŁADU RUCHU I CHODU
- CHÓD
- CHÓD
- OGLĄDANIE KOŃCZYN
- OGLĄDANIE KOŃCZYN
- BADANIE RUCHÓW BIERNYCH I NAPIĘCIA MIĘŚNIOWEGO
- BADANIE RUCHÓW BIERNYCH I NAPIĘCIA MIĘŚNIOWEGO
- BADANIE RUCHÓW CZYNNYCH I SIŁY MIĘŚNIOWEJ
- BADANIE RUCHÓW CZYNNYCH I SIŁY MIĘŚNIOWEJ
- Slide 41
- BADANIE SIŁY MIĘŚNIOWEJ
- ZBORNOŚĆ RUCHÓW – PRÓBY MÓŻDŻKOWE
- PRÓBY MÓŻDŻKOWE
- BADANIE NERWÓW CZASZKOWYCH
- BADANIE NERWÓW CZASZKOWYCH
- BADANIE NERWÓW CZASZKOWYCH
- BADANIE NERWÓW CZASZKOWYCH
- BADANIE NERWÓW CZASZKOWYCH
- BADANIE ODRUCHÓW
- ODRUCH Z MIĘŚNIA DWUGŁOWEGO
- ODRUCH Z MIĘŚNIA TRÓJGŁOWEGO
- ODRUCH RAMIENNO- PROMIENIOWY
- ODRUCH KOLANOWY
- ODRUCH PODESZWOWY
- OBJAW ROSSOLIMO
- OBJAW OPPENHEIMA
- ODRUCHY OPONOWE
- CZUCIE POWIERZCHOWNE I GŁĘBOKIE
- CZUCIE POWIERZCHOWNE I GŁĘBOKIE
- CZUCIE POWIERZCHOWNE I GŁĘBOKIE
- CZUCIE POWIERZCHOWNE I GŁĘBOKIE
- ŹRÓDŁA
Wyszukiwarka
Podobne podstrony:
5 3 1 10 Lab Uzycie IOS CLI do badania tabli (2)
badanie pacjenta
badanie pacjenta urazowego
Badanie pacjenta urazowego
Badanie pacjenta urazowego doc Nieznany (2)
Karta badania pacjenta
Badanie pacjenta (1)
badanie chorego nieprzytomnego
karta badania pacjenta, stomatologia, Ortodoncja
więcej podobnych podstron