PRZYSADK
A

MICHAŁ ANIOŁ
„STWORZENIE
ADAMA” –
FRAG.
SKLEPIENIA
KAPLICY
SYKSTYŃSKIEJ
W WATYKANIE
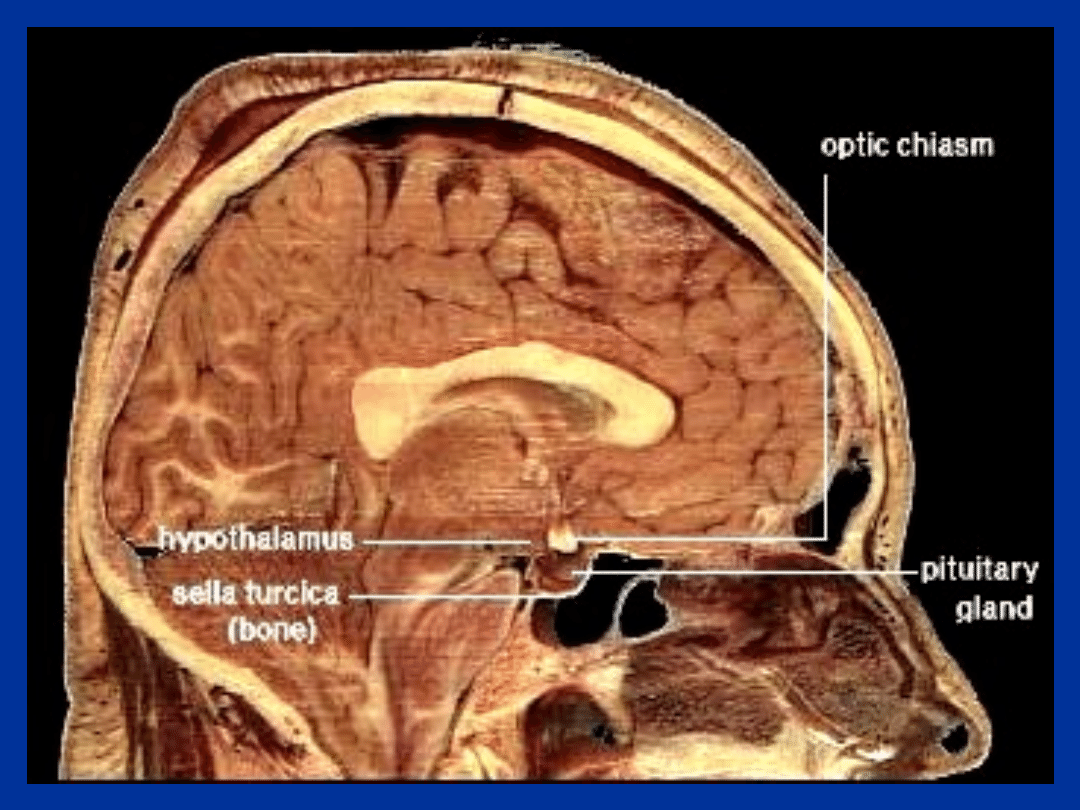
PRZEKRÓJ
STRZAŁKOWY
MÓZGU;
PODWZGÓRZ
E,
PRZYSADKA,
PIEŃ MÓZGU

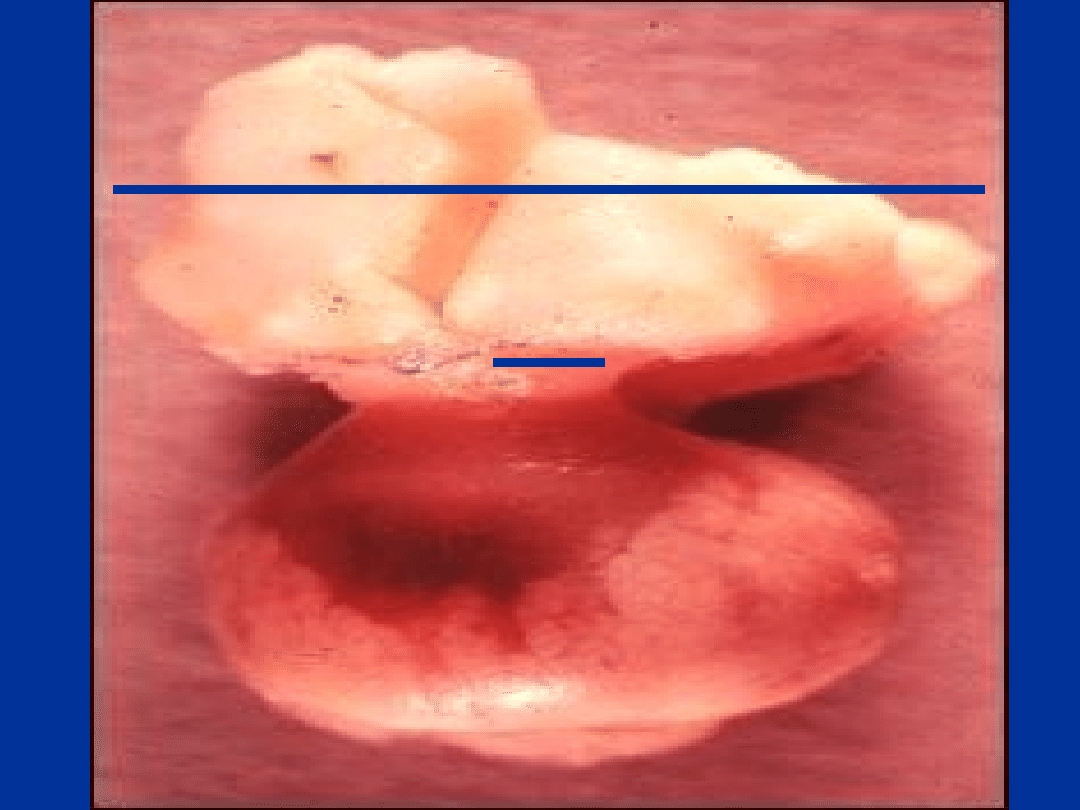
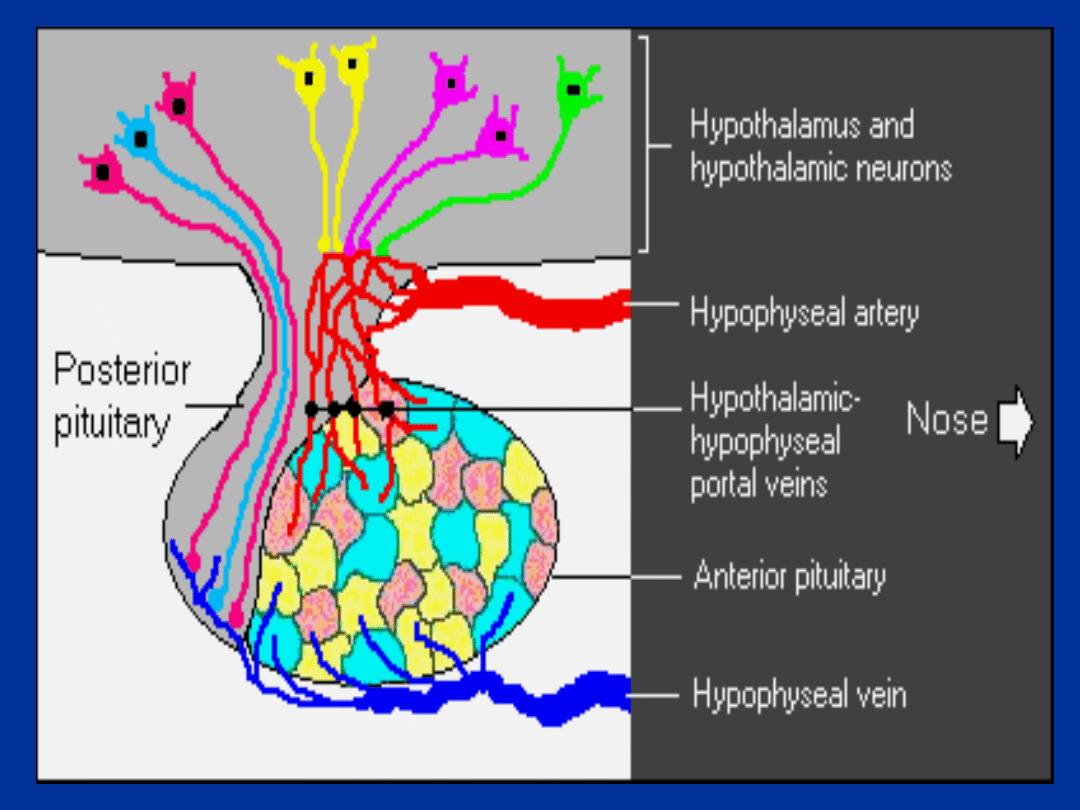
Przysadka
• Przysadka usytuowana jest na
podstawie czaszki w części kości
klinowej zwanej sella turcica.
• Płat przedni przysadki stanowi 2/3
masy. Wymiary przysadki wynoszą
około 15 x 10 x 6 mm, a masa 500
– 900 mg.
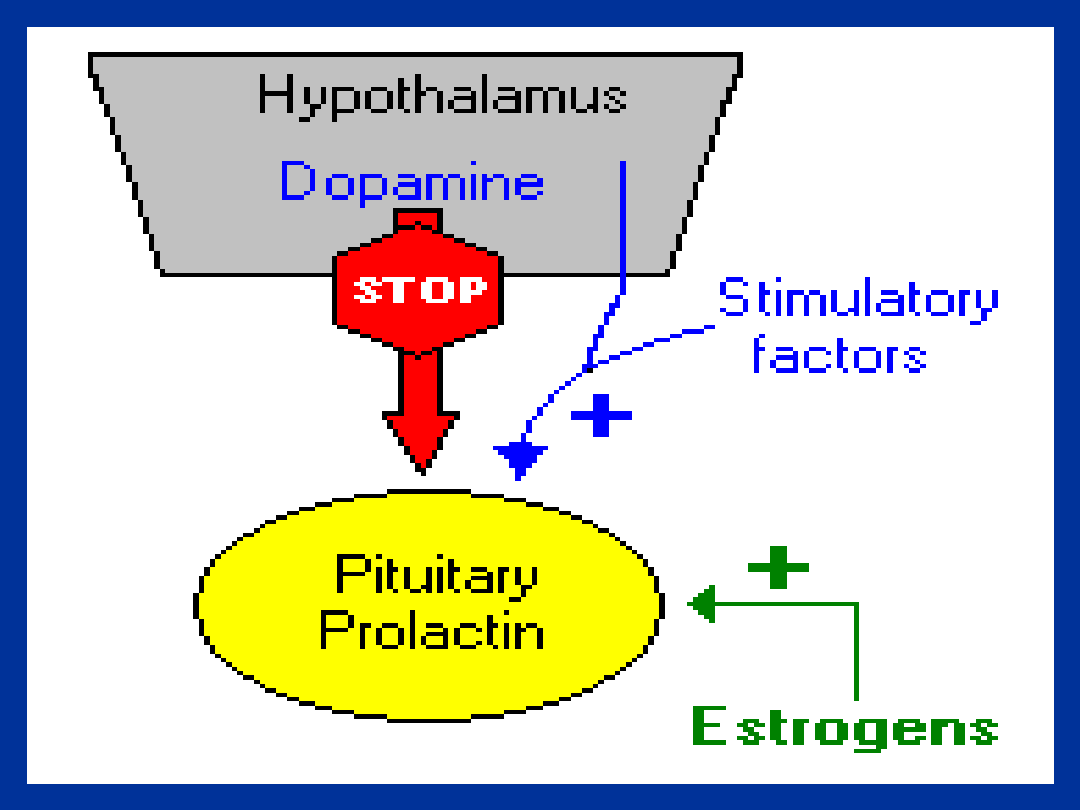
TRH
GnRH
GHRH
GHIH=SST
CRH
DOPAMINA
Budowa i czynność hormonów
Budowa i czynność hormonów
podwzgórzowych
podwzgórzowych
Struktura
Czynność
Hormon
uwalniający
tyreotropinę-
TRH
(tyreoliberyna)
(pyro) Glu-His-
Pro-NH
2
pobudza wydzielanie tyreotropiny (TSH)
i prolaktyny; ten drugi efekt choć łatwy do
zaobserwowania w warunkach testu
dynamicznego bądź stanów patologii
(niedoczynność tarczycy), nie ma istotnego
znaczenia w warunkach fizjologicznych
Hormon
uwalniający
gonadotropiny-
GnRH
(gonadoliberyna)
(pyro) Glu-His-
Trp-Ser-Tyr-
Gly-Leu-Arg-
Pro-Gly-NH
2
pobudza wydzielanie zarówno FSH, jak i LH;
mimo iż postulowano istnienie odrębnego
hormonu uwalniającego FSH, obecnie
akceptowany jest pogląd, iż istnieje tylko jeden
hormon uwalniający gonadotropiny
Hormon
hamujący
uwalnianie
hormonu wzrostu
(somatostatyna)
tetradekapeptyd
(także odmiany
12- i 18-amino-
kwasowe)
hamuje wydzielanie hormonu wzrostu oraz TSH,
choć fizjologiczne znaczenie tego drugiego
efektu nie jest jasne

Budowa i czynność hormonów podwzgórzowych
Budowa i czynność hormonów podwzgórzowych
Struktura
Czynność
Hormon
uwalniający hormon
wzrostu-GRH
(somatoliberyna)
peptyd 44-
aminokwasowy
pobudza wydzielanie hormonu wzrostu
Hormon
uwalniający
kortykotropinę-
CRH
(kortykoliberyna)
peptyd 41-
aminokwasowy
pobudza wydzielanie ACTH i hormonu
ß-lipotropowego
Hormon hamujący
wydzielanie
prolaktyny-PIH
(prolaktynostatyna)
dopamina
główny i prawdopodobnie jedyny fizjologicznie
istotny czynnik hamujący uwalnianie
prolaktyny; działanie hamujące na wydzielanie
prolaktyny wywierają też inni agoniści
receptora dopaminowego D
2

PŁAT
PRZEDNI
PŁAT
TYLNY
SZYPUŁ
A
ACTH
LH, FSH
TSH
GH
PRL
ADH
Oksytocy
na

*
ACTH - hormon kortykotropowy
pobudza czynność kory nadnerczy,
przede wszystkim wydzielanie
glukokortykosteroidów i androgenów
*
LH (hormon luteinizujący) i FSH
(hormon folikulotropowy)
są określane
łącznym mianem gonadotropin, gdyż
regulują czynność gonad
*
TSH – hormon tyreotropowy
pobudza czynność komórek
pęcherzykowych tarczycy i wydzielanie
hormonów tarczycy

*
Prolaktyna (Prl)
– hormon o pokrewnej budowie;
główną funkcją u dorosłego
człowieka
(kobiety) jest powodowanie laktacji
*
Hormon wzrostu (GH)
– działanie anaboliczne,
pobudza wzrastanie,działa
głównie
poprzez IGF-I syntetyzowany
m.in.
w wątrobie

*
Wazopresyna – hormon antydiuretyczny (ADH)
– skurcz mięśni gładkich naczyń (wzrost RR)
– zwrotne wchłanianie wody z moczu
pierwotnego w cewkach dalszych i kanalikach
zbiorczych, a w efekcie zagęszczanie moczu
– uczucie pragnienia
*
Oksytocyna
skurcz mięśni gładkich głównie macicy
(co jest istotne w czasie akcji
porodowej)
oraz mięśni przewodów
wyprowadzających
gruczołów piersiowych (w odpowiedzi
na
drażnienie brodawki – co powoduje
wypływ
mleka)

Budowa hormonów przedniego płata przysadki
Masa
cząsteczko
wa
Liczba
aminokwasów
ACTH i inne pochodne POMC
ACTH
β-lipotropina
β-endorfina
4500
11200
4000
39
91
31
Glikoproteiny
LH
FSH
TSH
29000
29000
28000
Podjednostka α-89,
β-115
Podjednostka α-89,
β-115
Podjednostka α-89,
β-112
Somatomammotropiny
GH
Prl
21500
22000
191
198

OCENA CZYNNOŚCI HORMONALNEJ
PRZYSADKI
*
oznaczanie stężeń hormonów
przysadki
*
oznaczanie stężeń hormonów
obwodowych gruczołów
dokrewnych
(docelowych)
*
testy dynamiczne
CHOROBY
PODWZGÓRZA I PRZYSADKI
DOROŚLI
DZIECI
GRUCZOLAK
I
PRZYSADKI
CZASZKOGARDL
AK
GRUCZOLAK
PRZYSADKI
64-letni
mężczyzna
śpiączka
wklinowani
e
GRUCZOLAK
PRZYSADKI
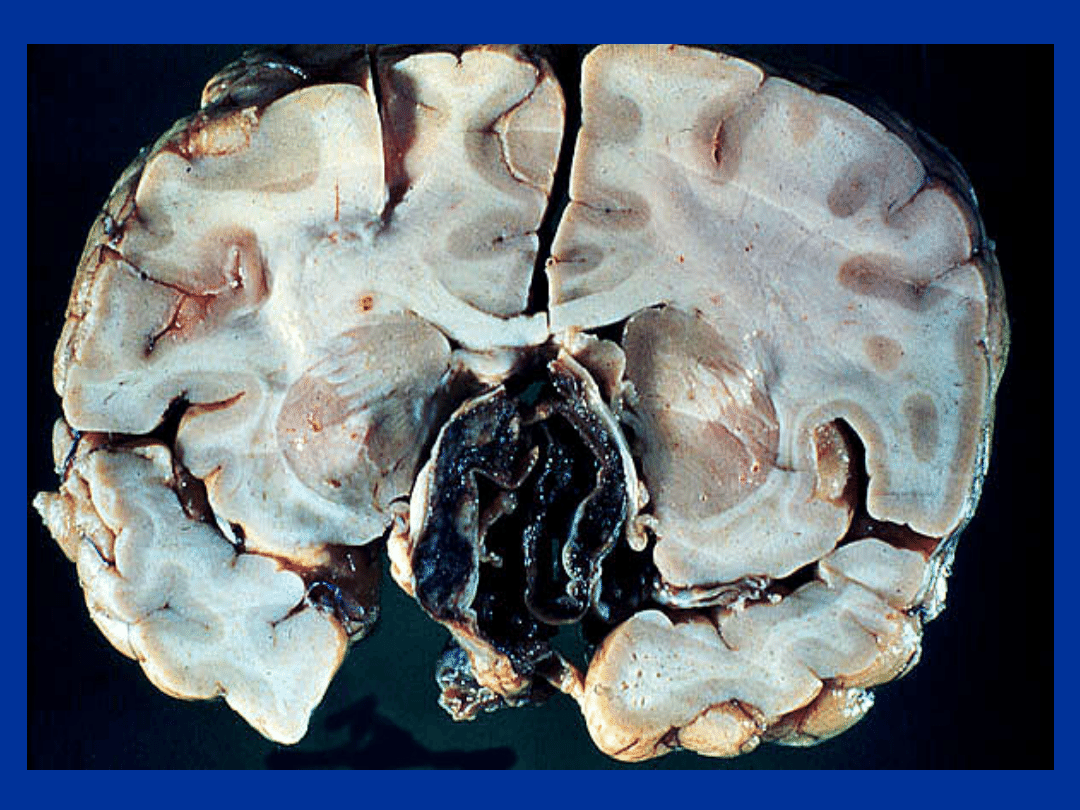
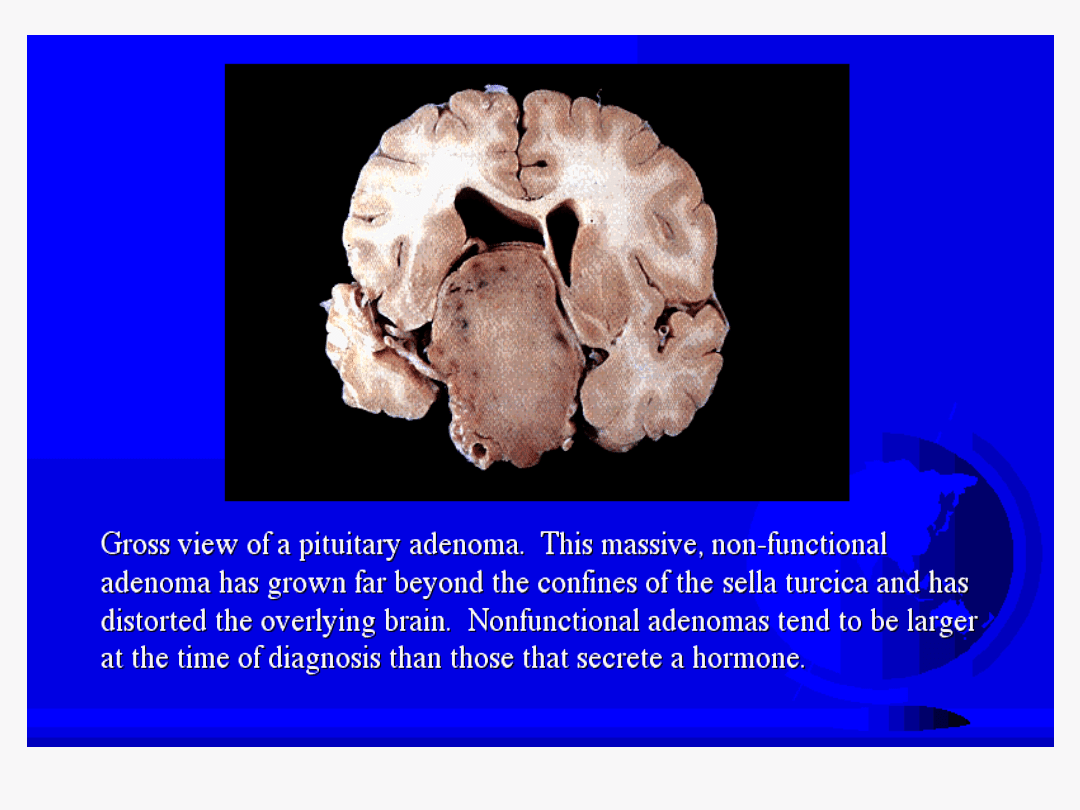
www.som.tulane.
edu

GRUCZOLAK PRZYSADKI
NADCZYNNOŚĆ
OBJ.UCISKOWE
NIEDOCZYNNOŚ
Ć
FSH/LH
GH
TSH
ACTH
ADH
Ubytki
w polu
widzenia
Bóle
głowy
PRL
GH
ACTH
TSH
FSH/LH
HIPERPROLAKTYNEMIA
– przyczyny
CZYNNIKI
FIZJOLOGICZNE:
CIĄŻA LAKTACJA
WYSIŁEK FIZYCZNY
HIPOGLIKEMIA SEN
FARMAKOLOGICZNE
:
TRH, VIP
LEKI: ESTROGENY,
METOKLOPRAMID,
ANTAGONIŚCI
RECEPTORA
DOPAMINOWEGO
PATOLOGICZNE:
GUZY PRZYSADKI
USZKODZENIA PODWZGÓRZA LUB SZYPUŁY
NAŚWIETLANIE PROMIENIAMI RTG
NIEDOCZYNNOŚĆ TARCZYCY


HIPERPROLAKTYNEMIA
– objawy kliniczne
– mlekotok
– brak miesiączki
– ginekomastia
– mlekotok
– obniżenie libido lub impotencja
ZESPÓŁ
GALACTORRHO
EA-
AMENORRHOEA
• wynikające z hipersekrecji
PRL

HIPERPROLAKTYNEMIA
– objawy kliniczne
• związane z obecnością guza
przysadki
- powiększenie siodła
tureckiego
- ból głowy
- ubytki pola widzenia

LECZENIE
1.MIKROGRUCZOLAKI (<
1cm)
• farmakologiczne:
agonista receptora dopaminowego
(BROMOKRYPTYNA), wybiórczy agonista
receptora dopaminowego D2 (CHINAGOLID
– NORPROLAC)
• chirurgiczne
(trwałe wyleczenie u 75%)
UZALEŻNIONE JEST OD
WIELKOŚCI GUZA

2. MAKROGRUCZOLAKI (> 1
cm)
•
farmakologiczne
agonista receptora
dopaminowego (zmniejszenie
masy guza)
•
chirurgiczne
(mniej skuteczne niż
w przypadku
mikrogruczolaków)
•
radioterapia

GIGANTYZM
AKROMEGALIA
1. Gruczolak
przysadki
wydzielający GH
2. Ektopowe
wydzielanie
GHRH (rakowiak,
wyspiak trzustki)
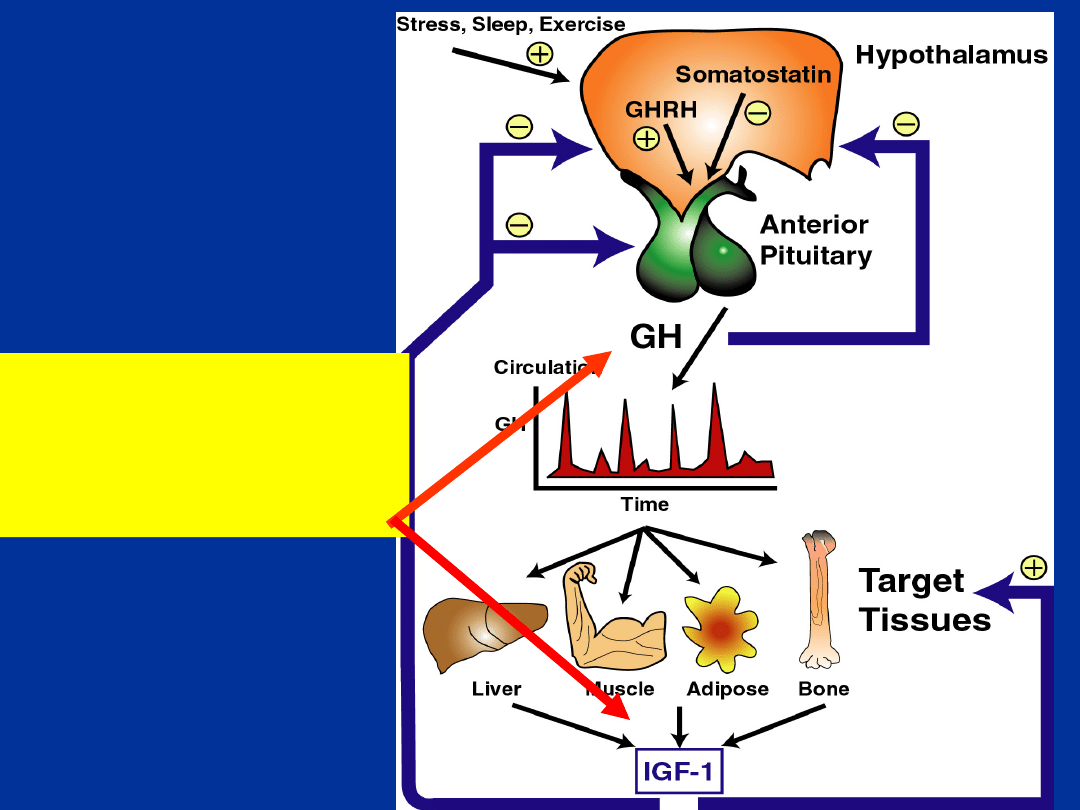
Kontrola
wydzielani
a GH
Akromegalia:
• za dużo GH
• za dużo IGF-I
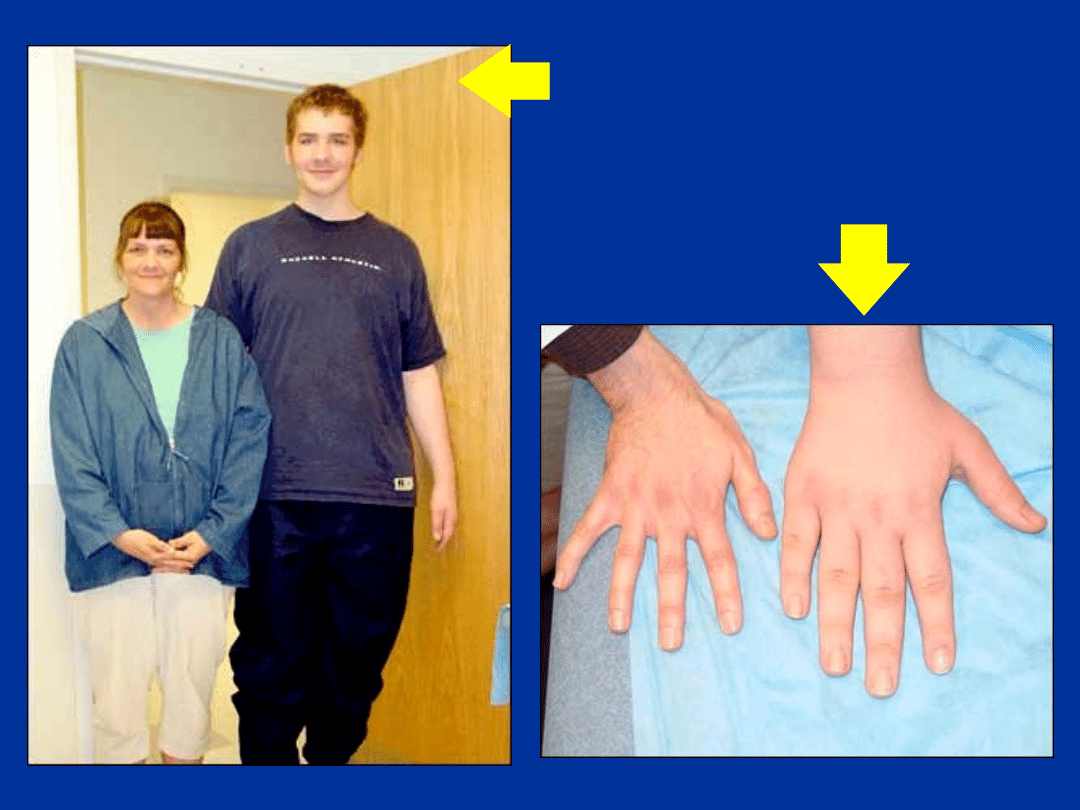
12-LETNI CHŁOPIEC
I JEGO MATKA
DŁOŃ TEGO
SAMEGO PACJENTA

EPIDEMIOLOGIA
• częstość:
kobiety = mężczyźni
• częstość występowania:
3 - 4 / 1 mln
• najczęściej przypadkowa diagnoza !
•
< niż 20%
pacjentów zgłasza się do
lekarza z powodu wystąpienia
objawów klinicznych
• rozwija się podstępnie przez wiele
lat – diagnoza jest najczęściej
stawiana
po 4-10 latach
trwania
choroby
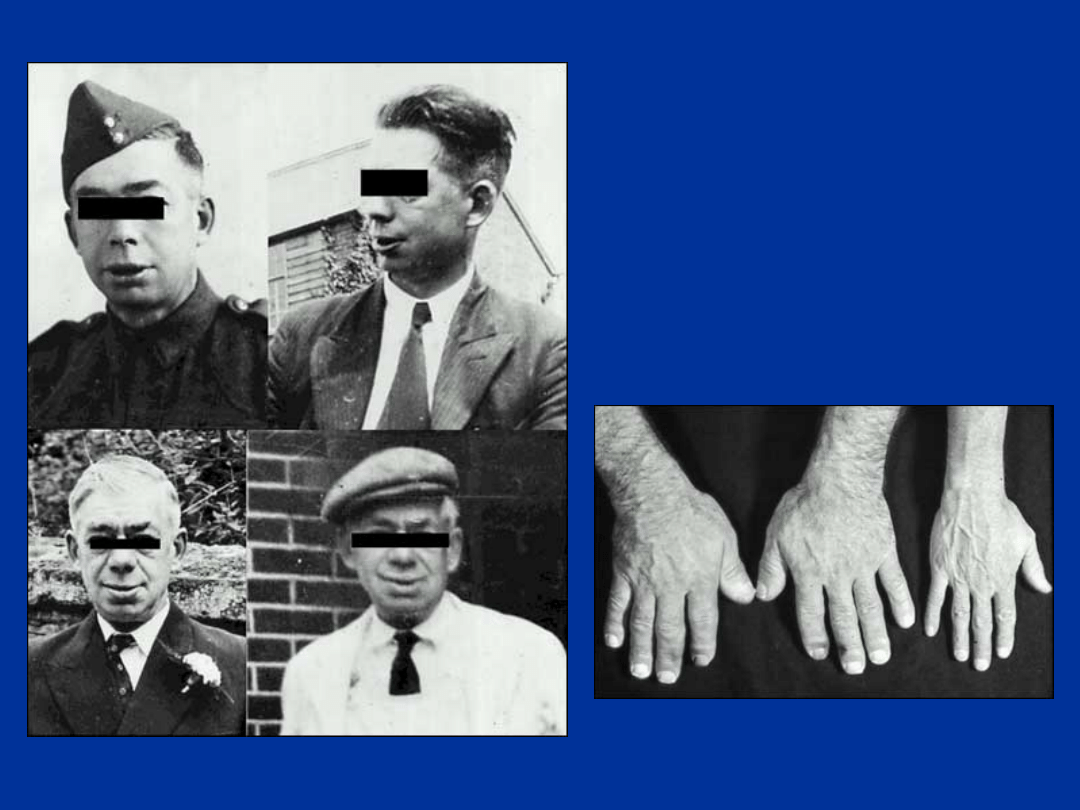
AKROMEGALI
A
– EWOLUCJA
ZMIAN W CIĄGU
20 LAT

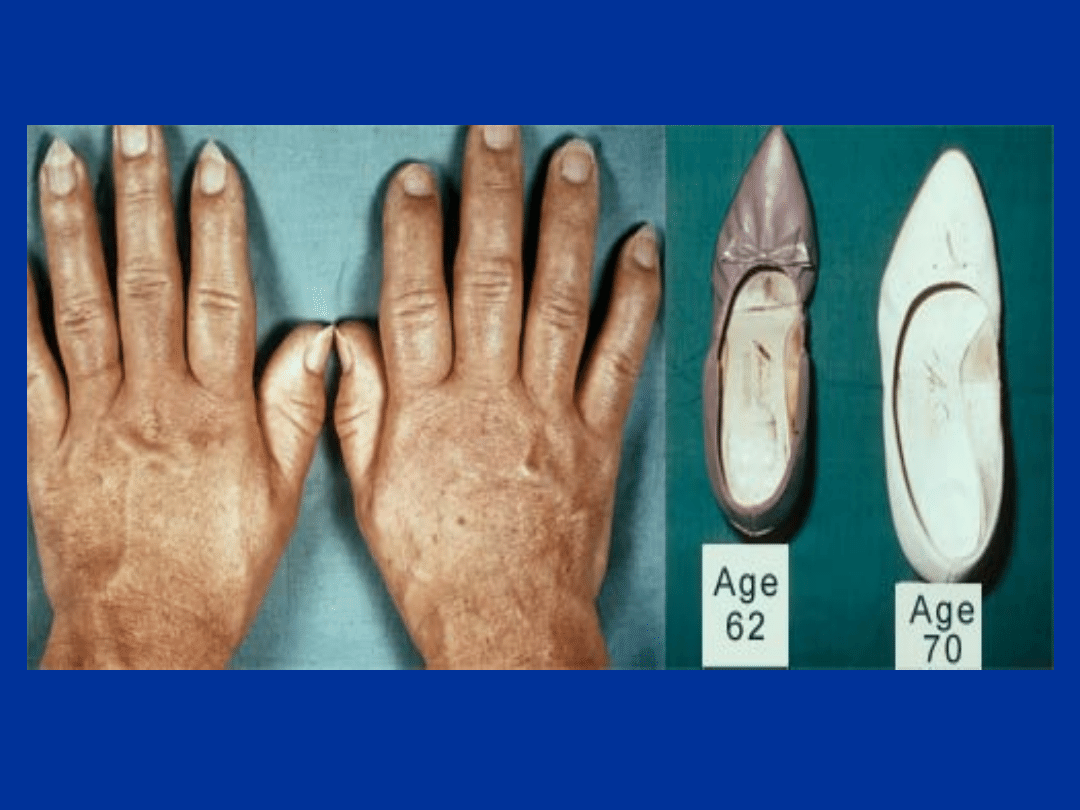
AKROMEGALIA – objawy
kliniczne
• wynikające z hipersekrecji GH
- przerost tkanek miękkich
- powiększenie czaszki
- zwiększona potliwość
- łojotok
- uczucie zmęczenia
- przyrost masy ciała
- parestezje
- bóle stawów
- fotofobia
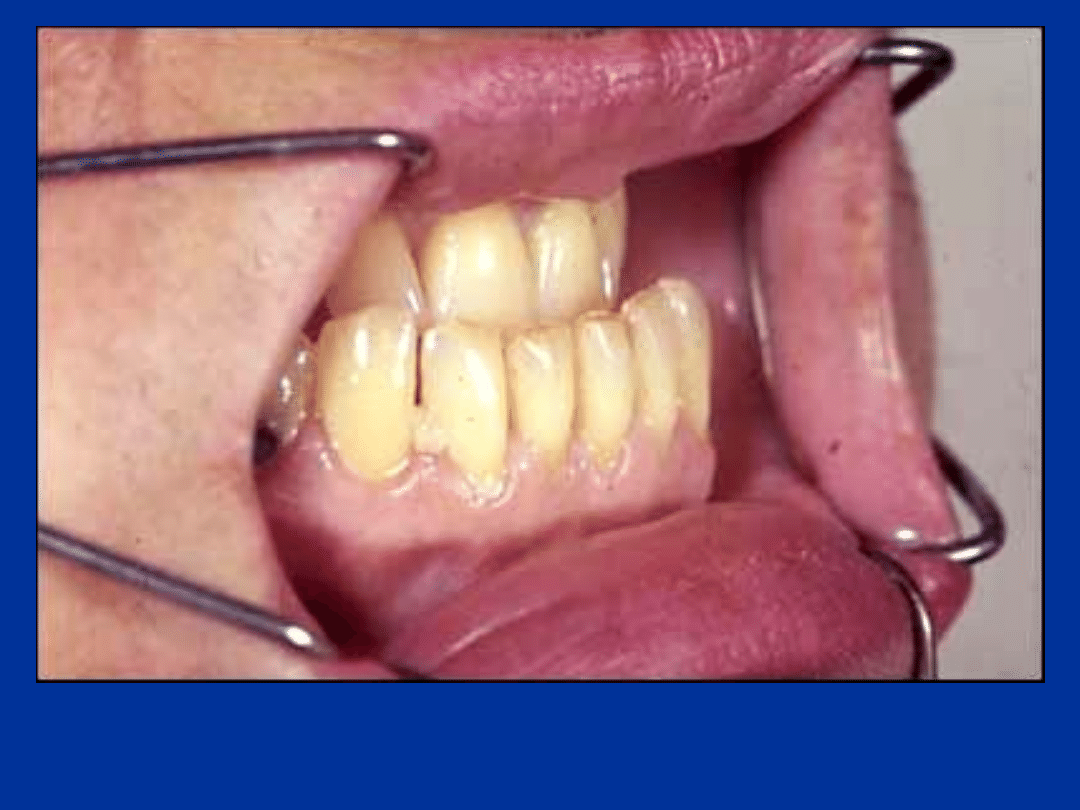
prognatyzm i szerokie
rozstawienie zębów

AKROMEGALIA – objawy
kliniczne
• wynikające z hipersekrecji GH
(c.d.)
- nadmierne owłosienie
- wole
- acanthosis nigricans
- nadciśnienie tętnicze
- kardiomegalia
- kamica nerkowa
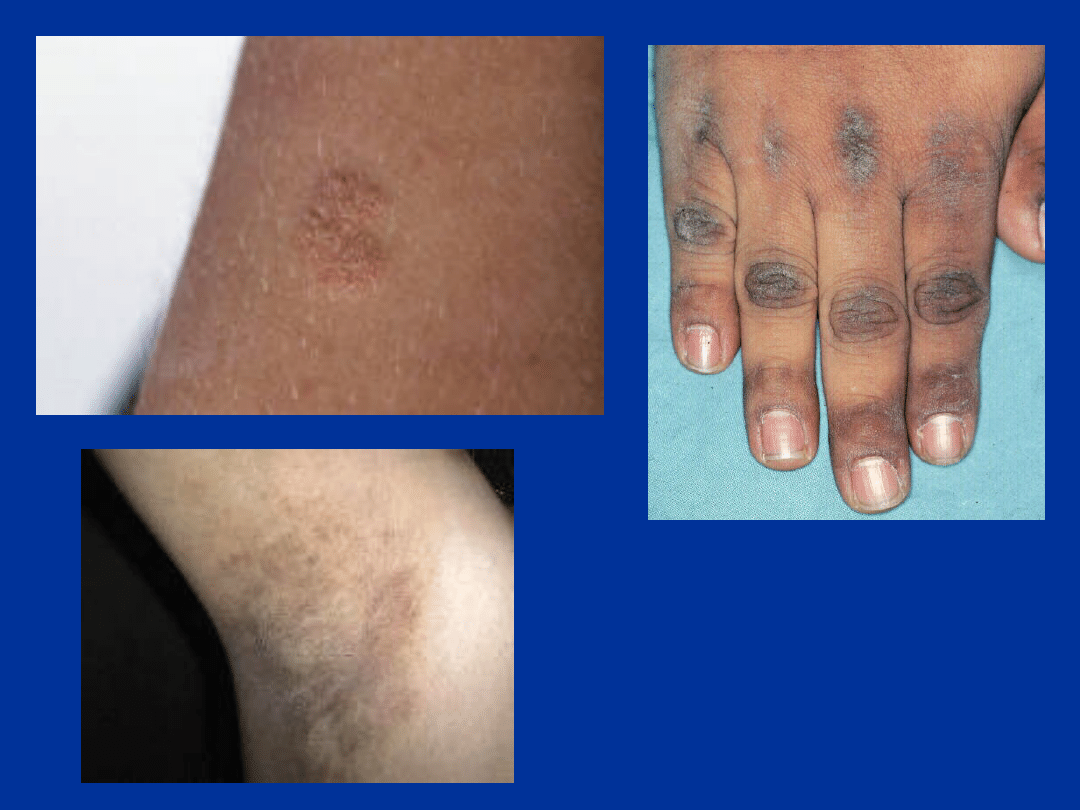
acanthosis
nigricans

AKROMEGALIA – objawy
kliniczne
• wynikające z zaburzeń czynności
innych gruczołów dokrewnych
- hiperinsulinemia
- nietolerancja glukozy
- zaburzenia miesiączkowania
- obniżenie libido lub impotencja
- niedoczynność tarczycy
- mlekotok
- ginekomastia
- niedoczynność kory nadnerczy

AKROMEGALIA - objawy
kliniczne
• związane z obecnością guza
przysadki
- powiększenie siodła
tureckiego
- ból głowy
- ubytki pola widzenia
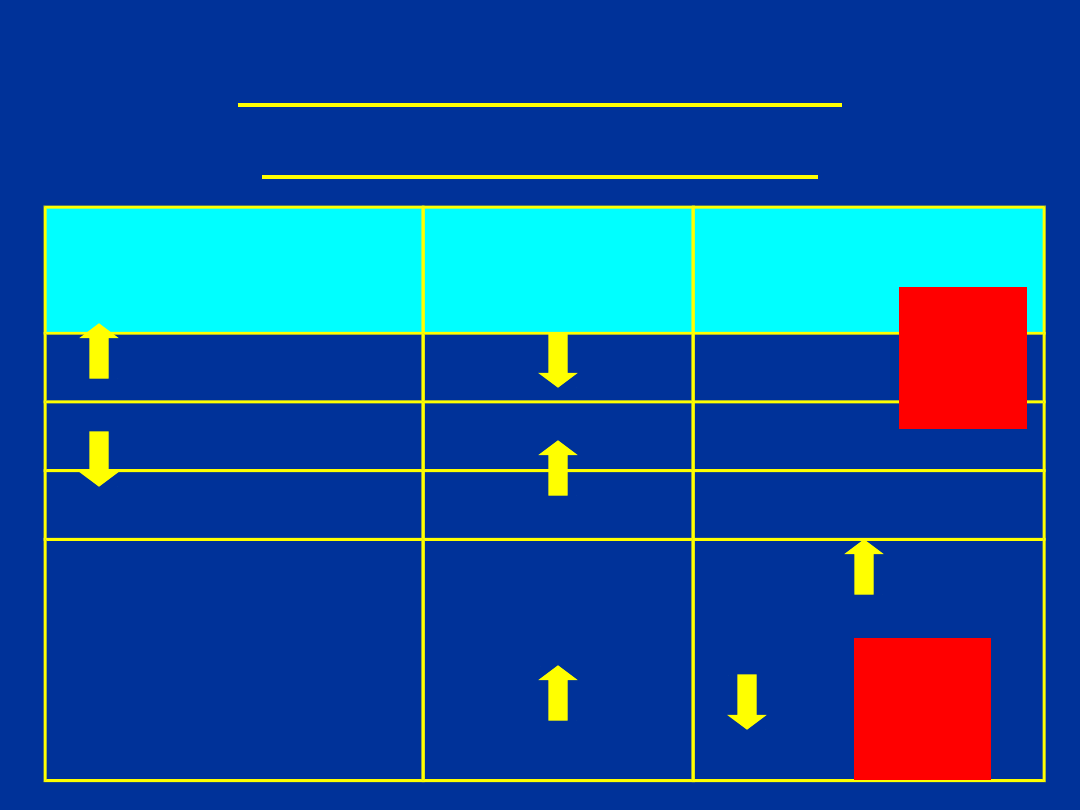
WYDZIELANIE GH
W AKROMEGALII
Odpowiedź
na:
norma
akromegali
a
glukozy
brak
glukozy
zwykle brak
TRH i GnRH
brak
Agoniści
receptora
dopaminowe
go
u 70-
80%
!
!

LECZENIE
• chirurgiczne
(„chirurgiczna remisja” – u
61-91% pacjentów z
mikrogruczolakami i u < niż
23% z makrogruczolakami)
• radioterapia
(4000-5000 cGy w dawkach
frakcjonowanych po 160-180
cGy przez 5-6 tygodni)

• farmakologiczne
-
agoniści dopaminy
(większa efektywność, gdy razem
z GH wydzielana jest PRL)
- analogi somatostatyny (SMS)
- oktreotyd, lanreotyd
(istnieje zjawisko
„niewrażliwości” na analogi SMS)
-
pegvisomant
- pegvisomant + analog SMS
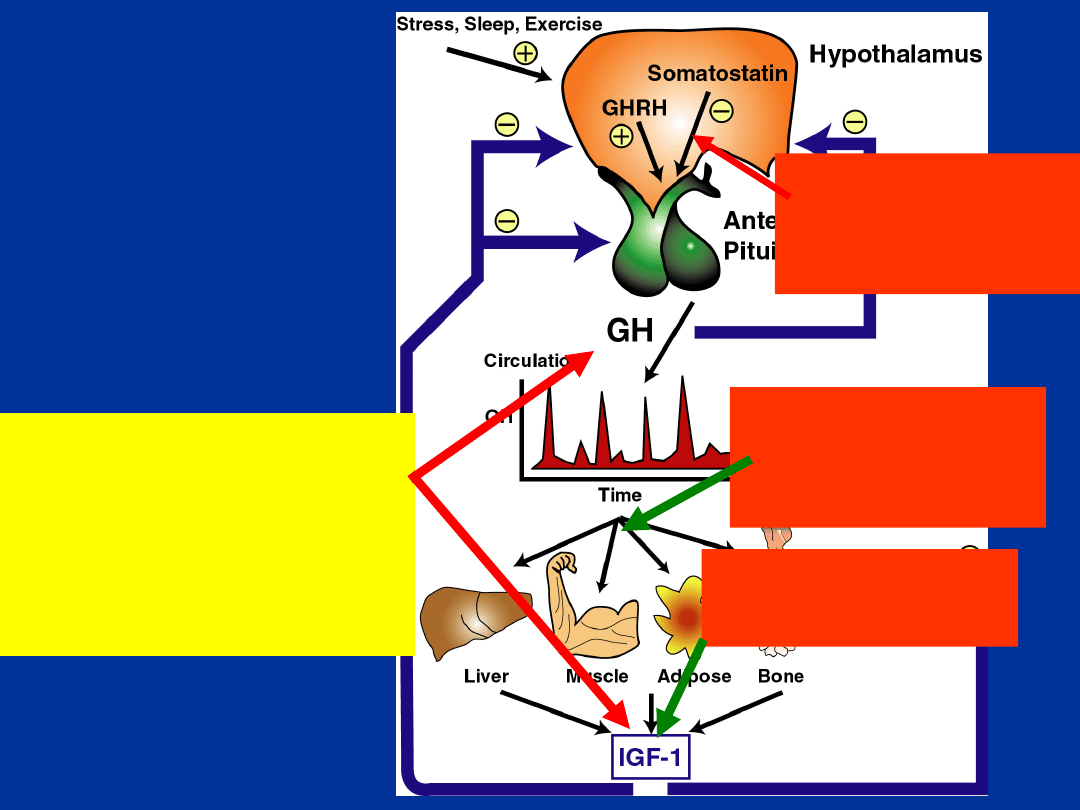
Kontrola
wydzielani
a GH
Pegvisomant
Zahamowanie
działania GH
Zahamowanie
działania IGF-I
Analog SMS
Zahamowanie
uwalniania GH
Akromegalia:
• za dużo GH
• za dużo IGF-
I

PEGVISOMANT I AKROMEGALIA
• normalizacja IGF-I u
97%
pacjentów
• IGF-I koreluje ze zmniejszeniem
objawów klinicznych
• GH koreluje ze IGF-I
(ale po 2
tyg. terapii osiąga plateau i dalej
nie wzrasta)
• nie obserwowano objawów
ubocznych, tworzenia p/ciał, ani
tachyfilaksji
• nie zmienia rozmiarów guza

NORMALIZACJA IGF-I
RODZAJ LECZENIA IGF-I W NORMIE
(%)
CHIRURGICZNE
RADIOTERAPIA
60-80
AGONIŚCI
DOPAMINY
10-43
ANALOGI SMS
50-60 (LA)
PEGVISOMANT
97
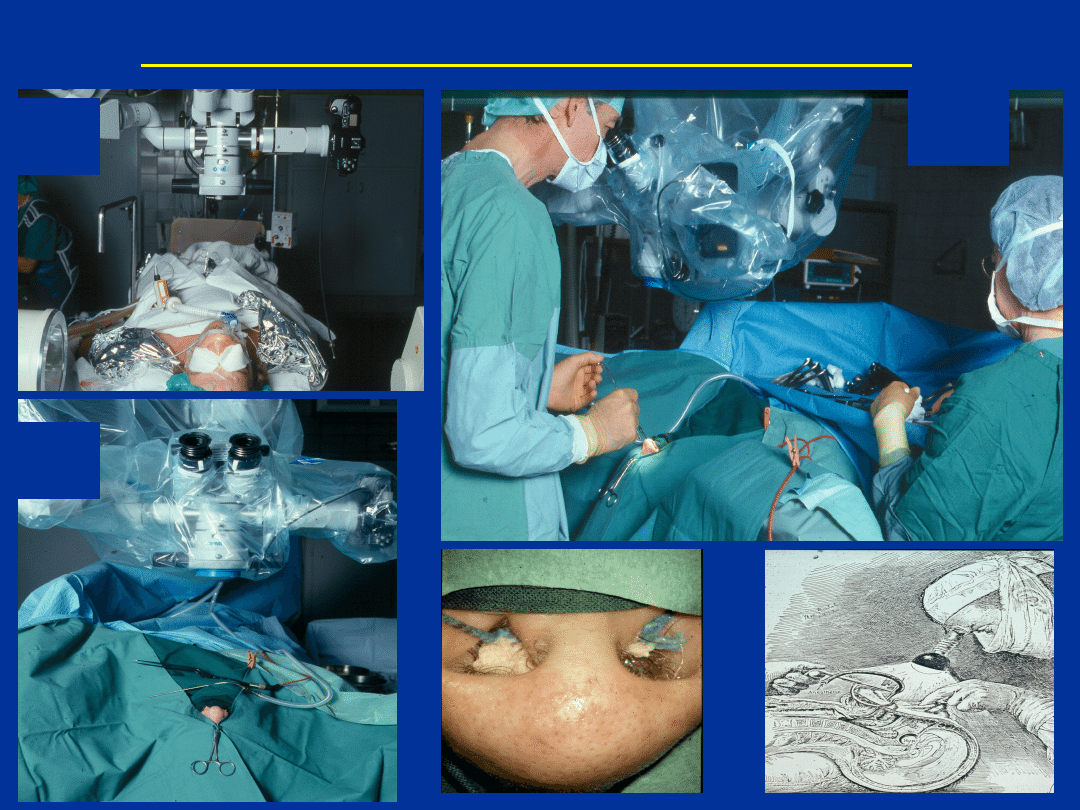
LECZENIE OPERACYJNE
1.
2.
3.
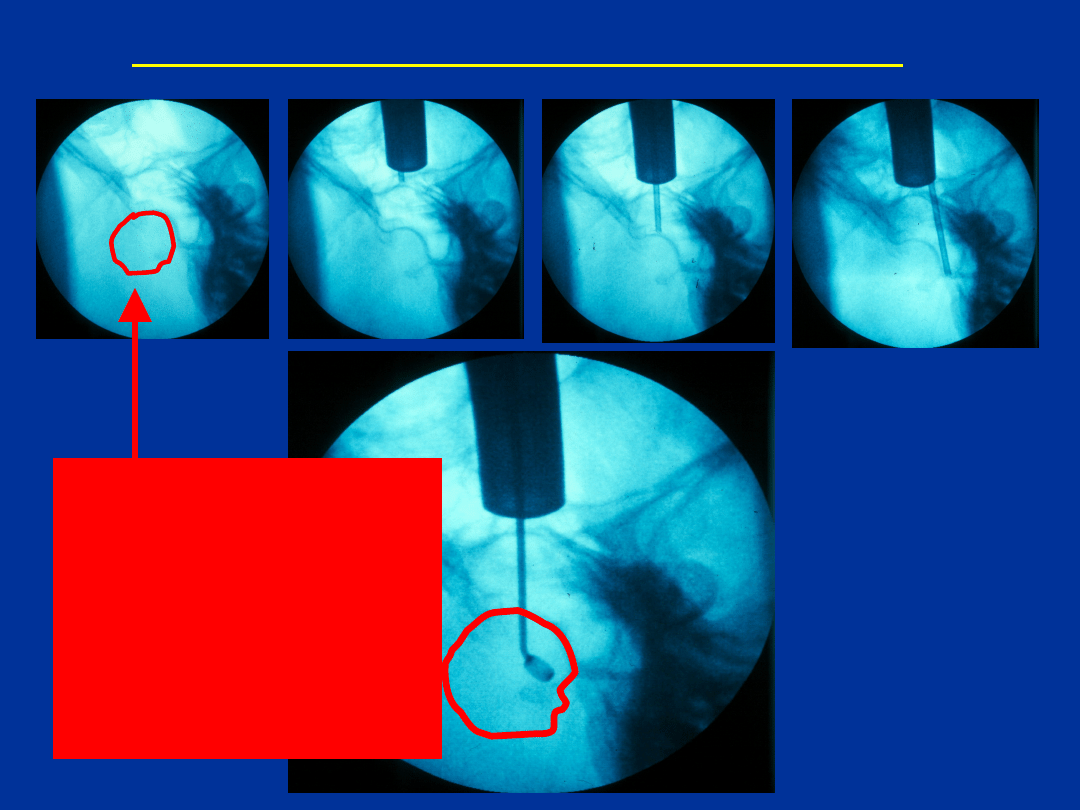
LECZENIE OPERACYJNE
GRUCZOL
AK
PRZYSADK
I

CZASZKOGARDLAK
dorośli:
1%
guzów
wew.czaszkowych
dzieci:
10%
guzów
wew.czaszkowych
1-2
dekada życia i
5
dekada życia
wzrasta gł. w okolicy nadsiodłowej
(90%)
częstość występowania
1,3 / 1
mln /rok
(USA)
histologicznie łagodny, wolny
wzrost, ale może naciekać sąsiednie
tkanki i struktury kostne
często zawiera elementy
torbielowate i uciska na
sąsiednie struktury
CZASZKOGARDLAK - objawy
BÓLE
GŁOWY
ZABURZENI
A WIDZENIA
WZRASTANIA
(75%)
DOJRZEWANIA
(40%)
ACTH i TSH (25%)
zaburz.
endokrynologiczne u
> 80% pacjentów
uszkodzenie szypuły przysadki i PRL
(20%)
moczówka prosta (9-17%)
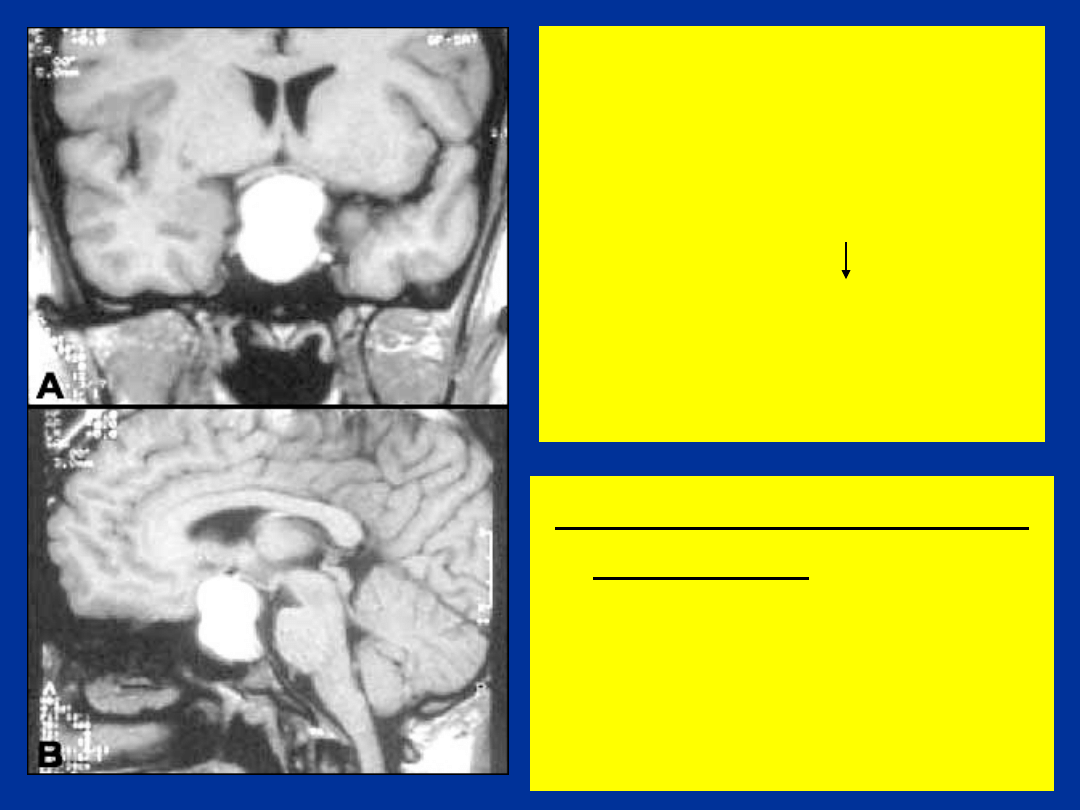
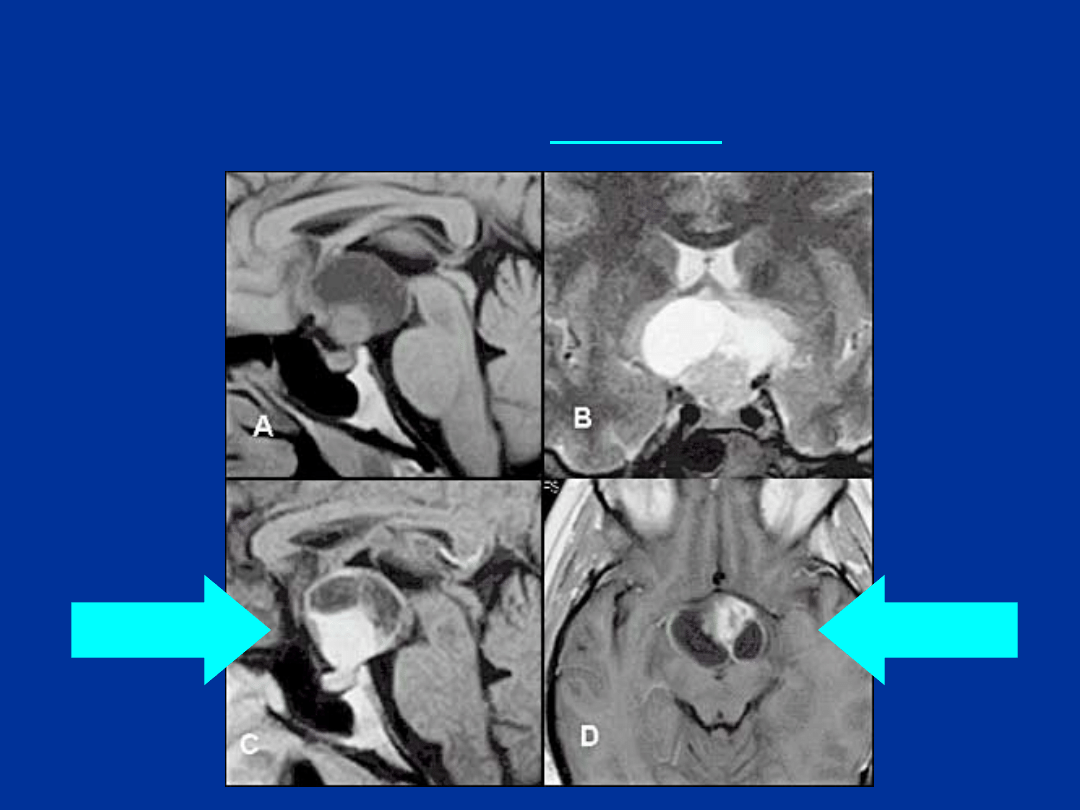
CZASZKOGARDLAK
O LOKALIZACJI
WEW- I
NADSIODŁOWEJ U
13-LETNIEJ
PACJENTKI ( TEMPA
WZRASTANIA, BÓLE
GŁOWY)
PROJEKCJA T1-
ZALEŻNA –
HIPERINTENSTWNY
SYGNAŁ
KOMPONENTY
TORBIELOWATEJ
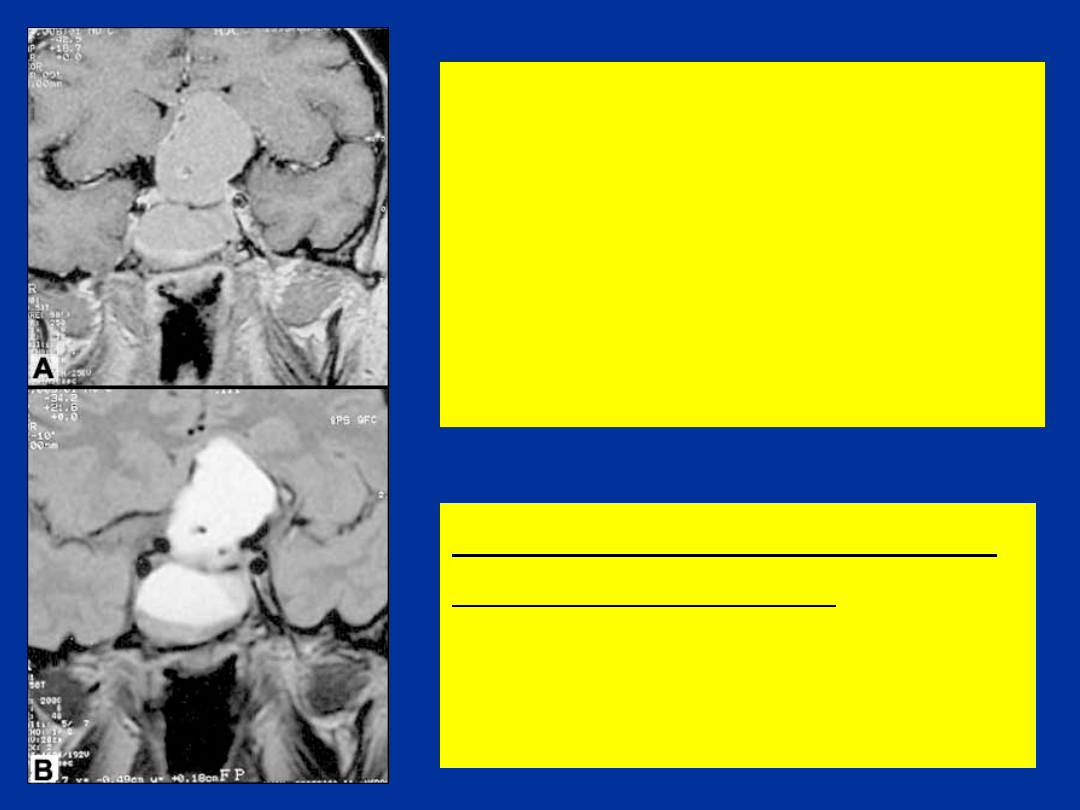
MAKROPROLAKTINOMA
O LOKALIZACJI WEW-
I NADSIODŁOWEJ
U 13-LETNIEJ
PACJENTKI (BRAK
MIESIĄCZKI, MLEKOTOK,
ZABURZENIA WIDZENIA)
PROJEKCJA T1-(A) I
PD-ZALEŻNA (B) –
PRZEWAGA
KOMPONENTY
TORBIELOWATEJ

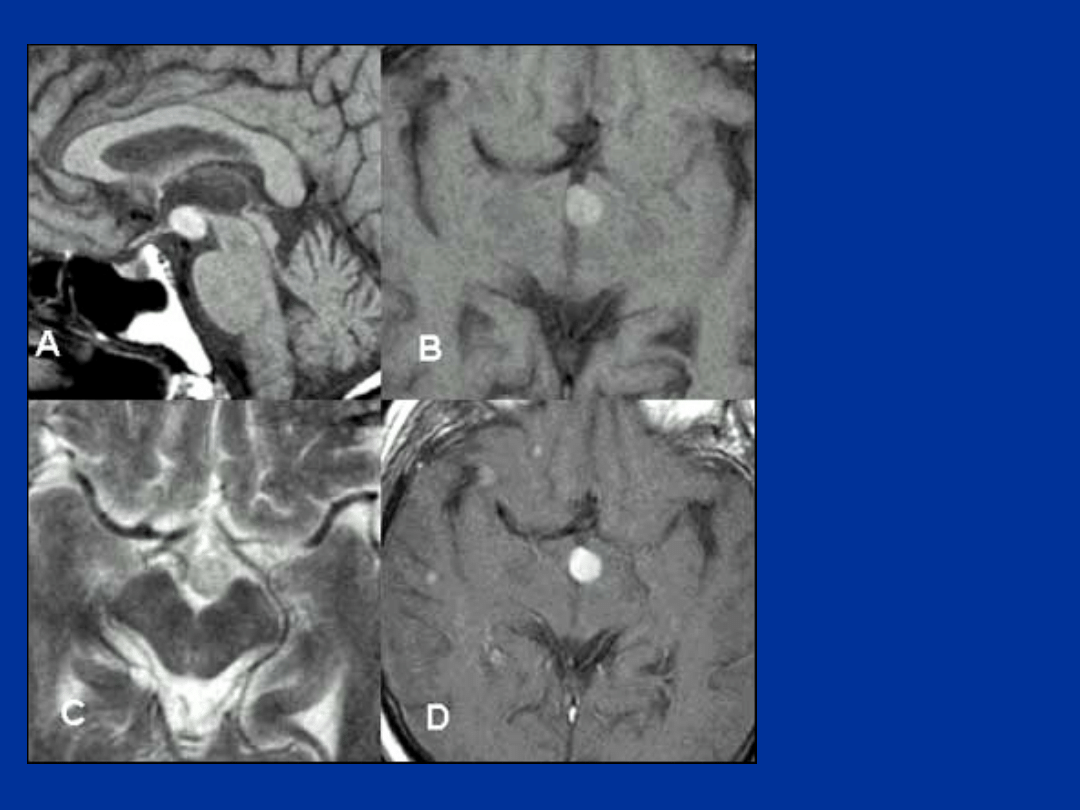
CZASZKOGARDLAK O
LOKALIZACJI WEW-
I NADSIODŁOWEJ
U 17-LETNIEGO
PACJENTA (SENNOŚĆ,
ZABURZENIA WIDZENIA
PROJEKCJA T1-ZALEŻNA
PRZED (A) I PO (B)
PODANIU GADOLINY –
NIEHOMOGENNY
SYGNAŁ TORBIELI I
ZWAPNIEŃ (A),
WZMOCNIENIE
KOMPONENTY LITEJ (B)

NIEDOCZYNNOŚĆ
PRZYSADKI – przyczyny
1. UCISK
- duże guzy przysadki
- czaszkogardlak
- przerzuty
nowotworowe -
pierwotne guzy OUN
- tętniak t. szyjnej
wewnętrznej
CZERNIA
K
ZŁOŚLIWY
-
przerzuty
do
przysadki

2. NIEDOKRWIENIE
- zespół Sheehana
- zawał
krwotoczny
3. URAZ
GŁOWY
4. INNE
- ziarniniak
(np.sarkoidoza) -
autoagresja -
zabiegi
neurochirurgiczne -
radioterapia -
czynniki zakaźne -
postacie izolowane

NIEDOCZYNNOŚĆ
PRZYSADKI - objawy
kliniczne
– osłabienie, łatwe męczenie, apatia
– trudności z zapamiętywaniem
– brak miesiączki,
– obniżenie libido, impotencja
– nudności, brak apetytu, niedociśnienie
– skóra cienka, blada, sucha, zimna
– owłosienie skąpe/nieobecne
(gł. doły pachowe i wzgórek łonowy)
MOCZÓWKA PROSTA
NEUROGENN
A
nieadekwatne
wydzielanie
ADH
NEFROGENN
A
utrata przez nerki
zdolności do
reagowania na
ADH
-
przewl.ch.nerek
- Ca, K -
leki: np. sole litu
– glukoza,
mannitol
PIERWOTNA
WTÓRNA
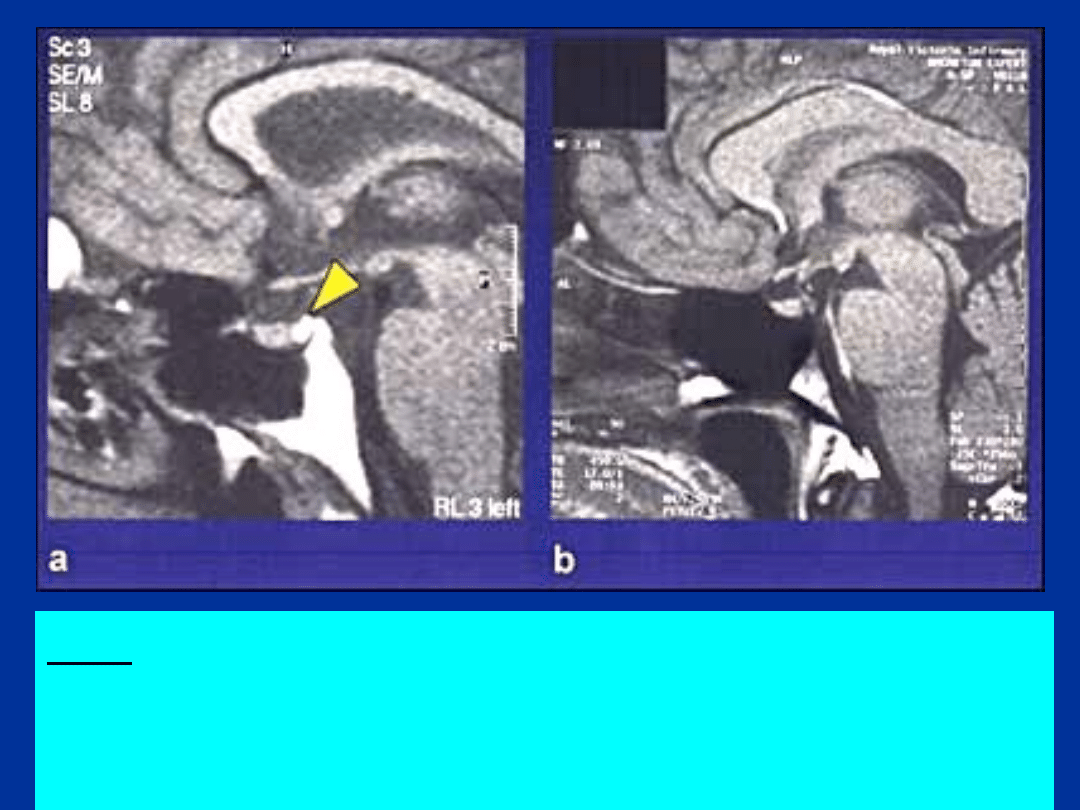
HDI – UTRATA HIPERINTENSYWNEGO
SYGNAŁU („BRIGHT SPOT”) TYLNEGO
PŁATA PRZYSADKI (b) – PROJEKCJA T1-
ZALEŻNA

MOCZÓWKA PROSTA
– objawy kliniczne
WYDALANIE OGROMNYCH ILOŚCI
(3-30 Litrów/24h)
BARDZO ROZCIEŃCZONEGO
MOCZU
osmolalność moczu < osmolalność
osocza
WZMOŻONE PRAGNIENIE
POLIDYPSJA
POLIDYPSJA
PSYCHOGENNA
PRAGNIENIE I SPOŻYWANIE
DUŻYCH ILOŚCI PŁYNÓW
(> 5 Litrów na 24 h)
PRZEWODNIENIE
ZEWNĄTRZKOMÓRKOWE
WYDZIELANIA ADH
osmolalność moczu i osocza jest
obniżona

PRÓBA ZAGĘSZCZANIA
MOCZU I TEST Z ADH
FAZA ODWODNIENIA:
0’ – m.c., osmolalność osocza i moczu
Co 1h/2h – m.c., osmolalność i c.wł.
moczu
Koniec: - Pojawienie się ortostatycznych
spadków RR/ tachykardii
- Utrata >= 3-5%
początkowej m.c. - Brak
wzrostu c.wł. moczu o >0,001
lub
osmolalności >30 mOsm/L
FAZA DDAVP:
(i.m.1 μg) po 1h c.wł.
i osmolalność moczu
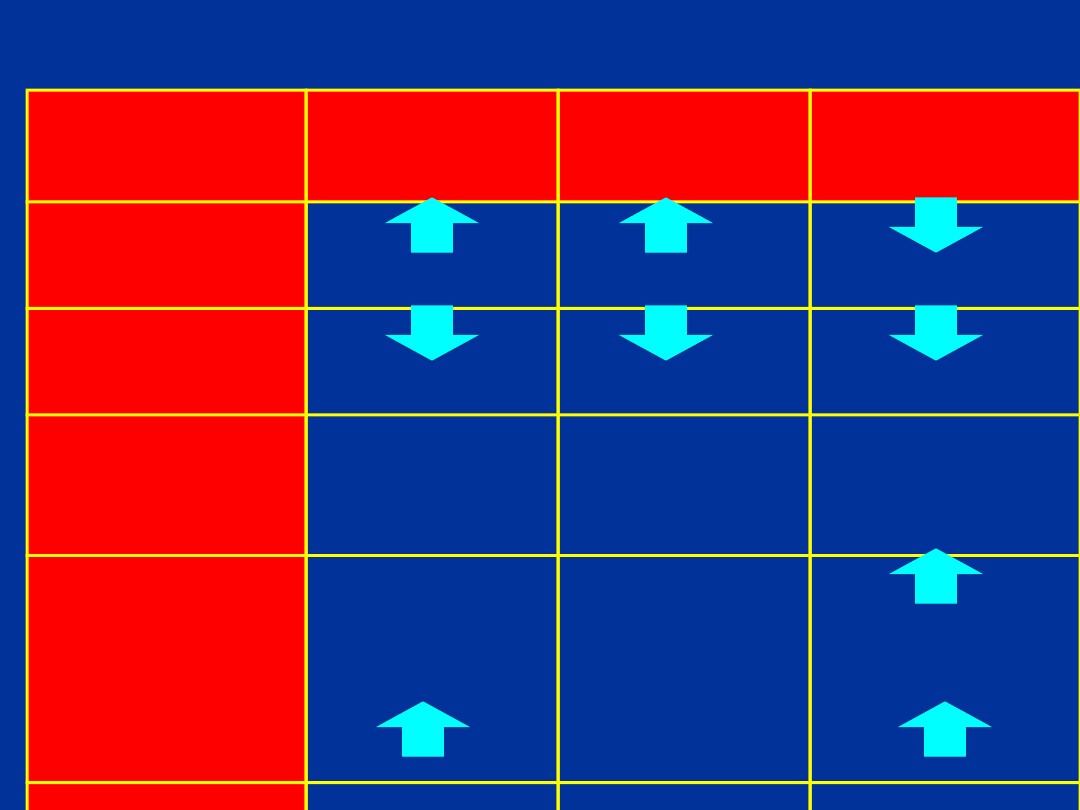
RÓŻNICOWANIE POLIURII
neurogen
na
nefrogen
na
psychoge
nna
Osmolalność
osocza
Osmolalność
moczu
Stężenie
ADH
w osoczu
Niskie
Prawidłow
e/wysokie
Niskie
Próba
zagęszczani
a-
osmolalność
moczu
Bez zmian Bez zmian
Osmolalność
moczu po
ADH
Bez zmian

LECZENIE:
ANALOG ADH
(DEZMOPRESYN
A)

ZESPÓŁ NADMIERNEGO
WYDZIELANIA ADH
(SIADH)
Stężenie ADH jest
nieproporcjonalnie duże
w stosunku do osmolalności
osocza

SIADH – przyczyny (1)
CH.
NOWOTWOROWE
-Rak: oskrzela, XII-
cy, trzustki,
pęcherza moczowego,
moczowodu, gruczołu
krokowego
- grasiczak
- międzybłoniak
- mięsak Ewing’a
- rakowiak
- gruczolak
oskrzeli
LEKI
-pochodne
sulfonylomoczn
ika - opiaty
- tiazydy,
diuretyki
pętlowe -
antagoniści D
- 3-cykliczne
antydepresanty
- MAOIs, SSRIs
ZESPÓŁ SCHWARTZ-BARTTERA

SIADH – przyczyny (2)
CH. KL. PIERSIOWEJ
- zapal. płuc
- gruźlica
- ropniak
-
mukowiscydoza
- odma opłucnowa
- grzybica
(gł. Aspergillus)
CHOROBY
NEUROLOGICZN
E
- uraz głowy
- ropień/guz
mózgu – zapal.
OM-R - zapal.
mózgu -
zabieg
neurochirurgicz
ny - wodogłowie
- zespół G-B

SIADH – objawy kliniczne
związane są z wtórną do SIADH
hiponatremią
[Na]=100 mmol/l – zagrożenie
życia !!!
ból głowy
nudności,
wymioty
skurcze mięśni
senność
dezorientacja
drgawki
śpiączka
osmotyczna
demielinizacja
wklinowanie
(mózg, pień
mózgu)
śmierć
SIADH – postępowanie:
Objawy
łagodne/umiarkowane,
bez hipowolemii,
[Na
+
]=120-125 mmol/l
ograniczenie podaży
płynów (600-800 ml/24
h)
Aby
[Na
+
]=125-130 mmol/l
(w tempie do 8 mmoli/24h)

SIADH –
postępowanie:
Objawy ciężkie, hiponatremia
szybko narasta
podawanie diuretyków
pętlowych
hipertoniczny roztwór NaCl
(3% NaCl z szybkością 0,1
ml/kg/min)
Aby
[Na
+
]=125 mmol/l
w
tempie 1-2 mmole/h (do 8
mmoli/24h)

ZESPÓŁ PUSTEGO SIODŁA
(THE EMPTY SELLA
SYNDROME)
Powiększenie siodła
tureckiego, bez
towarzyszących objawów
endokrynologicznych i
ograniczenia pola widzenia
NAJCZĘSTSZA
PRZYCZYNA
POWIĘKSZENIA SIODŁA
TURECKIEGO
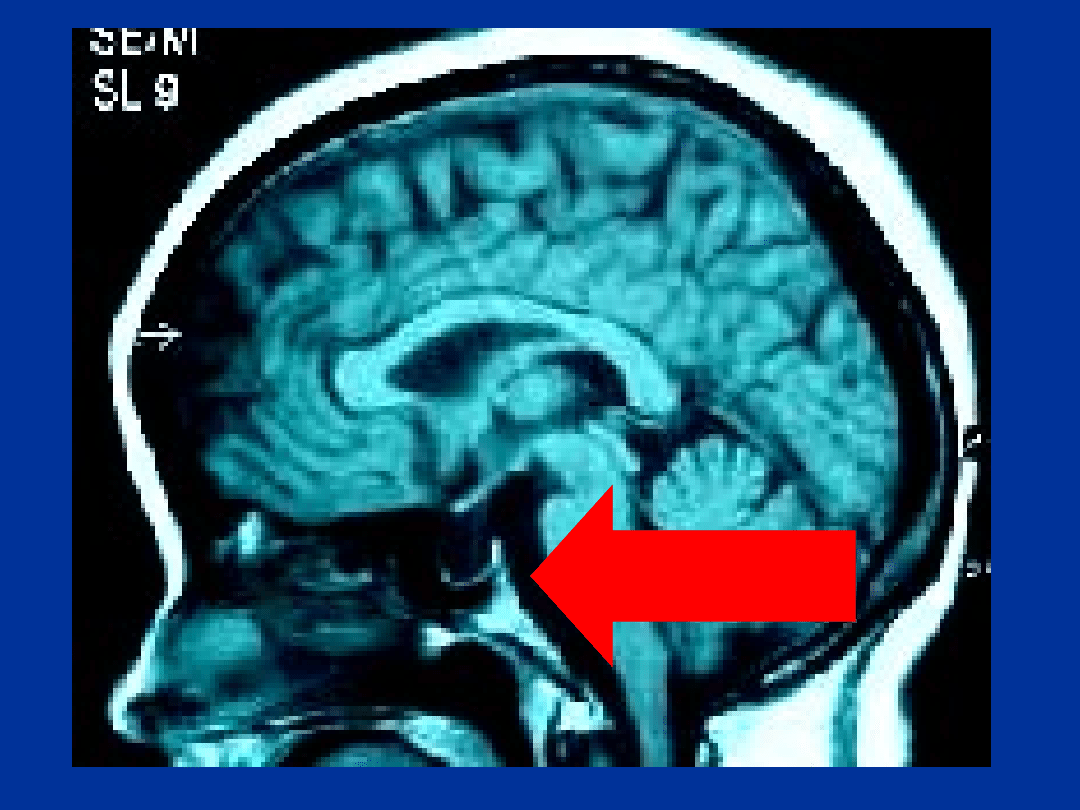

ZESPÓŁ PUSTEGO SIODŁA
– charakterystyka
kliniczna
KOBIETA (>80%)
OTYŁOŚĆ (75%)
BÓLE GŁOWY (50%)
NADCIŚNIENIE TĘTNICZE (30%)
ŁAGODNE NADCIŚNIENIE
WEWNĄTRZCZASZKOWE (10%)
WYCIEK PMR Z NOSA (10%)
ZESPÓŁ NELSONA
KLINICZNE UJAWNIENIE
SIĘ GRUCZOLAKA
PRZYSADKI
WYDZIELAJĄCEGO
ACTH U PACJENTA Z
CHOROBĄ CUSHINGA,
PODDANEGO
UPRZEDNIO
OBUSTRONNEJ
ADRENALEKTOMII

ZESPÓŁ NELSONA
rozwija się u 30% (8-38%)
pacjentów z chorobą Cushinga
poddanych obustronnej
adrenalektomii
agresywny i szybko rosnący guz
!!!
hiperpigmentacja oraz objawy
pozasiodłowej ekspansji guza:
bóle głowy, ubytki pola
widzenia, porażenie n.III
KONIEC
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
Wyszukiwarka
Podobne podstrony:
10 HORMONY MECHANIZMY DZIAŁANIA HORMONÓW, PODWZGÓRZE, PRZYSADKA
Mechanizm działania hormonalnych preparatów antykocepcyjnych
24 Homeostaza w organizmie Mechanizm działania hormonów
Mechanizmy działania antybiotyków, materiały farmacja, Materiały 4 rok, farmacja 4 rok part 2, farma
Toksykologia - Wykład 3 - Mechanizmy działania, szkoła bhp, Toksykologia
Mechanizmy Działania Rynku Finansowego UE z ubieglego roku takie same
Jaki jest mechanizm działania zabiegów na rozstępy
Zbrodnia doskonała Mechanizm działania przemocy emocjonalnej podejście poznawczo behawioralnex
Mechanizm działania leku
Mechanizmy działania toksycznego
Mechanizmy działania toksycznego
MECHANIZM DZIAŁANIA BODŹCÓW FIZYKOTERAPEUTYCZNYCH, MEDYCYNA, Fizykoterapia, FIZYKOTERAPIA
rabin kodowanie, Mechanizm działania Metody Rabina zilustruje poniższy przykład
RODZAJE I MECHANIZMY DZIAŁANIA ŚRODKÓW ODKAŻAJĄCYCH I ANTYSEPTYCZNYCH
Molekularne mechanizmy działania różnych rzeczy (2)
Działanie hormonu wzrostu, Układ gruczołowy i endokrynologia
3 TOKSYCZNOŚĆ, MECHANIZMY DZIAŁANIA I?WKOWANIE LEKÓW
więcej podobnych podstron