
Zbigniew Muras, Adam Rasmus,
Elżbieta Balcerzyk-Barzdo
Zakład Medycyny Ratunkowej i Medycyny
Katastrof
Uniwersytetu Medycznego w Łodzi
ORGANIZACJA POMOCY
PRZEDSZPITALNEJ
W STANACH ZAGROŻENIA ŻYCIA U
DZIECI

Stan zagrożenia
życia to niewydolność
podstawowych czynności życiowych:
oddechowej
układu krążenia
ośrodkowego i/lub obwodowego układu
nerwowego
Nieleczony
stan zagrożenia życia prowadzi
do zatrzymania czynności serca i w krótkim
czasie (zwykle kilku minut) do
nieodwracalnych uszkodzeń narządowych i
śmierci
.

WYPADKI, URAZY
I ZATRUCIA STANOWIĄ GŁÓWNĄ
PRZYCZYNĘ STANÓW
ZAGROŻENIA ŻYCIA DZIECI I
MŁODZIEŻY
W WIEKU SZKOLNYM
(około 60% wszystkich
zgonów dzieci i młodzieży)

OKOLICZNOŚCI NARAŻENIA
DZIECI
NA URAZ
WYPADKI DROGOWE
ZDARZENIA W CZASIE ZAJĘĆ SPORTOWYCH
I
ZABAWY
UTONIĘCIA

Współczynnik zgonów na 10000
mieszkańców w województwie
łódzkim:
rok 2001 - 117,35
rok 2002 - 114,09.

WSPÓŁCZYNNIK ZGONÓW NA 10000
MIESZKAŃCÓW WG GRUP WIEKOWYCH W
LATACH 2001 I 2002 W WOJEWÓDZTWIE
ŁÓDZKIM
2001
1-4
14,48
5-9
1,95
10-14
1,79
15-19
4,25
2002
17,53
1,41
2,29
4,87

WSPÓŁCZYNNIK ZGONÓW WG GRUP
WIEKOWYCH W LATACH 2001 I 2002 W
WOJEWÓDZTWIE ŁÓDZKIM Z
UWZGLĘDNIENIEM PŁCI
PŁEĆ MĘSKA
1-4
19,85
5-9
1,65
10-14
2,52
15-19
6,66
PŁEĆ ŻEŃSKA
15,09
1,16
2,04
2,99

INNE ISTOTNE DANE STATYSTYCZNE
WG MALINOWSKA-CIEŚLIK, CZUPRYNA ZDR. PUBL. 2002; 112
WSPÓŁCZYNNIKI ZGONÓW I HOSPITALIZACJI
CHŁOPCÓW SĄ WYŻSZE NIŻ DZIEWCZYNEK.
UMIERALNOŚĆ POWYPADKOWA JEST WYŻSZA NA
WSI NIŻ W MIEŚCIE.
WSPÓŁCZYNNIK HOSPITALIZACJI JEST WYŻSZY W
MIEŚCIE NIŻ NA WSI.
ISTNIEJE ZRÓŻNICOWANIE TERYTORIALNE W
ZAKRESIE UMIERALNOŚCI I HOSPITALIZACJI DZIECI
Z POWODU URAZÓW.

DANE DOTYCZĄCE
WOJEWÓDZTWA ŁÓDZKIEGO
NIE ODBIEGAJĄ W SPOSÓB
ZNAMIENNY STATYSTYCZNIE
OD
ŚREDNIEJ KRAJOWEJ

METODY OGRANICZANIA ZAGROŻEŃ
ZDROWIA I ŻYCIA
U DZIECI
1.EDUKACJA
– KOGO?
•
rodziców i opiekunów
•
dzieci i młodzieży
•
nauczycieli
•
media- „misja”
???
- CZEGO?
BLS + D
Pierwsza pomoc
- KTO?
???

2.PROFILAKTYKA
KTO?
•
rodzice i opiekunowie
•
nauczyciele
•
personel służby zdrowia
•
funkcjonariusze służb publicznych
•
???
CO?
•
???

3.POPRAWA JAKOŚCI LECZENIA -
JAK?
•
Dobra organizacja:
- służb ratunkowych,
- pracy szpitala.
•
Spójne standardy postępowania.
•
Permanentne szkolenie.

SŁUŻBA ZDROWIA
ZBYT MAŁY UDZIAŁ
W PROFILAKTYCE
I
EDUKACJI !!!
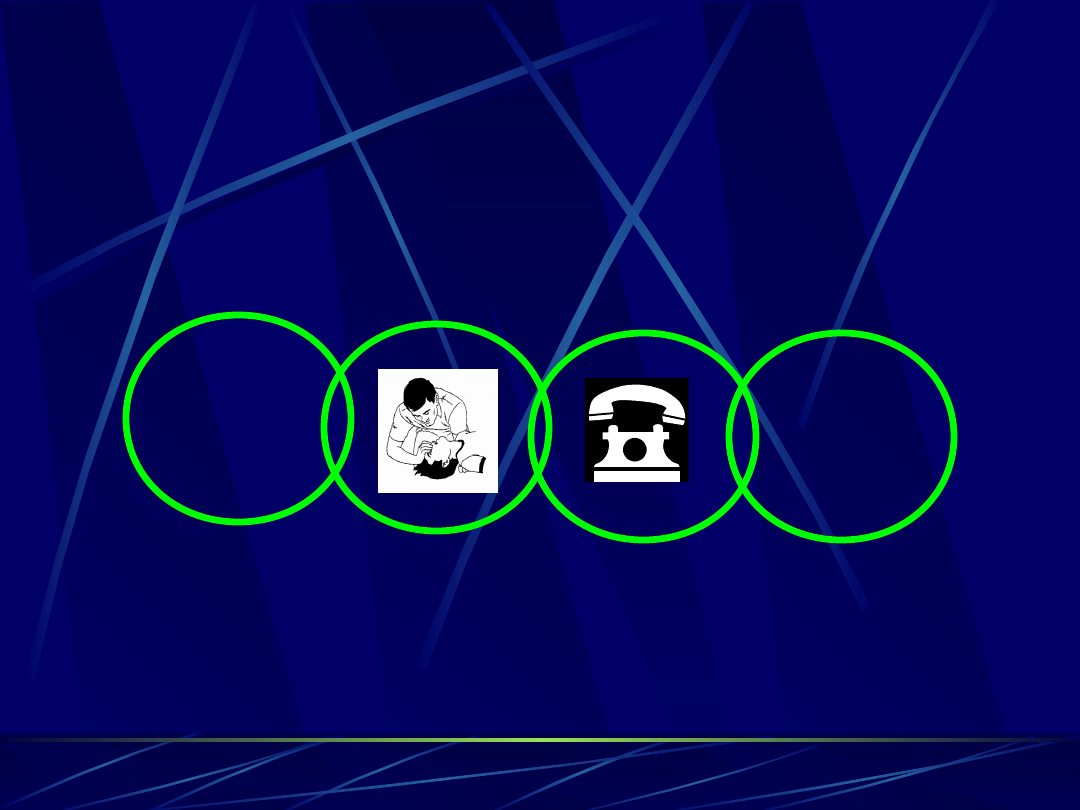
Pediatryczny łańcuch przeżycia
„pediatric chain of survival”
prevention
rescue breathing
phone fast
early advanced life support
Profilakty
ka
PALS
AS

Los dziecka w stanie zagrożenia życia
zależy od postępowania podjętego na
miejscu zdarzenia oraz dalszego
leczenia.

Pierwsza pomoc
CO?
:
Rozpoznanie zagrożenia.
Zabezpieczenie miejsca zdarzenia.
Powiadomienie służb ratunkowych.
BLS/CPR.
Pierwsza pomoc (First aid).
Wsparcie psychiczne.
Udokumentowanie podjętych działań.

Pierwsza pomoc
KTO?
:
Wszyscy dorośli i młodzież,
A także certyfikowani:
Wolontariusze ratownictwa,
Funkcjonariusze służb publicznych (Policja, Straż
Miejska),
Kierowcy,
Pracownicy firm transportowych,
Pracownicy dworców kolejowych, lotnisk,
supermarketów,
Nauczyciele, wychowawcy, opiekunowie,
Niższy personel zakładów opieki zdrowotnej.
???

Kwalifikowana Pierwsza Pomoc
Co?
Jak w Pierwszej Pomocy oraz:
BTLS,
BLS+AED, ambu, ssak, tlen,
Łączność ratunkowa,
Udokumentowanie podjętych
działań,
Transport kwalifikowany.

Kwalifikowana Pierwsza Pomoc
Kto?
Specjalistyczne służby ratownicze:
Straż Pożarna
GOPR
WOPR
PCK
???

Medyczne Czynności Ratunkowe
Co?
Obejmują wszystkie wymienione
wcześniej, oraz:
Segregację medyczną (TRIAGE),
PALS/ALS,
PATLS/ATLS,
Dokumentację medyczną,
Specjalistyczny transport medyczny.

Medyczne Czynności Ratunkowe
Kto
?
Zespoły Ratownictwa Medycznego:
„R”, „W”, Lotnicze Pogotowie Ratunkowe
Lekarze ratunkowi
Ratownicy medyczni
Pielęgniarki ratunkowe
???

Leczenie Ratunkowe
Co?
Obejmuje wszystkie wymienione
wcześniej, oraz:
Procedury kliniczne medycyny ratunkowej.

Leczenie Ratunkowe
Kto?
Szpitalny Oddział Ratunkowy,
Klinika Medycyny Ratunkowej:
specjaliści medycyny ratunkowej,
konsultanci
Szpitalne zespoły zadaniowe
urazowy,
resuscytacyjny,
???

PEDIATRYCZNA SKALA CIĘŻKOŚCI OBRAŻEŃ
(PSCO) PEDIATRIC TRAUMA SCORE (PTS)
Waga
drożność (gdo)
RR skur.
CNS
otwarta rana
złamanie kości
>20 kg
normalna
>90mmHg
przytomny
(-)
(-)
10-20kg
zachowana
50-90mmHg
śpiączka
mała
zamknięte/pojedyńcze
<10 kg
brak
<50mmHg
głęboko nieprzytomny
duża
złożone/mnogie
punktacja
+2
+1
-1
Dziecko z PSCO<8 pkt powinno być przekazane do
pediatrycznego centrum obrażeniowego
AS

MIEJSCE LECZENIA I STABILIZACJI CHOREGO
I. Pierwsza zasada „bierz i pędź” (scoop and run)
Dotyczy urazu przenikającego lub tępego włącznie
z urazem dużych naczyń.
Wykonują ratownicy medyczni lub lekarze
w ramach BLS/BTLS – Platynowe 10 minut.
A. Drożność górnych dróg oddechowych.
B. Wentylacja i tlenoterapia.
C. Krążenie i kontrola krwawienia zewnętrznego.
D. Ocena stanu neurologicznego-
unieruchomienie kręgosłupa szyjnego.
E. Unieruchomienie złamań.
MIEJSCE LECZENIA I STABILIZACJI CHOREGO
I. Pierwsza zasada „bierz i pędź” (scoop and run)
Dotyczy urazu przenikającego lub tępego włącznie
z urazem dużych naczyń.
Wykonują ratownicy medyczni lub lekarze
w ramach BLS/BTLS –
Platynowe 10 minut.
A
.
Drożność górnych dróg oddechowych.
B. Wentylacja i tlenoterapia.
C. Krążenie i kontrola krwawienia zewnętrznego.
D. Ocena stanu neurologicznego-
unieruchomienie kręgosłupa szyjnego.
E. Unieruchomienie złamań.

II. Druga zasada „zostań i działaj” (stay and
play)
Wykonują lekarze w ramach ALS/ATLS.
Na miejscu zdarzenia (w obszarze miasta) nie więcej niż
30 minut.
„Złota godzina” rozumiana jako czas
od urazu do wdrożenia interwencji
ratujących życie.
II. Druga zasada „zostań i działaj” (stay and
play)
Wykonują lekarze w ramach ALS/ATLS.
Na miejscu zdarzenia (w obszarze miasta) nie więcej niż
30 minut.
„Złota godzina” rozumiana jako czas
od urazu do wdrożenia interwencji
ratujących życie.

Pułapki w opiece przedszpitalnej
Niewłaściwe zabezpieczenie dróg oddechowych.
Szybki przewóz do niewłaściwego szpitala.
Brak zabezpieczenia dostępu dożylnego, przetaczania
płynów.
Pominięcie obrażenia rdzenia kręgowego i brak
stosownego unieruchomienia (kołnierz usztywniejący,
deska).
Nieleczona lub przeleczona hipowolemia.
Niewłaściwe unieruchomienie złamanych kończyn.
Brak przewidywania problemów.
Brak przygotowania do improwizacji gdy właściwy szpital
jest niedostępny.
Nie opanowanie krwawienia zewnętrznego lub brak
kontroli nad późniejszym krwawieniem.
Stosowanie nieodpowiednich leków lub niewłaściwe drogi
ich podania oraz nie poinformowanie o tym lekarza
przyjmującego opiekę nad pacjentem.
Użycie zbyt małej liczby pomocników do przenoszenia
pacjenta.

Dziękujemy za uwagę.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
Wyszukiwarka
Podobne podstrony:
Matka Polka jako komentarz do Konrada Wallenroda
Matka Polka
MATKA POLKA
Depresja ost
Wykład nr14 ost
Charmer Polka
Polka Kazimierza Bylicy
A pod krzyżem Matka stała
sciąga matka, Politechnika, Sprawozdania, projekty, wyklady, Automatyka
OST WYKLAD Z MIZ[1]., pedagogika
Matka 1-2 3 - Słownik motywów, Matura, Język polski, Motywy literackie
więcej podobnych podstron