
Podstawy geriatrii
Kompleksowa ocena
geriatryczna

Geriatria
• zajmuje się schorzeniami wieku podeszłego. Dotyczy
fizjologicznych i patologicznych aspektów starzenia się
człowieka oraz problemów klinicznych starszego wieku.
• Historycznie wywodzi się z interny, jako "królowej nauk
medycznych", ale aktualnie obejmuje również inne
zagadnienia związane ze schorzeniami wieku
podeszłego, czerpiąc z m.in. z medycyny rodzinnej,
neurologii czy psychiatrii.
Gerontologia
• jest nauką interdyscyplinarną o starzeniu się i starości,
zajmującą się szerokim zakresem zagadnień, od biologii
i genetyki poprzez medycynę, psychologię po
socjologię i demografię i nie należy jej zawężać do
zagadnień medycznych.

Umowne Okresy Życia Człowieka
1.Rozwojowy
do 29 r.ż.
–
dzieciństwo (0-14)
–
młodość
(15-29)
2.Twórczy
30-59 r.ż.
–
średni (30-44)
–
dojrzałości (45-59)
3.Starość
60-89 r.ż.
–
wczesna (60-74)
–
późna (75-89)
4.Długowieczność
>89 r.ż.

STARZENIE – definicja
Seria zależnych od czasu anatomicznych i
fizjologicznych
zmian, które zmniejszają rezerwę fizjologiczną i
ograniczają zdolności funkcjonalne.
Stopniowe zmniejszanie się rezerw niezbędnych do
utrzymania stanu homeostazy.
Starzenie przebiega w wymiarze:
1.
Biologicznym
2.
Psychologicznym
3.
Społecznym

•Prognozy demograficzne zakładają wzrost populacji ludzi na
świecie
do 2075 r do 9,2 mld. Po tym czasie nastąpi stopniowy spadek.
•Procesowi temu towarzyszyć będzie postępujące starzenie się
społeczeństw, czyli wzrost odsetka ludzi starszych w ogólnej
liczbie
ludności z jednoczesnym zmniejszaniem się populacji osób
młodych.
•Proces ten ma związek z wydłużaniem się życia ludzkiego i
spadkiem wskaźnika urodzeń.
•Obecnie żyje na świecie ok.600 mln, ludzi po 60 r.ż. W 2050 r
liczba ta przekroczy 1 mld.
•Największą grupę będą stanowić osoby powyżej 80 lat.
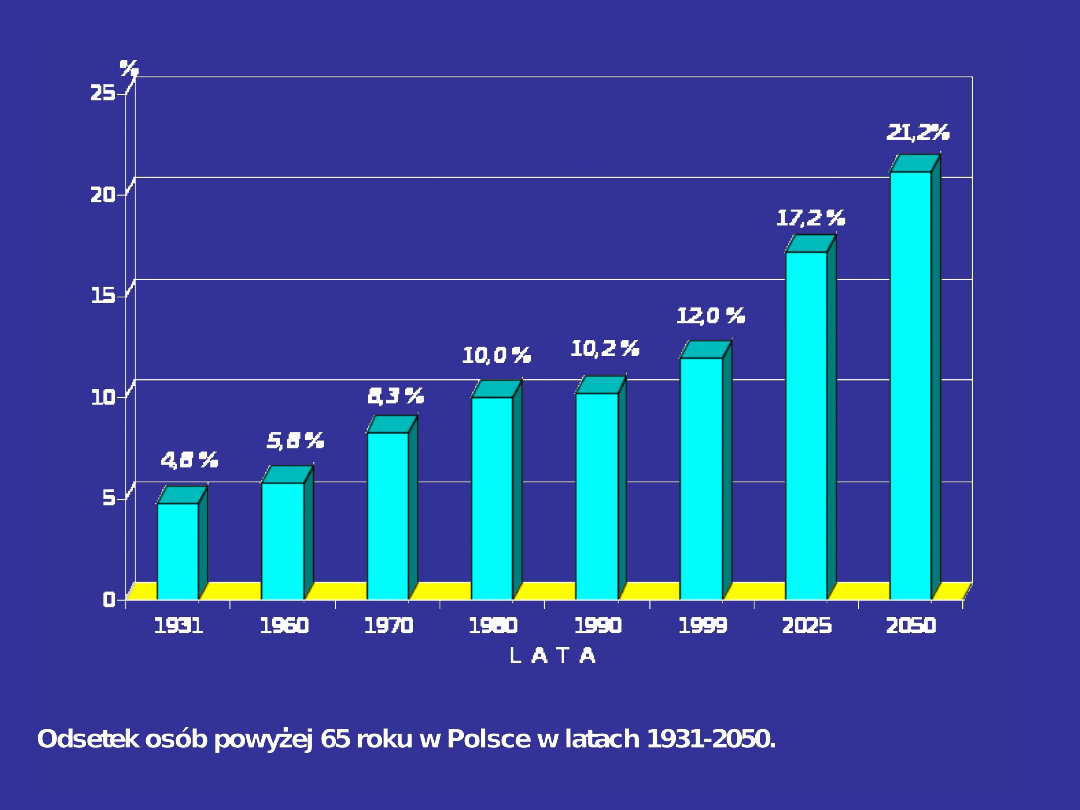
•W Europie ludzie starsi stanowią 20,3% wszystkich
mieszkańców.
•W Europie proces wydłużania się życia ludzkiego zaczął się
najwcześniej.
Aktualne i spodziewane
zmiany w długości życia
lat
15-29
30-39
40-49
50-59
60-69
70-79
80 +
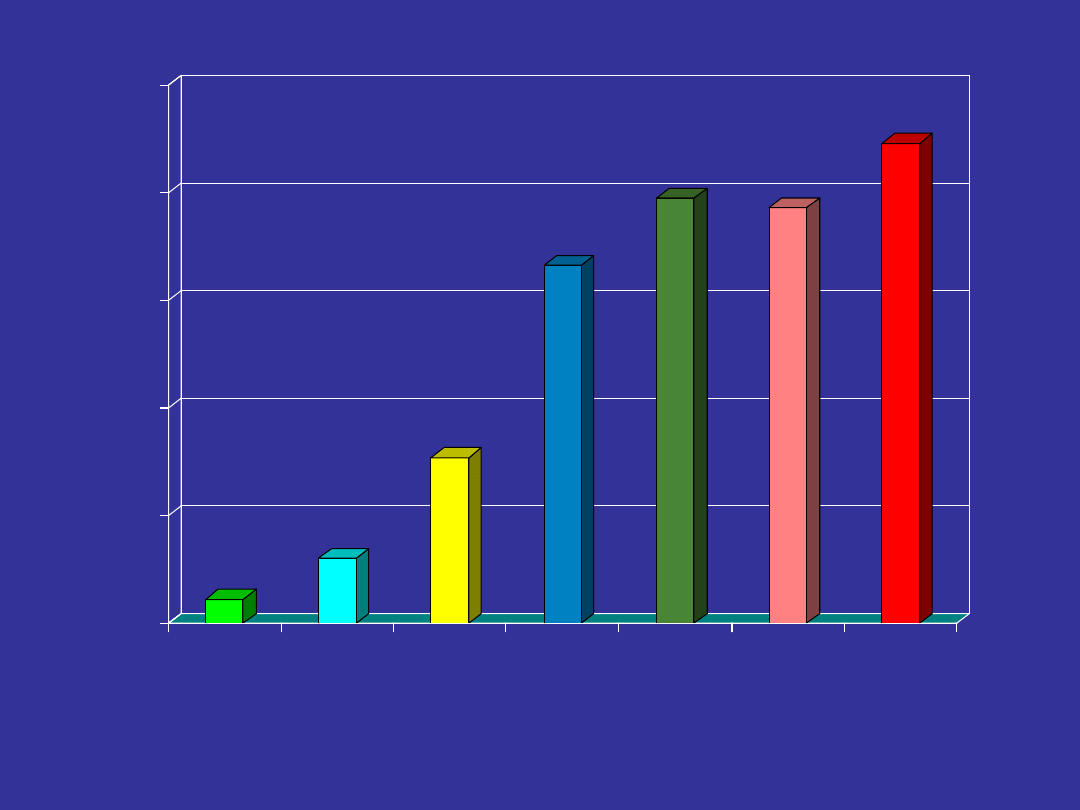
22
60
154
333
395
386
446
0
100
200
300
400
500
15-29
30-39
40-49
50-59
60-69
70-79
80 +
GRUPY WIEKU
wskaźnik na 1000 osób w danym wieku
Częstość występowania niepełnosprawności w poszczególnych
grupach wieku na 1000 osób w danym wieku.
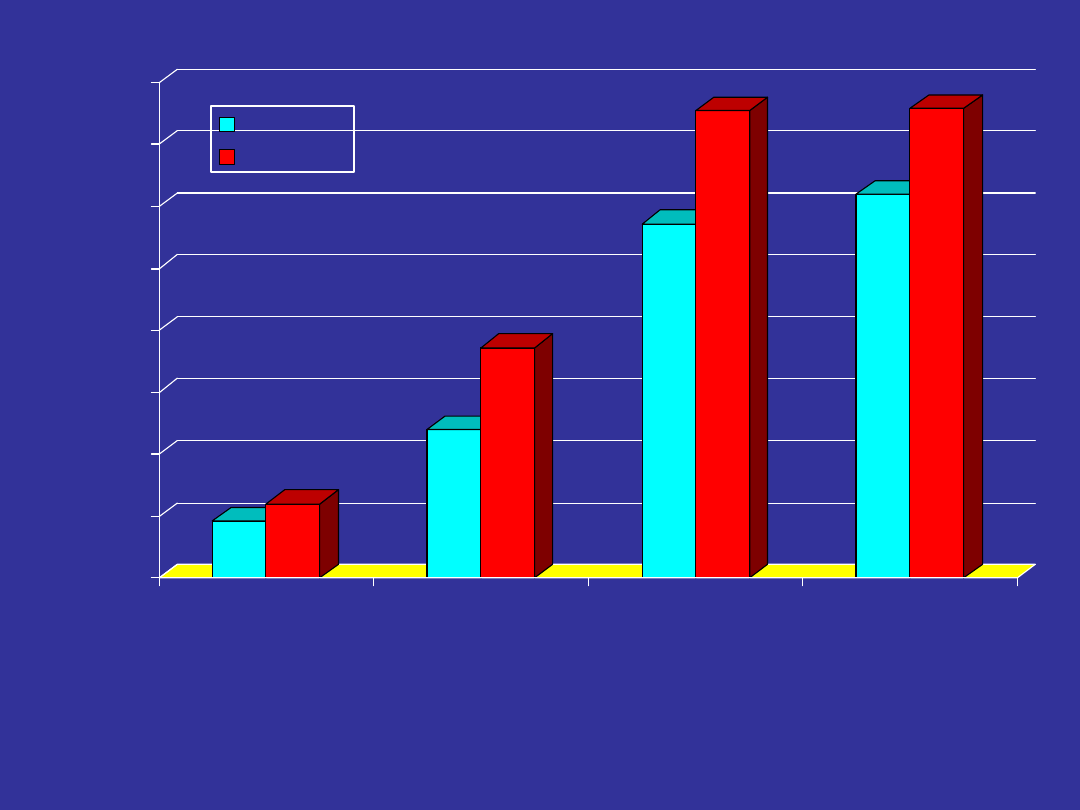
20-24
40-44
60-64
70-74
0,46
0,6
1,2
1,86
2,86
3,77
3,1
3,79
0,0
0,5
1,0
1,5
2,0
2,5
3,0
3,5
4,0
20-24
40-44
60-64
70-74
Mężczyźni
Kobiety
GRUPY WIEKU
średnia liczba chorób przewlekłych
Choroby przewlekłe w wybranych grupach wieku.
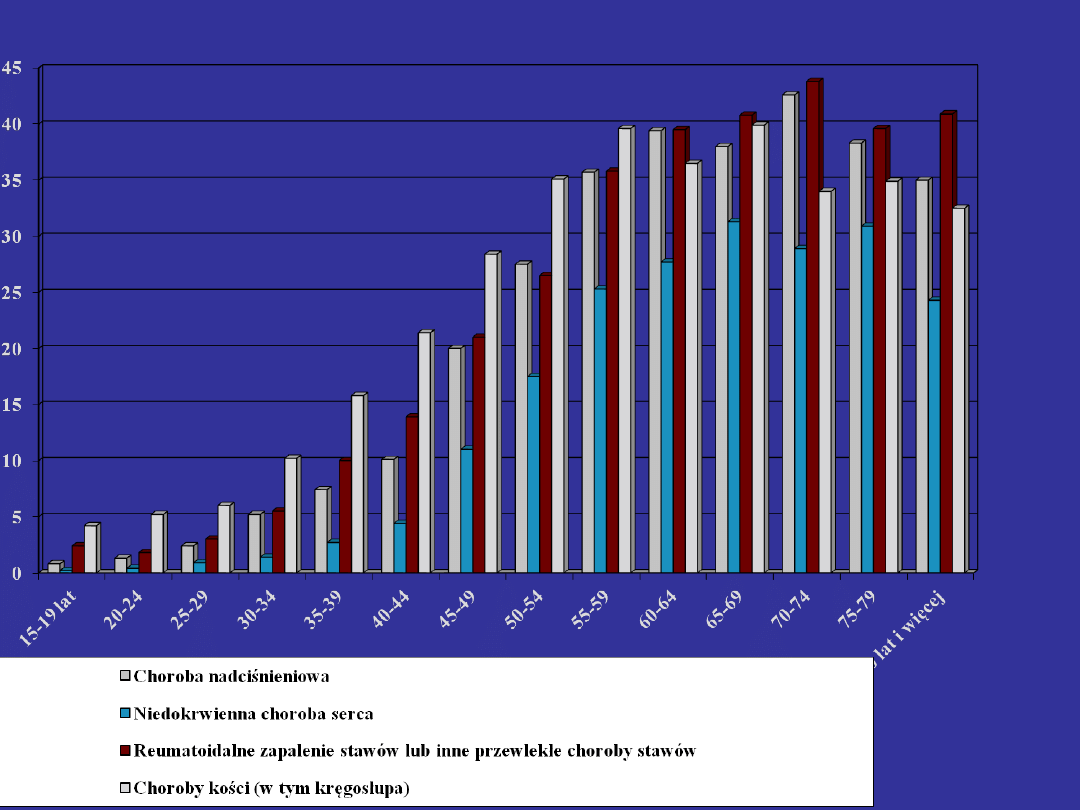
Częstość chorób przewlekłych w zależności od wieku
GUS 1996

Częstość stanów chorobowych w populacji polskiej > 65 r.ż.
Układ sercowo-naczyniowy
75%
Układ ruchu
68%
Układ oddechowy
46%
Układ trawienny
34%
Zespoły otępienne
15%
GUS 1996
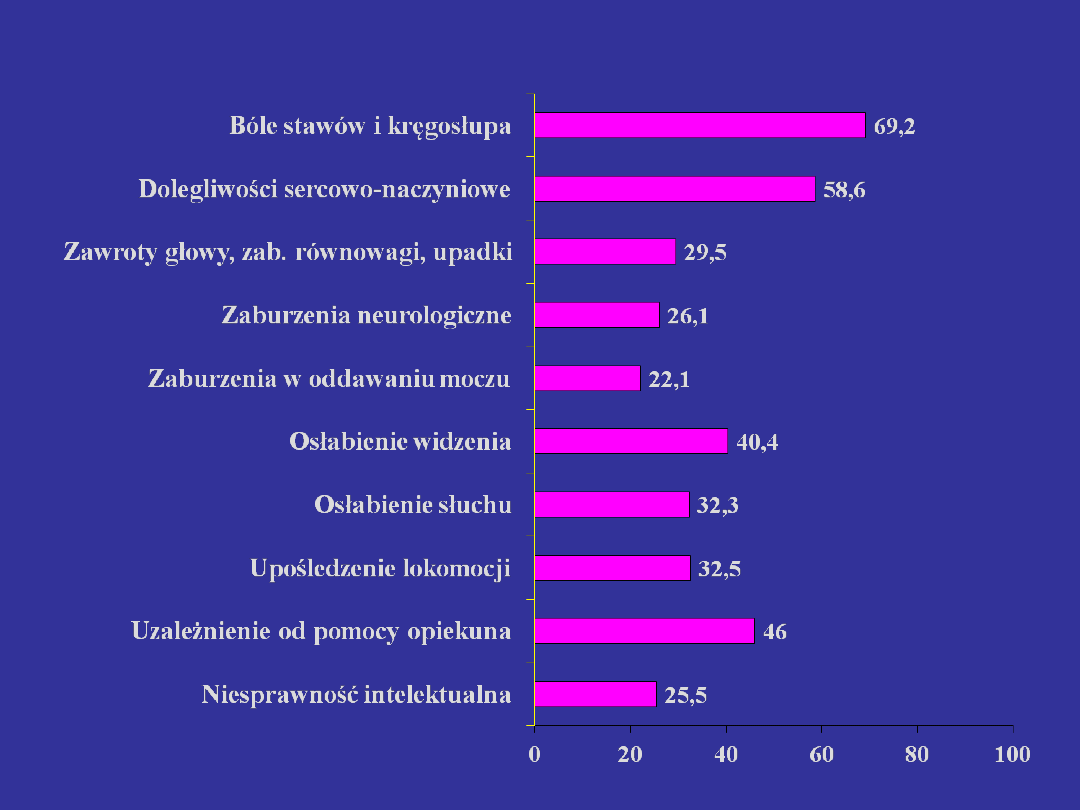
Występowanie problemów
geriatrycznych
(dane ogólnopolskie PTG z 2000r.)

Różnorodność populacji osób w
Różnorodność populacji osób w
wieku podeszłym
wieku podeszłym
60-70%
- osoby zdrowe lub o niewielkiej
ciężkości schorzeń, samodzielne
20-30%
- osoby przewlekle chore z kilkoma
chorobami przewlekłymi, samodzielne,
czasami hospitalizowane
2-10%
- osoby niedołężne z wieloma
schorzeniami przewlekłymi, niesamodzielne,
często hospitalizowane

Główne problemy w opiece geriatrycznej
Wielochorobowość (schorzenia przewlekłe) i
polipragmazja
3-4 schorzenia, 6-7 leków
Częste wizyty w poradniach
Polska 8-10 wizyt/osobę/rocznie
Częste hospitalizacje
Polska - ok. 23% osób starszych jest
hospitalizowanych raz w roku
Koszty
30-40% wydatków na opiekę zdrowotną
przeznacza się na osoby starsze – 12-15 %
społeczeństwa

Rozporządzenie Ministra Zdrowia z dnia 22 grudnia
2003 r. w sprawie uznania dziedzin medycyny za
priorytetowe
Na podstawie art. 16 ust. 5 ustawy z dnia 5 grudnia 1996 r. o
zawodzie lekarza (Dz. U. z 2002 r. Nr 21, poz. 204 z pózn. zm.
2)
)
zarządza się co następuje:
Uznaje się następujące dziedziny medycyny za priorytetowe:
1) epidemiologia;
2
)
geriatria;
3medycyna rodzinna;
4) onkologia kliniczna;
5) patomorfologia;
6) rehabilitacja medyczna
).

KOG / COG
Kompleksowa /
Całościowa ocena
geriatryczna

KOG,
interdyscyplinarny proces
diagnostyczny zmierzającym do określenia
problemów -medycznych, psychicznych,
fizycznych oraz funkcjonalnych - osób
starszych w celu wdrażania całościowego
planu terapii i opieki długoterminowej.
(Rubenstein L.Z. i wsp., 1995, Rubenstein
L.Z. i wsp., 2003
).

Podstawowe założenia KOG
Standard postępowania
diagnostycznego.
- wielokierunkowe badania diagnostyczne
- opracowanie ogólnego planu leczenia i
zaplanowanie
dalszych długookresowych kontroli
- zorganizowanie leczenia i rehabilitacji
- ułatwienie opieki podstawowej i prowadzenie
chorego
- określenie wieloletnich potrzeb w zakresie opieki
- umieszczenie osoby starszej w najbardziej
odpowiednim zakładzie leczniczym lub
pielęgnacyjnym

KOG realizowany jest przez medyczny zespół
interdyscyplinarny, złożony z:
• geriatry
• psychologa
• rehabilitanta
• pracownika socjalnego

KOG składa się z:
- klasycznego wywiadu lekarskiego
- badania przedmiotowego
- oceny stanu czynnościowego
- oceny funkcji opieki społecznej

Narzędzia KOG:
Wywiad
Badanie przedmiotowe
Badania laboratoryjne
Badania obrazowe
Badania czynnościowe
Testy
Skale

Korzyści wynikające z zastosowania KOG:
• zwiększa dokładność diagnozy
• zwiększa sprawność umysłową i parametry
czynnościowe osób starszych
• zmniejsza umieralność osób starszych
• ogranicza ponowne hospitalizacje i skraca
czas pobytu w domach opieki
Program powinien zawierać: konsultacje,
leczenie, rehabilitację, długookresowe
kontrole.

Narzędzia i skale używane
w KOG

OCENA SPRAWNOŚCI W ZAKRESIE CZYNNOŚCI
ŻYCIA CODZIENNEGO
(ADL - AKTIVITIES OF DAILY LIVING) SKALA
KATZA
1. Kąpanie się
2. Ubieranie się
3. Korzystanie z toalety
4. Poruszanie się
5. Kontrolowane wydalanie moczu i stolca
6. Jedzenie
6pkt - w pełni zachowana czynność
4pkt - średniego stopnia upośledzenie
2pkt - ciężkie upośledzenie czynnościowe

SKALA OCENY ZŁOŻONYCH CZYNNOŚCI
ŻYCIA
CODZIENNEGO –SKALA LAWTONA (IADL –
INSTRUMENTAL ACTIVITIES OF DAILY LIVING)
1. Korzystanie z telefonu
2. Pokonywanie większych odległości
3. Zakupy (artykuły spożywcze)
4. Przygotowywanie posiłków
5. Prace domowe
6. Drobne naprawy w domu
7. Pranie
8. Samodzielne przyjmowanie leków
9. Gospodarowanie pieniędzmi
• bez pomocy - 3pkt
• z niewielką pomocą - 2pkt
• nie jest w stanie - 1pkt
Max. 24 punkty.
Ogólna liczba punktów ma znaczenie tylko w odniesieniu do konkretnego
pacjenta,
spadek tej liczby w czasie świadczy o pogarszaniu się stanu ogólnego.

Skala AMTS -
skrócony test sprawności umysłowej wg. Hodgkinsona
(amts-- abbreviated mental test score)
ZADAJEMY PYTANIA:
ile ma pan/pani lat?
która jest godzina? Z dokładnością do 1 godziny.
adres, który panu/pani podam, proszę powtórzyć i postarać się
zapamiętać - ul. Gruszkowa 42.
który mamy rok?
jaki jest pana/pani adres?
kiedy się pan/pani urodziła?
w którym roku rozpoczęła się ii wojna światowa?
jak się nazywa prezydent?
proszę policzyć wspak od 20 do 1.
proszę powtórzyć adres, który panu/pani podałam.
Wynik końcowy……………/10
Każda prawidłowa odpowiedź - 1 punkt. Max. 10 punktów.
>6 - stan prawidłowy,
4-6 - upośledzenie umiarkowane,
0-3 - upośledzenie ciężkie.
•
–
*

Proste metody oceny
funkcjonalnej:
• Test Tinetti
• Skala Berg
• Test „wstań i idź”

Test Tinetti (uproszczony)
• przejście z siedzenia do stania
• unieruchomienie 5 sekundowe
• przejście 3 metrów
• obrót o 180 stopni
• przejście ze stania do siedzenia

Test Tinetti-
skala oceny równowagi i chodu
( Tinetti M. i wsp. 1986 )
RÓWNOWAGA ( Badany siedzi na twardym krześle bez poręczy)
1. Równowaga podczas siedzenia:
○
0 = pochyla się lub ześlizguje z krzesła
○
1 = zachowuje równowagę, zabezpieczony
2. Wstawanie z miejsca:
○
0 = niezdolny do samodzielnego wstania
○
1 = wstaje, ale sam pomaga sobie rękoma
○
2 = wstaje bez pomocy rąk
3. Próby wstawania z miejsca:
○
0 = niezdolny do wstania bez pomocy
○
1 = wstaje, ale potrzebuje kilku prób
○
2 = wstaje przy pierwszej próbie
4. Równowaga bezpośrednio po wstaniu z miejsca ( pierwsze 5 s.):
○
0 = stoi niepewnie ( zatacza się, przesuwa stopy, wyraźnie kołysze tułowiem)
○
1 = stoi pewnie, ale podpiera się, używając chodzika, laski lub chwyta inne
○
przedmioty
○
2 = stoi pewnie bez żadnego podparcia
5. Równowaga podczas stania:
○
0 = stoi niepewnie
○
1 = stoi pewnie, ale na szerokiej podstawie (obie pięty w odległości > 10 cm
○
od siebie) lub podpierając się laską, chodzikiem itp.
○
2 = stoi ze stopami złączonymi, bez podparcia
6. Próba trącania: (badany stoi ze stopami jak najbliżej siebie, badający lekko popycha
○
go, trzykrotnie trącając dłonią w klatkę piersiową na wysokości mostka)
○
0 = zaczyna się przewracać
○
1 = zatacza się, chwyta się przedmiotów, ale samodzielnie utrzymuje pozycję
○
2 = stoi pewnie
7. Próba trącania przy zamkniętych oczach badanego:
○
0 = stoi niepewnie
○
1 = stoi pewnie
8. Obracanie się o 360 º :
○
0 = ruch przerywany
○
1 = ruch ciągły
○
2 = niepewne ( zataczanie się chwytanie przedmiotów)
9. Siadanie:
○
0 = niepewne ( źle ocenia odległość, opada na krzesło)
○
1 = pomaga sobie rękoma lub ruch nie jest płynny
○
2 = pewny, płynny ruch
RÓWNOWAGA - Wynik końcowy…………../ 16

CHÓD ( Badany stoi obok badającego; idzie wzdłuż korytarza lub przez pokój –
najpierw zwykłym krokiem, a z powrotem krokiem szybkim, ale w sposób
bezpieczny, korzystając z laski lub chodzika, jeśli posługuje się nimi zwykle)
10. Zapoczątkowanie chodu: ( bezpośrednio po wydaniu polecenia)
•
0 = jakiekolwiek niezdecydowanie ( wahanie) lub kilkakrotne próby
•
ruszenia z miejsca
•
1 = start bez wahania
11. Długość i wysokość kroku:
•
A. Zasięg ruchu prawej stopy przy wykroku:
•
0 = nie przekracza miejsca stania lewej stopy
•
1 = przekracza położenie lewej stopy
•
0 = prawa stopa nie odrywa się całkowicie od podłogi
•
1 = prawa stopa całkowicie unosi się nad podłogą
•
B. Zasięg ruchu lewej stopy przy wykroku:
•
0 = nie przekracza miejsca stania prawej stopy
•
1 = przekracza położenie prawej stopy
•
0 = lewa stopa nie odrywa się całkowicie od podłoża
•
1 = lewa stopa unosi się całkowicie nad podłogą
12. Symetria kroku:
•
0 = długość kroku prawej i lewej stopy nie jest jednakowa
•
1 = długość kroku obu stóp wydaje się równa
13. Ciągłość chodu:
•
0 = zatrzymywanie się między poszczególnymi krokami lub inny brak
•
ciągłości chodu
•
1 = chód wydaje się ciągły
14. Ścieżka chodu: (oceniać na odcinku ok.3 metrów, odnotować odchylenie
rzędu 30cm)
•
0 = wyraźne odchylenie od toru
•
1 = niewielkie lub średniego stopnia odchylenie lub pacjent korzysta
•
z przyrządów pomocniczych ( laska itp.)
•
2 = prosta ścieżka bez korzystania z pomocy
15. Tułów:
•
0 = wyraźne kołysanie lub pacjent korzysta z przyrządów pomocniczych
•
1 = nie ma kołysania, ale pacjent podczas chodu zgina kolana, plecy lub
•
rozkłada ramiona
•
2 = pacjent nie kołysze tułowiem, nie zgina kolan, pleców, nie angażuje
•
kończyn górnych ani nie korzysta z przyrządów pomocniczych
16. Pozycja podczas chodzenia:
•
0 = pięty rozstawione
•
1 = pięty prawie stykają się podczas chodzenia
CHÓD - Wynik końcowy…………./ 12
ŁĄCZNA LICZBA
PUNKTÓW……………/28
Wynik poniżej 26 pkt.
wskazuje na
problem,poniżej 19 pkt.
ryzyko upadku wzrasta 5
x.

Metody oceny funkcjonalnej
• Skala Berg – 14 zadań:
– Siedzenie bez podparcia
– Przejście z siedzenia do stania
– Zmiana pozycji ze stojącej na siedzącą
– Transfer z krzesła na krzesło lub łóżko
– Utrzymanie pozycji stojącej bez pomocy
– Pozycja stojąca z oczami zamkniętymi (10 sekund)
– Pozycja stojąca ze stopami złączonymi (1 minuta)
– Pozycja stojąca ze stopami jedna za drugą (30 sekund)
– Stanie na 1 nodze (10 sekund)
– Oglądanie wstecz ze skręceniem tułowia w obie strony
– Podnoszenie przedmiotu z podłogi
– Obrót o 360 stopni
– Wejście na stopień każdą stopą 4 x (20 sekund)
– Max. wychylenie do przodu z utrzymaniem równowagi (25
cm)
Berg KO i wsp. Physiother.Can. 1989, 40, 304 – 311.

Skala Berg
• Punktacja 0 – 4 pkt, max. 56 pkt.
• Punkt odcięcia- 45 pkt.: prawdopodobieństwo
ryzyka upadków w najbliższym roku.

Test „wstań i idź”
– zmiana pozycji siedzącej na stojącą
– przejście 3 metrów
– obrót o 180 stopni
– zmiana pozycji ze stojącej na siedzącą
Osoby samodzielne <20 s
wymagające pomocy >30 s
Mathias S. i wsp. Arch. Phys. Med. Rehabil. 1986; 67: 387.

Test „wstań i idź” - rozróżnia:
– Średni czas wykonania 70-84 l, bez patologii - 8,5
min.
Podsiadło D, Richardson S. JAGS 1991,39,142
– prawdopodobieństwo upadków > 13,5 s, czułość
87%,
specyficzność 65%
Shumway-Cook i wsp. Phys Ther 2000,80, 896-903
– prawdopodobieństwo upadków - osoby samodzielne -
> 10-12 s
Trueblood PR i wsp. Issues Aging 2001, 24, 2-6.
Boulgarides LK i wsp. J Am Phys Ther Assoc. 2003, 83, 328-339

MMSE - Mini-mental state examination - to proste narzędzie oceniające podstawowe wymiary aktywności poznawczej
1 punkt za każdą poprawną odpowiedz
1.A. Orientacja w czasie
Który teraz mamy rok?
Jaka jest teraz pora roku?
Jaka jest dzisiejsza data?
Jaki mamy dzisiaj dzień tygodnia?
Jaki jest teraz miesiąc?
1.B. Orientacja w miejscu
W jakim jesteśmy województwie?
W jakim jesteśmy powiecie?
W jakim jesteśmy mieście?
Czy może mi Pan/Pani oddać nazwę tego miejsca?
Na którym jesteśmy piętrze?
2. Zapamiętywanie
Na wstępie prosimy badanego o wyrażenie zgody na badanie pamięci. Następnie w tempie 1 słowo na sekundę, podajemy wolno i wyraźnie słowa: JABŁKO, TELEFON,
RZEKA. Po czym prosimy badanego o powtórzenie ich i zapamiętanie. Pierwsze powtórzenie decyduje o punktacji (0-3). Można uczyć pacjenta, aby powtórzył więcej
słów. Jeśli pacjent do końca nie nauczył się tych 3 słów, badanie przypominania nie ma sensu.
3. Uwaga
Należy poprosić pacjenta o przeliterowanie wstecz słowa KWIAT. Punktacje stanowi liczba liter na właściwej pozycji.
4. Przypomnienie
Prosimy spytać pacjenta, czy przypomina sobie te trzy słowa, które już powtarzał uprzednio. (Punktacja 1-3)

5.Język
Pokazujemy pacjentowi zegarek i pytamy, co to jest.
Powtórzyć z ołówkiem
6.Powtarzanie
Prosimy pajeta o powtórzenie następnego zwrotu: ANI TAK, ANI NIE, ANI ALE.
7.Rozumienie
Pokazujemy pacjentowi pustą kartką papieru i mówimy „Proszę wziąć ten papier w lewą (lub
prawą) rękę, złożyć go w pół i położyć na podłodze”. Polecenie lewa lub prawa powinno odnosić
się do niedominującej ręki. Następnie podajemy papier pacjentowi. Nie należy powtarzać
instrukcji, ani pomagać pacjentowi. Dajemy po jednym punkcie za każda poprawna reakcje.
8. Czytanie
Dajemy pacjentowi kartkę z wydrukowanym poleceniem PROSZĘ ZAMKNĄC OCZY. Prosimy
pacjenta, aby przeczytał kartkę i wykonał to, co tam jest zapisane. (0-1)
9. Pisanie
Dajemy pacjentowi następna kartkę z testu i prosimy go o napisanie dowolnego zdania. Nie
należy dyktować zdania, ma być ono napisane spontanicznie. Zdanie musi zawierać podmiot i
orzeczenie oraz musi być sensowne. Poprawna gramatyka i interpunkcja nie są konieczne.
10.Kopiowanie
Dajemy pacjentowi następną kartkę z testu z poniższym rysunkiem i prosimy go o dokładne
skopiowanie. Aby uzyskać jeden punkt, na rysunku muszą być wszystkie kąty (10), a dwa z nich
muszą się nakładać. Pomijamy w ocenie drżenie i rotacje.
Skala GDS
- skala samooceny, dopuszczalna pomoc w czytaniu i wypełnieniu
skali w przypadku osłabienia funkcji intelektualnych, wersja pełna (30 cech),
wersja skrócona (15 cech), wersja 4-punktowa
Wersja skrócona - 15 cech
Proszę ocenić swoje samopoczucie w ciągu ostatnich 2 tygodni
PYTANIE
TAK
NIE
1. Myśląc o całym swoim życiu, czy jest Pan(i) z niego
zadowolony(a)?
T
N
2. Czy zmniejszyła się liczba Pana(i) aktywności i zainteresowań?
T
N
3. Czy ma Pan(i) uczucie, że życie jest puste?
T
N
4. Czy często czuje się Pan(i) znudzony(a)?
T
N
5. Czy jest Pan(i) w dobrym nastroju przez większość czasu?
T
N
6. Czy obawia się Pan(i), że może się zdarzyć Panu(i) coś złego?
T
N
7. Czy przez większość czasu czuje się Pan(i) szczęśliwy(a)?
T
N
8. Czy często czuje się Pan(i) bezradny(a)?
T
N
9. Czy zamiast wyjść wieczorem z domu, woli Pan(i) w nim pozostać?
T
N
10. Czy czuje Pan(i), że ma więcej kłopotów z pamięcią niż inni
ludzie?
T
N
11. Czy myśli Pan(i), że wspaniale jest żyć?
T
N
12. Czy obecnie czuje się Pan(i) gorszy(a) od innych ludzi?
T
N
13. Czy czuje się Pan(i) pełny(a) energii?
T
N
14. Czy uważa Pan(i), że sytuacja jest beznadziejna?
T
N
15. Czy myśli Pan(i), że ludzie są lepsi niż Pan(i)?
T
N
Ocena GDS (punkty „depresyjne”):
TAK – 2,3,4,6,8,9,10,12,14,15
NIE – 1,5,7,11,13

Skala MNA
- ocena stanu odżywienia
1. Badanie przesiewowe
A. Czy ograniczenie spożywania posiłków w ostatnich 3 miesiącach wiązało się
z utratą apetytu, albo z zaburzeniami połykania, żucia czy trawienia?
0 = ciężka utrata apetytu
1 = umiarkowana utrata apetytu
2 = bez utraty apetytu
B. Spadek masy ciała w ciągu ostatnich 3 miesięcy
0 = utrata > 3 kg
1 = nie wiadomo
2 = utrata 1-3 kg
3 = bez utraty
C. Stopień aktywności ruchowej
0 = unieruchomienie w łóżku lub fotelu
1 = umiejętność wstawania z łóżka lub fotela bez opuszczania mieszkania�
2 = pełna sprawność
D. Czy pacjent w ciągu ostatnich 3 miesięcy przeszedł stres psychiczny lub
ciężką chorobę?
0 = tak
1 = nie
E. Zaburzenia neuropsychiczne
0 = ciężka demencja lub depresja
1 = łagodna demencja
2 = bez zaburzeń psychicznych
F. BMI (kg/m2) = masa ciała (kg) / wzrost (cm)
0 = BMI < 19
1 = 19 < BMI < 21
2 = 21 < BMI < 23
3 = BMI > 23
Wynik końcowy...…/14
Screening score (max. 14 punktów)
12 lub więcej punktów - stan odżywienia prawidłowy, bez zagrożenia, nie wymaga
kontynuacji MNA
11 lub mniej punktów - możliwość niedożywienia - kontynuacja MNA

MNA – Ocena pacjenta/ki
G. Czy pacjent mieszka w domu rodzinnym?
0 = nie
1 = tak
H. Czy pacjent zażywa więcej niż 3 leki
dziennie?
0 = nie
1 = tak
I. Obecność odleżyn, otarć naskórka lub
owrzodzeń
0 = tak
1 = nie
J. Ile pełnych posiłków dziennie spożywa
pacjent?
0 = 1 posiłek
1 = 2 posiłki
2 = 3 posiłki
K. Czy pacjent spożywa:
- przynajmniej jeden produkt mleczny
(mleko, ser, jogurt) dziennie? TAK/NIE
-rośliny strączkowe lub jaja 2 lub więcej
razy w tygodniu? TAK/NIE
-codziennie mięso, ryby lub drób?
TAK/NIE
0, 0 = jeżeli 0-1 x tak
0, 5 = jeżeli 2 x tak
1, 0 = jeżeli 3 x tak
L. Czy w ciągu dnia pacjent spożywa 2 lub
więcej posiłków zawierających
owoce lub warzywa?
0 = nie
1 = tak
M. Ile filiżanek/szklanek napojów (woda, sok,
kawa herbata, mleko, wino,…) pacjent
wypija dziennie?
0, 0 = mniej niż 3
0, 5 = 3 do 5
1, 0 = więcej niż 5
N. Ocena sposobu spożywania posiłków
0 = wymaga karmienia
1 = zjada samodzielnie, ale z trudnością
2 = pełna samoobsługa
O. Subiektywna ocena stanu odżywienia
0 = pacjent uważa, że jest niedożywiony
1 = nie potrafi ocenić lub stwierdza
niewielkie niedożywienie
2 = nie stwierdza zaburzeń stanu
odżywienia
P. Jak pacjent ocenia swój stan zdrowia w
porównaniu z rówieśnikami?
0, 0 = nie tak dobry
0, 5 = nie potrafi ocenić
1, 0 = tak samo dobry
2, 0 = lepszy
Q. Obwód ramienia w połowie jego
długości (MAC) w centymetrach:
0, 0 = MAC poniżej 21
0, 5 = 21 < MAC < 22
1, 0 = MAC równy lub wyższy 22
R. Obwód łydki (CC) w centymetrach:
0 = CC poniżej 31
1 = CC 31 lub więcej
Wynik końcowy……………./ 30
Interpretacja - 24 lub więcej – stan
odżywienia dobry
- 17 – 23, 5 – ryzyko niedożywienia
- poniżej 17 – niedożywienie

Skala Norton-
ryzyko odleżyn
Stan fizyczny
Stan
psychiczny
Aktywność
fizyczna
Zdolność
poruszania
się
Nietrzymanie
stolca/moczu
dobry (4)
czujny (4)
chodzi sam
(4)
pełna (4)
nie (4)
dość dobry
(3)
apatyczny (3)
z pomocą (3)
lekko
ograniczona
(3)
sporadycznie
(3)
zły (2)
splątany (2)
siedzi (2)
bardzo
ograniczona
(2)
nietrzymanie
moczu (2)
bardzo zły (1)
zamroczony
(1)
brak (1)
brak (1)
nietrzymanie
stolca (1)
Liczba poniżej 14 punktów świadczy o ryzyku odleżyn

Czynność
Nie potrafi
Potrafi z pomocą
Potrafi samodzielne
Spożywanie posiłków
0
5
10
Przechodzenie z łóżka na wózek i
odwrotnie
0
5
15
Utrzymanie higieny osobistej
0
0
5
Korzystanie z wc
0
5
10
Mycie/kąpiel całego ciała
0
0
5
Przejście 50m
0
5
10
Chodzenie po schodach
0
5
10
Jazda na wózku
0
0
5
Ubieranie się i rozbieranie
0
5
10
Kontrola zwieraczy odbytu
0
5
10
Kontrola zwieraczy moczu
0
5
10
Punktacja:
•100-80 – stan funkcjonalny dobry
•80-20 – upośledzenie funkcjonalne średno-ciężkie
•20-0 – upośledzenie funkcjonalne ciężkie, niesprawność
Skala Barthel-
zdolność osoby przewlekle chorej i niepełnosprawnej do samoopieki
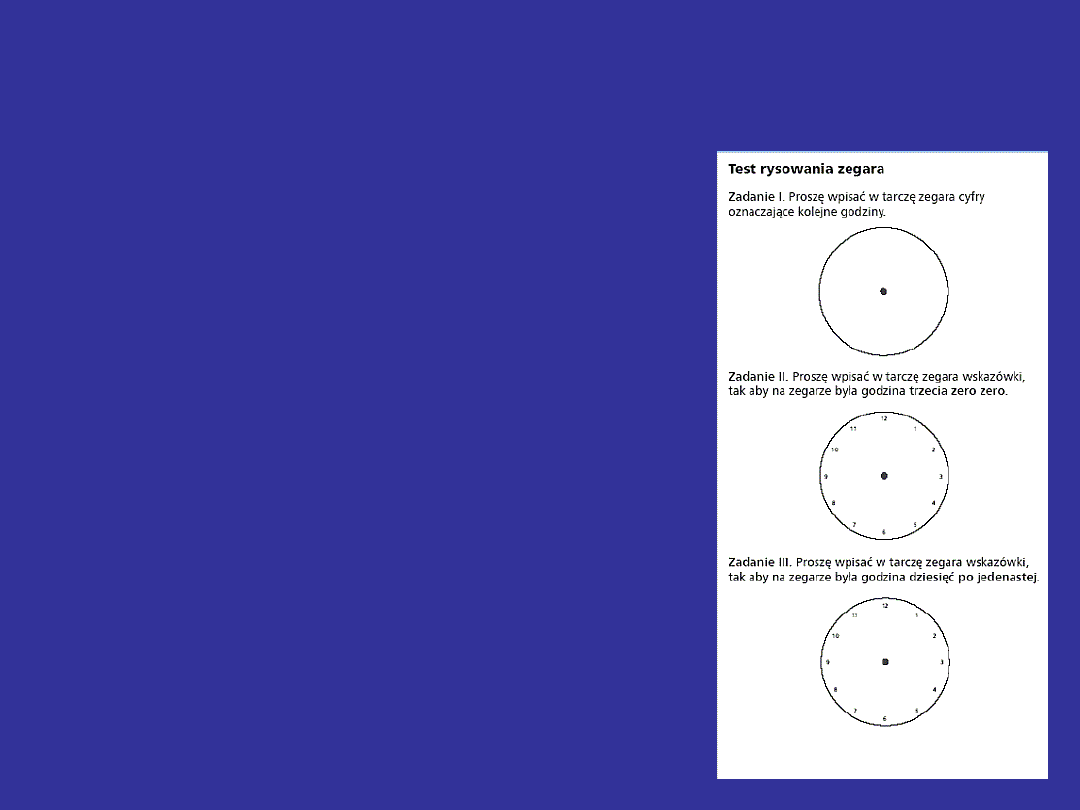
Test rysowania zegara
(ang. Clock Drawing Test, CDT)
• stosowany do przesiewowej oceny
otępienia
• służący do oceny funkcji wzrokowo-
przestrzennych zależnych od płata
czołowego i kory skroniowo-ciemieniowej

Test rysowania zegara
-Maksymalna liczba punktów 5 ( za
każdy poziom poprawnie wykonany 1
punkt)
- Poziom jest poprawnie wykonany jeżeli
pacjent nie popełnij żadnych błędów –
patrz rycina obok

Nikt nie jest tak
stary, żeby nie
chciał przeżyć
jeszcze jednego
roku
Cycero
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
Wyszukiwarka
Podobne podstrony:
Kompleksowa ocena geriatryczna
kompleksowa ocena geriatryczna
KOMPLEKSOWA OCENA GERIATRYCZNA tabelki wysĹ-ane, fizjoterapia, geriatria
Kompleksowa ocena geriatryczna(1)
Kompleksowa ocena geriatryczna 2
Kompleksowa ocena geriatryczna
Całościowa ocena geriatryczna
03 kompleksowa ocena stanu technicznego silnika o Z I
Geriatria ?łościowa ocena geriatryczna i jej miejsce w procesie pielęgnacji osób starszych (2)x
Kompleksowa Opieka Geriatryczna
GERIATRIA calościowa ocena geriatryczna
całościowa ocena geriatryczna
kompleksowa ocena uczestn WTZ(1), terapia zajęciowa
535 6cf1b Kompleksowa ocena ryzyka zdarze'n sercowych, Fizjoterapia
Całościowa ocena geriatryczna
CAŁOŚCIOWA OCENA GERIATRYCZNA, Pielęgniarstwo - pliki, Procesy pielęgnowania, -procesy pielęgnacyjne
więcej podobnych podstron