
FIZJOLOGIA UKŁADU
KRWIOTWÓRCZEGO
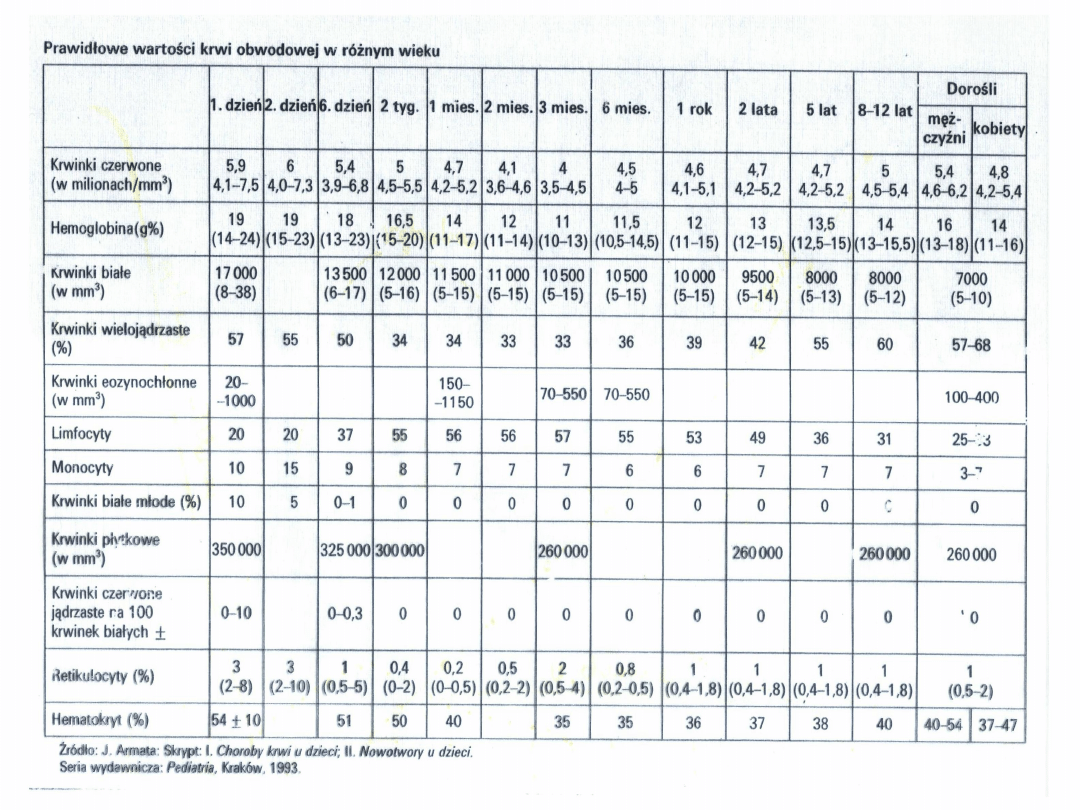

CHOROBY UKŁADU
KRWIOTWÓRCZEGO
Niedokrwistości wieku
dziecięcego

1.Niedokrwistości spowodowane
nieprawidłowym wytwarzaniem erytrocytów
lub/i hemoglobiny:
Niedokrwistości spowodowane hipo- i aplazją szpiku
kostnego:
wrodzone: zespół Blackfana-Diamonda, Fanconiego i Estren-
Damesheka
nabyte: wywołane czynnikami toksycznymi, energią jonizującą,
lekami, zakażeniami.
Niedokrwistości z niedoboru:
żelaza
witamin: C, B
2
, B
6
, B
12
, E, kwasu foliowego
pierwiastków śladowych, np. miedzi
niektórych aminokwasów i białek
Niedokrwistości o etiologii mieszanej, np. w zakażeniach,
w chorobach wątroby, nerek, kolagenozach, w chorobach
nowotworowych.

2.Niedokrwistości hemolityczne
Wrodzone defekty krwinek czerwonych:
Defekty błony (sferocytoza, eliptocytoza)
Defekty enzymatyczne (G-6PD, kinaza
pirogronianowa i in.)
Defekty hemoglobiny:
Hemu
Globiny
Nabyte defekty erytrocytów:
Immunogenne: izoimmunizacja (Rh, ABO)
Nieimmunogenne: czynniki infekcyjne,
polewkowe, metaboliczne (niedobór wit. E u
wcześniaków)

3. Niedokrwistości spowodowane utratą krwi
Ostre (krwotok)
Przewlekłe (mogą być utajone)

Badania laboratoryjne:
Badania wstępne:
stężenie hemoglobiny,
hematokryt,
liczba erytrocytów,
średnia masa Hb w krwince czerwonej (MCH), norma
27-31 pg,
średnie stężenie hB w krwince (MCHC), norma 30-
34%,
średnia objętość krwinek czerwonych (MCV), norma
87-92 nm
3
odsetek retikulocytów,
liczba leukocytów z rozmazem
liczba płytek krwi

Przy podejrzeniu niedoboru żelaza:
stężenie Fe w surowicy krwi
stężenie ferrytyny w osoczu
badanie parazytologiczne kału i na krew utajoną
endoskopia górnego odcinka przewodu pokarmowego
badanie radiologiczne przewodu pokarmowego
Przy podejrzeniu niedoboru wit. B12 lub kwasu
foliowego:
test wchłaniania wit B12 ( z użyciem radioaktywnego
kobaltu – test Schillinga
ocena szpiku
oznaczenie stężenia wit. B12 i kwasu foliowego w surowicy
krwi

Przy podejrzeniu niedokrwistości hemolitycznej:
Rozmaz krwi obwodowej (ocena kształtu krwinek
czerwonych):
stężenie bilirubiny w surowicy krwi (z rozdziałem)
stężenie Fe w surowicy krwi
ocena odporności osmotycznej krwinek czerwonych
odczyn Coombsa pośredni i bezpośredni
mocz: obecność barwników żółciowych
enzymy krwinkowe: G-6PD, reduktaza glutationu, kinaza
pirogronianowa
test na obecność przeciwciał: ciepłych, zimnych,
Donatha-Landsteinera, przeciwjądrowych
W przypadku podejrzenia niedokrwistości hipoplastycznej lub
aplastycznej, spraw rozrostowych układu krwiotwórczego:
mielogram
badania genetyczne (kariogram)

Niedokrwistości hipo- i
aplastyczne wrodzone:
Zespół Blackfana-Diamonda
Zespół Fanconiego
Niedokrwistość aplastyczna Estrena-
Demesheka

Niedokrwistości aplastyczne
nabyte:
samoistne – bez uchwytnej przyczyny wywołjącej
chorobę
wtórne - wywołane przez:
czynniki fizyczne (promieniowanie jonizujące,
ultrafioletowe, kosmiczne)
czynniki chemiczne (leki, triucizny, przemysłowe,
skażenie śroidowiska)
wirusy (parvowirusy, wirus zapalenia wątroby)
bakterie (prątki gruźlicy, Salmonella)
nowotwory złośliwe
choroby mielo- i limfoproliferacyjne
choroby immunologiczne
zwłóknienie szpiku
nocna napadowa hemoglobinuria

Niedokrwistości niedoborowe:
Z niedoboru żelaza
Niedoboru witamin
Kwasu foliowego
B12
Choroba Addisona-Biermera – reakcja
autoimmunologiczna skierowana przeciw IF i
komórkom okładzinowym dna żołądka

Niedokrwistości hemolityczne:
Prowadzą do wystąpienia zespołu
hemolitycznego, objawy:
niedokrwistość
żółtaczka z przewagą bilirubiny nie związanej z
kwasem glukuronowym
retikulocytoza
zwiększony urobilinogen w moczu
zwiększone stężenie Fe w surowicy
splenomegalia
czasem hepatomegalia
pobudzenie układu czerwonokrwinkowego w
szpiku

HEMOFILIA

Wyróżniamy 3 rodzaje
hemofilii:
hemofilię A – spowodowana
niedoborem VIII czynnika krzepnięcia
(globulina antyhemofiliowa)
hemofilię B – spowodowaną
niedoborem IX czynnika (czynnika
Christmasa)
hemofilię C – spowodowaną
niedoborem XI czynnika

Postacie kliniczne hemofilii:
postać ciężka – aktywność cz. VIII lub cz. IX poniżej
1%
postać średnio-ciężka – aktywność cz. VIII lub cz. IX
1-5%
postać łagodna – aktywność cz. VIII lub cz. IX 5-
20%
postać utajona – aktywność cz. VIII lub cz. IX 20-
50%
U zdrowych ludzi aktywność tych czynników
waha się w granicach 50-150%

Objawy kliniczne hemofilii:
wylewy do stawów
krwawienia z nosa
z przewodu pokarmowego
z dróg moczowych
do układu nerwowego
krwawienia z ran pooperacyjnych
krwawienia po ekstrakcji zębów

Leczenie hemofilii:
świeżo mrożone osocze
krioprecypitat (CPAG)
oczone antyhemofilowe
preparaty czynnika VII i IX
leki wspomagające – EACA, dicinon,
rutinoskorbin, wit. K

BIAŁACZKI

Etiopatogeneza:
stany niedoborów odporności
czynniki infekcyjne
czynniki środowiskowe
promieniowanie jonizujące
czynniki genetyczne

Podział białaczek:
OSTRE
białaczka
limfoblastyczna
ostra
nielimfoblastyczna
ostra
PRZEWLEKŁE
szpikowa
przewlekła
limfatyczna – nie
występuje u dzieci

Objawy aplazji szpiku:
niedokrwistość
skaza krwotoczna
skłonność do infekcji

Objawy nacieczenie narządów:
lymphadenopathia
splenomegalia
hepatomegalia
przerost migdałków podniebiennych
przerost dziąseł
nacieczenia w układzie kostno-stawowym
nacieczenia w układzie nerwowym
postać oponowa
postać mózgowa
postać mieszana
epiduritis leucaemica
nacieczenie gruczołów
nacieczenie skóry
nacieki w nerkach
nacieki białaczkowe
nacieczenie płucno-opłucnowe

Rozpoznanie ostrej
białaczki:
bladość
skaza krwiotoczna
hepatosplenomegalia
adenopatia obwodowa
niedokrwistość, małopłytkowość,
w rozmazie parablasty
nieprawidłowy mielogram

Klasyfikacja kliniczna:
stadium od I-IV
Klasyfikacja histologiczna:
z komórek B
z komórek T
Leczenie:
chirurgiczne
napromienianie OUN
wielolekowa chemioterapia

CHŁONIAKI

Chłoniaki:
złośliwe:
Hodgkina
nie – Hodkinowskie
złośliwe nieziarnicze

Obraz kliniczny choroby
Hodgkina:
• powiększenie węzłów chłonnych
(twarde, niebolesne, tworzą pakiety)
• gorączka o charakterze falistym
• brak łaknienia i ubytek masy ciała
• osłabienie
• rzadko świąd skóry i poty nocne

Chłoniaki nieziarnicze – obraz
kliniczny:
pierwotne umiejscowienie NHL -
śródpiersie, jama brzuszna, głowa i szyja
obwodowe węzły chłonne
skóra i tkanka podskórna
kości
OUN
tarczyna, gruczoł sutkowy, gonady i
nerki

Podstawowe badania układu
krzepnięcia:
czas krzepnięcia – metoda Lee-White’a (n. 4-10
min)
liczba płytek krwi (n. 150,0 G/L – 300 G/L)
czas krwawienia – Metoda Ivy (n. 1-8 min)
czas protrombinowy (n. wskaźnika 93-107%)
czas koalinowo-kefalinowy (n. 35-50 sek.)
czas trombinowy (n. 14-16 sek.)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
Wyszukiwarka
Podobne podstrony:
ukł krwiotwórczy
Fizjologia ukł wewnętrznego
Fizjolofia ukł trawienny
Wybrane zagadnienia fizjologii ukł. oddechowego-Roslawski Adam, ☼ HOBBY haslo 123, Rehab.w jedn.chor
fizjo wydalniczy, Rok II, Fizjologia, Ukł. wydalniczy
fizjologia ukł oddechowego - edi, Farmacja, Fizjologia
fizjologia ukl pokarmowy cw, II rok, II rok CM UMK, Giełdy, 2 rok, histologia
ch ukl krwiotworczego
Fizjologia Ukł krążenia
nr 3 bud i fizjol ukl pok, kroki do wymarzonej sylwetki
Wykład (24 10 2011) Fizjologia ukł nerwowego
ukł krwiotwórczy
Fizjologia ukł wewnętrznego
więcej podobnych podstron