
ALS
ALGORYTMY
POSTĘPOWANIA

CELE:
• Leczenie pacjentów z:
– Migotaniem komór i tachykardią
komorową bez tętna
– Asystolią i czynnością elektryczną
bez fali tętna (non-VF/VT rytm)
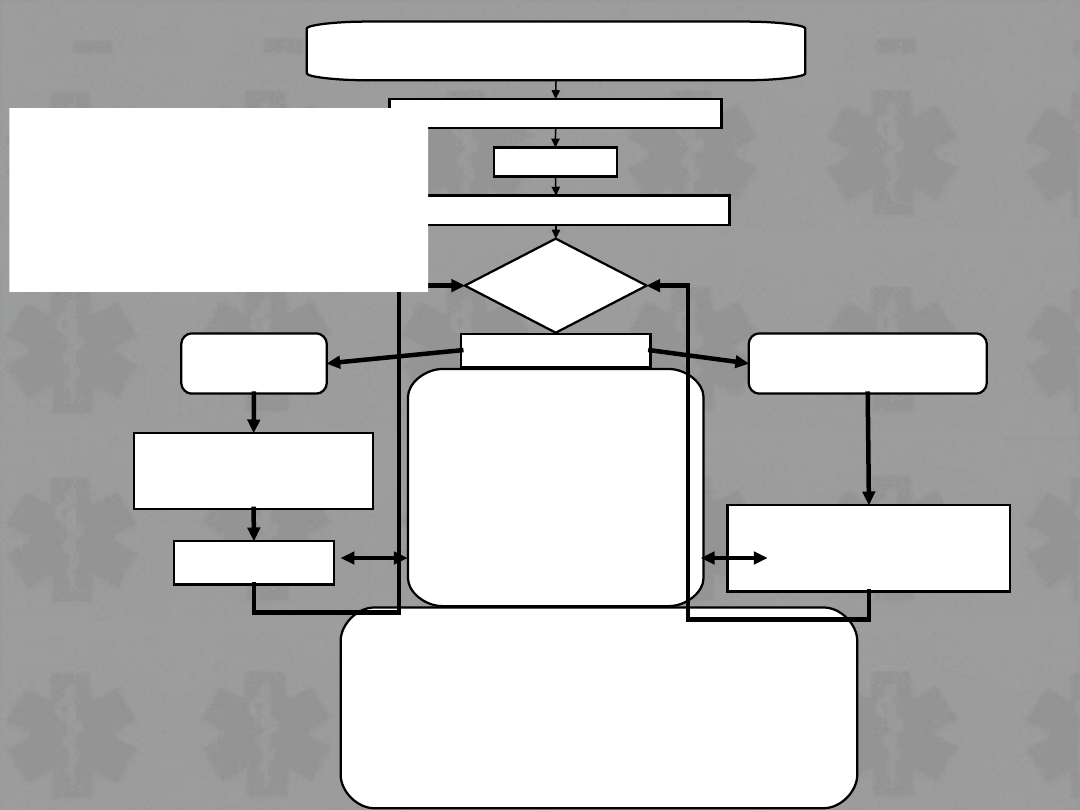
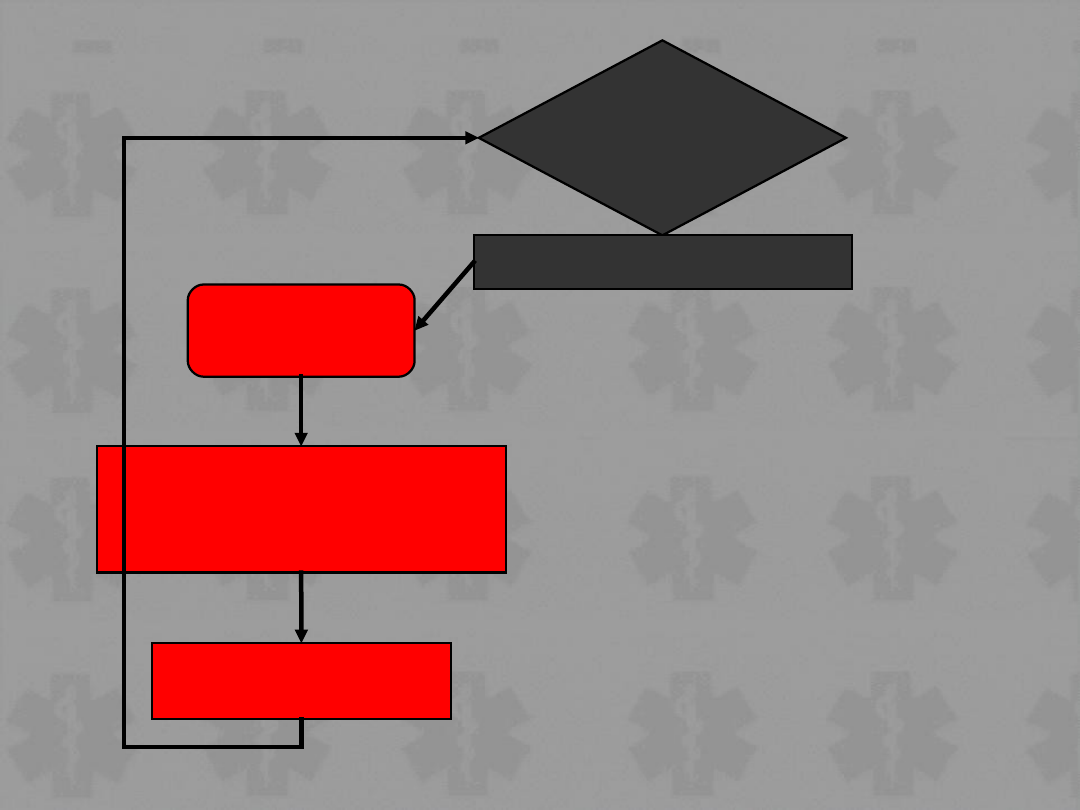
Zatrzymanie krążenia
Uderzenie przedsercowe (jeśli potrzebne)
BLS Algorytm
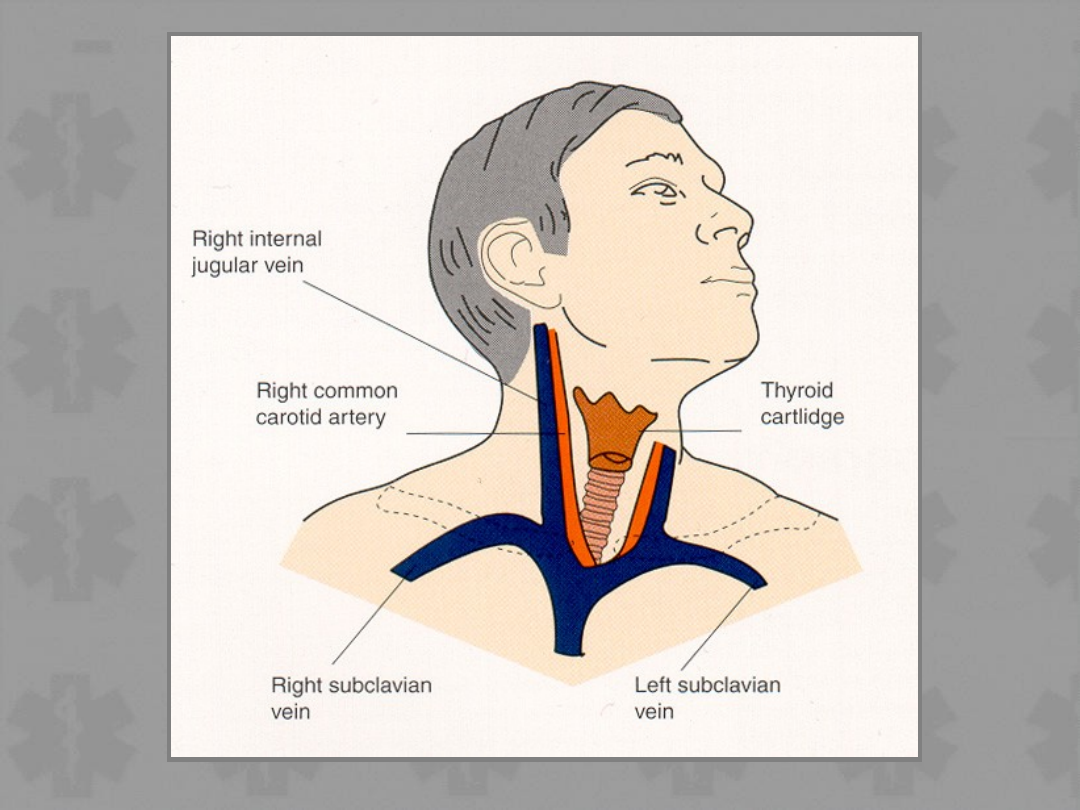
Przyłożenie elektrod defibrylatora-monitora
Ocenić
rytm
+/- Sprawdzić puls
VF/VT
Non-VF/VT
Defibrylacja X 3
(jeśli konieczna)
CPR 1 min
CPR 3 min*
* 1 min jeśli bezpośrednio po
defibrylacji
Podczas CPR
Rozważyć odwracalne przyczyny
Jeśli nie to:
•Sprawdzić elektrody, ułożenie i
kontakt
•Udrożnić/ zweryfikować
drożność dróg oddechowych,
podać tlen, zapewnić dostęp i.v.
•podawać epinefrynę co 3 min
Rozważyć:
amiodaron, atropinę / NaHCO
3
Potencjalne odwracalne przyczyny:
•Hypoksja
•Hypowolemia
•Hypo/hyperkalemia i zaburzenia metaboliczne
•Hypotermia
•Odma prężna
•Tamponada
•Zatrucia
•Zatorowość
ALS
UNIWERSALNY
ALGORYTM
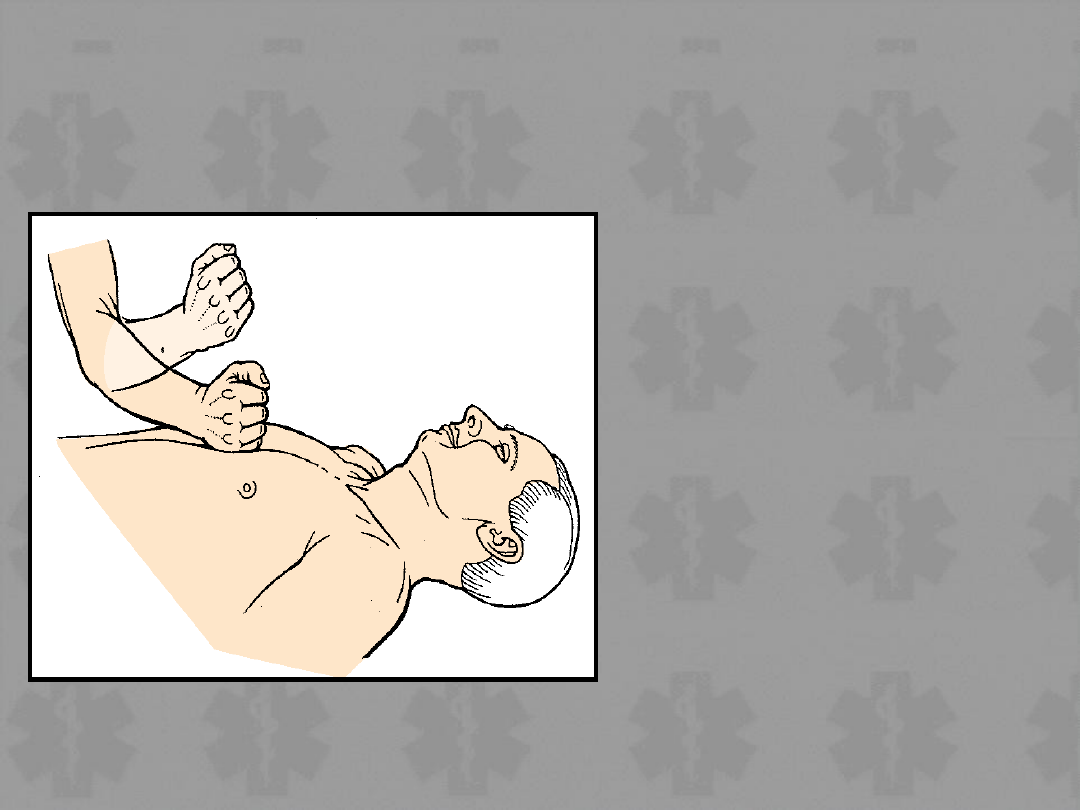
UDERZENIE
PRZEDSERCOWE
• Wskazania:
– Zatrzymanie
krążenia w
obecności
świadków lub u
monitorowaneg
o pacjenta
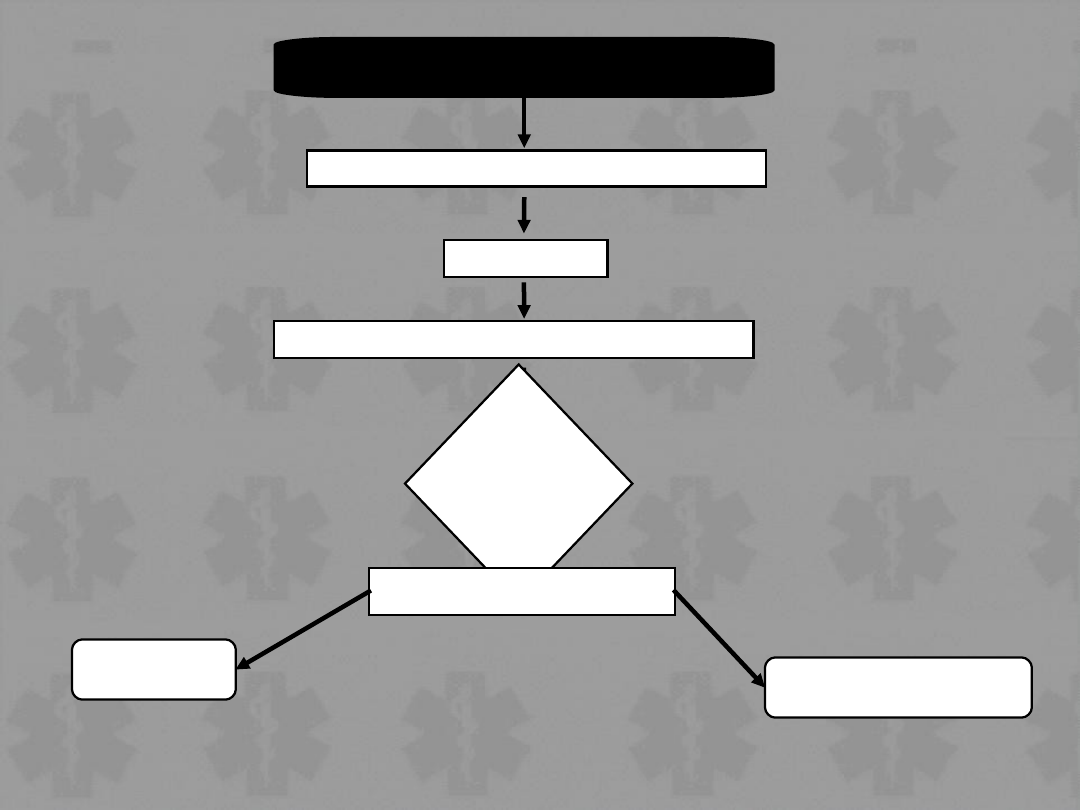
Zatrzymanie krążenia
Oceni
ć
rytm
+/- Sprawdzić puls
VF/VT
Non-VF/VT
Uderzenie przedsercowe (jeśli potrzebne)
BLS Algorytm
Przyłożenie elektrod defibrylatora-monitora
Ocenić
rytm
+/- Sprawdzić tętno
VF/VT
Defibrylacja X 3
(jeśli konieczna)
CPR 1 min
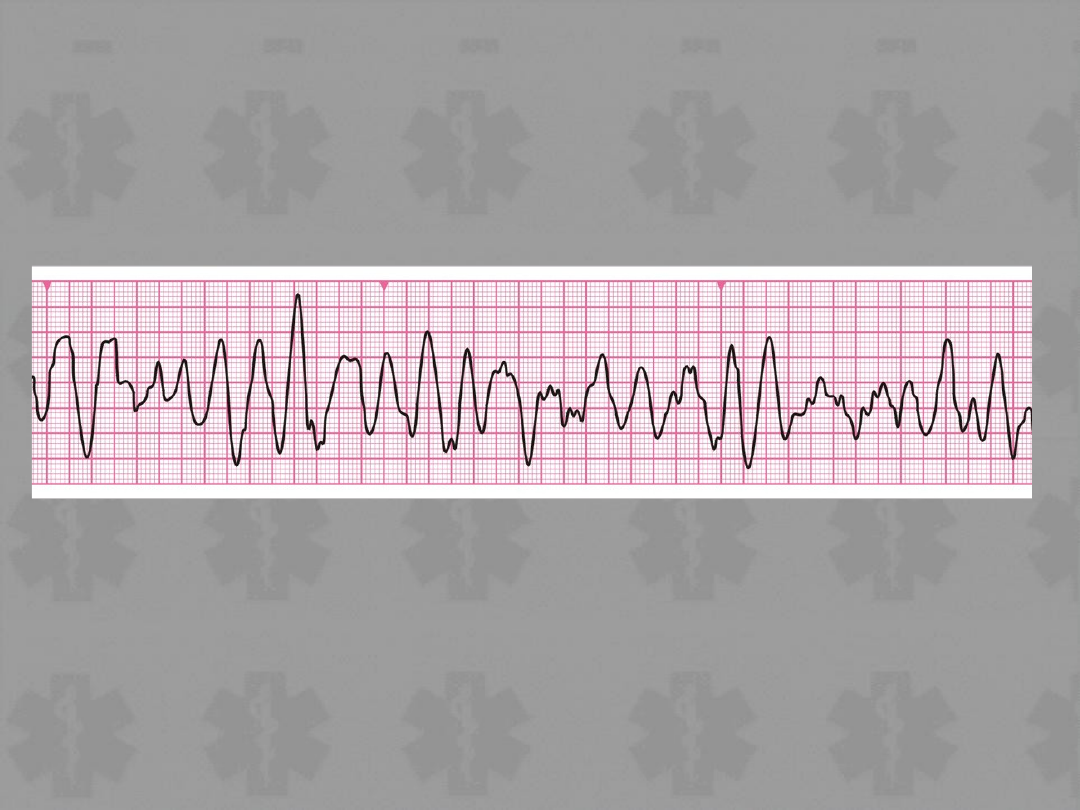
Migotanie komór/
Tachykardia komorowa
bez fali tętna

VF/VT
200 J*
200 J*
360 J*
*lub dwufazowy odpowiednik
• 3 kolejne wyładowania w
czasie krótszym niż 1 min.
• Nie przerywać sekwencji
wyładowań na
wykonywanie BLS
• Po defibrylacji, sprawdzić
tętno na t.szyjnej tylko
jeśli fala tętna jest zgodna
z a cardiac output

Podczas CPR
Rozważyć odwracalne przyczyny
Jeśli nie:
• sprawdzić elektrody, ułożenie i
kontakt
• udrożnić/zweryfikować drożność dróg
oddechowych, podać O
2
, zapewnić
dostęp i.v.
• podawać epinefrynę co 3 min
Rozważyć:
amiodaron, atropinę / NaHCO
3

Masaż zewnętrzny serca,
drożność dróg oddechowych,
wentylacja
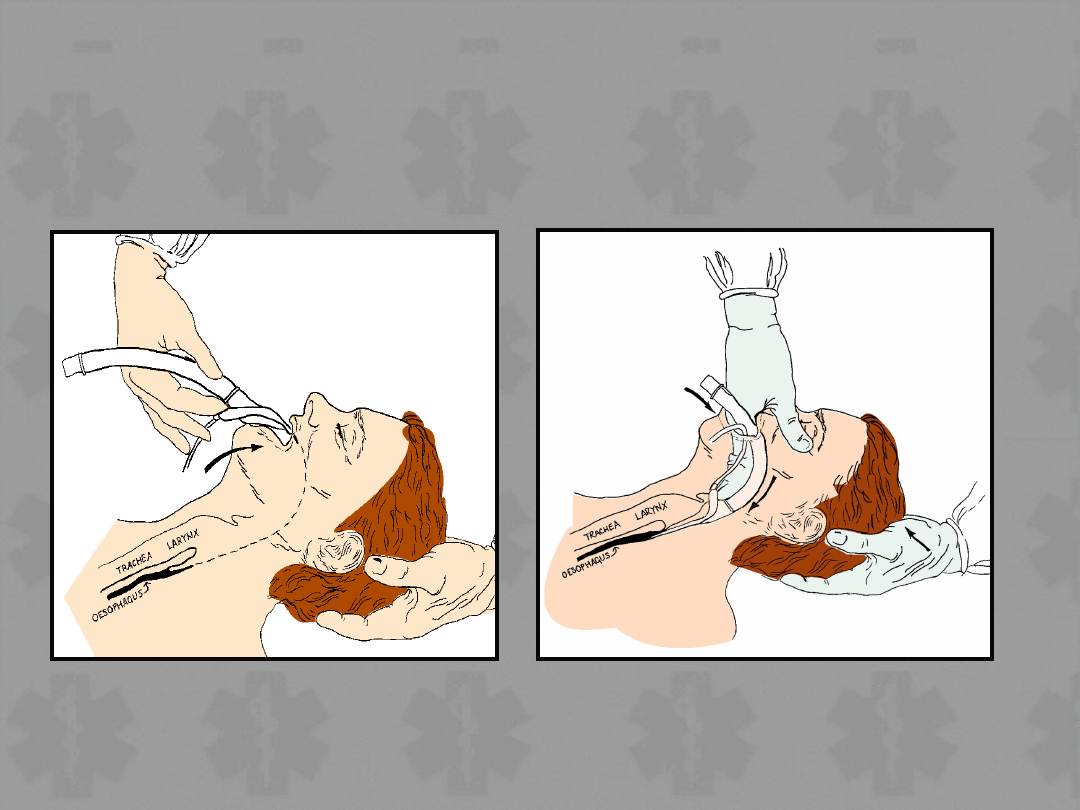
• Zabezpieczenie drożności dróg
oddechowych:
– Rurka dotchawicza
– LMA
– Combitube
• Po zabezpieczeniu dróg oddechowych,
nie przerywać masażu na czas
wentylacji
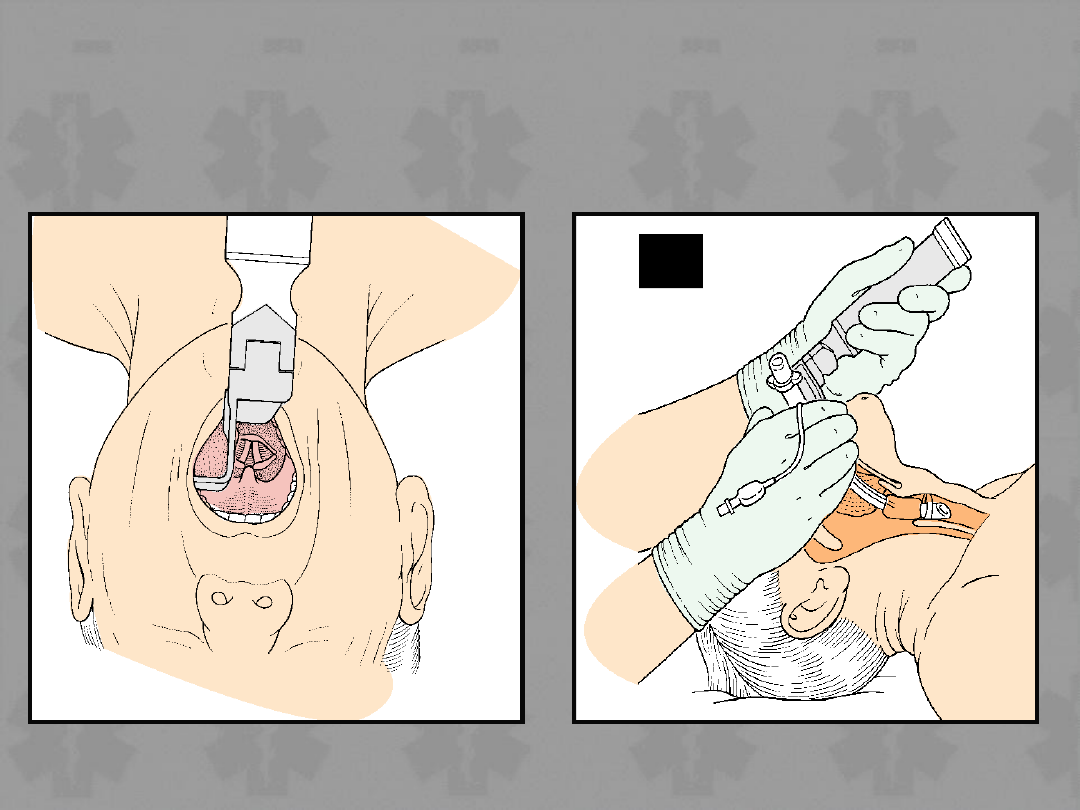
Wprowadzenie rurki
dotchawiczej
Wprowadzenie maski krtaniowej
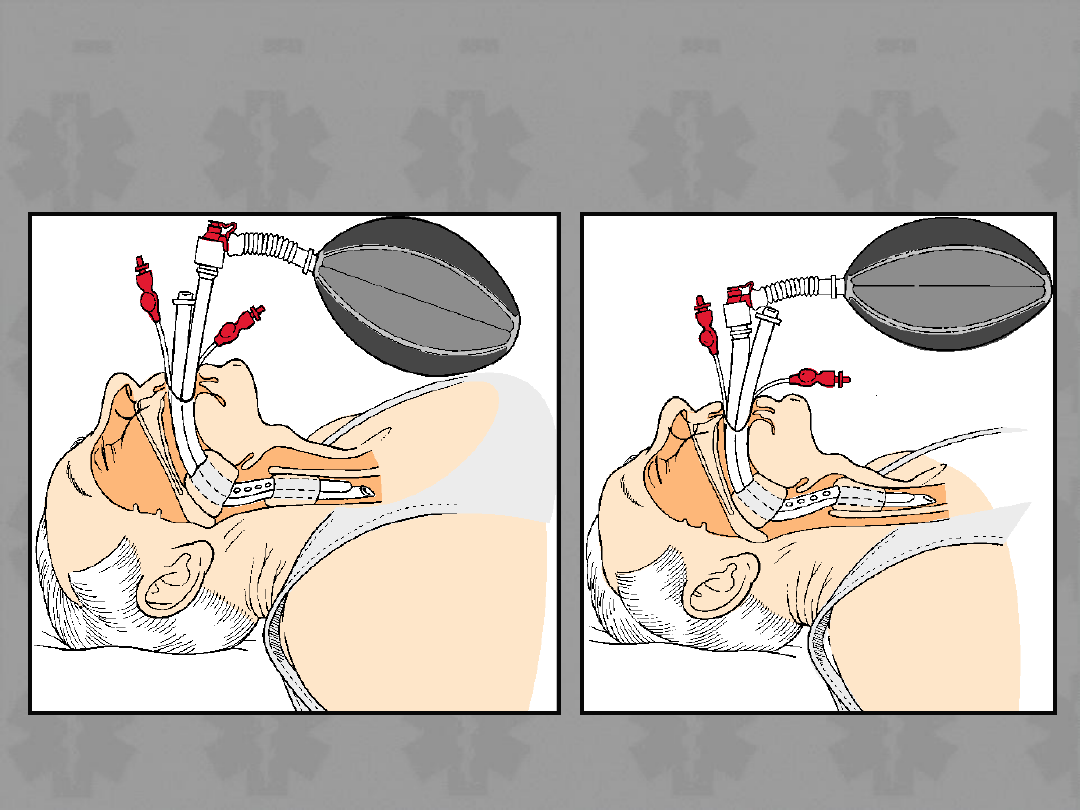
Wentylacja rurką Combitube

Dostęp dożylny i leki
VF/VT
• Żyły centralne a obwodowe
• Epinefryna 1 mg i.v. lub 2-3 mg
dotchawiczo
• Rozważyć amiodaron 300 mg jeśli
VF/VT nie ustąpiło po sekwencji 3
wyładowań
• Alternatywnie - lidokaina 100 mg
• Rozważyć magnez 8 mmol

Epinefryna
Dawki:
• 1 mg i.v. 10 ml 1:10,000 (1 ml 1:1,000)
co 3 min podczas resuscytacji
• 2-3 mg dotchawiczo
• 2–10 mcg min
-1
w opornej na atropinę
bradykardii
• 0.5ml 1:1,000 i.m., 3-5 ml 1:10,000 i.v.
w anafilaksji, w zależności od stopnia
nasilenia

Atropina
Dawki:
• Asystolia / PEA (częstość pracy serca < 60
uderzeń na min.)
– 3 mg i.v., jednorazowo
– 6 mg dotchawiczo
• Bradykardia
– 0.5 mg i.v.(w razie potrzeby powtarzać
do max. 3 mg)

Amiodaron
Wskazania:
• Nawracające migotanie komór / tachykardia
komorowa bez fali tętna
• Stabilna hemodynamicznie tachykardia
komorowa
• Inne oporne tachyarytmie

Amiodaron
Dawki:
• Nawracające migotanie komór / tachykardia
komorowa bez fali tętna
– 300 mg w 20 ml 5% glukozy, bolus i.v.
• Stabilne tachyarytmie
– 150 mg 20 ml 5% glukozy przez 10 min
– powtórzyć 150 mg w razie potrzeby
– 300 mg w 100 ml 5% glukozy przez 1 h

Amiodaron
Działanie:
• Wydłuża czas trwania potencjału
czynnościowego
• Wydłuża odstęp Q-T
• Inotropowo ujemne – może
powodować hypotensję

Magnez
Wskazania:
• Nawracające migotanie komór
( z możliwą hypomagnezemią)
• Komorowe tachyarytmie
(z możliwą hypomagnezemią)
• Torsades de pointes

Magnez
Dawki:
Nawracające migotanie komór
• 2–4 ml 50% (4–8 mmol) i.v. przez 1-2 min
• Można powtórzyć po 10-15 min
Inne sytuacje
•
5 ml 50% (10 mmol) i.v. przez 30 min

Magnez
Działanie:
• Neuro- i kardiodepresyjne
• Fizjologiczny bloker wapnia

Lidokaina
Dawki:
•
Nawracające migotanie komór / Tachykardia
komorowa bez fali tętna
–
100 mg i.v.
–
następnie bolusy 50 mg, max 200 mg
•
Stabilna hemodynamicznie tachykardia komorowa
–
50 mg i.v.
–
następnie bolusy 50 mg, max 200 mg
•
Zmniejszenie dawek u pacjentów w podeszłym
wieku i w niewydolności wątroby

Wodorowęglan sodu
Dawka:
• 50 mmol (50 ml 8.4% roztworu) i.v.

Wapń
Wskazania:
• Czynność elektryczna bez fali tętna
spowodowana :
– ostrą hyperkalemią
– ostrą hypokalcemią
– przedawkowaniem blokerami kanału wapniowego
Dawka:
• 10 ml 10% CaCl
2
(6.8 mmol)
Nie podawać bezpośrednio po
wodorowęglanie sodowym

360 J*
360 J*
360 J*
*lub dwufazowy odpowiednik
VF/VT (kontynuacja)
• Epinefryna co 3 min.
• Rozważyć NaHCO
3
50
mmol jeśli pH < 7.1
• Rozważyć ułożenie
łyżek
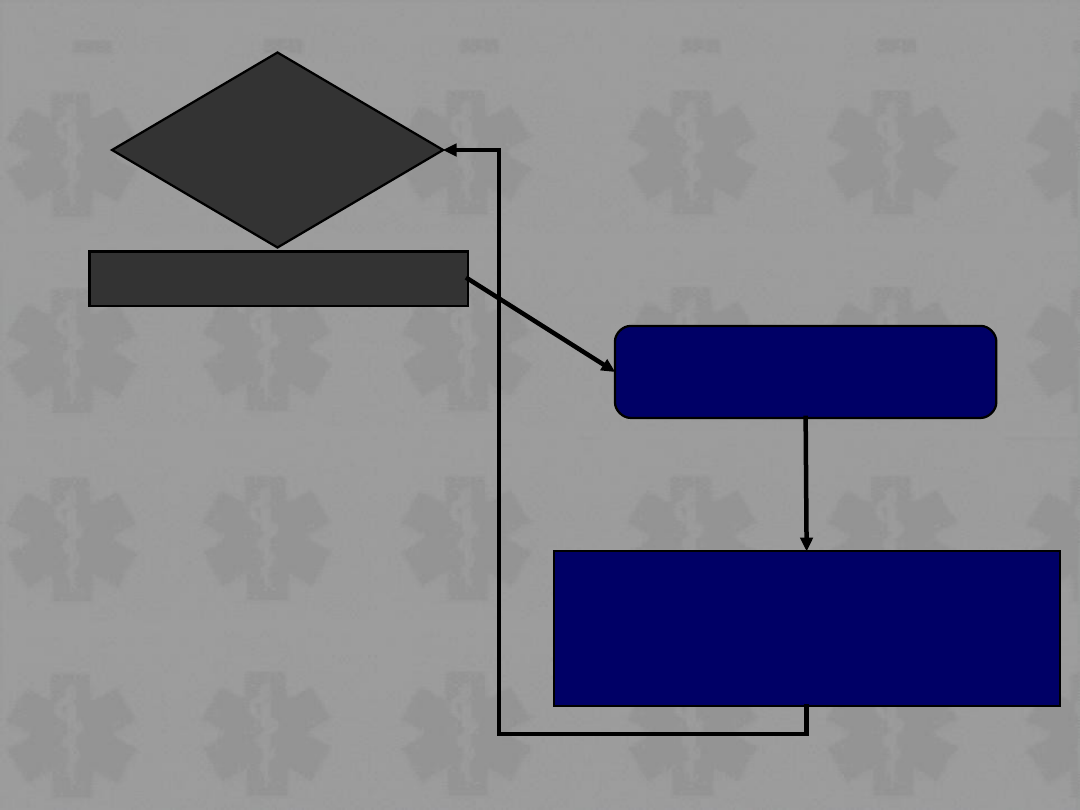
Non-VF/VT
CPR 3 min*
•1 min (jeśli bezpośrednio
po defibrylacji
Ocenić
rytm
+/- Sprawdzić tętno
Asystolia
Czynność elektryczna
bez fali tętna

Non-VF/VT bezpośrednio
po defibrylacji
• Nie reagujące na epinefrynę/atropinę –
sprawdź rytm i tętno po 1 min CPR
– Opóźniony zapis prawidłowy
– Kilkusekundowa prawdziwa asystolia po
defibrylacji
– Czasowo osłabiona kurczliwość

Potencjalne odwracalne
przyczyny:
•Hypoksja
•Hypowolemia
•Hypo/hyperkalemia i zaburzenia
metaboliczne
•Hypotermia
•Odma prężna
•Tamponada
•Zatrucia
•Zatorowość

Asystolia
• Potwierdzić:
– Zgodność odprowadzeń
– Zgodność gain
• Epinefryna 1 mg co 3 min
• Atropina 3 mg i.v. lub 6 mg
dotchawiczo

Błędnie rozpoznana
asystolia
• Zakłócenia zapisu EKG
• Prawdopodobieństwo rośnie ze
wzrastającą liczbą wyładowań i przy
wysokiej oporności
klatki piersiowej
• Opóźnione pojawienie się asystolii w
zapisie

Czynność elektryczna bez
fali tętna
• Wykluczenie/leczenie odwracalnych
przyczyn
• Epinefryna 1 mg co 3 min.
• Atropina 3 mg (jeśli PEA)

Podsumowanie
• U pacjentów z migotaniem komór
lub tachykardią komorową bez fali
tętna bezzwłoczna próba
defibrylacji
• U pacjentów z nawracającym
migotaniem komór lub z non-VF/VT
rytm identyfikacja i leczenie
odwracalnych przyczyn
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
Wyszukiwarka
Podobne podstrony:
ALS polski
Obiekty martyrologii polskiej
Walory przyrodnicze Polski
Spoleczno ekonomiczne uwarunkowania somatyczne stanu zdrowia ludnosci Polski
5 Strategia Rozwoju przestrzennego Polskii
01 Pomoc i wsparcie rodziny patologicznej polski system pomocy ofiarom przemocy w rodzinieid 2637 p
Zwierzęta Polski
Tradycyjne polskie posiłki
POLSKIE PLAZY OGONIASTE
Miłosz Gromada Zakopane i powiat zakopiański Centrum polskiej turystyki
Organy wladzy Rzeczypospolitej Polskiej sejm i senat
ALS MRS
więcej podobnych podstron