
PODAWANIE LEKÓW
PRZEZ UKŁAD
ODDECHOWY,
INHALACJE,
TLENOTERAPIA.
WSPOMAGANIE
ODKRZTUSZANIA
WYDZIELINY Z DRÓG
ODDECHOWYCH.

INHALACJA
Inhalacja to wdychanie gazów
oddechowych wraz z rozpylonymi w nich
środkami nawilżającymi (woda) lub
leczniczymi o działaniu miejscowym
(rozmiękczające śluz, hamujące przebieg
procesów zapalnych, rozszerzające
oskrzela, antybiotyki) lub ogólnym (np.
adrenalina, atropina).

Cele stosowania terapii
inhalacyjnej:
nawilżenie powietrza wdychanego;
nawilżenie błony śluzowej tchawicy i oskrzeli;
rozszerzenie oskrzeli;
zmniejszenie stanu zapalnego dróg
oddechowych;
rozrzedzenie wydzieliny z dróg oddechowych;
znieczulenie ogólne;
testy inhalacyjne na alergeny wziewne, np.
trawy, zboża.

Wskazania do terapii
inhalacyjnej:
tlenoterapia i oddychanie za pomocą
respiratora;
obturacyjne i przewlekłe schorzenia płuc;
ostre i przewlekłe stany zapalne dróg
oddechowych;
przygotowanie do gimnastyki
oddechowej i drenażu ułożeniowego;
profilaktyka niedodmy i zapalenia płuc;
rozpoznanie dychawicy oskrzelowej.

Powikłania i zagrożenia podczas
stosowania terapii inhalacyjnej:
zakażenie przez drobnoustroje
znajdujące się w zastosowanym sprzęcie
i przewodach;
zadziałanie leków na śluzówki oka;
skutki uboczne wynikające z działań
niepożądanych podanego leku, np. ostra
duszność, przyspieszona czynność serca,
niepokój, niemiarowość, zawroty głowy,
ogólny niepokój, mroczki przed oczami .

W terapii inhalacyjnej mamy do
wyboru następujące generatory
aerozoli:
Inhalatory tradycyjne:
a) wytwarzające parę (inhalacje ciepłe);
b) inhalatory elektryczne,
ultradźwiękowe, tlenowo-powietrzne,
dyszowe, tzw. nebulizatory (inhalacje
zimne).
Dozowniki ciśnieniowe.
Dozowniki proszkowe.

Wśród inhalatorów tradycyjnych
najczęściej stosowanymi są inhalatory
ultradźwiękowe . Wytworzone i skupione w
ognisko fale ultradźwiękowe powodują tzw.
fontanny akustyczne. Jeżeli energia
ultradźwiękowa jest dostatecznie duża, to z
zewnętrznej powierzchni fontanny odrywają
się cząstki leku i tworzą aerozol. Malutkie
cząsteczki leku osadzają się w płucach, co w
konsekwencji daje szybsze efekty i lepsze
rezultaty leczenia.

Inhalator ultradzwiękowy

Zasady stosowania
inhalatora
Przygotowanie sprzętu: inhalator, ustnik lub
maska, lek do inhalacji, rękawiczki, miska
nerkowata, lignina, worek na odpady.
Przygotowanie pacjenta: informacja i przebiegu
zabiegu, o konieczności oczyszczenia nosa, zdjęciu
okularów, nie stosowanie inhalacji bezpośrednio
przed lub po posiłku.
Inhalator ustawiamy w najbliższym obrębie
pacjenta, podajemy mu ustnik i prosimy aby
podczas zabiegu spokojnie i głęboko oddychał.
Podajemy mu również miskę nerkowatą i ligninę w
celu odksztuszania wydzieliny.
Po wyczerpaniu dawki leku wyłączamy inhalator,
porządkujemy sprzęt.

Dozowniki ciśnieniowe
Dozowniki ciśnieniowe - są najbardziej
znaną metodą wziewnego podawania
leków. Zawierają lek rozpuszczony w
sprężonym gazie nośnikowym. Spotyka
się wiele modeli, które najczęściej
można uruchomić palcem.

Dozowniki ciśnieniowe

Zasady stosowania dozownika
ciśnieniowego
Przed użyciem wstrząsnąć energicznie
inhalatorem, zdjąć kapturek osłonowy;
Zrobić wydech i objąć ustnik inhalatora
wargami;
Wraz z początkiem wdechu uwolnić aerozol
przez jednorazowe dociśnięcie metalowego
pojemnika;
Wykonać powolny, zdecydowany wdech
zaciągając się uwolnionym aerozolem;
Po zabiegu wypłukać usta;
Jeżeli pacjent ma trudności z koordynacją
tych czynności lub pacjentem jest dziecko
zaleca się stosowanie komory inhalacyjnej.

Dozowniki proszkowe
Dozowniki proszkowe (inhalatory
proszkowe) nie posiadają gazów nośnikowych.
Aerozol, będący zawiesiną cząstek w
powietrzu, jest wytwarzany przez wdech
chorego. Wśród inhalatorów proszkowych
wyróżniamy: rezerwuarowe (np. Turbohaler), w
których lek jest umieszczony w jednej
komorze, skąd następnie jest pobierany, oraz
inhalatory, w których dawki leku są już
dokładnie odmierzone i zamknięte w
hermetycznych przestrzeniach.
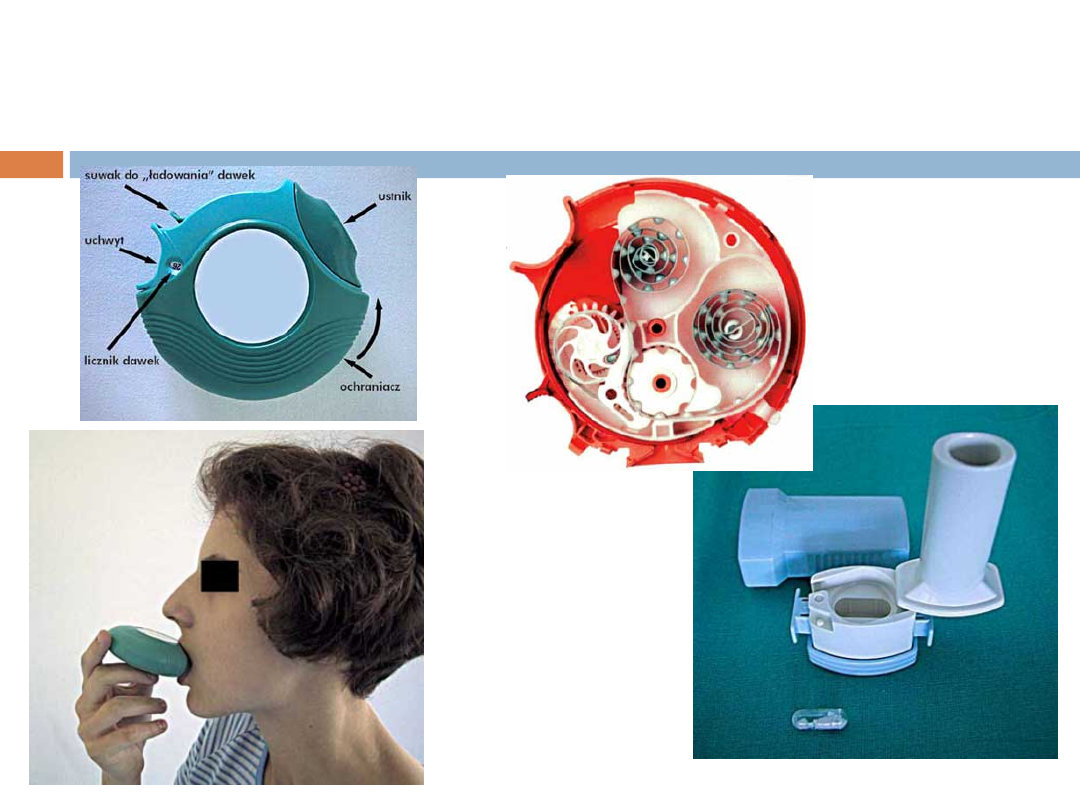
Dozowniki proszkowe

Zasady stosowania dozownika
proszkowego
Inhalatory tego typu zwalniają pacjenta z
przymusu koordynacji naciśnięcia
inhalatora z wdechem.
Po głębokim wydechu należy objąć
szczelnie i przytrzymać ustnik wargami,
po czym wykonać zdecydowany, głęboki
wdech.

TLENOTERAPIA
To zabieg leczniczy , polegający na
podawaniu choremu do oddychania powietrza
atmosferycznego wzbogaconego w tlen lub
czysty tlen. Tlen jest lekiem, powinien wiec
być podawany w określonych dawkach i z
reguły na zlecenie lekarskie. Nie dotyczy to
stanów nagłych, których ma prawo na
podstawie własnej oceny stanu pacjenta,
podać tlen doraźnie lub stosować tlenoterapię
ciągłą pod warunkiem uzyskania tytułu
specjalistki w dziedzinie pielęgniarstwa.

Cele podania tlenu:
wzbogacenie wdychanego powietrza
odpowiednią dawką tlenu w celu
ułatwienia choremu oddychania;
zwiększenie ciśnienia cząstkowego tlenu
we krwi w celu uniknięcia niedoboru
tlenu w tkankach
(hipoksji).

Wskazania do podawania
tlenu:
niewydolność wentylacyjna płuc;
utrudnienie dyfuzji tlenu z pęcherzyków
płucnych;
zmniejszona ilość hemoglobiny;
niewydolność i zwolnienie krążenia;
zaburzenia wymiany gazowej na poziomie
komórkowym;
ostre stany zagrożenia życia, tj. wstrząs,
zator tętnicy płuc, nagłe zatrzymanie
krążenia , zawał serca.

Zagrożenia podczas
podawania tlenu
Wybuch, pożar;
Pogorszenie samopoczucia, ból za
mostkiem, zaburzenia charakteru
oddechu łącznie z jego zatrzymaniem
(nadmierne natlenienie);
Wysychanie błony śluzowej dróg
oddechowych;
Uszkodzenie płuc na skutej toksycznego
działania tlenu.

Metody tlenoterapii
1. Bierna - tlen jest wdychany dzięki
zachowanej wydolnej wentylacji chorego.
2. Czynna - tlen (lub mieszanina
oddechowa) wtłaczany jest do dróg
oddechowych i pęcherzyków płucnych
przy pomocy oddechu wymuszonego
(oddech zastępczy).

Kaniula nosowa
Podawanie tlenu przez cewnik
wprowadzony do jamy nosowej. Cewnik
perforowany na końcu wprowadza się
przez nozdrze zewnętrzne na głębokość
1-3 cm. Tlen podawany z szybkością do
3 l/min pozwala zapewnić stężenie tlenu
w mieszaninie oddechowej do 30% i
zwiększyć saturację o około 15-20%.
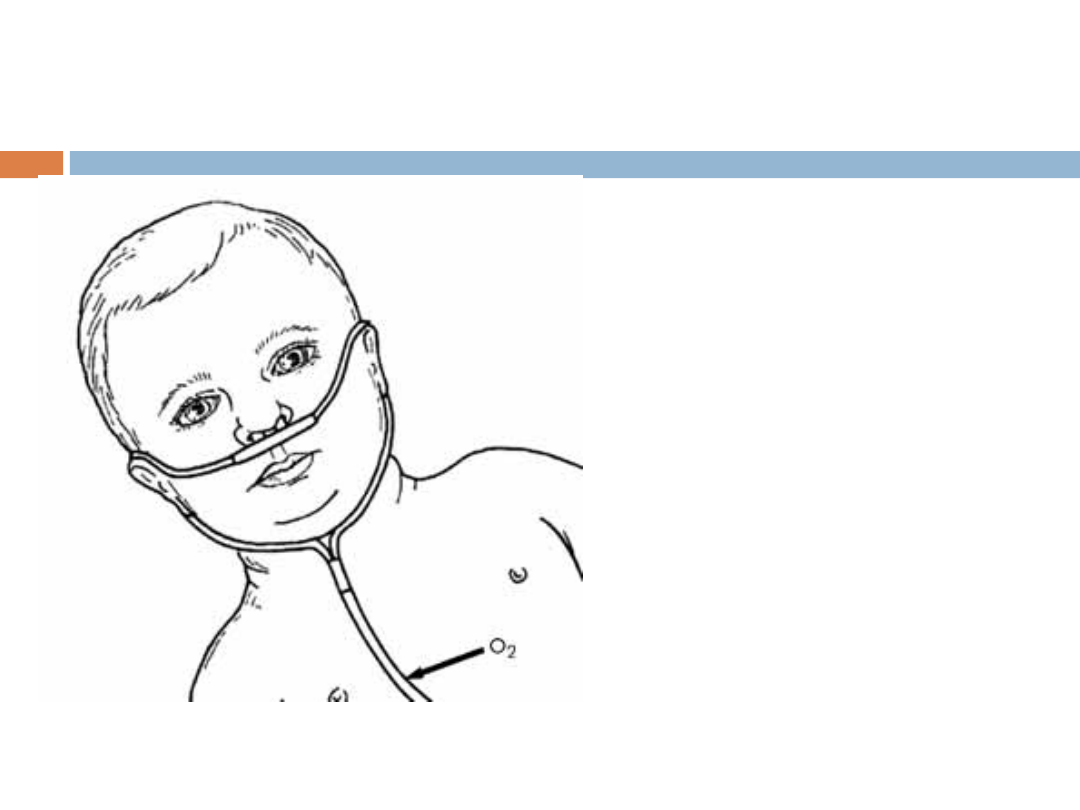
Cewnik tlenowy
Kaniule (tzw. wąsy)
wprowadzone do
przewodów
nosowych, służące
do podawania
tlenu

Maska twarzowa bez regulacji
stężenia
Podawanie tlenu przez maskę twarzową
bez regulacji stężenia. Maski twarzowe z
tworzywa sztucznego dostępne w
różnych rozmiarach, posiadają otwory
boczne, przez które wypływa nadmiar
tlenu. Przy dopływie tlenu z szybkością
do 5 l/min metoda ta zapewnia stężenie
0
2
w mieszaninie oddechowej do 50%.
Maska twarzowa bez
możliwości
regulacji stężenia
gazów w
mieszaninie
oddechowej

Maska twarzowa z regulacją
stężenia
Podawanie tlenu przez maskę twarzową z
regulacją stężenia. Maska twarzowa z
regulacją stężenia tlenu posiada zwężkę
zasysającą powietrze, stąd zapewnia określone
stężenie tlenu w mieszaninie oddechowej (w
granicach 25-33%). Stosowana jest w leczeniu
przewlekłej niewydolności oddechowej, w
której zbyt duże stężenie tlenu doprowadza do
hipowentylacji (zmniejszenie napędu
oddechowego w wyniku zmniejszonego
pobudzania chemoreceptorów obwodowych,
co doprowadza do wzrostu PaC0
2
).
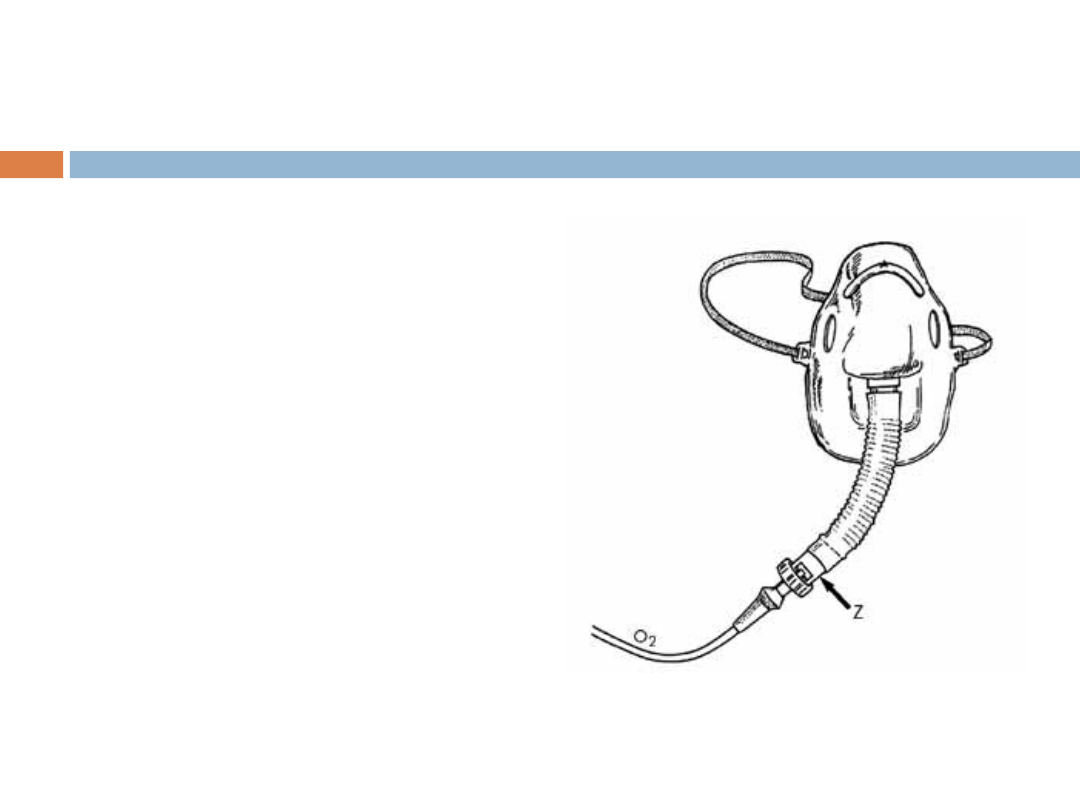
Maska twarzowa
zaopatrzona w
zwężkę (Z)
umożliwiającą
regulację stężenia
tlenu w
mieszaninie
oddechowej (O
2
-
dopływ czystego
tlenu).

Maska twarzowa z workiem i
zastawką
Podawanie tlenu przez maskę twarzową
z workiem oddechowym i zastawką.
Worek oddechowy stanowi zbiornik, z
którego pobierany jest tlen podczas
wdechu, wydech następuje natomiast do
otoczenia przez zastawkę
jednokierunkową. Maska taka umożliwia
uzyskanie 100% stężenia tlenu w
mieszaninie oddechowej i stosowana jest
w leczeniu ostrego niedotlenienia.
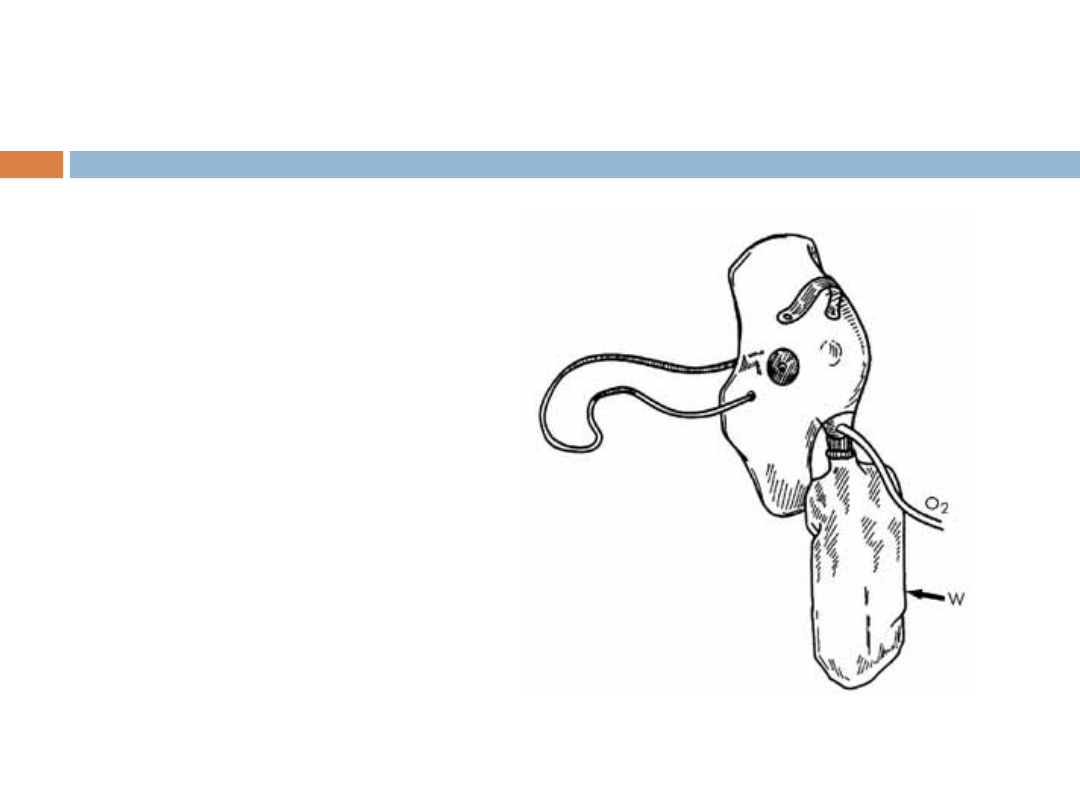
Maska twarzowa z
workiem
oddechowym (W) i
zastawką (O
2
-
dopływ czystego
tlenu)

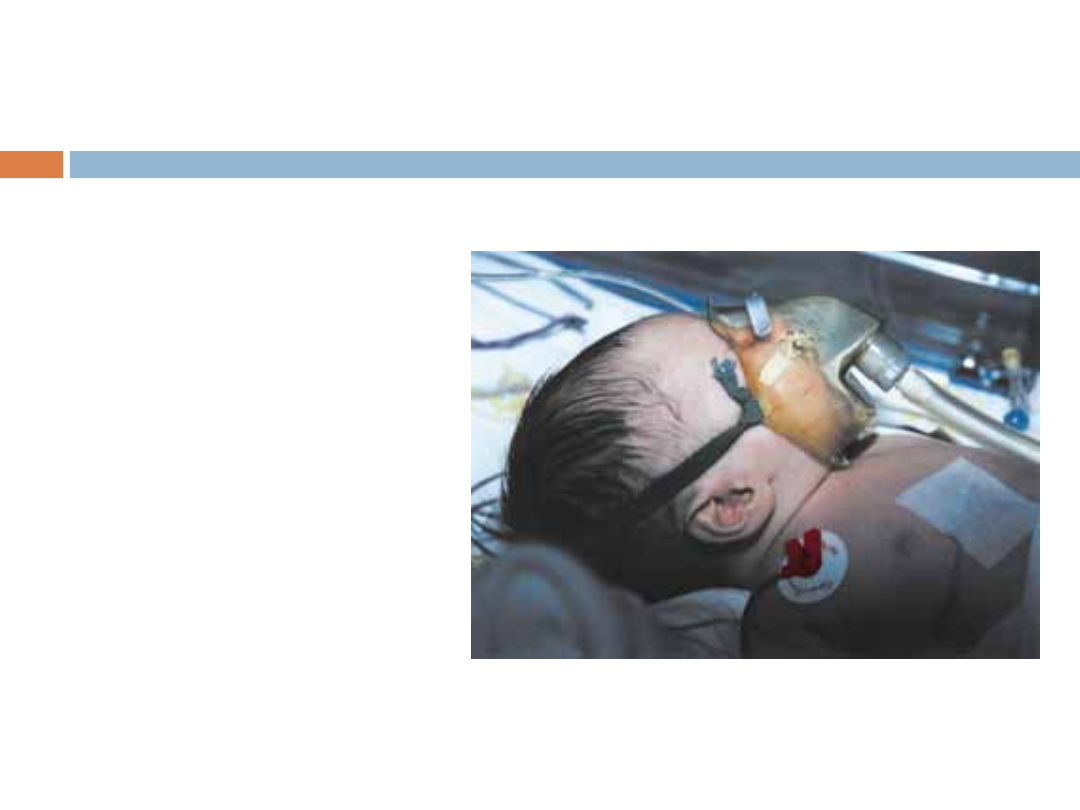
Budka głowowa
Podawanie tlenu przez budkę głowową.
Do wykonanej z przezroczystego
tworzywa budki głowowej, która nakrywa
głowę dziecka, skierowany jest dopływ
tlenu z prędkością 3-8 l/min. Zapewnia to
dostarczenie dobrze tolerowanej przez
dziecko mieszaniny gazów zawierającej
tlen w stężeniu do 70%. Niektóre modele
budek posiadają pojemnik na lód
ochładzający mieszaninę oddechową.
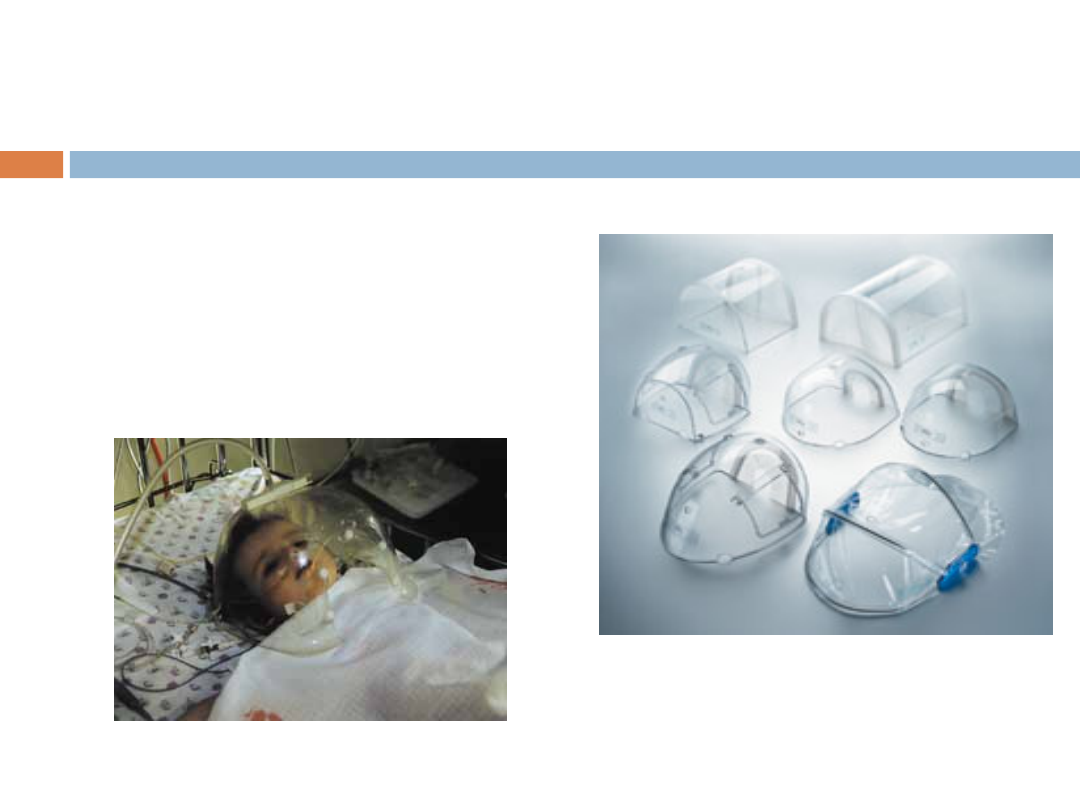
Budka głowowa
służąca do
tlenoterapii u
niemowląt i dzieci
w wieku
poniemowlęcym.

Układy anestezjologiczne do
podawania tlenu
Metodę tę często stosuje się u dzieci
zaintubowanych lub z tracheostomią.
Najczęściej jest używany układ
Jacksona i Reesa, zapewniający
stężenie tlenu odpowiadające stężeniu w
dopływającej mieszaninie. W razie
potrzeby układ ten można stosować do
prowadzenia oddechu zastępczego.
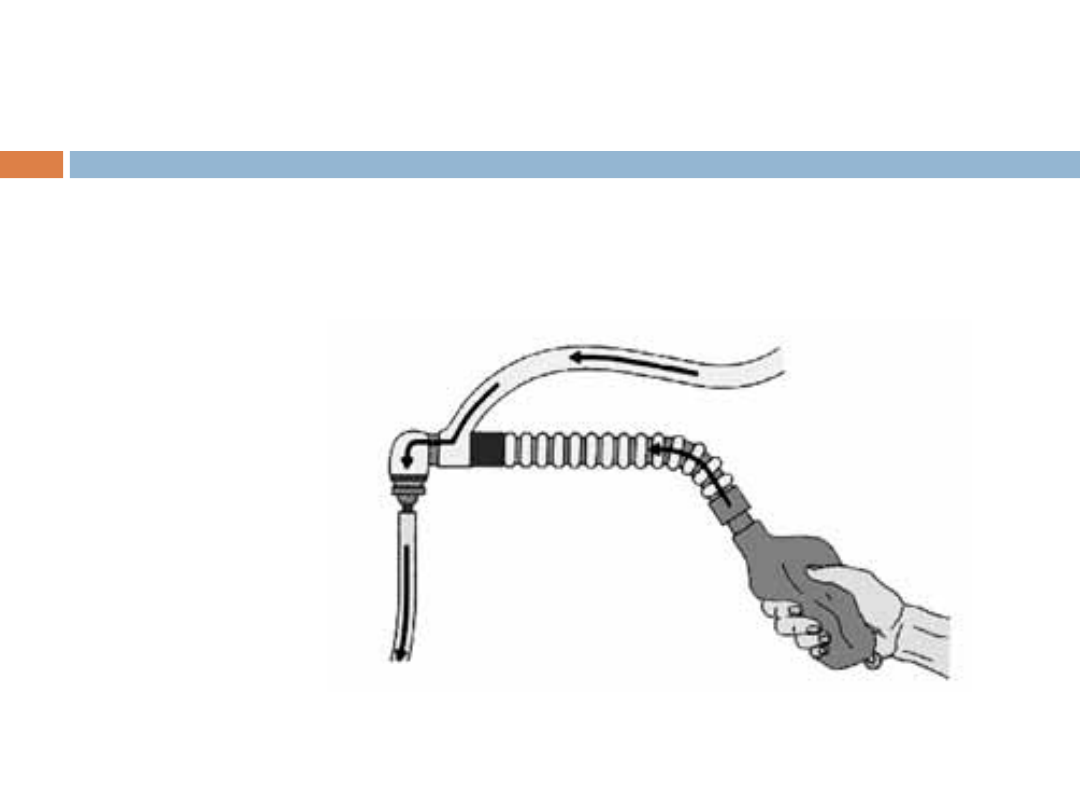
Układ oddechowy
Jacksona i Reesa z
workiem oddechowym

Worek samorozprężalny
Podawanie tlenu do worka
samorozprężalnego. Tlen podawany jest
przez zastawkę wdechową, jego stężenie
regulowane jest natomiast długością
dołączonej do worka samorozprężalnego
karbowanej rury (alternatywnie można
przyłączyć worek oddechowy). W czasie
resuscytacji obowiązuje zasada
stosowania jak największego stężenia
tlenu do oddychania (100%).

Worek samorozprężalny
przystosowany do
wentylacji mieszaniną
wzbogaconą w tlen (O
2
- miejsce podłączenia
dopływu czystego
tlenu; R - rura
karbowana, której
długość determinuje
zawartość tlenu w
mieszaninie gazów)

Tracheostomia
Tlenoterapia przez tracheostomię . Filtry
lub nawilżacze zakładane na wylot rurki
tracheostomijnej zaopatrzone są w
rurkę, która pozwala dołączyć dopływ
tlenu. W ten sposób można zwiększyć
stężenie wdychanego tlenu do około
30%, zależnie od szybkości przepływu
tlenu.

Rurka łącznikowa
służąca do podawania
tlenu przez rurkę
tracheostomijną

Zasady podawania tlenu
Sprawdzenie zlecenia lekarskiego,
przygotowanie potrzebnego sprzętu;
Sprawdzenie źródła tlenu: sprawdzenie
zaworu tlenu, połączenie drenu z
reduktorem, sprawdzenie poziomu wody
destylowanej w nawilżaczu;
Zadbanie o bezpieczeństwo w obrębie
łóżka chorego;

Zasady podawania tlenu
Przed zastosowaniem leczenia tlenem polecamy
pacjentowi oczyszczenie nosa;
Zakładamy zgodnie ze zleceniem cewnik bądź
maskę tlenową;
Ustawiamy mały przepływ, aby pacjent się
przyzwyczaił do tlenu;
Mocujemy cewnik lub maskę tak aby nie
przeszkadzała pacjentowi;
Ustawiamy szybkość przepływu w zależności od
zlecenia: przez cewnik 2-4 l/min, kaniulę 4-8
l/min, prostą maskę 5-10 l/min, maskę częściowo
zwrotną 10-15 l/min, układ Reesa do 25 l/min.
Po zabiegu uporządkowanie sprzętu,
monitorowanie stanu pacjenta.

Wspomaganie odksztuszania
wydzieliny z dróg
oddechowych
Do metod wspomagania odkrztuszania
wydzieliny z dróg oddechowych
zaliczamy:
Oklepywanie i opukiwanie klatki
piersiowej;
Efektywny kaszel

Cel wspomagania
odkrztuszania
Mechaniczne rozluźnienie wydzieliny w
drogach oddechowych;
Ułatwienie jej przemieszczania i
wydalania z drzewa oskrzelowego;

Wskazania
pacjenci narażeni na powikłania ze
strony układu oddechowego (np. długo
leżący, po zabiegach operacyjnych);
pacjenci z chorobami układu
oddechowego;
kobiety rodzące;
osoby w wieku geriatrycznym

Przeciwwskazania
Zawał mięśnia sercowego w ostrym
okresie;
Urazy czaszkowo-mózgowe;
Krwotok mózgowy;
Urazy klatki piersiowej;
Podejrzenie zatoru naczyń krwionośnych;
Założony rozrusznik serca.

Oklepywanie
Jest jedną z technik masażu klasycznego o
mocnym działaniu bodźcowym,
powodującym przekrwienie tkanek.
Dłoń podczas oklepywania jest lekko
zgięta, ze złączonymi palcami i kciukiem,
kształtem przypominając ”łódkę”.
Między klatką piersiową pacjenta a dłonią
znajduje się przestrzeń wypełniona
powietrzem, która przeniesiona podczas
uderzenia na klatkę piersiową powoduje jej
drganie.

Oklepywanie
Ruch dłoni wychodzi z nadgarstka;
Czynność wykonuje się przez kilka minut
– liczba powtórzeń i serii zależy od stanu
zdrowia pacjenta.
Oklepuje się obie połowy płuc od
podstawy do szczytu, pomijając okolice
nerek i kręgosłupa;

Wstrząsanie (opukiwanie)
W przypadku wstrząsania dłoń jest zgięta w
ten sam sposób co w oklepywaniu, ale
palce dłoni nie są złączone, lecz
rozstawione.
Miejsce przyłożenia opuszków palców do
klatki piersiowej to przestrzenie
międzyżebrowe.
Podczas wstrząsania ruchy drgania są
przenoszone na klatkę piersiową i narządy
wewnątrz niej.

Ćwiczenie efektywnego kaszlu
Pokasływanie i wypowiadanie na
wydechu litery „r” jest nazywane
skutecznym, efektywnym kaszlem.
Powoduje on szybkie zmiany ciśnienia
powietrza w oskrzelach i w rezultacie ich
drgania oraz przesuwanie się wydzieliny
w górę dróg oddechowych.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
Wyszukiwarka
Podobne podstrony:
podawanie leków przez układ oddechowy, ratownicto 2012 2013, ratownictwo medyczne, Medyczne Zabiegi
Podawanie lekow przez skore id Nieznany
Opracowanie-PODAWANIE LEKÓW PRZEZ BŁONY ŚLUZOWE, Pielęgniarstwo licencjat AWF, Podstawy pielęgniarst
Inhalacje Sposoby Podawania Leków Wziewnych 2001
Podawanie lekow dotkankowo
Uklad oddechowy2
Uklad oddech wyklad
uklad oddechowy 5
Szkol Sposoby podawania leków w stanach nagłych
Uklad oddechowy i krazenia
Układ oddechowy
układ oddechowy do wysłania
Układ oddechowy prezentacja cz 3
więcej podobnych podstron