
1
Działanie estrogenów na organizm kobiety
•
odpowiadają za rozwój drugorzędowych cech płciowych u
kobiety
•
są odpowiedzialne za kształtowanie sylwetki kobiecej,
rozmieszczenie tkanki tłuszczowej i miękkość skóry
•
wpływają na regulację wydzielania gonadotropin
•
odgrywają ważną rolę w psychicznym i emocjonalnym typie
zachowania kobiecego oraz reakcjach seksualnych
2
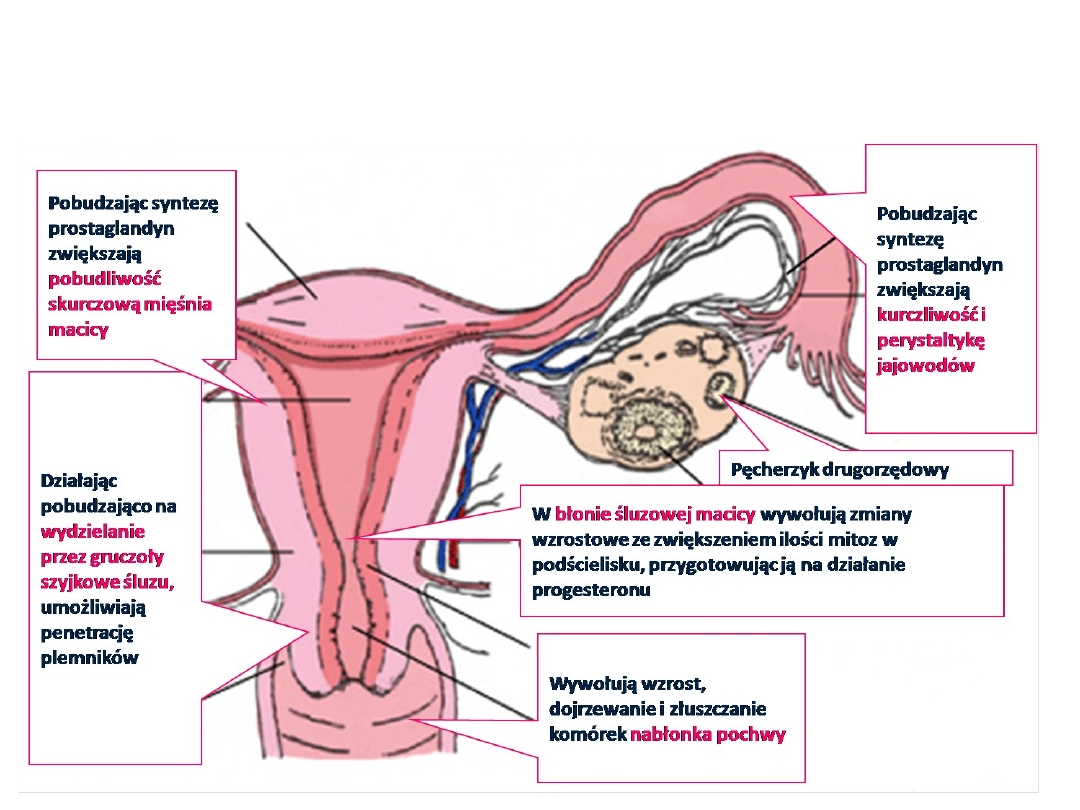
Biologiczne działanie estrogenów w obrębie
narządów płciowych kobiety
3
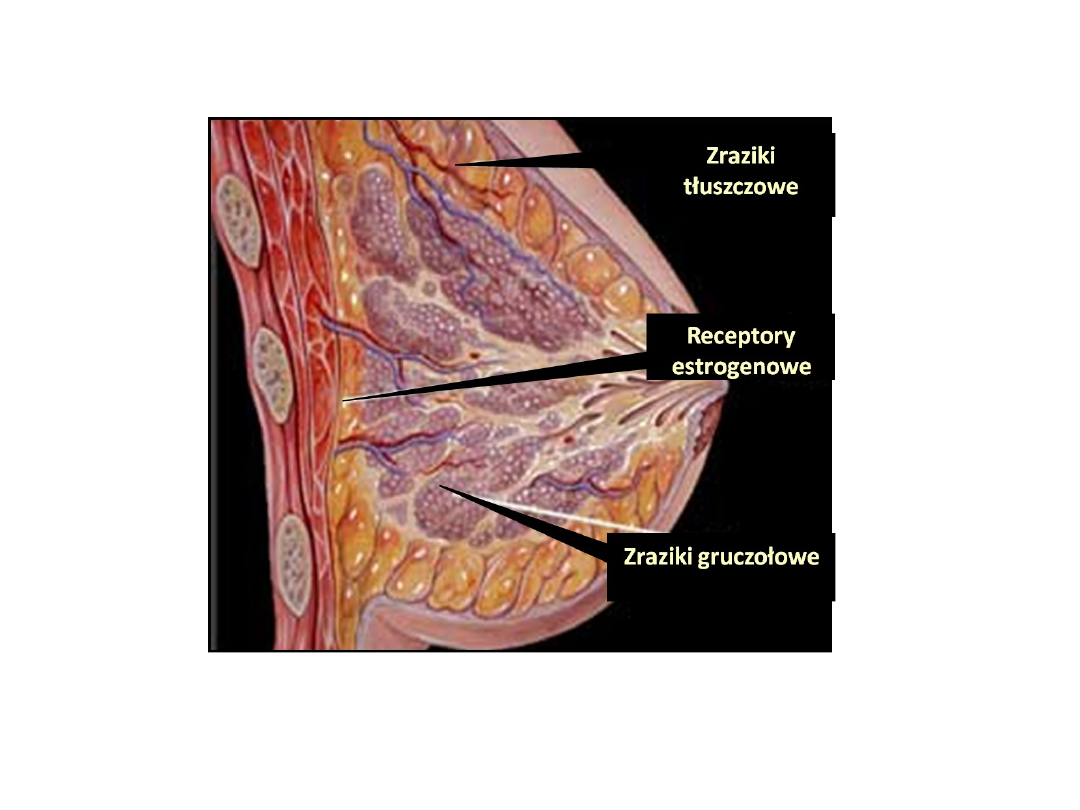
Biologiczne działanie estrogenów w obrębie
gruczołu sutkowego kobiety
Pobudzają:
•
wzrost nabłonka kanalików i pęcherzyków gruczołowych
•
rozwój podścieliska łącznotkankowego i tkanki tłuszczowej

4
Działanie ogólnoustrojowe estrogenów
To wielokierunkowe działanie anaboliczne
•
na biosyntezę tłuszczów, białek i zasad purynowych i pirymidynowych
•
utrzymanie masy kostnej (hamują osteolityczny wpływ parathormonu i
stymulują działanie osteoblastyczne)
•
regulację syntezy lipoprotein i odpowiedzi tkanek na insulinę
•
zwiększają biosyntezę białek wiążących hormony tarczycy i nadnerczy
•
zwiększają przepuszczalność błon komórkowych i wzmagają
nawodnienie tkanek, poprawiają krążenie krwi, elastyczność i stan błon
śluzowych poprzez zatrzymanie sodu i wody w ustroju
•
zapobiegają atrofii nabłonka dróg moczowo-płciowych
•
wywierają ochronny wpływ na serce i jelito grube
•
w organizmie mężczyzn podstawową rolą estrogenów jest utrzymanie
właściwej masy kostnej i wzrostu kości długich w młodym wieku

5
Wpływ estrogenów na układ sercowo-naczyniowy
•
receptory dla estrogenów stwierdzono w ścianach naczyń i w płytkach
krwi, gdzie hamują proliferację komórek mięśni gładkich i śródbłonka
związaną z uszkodzeniem endotelium
Estrogeny:
•
poszerzają naczynia wieńcowe
•
zwiększają ryzyko zakrzepicy
•
17β-estradiol wpływa zarówno na śródbłonkowo zależny, jak i
śródbłonkowo niezależny mechanizm produkcji NO
•
estrogeny posiadają również właściwości antyoksydacyjne

6
Działanie progesteronu w narządach płciowych
•
ogólne działanie progestagenów wyraża się zmniejszaniem zdolności
receptorów komórkowych do wiązania estrogenów - działanie
antyestrogenowe i antyowulacyjne
•
wywołuje przemiany wydzielnicze, a następnie doczesnowe w błonie
śluzowej macicy uprzednio przygotowanej estrogenami
•
umożliwia implantację zapłodnionego jaja – powoduje rozrost
podścieliska, pobudza wydzielanie gruczołów i blokuje dalszy wzrost
endometrium pod wpływem estrogenów, co zapobiega jego
rozrostom

7
Działanie progesteronu w narządach płciowych
•
powoduje przekrwienie i rozpulchnienie mięśnia macicy oraz jego
relaksację ze zniesieniem samoistnej i stymulowanej reaktywności
skurczowej
•
znosi działanie hormonów estrogennych na gruczoły szyjki macicy, śluz
szyjkowy staje się pod wpływem progesteronu gęsty, nierozciągliwy i
nieprzenikliwy dla plemników
•
w jajowodzie zwiększa czynność wydzielniczą nabłonka i hamując
działanie prostaglandyn zapobiega niepożądanej akcji skurczowej
jajowodu
•
w obrębie gruczołów sutkowych synergistycznie z estrogenami pobudza
wzrost pęcherzyków gruczołowych, ograniczając jednocześnie nadmierny
wzrost nabłonka przewodów

8
Działanie progesteronu poza układem rozrodczym
•
obniżenie stężenia aminokwasów w surowicy
•
obniżanie działania hipoglikemicznego insuliny, zwiększanie
poziomu glikogenu w tkankach
•
obniżanie napięcia mięśni gładkich układu moczowego
•
działanie diuretyczne poprzez blokowanie aldosteronu w cewce
dalszej nefronu - zwiększenie wydalania H
2
O i Na
+
z organizmu
•
zwiększanie wydzielania wapnia i fosforu
•
podwyższanie ciepłoty podstawowej ciała
•
w obrębie skóry działanie antyandrogenne
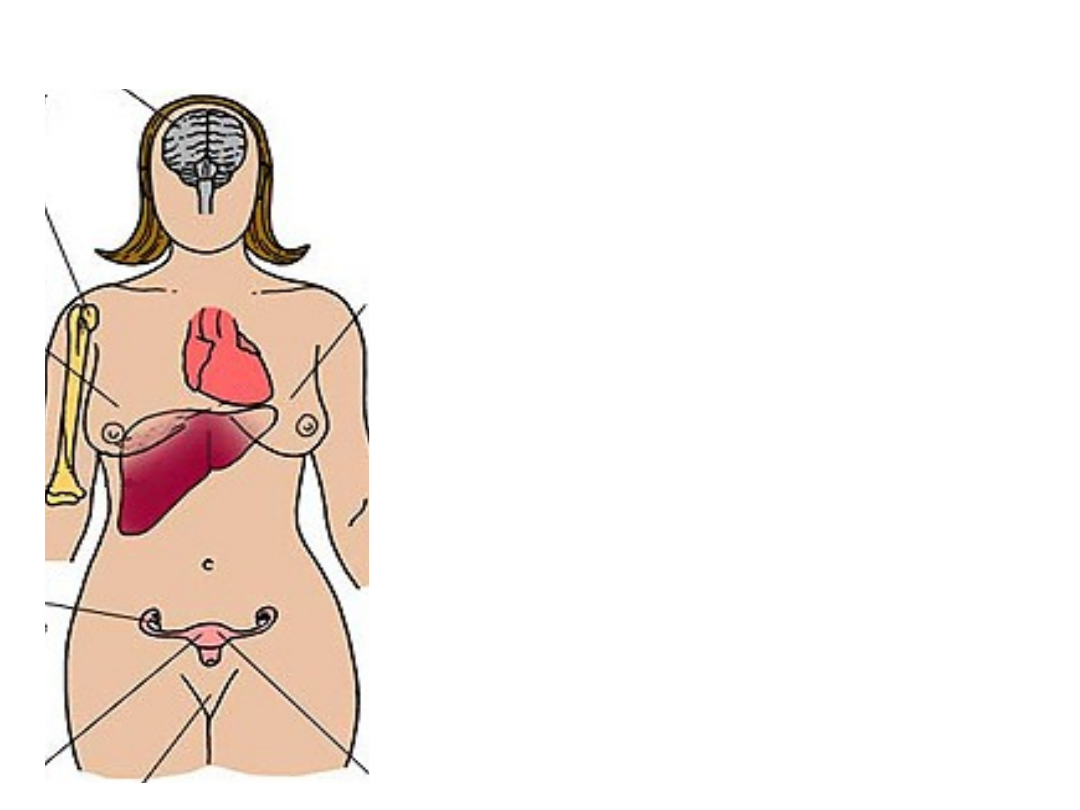
Narządy estrogenozależne
•
gruczoł piersiowy
•
mózg
•
układ sercowo – naczyniowy
•
narządy moczowo - płciowe
•
kości
•
układ immunologiczny
•
przewód pokarmowy
•
wątroba
•
skóra i jej przydatki
9

10
•
działanie estrogenów w tkankach odbywa się za
pośrednictwem receptora dla estrogenów, należącego do
rodziny steroidowych receptorów jądrowych
•
estrogeny oddziałują na tkanki docelowe za pośrednictwem
dwóch typów receptora (receptor estrogenowy, ER) alfa i beta
(ERα i ERβ)
•
ERα i ERß nie są równoważne czynnościowo i mają różną
ekspresję w tkankach
•
dystrybucja obu typów receptora, tj. α i β w organizmie oraz
interakcje pomiędzy nimi w istotny sposób decydują o efekcie
działania estrogenów na poszczególne tkanki
•
istnieje także pozareceptorowa, tj. błonowa droga wiązania
estrogenu z komórką
Receptory dla estrogenów

11
•
liczba receptorów estrogenowych w skórze waha się zależnie
od płci (znacznie więcej receptorów estrogenowych występuje
u kobiet niż u mężczyzn) i okolicy ciała
•
największą gęstość ER obserwuje się w okolicach płciowych (w
obrębie pochwy jest więcej receptorów estrogenowych aniżeli
w nabłonku warg sromowych), w skórze twarzy i kończyn
dolnych
Liczba receptorów dla estrogenów w skórze

12
•
w skórze dominuje r e c e p t o r β , który jest obecny w
komórkach naskórka i skóry właściwej
•
jądrowy r e c e p t o r α występuje w fibroblastach i
makrofagach, ale nie stwierdzono go w keratynocytach
•
receptory estrogenowe są obecne także w melanocytach,
komórkach dendrytycznych i komórkach śródbłonka naczyń
Receptory dla estrogenów w skórze

13
Receptory dla hormonów płciowych w skórze
•
receptor androgenowy występuje w jądrach większości
keratynocytów, w mniej więcej 10% fibroblastów skóry
właściwej, w sebocytach gruczołów łojowych, mieszkach
włosowych i nielicznych komórkach wydzielniczych gruczołów
potowych
•
receptor progesteronowy występuje w keratynocytach,
gruczołach łojowych, mieszkach włosowych, gruczołach
potowych ekrynowych i melanocytach
•
w okresie menopauzy zmienia się ekspresja receptorów dla
hormonów płciowych w skórze okolicy łonowej - istotnie maleje
gęstość receptora androgenowego (spadek ok. 40% w
porównaniu z okresem premenopauzalnym) i
progesteronowego, natomiast koncentracja receptora
estrogenowego pozostaje podobna

14
Wpływ estrogenów na skórę
Estrogeny:
•
są zaangażowane w proces angiogenezy, apoptozy,
prezentacji antygenu
•
oddziałują na keratynocyty (promują proliferację
keratynocytów) i fibroblasty (zwiększają syntezę kolagenu)
oraz na limfocyty T, komórki dendrytyczne, makrofagi i
komórki śródbłonka (obniżają produkcję cytokin prozapalnych)
•
przyspieszają gojenie się ran poprzez odbudowę unerwienia
skóry, reepitelizacji i pobudzenia ziarninowania w obrębie
rany

15
Wpływ estrogenów i progesteronu na skórę
•
estrogen aplikowany miejscowo przyśpiesza produkcję
kolagenu typu I i III przez fibroblasty
•
progesteron stosowany miejscowo zmniejsza aktywność
niektórych metaloproteinaz, hamuje proces kolagenolizy i
oszczędza w ten sposób obecne w skórze włókna kolagenowe
•
estradiol in vivo stymuluje produkcję kwasu hialuronowego
•
estradiol pozytywnie oddziałuje na macierz pozakomórkową -
badania na zwierzętach udowodniły korzystny i szybki wpływ
substytucyjnej terapii estrogenowej na zawartość
glikozaminoglikanów oraz na wzrost nawilżenia skóry
•
hormony płciowe w zapobiegają atrofii, suchości i nadmiernej
wiotkości skóry

16
Wpływ hipoestrogenizmu na właściwości
skóry
Naskórek
•
ścieńczenie naskórka (spowolnienie podziałów komórkowych)
•
zmniejszone przyleganie komórek warstwy rogowej
•
spłaszczenie granicy naskórkowo-skórnej z osłabieniem wymiany
składników odżywczych/metabolitów pomiędzy naskórkiem a skórą
właściwą
Skóra właściwa
•
zmniejszenie ilości fibroblastów i mastocytów
•
spadek zawartości kolagenu
•
uszkodzenie włókien sprężystych
•
osłabienie przepływu włośniczkowego, rozszerzenie naczyń
warstwy brodawkowatej
•
zmniejszenie rozmiarów i czynności sekrecyjnej przydatków skóry
(mniejsza się ilość łoju i potu)

17
ANTYKONCEPCJA
HORMONALNA
Antykoncepcja hormonalna polega na wprowadzeniu do organizmu
dodatkowych ilości hormonów płciowych estrogenów i progestagenów w
celu kontrolowanego zaburzenia istniejącej między nimi naturalnej
równowagi i hamowania uwalniania gonadotropin. Cykle są bezowulacyjne, a
endometrium ulega przyspieszonej transformacji sekrecyjnej, co
uniemożliwia zagnieżdżenie blastocysty.

18
Pigułka antykoncepcyjna
W skład tabletki antykoncepcyjnej wchodzą hormony:
•
progestageny, które są właściwymi środkami antykoncepcyjnymi
•
estrogeny zapobiegające krwawieniom międzymiesiączkowym i
zmianom zanikowym błony śluzowej macicy
Działanie tabletek antykoncepcyjnych:
•
wpływając na wydzielanie przez przysadkę hormonów FSH i LH
hamują dojrzewanie pęcherzyka jajnikowego i tym samym
jajeczkowanie
•
zmniejszają reaktywność jajników na działanie hormonów przysadki
•
zmniejszają wydzielanie przez jajniki estrogenów i progesteronu
•
wywołują w błonie śluzowej macicy zmiany uniemożliwiające
zagnieżdżenie się zapłodnionej komórki jajowej
•
powodują zagęszczenie śluzu szyjkowego
•
pobudzają skurcze jajowodów i zagęszczają obecny w nich śluz

19
Dobór pigułki antykoncepcyjnej
Przed włączeniem antykoncepcji hormonalnej konieczne jest
wnikliwe badanie ginekologiczne i wykluczenie chorób
będących przeciwwskazaniem do tej metody.
Badania, które powinno się wykonać przed doborem tabletki
antykoncepcyjnej:
•
badanie ginekologiczne
•
cytologia
•
badanie sutków
•
badania hormonalne
•
ocena wskaźników wątroby i ocena układu krzepnięcia krwi
•
oznaczenie poziomu cholesterolu i trójglicerydów we krwi
•
kontrola ciśnienia tętniczego

20
Bezwzględne przeciwwskazania do
antykoncepcji hormonalnej
Najistotniejszym zagrożeniem związanym ze stosowaniem
tabletek antykoncepcyjnych jest możliwość wystąpienia powikłań
zakrzepowo-zatorowych.
•
niezdiagnozowane krwawienia z dróg rodnych
•
nowotwory sutków, jajników, trzonu macicy oraz odbytnicy
ponieważ ich rozwój zależny jest od hormonów płciowych
•
ciężkie choroby wątroby
•
choroby układu krążenia, nadciśnienie, choroba wieńcowa
•
zaburzenia krzepliwości krwi, stany po zapaleniach żył oraz duże
żylaki podudzi (zwłaszcza z ich stanami zapalnymi w przeszłości)
•
długotrwałe unieruchomienie, ponieważ dochodzi także wtedy do
zaburzeń krążenia krwi i nadmiernej jej krzepliwości
•
znaczna otyłość

21
Bezwzględne przeciwwskazania do
antykoncepcji hormonalnej
•
wysoki poziom tłuszczów i cholesterolu we krwi
•
palenie papierosów - estrogeny w połączeniu z nikotyną
znacznie zwiększają ryzyko powstania chorób układu krążenia
•
ciąża , karmienie piersią- stosowanie antykoncepcji
hormonalnej powoduje zanik pokarmu
•
porfiria (choroba metaboliczna)
•
po przebytym wirusowym zapaleniu wątroby (zwłaszcza typu
B) tabletki antykoncepcyjne można stosować tylko pod ścisłą
kontrolą lekarską
•
choroby układu krążenia w rodzinie
•
choroba zakrzepowo - zatorowa w rodzinie (zwłaszcza u kobiet)

22
Metody antykoncepcji hormonalnej
m e t o d a j e d n o f a z o w a – k l a s y c z n a
•
wszystkie przyjmowane tabletki mają niezależnie od dnia cyklu
taką samą zawartość hormonów
•
tabletki przyjmuje się od pierwszego dnia krwawienia przez 21
kolejnych dni po czym robi się 7-dniową przerwę, w trakcie której
występuje krwawienie z odstawienia
•
8-go dnia rozpoczyna się kolejne przyjmowanie hormonów
•
w zależności od poziomu hormonów płciowych stosuje się różne
typy leków
•
u kobiet o wysokim stężeniu estrogenów we krwi stosuje się
tabletki typu gestagennego (mniejsze stężenie estrogenów, a
wyższe progestagenów), natomiast w przypadku wyższego
poziomu progesteronu tabletki estrogenne

23
Metody antykoncepcji hormonalnej
m e t o d a d w u f a z o w a
•
w pierwszej połowie cyklu przyjmuje się tabletki z pochodnymi
estrogenów i niewielkimi dawkami pochodnych progestagenów
•
w II połowie cyklu nadal przyjmuje się takie same dawki
estrogenów, ale zwiększa się stężenie progestagenów
•
w skład jednego opakowania leku wchodzą dwa rodzaje
tabletek

24
Metody antykoncepcji hormonalnej
m e t o d a t r ó j f a z o w a
•
jest próbą naśladowania naturalnego cyklu miesięcznego
•
stosuje się w zależności od fazy cyklu tabletki o różnym
składzie z mniejszą lub większą zawartością estrogenów i
progestagenów
•
terapię zaczyna się od pierwszego dnia krwawienia, prowadzi
się przez 21 dni i robi się 7- dniową przerwę
•
jest zalecana w okresie okołomenopauzalnym oraz u młodych
dziewcząt - wprowadza niewielkie zmiany w gospodarce
hormonalnej
•
w przypadku kobiet wchodzących w okres okołomenopauzalny
metoda ta może w pewnym stopniu regulować zaburzoną w
tym okresie przemianę hormonów płciowych

25
Zastosowanie progestagenów
•
progestageny poza leczeniem niepłodności i ciąży zagrożonej, są
stosowane jako składowe leków antykoncepcyjnych i leków w
hormonalnej terapii zastępczej (HTZ)
•
pochodne 17-alfa-hydroksyprogesteronu charakteryzują się
zróżnicowaną aktywnością
•
ctan cyproteronu wykazuje największy wśród progestagenów
potencjał antyandrogenowy, jest stosowany w leczeniu
hirsutyzmu, trądziku i chorób gruczołu krokowego
•
octan medroksyprogesteronu ma właściwości antyestrogenowe,
ma takie samo zastosowanie kliniczne, jak progesteron, wywołuje
niewielkie zaburzenia nastroju, podobne do tych, jakie występują
w zespole napięcia przedmiesiączkowego
•
dydrogesteron charakteryzuje się czynnością progestagenną, bez
antyandrogenowej.

26
Powikłania antykoncepcji hormonalnej
•
plamienia i krwawienia, upławy
•
obrzmienie i bolesność piersi
•
kurcze i bóle łydek
•
przejściowe obniżenie nastroju, zmniejszenie popędu płciowego
•
bóle głowy
•
nudności
•
częstsze zakażenia układu moczowego
•
wzrost masy ciała zwykle o 2-3 kilogramy w przeciągu
pierwszych miesięcy stosowania tabletki (później waga ciała
stabilizuje się)
•
często pierwszym objawem nietolerancji tabletki jest wzrost
ciśnienia tętniczego krwi

27
Powikłania antykoncepcji hormonalnej
Estrogeny zawarte w tabletkach
•
są jednym z czynników zwiększających ryzyko wystąpienia
chorób układu krążenia, choroby wieńcowej, nadciśnienia
tętniczego
•
powodują nadmierny wzrost krzepliwości krwi (sprzyja to
zakrzepom i zatorom w naczyniach a także udarom
niedokrwiennym mózgu)
•
mogą powodować rozwój wielu chorób wątroby - wzrasta
ryzyko powstania kamicy pęcherzyka żółciowego, łagodnych i
złośliwych nowotworów wątroby
•
u kobiet przed 35 rokiem życia zwiększają ryzyko rozwoju
nowotworów sutka

28
Korzyści stosowania antykoncepcji
hormonalnej
Antykoncepcja hormonalna oprócz zapobiegania nieplanowanej
ciąży powoduje też pewne korzystne zmiany w układzie
płciowym:
•
pozwala na zmniejszenie dolegliwości związanych z
krwawieniami miesięcznymi
•
rzadziej występuje zespół napięcia przedmiesiączkowego
•
krwawienia są mniej obfite i niebolesne
•
środki hormonalne pozwalają na regulację czasu wystąpienia
miesiączki
•
zmniejsza ryzyko wystąpienia chorób narządu rodnego - rzadziej
występuje zapalenie przydatków, mniej jest torbieli
czynnościowych jajników
•
zapobiega rozwojowi nowotworów trzonu macicy i jajników oraz
łagodnych rozrostów sutka (włókniaki, łagodne gruczolaki)
•
zmniejszone jest ryzyko wystąpienia ciąży pozamacicznej
•
mniejsze jest ryzyko rozwoju chorób tarczycy oraz osteoporozy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Narządy estrogenozależne
- Receptory dla estrogenów
- Liczba receptorów dla estrogenów w skórze
- Receptory dla estrogenów w skórze
- Slide 13
- Wpływ estrogenów na skórę
- Wpływ estrogenów i progesteronu na skórę
- Wpływ hipoestrogenizmu na właściwości skóry
- Slide 17
- Pigułka antykoncepcyjna
- Dobór pigułki antykoncepcyjnej
- Bezwzględne przeciwwskazania do antykoncepcji hormonalnej
- Bezwzględne przeciwwskazania do antykoncepcji hormonalnej
- Metody antykoncepcji hormonalnej
- Metody antykoncepcji hormonalnej
- Metody antykoncepcji hormonalnej
- Zastosowanie progestagenów
- Powikłania antykoncepcji hormonalnej
- Powikłania antykoncepcji hormonalnej
- Korzyści stosowania antykoncepcji hormonalnej
Wyszukiwarka
Podobne podstrony:
Wpływ aktywności fizycznej i jej braku na organizm osoby niepełnosprawnej, fizjoterapia, Sport osób
Wpływ wysiłku fizycznego na organizm
wpływ promieniowania UV na organizm
Wpływ niedoboru ruchu na organizm ludzki, kosmetologia, ogólne
WPLYW MASAZU NA ORGANIZM, Kosmetologia notatki
Wpływ stresu na organizm człowieka
CHEMIA ''Wpływ śkładników żywności na organizm''
Wpływ ruchu na organizm człowieka
Wpływ prądu elektrycznego na organizmy żywe
Wpływ masażu na organizm człowieka
7 Patogeny i ich wpływ na organizm człowieka
145 Wplyw temperatury na organizm drogi oddawania ciepla
Wpływ poszczególnych rodzajów pożywienia na organizm osoby z grupą krwi 0, Zgodne z grupą krwi
Wpływ promieniotwórczości na organizmy żywe
W5 wplyw kinezyterapii na organizm
Wpływ promieniowania elektromagnetycznego na organizm człowieka
Wpływ używek na organizm człowieka
Wpływ temperatury na organizm
więcej podobnych podstron