
FARMAKOTERAPIA
NIEWYDOLNOŚCI ODDECHOWEJ
ANALGOSEDACJA
Opracował Jarosław Pawlik
2009

ANALGOSEDACJA
Obniżenie poziomu świadomości za pomocą środków
farmakologicznych.
Senność
Ustąpienie lęku /anksjolitycznie/
Niepamięć następcza
Osłabienie odruchów obronnych
Działanie p/bólowe /analgezja/
Komfort pacjenta.
Ułatwienie wentylacji mechanicznej.
Umożliwienie zabiegów pielęgnacyjnych.

ANALGOSEDACJA
Definicje sedacji wg.ASA:
Płytka sedacja:
Poprawnie spełnia polecenia werbalne, uspokojony.
Niezaburzona czynność ukł. oddechowego i krążenia
Zaburzone funkcje poznawcze i koordynacja
Sedacja średniego stopnia
z zachowaniem obniżonego poziomu świadomości
Reaguje na polecenia głosowe, można wybudzić głosem.
Niezaburzona czynność ukł. oddechowego i krążenia
Głęboka sedacja:
Znacznie obniżony poziom świadomości
Pacjent reagujący na powtarzany bądź bólowy bodziec
Czynność oddechowa może być zaburzona
Zazwyczaj niezaburzone funkcjonowanie ukł. krążenia.

ANALGOSEDACJA
Skala sedacji Ramseya /RSS/
Stan czuwania, przytomności:
1.Pobudzony, niespokojny
2.Współpracujący, spokojny
3.Odpowiadający tylko na pytania
Stan senności:
4. Reagujący żywo na pukanie w czoło lub silny
bodziec dźwiękowy
5.Reakcja spowalniała
6.Bez reakcji na bodziec.

ANALGOSEDACJA
Zmodyfikowana skala Ramsaya /mRSS/
1.
zalękniony, pobudzony, niespokojny
2.
Współpracujący, spokojny, zorientowany,
akceptujący wentylację.
3.
Śpiący, szybka reakcja na lekkie pukanie w czoło
lub głośny bodziec słuchowy
4.
Śpiący, wolna reakcja na pukanie w czoło lub
głośny bodziec słuchowy
5.
Bez reakcji na pukanie w czoło lub głośny bodziec
słuchowy. Reaguje tylko na bodziec bólowy.
6.
Bez reakcji na bodziec bólowy

ANALGOSEDACJA
Skala sedacji Richmond /RASS/
-5 nieprzytomny, bez reakcji na stymulacje fizyczną
-4 głęboka sedacja, brak odpowiedzi na głos , lekkie poruszenie na
stymulację fizyczną
-3 średnia sedacja, reakcja na głos poruszenie się bez
otwarcia oczu
-2 lekka sedacja, na głos lub pobudzenie, kontakt
wzrokowy <10s
-1 senny, nie całkiem przytomny, na bodziec kontakt
wzrokowy
>10s
0
przytomny, spokojny
+1 niespokojny, pobudzony, bez żwawych agresywnych ruchów
+2 pobudzony, wykonuje niecelowe ruchy lub walczy z
respiratorem
+3 bardzo pobudzony, wyrywa wkłucia, agresywny wobec personelu
+4 walczący, pobudzony, bezpośrednio niebezpieczny dla otoczenia

ANALGOSEDACJA
Skala sedacji Addenbrookea
Pobudzony
Przytomny
Reagujący na głos
Reagujący na odsysanie z tchawicy
Nie reagujący na bodźce
Śpiączka

ANALGOSEDACJA
Inne skale sedacji:
MASS
/Motor Activity Assessment Scale/
SAS
/Sedation Agitation Scale/-
Riketa

ANALGOSEDACJA
Monitorowanie stanu świadomości
podczas sedacji w OIT – monitor BIS.
Analiza spektralna sygnału EEG poddana
obróbce matematycznej – otrzymujemy
INDEX BIS 0-100
100 - przytomny/lekka
sedacja
70 - lekkie uśpienie
60 – umiarkowane uśpienie
40 – głęboki sen
0 – płaski zapis EEG
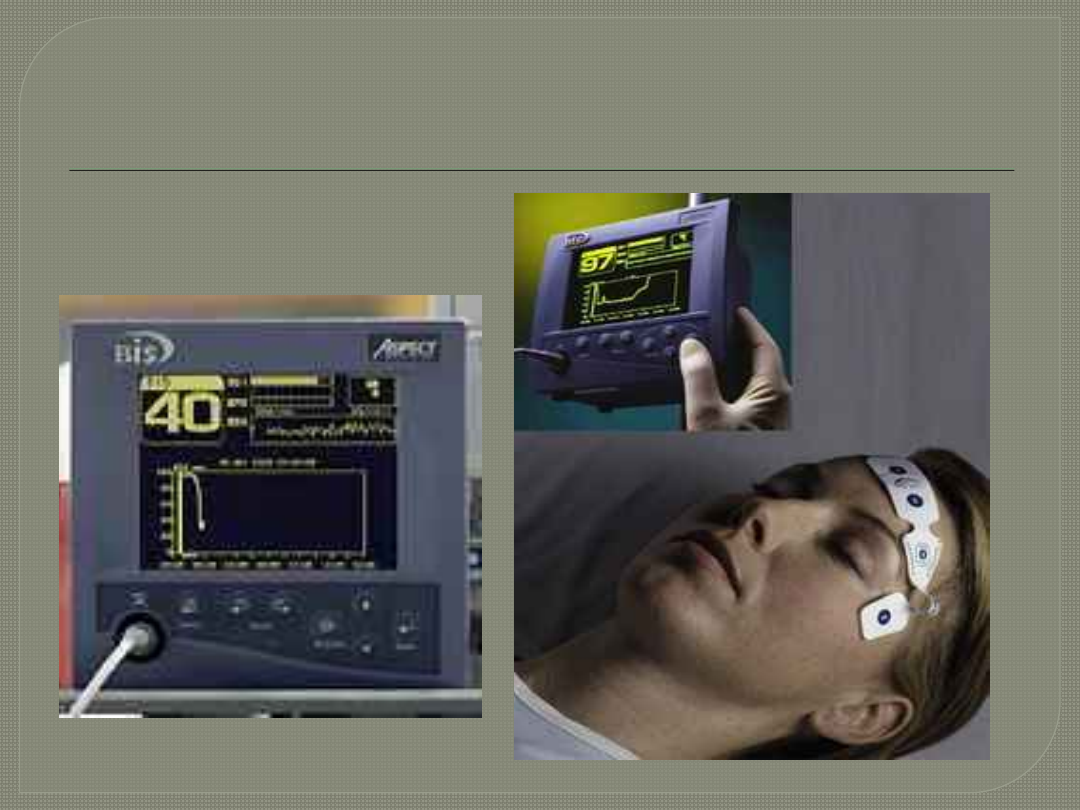
ANALGOSEDACJA
Monitor BIS

ANALGOSEDACJA
Skutki niewłaściwej analgosedacji:
Zbyt płytka:
1)
Wzrost RR i tachycardii
2)
Zaburzenia rytmu serca
3)
Niedokrwienie mięśnia sercowego
4)
Pobudzenie ruchowe – przypadkowe ekstubacje,
usunięcia przez pacjenta wkłuć donaczyniowych.
5)
Niewłaściwa wentylacja mechaniczna: kaszel,
„kłócenie się” z respiratorem, ryzyko odmy
opłucnowej
6)
Reakcje lękowe, depresyjne (
71% pacjentów IT
)
7)
Wzrost katabolizmu

ANALGOSEDACJA
Skutki niewłaściwej analgosedacji c.d.
Zbyt głęboka:
Depresja oddechowo-krążeniowa
Przedłużone budzenie
Przedłużona wentylacja mechaniczna
Wzrost ryzyka VAP
Przedłużony pobyt w IT
Maskowanie objawów neurologicznych

ANALGOSEDACJA
Stosowanie codziennej przerwy i
ponownego ustalenia dawkowania w
celu uniknięcia nadmiernej sedacji.
Ocena głębokości sedacji wielokrotnie
w ciągu dnia ( co 4 godziny).

ANALGOSEDACJA
Przy długotrwałej terapii ( ponad 7 dni )
Zawsze powolna korekcja dawek.
Ryzyko objawów odstawienia.
Postępowanie niefarmakologiczne
:
Zapewnienia dobowego rytmu snu
Zmniejszenie poziomu hałasu <35dB
Dbałość o poczucie bezpieczeństwa i
zrozumienia przez chorych czynności
pielęgnacyjno-leczniczych.

ANALGOSEDACJA
LEKI:
Benzodiazepiny /diazepam, lorazepam,
flunitrazepam, midazolam/
Barbiturany /Thiopental/
Etomidat
Propofol
Ketamina
Opioidy / fentanyl, alfentanyl, sufentanyl,
remifentanyl, morfina, dolargan, mepiridine,
tramal/
Neuroleptyki / droperydol/

ANALGOSEDACJA
BENZODIAZEPINY
Diazepam
/ Relanium, Diazemuls/
Flunitrazepam /Rohypnol/
Midazolam
/ Dormicum, Midanium,Fulsed,
Sopodorm/.
Temazepam
Lorazepam
Clonazepam

ANALGOSEDACJA
BENZODIAZEPINY
Mechanizm działania:
Rec.benzodiazepinowy znajduje się na podtypie
A
rec. GABA
/kw.γ-aminomasłowy/ - hamowanie OUN.
Rec. w całym mózgu ( zwłaszcza w korze
mózgowej, móżdżku i hipokampie) i rdzeniu
kręgowym.
Brak podtypu A rec. GABA poza OUN
– niewielki
niekorzystny efekt na ukł. Krążenia.
Inne subst. działajace na typ A rec. GABA :
barbiturany, propofol, alkohol – synergizm.

ANALGOSEDACJA
BENZODIAZEPINY
Mechanizm działania c.d.:
p/lękowe, uspokajające,
p/drgawkowe
niepamięć następcza .
Zmniejszenie napięcia mięśniowego
(ułatwia wentylację mechaniczną)
Depresja ośrodka oddechowego
(zmniejszona odpowiedź na wzrost pCO2)

ANALGOSEDACJA
BENZODIAZEPINY
Mechanizm działania c.d.:
Przy długotrwałej terapii mogą spowodować
uzależnienie
,
tolerancję
( obniżona zdolność
wiązania się z receptorem).
Przy natychmiastowym odstawieniu
– zespół
odstawienny.
U starszych redukcja dawki / zwiększona
wrażliwość/.

ANALGOSEDACJA
BENZODIAZEPINY
Mechanizm działania c.d.:
Metabolizowane w wątrobie
Wydalane przez nerki
Niektóre metabolity – biologicznie czynne
( desmetylodiazepam).
Ryzyko kumulacji dawki
( zwłaszcza w
niewydolności wątroby i nerek).

ANALGOSEDACJA
BENZODIAZEPINY
Pomimo braku działania
przeciwbólowego zmniejszają
zapotrzebowanie na
analgetyki przez hamowanie
oczekiwania bólowego.

ANALGOSEDACJA
BENZODIAZEPINY
DIAZEPAM:
nierozpuszczalny w wodzie
rozpuszczalnik złożony: glikol propylenowy,
etanol, benzoesan sodu – kwaśne pH –
bolesne iniekcje.
Emulsja tłuszczowa /diazemuls/
Amp. 2ml 5mg/ml
Długodziałający
- okres połowiczej eliminacji
20-50 godz.

ANALGOSEDACJA
BENZODIAZEPINY
DIAZEPAM c.d.:
Aktywny metabolit
desmetylodiazepam
okres eliminacji połowiczej
36-200godz.
Recyrkulacja jelitowo-wątrobowa
: część
metabolitów wydzielana jest z żółcią i
ponownie wchłaniana do krwi – ponowny
wzrost stężenia w osoczu po 6-8 godz.
W IT
5-10 mg i.v. co 4 h, 0,03 – 0,1mg/kg i.v.
Nie stosujemy wlewu.

ANALGOSEDACJA
BENZODIAZEPINY
MIDAZOLAM
W pH krwi rozpuszczalny w tłuszczach i
szybko przenika do OUN
Wszystkie drogi podaży: p.o., p.r., i.m., i.v.
Amp. a 5mg , a 50 mg
Metabolizowany w wątrobie
Hydroksymidazolam – aktywny biologicznie
metabolit, ma znaczenie kliniczne tylko przy
niewydolności nerek i długotrwałym wlewie.

ANALGOSEDACJA
BENZODIAZEPINY :
MIDAZOLAM c.d.:
Dawka pojedyncza
0,02-0,1 mg/kg
Początek działania po 90 s ,
Max. Działanie po 2-5 min.
Po 15 min 10-20 % stężenia wyjściowego.
Czas połowiczej eliminacji ok. 2godz.
1,5-2 x silniejszy od diazepamu
Można rozpuszczać.
W IT
0,03-0,2 mg/kg/godz.

ANALGOSEDACJA
BENZODIAZEPINY :
Średniodługodziałajace: 5-24 godz.
Flunitrazepam:
0,02 mg/kg i.v.
Lorazepam:
Podaż p.o., i.v.
Dawka 0,02-0,06 mg/kg
wlew i.v. 0,04-0,2 mg/kg/godz
Okrese połowiczej eliminacji ok.15 godz.
Silne działanie amnestyczne.
Stosowany do premedykacji i leczenia silnych
napadów paniki.

ANALGOSEDACJA
FLUMAZENIL /Anexate/
Swoisty antagonista rec.
benzodiazepinowego.
Rozpuszczalny w wodzie
Podaż dożylna 0,1-0,2 mg i.v. ,
powtarzanie dawek do max. 3,0 mg .
Stosowany również we wlewie ciąłym.
Metabolizowany w watrobie – sprzęgany z
kw.glukuronowym i wydalany przez nerki

ANALGOSEDACJA
FLUMAZENIL /Anexate/ c.d.:
Początek działania 2min. , szczyt 10 min.
Okres połowiczej eliminacji
ok. 1 godz.
Możliwa powtórna sedacja.
P/W:
w zatruciu TCA, leczonych na
drgawki.
Nie polecany w IT – ryzyko efektu
odstawienia.

ANALGOSEDACJA
BARBITURANY
THIOPENTAL:
Stosowany przy głębokiej sedacji
pH 10,8 , sól sodowa rozpuszczalna w wodzie
Świeżo przygotowany roztwór może być przechowywany
przez 24 h, wlew w osłoniętych strzykawkach.
Początek działania po 30 s, czas działania 5-7 min.
( redystrybucja leku z tkanki mózgowej do innych
tkanek).
Wysoka rozpuszczalność w tłuszczach i niski stopień
jonizacji w prawidłowym pH krwi ok. 61% ( pKa 7,6)
umożliwia szybką dyfuzję do OUN

ANALGOSEDACJA
BARBITURANY
THIOPENTAL c.d.:
Łącza się z receptorami sąsiadującymi z rec.GABA, nasilając
działanie GABA
Zmniejsza metabolizm mózgowy i wtórnie spadek przepływu
mózgowego.
Zahamowanie czynności OUN , w tym odruchów rdzeniowych
( czynnościowe hamowanie tworu siatkowatego w pniu
mózgu)
Mocne działanie hipnotyczne , słabe analgetyczne.
Zmniejszenie wrażliwości ośrodka oddechowego na CO2

ANALGOSEDACJA
BARBITURANY
THIOPENTAL c.d.:
Zmniejszenie kurczliwości mięśnia sercowego i
rozszerzenie naczyń obwodowych ( zwłaszcza
żył). ↓RR, odruchowy wzrost akcji serca.
Redukcja ciśnienia śródgałkowego, zniesione
odruchy rogówkowy, spojówkowy, rzęsowy i
powiekowy.
Indukuje enzymy mikrosomalne hepatocytów
( zwiększa szybkość metabolizmu i eliminacji
innych leków) –p/w w porfirii.

ANALGOSEDACJA
BARBITURANY
THIOPENTAL c.d.:
Kumulacja w tk. tłuszczowej –
możliwość przedłużenia eliminacji
leku u osób otyłych.
Okres połowiczej eliminacji ok. 12
godzin.
Metabolizowany w wątrobie do
nieaktywnych metabolitów.

ANALGOSEDACJA
BARBITURANY
THIOPENTAL c.d.:
Dawkowanie :
3-5 mg/kg i.v. do znieczulenia
wlew i.v. przy głębokiej sedacji
( 1-4g / dobę - neurocytoprotekcja)

ANALGOSEDACJA
BARBITURANY
THIOPENTAL : Działanie niepożądane
Uczulenia
Porfiria
Indukuje powstanie kw. α–aminolewulinowego enzymu
ograniczajacego szybkośc produkcji porfiryn, mogą
wywołać ostry atak porfirii.
Mioklonie ( metoheksital) i czkawka
Podrażnienie żył i uszkodzenie tkanek:
Ryzyko zakrzepicy żylnej.
Przy podaży pozanaczyniowej ryzyko martwicy rozpływnej.

ANALGOSEDACJA
PROPOFOL
Do indukcji i podtrzymania znieczulenia
Głęboka sedacja w IT.
Preferowany jeśli istotne jest szybkie wybudzenie
pacjenta
Pochodna Fenolu.
1% roztwór izotoniczny emulsji oleju w wodzie,
zawiera lecytynę z jaj kurzych , glicerol, olej
sojowy i EDTA.
Zwiększa aktywność rec.GABA - ham.OUN.

ANALGOSEDACJA
PROPOFOL c.d.
Ostrożność stosowania u chorych z
Epilepsją
Na ukł.krążenia: poszerzenie naczyń i
inotropowo ujemnie, osłabia odruchy z
baroreceptorów - ↓RR
Obniżenie napięcia mięśniowego
Nie wpływa na motorykę przewodu
pokarmowego, rzadko wymioty.
Metabolizowany w wątrobie i eliminowany
przez nerki.

ANALGOSEDACJA
PROPOFOL c.d.
Dawka do indukcji znieczulenia 1-2,5 mg/kg
U dzieci 3-3,5 mg/kg
Nie należy stosować u dzieci poniżej 1 m.ż
W sedacji w IT
2 – 6 mg/kg/h
25-75 ug/kg/min
w połączeniu z wlewem MF 2mg/godz.

ANALGOSEDACJA
PROPOFOL c.d.:
Okres połowiczej eliminacji 2-4,5 godz
Szybkie ustępowanie sedacji po zaprzestaniu
infuzji.
Wartość kaloryczna
lipidów propofolu 1,1 kcal/ml ,
powinna być uwzględniona w obliczaniu bilansu
żywieniowego.
Po 2 dniach wlewu konieczna kontrola stężenia TG.

ANALGOSEDACJA
PROPOFOL c.d.
Technika docelowego stężenia leku we
krwi podczas infuzji (TCI-target controlled
infusion).
Wymagane specjalne pompy z TCI
Wprowadzenie wagi pacjenta i pożądanego
stężenia
Utrzymanie stężenia
3-6 ug/ml
wystarczające do
znieczulenia z jednoczesną analgezją .
Automatyczne obliczanie stężenia przez pompę.

ANALGOSEDACJA
PROPOFOL c.d.
Emulsja propofolu podtrzymuje
rozwój bakterii – ryzyko
zakażenia bakteryjnego w
przypadku nie zużycia otwartej
ampułki przez 6 godz.
Wskazana wymiana zestawu do
infuzji propofolu co 12 godzin.

ANALGOSEDACJA
ETOMIDAT:
Karboksylowa pochodna imidazolowa
Dostępny w formie przezroczystego
płynu zawierającego 35% glikol
propylenowy / hypnomidate/ lub w
formie białej emulsji zawierający olej
sojowy oraz kwasy tłuszczowe/
etomidate-lipuro/.
Amp 20mg/10ml
pH hypnomidate 8,1

ANALGOSEDACJA
ETOMIDAT c.d.:
Anestetyk o szybkim i krótkim czasie
działania
Wzmaga hamujące działanie GABA na OUN
Czas działania 2-10 min.
Okres połowiczej eliminacji 2-5 godz.
Metabolizowany w wątrobie i osoczu do
nieaktywnych metabolitów.
Dawka do indukcji znieczulenia
0,15-0,3 mg/kg

ANALGOSEDACJA
ETOMIDAT - działanie niepożądane:
Hamuje syntezę kortyzolu w nadnerczach i
upośledza odpowiedź na ACTH!
Zahamowanie działania kory nadnerczy
występuje nawet po pojedynczej dawce leku
i utrzymuje się przez wiele godzin.
Przy długotrwałym wlewie powodował
wzrost śmiertelności i częstości zakażeń!!!
Unikany w IT.

ANALGOSEDACJA
ETOMIDAT - działanie niepożądane:
Niewielki niepożądany wpływ na ukł.
Krążenia
U ok. 40 % pacjentów powoduje
ruchy
mimowolne.
Nudności i wymioty ( ok. 30% pacjentów)
Pobudzenie w okresie wybudzenia.
Zakrzepica żylna ( częściej niż po innych
lekach)
Ból w miejscu wstrzyknięcia.

ANALGOSEDACJA
KETAMINA
Na rec. NMDA
Powoduje stan
anestezji dysocjacyjnej
-
rodzaj stanu kataleptycznego.
Pacjent jest odcięty od otoczenia, ale nie
jest to stan normalnego snu.
Analgezja ( ból somatyczny, nie na ból
trzewny)
Niepamięć .

ANALGOSEDACJA
KETAMINA c.d.:
Koszmary senne, halucynacje wzrokowe
(konieczna podaż benzodiazepin).
Wzrost RR ( wzrost wrażliwości mięśnia
sercowego na aminy katecholowe)
Wzrost ciśnienia śródczaszkowego
( wzrost przepływu mózgowego), wzrost
metabolizmu mózgowego.
Przejściowy wzrost ciśnienia
śródgałkowego

ANALGOSEDACJA
KETAMINA c.d.:
Nie upośledza odruchów gardłowych i
krtaniowych .
Relaksacja mięśniówki oskrzeli.
Sedacja pacjentów w stanie
astmatycznym
.
Okresowo ruchy mimowolne.
Nasilone wydzielanie gruczołów
ślinowych.

ANALGOSEDACJA
KETAMINA c.d.:
Rozpuszczalny w wodzie roztwór stosowany
10mg/ml.
Dobrze rozpuszczalny w tłuszczach
pH 3,5-5,5
Dawki anestetyczne:
i.v. 1-2 mg/kg i.m. 6- 12 mg/kg
Początek działania po 30-60 s (po 3-4 min po i.m.)
Czas działania pojedynczej dawki 10-15 min. ( 15-
25 min po i.m.)

ANALGOSEDACJA
KETAMINA c.d.:
Metabolizowany w wątrobie.
Aktywny metabolit
norketamina
Czas połowiczej eliminacji ok. 2,5
godz.
Wydłużony czas budzenia.

ANALGOSEDACJA
KETAMINA c.d.:
Użyteczna do znieczulenia u chorych
we wstrząsie, do analgosedacji przy
bolesnych zmianach opatrunków przy
oparzeniach, znieczulenie w leczeniu
astmy oskrzelowej.

ANALGOSEDACJA
KETAMINA przeciwwskazania:
Schorzenia naczyń wieńcowych
Nadciśnienie tętnicze
Stenoza aortalna lub mitralna
Guz chromochłonny nadnerczy
Niewyrównana hypertyreoza
Uszkodzenie oka z perforacją
Pęknięcie macicy i wypadanie pępowiny
Schorzenia psychiatryczne
Padaczka ( ostrożnie)

ANALGOSEDACJA
Klonidyna i Deksmedetomidyna/DME/.
Ośrodkowi agoniści rec.α2.
Sedacja w leczeniu zespołów delirycznych.
Przytomna sedacja –
spokojni,ale łatwo ich
wybudzić.
DME dopuszczona do stosowania we wlewie
do 24h
Działanie uspokajające, p/bólowe.
Zmniejszenie zapotrzebowanie na opioidy.

ANALGOSEDACJA
Ból wg IASP
( Międzynarodowe
Towarzystwo Badań nad Bólem ):
nieprzyjemne doznanie zmysłowe i
przeżycie emocjonalne związane z
istniejącym lub mogącym wystąpić
uszkodzeniem tkanek, albo
opisywane przez chorego w
kategoriach takiego uszkodzenia.

ANALGOSEDACJA
ANALGEZJA:
Stępienie lub brak odczuwania bólu
lub przykrych doznań.
Ból w IT:
Wynikające ze stanu chorobowego
Czynności terapeutyczne (wkłucia, dreny,
cewniki, rurki intubacyjne, wentylacja
mechaniczna, odsysanie dróg oddechowych,
zmiany opatrunków , unieruchomienie
pacjenta).

ANALGOSEDACJA
ANALGEZJA:
Skale oceny poziomu bólu:
VRS
/Verbal Rating Scale/
NRS
/Numeric Rating Scale/
VAS
/Visual Analog Scale/
VAS i NRS – konieczna przytomność chorego
i zachowany kontakt logiczny. Mało
przydatne w IT.

ANALGOSEDACJA
ANALGEZJA:
W OIT przydatne skale opierające się na
obserwacji pacjenta:
Observe Reported Faces Scale
Behavioral Physiological Scale
Zmiany w wyglądzie, zachowaniu ( ruchy
obronne, wyraz twarzy, pozycja)
zmiany wykładników fizjologicznych: RR,
częstotliwośc rytmu serca, częstośc
oddechów.

ANALGOSEDACJA
ANALGEZJA:
OPIOIDY
NSAID
Morfina
Fentanyl
Remifentanyl
Alfentanyl
PARACETAMOL
Sufentanyl
Dolargan

ANALGOSEDACJA
OPIOIDY:
Receptory opioidowe – związane z
Białkiem G. Jego aktywacja
powoduje:
Hamowanie CA
( cyklazy adenylowej)
Nasilenie otwarcia kanałów potasowych
(hyperpolaryzacja neuronów
postsynaptycznych ,hamowanie
przekaźnictwa synaptycznego.)
Hamowanie kanałów wapniowych
(
zmniejszenie presynaptycznego
wydzielania neuroprzekaźników).

ANALGOSEDACJA
OPIOIDY:
Receptory opioidowe:
MOP (mi)
KOP(kappa)
DOP(delta)
NOP (receptor dla nocyceptyny
orfaniny FQ)

ANALGOSEDACJA
OPIOIDY:
Występowanie receptorów:
Neurony pre i postsynaptyczne w
rdzeniu kreg.
Układ limbiczny, jadro
ogoniaste,skorupa
Podwzgórze
Kora mózgu

ANALGOSEDACJA
OPIOIDY:
Analgezja opioidów:
Obwodowe działanie w stanach
zapalnych
Pre- i postsynaptyczne hamowanie w
rogach grzbietowych rdzenia
kręgowego
Działanie supraspinalne w pniu
mózgu, wzgórzu i korze mózgowej.

ANALGOSEDACJA
Działanie dodatkowe opioidów:
OUN:
Sedacja, sen
Nastrój: euforia, dysforia(KOP), omamy
Możliwość tolerancji ( zmniejszenie ilości
aktywnych receptorów)
Uzależnienie
Układ oddechowy:
Depresja oddechowa
Spadek wrażliwości ośrodka oddechowego na
CO2

ANALGOSEDACJA
Działanie dodatkowe opioidów:
Układ krążenia:
↓RR i tachycardia – przez wydzielanie HISTAMINY
Bradykardia
Obniżają ośrodkowe napięcie wspólczulne
Układ pokarmowy:
Nudności, wymioty
Spowolnienie perystaltyki
Zaparcia
(rec. opioidowe w mm. gładkich jelit)
Skurcz pęcherzyka żółciowego

ANALGOSEDACJA
Działanie dodatkowe opioidów:
Zatrzymanie moczu
Świąd
Sztywność mięśni
– zwłaszcza sztywnośc
klatki piersiowej, problemy z wentylacja
( zwłaszcza po FN).
Zaburzenie termoregulacji
Depresja układu odpornościowego
Zaburzenia endokrynologiczne
– osłabienie
czynności nadnerczy, gr.płciowych i
niepłodność.

ANALGOSEDACJA
OPIOIDY:
Metabolizowane w wątrobie .
Wydalane z moczem i żółcią.
Recylkulacja wątrobowo-jelitowa
( ponownie wchloniete w jelicie
cienkim – wtórny szczyt stężenia leku
w osoczu.)
Redukcja dawek w niewydolności
wątroby, nerek, starszym wieku.

ANALGOSEDACJA
MORFINA:
Hydrofilowa pochodna fenantrenu
Podaż: p.o. , i.v., p.r., zo, pp.
Biodostępność dawki doustnej 35-75 % -
efekt pierwszego przejścia przez wątrobę.
Dawka pojedyncza 1/6 dawki dobowej , co 4
godziny
Metabolizowana przez enzymy
mikrosomalne w
wątrobie,
nerkach i
jelitach.

ANALGOSEDACJA
MORFINA:
Czynne metabolity M-3G ,
M-6G
90% metabolitów wydalana jest z
moczem
M-6G (morfino-6 glukuronid)
na rec. MOP silniej niż morfina.
10% morfiny metabolizowana do M-6G
Niebezpieczeństwo akumulacji u
chorych z niewydolnością nerek.

ANALGOSEDACJA
MORFINA :
Dawki:
1-5 mg i.v. co 2 godz.
Wlew i.v. 1-5 mg/godz
. ( ostrożnie w
niewydolności nerek)
PCA
/patient controlled analgesia/ - tylko u lżej
chorych pacjentów, przytomnych.
Bolus 1-2 mg, czas blokady 5-8 min, dawka max. 40
mg/4 godz. bez ciągłego wlewu.

ANALGOSEDACJA
PCA

ANALGOSEDACJA
HYDROMORFON:
Niezarejestrowany w Polsce
Dawka 1,3 mg = 10 mg Morfiny
Przedłużony czas działania.
Nie uwalnia histaminy.
Metabolity nieczynne.
PETYDYNA/dolargan, dolcontral/
Niepolecany w OIT w długotrwałej terapii
Czynny metabolit
NORPETYDYNA
– działa na OUN
powodując
drgawki.
Ma działanie atropinopodobne-
tachycardia.

ANALGOSEDACJA
FN /fentanyl/:
Znaczny metabolizm podczas pierwszego
przejścia przez watrobę (70%) – nie jest
podawany doustnie.
Płuca –
efekt pierwszego przejścia
75 % dawki FN
Jest ok. 80-100 x silniejszy od morfiny
Tylko 30-40 x silniejszy przy podaży
przewlekłej ( np. Plastry Durogesic)
Jest lipofilny :
szybki początek działania

ANALGOSEDACJA
FN:
Dawki:
Wstępnie:
25-75 mg
i.v. co 10min.
Dawka nasycajaca 1-3 ug/kg
Ciągły wlew
: 50-200mg/godz.
i.v.
PCA
: bolus 10-30 mg, czas blokady 5
min. , max dawka 300-400mg / 4
godz.
Połowiczy czas eliminacji do 6godz.

ANALGOSEDACJA
Alfentanyl:
Najszybszy początek działania
Metabolizowany w wątrobie
(cytochrom p450.)
Szczyt działania po
1-2min
Czas działania
10-20min.

ANALGOSEDACJA
Sufentanyl:
Szczyt działania po 8min
Czas działania 40-min- 1,5 godz.
625 x silniejszy od Morfiny
12 x silniejszy od FN
Czynny metabolit
demetylosufentanyl
– na
rec.MOP o sile 10% siły sufentanylu.

ANALGOSEDACJA
Remifentanyl /Ultiva/
Siła działania zbliżona do fentanylu, a więc
100x większej od morfiny.
Dzięki swej budowie estrowej ulega rozpadowi
w wyniku działania niespecyficznych
esteraz
tkankowych i osoczowych do metabolitów o
znikomej aktywności.
Niewydolność nerek i wątroby bez wpływu na
klirens remifentanylu.

ANALGOSEDACJA
Remifentanyl c.d.:
Wraz z rozkładem leku ustępuje jego
działanie analgetyczne i depresyjne
wobec ośrodka oddechowego.
Niezależnie od czasu wlewu.
Półokres eliminacji wynosi
5-8 minut
-
ultrakrótki czas działania.

ANALGOSEDACJA
Remifentanyl c.d.:
Niewielki wpływ depresyjny na układ
sercowo- naczyniowy.
Dawka :
Wstępna
0.3 -1 g/ kg m. c.
wlew ciągły dożylny z prędkością
0.025- 0.5 g/ kg/ min

ANALGOSEDACJA
Tramadol /tramal/:
Słaby opioid.
Analgezja w dwojaki sposób:
Agonista rec. MOP i KOP
Pobudza zstępujące układy hamujące
przewodzenie bólu w rdzeniu
kręgowym, hamując wychwyt zwrotny
NA i powodując uwalnianie serotoniny w
synapsach.

ANALGOSEDACJA
OPIOIDY: mieszani agoniści-
antagoniści :
Pentazocyna:
agonisci KOP i słabi antagoniści MOP
Omamy, dysforię
Podnosi RR
Rzadko stosowana.
Częściowi agoniści:
Buprenorfina:

ANALGOSEDACJA
Paracetamol: /acetaminofen/
Mechanizm nie jest dobrze poznany
Hamowanie syntezy prostoglandyn w
OUN – ośrodkowe działanie
antynocyceptywne .
Biodostępność przy podaży doustnej
to 70-90%.
Okres połowiczej eliminacji 2-3 godz.

ANALGOSEDACJA
Paracetamol: /acetaminofen/ c.d.:
Metabolizowany w wątrobie do
nieczynnych metabolitów.
W niewielkiej ilości do
hepatotoksycznego NA-PQI / N-acetylo-
p-benzochinonu/.

ANALGOSEDACJA
Paracetamol: /acetaminofen/ c.d.:
Dawki 1,0g i.v. co 6-8 godz.
15-20 mg/kg
Max. Bezpieczna dawka dobowa 4g
Przy przedawkowaniu:
Śmiertelna niewydolność wątroby.
Szczytowe nasilenie po 3-4 dniach
Leczenie: płukanie żołądka , ACC i Metionina
Ostra martwica cewek nerkowych
Document Outline
- Slide 1
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
- ANALGOSEDACJA
Wyszukiwarka
Podobne podstrony:
23 03 P Marszałek Pytania testowe 09r
23 03 P Marszałek Antybiotyki w intensywnej terapii
23 03 P Marszałek Immunoglobuliny
23 03 P Marszałek NSAID
23 03 P Marszałek Zwiotczenie
23 03 P Marszałek Sterydy
23 03 P Marszałek Bronchodilatatory, mukolityki, nebulizacja
23 03 P Marszałek Grzyby
19 03 23 03
Fundusze inwestycyjne i emerytalne wykład 6 23 03 2015
23 03 pediatria
3 Sieci komputerowe 23 03 2013 [tryb zgodności]
2015 Diagnoza 2 ST amnezje itp 23 03 15 do pdf odblokowanyid 28580
PMI 23 03 2011 wykład
Konspekt zajęć zintegrowanych dla klasy II 23.03, Scenariusze i konspekty
3 Oceany Sedymentacja morska (23 03)
23 03 2012 Logistyka wygkłady
Teoria kształceniaw, 5 23.03.09
23 03 2012 Podstawy państwa i prawa
więcej podobnych podstron