
METODA
BOBATH DLA
DOROSŁYCH
Boguszewska Karolina
Koza Patrycja

Piśmiennictwo:
• Boemer B. „Materiały szkoleniowe Bobath” 2003
• Matyja M., Domagalska M. „Podstawy
usprawniania neurorozwojowego według Berty i
Karela Bobathów” 1998
• Andrzej Zembaty „Kinezyterapia tom II” 2003
•
•

RYS HISTORYCZNY I PODSTAWY TEORETYCZNE
• W metodzie tej, podobnie jak w wielu innych, rys historyczny i podstawy
teoretyczne zostały opracowane niejako wtórnie do wykorzystywanych
zaostrzeń praktycznych. W połowie lat 40. XX wieku, fizjoterapeutka Berta
Bobath, stosując u usprawnianych przez siebie pacjentów różnorodne
pozycje ułożeniowe oraz odpowiednio prowadzone ruchy bierne i czynne,
uzyskała zmianę rozkładu napięcia mięśniowego. Uznała więc, że obecne w
takich przypadkach zaburzenia motoryczne są wyrazem nieprawidłowego
działania OUN. Spostrzeżenie powyższe sprawdzał jej mąż, Karel Bobath,
który szczegółowo analizował rozwój psychomotoryczny człowieka. Autorzy
wykorzystując rezultaty własnych badań, posługując się teorią integracyjnej
funkcji mózgu Wilsona oraz adoptując przedstawiony przez Poppera model
rozwiązywania problemów metoda prób i błędów, określili rys historyczny i
podstawy teoretyczne swej metody. Ich zdaniem, zewnętrznym wyrazem
poziomu dojrzałości i integracji OUN jest mechanizm odruchu postawy. Pod
pojęciem tym rozumieli silnie zróżnicowaną grupę reakcji automatycznych,
które pozwalają na przybieranie i utrzymywanie wbrew sile grawitacji
dowolnej pozycji, umożliwiając jednocześnie skomplikowane czynności
ruchowe.

• Prawidłowe doświadczenia sensomotoryczne umożliwiają
dobór najlepszego w danej sytuacji sposobu rozwiązania
aktualnego problemu funkcjonalnego(zmiana pozycji,
utrzymanie równowagi, lokomocja). Działania takie
charakteryzuje znaczna wariantowość i zmienność (każdy
może to samo zadanie wykonać w nieco inny sposób, ale
również kilkakrotne wykonanie tej samej czynności przez
jedną osobę może cechować pewna różnorodność).
Uszkodzenie OUN powoduje powstanie patologicznego
mechanizmu odruchu postawy. Nieprawidłowe napięcie
mięśniowe, przetrwałe prymitywne odruchy oraz
opóźnione wystąpienie bardziej złożonych reakcji i ich
nieprawidłowa integracja wymuszają powstanie tzw.
”bloków funkcjonalnych”(kompensacja samoistna), które
ze względu na swą małą wariantowość nie zapewniają
prawidłowego rozwoju psychomotorycznego.

GŁÓWNE BLOKADY FUNKCJONALNE
-blok głowy i szyj- nieprawidłowy rozwój
koordynacji oko-ręka, utrwalenie złego
ustawienia głowy w przestrzeni, zaburzona
funkcja języka i ust
-blok obręczy barkowej- zaburzenie funkcji
chwytnej k górnej, utrudnienie ruchów
rotacyjnych tułowia
-blok obręczy biodrowej- niewłaściwe
przenoszenie ciężaru ciała, problemy w
osiąganiu wyższych pozycji, nieprawidłowe
wzorce lokomocyjne.

Terapeuci koncepcji NDT-Bobath dla dorosłych w swej codziennej
pracy rozumieją oraz wykorzystują kluczowe założenia
teoretyczne oraz kluczowe aspekty praktyki klinicznej do
których to należą:
• uzależnienie partycypacji pacjenta w życiu codziennym od jego
poziomu aktywności i współistniejących zaburzeń
• organizacji ludzkich zachowań oraz kontroli motorycznej
• konsekwencji urazu oraz jego wpływu na możliwość
wykonywania ruchów
• proces zdrowienia uwzględniając
- zdolność reorganizacji układu nerwowego i mięśniowego
-nauczanie motoryczne
• rozumowanie klinicze oraz analiza ruchów
• integracja mechanizmów kontroli postawy oraz ruchów
ukierunkowanych na zadania
• wykorzystanie bodźcowania sensorycznego oraz
proprioreceptywnego
• strategii postępowania
• dokumentacji wyników terapii

Koncepcja NDT Bobath dla dorosłych
jest koncepcją pracy 24 godzinnej.
Oznacza to iż proces terapii nie
kończy się po wyjściu z gabinetu.
Terapeuta pomoże rodzinie
pacjentowi zrozumieć teoretyczne
podstawy problemów z jakimi boryka
się on na co dzień, jak
również wypracować strategie
ułatwiające wasze wspólne życie.

Koncepcja Bobath zwraca uwagę na konieczność prawidłowych
zgodnych z fizjologią oddziaływań od samego początku
choroby. Już na intensywnej terapii wszystkie oddziaływania
lekarskie, pielęgniarskie oraz fizjoterapeutyczne muszą być
wykonywane tak, aby nie utrwalać patologii. Odpowiednie
ułożenie, organizacja sali chorych, oddziaływania przy
pacjencie muszą być wykonywane zgodnie z zasadami
koncepcji Bobath. Jest to bardzo ważne, ponieważ badania
przeprowadzone prze Światową Organizację Zdrowia (WHO)
mówią, że 70 % bolesnych barków w udarach mózgowych
powstaje na wskutek nieprawidłowej pielęgnacji pacjenta.
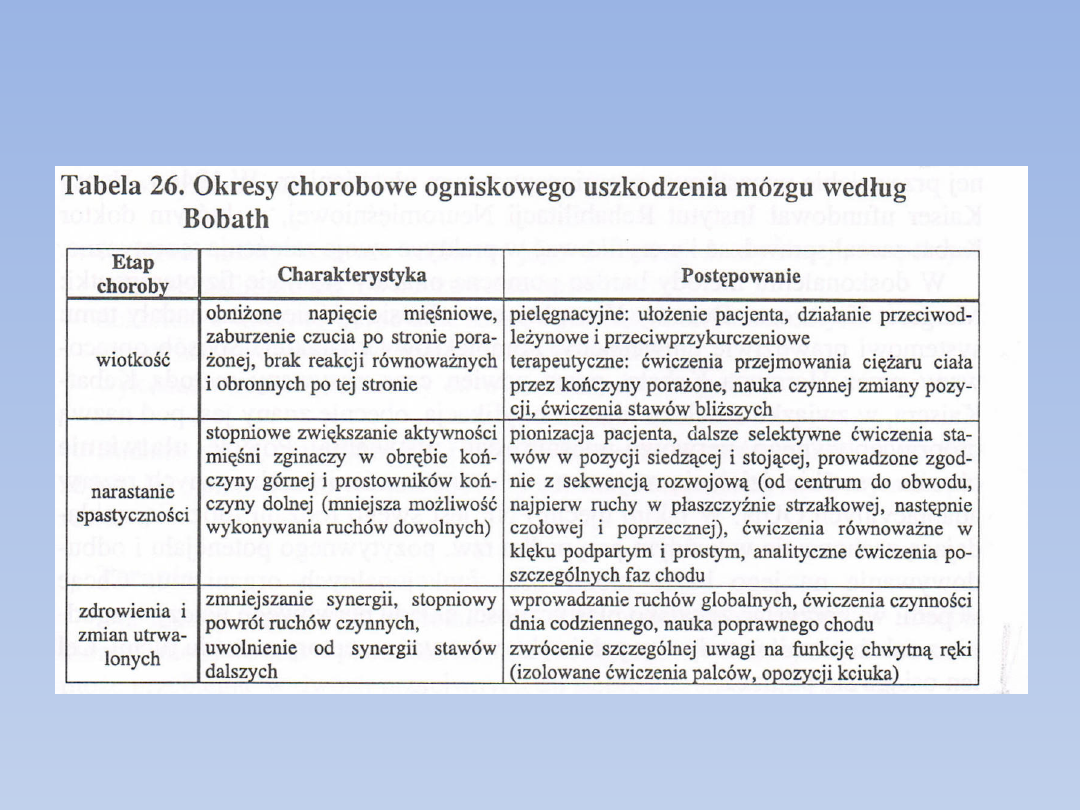
Również we wczesnej fazie po udarze możemy obserwować
narastanie tonusu mięśniowego w kierunku, hipertonusu
(spastyczność). Nieprawidłowe zachowania w czasie
pielęgnacji, badania czy oddziaływań fizjoterapeutycznych w
tym okresie mogą bardzo utrwalać patologię, z którą w
późniejszym okresie będzie trudno walczyć. Dlatego też już w
tym momencie bardzo ważne jest torowanie pozytywnych
wzorców postawnych i ruchowych, wykorzystując różnorodne
wypróbowane zasady należące do koncepcji NDT.

• Koncepcja Bobath zakłada współpracę temu
złożonego z rodziny, lekarza, pielęgniarki,
fizjoterapeuty, logopedy, psychologa oraz
ergoterapeuty. Działanie takiego systemu pozwala na
stosowanie prawidłowych oddziaływań przez 24
godziny. Wówczas pacjent może być usprawniany jako
cały człowiek. Rodzina jest dokładnie informowana, w
jaki sposób należy postępować z pacjentem w czasie
odwiedzin w szpitalu czy w sytuacjach życia
codziennego w domu. Należy pamiętać, że nawet
najlepsza metoda usprawniania, choć stosowana dwa
razy dziennie po godzinie nie jest w stanie wygrać z
dziesięciogodzinnym trybem utrwalania patologii w
dniu codziennym. Dlatego tak istotna w okresie po
szpitalnym jest rola rodziny oraz osób
przebywających, na co dzień z pacjentem.

• Terapeuci koncepcji Bobath muszą bardzo dobrze umieć
analizować normalny fizjologiczny ruch człowieka. Muszą
znać podstawy anatomii i neurofizjologii. Również bardzo
ważna jest znajomość rozwoju neurofizjologicznego dzieci.
Pracując nad normalizacją napięcia mięśniowego bardzo
ważna jest wiedza neurofizjologiczna, pewne umiejętności
techniczne oraz zdolność wczuwania się w sytuację
ruchową (empatia). Bobath w wielu przypadkach, a
zwłaszcza przy normalizacji napięcia mięśniowego, zwraca
uwagę na konieczność stosowania pracy nonwerbalnej (bez
stymulacji głosowej). Nonwerbalne poruszanie pacjenta to
bardzo duża umiejętność terapeutyczna. Koncepcja NDT
Bobath uczy jak poruszać, jak pielęgnować, jak karmić i jak
postępować przez 24 godziny z pacjentem, który doznał
uszkodzenia w CUN. Jest koncepcją, która nie określa
sztywnych ram terapii i jest podatna na ciągłe polepszanie i
modyfikowanie oddziaływań tak, aby osiągać zadawalający
dla pacjenta efekt.

ZASADY TERAPII
• Rozpoczynamy terapię tak wcześnie jak to
jest możliwe,
• Terapeuta pracuje z pacjentem
indywidualnie,
• Podczas terapii uwzględniamy porażone
części ciała,
• Osiąganie samodzielności pacjentów w
zakresie takich czynności dnia codziennego
jak: toaleta, higiena, ubieranie się,
spożywanie posiłków etc.

ZASADY TERAPII
• Terapię rozpoczynamy od
normalizacji napięcia,
• torowanie prawidłowych wzorców
ruchowych,
• pacjent aktywnie uczestniczy w
terapii,
• motywowanie pacjenta poprzez
terapię rozwiązywania problemów.

ZASADY TERAPII
• Facilitację prowadzimy od części
proksymalnych ku dystalnym poprzez pracę
na odpowiednich punktach kluczowych
(mostek, kręgosłup, barki, miednica),
• prowadzenie pacjenta odbywa się przez 24
godziny w ciągu doby (uwzględnić wszystko
co wpływa na pacjenta-środowisko,
opiekunowie),
• zaproponować pacjentowi tyle pomocy ile
trzeba i tak mało jak to możliwe.

ZASADY TERAPII
• Koncepcja zespołu
interdyscyplinarnego
terapeutycznego (możliwie
najpełniejszy powrót funkcji) –lekarz,
pielęgniarki, fizjoterapeuta,
logopeda, neuropsycholog, (wspólne
ustalanie celów i strategii terapii,
prawidłowy sposób prowadzenia
pacjenta),
• pacjent jest usprawniany jako cały
człowiek.

PUNKTY KLUCZOWE
• Obszary zlokalizowane w obrębie ciała
wykazujące swoistą gęstość receptorów,
• Poprzez punkty kluczowe terapeuta może
kontrolować przebieg ruchu,
przeprowadzać facilitację(torowanie) lub
inhibicję (hamowanie) odpowiedzi
organizmu.
• Rozróżnia się punkty kluczowe bliższe
(mostek, bark, miednica) i dalsze (staw
skokowy, kłąb kciuka, paluch)

PUNKTY KLUCZOWE-WYKORZYSTANIE
• podczas badania
• do pozycjonowania (układania, zmian
pozycji)
• jako czuciowa informacja zwrotna
(Feedback)
• do orientacji w linii środkowej ciała
• do reedukacji równowagi
• do oddziaływania na napięcie mięśniowe
• do torowania fizjologicznych wzorców
ruchowych


REEDUKACJA FUNKCJI
Polega na przywróceniu pacjentowi:
-umiejętności wykonywania aktywności
ukierunkowanej na osiągnięcie
konkretnego celu w sposób
ekonomiczny
-umiejętności zmiany zachowania
adekwatnie do zmiany okoliczności i
środowiska

NORMALNY RUCH
• Normalny ruch (np.: zmiana pozycji,
chód) charakteryzuje się
różnorodnością, wielowariantowością,
zmiennością-tak aby w konkretnej
sytuacji optymalnie zrealizować
aktywność ruchową.
• Terapeuta odnosząc się do
normalnego ruchu orientuje się w
patologii.

NORMALNY RUCH
• Zależny jest od zdrowego systemu
nerwowo-mięśniowego; (prawidłowe
przyjmowanie bodźców zewnętrznych
i wewnętrznych, ich zintegrowanie
oraz adekwatna i skoordynowana
odpowiedź CSN).
• Pozwala osiągnąć zamierzony cel
• Rozwija się poprzez interakcję osoby
ze środowiskiem

NORMALNY RUCH JEST:
• Celowy
• efektywny
• ekonomiczny
• automatyczny / zautomatyzowany/
• zamierzony (swobodny)
• Obdarzony różnorodnością

NORMALNY RUCH ZALEŻY OD:
• rozumienia
• motywacji
• prawidłowego funkcjonowania narządów
zmysłów
• siły
• napięcia
• percepcji
• mobilności
• koordynacji
• doświadczeń ruchowych

CZYNNIKI WPŁYWAJĄCE NA NORMALNY RUCH
• Wewnętrzne –mobilność, siła
mięśniowa, napięcie mięśniowe,
przyzwyczajenia, budowa
anatomiczna, samopoczucie w
momencie realizowania zadania
ruchowego
• Zewnętrzne -otoczenie
(znane/nieznane), (przewidywalne/
zaskakujące), cechy zdania
(znane/nieznane), (przewidywalne/
zaskakujące), pora dnia, czas

Podstawą normalnego ruchu
jest prawidłowy centralny
mechanizm kontroli statyki
tułowia
.

NA PRAWIDŁOWY MECHANIZM KONTROLI
POSTAWY SKŁADA SIĘ:
Reakcje nastawcze
• Reakcje równoważne –umożliwiają
utrzymanie środka ciężkości ponad
płaszczyzną podparcia -pozwalają
utrzymać/odtworzyć równowagę.
• Umiejscowienie (placing)-Jest możliwością
reagowania na ruch wykonywany przez inną
osobę bez konieczności wydawania przez nią
słownych poleceń, tak żeby nowo uzyskaną
pozycję wyjściową dokładnie utrzymać.

WARUNKAMI DOWOLNEJ I
FUNKCJONALNEJ AKTYWNOŚCI SĄ:
1. Normalne napięcie mięśniowe –normotonus
• Prawidłowe napięcie musi być na tyle wysokie, abyśmy mogli
przeciwdziałać sile ciężkości, a równocześnie na tyle niskie, aby
umożliwiało na selektywny ruch.
• Prawidłowe napięcie musi umożliwiać wykonanie
dopasowanych, skoordynowanych i płynnych ruchów.
2. Unerwienie zwrotne (recyprokalne) –
odpowiada za prawidłową synchronizację pracy
agonistów, antagonistów i synergistów.
3. Automatyczne wzorce ruchowe –powstają na
bazie prawidłowych doświadczeń
sensomotorycznych.

NAPIĘCIE MIĘŚNIOWE
• Prawidłowe napięcie jest jednym z
warunków funkcjonalnej aktywności
dowolnej.
• Miarą napięcia jest opór przeciwko
ruchowi pasywnemu. (WHO)

NAPIĘCIE ZALEŻNE JEST OD WIELU
CZYNNIKÓW:
• stopnia zautomatyzowania danej czynności
ruchowej
• czynników otoczenia (np.: środowisko
znane/nieznane, oświetlenie, temperatura,
etc)
• płaszczyzny podparcia
• pozycji wyjściowych
• szybkości wykonania (tempa)
• bólu
• emocji

ZABURZENIA NAPIĘCIA
• Hipotonus- obniżone napięcie
mięśniowe
• Hipertonus- wzmożone napięcie
mięśniowe
• Spastyczność- zaburzenie ruchowe,
objawiające się wzmożonym
napięciem mięśniowym lub
sztywnością mięśni

OCHRONA STAWU BARKOWEGO
• Staw barkowy powinien być zawsze
uwzględniany procesie rehabilitacji,
• Bolesny bark dotyka około 70% wszystkich
pacjentów z hemiplegią (WHO),
• Jak wskazują wyniki badań przyczyną
bolesnego barku jest często nieprawidłowa
obsługa pacjenta,
• Prawidłowo prowadzona terapia (koncepcja
24) terapia może zapobiec bólowi barku.

LINIOWOŚĆ (ALIGNMENT)
• Konieczna dla utrzymania
prawidłowej postawy oraz
skoordynowanego, ekonomicznego i
celowego przebiegu ruchu,
• Wszystkie części narządu ruchu
(kości, więzadła, torebki stawowe,
ścięgna, mięśnie, etc.) muszą w
każdej chwili (postawa/wzorzec
ruchowy) znajdować się względem
siebie w ściśle określonym położeniu.

PERCEPCJA CIAŁA
• Percepcja obejmuje wszystkie mechanizmy, które
biorą udział w przetwarzaniu bodźców danej,
aktualnej sytuacji-włączając plastyczność zmysłów-
wysoki poziom organizacji-odpowiednie systemy
pamięci i zdolności odtwarzania pamięci”
Dr f. Affolter
• Percepcja obejmuje mechanizmy, które przetwarzają
docierające do nas bodźce i pozwalają nam się
zorientować w aktualnej sytuacji.
• Percepcja oznacza zrozumienie otoczenia
(środowiska) i nas samych.
• O problemach z percepcją ciała wnioskujemy na
podstawie zachowania pacjenta

ZABURZENIA PERCEPCJI
CIAŁA
• Pacjenci z zaburzeniami percepcji ciała
często są błędnie oceniani jako pacjenci
bez motywacji czy niechętni do terapii.
• Często decyzja (błędna) o zmianie
terapeuty, lub wręcz zaniechanie terapii w
chwili gdy pacjent niechętnie współpracuje.
• Terapeuci powinni rozpoznać zaburzenia
percepcji ciała oraz dać pacjentom czas do
nauki. Powinni zagwarantować
systematyczną terapię.

CZEGO POWINNIŚMY
UNIKAĆ
• Podwyższonego zagłówka łóżka w leżeniu na
plecach,
• miękkich poduszek, zbyt miękkich materacy,
łóżek wodnych,
• uchwytów przy łóżku,
• twardego podparcia stóp,
• przedmiotów w ręce niedowładnej/porażonej,
• infuzji w obrębie strony
niedowładnej/porażonej.

PLASTYCZNOŚĆ
„Jest to zdolność wszystkich komórek
na każdym poziomie ich rozwoju, do
zmiany każdego aspektu ich
fenotypu, jako odpowiedzi na
odchylenie od normy w ich
warunkach wewnętrznych lub
otoczeniu.”
Brown & Hardmann1987

PLASTYCZNOŚĆ
„Neuroplastyczność jest procesem, który
odgrywa dużą rolę w odbudowywaniu
uszkodzonego CSN. W tym wypadku
następuje reorganizacja na poziomie
synaps jak i neuronów (...) z uwagi na
silne torowanie tych procesów przez
bodźce wstępujące jest ważne, aby
torować plastyczność odpowiednimi
wyzwaniami (zadaniami).”
Annunciato N.

Dziękujemy za
uwagę.
Document Outline
- Slide 1
- Slide 2
- RYS HISTORYCZNY I PODSTAWY TEORETYCZNE
- Slide 4
- GŁÓWNE BLOKADY FUNKCJONALNE
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- ZASADY TERAPII
- ZASADY TERAPII
- ZASADY TERAPII
- ZASADY TERAPII
- PUNKTY KLUCZOWE
- PUNKTY KLUCZOWE-WYKORZYSTANIE
- Slide 17
- Slide 18
- Slide 19
- REEDUKACJA FUNKCJI Polega na przywróceniu pacjentowi:
- NORMALNY RUCH
- NORMALNY RUCH
- NORMALNY RUCH JEST:
- NORMALNY RUCH ZALEŻY OD:
- CZYNNIKI WPŁYWAJĄCE NA NORMALNY RUCH
- Slide 26
- NA PRAWIDŁOWY MECHANIZM KONTROLI POSTAWY SKŁADA SIĘ:
- WARUNKAMI DOWOLNEJ I FUNKCJONALNEJ AKTYWNOŚCI SĄ:
- NAPIĘCIE MIĘŚNIOWE
- NAPIĘCIE ZALEŻNE JEST OD WIELU CZYNNIKÓW:
- ZABURZENIA NAPIĘCIA
- OCHRONA STAWU BARKOWEGO
- LINIOWOŚĆ (ALIGNMENT)
- PERCEPCJA CIAŁA
- ZABURZENIA PERCEPCJI CIAŁA
- CZEGO POWINNIŚMY UNIKAĆ
- PLASTYCZNOŚĆ
- PLASTYCZNOŚĆ
- Slide 39
Wyszukiwarka
Podobne podstrony:
metoda bobath dla doroslych
Metoda Bobath dla dorosłych, rehabilitacja
Metoda NDT Bobath w usprawnianiu dorosłych
E learning dla dorosłych 5
E learning dla dorosłych 3
Mleczko Dla dorosłych Kamasutra i inne
Zadania kuratorów dla dorosłych, nauki o rodzinie, Kurator sądowy i rodzinny
EFT-Metoda Filmu, dla myślących, EFT
Rachunek sumienia dla dorosłych, ► Spowiedz Święta
Rachunek sumienia dla dorosłych !!! - dobry (broszura 12ss), Modlitwy i inne Katolickie
analiza przypadku-dokumentacja dla dorosłego, podstawy pielęgniarstwa
Liceum Ogólnokształcące dla dorosłych
Przekładaniec dla dorosłych
Dysleksja przewodnik dla dorosłych
LIST POUCZAJĄCY DLA DOROSŁYCH PISANY PRZEZ MAŁEGO KSIĘCIA
DROGA KRZYŻOWA(Boży plan miłości), teologia, Droga Krzyżowa dla doroslych
więcej podobnych podstron