
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Henryka Lisowska
Zastosowanie aparatury elektromedycznej
w elektroradiologii i radioterapii 322[19].Z1.03
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
dr n. med. Anna Michalska
dr n med. Agnieszka Brodzisz
Opracowanie redakcyjne:
mgr Kinga Augustowska-Kruszyńska
Konsultacja:
mgr Ewa Łoś
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 322[19].Z1.03
„Zastosowanie aparatury elektromedycznej w elektroradiologii i radioterapii”, zawartego
w modułowym programie nauczania dla zawodu technik elektroradiolog.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1.
Wprowadzenie
4
2.
Wymagania wstępne
5
3.
Cele kształcenia
6
4.
Materiał nauczania
7
4.1.
Klasyfikacja i zastosowanie aparatury elektromedycznej
7
4.1.1.
Materiał nauczania
7
4.1.2. Pytania sprawdzające
8
4.1.3. Ćwiczenia
8
4.1.4. Sprawdzian postępów
9
4.2.
Rodzaje i budowa aparatów rentgenowskich
10
4.2.1.
Materiał nauczania
10
4.2.2. Pytania sprawdzające
16
4.2.3. Ćwiczenia
17
4.2.4. Sprawdzian postępów
18
4.3.
Tomograf komputerowy – podstawy fizyczne tomografii komputerowej,
budowa i zasada działania
19
4.3.1.
Materiał nauczania
19
4.3.2. Pytania sprawdzające
25
4.3.3. Ćwiczenia
25
4.3.4. Sprawdzian postępów
27
4.4.
Magnetyczny rezonans jądrowy
28
4.4.1.
Materiał nauczania
28
4.4.2. Pytania sprawdzające
31
4.4.3. Ćwiczenia
31
4.4.4. Sprawdzian postępów
32
4.5.
Aparatura stosowana w diagnostyce izotopowej
33
4.5.1.
Materiał nauczania
33
4.5.2. Pytania sprawdzające
35
4.5.3. Ćwiczenia
35
4.5.4. Sprawdzian postępów
36
4.6.
Aparatura radioterapeutyczna
37
4.6.1.
Materiał nauczania
37
4.6.2. Pytania sprawdzające
41
4.6.3. Ćwiczenia
41
4.6.4. Sprawdzian postępów
42
4.7.
Aparatura akustyczna i ultradźwiękowa
43
4.7.1.
Materiał nauczania
43
4.7.2. Pytania sprawdzające
46
4.7.3. Ćwiczenia
47
4.7.4. Sprawdzian postępów
48
4.8.
Aparatura do badania układu krążenia oraz intensywnego nadzoru
49
4.8.1.
Materiał nauczania
49
4.8.2. Pytania sprawdzające
51
4.8.3. Ćwiczenia
51
4.8.4. Sprawdzian postępów
52

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
4.9.
Aparatura do pomiaru aktywności biologicznej człowieka
53
4.9.1.
Materiał nauczania
53
4.9.2. Pytania sprawdzające
54
4.9.3. Ćwiczenia
54
4.9.4. Sprawdzian postępów
55
4.10.
Aparatura spirometryczna i termograficzna
56
4.10.1.
Materiał nauczania
56
4.10.2. Pytania sprawdzające
57
4.10.3. Ćwiczenia
57
4.10.4. Sprawdzian postępów
58
4.11.
Podstawowe zasady eksploatacji i konserwacji aparatury elektromedycznej
59
4.11.1.
Materiał nauczania
59
4.11.2. Pytania sprawdzające
59
4.11.3. Ćwiczenia
59
4.11.4. Sprawdzian postępów
61
5.
Sprawdzian osiągnięć
62
6. Literatura
68
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
1. WPROWADZENIE
Poradnik będzie Ci pomocny w przyswajaniu wiedzy dotyczącej zastosowania aparatury
elektromedycznej w elektroradiologii. Wiedza i umiejętności zdobyte w trakcie realizacji
programu jednostki modułowej jest niezbędna do posługiwania się aparaturą elektromedyczną
w trakcie realizacji kolejnych modułów.
W Poradniku zamieszczono:
−
wymagania wstępne – wykaz umiejętności, jakie powinieneś posiadać, aby bez
problemów korzystać z Poradnika,
−
cele kształcenia – wykaz umiejętności, jakie opanujesz podczas pracy z Poradnikiem,
−
przykładowy materiał nauczania,
−
ćwiczenia, które pomogą Ci zweryfikować wiadomości teoretyczne oraz ukształtować
umiejętności praktyczne,
−
sprawdzian osiągnięć, przykładowe zestawy zadań. Zaliczenie testu potwierdzi, że
opanowałeś materiał nauczania jednostki modułowej,
−
literaturę uzupełniającą, w której można znaleźć treści uzupełniające.
Schemat układu jednostek modułowych
322[19].Z1
Podstawy fizyczne elektroradiologii
322[19].Z1.01.
Analizowanie procesów fizycznych
wykorzystywanych
w elektroradiologii
322[19].Z1.02.
Dobieranie środków ochrony
radiologicznej
322[19].Z1.03.
Zastosowanie aparatury
elektromedycznej
w elektroradiologii i radioterapii

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
−
korzystać z różnych źródeł informacji,
−
stosować jednostki miar układu SI,
−
stosować podstawowe prawa i procesy fizyczne,
−
współpracować w grupie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
−
scharakteryzować aparaty elektromedyczne i określić ich zastosowanie w medycynie,
−
scharakteryzować budowę i wyjaśnić działanie aparatów elektromedycznych,
−
scharakteryzować aparaturę rentgenowską,
−
scharakteryzować aparaturę radiodiagnostyczną i radioterapeutyczną,
−
scharakteryzować aparaty do tomografii komputerowej,
−
scharakteryzować aparaty do magnetycznego rezonansu jądrowego,
−
scharakteryzować aparaturę stosowaną w diagnostyce radioizotopowej,
−
scharakteryzować aparaturę akustyczną i ultradźwiękową,
−
scharakteryzować aparaturę do badania układu krążenia oraz intensywnego nadzoru,
−
scharakteryzować aparaturę spirometryczną i termograficzną,
−
scharakteryzować aparaturę do pomiaru aktywności biologicznej człowieka,
−
dobrać rodzaj aparatu do badania i zabiegu leczniczego,
−
scharakteryzować
podstawowe
zasady
eksploatacji
i
konserwacji
aparatury
elektromedycznej,
−
przygotować do pracy i zastosować zasady obsługi aparatów elektromedycznych,
−
określać rodzaje uszkodzeń aparatury i usunąć drobne usterki,
−
zastosować przepisy bezpieczeństwa i higieny pracy, ochrony przeciwpożarowej, ochrony
radiologicznej oraz ochrony od porażenia prądem elektrycznym podczas użytkowania
aparatury elektromedycznej,
−
skorzystać z różnych źródeł informacji.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Klasyfikacja i zastosowanie aparatury elektromedycznej
4.1.1. Materiał nauczania
1. Aparat rentgenowski diagnostyczny:
−
aparat do rentgenografii,
−
aparat do rentgenoskopii (fluoroskopii),
−
aparatura do badania układu krążenia i radiologii zabiegowej,
−
mammograf – do badania piersi,
−
aparatura stosowana w diagnostyce stomatologicznej, pantomograf,
−
tomograf komputerowy transmisyjny – do wykonywania rentgenogramów
warstwowych,
−
aparat densytometryczny.
2. Tomograf komputerowy z wykorzystaniem jądrowego rezonansu magnetycznego (RM).
3. Aparatura stosowana w diagnostyce izotopowej:
−
scyntygraf,
−
gammakamera,
−
emisyjny tomograf komputerowy,
−
pozytonowy emisyjny tomograf komputerowy (PET).
4. Aparatura stosowana w radioterapii (do leczenia chorób nowotworowych):
−
rentgenowski aparat terapeutyczny,
−
gammatrony – do terapii promieniami gamma (γ),
−
przyspieszacze cząstek naładowanych – do leczenia wysokoenergetycznym
promieniowaniem tzw. terapia megawoltowa.
5. Aparatura akustyczna i ultradźwiękowa:
−
audiometry – do badania słuchu,
−
ultrasonografy – do badania przy pomocy fal ultradźwiękowych.
6. Aparatura do badania układu krążenia:
−
aparaty rentgenowskie do badania układu krwionośnego, limfatycznego i radiologii
zabiegowej,
−
elektrokardiograf – do badania czynności bioelektrycznej serca,
−
fonokardiograf – do badania pracy serca,
−
kardiotachometr – do badania pracy serca.
7. Aparaty do badania (pomiaru) aktywności biologicznej człowieka:
−
elektroencefalograf – do pomiaru aktywności biologicznej mózgu,
−
elektromiograf – do pomiaru aktywności biologicznej mięśni szkieletowych
i nerwów obwodowych.
8. Spirometry – do badania układu oddechowego (wydolności płuc).
9. Termograf – do badania (obrazowania) rozkładu temperatury poprzez pomiary zewnętrzne
(na powierzchni ciała).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie wyróżnia się rodzaje aparatów rentgenowskich?
2.
Jakie jest zastosowanie aparatów rentgenowskich?
3.
Jaki aparat nazywa się rezonansem magnetycznym?
4.
Jakie aparaty wykorzystywane są w diagnostyce izotopowej?
5.
Jakie aparaty stosowane są w radioterapii?
6.
Co to jest audiometr?
7.
Co to jest ultrasonograf?
8.
Jakie aparaty są stosowane w diagnostyce układu krążenia?
9.
Jakie aparaty wykorzystywane są do pomiaru aktywności biologicznej człowieka?
10.
Do czego służy spirometr?
11.
Co to jest termograf?
4.1.3. Ćwiczenia
Ćwiczenie 1
Dokonaj klasyfikacji aparatury elektromedycznej.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
dokonać analizy materiału nauczania dotyczącego rodzajów i zastosowania aparatów
elektromedycznych,
2)
zaprojektować i narysować tabelę,
3)
opisać rubryki tabeli: nazwa aparatu, rodzaj, zastosowanie,
4)
uzupełnić tabelę.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Dokonaj
podziału
aparatury
elektromedycznej
na
aparaturę
diagnostyczną
i terapeutyczną.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
dokonać
analizy
materiału
nauczania
dotyczącego
rodzajów
aparatów
elektromedycznych,
2)
zaprojektować i narysować tabelę,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
3)
opisać rubryki tabeli: aparatura diagnostyczna, aparatura terapeutyczna,
4)
uzupełnić tabelę.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wymienić rodzaje aparatów rentgenowskich?
2)
określić zastosowanie aparatów rentgenowskich?
3)
scharakteryzować rezonans magnetyczny?
4)
rozróżnić aparaty stosowane w diagnostyce izotopowej, radioterapii,
do badania układu krążenia, do pomiaru aktywności biologicznej
człowieka, do badania narządu słuchu?
5)
określić zastosowanie: ultrasonografu, spirometru, termografu?
6)
dokonać podziału aparatów elektromedycznych?
7)
sklasyfikować aparaty elektromedyczne?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
4.2. Rodzaje i budowa aparatów rentgenowskich
4.2.1. Materiał nauczania
Budowa aparatu rentgenowskiego.
Aparat rentgenowski składa się z czterech bloków. Blok pierwszy reprezentuje tablica
sieciowa, blok drugi reprezentuje stolik rozdzielczy, blok trzeci to generator wysokiego
napięcia, a blok czwarty to lampa rentgenowska.
I. Tablica sieciowa to zespół bezpieczników zabezpieczający przed skutkami zwarcia czy
przepięcia ze strony napięcia sieciowego, włącznik główny.
II. Stolik rozdzielczy (pulpit sterowniczy):
−
autotransformator – regulator napięcia prądu płynącego przez lampę rentgenowską,
−
kilowoltomierz – miernik napięcia,
−
opornik – regulator natężenia prądu dopływającego do transformatora żarzenia włókna
katody lampy rentgenowskiej a pośrednio natężenia prądu płynącego przez lampę
rentgenowską,
−
miliamperomierz –miernik natężenia prądu płynącego przez lampę rentgenowską,
−
czasownik ze stycznikiem – regulator czasu przepływu prądu przez lampę rentgenowską,
czyli czasu ekspozycji.
Na pulpicie stolika rozdzielczego znajduje się szereg włączników, wyłączników,
przełączników, wskaźników, niezbędnych do sterowania pracą aparatu rentgenowskiego
podczas wykonywania badań radiologicznych. Nowoczesne stoliki rozdzielcze wyposażone są
w mikroprocesor, a nawet mikrokomputer, które automatycznie sterują pracą aparatu,
doborem parametrów ekspozycji.
III. Generator wysokiego napięcia:
W zależności od typu aparatu generatory różnią się zastosowanym układem prostującym
rodzajem prostowników (prostowniki półprzewodnikowe).
−
transformator wysokiego napięcia – przetwarza napięcie sieciowe na wysokie napięcie.
Napięcie na uzwojeniu wtórnym jest wprost proporcjonalne do przekładni transformatora (p)
p = = U
w
/U
p
I
p
/I
w
, gdzie:
Zw – liczba zwojów uzwojenia wtórnegoZp – liczba zwojów uzwojenia pierwotnego,
Uw – napięcie na uzwojeniu wtórnym,
Up – napięcie na uzwojeniu pierwotnym,
Ip – natężenie prądu w uzwojeniu pierwotnym,
Iw – natężenie prądu w uzwojeniu wtórnym;

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
−
transformator żarzenia włókien katody – doprowadza prąd do włókien żarzenia katody
w celu wywołania zjawiska termoemisji elektronów (nośników prądu w lampie
rentgenowskiej). Zmieniając wartość prądu żarzenia, reguluje się natężenie prądu
przepływającego przez lampę rentgenowską, a tym samym reguluje się natężenie
promieniowania X emitowanego przez lampę,
−
układ prostujący – zamienia prąd sinusoidalny, dwukierunkowy (prąd sieciowy) na prąd
jednokierunkowy, a następnie na prąd jak najbardziej zbliżony do prądu stałego (układ
filtrujący – z odpowiednio połączonych dławików i kondensatorów),
−
uziemienie – uziemienie środka uzwojenia wtórnego (również miliamperomierza)
zmniejsza wymagania izolacyjneoraz zwiększa bezpieczeństwo obsługującego aparat,
−
stycznik przełącznika ogniska lampy – jest to przełącznik prądu żarzenia do jednego lub
drugiego włókna żarzenia katody.
Rodzaje generatorów:
−
jednofazowy,
−
trójfazowy,
−
wysokiej częstotliwości.
Generator
jednofazowy.
Tego
rodzaju
generator
do
wytwarzania
promieni
rentgenowskich wymaga największej ilości prądu, a do wytworzenia obrazu największej ilości
promieniowania. Dlatego też pacjent wystawiony jest na działanie większej ilości
promieniowania niż w aparatach zasilanych generatorem wysokiej częstotliwości. W związku
z rozwojem nowych technologii aparaty z generatorem jednofazowym stały się przestarzałe
i nie są już używane.
Generator trójfazowy. Do powstania obrazu radiologicznego potrzebna jest w tym
przypadku mniejsza ilość promieniowania, więc napromieniowanie pacjenta jest mniejsze niż
podczas badań na aparatach z generatorem jednofazowym. Czynnikiem, którym zadecydował
o produkcji lub zakupie tego rodzaju generatorów był dłuższy efektywny czas pracy
zasilanych nim lamp rentgenowskich, co pozwoliło na zmniejszenie kosztów eksploatacji.
Zwiększyło się też bezpieczeństwo pacjenta.
Generator wysokiej częstotliwości. Zastosowanie tego rodzaju generatora, stanowi lepszy
wariant wyposażenia aparatury rentgenowskiej, niż w przypadku generatorów jednofazowych
lub trójfazowych. Wymaga najmniejszej ilości promieniowania do wytworzenia
diagnostycznego obrazu radiologicznego.
IV. Lampa rentgenowska.
Budowa lampy rentgenowskiej z wirującą anodą:
−
korpus katody,
−
czasza ogniskująca wiązkę elektronów,
−
włókno żarzenia,
−
wyprowadzenie katody,
−
anoda z wolframową powierzchnią,
−
oś wirująca anody,
−
wirnik anody,
−
łożysko kulkowe,
−
wyprowadzenie anody sterowane przez rozrusznik anody,
−
obudowa lampy,
−
cewki statora,
−
korpus anody.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
Zasada działania lampy rentgenowskiej
Prąd żarzenia przepływając przez włókno żarzenia katody wywołuje emisję elektronów
(zjawisko termoemisji). Obwód wysokiego napięcia wytwarza wysoką różnicę potencjałów
między katodą (potencjał ujemny) i anodą (potencjał dodatni). Elektrony (ujemny ładunek)
odpychane przez katodę, a przyciągane przez anodę uzyskują energię kinetyczną (E):
E = mv²/2 = eU
gdzie:
m – masa elektronu,
v – prędkość elektronu,
e – ładunek elektronu,
U – napięcie (różnica potencjałów między katodą i anodą).
Elektrony uderzając w anodę, są przez nią hamowane. W wyniku hamowania energia
kinetyczna elektronów zostaje zamieniona na energie promieniowania rentgenowskiego oraz
dużą ilość energii cieplnej.
Ilość tego promieniowania (natężenie) zależy głównie od natężenia prądu płynącego
przez lampę, czasu jego przepływu oraz materiału, z jakiego zbudowana jest anoda.
Jakość (energia) promieniowania zależy głównie od różnicy potencjałów (napięcia U)
miedzy katodą i anodą.
Omówione elementy aparatu rentgenowskiego to zespół urządzeń służących do
wytworzenia promieni X oraz regulowania ich natężenia (ilości) i energii (jakości).
Do wykonywania badań radiologicznych (rentgenogramów) niezbędne jest dodatkowe
wyposażenie aparatu. Są to następujące elementy:
−
kołpak lampy – umożliwia on umocowanie lampy, zabezpiecza przed porażeniem prądem
elektrycznym (izolacje, uziemienie), umożliwia chłodzenie lampy (olej w kołpaku),
−
kolumna – umocowanie lampy z kołpakiem,
−
ogranicznik promieniowania (kolimator) przymocowany do kołpaka – umożliwia
ograniczenie wiązki promieni X do niezbędnego minimum,
−
stół z szufladą na kasetę i kratka przeciwrozproszeniową,
−
statyw do rentgenogramów w pozycji stojącej.
Jest to niezbędne wyposażenie do wykonywania rentgenogramów.
Wyposażenie aparatu rentgenowskiego w dodatkowe urządzenia zależy od kolasy aparatu.
Aparat do rentgenoskopii
Drugim stanowiskiem pracy jest stanowisko do rentgenoskopii (fluoroskopii). Składa się
na niego:
−
stół (ścianka) z lampą rentgenowską, który można ustawić w różnym położeniu, od
poziomu do pionu,
−
elektronowy wzmacniacz obrazu (EWO) – rozjaśnia obraz, zmniejsza dawkę
promieniowania dla pacjenta i badającego, poprawia ostrość obrazu,
−
kamera – przekazuje obraz z drugiego ekranu EWO monitora.
Schemat zestawu do rentgenoskopii:
−
lampa rentgenowska,
−
generator rentgenowski,
−
komora jonizacyjna – reguluje czas ekspozycji w zależności od grubości pacjenta,
−
samoczynny wyłącznik czasowy,
−
wzmacniacz obrazu,
−
układ optyczny,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
−
kamera,
−
centrala TV,
−
monitor TV.
Budowa i działanie wzmacniacza obrazu (EWO)
Wzmacniacz obrazu jest szklaną bańką próżną. W jej wnętrzu znajdują się: ekran
luminescencyjny pierwotny, fotokatoda, elektrostatyczna soczewka skupiająca, anoda i9 ekran
wtórny. Tak zbudowany wzmacniacz obrazu zmienia obraz promieniowania rentgenowskiego
na obraz światła widzialnego, następnie na obraz elektronowy i ponownie na obraz światła
widzialnego. Obraz ten jest znacznie zmniejszony, ale ma bardzo dużą jasność, doskonałą
ostrość. Ekran pierwotny wzmacniacza obrazu ma luminofor z jodku cezu (CsI). Oba
pierwiastki tego luminoforu maja wysokie liczby atomowe (Z=53 i Z=55), dlatego silnie
pochłaniają fotony promieniowania rentgenowskiego, uwalniając dużo fotoelektronów. Te
z kolei powodują silną luminescencję. Przylegająca do pierwotnego ekranu katoda pod
wpływem światła widzialnego uwalnia elektrony. Soczewka elektrostatyczna stopniowo
skupia elektrony w wąską wiązkę, a różnica potencjałów miedzy fotokatodą a anodą znacznie
je przyspiesza. Gdy elektrony padają na wtórny ekran o średnicy 1,5 cm, jej luminofor
z siarczku cynkowo-kadmowego aktywowanego srebrem ukazuje obraz od 1000 do 6000
jaśniejszy niż ekran pierwotny.
Jasność obrazu wzmocnionego dorównuje jasności obrazu zdjęcia rentgenowskiego
oglądanego na negatoskopie. Układ optyczny dołączony do wzmacniacza, przywraca
obrazowi naturalna wielkość badanego przedmiotu. Połączenie wzmacniacza obrazu z kamerą
telewizyjną stworzyło możliwość przenoszenia obrazów na monitor odległy od pacjenta, na
taśmę filmową (kasetę) lub inny nośnik. W nowoczesnych aparatach do rentgenoskopii,
sterowanie położeniem pacjenta i aparatem odbywa się zdalnie. System ten w pełni
zabezpiecza badającego przed promieniowaniem. Stosowanie kamer małoobrazkowych
umożliwia wykonywanie rentgenogramów upatrzonych.
Rodzaje aparatów rentgenowskich
I.
Aparaty diagnostyczne:
1.
Aparat rentgenowski do wykonywania rentgenogramów zębów – prosty aparat
z kolimatorem do otrzymywania wąskiej skolimowanej wiązki promieni X.
2.
Pantomograf – umożliwia uwidocznienie całego uzębienia na jednym filmie (zdjęcie
panoramiczne zębów). Głowica rentgenowska z kolimatorem szczelinowym jest
umocowana na wspólnym ramieniu z kasetą umieszczoną po przeciwnej stronie
w szufladzie osłoniętej metalową obudową z pionową szczelinąod strony głowicy
i napędem przesuwu kasety. W czasie ekspozycji zespół głowica-kaseta obraca się wokół
głowy w ten sposób, że oś obrotu pokrywa się z krzywizną zarysu żuchwy.
Synchronicznie do obrotu mechanizm przesuwu kasety odsłania fragment filmu
znajdującego się aktualnie naprzeciw szczeliny w obudowie. Ruch liniowy kasety
odsłania nowe fragmenty filmu rejestrującego przez szczelinowe obrazy z różnych
miejsc, tworząc w ten sposób zdjęcie panoramiczne.
3.
Mammograf – do wykonywania badań radiologicznych piersi. Aparat z generatorem
wysokiej częstotliwości. Wyposażony jest w odpowiedni stolik z uciskiem, umocowanie
lampy rentgenowskiej (dwuogniskowej o wymiarach 0,3 mm x 0,3 mm i 0,2 mm x 0,2 mm)
wraz ze stolikiem, na kolumnie przy pomocy obrotowego ramienia. Umożliwia
wykonywanie rentgenogramów piersi w różnych projekcjach. Nowoczesne mammografy
wyposażone są w komputerowy system sterowania pracą aparatu – systemy kontrolne
i nadzorujące.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
4.
Aparat do wykonywania rentgenogramów małoobrazkowych – podstawowym elementem
jest fotofluorograf. Fotofluorograf może również występować w formie przystawki do
aparatu rentgenowskiego. Fotofluorograf składa się z:
−
przesłony przeciwrozproszeniowej,
−
ekranu fluoryzującego,
−
szyby ołowiowej,
−
układu optycznego soczewkowego,
−
aparatu fotograficznego,
−
błony zwojowej
−
identyfikatora zdjęć,
−
fotokomórki lub komory jonizacyjnej – regulator czasu ekspozycji w zależności od
tuszy pacjenta,
−
noża do obcinania błony fotograficznej,
−
miejsca dla obiektu badanego,
−
obraz na kliszy (pomniejszony),
−
ruchomego stopnia,
−
obudowy fluorografu (ochrona).
Zasada działania fotofluorografu, polega na tym, że promienie rentgenowskie przechodzą
przez ciało pacjenta i padają na ekran fluoryzujący, na którym powstaje świetlny obraz
badanego obiektu. Pozostałe promienie rentgenowskie zostają pochłonięte prze szybę
ołowiową, natomiast przez szybę ołowiową zostaje przepuszczone promienie świetlne, które
przechodzą przez układ optyczny. Po wyjściu promieni z soczewki powstaje obraz badanego
obiektu, który jest: odwrócony, rzeczywisty, pomniejszony. Aparat fotograficzny fotografuje
obraz, który powstał na ekranie fluoryzującym.
Wady fotofluorografii: jest duża dawka promieniowania, którą otrzymuje pacjent.
Wynika to z tego, ze promienie X nie biorą udziału w tworzeniu obrazu (trzeba więcej
promieni świetlnych), błona ma emulsję tylko z jednej strony – jest mniej czuła i nie ma tu
ekranów wzmacniających – wymaga to ekspozycji jest dłuższej i więcej mAs.
Fotofluorografia nie jest powszechnie stosowana (kiedyś była wykorzystywana do
wykonywania zdjęć klatki piersiowej, w ambulansach).
5.
Aparaty lub urządzenia do wykonywania zdjęć warstwowych:
−
planigraf – w formie przystawki do aparatu rentgenowskiego,
−
tomograf.
Zasada działania:
1. Podczas ekspozycji lampa sprzężona z kasetą wykonuje ruch wokół wspólnej osi obrotu,
w której umieszcza się badaną warstwę.
2. Obraz warstw leżących powyżej i poniżej osi obrotu będzie na radiogramie nieostry, na
ich tle otrzymuje się obraz wybranej (badanej) warstwy.
3. Zmieniając położenie osi obrotu, wybiera się kolejne warstwy.
W planigrafie lampa z kasetą porusza się po linii prostej w przeciwnych kierunkach.
W tomografie lampa z kasetą porusza się po łuku.
Konstruowane są również aparaty rentgenowskie ułatwiające wykonywanie niektórych badań, np.:
1.
Aparat do badania układu moczowego.
2.
Aparat do wykonywania badań neurologicznych.
3.
Aparaty do wykonywania badań u dzieci:
−
wyposażone
w
szereg
urządzeń
ułatwiających
wykonywanie
badań
(unieruchomienie),

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
−
wyposażone w szczególne środki i urządzenia ochronne.
4.
Aparaty przewoźne do wykonywania zdjęć na sali chorych.
5.
Aparaty do wykonywania rentgenogramów na sali operacyjnej.
6.
Tomograf komputerowy transmisyjny (omówiony w rozdziale 4.3.).
7.
Aparat do wykonywania badania radiologicznego układu krążenia i radiologii
zabiegowej, w skład którego wchodzi:
−
podwójne ramię C zawieszone na suficie, na którego końcach umocowane są
sprzężone ze sobą i mogące zmieniać położenie,
−
lampa rentgenowska w kołpaku, z kolimatorem i filtrem,
−
wzmacniacz obrazu,
−
stół z tzw. pływającą płytą oraz konsolą (sterowanie stołem, badaniem),
−
system monitorów – obserwacja położenia cewnika, przechodzenia środka
cieniującego, wykresu EKG.
Aparat jest wyposażony w zmieniacz filmów (tradycyjny) lub funkcję „robienie zdjęć”.
W odpowiednich momentach technik uruchamia tę funkcję, aparat włącza ekspozycję
(kilka zdjęć/sekundę), następnie obraz przesyłany jest światłowodem do ciemni suchej,
w której załadowane są odpowiednimi filmami i na nich uzyskuje się pożądany obraz.
W wyposażeniu aparatu jest strzykawka automatyczna do podawania środka cieniującego.
II. Aparaty terapeutyczne.
Aparat rentgenowski terapeutyczny
Zasada działania aparatu rentgenowskiego terapeutycznego jest taka sama jak aparatu
diagnostycznego. Występują niewielkie różnice w budowie:
−
w stoliku rozdzielczym: nie ma tych elementów (przełączników), które są związane
z wykonywaniem radiogramów,
−
lampa rentgenowska – jest jednoogniskowa, ze stojącą anodą, na którą nałożona jest
osłona z otworem nad okienkiem wylotowym. Osłona pochłania promieniowanie, które
po powstaniu, kierowane są w innym niż okienko wylotowe kierunku (promienie
trzonkowe). Osłona tu jest urządzeniem ochronnym.
Lampa rentgenowska terapeutyczna składa się z:
−
osłony katody,
−
włókna żarzenia katody,
−
osłony anody,
−
anody,
−
okienka w osłonie anody,
−
obudowy lampy.
Rentgenowski aparat terapeutyczny jest stosowany w radioterapii konwencjonalnej
(tj. o energii promieniowania o zakresie od 60 KeV do 400 KeV, tzw. ortowoltaż). Z racji
stosowanych energii, 100% mocy dawki zazwyczaj osiąga się na powierzchni skóry pacjenta.
W radioterapii konwencjonalnej obserwuje się duże odczyny popromienne ze strony
skóry, dlatego ważne jest prawidłowe zaplanowanie leczenia, rozkład dawek, a także
odpowiedni czas seansów. Całkowite wyeliminowanie odczynów jest jednak niemożliwe.
Ważne jest, żeby chronić nie napromieniane obszary ciała pacjenta, a także narządy krytyczne.
Służą do tego ograniczniki promieniowania, a przede wszystkim tubusy o odpowiednio
przystosowanych wymiarach. Poza tym nie napromieniane obszary ciała znajdujące się
w pobliżu pola poddawanego napromienianiu, osłaniane są odpowiednio grubymi
metalowymi blaszkami.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
Bardzo często, do każdego napromienianego pola, stosowane są dodatkowe filtry. Filtr
w radioterapii konwencjonalnej ma za zadanie ujednolicić wiązkę promieniowania X, tzn.
poprawić jej jednorodność. Radioterapię konwencjonalną, w której stosowany jest
terapeutyczny aparat rentgenowski dzieli się według energii stosowanego promieniowania na:
−
terapię powierzchniową (energia promieniowania od 60 KeV do 140 KeV), terapia ta
obejmuje przede wszystkim nowotwory skóry,
−
terapię półgłęboką (energia promieniowania około 150 KeV), wykorzystywana przy
naświetlaniu węzłów chłonnych oraz rakach wargi,
−
terapię głęboką (energia promieniowania od 180 KeV do 400 KeV), stosowana głównie
w rakach układu kostnego.
Rentgenowski aparat terapeutyczny po wprowadzeniu terapii megavoltowej zostaje
wypierany prze aparaty do terapii megavoltowej, czyli przyspieszacze, głównie liniowe,
aparaty z zastosowaniem źródeł izotopowych („bomba kobaltowa”). Dzieje się tak, ponieważ
terapia megavoltowa daje możliwość:
−
podania większej dawki w głębi dzięki dużo wyższej energii promieniowania (powyżej
1MeV),
−
powoduje niewielkie odczyny ze strony skóry.
III. Aparat densytometryczny.
Służy do pomiaru gęstości minerału kostnego. Badanie densytometryczny opiera się na
pomiarze absorpcji promieniowania rentgenowskiego. Podstawowym elementem aparatu jest
mokro-lampa rentgenowska oraz czujnik mierzący natężenie promieniowania, umieszczony
po przeciwnej stronie badanego obiektu. Znając natężenie promieniowania emitowanego
przez lampę oraz natężenie promieniowania po przejściu przez obiekt, oblicza się dawkę
pochłoniętą prze obiekt. Dawka ta jest proporcjonalna do masy obiektu, którą można obliczyć.
Badania densytometryczny można przeprowadzać również tomografem komputerowym
z odpowiednim oprogramowaniem.
Inną metodą badań densytometrycznych jest metoda ultradźwiękowa.
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Z jakich podstawowych bloków składa się aparat rentgenowski?
2.
Jakie elementy schodzą w skład tablicy sieciowej?
3.
Jakie są elementy stolika rozdzielczego, jaką pełnią one funkcje?
4.
Jakie elementy wyróżnia się w generatorze wysokiego napięcia?
5.
Jakie funkcje spełnia generator?
6.
Jak zbudowana jest lampa rentgenowska?
7.
Jak wyjaśnia się powstawanie promieni X w lampie rentgenowskiej?
8.
Jakie urządzenia wchodzą w skład wyposażenia technicznego aparatu rentgenowskiego?
9.
Jakie funkcje pełnią poszczególne urządzenia?
10.
W jakie urządzenia ochronne (przed promieniowaniem X) wyposażony jest aparat
rentgenowski?
11.
Jak zbudowany jest aparat do rentgenoskopii?
12.
Jaka jest budowa i działanie wzmacniacza obrazu?
13.
Czym charakteryzuje się aparat do wykonywania rentgenogramów zębów?
14.
Jaka jest zasada działania i zastosowanie pantomografu?
15.
Czym charakteryzuje się mammograf?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
16.
Jakie urządzenia i aparaty służą do wykonywania rentgenogramów warstwowych?
17.
Jak zbudowany jest aparat do badania radiologicznego układu krążenia i radiologii
zabiegowej?
18.
Jakie znasz inne rodzaje aparatów rentgenowskich?
19.
Co to jest fotofluorograf i jakie ma zastosowanie?
20.
Czym charakteryzują się aparaty do wykonywania radiogramów na sali chorych, na sali
operacyjnej i u dzieci?
21.
Jaka jest różnica pomiędzy aparatem rentgenowskim terapeutycznym i diagnostycznym?
22.
Jakie są różnice pomiędzy lampą rentgenowską diagnostyczną i terapeutyczną?
23.
Jakie jest zastosowanie aparatów densytometrycznych?
4.2.3. Ćwiczenia
Ćwiczenie 1
Wykonaj rysunek schematu blokowego aparatu rentgenowskiego. Określ podstawowe
elementy poszczególnych bloków.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący budowy aparatu rentgenowskiego,
2)
odszukać schemat budowy aparatu,
3)
dokonać analizy schematu,
4)
wykonać rysunek schematu blokowego,
5)
nazwać kolejne bloki,
6)
zapisać podstawowe elementy kolejnych bloków,
7)
określić funkcje poszczególnych elementów,
8)
określić budowę lampy rentgenowskiej,
9)
wyjaśnić powstawanie promieni długość,
10)
określić od czego zależy natężenie i energia promieni długość.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Wykonaj rysunek schematu lampy rentgenowskiej diagnostycznej i terapeutycznej.
Dokonaj porównania budowy i zasady działania lamp.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący budowy i zasad działania lampy rentgenowskiej
diagnostycznej,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
2)
przeczytać materiał nauczania dotyczący budowy i zasady działania lampy terapeutycznej,
3)
wykonać rysunek schematu lampy diagnostycznej,
4)
wykonać rysunek lampy terapeutycznej,
5)
dokonać analizy budowy lampy diagnostycznej,
6)
dokonać analizy budowy lampy terapeutycznej,
7)
zapisać podobieństwa i różnice w budowie lamp,
8)
określić zasadę działania.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 3
Określ rodzaj i zastosowanie aparatów rentgenowskich.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący rodzajów aparatów rentgenowskich,
2)
zaprojektować formę zapisu np. tabelę,
3)
zapisać rodzaje aparatów rentgenowskich,
4)
zapisać obok każdego aparatu krótką charakterystykę,
5)
podać obok każdego aparatu jego zastosowanie.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wymienić rodzaje aparatów rentgenowskich?
2)
określić zastosowanie aparatów rentgenowskich?
3)
scharakteryzować bloki z których składa się aparat rentgenowski?
4)
opisać budowę lampy rentgenowskiej?
5)
wyjaśnić działanie lampy rentgenowskiej?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
4.3. Tomograf komputerowy
4.3.1. Materiał nauczania
Tomografia komputerowa (z ang. Computed Tomography – CT) jest rodzajem tomografii
rentgenowskiej, metodą diagnostyczną pozwalającą na uzyskanie tomograficznych
przekrojów badanego obiektu. Wykorzystuje ona złożenie projekcji obiektu wykonanych
z różnych kierunków do utworzenia obrazów (2D) i przestrzennych (3D). Urządzenie do TK
to tomograf komputerowy, a uzyskany obraz to tomogram. Tomografia komputerowa jest
szeroko wykorzystywana w nauce i technice.
Początki tomografii komputerowej sięgają 1970 roku, kiedy to Godfrey Newbold
Hounsfield odkrył możliwość oceny gęstości tkanki za pomocą pomiaru współczynnika
osłabienia liniowego promieniowania. Zbudował on pierwszy tomograf, tzw. EMI scanner.
Podstawy matematyczne tego wynalazku są zasługą austriackiego matematyka Johana
Radona. W 1917 udowodnił, że obraz dwu- i trzywymiarowy można odtworzyć w sposób
zupełny z nieskończonej ilości rzutów tego przedmiotu. W 1956 roku, Rondla N. Bracewell
użył tej metody do stworzenia map słonecznych. Pierwsze urządzenie próbujące wykorzystać
idee Radona budowali: w 1961 William Henry Oldendorf, w 1963 Alan Mac Leod Cormack,
w 1968 r. Dawid Kuhl i Roy Edwards. Wszyscy oni przyczynili się do końcowego efektu
osiągniętego przez Hounsfielda, który pierwszy stworzył działający system do diagnostyki
i zaprezentował jego unikalne możliwości. Hounsfield i Cormack otrzymali w 1979 roku
Nagrodę Nobla za wynalezienie i budowę tomografu komputerowego.
Pierwszy tomograf zainstalowano w szpitalu Atkinson Morley Hospital, w Wimbledonie
(Wielka Brytania). Pierwszy pacjent został przebadany w 1972 roku. W USA sprzedawano go
w cenie 390 000 USD, a pierwszy zamontowano w 1973 roku w Mayo Ckliwic
i Massachusetts General Hospital. W 1989 roku wykonano pierwsze badanie tomograficzne za
pomocą tomografu komputerowego wykonującego spiralny obrót lampy wokół badanego
pacjenta. W 1990 roku spiralne tomografy komputerowe zostały wprowadzone do seryjnej
produkcji.
W tomografii konwencjonalnej źródło promieni X (lampa rentgenowska) i kaseta z błoną
radiograficzną wykonują sprzężony ruch w płaszczyznach równoległych do osi długiej ciała
w taki sposób, że tylko jedna płaszczyzna (warstwa) badanego obiektu znajduje się w osi
obrotu i jej obraz jest ostry. Obrazy innych warstw ulegają zatarciu. Powstający na błonie
radiograficznej obraz jest mało ostry, gdyż warstwy zatarte również się na nim rzutują.
W tomografii komputerowej obraz powstaje na innej zasadzie. Pacjent umieszczony na
specjalnym ruchomym stole jest przesuwany do wnętrza aparatu do tzw. gantry. We wnętrzu
gantry na specjalnej ramie, dookoła ciała pacjenta porusza się lampa wytwarzająca
promieniowanie rentgenowskie. Promieniowanie to przechodząc przez poszczególne tkanki
ciała pacjenta, ulega osłabieniu.
Stopień osłabienia promieniowania zależy od rodzaju tkanki. Dzięki temu zjawisku
można dobrze różnicować między sobą poszczególne tkanki w ciele pacjenta. Dodatkowo,
dzięki temu, że lampa rentgenowska poruszając się dookoła ciała człowieka w gantrze,
powoduje naświetlanie pacjenta dokładnie z każdego punktu wokół jego długiej osi, uzyskuje
się możliwość otrzymania na monitorze obrazu wybranej warstwy ciała pacjenta. Powstające
obrazy z każdego obrotu lampy wokół ciała pacjenta są następnie sumowane przez komputer
i przedstawiane na monitorze jako obraz struktur anatomicznych z poszczególnej warstwy
poprzecznej ciała osoby badanej. Dodatkowo istnieje możliwość tzw. wtórnej obróbki obrazu
polegającej m.in. na ustawieniu i obliczaniu odpowiedniego stopnia szarości obrazu,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
pomiarów odległości, pola powierzchni, itp. Możliwa jest także tzw. rekonstrukcja obrazu
w innej niż poprzeczna płaszczyźnie lub nawet w obrazach trójwymiarowych. Wszystkie te
możliwości wtórnej obróbki obrazu dokonywane są przez komputer.
Schemat blokowy tomografu komputerowego:
I blok – gantry: lampa rentgenowska, detektor odniesienia, detektor odbioru,
II blok: pamięć komputera, komputer, drukarka,
III blok: konsola operatora, konsola diagnostyczna,
IV blok: zestaw do rejestracji obrazu, drukarka, dyskietka, ekran, inne.
I blok
Gantry jest najważniejszą częścią urządzenia. Jest to obudowa o charakterystycznym
kształcie, w której znajduje się: system lampy rentgenowskiej, kolimator, system detektorów,
układ obracający, przetwornica wysokiego napięcia zasilająca lampę rentgenowską.
Lampa rentgenowska ma zazwyczaj wirującą anodę i jest ona źródłem promieniowania
w tomografie komputerowym. Emitowane promieniowanie podlega filtracji przechodząc
przez okienko w obudowie lampy, a następnie jest formowane w wiązkę w kształcie
wachlarza o grubości odpowiadającej zadanej grubości warstwy (typowo z zakresu 1-10 mm)
za pomocą ołowianych kolimatorów. Lampy wykorzystywane w tomografii komputerowej
muszą być przystosowane do specyficznych wymagań, do których należą:
−
duża pojemność cieplna umożliwiająca wykonywanie jednorazowych ekspozycji
trwających kilkadziesiąt sekund,
−
dobra stabilizacja wysokiego napięcia na lampie i natężenia promieniowania,
−
stabilność pracy przy dużych obciążeniach mechanicznych (siły i przeciążenia powstające
podczas ruchu obrotowego lampy).
Kolimatory są usytuowane w pobliżu lampy rentgenowskiej i przy każdym z detektorów.
Kształtują one wiązkę promieniowania i minimalizują promieniowanie rozproszone. Od
wysokości kolimatorów zależy grubość skanowanej warstwy.
Stół, którego położenie kontrolowane jest przez komputer, może poruszać się zarówno
w poziomie jak i w pionie, co umożliwia uzyskanie różnych pozycji skanowania.
Wszelkie manipulacje technik elektroradiolog ma możliwość wykonywać przy użyciu
konsoli znajdującej się w sterowni.
Budowa i zasada działania lampy rentgenowskiej omówione zostały w materiale
nauczania rozdział 4.2.
Detektory – przetwarzają energię promieniowania rentgenowskiego na odpowiadający jej
sygnał elektryczny. W gantry znajduje się:
−
detektor odniesienia (D
O
) – mierzy natężenie promieniowania padającego na badaną
warstwę (I
o
),
−
detektory odbioru (D
OD
) – mierzą natężenia promieniowania po przejściu przez badaną
warstwę (I
d
).
Pomiary te przekazywane są do pamięci komputera. Komputer rozwiązując równania:
d
O
d
e
I
I
1
1
µ
−
⋅
=
d
O
d
e
I
I
2
2
µ
−
⋅
=
d
O
d
e
I
I
3
3
µ
−
⋅
=
d
O
d
n
n
e
I
I
µ
−
⋅
=
wylicza się współczynnik osłabienia promieniowania:
n
µ
µ
µ
µ
,...,
,
,
3
2
1

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
Stosowane są trzy typy detektorów:
−
gazowe,
−
półprzewodnikowe,
−
scyntylacyjne.
Budowa i zasada działania detektorów promieniowania została omówiona w Materiale
nauczania rozdział 4.5 jednostki modułowej 322[19].Z1.02. „Dobieranie środków ochrony
radiologicznej”.
Obudowa gantry jest ochronna, zbudowana z materiału silnie pochłaniającego
promieniowanie rentgenowskie.
II blok
Skład: komputer z elektroniczną maszyną cyfrową, pamięcią i drukarką.
Na podstawie różnic pomiarów dokonanych przez detektory odniesienia i odbioru
wyliczane są współczynniki osłabienia dla każdego elementu badanej warstwy. Tyle ile jest
współczynników, tyle trzeba rozwiązać równań. To zadanie spełnia elektroniczna maszyna
cyfrowa. Po rozwiązaniu równań pojawia się pierwszy obraz drukowany z matrycy – każdy
punkcik wydrukowany odpowiada współczynnikowi osłabienia.
III blok
Skład: konsola operatora i konsola diagnostyczna.
Jest jednostką umożliwiającą dialog pomiędzy technikiem a komputerem. Rozróżniamy
konsolę podstawową, czyli operatora i konsolę diagnostyczną. Pierwsza pozwala technikowi
wprowadzać dane identyfikacyjne pacjenta, regulować napięcie i natężenie, czyli ilość i jakość
promieniowania X, wybierać poprawną sekwencję przygotowującą komputer do skanu i jej
uruchomienie. To stąd następuje sterowanie pracą aparatury. Pierwszym wykonanym skanem
badania jest topograf. Następnie w oparciu o zaplanowany zakres badania wykonywana jest
sekwencja skanów osiowych. Wyświetlony na ekranie obraz badanej warstwy może być dalej
przetwarzany w oparciu różnorodne funkcje oprogramowania. Konsola operatora ze
względów ochronnych znajduje się w innym pomieszczeniu niż gantry.
Konsola diagnostyczna, czyli pulpit lekarski, przeznaczona jest dla lekarza radiologa. To
stąd nadzorowany jest przebieg badań, wybierane są warstwy badane, tu następuje obróbka
obrazu, tzn. obraz można powiększyć, dzielić, dokonywać jego substrakcji lub rekonstrukcji
wtórnej w dowolnych płaszczyznach i pod dowolnym kątem. Możliwości te zależą od
oprogramowania aparatu.
IV blok
Skład: zespół urządzeń do zapisu obrazu.
Obraz może być drukowany przez drukarkę w postaci punktów (matryca). Każdy punkt
odpowiada współczynnikowi osłabienia. Może być oglądany na ekranie monitora w konsoli
diagnostycznej lub w konsoli operatora. Obraz przedstawiany jest w postaci wykresów
graficznych lub zdjęć. Zapis możemy otrzymać, także na nośnikach cyfrowych
magnetycznych lub optycznych.
Podczas badania krążąca wokół lampa rentgenowska aparatu emituje wiązki
promieniowania X, które przechodzą przez pacjenta pod różnymi kątami ulegając osłabianiu
i następnie padają na detektory. W badaniu TK ciała pacjenta zostaje podzielone na kwadraty
(zwane też pixelami – z ang. picture elements).
Promieniowanie wysyłane jest z wielu różnych punktów tak, że otrzymujemy obraz
wykonywany „kroczkami”, co 1º z 360 różnych punktów widzenia – tak zwanych projekcji.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
Na podstawie pomiarów gęstości osłabiania promieniowania komputer tworzy obrazy
poprzecznych przekrojów ciała pacjenta uwidaczniając z dużą dokładnością tkanki i strukturę
narządów. Pacjent nie powinien się poruszać, gdyż powoduje to powstawanie deformacji
i utrudnia ocenę obrazu., Przy tomografii sekwencyjnej pacjentowi należy nakazać jak
najbardziej płytkie oddychanie, co zapobiega błędom w ocenie obrazu. Dla uzyskania
lepszego obrazu stosuje się środki cieniujące, tzw. kontrasty, podawane w trakcie badania
dożylnie lub stosowane doustnie i/lub doodbytniczo przed badaniem. W czasie skanu pacjent
umieszczany jest w otworze, gantry, gantry lampa rentgenowska i detektory obracają się
wokół niego wykonując serię pomiarów. Analogowy sygnał elektryczny z detektora jest
zamieniany na sygnał cyfrowy, który trafia do komputera. Komputer zbiera i przetwarza dane
z poszczególnych detektorów w celu otrzymania obrazów. Kontroluje także dawkę
promieniowania, położenie gantry oraz stołu, a także wyświetlanie i archiwizację obrazów.
Ze względu na przyjęte rozwiązania konstrukcyjne obrazowana warstwa zawiera się
w płaszczyźnie prostopadłej do osi pacjenta (zwykle możliwe jest odchylenie jej o pewien kąt,
nie większy od 15º). Źródło promieniowania stanowi obracająca się wokół pacjenta lampa
rentgenowska emitująca skoligowaną wiązkę w kształcie wachlarza o wybranej grubości.
Wybór warstwy realizowany jest przez przesunięcie ruchomego stołu z leżącym pacjentem
względem lampy i układu detektorów. Dzięki ograniczeniu grubości warstwy promieniowanie
rozproszone (nie niosące informacji o badanym obiekcie) praktycznie nie jest rejestrowane
w detektorach, co zapewnia mniejszy szum i znacznie lepszy niż uzyskany w tradycyjnych
technikach rentgenowskich kontrast obrazu.
Powszechnie stosowaną metodą rekonstrukcji obrazu w TK jest wsteczna projekcja
z filtrowaniem. Metoda ta ma zastosowanie w tomografach komputerowych wszystkich
czterech generacji. Poszukiwany obraz (wartości liczbowe przypisane poszczególnym jego
elementom) dany jest przez macierz współczynników osłabienia promieniowania µ(x, y).
Wielkością bezpośrednio mierzoną nie są jednak współczynniki osłabienia, lecz natężenie
promieniowania.
d
O
d
e
I
I
µ
−
⋅
=
Każdy element zrekonstruowanego obrazu reprezentuje średni współczynnik osłabienia
promieniowania w elemencie objętości tkanki leżącym w obrazowanej warstwie. Aparat
oblicza wartość pochłaniania (absorpcji) promieniowania dla poszczególnych pieli, (im
większa wartość pochłaniania, tym większa ilość pochłoniętego promieniowania).
Z pewnych względów wartości te wahają się od -1000 do +1000 i więcej. Wartość liczbowa
elementu obrazu wyrażana jest w powszechnie używanej w TK skali Hounsfielda (HU, ang.
Hounsfield Units):
1000
⋅
−
=
wody
wody
tkanki
HU
µ
µ
µ
Ponieważ ludzkie tkanki mają różną gęstość, stopień pochłaniania jest różny. Na obrazie
obserwujemy to jako różne odcienie szarości. Inaczej wyglądają tkanki zawierające powietrze
(płuca, jamy oboczne nosa, gaz w przewodzie pokarmowym), a inaczej narządy miąższowe
(wątroba). Najsilniej promieniowanie pochłaniają kości, zwapnienia i zęby. Patologiczne
struktury w obrębie tkanki różnią się stopniem pochłaniania promieniowania, co pozwala na
ich zobrazowanie. Wszystko, co ma gęstość niższą od 1 j.H. jest jednolicie czarne. Wszystko,
co ma gęstość wyższą od 100 j.H., to znaczy pochłania więcej promieni rentgenowskich, jest
jednolicie białe na uzyskanym obrazie. Dla zobrazowania tych wielkości wykorzystuje się
skalę poziomów szarości (od koloru czarnego dla niskich wartości HU do koloru białego dla

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
wartości wysokich). Ponieważ oko ludzkie nie jest w stanie rozróżnić (a monitor komputera
wyświetlić) aż 4000 poziomów szarości, w praktyce stosuje się skalę 256 poziomów szarości
pokrywających pewien wybrany zakres (okno) wartości HU.
Przyjęte rozwiązanie umożliwia odzwierciedlenie na ekranie monitora wysokiego
kontrastu obrazu, co ułatwia jego interpretację.
Proces tworzenia obrazu:
−
wstępna obróbka sygnału – przetworzenie analogowo-cyfrowe, logarytmowanie,
zapamiętywanie,
−
przetworzenie sygnałów zgodnie z jednakową skalą,
−
obliczanie,
−
rekonstrukcja,
−
monitor TV,
−
komputer.
Istnieje kilka sposobów utrwalenia informacji dostarczonych przez badanie TK. Nośnik
informacji
wybierany
jest
odpowiednio
do
liczby
danych
przeznaczonych
do
zmagazynowania. Matryca liczbowa może być zachowana na dysku magnetycznym lub na
„miękkim dysku” oraz na nośnikach optycznych. Obraz można reprodukować w tym samym
urządzeniu lub na dodatkowej konsoli diagnostycznej. Główną zaletą systemu zachowania
informacji jest możliwość odtwarzania obrazu w przyszłości, co ma ogromne znaczenie
w onkologii. Najczęściej używaną formą dokumentacji badania jest film „polaroid”, jednakże
pozycja i szerokość „okna” pozwala na uwidocznienie tylko części informacji. To samo
ograniczenie mają filmy radiograficzne 70-100 mm lub standardowe, jednak w porównaniu
z polaroidem dają lepszy obraz. Obrazy TK mogą być także reprodukowane na drukarce
elektrostatycznej lub rejestratorze danych kolorowych jako drukowany dokument cyfrowy lub
wykresy linii izodensytycznych. Seryjne obrazy mogą być utrwalone na taśmie wideo.
Generacje tomografów:
1.
Pierwsza generacja: tomografy te używały cienkiej wiązki równoległej skierowanej na
jeden lub dwa detektory. Obraz uzyskiwano poprzez ruch translacyjno-obrotowy lampy
rentgenowskiej i detektora. Te zaś były n nieruchome względem siebie. Po każdym
obrocie lampa i detektory wykonywały ruch translacyjny i dokonywały serii naświetlań
wzdłuż badanego obiektu. Detektorami były scyntylatory z jodkiem sodu połączone
z fotopowielaczem.
2.
Druga generacja: wzrosła liczba detektorów detektorów kształt wiązki zmieniona na
wachlarzowaty. Pozostawiono ruch translacyjno-obrotowy. Czas potrzebny na wykonanie
badania znacząco uległ skróceniu dzięki zwiększeniu kąta pojedynczego obrotu
lampy/detektora do 30º oraz wielu detektorów. Czas pojedynczego skanu wynosił od 10
do 90 sekund.
3.
Trzecia generacja: była przełomem dla techniki tomografii komputerowej (1975, firma
General Electric). Wachlarzowata wiązka promieniowania skierowana była na zestaw
detektorów (obecnie ponad 700) nieruchomych względem lampy rentgenowskiej.
Wyeliminowanie ruchu translacyjnego pozwoliło na skrócenie czasu skanowania do 10
sekund (obecnie poniżej 1 sekundy). Pociągnęło to za sobą wzrost praktyczności TK.
Czas badania stał się na tyle krótki, że umożliwił zobrazowanie płuc i jamy brzusznej;
poprzednie generacje ograniczały się do głowy i kończyn.
4.
Czwarta generacja: przedstawiono ją niemal równolegle z trzecią generacją. Daje
podobne rezultaty, co 3 generacja. Zamiast rzędu detektorów poruszających się w ślad za
lampą, zastosowano tu pierścień detektorów (składający się z ponad 2000 detektorów).
Ruchoma jest tylko lampa rentgenowska.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
Ostatnio rozwinęła się tak zwana spiralna tomografia komputerowa. Nazwa pochodzi od
spiralnego ruchu lampy względem pacjenta, uzyskiwanego poprzez przesuwanie pacjenta
jednoczesne z ruchem obrotowym lampy – badanie nie odbywa się już warstwa po warstwie.
W zamian za to lampa rentgenowska obraca się w sposób ciągły, podczas, gdy pacjent
w sposób ciągły przesuwany jest przez gantry. Przy tomografii spiralnej przerwy na
zatrzymanie ruchu obrotowego lampy, przesunięcie pacjenta i ponowne wprawienie w ruch
obrotowy lampy rentgenowskiej stają się zbędne, ponieważ dane z kolejnych warstw zbierane
są w sposób ciągły (lampa rentgenowska i detektor obracają się wokół ciała pacjenta,
w sposób ciągły zbierając dane, podczas, gdy stół z pacjentem przesuwa się przez gantry).
Rekonstrukcja obrazu w technice spiralnej wymaga od systemu komputerowego
większego nakładu obliczeniowego, gdyż dane są uzyskiwane ze zbioru danych zebranych z
pewnej objętości ciała pacjenta. Zebrane dane mogą posłużyć do rekonstrukcji dowolnego
punktu ciała pacjenta.
Zastosowanie spiralnej TK:
−
w obrazowaniu klatki piersiowej, ponieważ pozwala na znaczną redukcję błędów
wywołanych ruchami oddechowymi pacjenta,
−
używana do obrazowania trzustki, wątroby i przewodów żółciowych,
−
jest używana w angiografii (CTA), technice umożliwiającej obrazowanie dużych naczyń
krwionośnych, która jest używana do diagnozowania takich przypadków jak zwężenie
tętnicy nerkowej, tętniaka tętnicy brzusznej, itp.
Zalety spiralnej TK:
−
technika spiralna skraca czas badania z około 30 minut w przypadku konwencjonalnego
badania do 5-10 minut w przypadku skanowania spiralnego. Jest to szczególnie istotne
w nagłych przypadkach,
−
szybszy proces skanowania minimalizuje efekty poruszania się pacjenta poprawiając
jakość uzyskiwanych obrazów i dlatego jest klinicznie korzystny w przypadku pacjentów
z ciężkimi urazami, w przypadku małych dzieci oraz pacjentów, który nie mogą dłuższy
czas wstrzymać oddechu,
−
dodatkowo tomografia spiralna umożliwia zmniejszenie ilości podawanego kontrastu
znacząco redukując koszt badania,
−
spiralna TK dale możliwość tworzenia obrazów trójwymiarowych, np. struktur
naczyniowych, kości, połączeń stawowych.
Dotychczas do praktyki klinicznej zostały wprowadzone następujące rodzaje tomografii
komputerowej:
−
transmisyjna – źródłem promieniowania jest lampa rentgenowska. Pomiarów dokonuje
układ detektorów ustawionych przeciwstawnie. Duża rozdzielczość i możliwość obróbki
komputerowej pozwala na precyzyjną ocenę struktury badanego narządu i uwidocznienia
ognisk patologicznych o średnicy nawet kilku milimetrów. Zastosowanie tomografii
transmisyjnej umożliwia wykonanie badania w płaszczyznach poprzecznej i skośnej do
długiej osi pacjenta. Metoda ta pozwala na uwidocznienie obrazów morfologicznych,
warstwowych danego narządu;
−
emisyjna (izotopowa) - źródłem promieniowania jest izotop wprowadzony do organizmu
pacjenta, a detektory obracające się w płaszczyźnie osiowej badanego narządu rejestrują
promieniowanie gamma. Poza możliwością uzyskiwania obrazów morfologicznych
podanie radioizotopów znakowanych odpowiednim izotopem pozwala na wykonywanie
badań dynamicznych i uwidocznienie metabolizmu narządowego;
−
tomografia z wykorzystaniem rezonansu magnetycznego – głównym elementem aparatu
jest duży magnez o silnym polu magnetycznym. Cewki przetwornika służą do

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
wytwarzania fal o częstotliwości fal radiowych i odbierania sygnałów rezonansowych.
Cewki gradientowe, które wytwarzają gradientowe pola magnetyczne, pozwalają na
wybranie warstwy badanej oraz komputer do rekonstrukcji obrazu. Znaczącymi zaletami
tej metody jest eliminacja szkodliwego działania promieniowania jonizującego,
możliwość wyboru dowolnych płaszczyzn badania – osiowej, strzałkowej i czołowej oraz
otrzymywanie jednocześnie kilku przekrojów badanego narządu.
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie urządzenie nazywamy tomografem komputerowym?
2.
W którym roku i gdzie zainstalowano pierwszy TK?
3.
Co to jest gantry?
4.
Jakie elementy znajdują się w gantry?
5.
Jaką funkcję pełnią detektory promieniowania X?
6.
Jaki ruch wykonuje lampa rentgenowska?
7.
Jaką rolę pełnią kolimatory?
8.
Jaką funkcję pełni komputer?
9.
Do czego służy konsola operatora?
10.
Do czego służy konsola diagnostyczna?
11.
Jaka jest zasada powstawania obrazu?
12.
Jakie równanie rozwiązuje komputer?
13.
Co to są pixele?
14.
Co to są jednostki HU?
15.
Jakie nośniki informacji mogą być stosowane w TK?
16.
Jakie są generacje TK?
17.
Co odróżnia generację czwartą TK od trzeciej?
18.
Czym charakteryzuje się TK spiralny?
19.
Jakie korzyści daje zastosowanie TK w porównaniu z tomografem konwencjonalnym?
20.
Jakie są rodzaje TK?
4.3.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy tomografu komputerowego na podstawie schematu blokowego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych schemat blokowy TK i jego opis,
2)
dokonać analizy budowy TK,
3)
zapisać nazwy elementów oznaczonych numerami,
4)
zapisać funkcje poszczególnych elementów.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
papier formatu A4,
−
długopis, pisaki,
−
schemat blokowy TK,
−
literatura zgodna z punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
Ćwiczenie 2
Dokonaj analizy poszczególnych etapów powstawania obrazu w TK. Wyjaśnij
mechanizm powstawania obrazu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych treści dotyczące powstawania obrazu w TK,
2)
zapisać funkcję detektora odniesienia,
3)
zapisać funkcję detektorów odbioru,
4)
określić etapy powstawania obrazu,
5)
zapisać równanie,
6)
zapisać wielkości wyliczone z równania,
7)
określić tę wielkość w skali Hansfielda,
8)
określić system obrazowania,
9)
określić nośniki informacji,
10)
dokonać analizy jakości obrazu TK.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
papier formatu A4,
−
długopis, pisaki,
−
materiały dotyczące radiografii cyfrowej,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 3
Porównaj tomograf komputerowy z tomografem konwencjonalnym.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych treści dotyczące tomografu konwencjonalnego i TK,
2)
dokonać analizy i porównania tomografu konwencjonalnego i TK,
3)
scharakteryzować i zapisać dla obu aparatów:
−
źródło promieniowania i rodzaj promieniowania,
−
odbiornik promieniowania,
−
kształt wiązki promieniowania,
−
elementy będące w ruchu podczas badania,
−
tor ruchu,
−
zastosowaną metodę obrazowania,
−
rodzaj badanej warstwy,
−
jakość obrazu.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
papier formatu A4,
−
długopis, pisaki,
−
linijka,
−
zeszyt do ćwiczeń,
−
literatura zgodna punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
Ćwiczenie 4
Dokonaj analizy budowy i zasady działania lampy rentgenowskiej tomografu
komputerowego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych treści dotyczące lampy rentgenowskiej,
2)
dokonać analizy schematu,
3)
nazwać i zapisać elementy lampy rentgenowskiej oznaczone numerami na schemacie,
4)
określić funkcje poszczególnych elementów,
5)
wyjaśnić zasadę działania lampy rentgenowskiej,
6)
scharakteryzować kształt wiązki promieni X,
7)
określić urządzenie kształtujące wiązkę promieni X w TK.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
papier formatu A4,
−
długopis, pisaki,
−
schemat lampy rentgenowskiej,
−
zeszyt do ćwiczeń,
−
literatura zgodna z punktem 6 Poradnika.
4.3.4.
Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wyjaśnić nazwę tomograf komputerowy?
2)
dokonać analizy schematu blokowego TK?
3)
scharakteryzować gantry?
4)
wymienić elementy gantry?
5)
określić funkcje poszczególnych elementów?
6)
określić funkcje komputera?
7)
wyjaśnić mechanizm zbierania informacji?
8)
wyjaśnić mechanizm rekonstrukcji obrazu?
9)
określić czynności wykonywane przy konsoli operatora i konsoli
diagnostycznej?
10)
określić pojęcia „pixel”, „skala Hounsfielda”?
11)
określić nośniki informacji stosowane w TK?
12)
rozróżnić generacje TK?
13)
scharakteryzować TK spiralny?
14)
określić korzyści wynikające z zastosowania do badania TK?
15)
rozróżnić i scharakteryzować rodzaje TK?
16)
porównać tomograf komputerowy z tomografem konwencjonalnym?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
4.4. Magnetyczny rezonans jądrowy
4.4.1. Materiał nauczania
Zjawisko rezonansu magnetycznego, wykorzystywane w obrazowaniu rezonansu
magnetycznego, związane jest z posiadaniem przez jądra pierwiastków o nieparzystej liczbie
protonów lub neutronów, wewnętrznego momentu pędu, zwanego spinem oraz momentu
magnetycznego. Najbardziej rozpowszechnionym w żywych organizmach pierwiastkiem
o tych właściwościach jest wodór. Jądra jego atomów (protony) odgrywają podstawową rolę
w obrazowaniu MR. Jeżeli badany narząd umieścimy w zewnętrznym stałym polu
magnetycznym o indukcji Bo, to niektóre z protonów, protonów przypadkowo dotychczas
ustawionych momentach magnetycznych, zostaną uporządkowane wzdłuż linii sił tego pola,
w pozycjach równoległej lub przeciwrównoległej w odniesieniu do jego kierunku. Niezależnie
od tych dwóch możliwych położeń, wektor momentu pędu każdego protonu wykonując ruch
obrotowy zakreśla w przestrzeni stożek, którego wierzchołek stanowi jądro atomu. Ruch taki
nosi nazwę precesji i jest wywołany działaniem zewnętrznej siły magnetycznej. W warunkach
równowagi termodynamicznej liczba protonów ustawionych zgodnie z kierunkiem pola Bo
(co odpowiada niższemu stanowi energetycznemu) jest większa od liczby protonów
ustawionych przeciwnie.
Częstotliwość ruchu precesyjnego zależy od indukcji pola magnetycznego i jest określana
wzorem Larmora.
π
γ
2
/
0
0
B
f
=
i
0
0
B
γ
ω
=
gdzie:
γ – stała żyromagnetyczna
B
0
- indukcja pola magnetycznego
Indukcja pola magnetycznego jest wielkością charakteryzującą jego natężenie. Jednostką
indukcji jest Tesla (T). Wartość indukcji ziemskiego pola magnetycznego wynosi około 0,5G,
czyli 0,00005T, indukcja pól stosowanych w MR osiąga wartość 1500-20000G, czyli
0,15-2,0T.
W przypadku atomów wodoru przedstawiony wzór przyjmie postać:
f
0
[MHz] =1/2π 42,6[Mhz/T] B
0
[T]
Ponieważ możliwe są dwa sposoby uporządkowania momentów magnetycznych,
związane z różnymi wartościami energii posiadanej przez protony, układ jako całość może
pochłaniać energię dostarczoną z zewnątrz w postaci promieniowania. Energia ta może być
pochłonięta w przypadku, gdy częstotliwość wzbudzającego pola magnetycznego równa jest
częstotliwości Larmora. Ponieważ częstotliwość ta leży w obszarze częstotliwości radiowych
(od kilku do kilkudziesięciu MHz), impulsy wzbudzające określa się skrótem RF (radio
frequency).
Po wzbudzeniu impulsem RF układ powraca stopniowo do stanu wyjściowego.
Nagromadzoną energię emituje w postaci sygnału tzw. swobodnej relaksacji (free induction
decay – FID). Istotą metody RM jest naprzemienne nadawanie impulsów impulsów
odpowiedniej częstotliwości oraz odbieranie emitowanego sygnału.
Proces powrotu układu protonów do stanu wyjściowego po zaprzestaniu wzbudzania
nazywamy relaksacją. Występują tu dwa niezależne od siebie zjawiska określane jako
relaksacja podłużna i relaksacja poprzeczna. Relaksacja podłużna oznacza powrót składowej
podłużnej wektora magnetyzacji do pierwotnej wartości. Wiąże się ona z powrotem

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
wzbudzonych protonów z położenia przeciwrównoległego do równoległego. Szybkość tego
procesu zależy od siły oddziaływania protonów z otoczeniem, stąd określa się relaksację
podłużną jako relaksację spin-siatka. Szybkość relaksacji podłużnej jest tym większa, im
większa jest liczba makrocząsteczek biologicznych w badanej tkance. Częstotliwość
lokalnych pól magnetycznych zbliża się bowiem do wartości rezonansowej wraz ze wzrostem
ilości makromolekuł, wymuszając szybszy powrót protonów do stanu wyjściowego. Zjawisko
to powoduje, że najdłuższy czas relaksacji podłużnej wykazują tkanki, w których zawartość
wody jest największa, a makrocząsteczek najmniejsza (np. płyn mózgowo-rdzeniowy, tkanki
zmienione zapalnie).
Zmiany wartości M
z
opisuje zależność:
M
z
= M
0
(1 - e
1
/ T
t
−
)
gdzie:
e – stała Eulera
t – czas
T
1
– czas relaksacji podłużnej
W przypadku impulsów 90º (tzn. takich, które powodują zanik składowej M
z
) T
1
oznacza
czas, po którym wektor M
z
osiąga 63% pierwotnej wartości.
Relaksacja poprzeczna, nazywana też relaksacją spin-spin, oznacza zanik składowej M
y
x,
(poprzecznej) wektora magnetyzacji. Jest on związany z utratą zgodności fazowej ruchu
precesyjnego protonów zachodzącą wskutek wzajemnych oddziaływań pomiędzy spinami.
Siła międzyspinowych oddziaływań jest większa w tkankach, w których przypadkowe ruchy
cząsteczek są słabe (np. tkanka tłuszczowa), wówczas czas relaksacji poprzecznej skraca się.
W tkankach o dużej zawartości wody znaczna ruchliwość cząsteczek osłabia ich
wzajemne oddziaływania, dlatego relaksacja poprzeczna trwa wyraźnie dłużej. Parametr T
2
nazywamy czasem relaksacji poprzecznej. Jest to czas, po którym wartość wektora M
y
x,
spada do 37% wartości początkowej. Zmiany wartości wektora M
y
x,
opisuje wzór:
M
y
x,
= M
0
e
2
/ T
t
−
Dodatkowym czynnikiem wpływającym na skrócenie czasu T
2
jest niejednorodność pola
magnetycznego, w którym umieszczono próbkę. Często niejednorodność jest czynnikiem
zewnętrznym, nie związanym z właściwościami badanych tkanek. Takie skrócenie T
2
stanowi
artefakt. Jednakże w niektórych sytuacjach miejscowa niejednorodność pola doprowadzająca
do skrócenia T
2
może być cenną wskazówka diagnostyczną.
Obrazowanie MR polega na wizualizacji różnic właściwości magnetycznych
poszczególnych tkanek, wyrażonych różnicami wartości ich czasów relaksacji, to znaczy
czasów T
1
i T
2
. Różnice te zależne od budowy histochemicznej tkanki, związane
z prędkością oddawania energii i zmian obu składowych wektora magnetyzacji, wpływają na
emitowany sygnał radiowy.
Zastosowanie transformacji Fouriera pozwala na uzyskanie fal składowych o różnej
częstotliwości i amplitudzie, pochodzących z poszczególnych tkanek. Przetwarzane są one
następnie przy użyciu komputera na obraz analogowy z obszarami o różnej jasności (różnym
natężeniu sygnału). W zależności od czasu relaksacji: podłużnej czy poprzecznej, względem
której różnicujemy tkanki, mówimy o obrazach T
1
lub T
2
- zależnych.
Tkanki o krótkim czasie T
1
posiadają silny sygnał i widoczne SA w obrazach T
1
-
zależnych jako obszary jasne (hiperintensywne). Tkanki o długim czasie T
1
emitują słabszy

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
sygnał i widoczne są jako obszary ciemne (hipointensywne). W przypadku czasów T
2
mamy
do czynienia z sytuacją odwrotną: tkanki o krótkim czasie T
2
posiadają słabszy sygnał (są
hipointensywne), niż te, o długim czasie T
2
, które są widoczne jako obszary od nich
jaśniejsze. Obrazy T
1
- zależne charakteryzują się silnym sygnałem z tkanek (obszary jasne)
i słabym z przestrzeni płynowych (obszary ciemne). Są to obrazy najbardziej zbliżone do
obrazów TK, oddając budowę morfologiczną narządów. Obrazy T
2
- zależne charakteryzują
się słabym sygnałem z tkanek (obszary ciemne) i silnym z przestrzeni płynowych (obszary
jasne). W obrazach tych dobrze widoczne są zmiany związane z przemieszczaniem płynów
(ogniska naczyniopochodne w o.u.n., obrzęk).
Na szczególną uwagę zasługują obrazy gęstości protonowej (proton density – PD), na których
intensywność sygnału zależy głównie od zawartości (gęstości) protonów w danej tkance – im
większa gęstość protonowa, tym sygnał silniejszy. W tym typie obrazów, dobrze widoczne są
zmiany związane z przebudową tkanek, np. ogniska demielinizacyjne w przebiegu
stwardnienia rozsianego.
Uzyskiwanie obrazów warstwowych możliwe jest przez selektywne pobudzanie protonów.
Cel ten osiągnięto stosując trzy dodatkowe pary cewek. W każdej parze cewek płynie prąd
stały w przeciwnych kierunkach, wokół przewodników powstaje stałe w czasie, lecz liniowo
zmieniające się w przestrzeni pole magnetyczne, które nakłada się na pole magnesu
głównego. W ten sposób wytwarzane są liniowe gradienty indukcji pola wzdłuż każdej osi
współrzędnych. Przykładając w momentach wzbudzenia gradient wzdłuż osi z spowodujemy
spełnienie warunku wystąpienia rezonansu, wynikającego z równania Larmora jedynie przez
protony pewnej warstwy. Jej grubość będzie zależała od szerokości pasma RF i gradientu
pola. Istnieją dwie metody jednoznacznej lokalizacji źródła sygnału: dwuwymiarowa
i trójwymiarowa.
Można powiedzieć, że zasada działania TK z wykorzystaniem jądrowego rezonansu
magnetycznego polega na przemianach energetycznych jąder atomowych. Badaną część ciała
umieszcza się w silnym polu magnetycznym. Wysyłany przez antenę nadawcza krótki sygnał
o charakterze fal radiowych i odpowiedniej częstotliwości rezonansowej, powoduje
pobudzenie protonów niektórych atomów, w tym atomów wodoru, które w organizmie
człowieka są najliczniej reprezentowane. Po wygaśnięciu sygnału w czasie powrotu protonów
do podstawowego stanu energetycznego, dochodzi do emisji fal radiowych, które rejestruje
antena odbiorcza. Sygnały rejestrowane są w pamięci komputera, a ich przetworzenie
umożliwia odzwierciedlenie budowy anatomicznej badanego bloku tkankowego. Obrazy
przekrojów ciała ludzkiego możemy przedstawić w dowolnej płaszczyźnie. Oprócz oceny
stanu morfologicznego tkanek, MR umożliwia badania czynnościowe, a także badanie
natężenia przemiany materii w wybranych narządach (spektroskopia MR).
Schemat blokowy TK z wykorzystaniem magnetycznego rezonansu jądrowego:
−
magnes – wytwarza pole magnetyczne,
−
cewki gradientowe – umożliwiają selektywne pobudzanie protonów (czyli uzyskiwanie
obrazów warstwowych), umożliwiają otrzymywanie pół magnetycznych o różnej i znanej
wartości,
−
nadajnik RF – wysyła fale o częstości radiowej,
−
odbiornik – odbiera sygnały tzw. swobodnej relaksacji FID, przekazuje je do układu
wzmacniającego i rejestrującego. Następnie sygnał podlega obróbce cyfrowej i trafia do
komputera dokonującego ostatecznej rekonstrukcji obrazu,
−
interfejs – umożliwia współpracę wszystkich urządzeń,
−
komputer – steruje praca całego aparatu.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
Zalety RM:
−
badanie nieinwazyjne (brak promieni X),
−
badane są nie tylko warstwy poprzeczne, możliwość uzyskiwania rzeczywistych obrazów
w wielu płaszczyznach,
−
kontrast w obrębie tkanek miękkich jeszcze lepszy niż w TK,
−
większość badań bez użycia środków cieniujących.
Wady RM:
−
ograniczona możliwość jej stosowania ze względu na przeciwwskazania bezwzględne
i względne,
−
długi czas badania,
−
wysoki koszt badania.
Przeciwwskazania bezwzględne do RM
Przeciwwskazania względne do RM
Rozrusznik serca
Sztuczna zastawka w sercu
Proteza naczyniowa
Metalowy gwóźdź lub płytka
Skłonność do krwawień
Klaustrofobia
4.4.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jak wyjaśnia się zjawisko jądrowego rezonansu magnetycznego?
2.
Co to jest precesja?
3.
Jakie fale są używane do wzbudzania protonów?
4.
Co to jest relaksacja?
5.
Jak określa się relaksację podłużną?
6.
Jak określa się relaksację poprzeczną?
7.
Na czym polega obrazowanie MR?
8.
Co umożliwia uzyskiwanie obrazów warstwowych?
9.
Jakie bloki wyróżnia się w aparacie do RM?
10.
Jakie są funkcje poszczególnych bloków?
11.
Co jest podstawową zaletą badania RM?
12.
Jakie są ograniczenia stosowania tej metody badania?
4.4.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy i działania tomografu komputerowego z wykorzystaniem
jądrowego rezonansu magnetycznego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania,
2)
określić zjawisko jądrowego rezonansu magnetycznego,
3)
określić pojęcia: precesja, relaksacja,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
4)
wykonać rysunek schematu blokowego RM,
5)
opisać schemat,
6)
dokonać analizy budowy RM,
7)
dokonać analizy działania RM,
8)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Dokonaj porównania budowy i działania tomografu komputerowego z wykorzystaniem
jądrowego rezonansu magnetycznego z tomografem komputerowym z wykorzystaniem
promieni X.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący RM,
2)
dokonać analizy budowy TK,
3)
dokonać analizy działania TK,
4)
dokonać analizy budowy RM,
5)
dokonać analizy działania RM,
6)
porównać budowę TK i RM,
7)
porównać działanie RM i TK,
8)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.4.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wyjaśnić
na
czym
polega
zjawisko
jądrowego
rezonansu
magnetycznego?
2)
określić
pojęcia:
precesja,
relaksacja
podłużna,
relaksacja
poprzeczna?
3)
określić budowę i działanie: scyntygrafu, gammakamery, tomografu
emisyjnego?
4)
określić budowę RM?
5)
wyjaśnić zasadę działania RM?
6)
określić zalety RM w porównaniu z TK?
7)
określić ograniczenia zastosowania tej metody badania?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
4.5.
Aparatura stosowana w diagnostyce izotopowej
4.5.1. Materiał nauczania
Diagnostyka izotopowa polega na wprowadzaniu substancji promieniotwórczej do tkanek
i narządów organizmu, a następnie na rejestracji promieniowania (emitowanego przez
wprowadzona substancję) za pomocą detektorów umieszczonych poza obiektem badanym.
Są to detektory scyntylacyjne z powielaczem elektronowym.
Detektor scyntylacyjny jest podstawowym urządzeniem każdego aparatu stosowanego
w diagnostyce izotopowej. Są to aparaty:
−
scyntygraf,
−
gammakamera,
−
tomograf emisyjny.
Ogólna zasada działania jest następująca. Wprowadzona substancja promieniotwórcza
emituje promieniowanie gamma (γ), rejestrowane przez detektor scyntylacyjny. Kwant
promieniowania padający na scyntylatory powoduje emisję kwantu światła widzialnego, który
powoduje elektronów z fotokatody (zjawisko fotoelektryczne zewnętrzne), których liczba
zwiększa się w układzie fotopowielacza.(budowa i zasada działania fotopowielacza została
omówiona w jednostce modułowej 322[19].Z1.02. „Dobieranie środków ochrony
radiologicznej”). Prowadzi to do powstania impulsów elektrycznych, które są rejestrowane
przez układy przeliczające, analizujące i przekazywane do urządzenia rejestrującego
i obrazującego.
Schemat blokowy scyntygrafu:
−
układ kolimacyjny,
−
scyntylatory - kryształ NaJ (Tl),
−
wzmacniacz,
−
dyskryminator,
−
analizator amplitudy impulsów jedno- lub wielokanałowy,
−
integrator,
−
na wyjściu: pisak mechaniczny lub zestaw fotografujący.
Fotopowielacz, kryształ i kolimator są umieszczone na statywie wykonującym
automatycznie ruch meandrowy.
W przypadku pisaka im większa jest aktywność obszaru, nad którym znajduje się
kolimator, tym większa jest częstość uderzeń. Zatem liczba uderzeń na jednostkę długości jest
wykładnikiem aktywności. W przypadku kliszy fotograficznej wykładnikiem aktywności jest
zaczernienie kliszy. Jeżeli kolimator z detektorem znajduje się nad` punktem o dużej
aktywności, to integrator rejestruje dużą liczbę zliczeń w jednostce czasu, specjalny zaś układ
elektroniczny generuje proporcjonalnie duże natężenie światła w zestawie fotografującym,
który zaczernia odpowiednio kliszę.
Scyntygraf (scyntygrafia statyczna) jest urządzeniem obrazującym rozmieszczenie izotopu
promieniotwórczego w narządzie. Detektor przesuwa się nad badanym obiektem, rejestrując
promieniowanie w jego polu widzenia. Rozkład substancji promieniotwórczej jest
przedstawiony w postaci „mapki” narządu.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
Sonda scyntylacyjna i schemat blokowy scyntygrafu:
−
sonda scyntylacyjna: kolimator, scyntylatory, fotokatoda, powielacz elektronowy, anoda,
wyprowadzenia dynod,
−
kondensator,
−
rezystancja anodowa,
−
zasilacz wysokiego napięcia,
−
zasilacz niskiego napięcia do całego zestawu,
−
wzmacniacz,
−
analizator amplitudy,
−
przelicznik,
−
integrator, miernik analogowy,
−
rejestrator.
Gammakamera składa się z detektora promieniowania o dużej średnicy (30-40 cm), co
daje możliwość równoczesnego badania rozmieszczenia izotopu w dużych obszarach.
Uzyskane wyniki służą badaniom dynamicznym (scyntygrafia dynamiczna), wykreślaniu
krzywej stężenia izotopu w funkcji czasu oraz matematycznej analizie uzyskanych danych.
Zasada działania gammakamery polega na odtwarzaniu punktów, w których nastąpiła emisja
kwantu γ na ekranie oscyloskopu. Jest to proces podobny do powstawania zdjęć
fotograficznych.
W skład gammakamery wchodzi:
−
zestaw kolimatorów (w zależności od energii kwantów γ użytych radioizotopów),
−
detektor scyntylacyjny z układem fotopowielaczy,
−
analogowy lub cyfrowy układ formatowania i kodowania impulsów,
−
urządzenie obrazujące (lampa oscyloskopowa z układem umożliwiającym utrwalenie
obrazu, np. zapis fotograficzny).
Gammakamera pozwala na badanie rozmieszczenia rozkładu aktywności w obiekcie
trójwymiarowym, lecz jego prezentacji w dwu wymiarach. Jest to obraz powstały z nałożenia
na siebie obrazów różnie wychwytujących izotop warstw badanego narządu.
Urządzenie sterowane komputerem, którego detektor obraca się wokół badanego obiektu,
pozwala na analizę poszczególnych warstw badanego narządu.
Jest to tomograf emisyjny.
Aparat do tomografii emisyjnej (SPECT):
−
gammakamera z głowicą rotacyjną,
−
rejestracja scyntygrafów planarnych co kilka stopni (2º – 6º ),
−
sterowanie położeniem pacjenta.
Przykładowe przekroje rekonstruowane ze zbioru scyntygrafów planarnych:
−
strzałkowy,
−
strzałkowy ukośny,
−
poprzeczny,
−
czołowy.
Pozytonowy emisyjny tomograf komputerowy (PET) – służy do pomiaru promieniowania
emitowanego przez krótko żyjące izotopy (produkowane w cyklotronach). Izotopy te mogą
być wbudowane w podstawowe struktury biologiczne (np. glukoza), co pozwala na badanie
i obrazowanie ich procesów metabolicznych.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
Wprowadzony izotop ulega rozpadowi beta plus, czyli emituje pozytony, które zderzają się
z elektronami zawartymi w tkankach ciała ulegając anihilacji (pozyton jest trwały tylko
w próżni).
W wyniku anihilacji pary elektron-pozyton powstają dwa kwanty promieniowania
elektromagnetycznego (γ) poruszającego się w przeciwnych kierunkach i posiadające energię
0,511 MeV każdy.
Fotony te rejestrowane są jednocześnie przez dwa z wielu detektorów (D) ustawionych pod
różnymi kątami w stosunku do ciała pacjenta, w wyniku czego można określić dokładnie
miejsce powstania pozytonów. Informacje te rejestrowane są w postaci cyfrowej na dysku
komputera (K), pozwalając na konstrukcję obrazów będących przekrojami ciała pacjenta.
Dzięki diagnostyce PET istn8ieje bardzo duże prawdopodobieństwo rozpoznania
nowotworów ( w około 90% badanych przypadków). Takiego wyniku nie daje się osiągnąć
przy pomocy żadnej innej techniki obrazowania. PET daje także możliwość kontroli efektów
terapeutycznych w trakcie leczenia chorób nowotworowych, np. za pomocą chemioterapii.
PET stosuje się w medycynie nuklearnej głównie przy badaniach mózgu, serca, stanów
zapalnych niejasnego pochodzenia oraz nowotworów. Zastosowanie PET wpłynęło na
znaczne poszerzenie wiedzy o etiologii i przebiegu w przypadku choroby Alzheimera,
Parkinsona, czy różnych postaci schizofrenii.
4.5.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Na czym polega diagnostyka radioizotopowa?
2.
Jakie aparaty wykorzystywane są w diagnostyce radioizotopowej?
3.
Jaka jest ogólna budowa: scyntygrafu, gammakamery, tomografu emisyjnego?
4.
Jakie są rodzaje tomografów emisyjnych?
5.
Jakie są podstawowe różnice pomiędzy TK transmisyjnym i TK emisyjnym?
6.
Jaka jest zasada działania PET ?
4.5.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy i działania gammakamery.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, uczeń powinien:
1)
przeczytać materiał nauczania dotyczący aparatury stosowanej w diagnostyce izotopowej,
2)
wykonać schemat blokowy gammakamery,
3)
opisać schemat,
4)
zapisać funkcje poszczególnych bloków,
5)
opisać działanie detektora scyntylacyjnego,
6)
podać zastosowanie gammakamery,
7)
podać różnice pomiędzy gammakamerą a scyntygrafem.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Dokonaj porównania tomografu emisyjnego z tomografem transmisyjnym.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący aparatury stosowanej w diagnostyce izotopowej,
2)
dokonać analizy budowy i działania TK transmisyjnego,
3)
dokonać analizy budowy i działania TK emisyjnego,
4)
wykonać rysunek schematu blokowego TK emisyjnego,
5)
wykonać rysunek schematu blokowego TK transmisyjnego,
6)
dokonać porównania budowy aparatów,
7)
dokonać porównania działania aparatów,
8)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.5.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić diagnostykę izotopową?
2)
przedstawić
rodzaje
aparatów
stosowanych
w
diagnostyce
izotopowej?
3)
przedstawić budowę i działanie: scyntygrafu, gammakamery,
tomografu emisyjnego?
4)
podać rodzaje tomografów emisyjnych?
5)
wyjaśnić zasadę działania PET?
6)
określić podstawowe różnice pomiędzy tomografem komputerowym
transmisyjnym i emisyjnym?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
4.6.
Aparatura radioterapeutyczna
4.6.1. Materiał nauczania
Aparaty rentgenowski terapeutyczny został omówiony w rozdziale 4.2.
Gammatron to urządzenie stosowane w radioterapii do leczenia chorób nowotworowych
promieniami gamma (γ). Zawiera on źródło promieniowania (jest nim najczęściej izotop
kobalt 60), które wysyła promieniowanie γ.
Kobalt – 60 (
60
Co) o okresie połowicznego rozpadu T
2
1
= 5,3 lat , wysyła promieniowanie
γ o energii 1,17 i 1,33 MeV i charakteryzuje się dużą aktywnością właściwą, co pozwala na
produkcję źródeł o dużej aktywności (rzędu 10
14
Bq) i małej objętości (około 10 cm³). Źródło
znajduje się w szczelnej obudowie zwanej głowicą. Źródło emituje promieniowanie gamma
cały czas. Natomiast jego położenie w głowicy i odpowiedni system zabezpieczający decyduje
o tym, czy promienie γ wydostają się z głowicy na zewnątrz (aparat włączony – ekspozycja),
czy nie (aparat wyłączony).
Głowica ze źródłem umocowana jest na kolumnie, która pozwala na odpowiednie ustawienie
głowicy w stosunku do stołu, na którym znajduje się pacjent.
Przyspieszacz cząstek naładowanych, inaczej akcelerator, to urządzenie które przy
pomocy wysokiego pola elektrycznego nadaje cząstkom naładowanym wysoką energię.
Rodzaje przyspieszaczy (akceleratorów):
−
liniowe – przyspieszane cząstki poruszają się wzdłuż linii prostej,
−
kołowe – przyspieszane cząstki poruszają się po okręgu.
W przyspieszaczu liniowym cząstki (najczęściej elektrony) biegną po linii prostej
wewnątrz szeregu elektrod w kształcie cylindrów (rury dryfowe).
W skład przyspieszacza liniowego wchodzą:
−
źródło cząstek,
−
komora przyspieszająca (szczeliny przyspieszające, generator napięcia wielkiej
częstotliwości ok.10-200kV),
−
okienko lub tarcza,
−
pompa wysokiej próżni.
Właściwy proces przyspieszania następuje między pierścieniami. Zmienne napięcie
przyspieszające wielkiej częstotliwości przyłącza się kolejno do sąsiednich cylindrów w ten
sposób, by w chwili, gdy cząstki znajdują się w przerwie między cylindrami, istniejące tam
napięcie powodowało takie przyspieszenie cząstek, aby kierunek linii sił pola elektrycznego
pokrywał się z kierunkiem ruchu cząsteczek. W momencie, gdy natężenie pola elektrycznego
ma przeciwny kierunek (druga połowa cyklu generatora napięcia), cząstki przebiegają przez
wnętrze cylindra. Wewnątrz cylindrów nie ma pola elektrycznego i dzięki temu cząstki nie są
hamowane. Po przejściu każdej kolejnej przerwy między cylindrami cząstki nabierają
większej prędkości. W związku z tym długość kolejnych cylindrów jest coraz większa, zaś
przelotu cząsteczek przez każdy cylinder jest jednakowy i równy połowie okresu napięcia.
Wartość energii wyjściowej elektronów zależy od liczby stopni przyspieszania (liczby rur
dryfowych), od wielkości mocy dostarczonej do sekcji przyspieszającej (kilka do kilkunastu
MeV). Na wyjściu wiązki elektronów umieszczony jest wolframowy przetwornik (target),
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
chłodzony wodą, na którym zachodzi konwersja promieniowania elektronowego na fotonowe
(hamowanie elektronów). Wiązka fotonów, przechodzi przez kolimator, gdzie ulega
wyrównaniu przez wymienny filtr wyrównujący, zapewniający wymaganą jednorodność
rozkładu mocy dawki. Ruchome szczęki kolimatora pozwalają na regulację wielkości pola
napromieniania. Przyspieszanie elektronów zachodzi w próżni, którą zapewnia pompa
próżniowa.
Akceleratory kołowe. Skonstruowanie akceleratorów kołowych (cyklicznych) pozwoliło
osiągnąć bardzo wysokie energie bez nadmiernego zwiększania rozmiarów. W odróżnieniu od
akceleratorów liniowych, w których cząstki poruszają się po torze prostoliniowym, jony
przyspieszane w akceleratorach kołowych przebiegają wielokrotnie przez jedną i tę samą
przestrzeń przyspieszającą, poruszając się po torze spiralnym lub po okręgu. Zakrzywienie
toru jonów uzyskuje się za pomocą pola magnetycznego, skierowanego prostopadle do
płaszczyzny toru, czyli do płaszczyzny ich orbity.
Na cząstkę naładowaną poruszającą się w polu magnetycznym działa siła, zwana siłą
Lorentza, której kierunek jest prostopadły do kierunku toru i do kierunku linii sił pola
magnetycznego. W wyniku działania tej siły cząstka zaczyna zakręcać. Pojawia się wówczas
siła odśrodkowa. W efekcie tego cząstka poruszać się będzie po torze, dla którego spełniony
jest warunek równowagi siły odśrodkowej i siły Lorentza:
r
mv
2
= evB
gdzie:
B – indukcja magnetyczna – miara natężenia pola magnetycznego,
v – prędkość cząstki,
e – ładunek cząstki,
r – promień toru.
Po przekształceniu wzoru otrzymujemy:
v =
r
m
eB
⋅
Promień toru lub orbity, po której porusza się cząstka, jest proporcjonalny do jej prędkości.
Czas potrzebny do wykonania jednego obiegu po orbicie o promieniu r, czyli okres obiegu T,
wynosi:
eB
m
v
r
T
⋅
=
=
π
π
2
2
Jest on stały dla danego pola magnetycznego i nie zależy od prędkości cząstki.
Betatron posiada pierścieniową komorę przyspieszającą, w której panuje wysoka próżnia,
umieszczoną pomiędzy elektrodami elektromagnesu zasilanego z sieci prądu zmiennego
o częstotliwości 50 Hz. Betatrony działają w następujący sposób. Elektrony emitowane
z katody zostają wprowadzone na orbitę kołową. Pole magnetyczne elektromagnesów
powoduje zakrzywienie toru elektronów i utrzymuje je na orbicie kołowej – orbicie
równowagi oraz indukuje napięcie, które nadaje elektronom przyspieszanie styczne do orbity.
Podczas jednego obiegu elektron uzyskuje energię rzędu kilkunastu lub najwyżej
kilkudziesięciu elektronowoltów. Ponieważ liczba obiegów wynosi około miliona, energia
końcowa elektronów osiąga wartość kilkudziesięciu megaelektronowoltów. Do wytwarzania
elektronów stosuje się w betatronach źródła energii pracujące w sposób impulsowy, gdyż przy
zastosowaniu zmiennego w czasie pola magnetycznego konieczne jest grupowanie
przyspieszonych elektronów w postaci „paczek” wtryskiwanych do komory przyspieszającej

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
w odpowiedniej chwili czasowej. Elektrony wpadają do wnętrza przyspieszającej komory
próżniowej w momencie, kiedy strumień pola magnetycznego ma pewną niewielką wartość
początkową. Po wejściu na orbitę równowagi elektrony krążą po kole aż do momentu, gdy
strumień magnetyczny osiąga maksymalną wartość. Dzięki dodatkowemu uzwojeniu
elektromagnesu zostają odchylone albo w kierunku od środka orbity, albo do środka orbity.
W pierwszym przypadku padają na tarczę wolframową i po wyhamowaniu dają
promieniowanie X, w drugim przypadku wychodzą jako wiązka elektronów prze cienkie,
niklowe okienko umieszczone w odgałęzieniu szklanej lub porcelanowej komory
przyspieszającej. Energia promieniowania X i elektronów w betatronach medycznych wynosi
od 4MeV do 42 MeV.
Mikrotrony mogą być źródłem zarówno wiązek elektronów, jak i promieniowania X.
Przyspieszanymi cząstkami są elektrony, które poruszają się po okręgach kół o coraz
większym promieniu i o wspólnej stycznej.
Mikrotrony działają w następujący sposób. Elektrony przyspieszane są w sposób cykliczny
w oscylującym polu elektrycznym w mikrofalowej przerwie rezonatora. Jednorodne pole
magnetyczne skierowane prostopadle do płaszczyzny toru elektronów zmusza elektrony do
powracania do rezonatora. Wielokrotne przyspieszanie wymaga, aby czas, który upływa
pomiędzy dwoma kolejnymi przejściami przez rezonator, był równy całkowitej liczbie
okresów fali wielkiej częstotliwości.
Wyprowadzenie elektronów odbywa się za pomocą dwóch stalowych wąskich prowadnic
odchylających. Pierwsza z nich może poruszać się po linii prostej stycznie do każdej z orbit.
Na skutek ekranującego działania stali, pole magnetyczne zanika wewnątrz prowadnicy,
a wiązka elektronów porusza się w niej po linii prostej. Środek orbity, z której wyprowadzone
są elektrony, zostaje przesunięty o długość prowadnicy. Dzięki temu koniec orbity trafia
zawsze do drugiej nieruchomej prowadnicy, która wyprowadza elektrony na zewnątrz. Przez
wyprowadzenie elektronów z dowolnej orbity można zmienić energię promieniowania.
W zależności od typu aparatu, promieniowanie X posiada określoną energię.
Typ aparatu
Energia
promieniowania X
Energia promieniowania elektronowego
MM 10
10 MeV
6 MeV
8 MeV
10 MeV
MM 14
14 MeV
12 MeV
14 MeV
MM 22
6 MeV
10 MeV
21 MeV
2,5 MeV,
7 MeV, 9 MeV,
11 MeV, 13 MeV, 16 MeV
18 MeV, 20 MeV, 22 MeV
Synchrotron to jakby cyklotron, z którego elektromagnesu wycięto środek, a zostawiono
tylko pierścień. Dzięki takiemu kształtowi elektromagnesu Opole magnetyczne działa tylko na
orbicie kołowej, po której przyspieszane są cząstki. Przyspieszane są one za pomocą
zmiennego p0ola magnetycznego i napięcia przyspieszającego wielkiej częstotliwości.
Synchrotron jest więc połączeniem betatronu z cyklotronem.
Synchrotron działa w następujący sposób. W synchrotronach cząstki przyspieszane są przez
zmienne pole elektryczne. Stałe pole magnetyczne wytwarzane przez elektromagnesy
zbudowane z litego bloku powoduje zakrzywienie toru cząstki tak, że biegnie ona po spirali.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
Generator D-T (deuteron-tryt) jest rodzajem źródła neutronów, dający prawie
monoenergetyczną wiązkę o energii 14 MeV lub 15 MeV w zależności od tego, czy kierunek
wyprowadzonej wiązki jest prostopadły, czy zgodny z kierunkiem przyspieszonych
deuteronów.
Wiązka takich neutronów jest bardziej przenikliwa niż promieniowania gamma Co
60
, ale
istnieje trudny problem technologiczny otrzymania długo żyjącej tarczy trytowej oraz
dostatecznie dużej wydajności aparatu. śycie tarczy można przedłużyć dzięki rozwiązaniu
polegającemu na bombardowaniu jej mieszanką wiązki deuteronów i trytów zaopatrując ją
w ten sposób w tryt. Bombardując tarczę trytową, deuterony posiadają energię tylko kilkaset
wolt, podczas gdy w cyklotronach energia ich musi być równa maksymalnej energii
otrzymywanych neutronów (15 MeV – 50 MeV). Generatory D-T mają dużą przyszłość, a to
ze względu na ich małe gabaryty w porównaniu z cyklotronami oraz na prawie
monoenergetyczną wiązkę neutronów.
Przygotowanie aparatury do napromieniania i jej obsługa zostanie omówiona w jednostce
modułowej 322[19].Z4.01. „Przygotowanie aparatury terapeutycznej”.
Symulator to aparat rentgenowski niezbędny do planowania leczenia w radioterapii.
Umożliwia przeprowadzanie precyzyjnej symulacji planowanego pola. Ximatron CX
wyposażony w generator rentgenowski o wysokiej częstotliwości, tor wizyjny z 12’’
wzmacniaczem obrazu, sterowany jest mikroprocesowo. Posiada także przystawkę
tomograficzną CT. Opcja CT umożliwia uzyskanie wysokiej jakości obrazów
tomograficznych w pozycji terapeutycznej pacjenta, co zapewnia wysoką wiarygodność
symulacji i jakość teleterapii.
Aparatura do brachyterapii – nucleotron. Nucleotron UR-1C to urządzenie przeznaczone
do kontaktowego leczenia nowotworów narządów płciowych kobiety metodą „afterloading” -
promieniowaniem γ emitowanym przez izotop promieniotwórczy Cez 137.
Metoda „afterloading” polega na wcześniejszym osadzeniu w ciele pacjentki odpowiednich
prowadnic (kolpostatu) i późniejszym wsuwaniu w te prowadnice aplikatorów ze źródłami
promieniotwórczymi. Charakterystyka techniczna:
−
źródło promieniotwórcze – Cez 137,
−
pojedyncze źródło – zamknięte w stalowej kapsułce o wymiarach ф 4 x 6 mm,
−
aktywność pojedynczego źródła – 925
÷
1110 MBq (25
÷
30 mCi),
−
maksymalna łączna aktywność źródeł - 18500 MBq (500 mCi),
−
maksymalna liczba aplikatorów w zasobniku ochronnym – 3,
−
postać aplikatora – spirala z drutu z umieszczonymi wewnątrz źródłami
promieniotwórczymi i nieaktywnymi kształtkami odległościowymi,
−
długość części aktywnej – od 6 do 90 mm,
−
przesuw aplikatorów – mechaniczny z napędem elektrycznym (z zasobnika do kolpostatu
i z powrotem) i dodatkowy – awaryjny, ręczny przesuw aplikatorów (z położenia
ochronnego do roboczego) – ok. 15 s.
Działanie urządzenia UR-1C jest programowane z pulpitu sterowniczego, usytuowanego
na szafce urządzenia, natomiast sterowanie (wysuw i powrót aplikatorów) odbywa się
z pulpitu zdalnego sterowania, usytuowanego przy drzwiach na zewnątrz pokoju aplikacji.
Dzięki zastosowaniu w urządzeniu UR-1C metody „afterloading” oraz zdalnemu
sterowaniu wysuwu i powrotu aplikatorów ze źródłami promieniotwórczymi –
zmniejszono
do
minimum
narażenie
personelu
lekarsko-pielęgniarskiego
na
napromienienie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
4.6.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie są podstawowe różnice miedzy aparatem rentgenowskim terapeutycznym
i diagnostycznym?
2.
Jak jest zbudowany gammatron?
3.
W jaki sposób działa gammatron?
4.
Jak należy wyjaśnić określenie „ekspozycja” w przypadku gammatronu?
5.
Co to jest przyspieszacz?
6.
Jakie są rodzaje przyspieszaczy?
7.
Jaka jest ogólna budowa i działanie przyspieszacza liniowego?
8.
Jaka jest ogólna budowa i działanie przyspieszacza kołowego?
9.
Jakie są rodzaje przyspieszaczy kołowych?
10.
Jaka jest ogólna budowa i działanie: betatronu, cyklotronu, mikrotronu, synchrotronu,
generatora D-T?
11.
Co to jest i do czego służy symulator?
12.
Jaka jest ogólna budowa i działanie aparatu do brachyterapii?
4.6.3. Ćwiczenia
Ćwiczenie 1
Dokonaj
porównania
źródła
promieniowania
w
aparacie
rentgenowskim
i w gammatronie.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinien:
1)
przeczytać materiał nauczania dotyczący lampy rentgenowskiej,
2)
przeczytać materiał nauczania dotyczący gammatronu,
3)
określić i zapisać budowę i zasadę działania lampy rentgenowskiej,
4)
określić i zapisać źródło promieniowania w gammatronie,
5)
określić rodzaj emitowanego promieniowania,
6)
dokonać porównania pod względem budowy, zasady działania, rodzaju promieniowania,
7)
zaprojektować formę zapisu, np. tabela,
8)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
42
Ćwiczenie 2
Dokonaj analizy budowy i działania akceleratora (przyspieszacza) liniowego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący przyspieszacza liniowego,
2)
wykonać rysunek schematu blokowego przyspieszacza liniowego,
3)
opisać schemat przyspieszacza liniowego,
4)
określić i zapisać zasadę działania przyspieszacza liniowego,
5)
dokonać porównania przyspieszacza liniowego z kołowym,
6)
określić i zapisać podstawowe różnice,
7)
określić i zapisać rodzaje akceleratorów kołowych,
8)
dokonać krótkiej charakterystyki poszczególnych akceleratorów kołowych,
9)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.6.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić podstawowe różnice pomiędzy aparatem rentgenowskim
terapeutycznym i diagnostycznym?
2)
określić budowę i działanie gammatronu?
3)
wyjaśnić pojęcie „ekspozycja” w gammatronie?
4)
scharakteryzować źródło promieni w gammatronie?
5)
określić
podstawowe
różnice
między
źródłem
promieni
w gammatronie i w aparacie rentgenowskim?
6)
określić rodzaje przyspieszaczy cząstek naładowanych?
7)
określić ogólną budowę i działanie przyspieszacza liniowego
i kołowego?
8)
określić rodzaje przyspieszaczy kołowych?
9)
scharakteryzować budowę i działanie: betatronu, cyklotronu,
mikrotronu, synchrotronu, generatora D-T?
10)
określić zastosowanie symulatora?
11)
określić działanie aparatu do brachyterapii?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
43
4.7.
Aparatura akustyczna i ultradźwiękowa
4.7.1. Materiał nauczania
Audiometr to aparat do badania narządu słuchu. Urządzenie elektroakustyczne wytwarza
tony czyste o wybranych wysokościach (250-8000Hz) i dowolnym natężeniu. Badania
wykonywane są w specjalnych dźwiękoszczelnych pomieszczeniach. Badany sygnalizuje
usłyszenie dźwięku w słuchawce a badanym uchu (do drugiego ucha w tym czasie podłączony
jest tzw. generator szumów – zagłuszający), a urządzenie rejestruje jego poziom natężenia
w decybelach (dB). W ten sposób określa się przewodzenie powietrzne. Zastosowanie
wibratora kostnego pozwala określić przewodzenie kostne. Przetwornik kostny jest
zamocowany na opasce wkładanej na głowę badanego.
Podstawowe elementy audiometru to:
−
generator dźwięku,
−
wzmacniacz,
−
generator szumów,
−
słuchawki (przewodnictwo powietrzne),
−
wibrator kostny (przewodnictwo kostne),
−
urządzenie rejestrujące.
Audiometry wyposażone są w mikrofon do słownego porozumiewania się z pacjentem i
do badania słuchu tzw. żywą mową. Mogą też współpracować z magnetofonem,
odtwarzającym tekst słowny.
Zamiast na słuchawki lub na przetwornik kostny, sygnał może być podawany na głośnik,
jeden lub więcej, wówczas zastosowane są dodatkowe wzmacniacze.
Audiometry mogą być:
−
do badań masowych (klasyfikacyjny), przenośny umożliwia szybkie badanie słuchu, np.
w zakładach pracy, szkołach,
−
do badań niemowląt i małych dzieci – rejestracja wykorzystuje wywoływanie reakcji
odruchowych na odpowiednie tony,
−
do badań klinicznych obsłudze manualnej lub automatycznej.
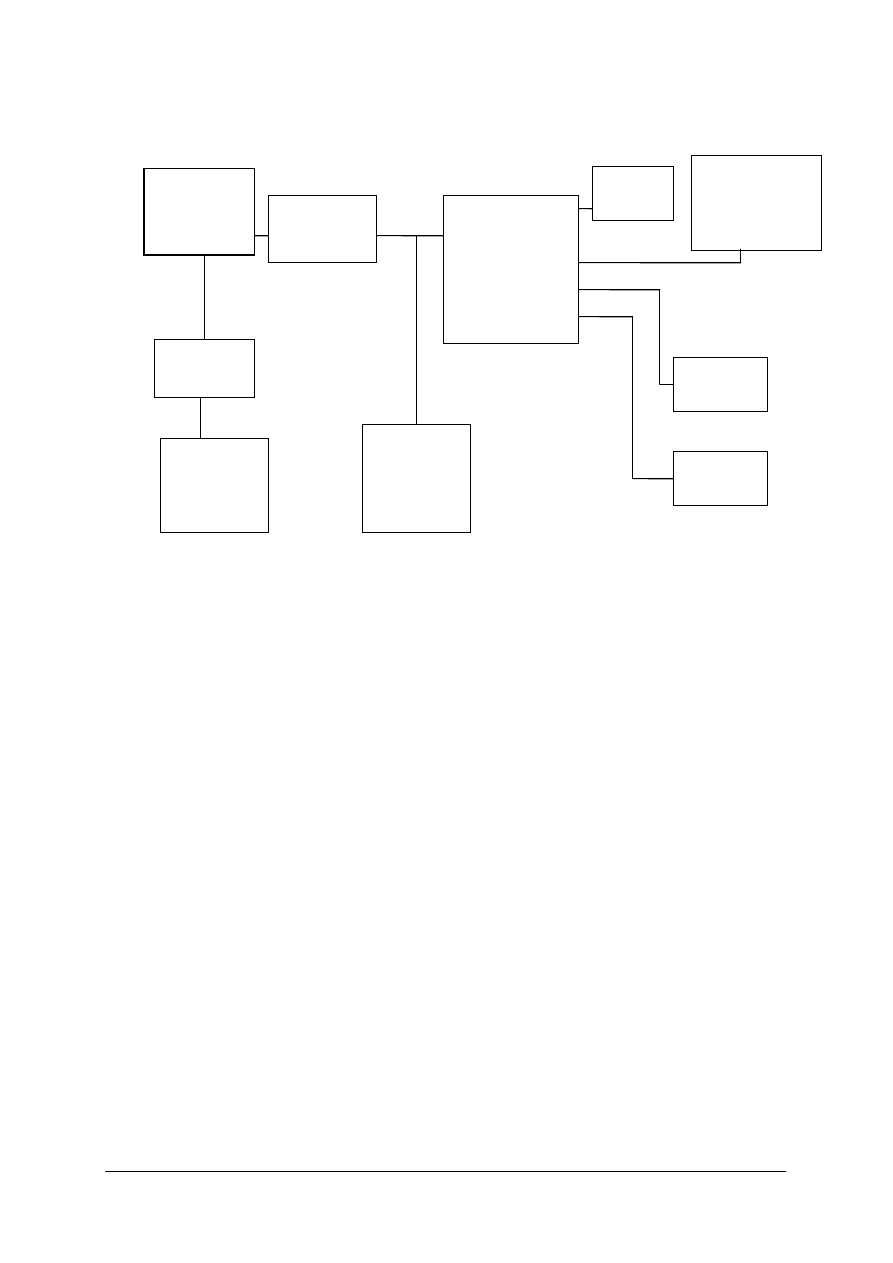
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
44
Schemat blokowy audiometru.
Generator dźwięku, słuchawka, głośnik i mikrofon to przetworniki elektroakustyczne – są to
urządzenia zamieniające energię elektryczną na drgania mechaniczne (fale dźwiękowe) lub
drgania mechaniczne na impulsy elektryczne.
Aparatura ultradźwiękowa – ultrasonograf (USG).
Ultrasonografia to metoda badania, w której obrazowanie narządów ciała ludzkiego
dokonuje się przy pomocy fal dźwiękowych o częstotliwościach od 1,5 do 10 MHz.
Rozchodzenie się fal ultradźwiękowych w tkankach i narządach ciała ludzkiego zależy od ich
wielkości, gęstości, sprężystości, niejednorodności, budowy molekularnej. Na granicy
narządów i tkanek o różnych właściwościach akustycznych następuje częściowe odbicie fal
ultradźwiękowych. Powstałe echo jest podstawą diagnostycznych zastosowań fal
ultradźwiękowych. Badania wykonuje się za pomocą ultrasonografów. Zasadniczą częścią
ultrasonografu (USG) jest sonda (głowica), w której wytwarza się fale ultradźwiękowe i która
stanowi jednocześnie odbiornik dla powracających (echa) fal ultradźwiękowych odbitych od
badanych struktur.
W głowicy (sondzie) fale ultradźwiękowe wytwarzane są i odbierane za pomocą
przetworników, którymi najczęściej są: kwarc, siarczan litu, tytanian baru, cyrkonian ołowiu.
W przetwornikach wykorzystane jest zjawisko piezoelektryczne polegające na odkształcaniu
siatki krystalicznej tych materiałów pod wpływem przyłożonego do nich napięcia
elektrycznego. Zjawisko piezoelektryczne jest odwracalne. Gdy kryształ zostanie
odkształcony, na jego powierzchniach pokrytych warstwą metalu powstaje napięcie
elektryczne. W ten sposób uzyskuje się możliwość elektrycznego wytwarzania fal
ultradźwiękowych (impulsy elektryczne są w przetworniku przetwarzane na fale
ultradźwiękowe) i ich odbiór (padające na przetwornik fale ultradźwiękowe zamieniane są na
impulsy elektryczne).
mikrofon
Magnetofon
(do
audiometrii
słownej)
wzmacniacz
Generator
szumów:
zagłuszanie
ucha
niebadanego
Zespół
regulatorów,
regulacja poziomu
natężenia
dźwięku,
regulacja
częstotliwości
dźwięku
Słuchawka
lewa
Słuchawka
prawa
Wibrator
kostny
Generator
akustyczny –
źródło fal
akustycznych

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
45
Echa fal ultradźwiękowych z narządów i tkanek ciała ludzkiego po odpowiedniej obróbce
elektronicznej (zamienione na impulsy elektryczne, są wzmacniane) są przedstawione na
ekranie monitora.
Badający ma możliwość zatrzymania obrazu oraz wydrukowania na videoprinterze
interesującego go przekroju.
Niektóre aparaty są wyposażone w opcje umożliwiającą wykonanie badania
dopplerowskiego. Tzw. efekt Dopplera: fala odbita od ruchomego obiektu zmienia
częstotliwość względem fali nadawanej wykorzystywany jest do badań naczyniowych,
kardiologicznych.
Aparat do badań ultrasonograficznych wyposażony jest w kilka rodzajów głowic. Możemy
podzielić je ze względu na kształt wysyłanej przez nie wiązki ultradźwięków na: liniowe,
sektorowe oraz convex.
W zależności od położenia głowicy uzyskuje się przekrój narządu podłużny, poprzeczny lub
skośny. Głowica jest najdroższą częścią każdego ultrasonografu. Zawiera ona jeden lub wiele
przetworników, które wysyłają impulsy ultradźwiękowe i odbierają wytwarzane w badanych
warstwach echa. Każda głowica jest zogniskowana dla określonej głębokości. Wiązka fal
ultradźwiękowych emitowana przez głowicę różni się kształtem i wymiarami, w zależności od
budowy głowicy i metody pobudzania poszczególnych przetworników.
W skład ultrasonografu wchodzą:
−
generator,
−
generator prądu zmiennego o wysokiej częstotliwości,
−
generator podstawy czasu,
−
głowica (sonda): płytka kwarcowa, elektrody,
−
wzmacniacz prądu,
−
lampa oscyloskopowa.
Z generatora prądu zmiennego o wysokiej częstotliwości, prąd zmienny płynie do głowicy do
płytki kwarcowej, wprawiając w drgania elektrody. Drgająca płytka staje się źródłem fal
ultradźwiękowych. Fale odbijają się od granicy dwóch różnych ośrodków np. powietrze-
skora, skóra-tkanka tłuszczowa. Fale idą z powrotem do głowicy, padają na płytkę kwarcową
wprawiając ją w drgania – zachodzi zjawisko piezoelektryczne (na powierzchni wytwarzają
się ładunki elektryczne) i płytka staje się źródłem prądu (zamiana fal ultradźwiękowych na
prąd elektryczny). Prąd płynie do wzmacniacza. Następnie dopływa do lampy oscyloskopowej
do układu poziomego, odchylającego pionowo. Do drugiego układu odchylającego poziomo
dołączony jest prąd z generatora podstawy czasu. Na ekranie powstaje obraz w postaci
różnych prezentacji A, B lub M.
Powracające echa wysyłanej wiązki fal ultradźwiękowych mogą być przedstawione w różny
sposób, dzięki czemu uzyskujemy różny typ obrazowania.
Typy obrazowania:
−
prezentacja typu A – w aparatach ultrasonograficznych wykorzystujących ten typ
obrazowania echa są przedstawione w postaci ciągu impulsów. Umożliwia to pomiar
odległości między położeniem różnych struktur. Obraz ciągu impulsów jest obecnie
rzadko kiedy wyświetlanych; informacje zawarte w tym ciągu służą jednak do
odtworzenia obrazu dwuwymiarowego w prezentacji typu B,
−
prezentacja typu B – obrazowanie umożliwiające jednoczesną obserwację wszystkich
tkanek penetrowanych wiązką fal ultradźwiękowych. Utworzone obrazy dwuwymiarowe
są określone jako prezentacje typu B lub przekroje typu B,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
46
−
Real-time – czas rzeczywisty. Tryb ten umożliwia obserwacje struktur ruchomych. Jest to
możliwe dzięki odtwarzaniu na bieżąco w czasie rzeczywistym przekrojów typu B. Obraz
ultrasonograficzny struktury ruchomej zmienia się stosownie do jej przemieszczeń (np.
podczas poruszeń płodu lub pulsowania tętnicy). Ruchy struktur są więc odtwarzane na
monitorze w czasie rzeczywistym. We wszystkich aparatach USG istnieje możliwość
„zamrożenia” (zatrzymania) wyświetlanego obrazu, co pozwala na jego dokładniejszą
obserwację i przeprowadzenie niezbędnych pomiarów.
−
prezentacja typu M – jest innym sposobem przedstawiania ruchu. Rezultatem ruchu jest
linia falista. Ten typ obrazowania jest wykorzystywany najczęściej ultrasonografii
kardiologicznej.
Ze względu na kształt wysyłanej wiązki ultradźwiękowej głowice dzielimy na:
−
Głowicę liniową – obraz uzyskany za pomocą głowicy liniowej ma kształt prostokąta.
Głowice liniowe są stosowane w badaniach narządów położonych powierzchownie:
szyja, tarczyca, ślinianki, węzły chłonne (szyjne, pachowe, pachwinowe), badanie naczyń,
moszna, badanie układu kostno-mięśniowego,
−
Głowice sektorowe – obrazy mają kształt wachlarza. Głowice sektorowe są
wykorzystywane wszędzie tam, gdzie obszar, do którego można przyłożyć głowicę, jest
bardzo mały. Stosuje się w badaniach: jamy brzusznej u noworodków , niemowląt
i małych dzieci, w badaniach kardiologicznych,
−
Głowice typu convex (wypukła) - uzyskany obraz ma kształt wachlarza. Głowice
wykorzystywane są do oceny narządów jamy brzusznej oraz przezbrzusznej oceny
narządu rodnego, ciąży i gruczołu krokowego.
4.7.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Co to jest przetwornik elektroakustyczny?
2.
Jakie przetworniki są zastosowane w aparaturze audiometrycznej i ultrasonograficznej?
3.
Jaka jest funkcja tych przetworników?
4.
Jak zbudowany jest kolimator?
5.
Jakie jest zastosowanie audiometru?
6.
Jakie zjawisko jest podstawą ultrasonografii?
7.
Co to jest głowica (sonda) ultradźwiękowa?
8.
Jakie wyróżnia się rodzaje głowic?
9.
Jak zbudowany jest ultrasonograf?
10.
Jaka jest zasada działania USG?
11.
Jakie są typy obrazowania ultrasonograficznego?
12.
Na czym polega i jakie zastosowanie ma zjawisko Dopplera?
13.
Jakie jest zastosowanie USG?
14.
Jakie są zalety i wady ultrasonografii w porównaniu z rentgenografią?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
47
4.7.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy i działania audiometru.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przypomnieć sobie informacje dotyczące akustyki,
2)
przeczytać materiał nauczania dotyczący audiometru,
3)
wykonać rysunek schematu blokowego audiometru,
4)
zapisać nazwy poszczególnych elementów,
5)
określić i zapisać funkcje poszczególnych elementów,
6)
określić zastosowanie audiometru.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Dokonaj analizy budowy i zasady działania ultrasonografu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przypomnieć sobie informacje dotyczące akustyki,
2)
przeczytać materiał nauczania dotyczący ultrasonografu,
3)
określić i zapisać zjawiska wykorzystywane w ultrasonografii,
4)
wykonać rysunek schematu blokowego USG,
5)
zapisać nazwy poszczególnych bloków,
6)
określić i zapisać funkcje poszczególnych elementów,
7)
określić rodzaje głowic ultrasonograficznych,
8)
określić typy prezentacji obrazów,
9)
określić zalety i wady ultrasonografii w porównaniu z rentgenografią,
10)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
48
4.7.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
zdefiniować przetwornik elektroakustyczny?
2)
określić zastosowanie i funkcje przetworników w aparaturze
akustycznej i ultradźwiękowej?
3)
określić budowę i zastosowanie audiometru?
4)
określić budowę i zasady działania USG?
5)
określić rodzaje i zastosowanie głowic ultradźwiękowych?
6)
określić typy prezentacji obrazu USG?
7)
określić zjawisko Dopplera i jego zastosowanie w USG?
8)
określić zalety i wady USG w porównaniu z rentgenografią?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
49
4.8.
Aparatura do badania układu krążenia oraz intensywnego
nadzoru
4.8.1. Materiał nauczania
Aparat rentgenowski do badania układu krążenia został opisany w rozdziale 4.1.
„Rodzaje aparatów rentgenowskich”.
Elektrokardiografy
Elektrokardiografia jest metodą badania pracy serca, opartą na zjawiskach elektrycznych
powstających w wyniku przepływu jonów przez błonę komórkową włókien mięśnia
sercowego. Elektrokardiogram to zapis prądu elektrycznego przepływającego przez serce
w czasie każdej kolejnej ewolucji jego pracy.
Elektrokardiograf (aparat EKG) to aparat do badania i zapisu przebiegu czasowego tego
prądu, z zewnątrz (z powierzchni) ciała.
Podstawowe elementy elektrokardiografu:
−
Elektrody – umieszczane na powierzchni ciała badanego: elektrody kończynowe
(w postaci kleszczy, oznaczone kolorami), elektrody przedsercowe (piersiowe,
przyssawkowe, oparte na zasadzie wytworzenia podciśnienia prze gumowy balonik
połączony z małą czaszą metalową przykładaną do ciała pacjenta w określonych
miejscach),
−
Przewody oznaczone kolorami: sieciowe (doprowadzające energię zasilającą sieci),
przewody odprowadzeń kończynowych, przewody odprowadzeń przedsercowych,
przewód uziemienia,
−
Układy do wzorowania (cechowania) – umożliwia kontrolę czułości i regulację
wzmocnienia aparatu, dzięki czemu możliwa jest prawidłowa ocena napięcia (wysokości)
poszczególnych załamków elektrokardiogramu. Na płycie czołowej znajduje się specjalny
przycisk do cechowania,
−
Przełącznik odprowadzeń,
−
Wzmacniacz – wzmacnia amplitudę (wysokość) impulsów elektrycznych,
−
Zasilacz – zasilanie może być bateryjne lub sieciowe,
−
Głowice piszące – dokonują zapisu EKG na taśmie przesuwającej się z ustaloną
szybkością (np. 50mm/s) pod pisakiem. Milimetrowa podziałka na taśmie umożliwia
określanie czasu trwania poszczególnych załamków, odcinków i odstępów EKG. Na
płycie czołowej (pulpicie) znajdują się przełączniki do ustalania szybkości przesuwu
taśmy.
Jeżeli impulsy elektryczne ze wzmacniacza będą doprowadzone do lampy
oscyloskopowej (układu odchylania pionowego) to obraz EKG otrzymamy na ekranie
monitora. Lampa oscyloskopowa jest podstawowym elementem elektrokardioskopu
(kardiomonitora).
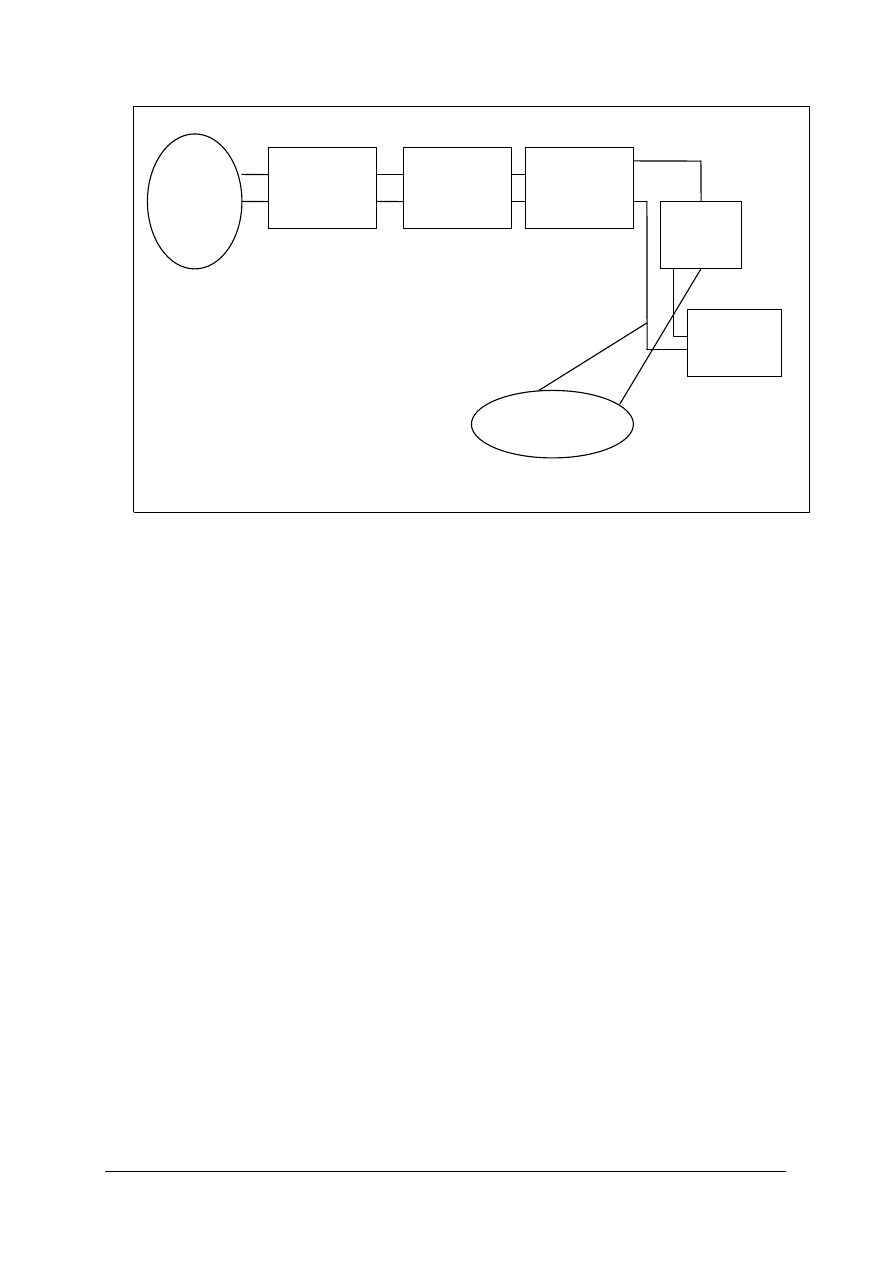
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
50
Rys. 1. Schemat blokowy elektrokardiografu.
Zasady obsługi aparatów elektrokardiograficznych i techniki badania zostaną omówione
w jednostce modułowej 322[19].Z2.01. „Wykonywanie badań elektrokardiograficznych”.
Kardiomonitory (elektrokardioskopy) to elektrokardiografy z monitorem do ciągłego
nadzoru, umożliwiają ciągłą obserwację elektrokardiogramu u pacjentów znajdujących się
w stanie zagrożenia życia. Wyposażone są w nie sale i ośrodki intensywnego nadzoru.
Kardiotachometr – służy do nadzorowania i pomiaru częstotliwości akcji serca. Wynik
pomiaru odczytuje się na wskaźniku analogowym. Jeżeli akcja serca przekracza ustalone dla
danego pacjenta granice (dolna i górna), włącza się automatycznie sygnał alarmowy.
Kardiotachometr w połączeniu z kardiomonitorami umożliwia obserwację przebiegów EKG
i tętna. Kardiotachometr pracuje w systemie intensywnego nadzoru kardiologicznego,
w zestawach trzyłóżkowych oraz z centralą intensywnego nadzoru, jak również
z defibrylatorem podczas kardiowersji. Pomiar tętna uzyskuje się za pośrednictwem czujnika
fotoelektrycznego (w wyposażeniu aparatu), zamocowanego na palcu pacjenta.
Fonokardiograf – elektrokardiograf wyposażony w specjalne przystawki, mikrofony,
służy do zapisu tonów oraz szmerów powstających w czasie pracy serca. Krzywą
elektrokardiograficzną
i
fonokardiograficzną
otrzymuje
się
na
jednej
taśmie
w synchronicznym zapisie. Są to aparaty wielokanałowe (posiadają więcej niż jedną głowicę
piszącą).
Centrala intensywnego nadzoru to system monitorowania parametrów elektrycznych
i hemodynamicznych układu krążenia. Prezentuje ona i rejestruje sygnały EKG, tętna
obwodowego, częstotliwości akcji serca oraz umożliwia uzyskiwanie sygnałów alarmowych
w przypadku patologicznych zaburzeń czynności hemodynamicznych.
badany
Monitor
(wyświetlacz)
Urządzenie
wzorujące
(cecha)
Przełącznik
odprowadzeń
wzmacniacz
zasilacz
Głowica
pisząca na
taśmie

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
51
W skład centrali wchodzą:
−
Kardiomonitor – obserwacja sygnałów od kilku pacjentów (4 lub 8),
−
Wybierak z sygnalizacją alarmową i przyciskami umożliwiającymi sterowanie ręczne
i kasowanie stanu alarmu,
−
Kardiograf rejestrujący automatycznie krzywą ekg przez 30 s z chwilą wystąpienia
alarmu w jednym z zestawów przyłóżkowych (kardiomonitor i kardiotachometr).
4.8.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie jest zastosowanie elektrokardiografu?
2.
Jaka jest ogólna budowa elektrokardiografu?
3.
Jaka jest zasada działania EKG?
4.
Jakie elementy wchodzą w skład wyposażenia elektrokardiografu?
5.
Jaka jest ogólna budowa i zastosowanie: kardiomonitora, kardiotachometru,
fonokardiografu?
6.
Co to jest centrala intensywnego nadzoru?
7.
Jakie urządzenia wchodzą w skład centrali intensywnego nadzoru?
4.8.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy i działania elektrokardiografu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący elektrokardiografu,
2)
wykonać rysunek schematu blokowego EKG,
3)
zapisać nazwy poszczególnych bloków,
4)
określić funkcje poszczególnych bloków,
5)
zapisać elementy wchodzące w skład wyposażenia elektrokardiografu,
6)
określić zastosowanie elektrokardiografu.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
aparat EKG,
−
literatura zgodna z punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
52
Ćwiczenie 2
Dokonaj analizy działania centrali intensywnego nadzoru.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący centrali intensywnego nadzoru,
2)
określić i zapisać urządzenia wchodzące w skład centrali intensywnego nadzoru,
3)
określić i zapisać ogólną budowę i działanie poszczególnych urządzeń,
4)
określić i zapisać zastosowanie centrali intensywnego nadzoru.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.8.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić ogólną budowę, działanie i zastosowanie elektrokardiografu?
2)
określić ogólną budowę, działanie i zastosowanie kardiomonitora?
3)
określić ogólną budowę, działanie i zastosowanie kardiotachometru?
4)
określić ogólną budowę, działanie i zastosowanie fonokardiografu?
5)
określić wyposażenie, działanie i zastosowanie centrali intensywnego
nadzoru?
6)
określić
budowę,
wyposażenie
i
zastosowanie
aparatu
rentgenowskiego do badania układu krążenia?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
53
4.9.
Aparatura do pomiaru aktywności biologicznej człowieka
4.9.1. Materiał nauczania
Elektroencefalograf (EEG).
Elektroencefalografia
jest
metodą
badania
czynności
elektrycznej
mózgu.
Elektroencefalogram to zapis prądów czynnościowych mózgu. Elektroencefalograf to aparat
do badania i rejestracji (zapisu) prądów czynnościowych mózgu. Ogólna budowa i zasada
działania EEG jest podobna do EKG.
Elektroencefalograf składa się z trzech podstawowych zespołów: odbioru i wyboru
sygnałów, układu wzmacniaczy sygnałów oraz urządzenia rejestrującego zjawiska
elektryczne.
Układ tych zespołów jest zwielokrotniony w zależności od liczby kanałów rejestrujących,
ponieważ jeden kanał odbiera tylko sygnały od pary elektrod.
W układzie wzmacniaczy istnieje wzmacniacz wstępny (wzmacniacz biologiczny) oraz
wzmacniacz wykonawczy (wzmacniacz mocy). Są one oparte na układach scalonych
i tranzystorach. Zespół odbioru i wyboru sygnałów składa się z tablicy z gniazdami
przyłączeniowymi elektrod, wybieraków selektorowych, przełącznika rodzaju pracy, układu
kalibracji oraz przyrządu do pomiaru elektrycznej oporności międzyelektrodowej. Gniazda
przyłączeniowe elektrod oznaczone są liczbą oznaczającą numer elektrody albo sygnałem
elektrody.
Wybór określonej pary elektrod (której sygnały chcemy zapisać na poszczególnym
kanale), dokonuje się przy pomocy wybieraków selektorowych. W nowoczesnych aparatach
oprócz możliwości wybierania połączeń za pomocą wybieraków selektorowych istnieją
wmontowane gotowe programy połączeń, które możemy wybrać za pomocą przełączników
programów.
Elektromiograf (EMG).
Elektromiografia to badanie i rejestracja prądów czynnościowych mięśni w spoczynku
i po wysiłku oraz oznaczanie szybkości przewodzenia w nerwach obwodowych.
Elektromiografia ułatwia rozpoznanie i różnicowanie chorób zarówno mięśni, jak
i obwodowego układu nerwowego, a także rdzenia kręgowego. Aparatura elektromiograficzna
jest bardzo złożona pod względem liczby kanałów, rodzaju zapisu oraz dodatkowych
urządzeń. Zasada pracy elektromiografu (EMG) zostanie omówione na najprostszym zestawie
jednokanałowym. W skład jednokanałowego zestawy aparatu EMG wchodzą:
−
elektroda odbiorcza igłowa,
−
wzmacniacz EMG z wejściem symetrycznym,
−
oscyloskop (monitor),
−
wzmacniacz akustyczny z głośnikiem,
−
układ podstawy czasu,
−
układ stymulatora,
−
elektroda drażniąca,
−
kamera fotograficzna,
−
rejestrator na papierze światłoczułym.
Potencjał czynnościowy mięśnia lub nerwu jest odbierany elektrodami igłowymi lub
powierzchniowymi. Sygnały te po wzmocnieniu do odpowiedniego poziomu wyjściowego we
wzmacniaczu prezentowane są na ekranie monitora. Odpowiedniej skali czasowej, która

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
54
zmieniana jest w zależności od sposobu i rodzaju badań, dostarcza układ podstawy czasu.
Dużą pomocą w badaniach jest kontrola słuchowa rejestrowanych potencjałów w kanale
akustycznym z głośnikiem. Do badania szybkości przewodzenia nerwowego stosuje się
drażnienie elektrodą drażniącą, bodźcami elektrycznymi wytwarzanymi w stymulatorze.
Do odbioru czynności elektrycznej mięśni w badaniach klinicznych najczęściej mają
zastosowanie jednobiegunowe elektrody igłowe koncentryczne, rzadziej dwubiegunowe.
Elektrody koncentryczne mają postać metalowej rurki, której powierzchnia stanowi elektrodę
obojętną (indyferentną). Elektrodę czynną stanowi koniec izolowanego drutu platynowego,
umieszczonego w rurce. Elektroda dwubiegunowa ma dwa wzajemnie izolowane druty,
których końce stanowią dwie elektrody czynne. Powierzchnie elektrod czynnych są ściśle
określone i wynoszą dla jednobiegunowe 0,07 mm² , dla dwubiegunowej 0,03 mm². Elektrod
takich używa się da badania mięśni dużych.
Zasady obsługi aparatów EEG i EMG oraz techniki badania zostaną omówione w
jednostce modułowej 322[19].Z2.04.
4.9.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Co to jest elektroencefalograf?
2.
Z jakich podstawowych zespołów zbudowany jest elektroencefalograf?
3.
Jaka jest zasada działania EEG?
4.
Do czego służy EMG?
5.
Z jakich podstawowych elementów zbudowany jest elektromiograf?
6.
Jak działa EMG?
7.
Jakie są zasadnicze różnice pomiędzy EKG, EMG, EEG?
4.9.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy i działania elektroencefalografu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący elektroencefalografu,
2)
wykonać rysunek schematu blokowego EEG,
3)
opisać poszczególne bloki,
4)
określić funkcje poszczególnych bloków,
5)
określić zastosowanie elektroencefalografu.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
55
Ćwiczenie 2
Dokonaj analizy budowy i działania elektromiografu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący elektromiografu,
2)
wykonać rysunek schematu blokowego EMG,
3)
opisać poszczególne bloki,
4)
określić funkcje poszczególnych bloków,
5)
określić zastosowanie elektromiografu.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.9.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić budowę elektroencefalografu?
2)
omówić budowę elektromiografu?
3)
wyjaśnić zasadę działania elektroencefalografu i elektromiografu?
4)
określić podobieństwa pomiędzy EKG, EEG i EMG?
5)
określić różnice pomiędzy EKG, EEG i EMG?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
56
4.10. Aparatura spirometryczna i termograficzna
4.10.1. Materiał nauczania
Aparatura spirometryczna
Spirometria to pomiar objętości powietrza przesuwającego się podczas oddychania do lub
z układu oddechowego. Spirometria służy do oceny wydolności oddechowej człowieka.
Określa pojemność zawartych w płucach gazów, szybkość i objętość wymiany gazowej
w płucach (sprawność wentylacyjna układu oddechowego).
Pomiary pirometryczne wykonywane są za pomocą spirometrów (spirografów)
połączonych z komputerem lub spirometrów z własnym ekranem, wbudowaną drukarką i bazą
danych, archiwum (aparat samodzielny).
Zasady przeprowadzania badania i techniki badań zostaną omówione w jednostce
modułowej 322[19].Z2.02. „Wykonywanie badań spirometrycznych”.
Spirometr samodzielny (spirometr Spirolab) – przeznaczony jest do specjalistycznych
gabinetów lekarskich, przychodni, dla potrzeb medycyny orzeczniczej i medycyny pracy.
Główne jego cechy to:
−
spirometria w czasie rzeczywistym widoczna na ekranie,
−
wydruk raportu spirometrycznego (wbudowana drukarka),
−
baza danych pacjentów wraz z danymi antropometrycznymi w samym spirometrze,
−
zarchiwizowane wyniki testów spirometrycznych,
−
5 zestawów tabeli wartości należnych dla dorosłych i dla dzieci.
Na ekranie Spirolaba widać:
−
krzywą badania w czasie rzeczywistym,
−
po zakończeniu badania widać raport badania.
Termograf.
Termografia jest metodą badania pozwalającą przedstawić za pomocą pomiaru
intensywności promieniowania podczerwonego rozkład temperatury na powierzchni badanego
ciała. Aparat służący do tego badania nazywamy termografem, zaś otrzymany wynik,
w postaci zdjęcia dwuwymiarowego, termogramem.
W skład termografu wchodzą:
−
detektor promieniowania,
−
wzmacniacz,
−
zasilacz,
−
generator podstawy czasu,
−
lampa oscyloskopowa.
Promienie podczerwone wysyłane przez badany obiekt przechodzą przez obiektyw
i mechaniczno-optyczny układ skaningujący kamery termowizyjnej. Ponieważ szkło jest dla
promieni podczerwonych nieprzepuszczalne, układ optyczny kamery jest zbudowany
z monokryształów krzemu i germanu. Układ optyczny służy do skupienia promieni
podczerwonych, podczerwonych następnie skierowania ich na czułą powierzchnię detektora,
gdzie są przetwarzane na sygnał elektryczny proporcjonalny do ilości promieniowania
emitowanego przez poszczególne punkty badanego obiektu.
Po zamianie promieniowania podczerwonego na energię elektryczną układ elektroniczny
kamery powoduje jej wzmocnienie i kolejno przekształca na światło widzialne. Obraz
otrzymujemy na ekranie lampy oscyloskopowej. Może on być również przekazany do takich

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
57
urządzeń rejestrujących, jak kamera fotograficzna, kamera Polaroid, kamera fotograficzna do
zdjęć kolorowych (po zastosowaniu odpowiedniej przystawki). Przyjęto, ze pola najcieplejsze
na obrazie przedstawione są jako białe, a najzimniejsze jako niebieskie.
Ze względu na rodzaj czujnika i sposób pomiaru promieni podczerwonych emitowanych
z powierzchni ciała, wyróżnia się:
−
termografię stykową,
−
termografię zdalną.
Ze względu na sposób obrazowania wyróżnia się:
−
termografię, w której pierwotnym procesem jest tomograficzny zapis rozkładu
temperatury,
−
termowizję, która uwidacznia rozkład temperatury na ekranie monitora.
Termogram jest obrazem powierzchniowego rozkładu temperatury zależnym od wielu
czynników wewnętrznych i zewnętrznych.
Zalety termografii:
−
badanie nieinwazyjne,
−
łatwy i szybki pomiar (i rejestracja) dający ciągły rozkład temperatury na powierzchni
ciała.
Wady termografii:
−
zależność rozkładu temperatury na powierzchni ciała od wielu czynników wewnętrznych
i zewnętrznych.
4.10.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Do czego służy spirometr?
2.
Jaka jest ogólna budowa spirometru?
3.
Jakie są rodzaje spirometrów?
4.
Co to jest termograf?
5.
Jaka jest ogólna budowa termografu?
6.
Jaka jest zasada działania termografu?
7.
Jakie wyróżnia się rodzaje termografów?
8.
Jakie są podstawowe zalety i wady badania termografem?
4.10.3. Ćwiczenia
Ćwiczenie 1
Dokonaj analizy budowy i działania termografu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący termografu, detektorów promieniowania,
wzmacniaczy, zasilaczy,
2)
wykonać rysunek schematu blokowego termografu,
3)
zapisać nazwy poszczególnych bloków,
4)
określić zasadę działania termografu,
5)
określić zalety i wady termografii w porównaniu z rentgenografią,
6)
zapisać wnioski.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
58
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Dokonaj analizy budowy i działania spirometru.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
przeczytać materiał nauczania dotyczący spirometru,
2)
określić i nazwać poszczególne części spirometru,
3)
określić zasadę działania spirometru,
4)
określić zastosowanie spirometru,
5)
zapisać wnioski.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.10.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić ogólną budowę i zastosowanie spirometru?
2)
omówić ogólną budowę i zasadę działania termografu?
3)
omówić zalety i wady termografii w porównaniu z rentgenografią?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
59
4.11. Podstawowe zasady eksploatacji i konserwacji aparatury
elektromedycznej
4.11.1. Materiał nauczania
Podstawowe zasady eksploatacji i konserwacji aparatury elektromedycznej określają:
−
Regulamin pracowni (zasady pracy w pracowni),
−
Dokumentacja techniczna dotycząca budowy, działania i obsługi aparatury,
−
Instrukcja obsługi aparatury: zasady konserwacji aparatury, zasady postępowania
w przypadku uszkodzenia aparatury, wykaz drobnych uszkodzeń, które może naprawić
technik elektroradiolog, zasady ich naprawy,
−
Zasady (programy) kontroli jakości działania aparatury elektromedycznej (System
Zapewnienia Jakości).
Właściwie przeszkolony pracownik zobowiązany jest do wykonywanie pracy zgodnie
z tymi zasadami.
Informacje dotyczące BHP, ochrony przeciwpożarowej, ochrony od porażenia prądem
elektrycznym znajdują się w jednostkach modułowych: 322[19].O1.01. „Przestrzeganie
przepisów bezpieczeństwa i higieny pracy, ochrony przeciwpożarowej. Ochrony środowiska
oraz ochrony radiologicznej”, a także 322[19].Z1.01 „Analizowanie procesów fizycznych
wykorzystywanych w elektroradiologii.”
Informacje dotyczące ochrony radiologicznej znajdują się też w jednostce modułowej
322[19].Z1.02. „Dobieranie środków ochrony radiologicznej”.
4.11.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie są podstawowe zasady eksploatacji aparatury elektromedycznej?
2.
Jakie są zasady konserwacji aparatury?
3.
Jakie są zasady postępowania w przypadku uszkodzenia aparatu?
4.
Jakie drobne usterki może naprawić technik elektroradiolog?
5.
Jakie przepisy określają zasady ochrony przeciwpożarowej?
6.
Jakie sposoby, zasady postępowania, przepisy regulują ochronę przeciwpożarową?
7.
Jakie zasady, normy, przepisy prawa określają ochronę radiologiczną?
4.11.3. Ćwiczenia
Ćwiczenie 1
Określ podstawowe zasady eksploatacji i konserwacji aparatu rentgenowskiego
diagnostycznego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych potrzebne informacje,
2)
zapisać podstawowe zasady eksploatacji aparatu rentgenowskiego diagnostycznego,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
60
3)
zapisać podstawowe zasady konserwacji aparatu rentgenowskiego diagnostycznego,
4)
określić rodzaje drobnych uszkodzeń, które może naprawić technik elektroradiolog,
5)
podać zasady usuwania drobnych usterek,
6)
określić zasady postępowania w przypadku uszkodzenia aparatury.
Wyposażenie stanowiska pracy:
−
kartki papieru formatu A4,
−
długopis, pisaki,
−
linijka,
−
instrukcja obsługi aparatu rentgenowskiego,
−
dokumentacja techniczna aparatu rentgenowskiego,
−
regulamin pracy w pracowni rentgenografii,
−
system zapewnienia jakości w rentgenodiagnostyce,
−
Poradniki dla ucznia,
−
literatura zgodna z punktem 6 Poradnika.
Ćwiczenie 2
Przygotuj aparat rentgenowski i sprzęt do wykonania badania radiologicznego czaszki.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z regulaminem pracy w pracowni,
2)
zapoznać się z budową i zasadą działania aparatu znajdującego się w pracowni,
3)
zapoznać się z instrukcją obsługi aparatu,
4)
przygotować niezbędny sprzęt, środki ochrony radiologicznej, zestaw do dezynfekcji,
5)
włączyć aparat,
6)
wybrać stanowisko pracy, technikę badania, ognisko,
7)
ustawić parametry ekspozycji,
8)
ustawić odległość ognisko lampy – kaseta.
Po wykonaniu badania:
9)
ustawić właściwe mierniki pomiarów prądu elektrycznego,
10)
wyłączyć aparat,
11)
uporządkować stanowisko pracy.
Wyposażenie stanowiska pracy:
−
regulamin pracowni,
−
dokumentacja techniczna aparatu,
−
instrukcja obsługi aparatu,
−
aparat rentgenowski,
−
sprzęt, środki ochrony radiologicznej,
−
zestaw do dezynfekcji,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
61
Ćwiczenie 3
Wykonaj konserwację aparatu rentgenowskiego diagnostycznego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, uczeń powinieneś:
1)
zapoznać się z zasadami konserwacji aparatu,
2)
przygotować niezbędne środki do konserwacji,
3)
wykonać czynności określone w zasadach konserwacji aparatu,
4)
uporządkować stanowisko pracy.
Wyposażenie stanowiska pracy:
−
regulamin pracowni,
−
instrukcja obsługi aparatu
−
zasady konserwacji aparatu,
−
środki do konserwacji aparatu,
−
aparat rentgenowski,
−
Poradnik ucznia,
−
literatura zgodna z punktem 6 Poradnika.
4.11.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić podstawowe zasady eksploatacji aparatury
elektromedycznej?
2)
określić podstawowe zasady konserwacji aparatury
elektromedycznej?
3)
określić zasady postępowania w przypadku uszkodzenia aparatury?
4)
określić jakie drobne usterki może naprawić technik elektroradiolog
i jakie są zasady naprawy?
5)
odszukać zasady eksploatacji, konserwacji, naprawy aparatury
elektromedycznej?
6)
wskazać i zastosować przepisy, sposoby i zasady postępowania
dotyczące: BHP, ochrony przeciwpożarowej, ochrony od porażenia
prądem elektrycznym, ochrony radiologicznej?
7)
przygotować aparat do pracy?
8)
wykonać konserwację aparatury elektromedycznej?
9)
usunąć drobne usterki aparatu elektromedycznego?
10)
przygotować stanowisko pracy?
11)
uporządkować stanowisko pracy?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
62
5.
SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1.
Przeczytaj uważnie instrukcję.
2.
Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3.
Zapoznaj się z zestawem zadań testowych.
4.
Test zawiera 20 zadań. Do każdego pytania dołączone są 4 możliwe odpowiedzi. Tylko
jedna jest prawidłowa.
5.
Udzielaj odpowiedzi tylko na załączonej karcie odpowiedzi stawiając w odpowiedniej
rubryce znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem,
a następnie ponownie zakreślić odpowiedź prawidłową.
6.
Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7.
Kiedy udzielenie odpowiedzi będzie Ci sprawiało trudność, odłóż rozwiązanie zadania na
później i wróć do niego, gdy zostanie Ci wolny czas.
8. Na rozwiązanie testu masz 45 minut.
Powodzenia!
Materiały dla ucznia:
−
instrukcja,
−
zestaw zadań testowych,
−
karta odpowiedzi.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
63
ZESTAW ZADAŃ TESTOWYCH
1. Minimalna długość fali promieniowania rentgenowskiego zależy od
a)
różnicy potencjałów miedzy anodą i katodą.
b)
odległość między anodą i katodą.
c)
rodzaju materiału użytego do konstrukcji anody.
d)
rodzaju materiału użytego do konstrukcji katody.
2.
Promieniowanie ortowoltowe, wykorzystywane w radioterapii, jest generowane przez
a)
betatrony.
b)
cyklotrony.
c)
aparaty rentgenowskie.
d)
przyspieszacze liniowe.
3.
W generatorze aparatu rentgenowskiego zastosowano transformator wysokiego napięcia
o przekładni p = 1:1000. Do uzwojenia pierwotnego dopływa prąd o napięciu U1 = 100 V.
Oblicz napięcie prądu płynącego przez lampę rentgenowską i wskaż odpowiedź
a)
1000 V.
b)
10 kV.
c)
100 kV.
d)
10000 V.
4.
W trakcie wykonywania zdjęcia rentgenowskiego czaszki technik elektroradiolog
zauważył wyciek oleju z kołpaka lampy. W tej sytuacji powinien w kolejności
a)
przesunąć lampę znad pacjenta, wyłączyć aparat rentgenowski, wyprowadzić pacjenta
z pracowni rentgenowskiej i zawiadomić kierownika pracowni.
b)
zawiadomić serwisanta aparatu, przesunąć lampę rentgenowską znad pacjenta,
wyprowadzić pacjenta z pracowni rentgenowskiej i wyłączyć aparat rentgenowski.
c)
zawiadomić kierownika pracowni rentgenowskiej, wyłączyć aparat rentgenowski,
przesunąć lampę znad pacjenta i wyprowadzić pacjenta z pracowni.
d)
zawiadomić serwisanta aparatu, zawiadomić kierownika pracowni rentgenowskiej,
wyłączyć aparat rentgenowski i wyprowadzić pacjenta z pracowni rentgenowskiej.
5.
Schemat przedstawia pulpit aparatu elektrokardiograficznego. Pogrubiono i zaznaczono
kursywą oznaczenie przycisku, którego funkcją jest
a)
wybór trybu rejestracji.
b)
regulacja czułości rejestracji.
c)
włączenie/wyłączenie filtru zakłóceń sieciowych.
d)
włączenie/wyłączenie filtru zakłóceń mięśniowych.
AUTO
1mV
MENU
1
2
3
4
5
6
7
8
9
0
BS
↑
ESC
MANU
AL
mm/mV
F 35
Q
W
E
R
T
Y
U
I
O
P
[]
←
→
RYTM
mm/s
F 60
A
S
D
F
G
H
J
K
L
<
>
↓
ON
STOP
ALT
SPACE Z
X
C
V
B
N
M
?
/
SPACE ALT ENTER OFF
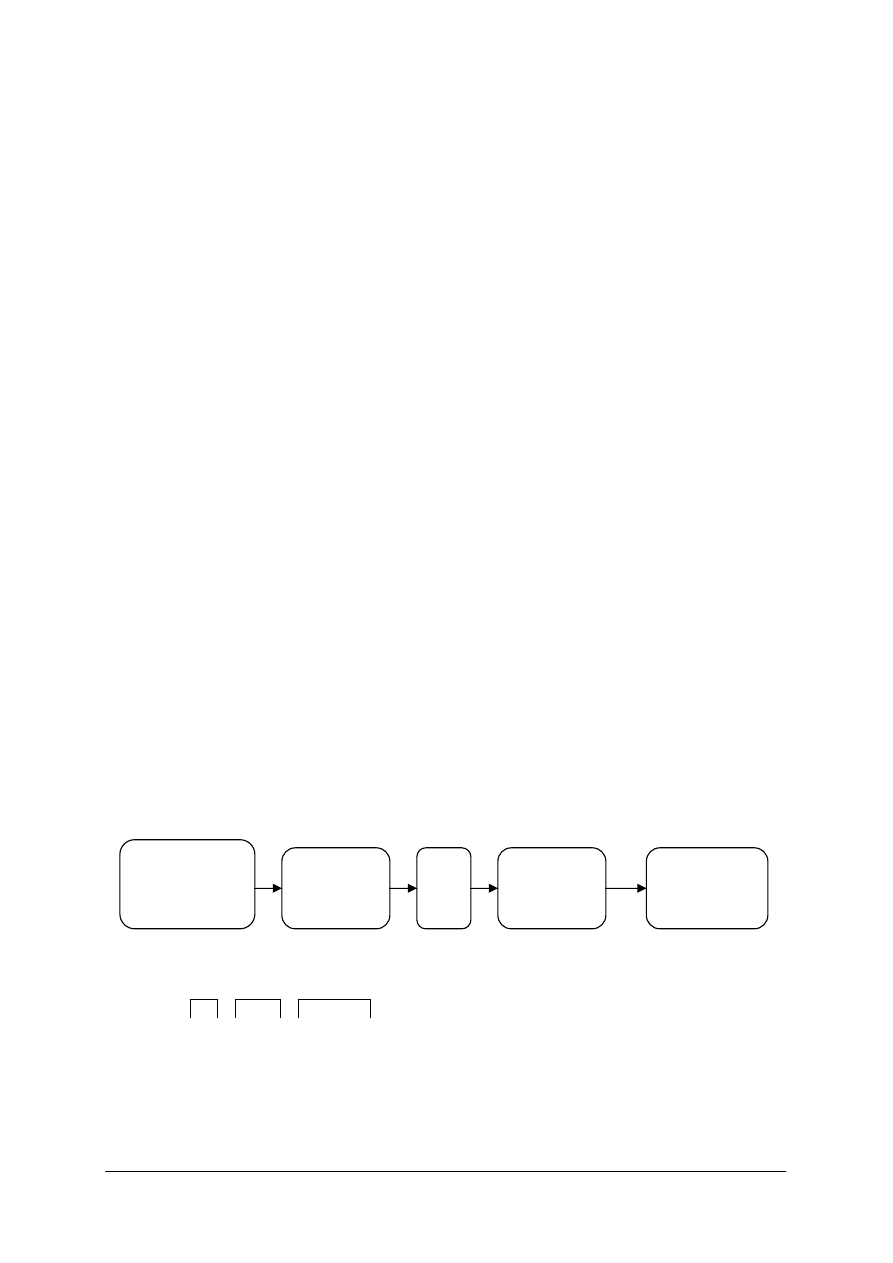
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
64
6.
Wiązka elektronów na ekranie oscyloskopu katodowego, (jeśli na parę płytek poziomych
przyłożymy napięcie sieciowe, a na parę płytek pionowych nie przyłożymy żadnego
napięcia) nakreśli obraz postaci
a)
linii prostej pionowej.
b)
sinusoidy.
c)
linii prostej poziomej.
d)
punktu.
7.
Aparat do badania prądów czynnościowych serca, to
a)
EEG.
b)
USG.
c)
EKG.
d)
EMG.
8.
Zdjęcia warstwowe można wykonać
a)
planigrafem i tomografem.
b)
tomografem komputerowym.
c)
rezonansem magnetycznym.
d)
każdym z wymienionych.
9.
Trzy źródła drgań mechanicznych wysyłają fale o częstotliwościach: pierwsze 12 Hz,
drugie 10000 Hz, a trzecie 100000 Hz. Źródło fal ultradźwiękowych to źródło
a)
pierwsze.
b)
drugie.
c)
trzecie.
d)
drugie i trzecie.
10.
Czynność wykonywana podczas napromieniania pacjenta, oznaczona symbolem x na
schemacie przedstawia
a)
włożenie osłon.
b)
nałożenie maski.
c)
włożenie klinów.
d)
wypoziomowanie pacjenta.
11.
Na pulpicie aparatu elektrokardiograficznego symbolem zaznaczono przycisk regulujący:
symbol
a)
zmianę prędkości przesuwu papieru.
b)
tryb rejestracji 3, 6, lub 12 kanałów.
c)
zatrzymanie przesuwu papieru.
d)
czułość rejestracji.
Ustawienie
wielkości
pola
X
Ustawienie
głowicy
kolimatora
Wyzwolenie
ekspozycji

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
65
12.
Podstawowe elementy gantry w tomografie komputerowym, to lampa
a)
rentgenowska i kaseta z błoną radiograficzną.
b)
rentgenowska, detektory promieniowania i stół.
c)
rentgenowska i stół.
d)
rentgenowska, detektory promieniowania, kolimatory i stół.
13.
Rentgenogram panoramiczny szczęki górnej i dolnej wykona się aparatem zwanym
a)
tomograf.
b)
ultrasonograf.
c)
pantomograf.
d)
termograf.
14.
Głównymi
elementami
gantry
aparatury
wykorzystującej
zjawisko
rezonansu
magnetycznego są
a)
lampa rentgenowska, detektory promieniowania.
b)
magnes, cewki gradientowe, detektory promieniowania.
c)
detektory promieniowania, cewki wytwarzające fale elektromagnetyczne.
d)
magnes, cewki wytwarzające fale o częstotliwości radiowej i odbierające sygnały
rezonansowe, cewki gradientowe.
15.
Głowica (sondy) ultrasonografu jest
a)
tylko źródłem fal ultradźwiękowych.
b)
tylko odbiornikiem fal ultradźwiękowych.
c)
źródłem
i
odbiornikiem
fal
ultradźwiękowych
oraz
przetwornikiem
fal
ultradźwiękowych na impulsy elektryczne.
d)
tylko przetwornikiem impulsów elektrycznych na fale ultradźwiękowe.
16.
Źródłem promieniowania jonizującego w emisyjnej tomografii komputerowej jest
a)
lampa rentgenowska.
b)
kobalt 60.
c)
izotop promieniotwórczy wprowadzony do organizmu ludzkiego.
d)
izotop promieniotwórczy znajdujący się w ochronnej głowicy.
17.
Aby uruchomić przyspieszacz liniowy konieczne jest włączenie
a)
światła.
b)
komputera sterującego.
c)
zasilenia, chłodzenia i komputera sterującego.
d)
zasilania.
18.
Funkcją detektora w termografie medycznym jest to, że
a)
zamienia promienie podczerwone na impulsy elektryczne.
b)
zamienia impulsy elektryczne na promienie podczerwone.
c)
to źródło promieni podczerwonych.
d)
rejestruje promieniowanie jonizujące.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
66
19.
Aparaty stosowane w diagnostyce izotopowej to
a)
ultrasonograf, scyntygraf i EMG.
b)
scyntygraf, gammakamera, emisyjny TK i PET.
c)
gammakamera, PET, USG i scyntygraf.
d)
emisyjny TK, EEG, scyntygraf i PET.
20.
Aparaty, w których bardzo ważnymi elementami są przetworniki elektro-akustyczne to
a)
EKG.
b)
audiometr.
c)
termograf medyczny.
d)
spirometr.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
67
KARTA ODPOWIEDZI
Imię i nazwisko..........................................................................................
Zastosowanie
aparatury
elektromedycznej
w
elektroradiologii
i radioterapii
Zakreśl poprawną odpowiedź
.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
68
6. LITERATURA
1.
Borczyński I., Dunin P.: Podzespoły elektroniczne, półprzewodniki – Poradnik. WKiŁ,
Warszawa 1990
2.
Gorczyca R., Wiśniewski K., Pachocki K., Różycki Z.: Ochrona radiologiczna w pracowni
rentgenowskiej. Vademecum inspektora ochrony radiologicznej. EX-POLON, Warszawa 1997
3.
Gostkowska B.: Ochrona radiologiczna. Wielkości, jednostki i obliczenia. Centralne
Laboratorium Ochrony Radiologicznej, Warszawa 2005
4.
Holiday D., Resnick R., Walker I.: Podstawy fizyki. Tom I-V. PWN, Warszawa 2003
5.
Jagodziński Z.: Przetworniki ultradźwiękowe. WKiŁ, Warszawa 2005
6.
Jakubowski W. (red.): Diagnostyka ultradźwiękowa. Podstawy fizyczne USG i metod
dopplerowskich. Medicall Press, Gdańsk 2000
7.
Komorowski W.: Krótki zarys architektury i organizacji komputerów. PWN, Warszawa 2000
8.
Leszczyński S.: Radiologia. Tom I-II. PZWL, Warszawa 1990
9.
Łobodziec W.: Dozymetria promieniowania jonizującego w radioterapii. Wydawnictwo
Uniwersytetu Śląskiego, Katowice 1999
10.
Nałęcz M.: Problemy cybernetyki i inżynierii biomedycznej. Tom IV. WKiŁ, Warszawa 1991
11.
Nowak S., Rudzki K., Piątka E., Czech E.: Zarys medycyny nuklearnej. PZWL, Warszawa 1998
12.
Palmer P. (red.): Diagnostyka ultrasonograficzna. PZWL, Warszawa 1995
13.
Pruszyński B.: Diagnostyka obrazowa. Podstawy teoretyczne i metodyka badań. PZWL,
Warszawa 2003
14.
Pruszyński B.: Radiologia. Diagnostyka obrazowa. PZWL, Warszawa 2004
15.
Rudowski R. (red.): Informatyka medyczna. PWN, Warszawa 2003
16.
Scharf W.: Akceleratory cząstek naładowanych. Zastosowanie w nauce i technice. PWN,
Warszawa 1989
17.
Skłodowska A, Gostkowska B.: Promieniowanie jonizujące a człowiek i środowisko.
SHOLAR and POLON, Warszawa 1994
18.
Stopczyk M.: Elektrodiagnostyka medyczna. PZWL, Warszawa 1984
19.
Toth Z.: Radioterapia i diagnostyka radioizotopowa. PZWL, Warszawa 1984
20.
Walecki J. (red.): Rezonans magnetyczny i tomografia komputerowa w praktyce
klinicznej. PWN, Warszawa 1997
21.
Watson I.: Elektronika. Wiedzieć więcej. WKiŁ, Warszawa 2004
22.
Zgliczyński S. (red.): Radiologia. PZWL, Warszawa 1989
23.
Ustawa „Prawo atomowe” (Dz. U. Nr 161, poz.1689, 2004 r.)
24.
Rozporządzenie Ministra Zdrowia z dn. 24 grudnia 2002 r. w sprawie warunków
bezpiecznego stosowania promieniowania jonizującego w celach medycznych oraz
sposobów wykonywania kontroli wewnętrznej nad przestrzeganiem tych warunków (Dz.
U. Nr 241, poz. 2098)
25.
Rozporządzenie Ministra Zdrowia z dn. 11 września 2003 r. w sprawie szczegółowych
warunków bezpiecznej pracy z aparatami rentgenowskimi o energii promieniowania do
300 eV stosowanymi w celach medycznych (Dz. U. Nr 173, poz. 1681)
26.
Rozporządzenie Rady Ministrów z dnia 17 grudnia 2002 r. w sprawie szczegółowych
warunków bezpiecznej pracy ze źródłami promieniowania jonizującego (Dz. U. Nr 239,
poz. 2029)
27.
Rozporządzenie Rady Ministrów z dn. 18 stycznia 2005 r. w sprawie dawek granicznych
promieniowania jonizującego (Dz. U. Nr 20, poz. 168)
Wyszukiwarka
Podobne podstrony:
U 8 Zestyki w aparatach elektrycznych
08 Zastosowanie programow kompu Nieznany (2)
Odpromienniki praktyczne zastosowanie, PROMIENIOWANIE ELEKTROMAGNETYCZNE PEM
sprawozdanie 08, sem 3, Podstawy elektrotechniki i elektroniki, Laboratoria, sprawodzania 2011 zima
08 Zastosowanie biotechnologii w rolnictwie,110526622id 7595 ppt
08 Wybrane Przyrzady Elektroniczne (2)
83 Nw 08 Steroskopowy aparat fot
08 Badanie układów elektronicznych
Rozwój oraz zastosowanie bankowości elektronicznej ppt
Aparatura elektroakustyczna, kształcenie specjalne, logopedia
fizyka, Zastosowanie silnika elektrycznego prądu stałego, Zastosowanie silnika elektrycznego pr&scar
41b. Zastosowanie indukcji elektromagnetycznej, Fizyka - Lekcje
27 Technologiczne zastosowania wiązek elektronowych i jono
instrukcja 08, sem 3, Podstawy elektrotechniki i elektroniki, Laboratoria, instrukcje do cwiczen 201
KONDENSATORY budowa typowe wartosci zastosowanie, Elektonika-Elektrotechnika
8 Technika zastosowania napędów elektrycznych
U 6 Przekazywanie ciep a i elektrodynamika w aparatach elektrycznych
08 Zastosowanie biotechnologii w rolnictwie
Ekranowanie aparatury elektronicznej
więcej podobnych podstron