
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Agnieszka Wieczorek
Stosowanie metod diagnostycznych i terapeutycznych
w medycynie 322[18].Z2.03
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
dr in
ż. Krystian Rudzki
mgr inż. Mirosława Stelengowska
Opracowanie redakcyjne:
mgr inż. Beata Organ
Konsultacja:
mgr inż. Gabriela Poloczek
Poradnik stanowi obudowę dydaktyczn
ą programu jednostki modułowej 322[18].Z2.03,
„Stosowanie metod diagnostycznych i terapeutycznych w medycynie”, zawartego
w modułowym programie nauczania dla zawodu technik elektroniki medycznej.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1. Wprowadzenie
3
2. Wymagania wstępne
5
3. Cele kształcenia
6
4. Materiał nauczania
7
4.1. Podstawy ultrasonografii
7
4.1.1. Materiał nauczania
7
4.1.2. Pytania sprawdzające
9
4.1.3. Ćwiczenia
9
4.1.4. Sprawdzian postępów
10
4.2. Rentgenodiagnostyka
11
4.2.1. Materiał nauczania
11
4.2.2. Pytania sprawdzające
16
4.2.3. Ćwiczenia
16
4.2.4. Sprawdzian postępów
18
4.3. Podstawy tomografii komputerowej. Pozytonowa tomografia emisyjna
19
4.3.1. Materiał nauczania
19
4.3.2. Pytania sprawdzające
21
4.3.3. Ćwiczenia
22
4.3.4. Sprawdzian postępów
24
4.4. Tomografia rezonansu magnetycznego. Medycyna nuklearna
25
4.4.1. Materiał nauczania
25
4.4.2. Pytania sprawdzające
28
4.4.3. Ćwiczenia
28
4.4.4. Sprawdzian postępów
30
4.5. Lasery. Termografia. Materiały biomedyczne
31
4.5.1. Materiał nauczania
31
4.5.2. Pytania sprawdzające
34
4.5.3. Ćwiczenia
35
5. Sprawdzian postępów
37
6. Sprawdzian osiągnięć
38
7. Literatura
43

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik będzie Ci pomocny w przyswajaniu wiedzy z zakresu stosowania metod
diagnostycznych i terapeutycznych w medycynie. W poradniku zamieszczono:
−−−−
wymagania wstępne – wykaz umiejętności, jakie powinieneś mieć już ukształtowane,
abyś bez problemów mógł korzystać z poradnika,
−−−−
cele kształcenia – wykaz umiejętności, jakie ukształtujesz podczas pracy z poradnikiem,
−−−−
materiał nauczania – podstawowe wiadomości teoretyczne niezbędne do opanowania
treści jednostki modułowej,
−−−−
zestaw pytań przydatny do sprawdzenia, czy już opanowałeś treści zawarte w rozdziałach,
−−−−
ćwiczenia, które pomogą Ci zweryfikować wiadomości teoretyczne oraz ukształtować
umiejętności praktyczne,
−−−−
sprawdzian postępów,
−−−−
sprawdzian osiągnięć – przykładowy zestaw zadań i pytań. Pozytywny wynik
sprawdzianu potwierdzi, że dobrze pracowałeś podczas zajęć i że nabyłeś wiedzę
i umiejętności z zakresu tej jednostki modułowej,
−−−−
literaturę uzupełniającą.
Z rozdziałem Pytania sprawdzające możesz zapoznać się:
−−−−
przed przystąpieniem do rozdziału Materiał nauczania – poznając wymagania wynikające
z zawodu, a po przyswojeniu wskazanych treści, odpowiadając na te pytania sprawdzisz
stan swojej gotowości do wykonywania ćwiczeń,
−−−−
po opanowaniu rozdziału Materiał nauczania, by sprawdzić stan swojej wiedzy, która
będzie Ci potrzebna do wykonywania ćwiczeń.
Wykonując ćwiczenia przedstawione w poradniku lub zaproponowane przez nauczyciela,
będziesz poznawał wybrane metody obrazowania w rentgenodiagnostyce oraz różne techniki
diagnostyczne i terapeutyczne wykorzystywane w ramach określonych badań, uczył się
charakteryzować fizyczne podstawy tworzenia obrazu tomograficznego, czy dobierać sprzęt
diagnostyczno-pomiarowy do określonych badań medycznych.
Po wykonaniu zaplanowanych ćwiczeń, sprawdź poziom swoich postępów wykonując
Sprawdzian postępów.
Odpowiedzi Nie wskazują luki w Twojej wiedzy, informują Cię również, jakich
zagadnień jeszcze dobrze nie poznałeś. Oznacza to także powrót do treści, które nie są
dostatecznie opanowane.
Poznanie przez Ciebie wszystkich lub określonej części wiadomości będzie stanowiło
dla nauczyciela podstawę przeprowadzenia sprawdzianu poziomu przyswojonych
wiadomości i ukształtowanych umiejętności. W tym celu nauczyciel może posłużyć się
zadaniami testowymi.
W poradniku jest zamieszczony sprawdzian osiągnięć, który zawiera przykład takiego
testu oraz instrukcję, w której omówiono tok postępowania podczas przeprowadzania
sprawdzianu i przykładową kartę odpowiedzi, w której, w przeznaczonych miejscach zakreśl
właściwe odpowiedzi spośród zaproponowanych.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
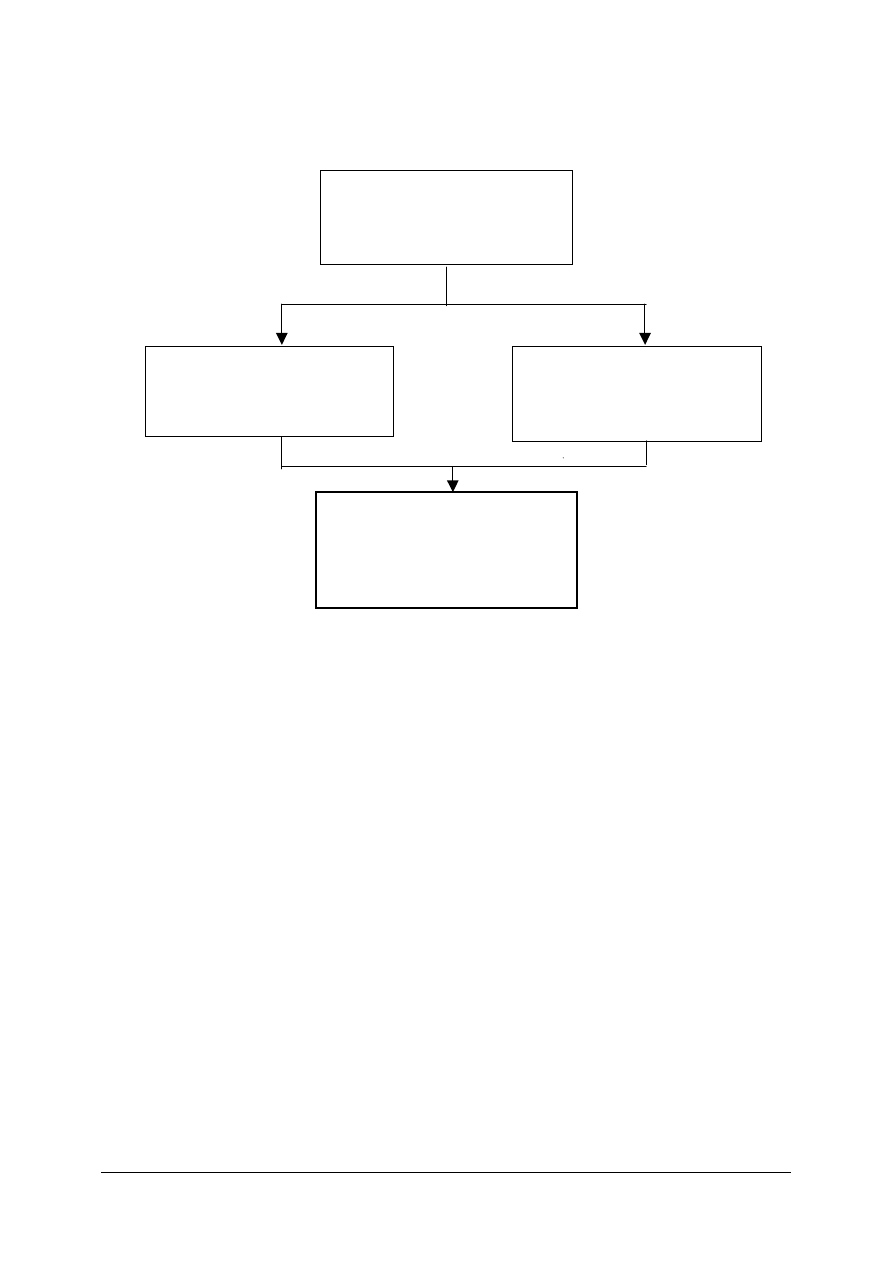
Schemat układu jednostek modułowych
322[18].Z2.01
Analizowanie funkcjonowania
organizmu człowieka
322[18].Z2.02
Analizowanie praw i zjawisk fizyki
wykorzystywanych w medycynie
322[18].Z2
Podstawy diagnostyki
i terapii
322[18].Z2.03
Stosowanie metod diagnostycznych
i terapeutycznych w medycynie

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej
powinieneś umieć:
−
analizować przebieg procesów i zjawisk fizycznych,
−
dokonywać analizy funkcjonowania organizmu człowieka,
−
korzystać z różnych źródeł informacji w tym również internetu,
−
czytać ze zrozumieniem,
−
rozwiązywać test wielokrotnego wyboru,
−
współpracować w grupie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
−
zastosować terminologię medyczną dotyczącą procesu diagnostyczno-terapeutycznego,
−
wyjaśnić zasady obrazowania przy użyciu promieniowania rentgenowskiego,
−
wyjaśnić zasady obrazowania przy użyciu ultradźwięków,
−
wyjaśnić zasady obrazowania przy użyciu fal radiowych,
−
wyjaśnić zasady obrazowania przy użyciu izotopów promieniotwórczych,
−
wyjaśnić zasady diagnostyki i terapii fotodynamicznej,
−
przedstawić oddziaływanie promieniowania laserowego na poziomie tkanki,
−
zastosować podstawowe metody pomiaru aktywności biologicznej organizmu człowieka,
−
przedstawić możliwości współczesnych metod diagnostyki obrazowej,
−
scharakteryzować różne metody terapii w medycynie,
−
wymienić zastosowanie różnych rodzajów promieniowania w lecznictwie,
−
zastosować przepisy prawa dotyczące ochrony radiologicznej,
−
scharakteryzować efekty biostymulacji,
−
zidentyfikować
fizyczne
właściwości
materiałów
syntetycznych
stosowanych
w biomedycynie,
−
dobrać materiały stosowane w biomedycynie do określonych zadań diagnostycznych
i zabiegów terapeutycznych,
−
rozróżnić mechaniczne właściwości tkanek, który materiał syntetyczny zastępuje lub
pozostaje z nimi w kontakcie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Podstawy ultrasonografii
4.1.1. Materiał nauczania
Ultrasonografia jest metodą wykorzystującą fale dźwiękowe o częstotliwości
od 2–15 MHz (ultradźwięki) w celu uzyskiwania obrazów badanych narządów, określenia ich
wymiarów, wyznaczenia powierzchni przekroju poprzecznego, uzyskiwania wiadomości
o ich ruchomości, czy istniejących przepływach krwi.
Fale ultradźwiękowe są wytwarzane, emitowane i odbierane przez przetwornik
w głowicy ultrasonograficznej (czyli części aparatu, która ma bezpośredni kontakt z ciałem
pacjenta). Generowanie ultradźwięków jest możliwe dzięki zastosowaniu odwróconego
efektu piezoelektrycznego, polegającego na odkształceniu się kryształu wysyłającego fale
dźwiękowe, po pojawieniu się zewnętrznego pola elektrycznego. Detekcja odbitych fal jest
możliwa dzięki zjawisku piezoelektrycznemu: powstaniu momentu dipolowego, pola
elektrycznego w krysztale, w odpowiedzi na przyłożone napięcie.
Fale dźwiękowe (w tym także ultradźwięki) mogą rozchodzić się tylko w ośrodkach
mechanicznych tj. tkankach czy narządach. A do opisu propagacji fali używane są zasadniczo
cztery wielkości fizyczne: prędkość rozchodzenia, opór akustyczny, grubość warstwy
i współczynnik pochłaniania. Ultradźwięki są rozpraszane przez gazy, zaś w ośrodkach
o dużej gęstości pochłaniane. Z tego powodu nie bada się za pomocą ultradźwięków płuc,
żołądka czy jelit, ponieważ zawsze tam gromadzą się gazy.
W zależności od badanego narządu stosuje się do badania różne głowice ultrasonograficzne.
I tak:
−
Głowica liniowa – wysyła przebiegające równolegle wiązki ultradźwięków,
a uzyskiwany obraz ma kształt prostokąta. Niezależnie od głębokości obrazowanej
struktury, szerokość obrazu i gęstość mocy wysyłanych fal jest stała. Zaletą tej głowicy
jest dobra ostrość obrazów położonych blisko, takich jak: tarczyca, ślinianki, gruczoł
piersiowy, moszna, tętnice i żyły kończyn i szyi.
−
Głowica sektorowa – wysyła przebiegające wachlarzowo wiązki ultradźwięków.
W pobliżu głowicy są one stosunkowo gęsto skupione i rozszerzają się w miarę wnikania
w tkanki. Dzięki temu wachlarzowemu rozchodzeniu się fal, można pomimo stosunkowo
małego okienka międzyżebrowego uzyskać szeroki obraz serca, bez przeszkadzających
cieni żeber. Wadami tego rodzaju głowic jest mało wyraźny obraz struktur położonych
blisko i z powodu zmniejszonej gęstości fal w dalszej odległości mała rozdzielczość
uzyskiwanego obrazu.
−
Głowica typu „convex” – stanowi swojego rodzaju formę pośrednią pomiędzy
wymienionymi wcześniej głowicami, umożliwia dobrą rozdzielczość obrazów
położonych blisko, przy zachowanej dobrej rozdzielczości obrazów położonych dalej.
Służy do badania narządów jamy brzusznej, przestrzeni zaotrzewnowej i miednicy
mniejszej.
Powstanie obrazu na ekranie monitora jest możliwe dzięki rejestracji fal akustycznych.
Dzieje się tak dzięki temu, że:
−
Czas, który mija od momentu wysłania do momentu powrotu odbitej fali, pozwala na
zlokalizowanie powierzchni, od której fala została odbita.
−
Intensywność powracającej fali dostarcza informacji o różnej impedancji graniczących
ze sobą powierzchni.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
Formy obrazowania:
Prezentacja A – (A od ang. amplitude – amplituda) jednowymiarowa prezentacja,
otrzymywana przy stacjonarnym ułożeniu sondy na powierzchni ciała, fala w postaci
ultradźwięku zostaje wysłana i rozchodzi się w tkance, jej echo, w zależności od głębokości,
na jakiej powstały zostają przedstawione na osi czasu jako amplituda. Obecnie prezentacja
A stosowana jest tylko w okulistyce.
Prezentacja B – (B od ang. brightness – jasność) dwuwymiarowa prezentacja, w której echo
zostaje przedstawione nie jako wielkość amplitudy, ale w skali szarości (od czarnego do
białego). Odbierany sygnał jest kodowany w skali szarości jako jeden piksel, i krótko
zapamiętywany. Dzięki przeniesieniu tych obrazów na oś biegu fali otrzymujemy przekrój
obiektu.
Prezentacja M – (M od ang. motion – ruch) – używana w celu przedstawienia struktur
ruchomych, podobnie jak w prezentacji B echo zostaje przedstawione jako element obrazu
(piksel), którego jasność zależy od wielkości amplitudy echa. Zestawione i zapamiętane linie
obrazu
przedstawione
w
kolejnych
momentach
umożliwiają
obserwację
ruchu,
wykonywanego przez obrazowany obiekt.
Dzięki wykorzystaniu zjawiska Dopplera w ultrasonografii naczyń stała się możliwa ocena
przepływów krwi.
Zjawisko Dopplera polega na zmianie częstości źródła sygnału poruszającego się
względem obserwatora. W przypadku ultrasonografii, fale ultradźwiękowe padając na płynące
w naczyniu krwinki zmieniają swoją częstotliwość proporcjonalnie do przepływu krwi. Echa
rozproszone na krwinkach mają przypisane różne barwy zależnie od prędkości przepływu,
w przeciwieństwie do ech ścian narządów i ścian naczyń krwionośnych, które odwzorowane
są w skali szarości.
Badanie USG jest badaniem stosunkowo krótkim. Lekarz wykonujący badanie przykłada
głowicę ultrasonografu, uprzednio pokrytą żelem, do ciała pacjenta i porusza nią w różnych
kierunkach. Na ekranie monitora ukazują się obrazy badanych struktur.
W
badaniu
ultrasonograficznym
przezodbytniczym
gruczołu
krokowego
i przezpochwowym narządów rodnych głowica ultradźwiękowa pokrytą gumową osłonką
zostaje umieszczona w odbytnicy lub w pochwie.
Dodatkowo, podczas badania ultrasonograficznego możliwe jest wykonanie, pod kontrolą
ultrasonografu nakłucia jamy opłucnowej, otrzewnowej oraz biopsji, które są możliwe dzięki
użyciu specjalnego rodzaju sond biopsyjnych lub sond z nakładką biopsyjną.
Aby zoptymalizować warunki badania pacjent powinien pozostawać przez 8 godzin
przed badaniem bez posiłku – dotyczy to badania jamy brzusznej. Dla zobrazowania pęcherza
moczowego jedną godzinę przed badaniem należy wypić ok. 1 l niegazowanego płynu.
Ponadto wypełniony pęcherz moczowy jest swoistym „oknem akustycznym” pozwalającym
określić stan narządów miednicy małej.
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do ćwiczeń.
1. Jak dochodzi do rozprzestrzeniania się fal ultradźwiękowych w ośrodku?
2. Na czym polega zjawisko piezoelektryczne?
3. Jakie funkcje spełnia przetwornik?
4. Jakie znasz rodzaje głowic ultrasonograficznych?
5. Czy potrafisz wymienić trzy formy obrazowania i wytłumaczyć, na czym one polegają?
6. Na czym polega zjawisko Dopplera i w jakie zastosowanie znalazło w ultrasonografii?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
4.1.3. Ćwiczenia
Ćwiczenie 1
Określ, które zdania są prawdziwe, a które fałszywe:
Zdanie:
prawda
fałsz
Badanie narządów jamy brzusznej najlepiej wykonywać na czczo, lub jeśli to nie
możliwe, 6 h po ostatnim posiłku.
Wystandaryzowane badanie USG, zgodnie z wytycznymi Polskiego Towarzystwa
Ultrasonograficznego z 1998 r., nie musi zawierać opisu badania i jego dokumentacji
zdjęciowej.
W celu optymalizacji warunków badania narządów miednicy mniejszej (tj. gruczołu
krokowego u mężczyzn i macicy i jajników u kobiet) zalecane jest dobre wypełnienie
pęcherza moczowego.
Nie jest konieczne pokrywanie skóry żelem przed badaniem ultrasonograficznym,
ponieważ dzięki specjalnym właściwościom głowicy przylega ona idealnie do skóry.
W przypadku wykonywania biopsji diagnostycznych lub leczniczych pod kontrolą
aparatu USG wykonuje się je zawsze przy użyciu sterylnych igieł po odkażeniu skóry
środkami do tego przeznaczonymi.
Płyn do odkażania skóry zwykle wystarcza jako substancja kontaktowa pomiędzy skórą
a głowicą.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące ultrasonografii,
2) przeanalizować zdania decydując czy jest prawdziwe czy fałszywe,
3) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
Ćwiczenie 2
Uzupełnij puste rubryki w tabelce pojęciami wymienionymi poniżej:
Przyczyna badania
Narząd
Głowica
Przygotowanie
Wątroba
Na czczo
Serce
Brak
Podejrzenie wodonercza
Głowica typu „convex”
Tarczyca
Ciąża
Głowica typu „convex”
Podejrzenie guzka tarczycy; Brak; Macica; Podejrzenie wady zastawki mitralnej; Głowica typu „convex”;
Głowica sektorowa; Podejrzenie marskości wątroby; Nerki; Głowica liniowa; Na czczo; Brak
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące ultrasonografii,
2) przeanalizować treść tabelki i wpisać w brakujące miejsca sformułowania znajdujące się
poniżej,
3) zaprezentować wykonane ćwiczenie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) określić, jakie rodzaje fal znajdują zastosowanie w ultrasonografii?
2) opisać, w jaki sposób dochodzi do wytwarzania
3) ultradźwięków w głowicach ultrasonograficznych?
4) opisać różne formy obrazowania przy użyciu aparatu do USG
5) i wskazać różnice między nimi?
6) wymienić przynajmniej trzy struktury ciała, do obrazowania
7) których nie używa się ultradźwięków?
8) wyjaśnić pacjentowi jak powinien przygotować się do badania:
A. USG brzucha, B. gruczołu krokowego u mężczyzn, C. macicy
i jajników u kobiet ?
9) wyjaśnić, dlaczego zjawisko Dopplera znalazło zastosowanie
10) w ultrasonografii?
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
4.2. Rentgenodiagnostyka
4.2.1. Materiał nauczania
Promienie rentgenowskie to promienie elektromagnetyczne, które rozchodzą się
w przestrzeni w postaci fal, natomiast reagują z materią jak cząsteczki. Ich właściwości
wyjaśniają dwie teorie: falowa i kwantowa.
Promieniowanie, przenikając przez materię, ulega osłabieniu przez wzajemne z nią
oddziaływanie. Wśród wzajemnych oddziaływań promieniowania rentgenowskiego z materią,
które występują w przypadku energii stosowanych w diagnostyce medycznej, wyróżnić
możemy trzy: rozpraszanie Comptona, zjawisko fotoelektryczne, rozpraszanie spójne.
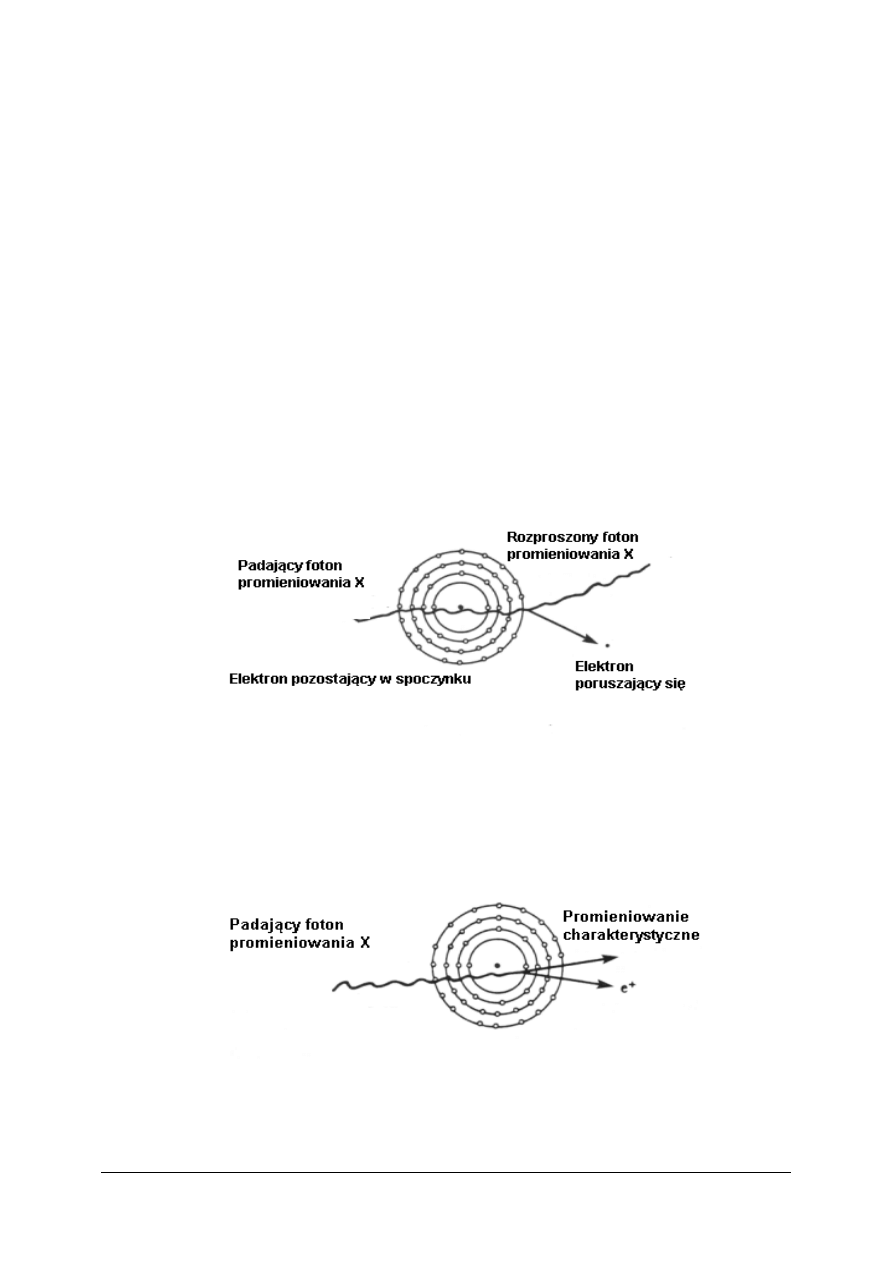
Efekt Comptona (rozpraszanie komptonowskie) – to jedno z najbardziej znanych
doświadczeń dowodzących dualnej natury światła. Z jednej strony traktujące foton jak
cząstkę, a zjawisko jak ich zderzenie, ale z drugiej strony dokonuje się obliczeń jego energii
i pędu. I tak, gdy foton zderza się z elektronem, znajdującym się na zewnętrznej powłoce
atomu o niskiej energii wiązania, oddaje on część swej energii elektronowi, który zostaje
wyrzucony poza atom. W rezultacie w efekcie zderzenia energia fotonu zmniejsza się –
pozostała energia tworzy nowy foton o zmienionej długości fali (dłuższej) i zmienionym
kierunku (nawet o 180°).
Rys. 1. Efekt Comptona
[na podstawie 16, s. 45]
Zjawisko fotoelektryczne – będące zjawiskiem pochłaniania promieniowania, zachodzi,
gdy foton promieniowania X o energii nieco większej niż energia wiązania powłoki elektronu
atomu, na który trafia oddając całą swoją energię wytrąca ten elektron poza atom. Nazywany
jest on wtedy fotoelektronem. W efekcie powstają jednocześnie dwa jony i dwa fotony
promieniowania charakterystycznego przez zmiany położenia elektronów na powłokach
wzbudzonego atomu.
Rys. 2. Zjawisko fotoelektryczne
[na podstawie 16, s. 44]
Rozpraszanie spójne – występuje wtedy, gdy foton promieniowania rentgenowskiego
trafi na atom. Może to spowodować wysłanie innego fotonu, o zmienionym kierunku, ale o tej

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
samej długości fali. Spójne rozpraszanie jako jedyne, w przeciwieństwie do zjawiska
Comptona i zjawiska fotoelektrycznego, przebiega bez jonizacji atomu.
Promieniowanie rentgenowskie na następujące właściwości:
−
zmniejsza swoje natężenie wraz z kwadratem odległości,
−
ulega osłabieniu, przenikając przez materię,
−
wywołuje jonizację materii,
−
wywołuje zjawisko luminescencji,
−
działa na emulsję fotograficzną,
−
ma działanie biologiczne.
Zmiana natężenia z kwadratem odległości ma istotny wpływ na sposób wykonywania
zdjęć rentgenowskich. Z właściwości tej wynika również prosta zasada, że odległość stanowi
najlepszą ochronę przed promieniowaniem.
Osłabianie promieniowania, na które składa się zjawisko pochłaniania i rozpraszania ma
kluczowe znaczenie w diagnostyce radiologicznej. To dzięki różnemu osłabianiu, zależnemu
od rodzaju materiału, powstają obrazy rentgenowskie. Im wyższa zawartość pierwiastków
o dużych liczbach atomowych, tym pochłanianie większe. Tkanki miękkie zbudowane
głównie z pierwiastków lekkich, takich jak wodór, węgiel czy tlen wytwarzają bardzo mało
fotoelektronów, natomiast kości zawierające wapń dużo. Różnice w zaczernieniu zdjęć
rentgenowskich np. między gazem, tkankami miękkimi i tkanką kostną wynikają z różnych
liczb atomowych zawartych w nich pierwiastków.
Wzajemny udział pochłaniania i rozpraszania w osłabieniu promieniowania zależy od
energii promieniowania i rodzaju materiału. Im wyższa energia promieniowania tym większe
rozpraszanie.
Luminescencja jest zjawiskiem emitowania światła widzialnego przez niektóre związki
chemiczne pod wpływem promieniowania rentgenowskiego. Luminescencję wykorzystuje się
do wzmocnienia promieniowania rtg podczas zdjęć (folie wzmacniające) oraz podczas
prześwietleń (ekrany wzmacniacza obrazu).
Działanie fotograficzne promieniowania rentgenowskiego wraz ze zjawiskiem
luminescencji umożliwia wykonywanie zdjęć rentgenowskich na kliszach fotograficznych.
Działanie biologiczne promieniowania rentgenowskiego wynika z jonizacji tkanek
poddanych
napromieniowaniu.
Fotony
promieniowania
rentgenowskiego
reagują
z elektronami orbitalnymi tkanek doprowadzając do zmian na poziomie molekularnym –
jonizacji lub wzbudzenia.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
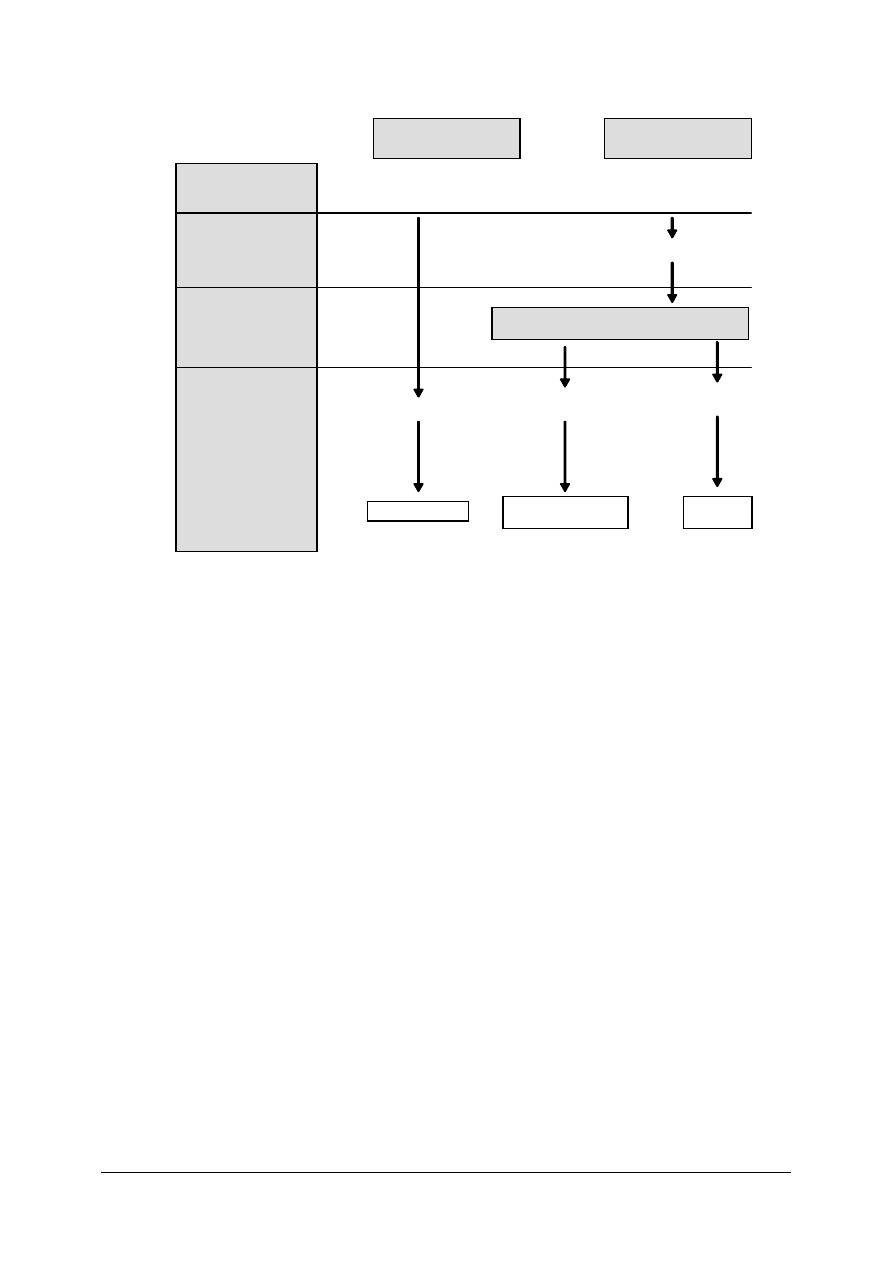
Faza fizyczna
Faza chemiczna
Faza biochemiczna
Faza molekularna
Faza biologiczna
Efekt bezpo
ś
redni
Efekt po
ś
redni
Absorpcja energii przez at omy
Wzbudzenie/ j onizacja at omu
Absorpcja energii przez cz
ą
st ki wody
Wzbudzenie/ j onizacja at omu
Powstanie wolnyc h rodni ków
Zmiana strukt ur y cz
ęś
ci s kładowych komór ki:
(DNA, zasad,białek )
Mutacje
Zaburzenia
przemiany mat erii
Subletalne
Let alne usz kodzeni a
Karcynogeneza
Wczesny/ po
ź
ny
odcz yn popromienny
Apoptoz a
Ś
mier
ć
Rys. 3. Wpływ promieni jonizujących na organizm
[11, s. 32]
Podstawową regułą określającą podatność komórek na uszkodzenie jest reguła
sformułowana przez Bergonie i Tribondeau, która mówi, że wrażliwość komórek na
promieniowanie jest wprost proporcjonalna do ich aktywności proliferacyjnej (zdolności do
wzrostu, podziału) i odwrotnie proporcjonalna do stopnia ich zróżnicowania.
Wynika z tego zróżnicowany sposób szkodliwości promieniowania rentgenowskiego,
w zależności od rodzaju tkanki. Także niszczące właściwości promieniowania
rentgenowskiego znalazły swoje zastosowanie w medycynie w postaci rentgenoterapii.
Najstarsze badanie wykorzystujące promieniowanie rentgenowskie do obrazowania
struktury narządów to konwencjonalne zdjęcia rentgenowskie. Są one wykonywane przy
użyciu aparatów rentgenowskich, w skład których wchodzą następujące elementy:
1. lampy rentgenowskie
2. generator rentgenowski
3. stolik rozdzielczy
Lampa rentgenowska – stanowi sztuczne źródło promieniowania rentgenowskiego. Jest
zbudowana z bańki próżniowej i zatopionych w niej elektrodach: anodzie i katodzie.
Po przyłożeniu wysokiego napięcia do elektrod dochodzi do przyspieszenia dodatnich jonów
(z anody) lub elektronów (odrywających się z katody). Cząstki te bombardując elektrodę
(odpowiednio: katodę – jonowa lampa rentgenowska lub anodę – elektronowa lampa
rentgenowska) emitują promieniowanie hamowania, które jest strumieniem kwantów
promieniowania rentgenowskiego o widmie ciągłym.
Generator rentgenowski – to zespół urządzeń sterowanych mikroprocesorowo
i umożliwiających operatorowi nastawianie wartości wysokiego napięcia ekspozycji, czasu
ekspozycji i wartości prądu zaopatrującego lampę. Dzięki wysokiej częstotliwości napięcia
wyjściowego, nowoczesne generatory rentgenowskie zmniejszają do minimum pulsacje
wysokiego napięcia, co w rezultacie daje najwyższą możliwą jakość zdjęć, zmniejszając ilość
zużytej energii, zwiększając jednocześnie ochronę lampy rentgenowskiej i wydłużając jej życie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
Stolik rozdzielczy – to zespół urządzeń umożliwiających przeprowadzenie badań.
W obecnych aparatach stoliki rozdzielcze mają wbudowany mikroprocesor, a nawet
mikrokomputer, które automatycznie sterują aparatem i dobierają odpowiednie warunki
ekspozycji, dostosowane do autonomicznej budowy badanej części ciała.
Istnieje wiele systemów obrazowania w rentgenodiagnostyce. Są to:
Konwencjonalne zdjęcie rentgenowskie – rolę detektora pełni błona rentgenowska,
zamknięta w specjalnej kasecie rentgenowskiej. Polietylenowe podłoże, pokryte z obu stron
emulsją fotograficzną zostaje w ten sposób pokryte folią wzmacniającą, która zamienia
znaczą część padających promieni rentgenowskich na światło widzialne, uzyskując tym
samym efekt naświetlenia emulsji fotograficznej.
−
Radiografia cyfrowa – tu rolę detektora pełni folia pamięciowa, jej naświetlenie również
powoduje uzyskanie obrazu. Ten utajony obraz zostaje odczytany za pomocą czytnika
laserowego i zapisany w postaci cyfrowej w pamięci komputera.
−
Radiologiczne badania czynnościowe – istnieje kilka urządzeń obrazujących
m.in. systemy cyfrowe z możliwością przetwarzania obrazu. Przykładem może być
cyfrowa angiografia subtrakcyjna umożliwiająca obrazowanie naczyń. Jest to możliwe
dzięki rejestracji dwóch obrazów: przed i po podaniu środka cieniującego (kontrast).
Następnie po odjęciu tych obrazów od siebie otrzymuje się obraz naczyń.
−
Tomografia komputerowa – źródło promieni rentgenowskich w postaci lampy
rentgenowskiej porusza się ruchem okrężnym wokół osi pacjenta. Osłabienie
promieniowania jest rejestrowane za pomocą jednego lub kilku rzędu detektorów
umieszczonych na obwodzie okola. Uzyskane w trakcie obrotu lampy dane pomiarowe
ulegają przetworzeniu i rekonstrukcji za pomocą systemów komputerowych.
Zastosowanie promieniowania rentgenowskiego w diagnostyce:
1. Rentgenodiagnostyka konwencjonalna służy przede wszystkim do badań układu
kostnego, narządów klatki piersiowej.
2. Badania czynnościowe wykonywane przy użyciu rentgenodiagnostyki konwencjonalnej
i cieniujących środków kontrastowych umożliwiają badania górnego i dolnego odcinka
przewodu pokarmowego oraz układu moczowego.
3. Radiologia naczyniowa i interwencyjna w przeciwieństwie do rentgenodiagnostyki
konwencjonalnej obrazy rejestrowane są w postaci cyfrowej. Stosowane są tu swoiste,
inwazyjne techniki badania, takie jak: nakłucie tętnicy lub żyły w celu wprowadzenia
silnie pochłaniającego promieniowanie X cewnika. Cewnik ten pod kontrolą
rentgenoskopii przemieszczany jest np. do odpowiedniej jamy serca. Dzięki podaniu
przez cewnik środka cieniującego możliwa jest obserwacja kolejnych faz przepływu
cieniowanej krwi. Radiologia naczyniowa służy przede wszystkim do przeprowadzania
zabiegów terapeutycznych polegających na rozszerzaniu (przy pomocy baloników lub
stentów) bądź zamykaniu naczyń (embolizacja naczyń przeprowadzana jest w bogato
unaczynionych nowotworach, tętniakach, przetokach tętniczo-ylnych)
4. Tomografia komputerowa – w porównaniu z konwencjonalną rentgenodiagnostyką
uzyskujemy znacznie większą zdolność rozdzielczą kontrastową, pozwala na
uwidocznienie zbiorników płynu, a także różnicowanie tkanek miękkich (zwłaszcza
tkanki tłuszczowej, która rozdziela i otacza różne narządy). Szczególne zastosowanie do
obrazowania ośrodkowego układu nerwowego, części twarzowej czaszki, narządu słuchu,
śródpiersia i płuc, narządów jamy brzusznej i miednicy mniejszej.
5. Densytometria – metoda pozwalająca na ocenę gęstości kości.
6. Teleterapia – metoda radioterapii nowotworów, wykorzystująca promieniowanie
fotonowe lub cząstkowe powstające na zewnątrz pacjenta: w przyspieszaczach liniowych,
gammatronach, cyklotronach, betatronach.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
7. Brachyterapia – kolejna z metod radioterapii nowotworów wykorzystująca energię
fotonów lub cząstek pochodzących z rozpadu izotopów promieniotwórczych
umieszczanych w guzie lub ich bezpośrednim sąsiedztwie. Źródło promieniotwórcze
w brachyterapii jest najczęściej umieszczane w tzw. aplikatorze (ang. catherer)
wprowadzanym w bezpośrednią okolicę guza. Cała procedura załadunku odbywa się
automatycznie, po opuszczeniu przez personel tzw. bunkra, czyli pomieszczenia,
w którym odbywa się sesja radioterapii. Ma to na celu zmniejszenie narażenia personelu
na promieniowanie.
W celu lepszego zobrazowania badanych struktur stosuje się w rentgenodiagnostyce środki
cieniujące. Są to substancje pochłaniające w mniejszym lub większym stopniu niż otaczające
tkanki ciała.
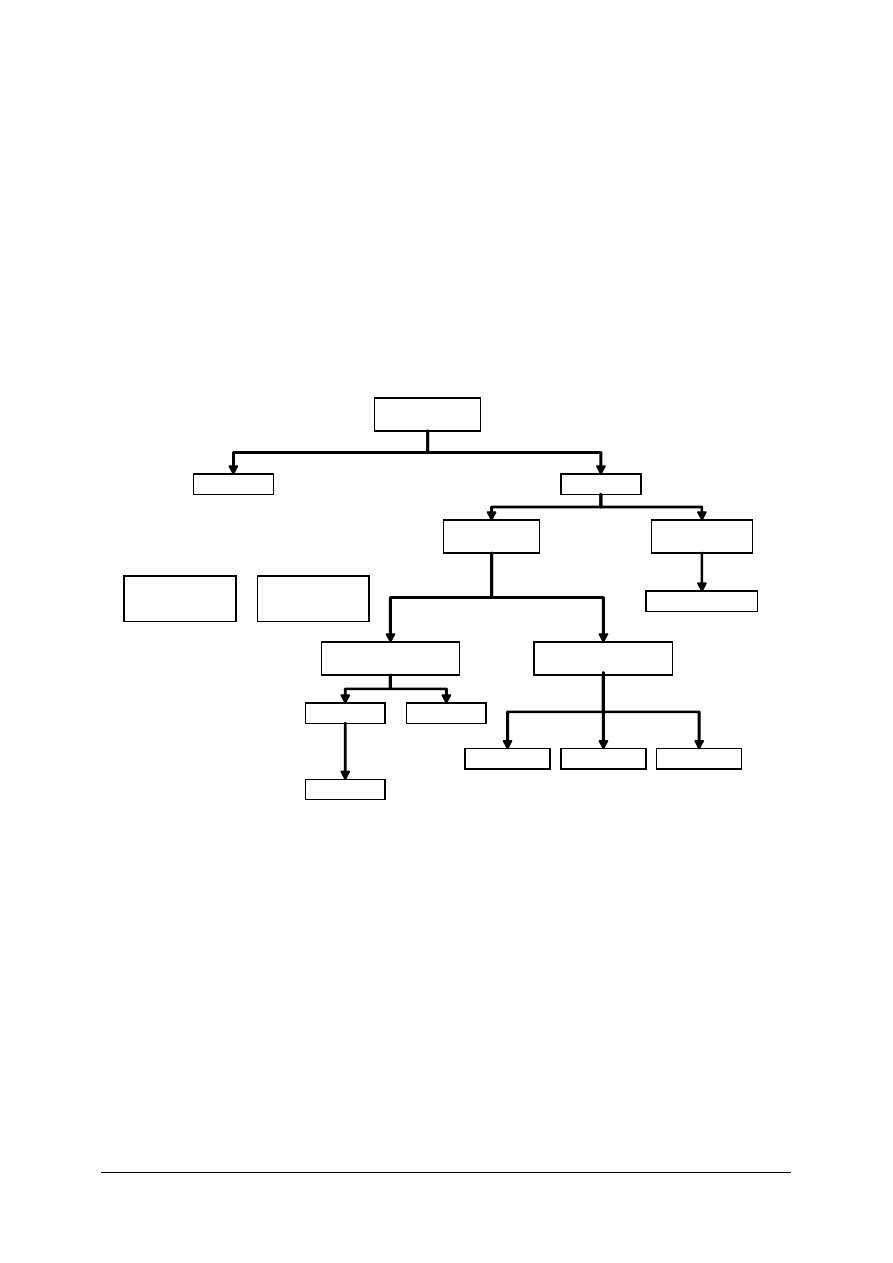
Środki cieniujące w rentgenodiagnostyce:
Ś
rodki
cieniuj
ą
ce
negat ywne
pozyt ywne
Badanie
dwu kontrasto we
z powietrzem
Zawiesina
siar czanu baru
Badanie
duwukontrasto we
z CO2
Ultravist
Hexabrix
Isovist
Nierozpuszcz alne w
wodzi e
Rozpuszczalne w
wodzi e
Organicz e so le
j odu
Jonowe
Niej onowe
Uropolinum
Lipiodol ultrafl uid
Rys. 4. Środki cieniujące w diagnostyce [17, s.95]
„Jodowe środki cieniujące są 7, jednymi z najlepiej tolerowanych preparatów. Niemniej
jednak u niektórych pacjentów na skutek podania dożylnych środków kontrastowych mogą
wystąpić działania niepożądane. W zależności od ciężkości stanu pacjenta można je podzielić
na lekkie, umiarkowane i ciężkie. Do lekkich zaliczamy: nudności, wymioty, pokrzywkę,
kaszel. Umiarkowanie ciężkie komplikacje stanowią: omdlenia, obrzęk twarzy, obrzęk krtani
czy skurcz oskrzeli. A w wyjątkowych wypadkach może dojść nawet do wystąpienia
drgawek, obrzęku płuc, wstrząsu anafilaktycznego czy nagłego zatrzymania krążenia.
W takiej sytuacji należy niezwłocznie przerwać badanie i wezwać pomoc. Jeśli istnieje taka
możliwość podłączamy pacjenta do kardiomonitora, zapewniając tym samym ocenę ciśnienia
tętniczego i akcji serca. W przypadku nagłego zatrzymania krążenia przystępujemy do
podstawowych zabiegów ratujących życie. (Aktualne wytyczne można znaleźć na stronie
Polskiej Rady Resustytacji: http://www.prc.krakow.pl/wyt/wyt.htm)”
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do ćwiczeń:
1. Czy potrafisz wymienić trzy sposoby wzajemnego oddziaływania promieniowania
rentgenowskiego i krótko je scharakteryzować?
2. Jakie właściwości ma promieniowanie rentgenowskie?
3. Jakie niekorzystne zmiany wywołuje promieniowanie rentgenowskie w organizmach
żywych?
4. Jak powstaje konwencjonalne zdjęcie rentgenowskie?
5. Czy potrafisz wyjaśnić zastosowanie brachyterapii i teleterapii?
6. Czy
potrafisz
wymienić
różne
rodzaje
środków
cieniujących
stosowanych
w rentgenodiagnostyce?
4.2.3. Ćwiczenia
Ćwiczenie 1
Uzupełnij poniższą tabelkę:
Systemy
obrazowania w
rentgenodiagnostyce
Rodzaj użytego
detektora
Zastosowanie;
przykłady badań
Wady metody
Zalety metody
Konwencjonalne
zdjęcie rentgenowskie
Błona
rentgenowska
umieszczona w
…………….
rentgenowskiej
1.
………………
2.
…………........
1.
…………....
2.
…………....
1.
…………….
2.
………….....
Radiografia cyfrowa
Folia…………..,
odczytywana jest
za pomocą
czytnika
….……………..
i zapisywana
w ………..……
1.
……………...
2.
………….......
Duży koszt
niezbędnych
urządzeń i ich
eksploatacji
1. Zmniejszenie
…..……………….
.
w stosunku do
zdjęć
konwencjonalnych
2. Korekcję obrazu
3.
…………………
archiwizacja
i możliwość
przesyłania na
drodze
elektronicznej
Radiologiczne
badania
czynnościowe
W cyfrowej
angiografii
subtrakcyjnej:
…………………
…………………
…………………
1. Badania serca
(……………….;
wentrykulografia)
2. Badanie aktu
połykania
3. Badanie przełyku
4. Badanie odpływów
pęcherzowo–
moczowodowych
4. Badanie
……..…………
1.
…………....
2.
…………....
1.
…………….
2.
………….....
Tomografia
…………………
1. …………..
1. Znacznie
1……………….…

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
komputerowa
…………………
…………………
…………………
…………………
2. …………...
3. …………...
4. …...……...
5. …………..
………………....
dawka promieni
jonizujących w
porównaniu z
rentgenodiagnostyką
konwencjonalną
rozdzielczość
kontrastowa
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące rentgenodiagnostyki,
2) przeanalizować treść tabelki i wpisać brakujące informacje w wykropkowanych
miejscach,
3) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
Ćwiczenie 2
Przeanalizuj zawartość tabelki i wpisz brakujące treści w pustych rubrykach.
Zmiana;
Przyczyna badania
Zalecany rodzaj badania
diagnostycznego
Radiologiczne metody
terapeutyczne
Pacjent z urazem głowy w wyniku
wypadku komunikacyjnego;
podejrzenie krwiaka
nadtwardówkowego
–––––––––––––––––––
Zaburzenia zachowania u pacjenta
z czerniakiem złośliwym;
podejrzenie przerzutów do
centralnego systemu nerwowego
Pacjent z wysoką gorączką,
zmianami osłuchowymi nad polami
płucnymi; podejrzenie zapalenia
płuc
––––––––––––––––––
Pacjent z krwiopluciem (nałogowy
palacz); podejrzenie raka płuca
1. Zdjęcie przeglądowe
2………………………
Podejrzenie wady wrodzonej serca
u 9–letniego chłopca
1.………………....
2. Echokardiografia
3. …………………
Pacjent z zaburzeniami połykania;
podejrzenie raka przełyku
1…………………..
2…………………..
Pacjentka z guzkiem piersi prawej
1. Mammografia rentgenowska
2. Aspiracyjna biopsja
cienkoigłowa (BAC) lub biopsja
gruboigłowa pod kontrolą
…………………
Pacjent z niedrożnością jelita
cienkiego
1. Zdjęcie przeglądowe jamy
brzusznej
––––––––––––––––––

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
Pacjent z urazem brzucha
w wyniku wypadku
komunikacyjnego; podejrzenie
zmian wielonarządowych w tym
pęknięcia wątroby
1. USG w trybie FAST
2. Tomografia komputerowa jamy
brzusznej
Pacjent z podejrzeniem złamania
trzonu kości promieniowej
1………………………..
––––––––––––––––––
Pacjentka z zakrzepowym
zapaleniem żył głębokich kończyn
1………………………..
a w przypadku trudności
diagnostycznych :
2……………………….
––––––––––––––––––
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące rentgenodiagnostyki,
2) przeanalizować treść tabelki i uzupełnić wykropkowane miejsca,
3) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak Nie
1) omówić wzajemne oddziaływania promieniowania rentgenowskiego
z materią?
2) wymienić i krótko scharakteryzować właściwości
promieniowania rentgenowskiego?
3) omówić działanie biologiczne promieniowania jonizującego?
4) podać i wyjaśnić regułę sformułowaną przez
Bergonie i Tribondeau ?
5) wymienić i scharakteryzować elementy składowe
aparatu rentgenowskiego?
6) omówić różne systemy obrazowania w rentgenodiagnostyce?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
4.3. Podstawy tomografii komputerowej. Tomografia emisyjna
pozytonowa
4.3.1. Materiał nauczania
Tomografia komputerowa, TK (od ang. computed tomography – CT) jest rodzajem
diagnostycznej metody obrazowania, wykorzystującej promieniowanie rentgenowskie.
W przeciwieństwie do konwencjonalnej rentgenodiagnostyki tomografia komputerowa, dzięki
złożeniu wielu projekcji badanego obiektu wykonanych z różnych kierunków umożliwia
tworzenie obrazów dwuwymiarowych i trójwymiarowych.
Klasyczny zestaw do tomografii komputerowej składa się z:
−
okola (gantry), w skład którego wchodzą: ruchomy pierścień będący źródłem promieni
rentgenowskich i zestaw detektorów,
−
stołu, na którym leży pacjent
−
komputera sterującego procesorem rekonstrukcji i przetwarzania obrazu
−
konsoli sterującej
Zasada tworzenia obrazu tomograficznego:
Źródło promieni rentgenowskich porusza się ruchem okrężnym wokół długiej osi
pacjenta, podczas gdy cienka wiązka promieniowania w kształcie wachlarza obejmuje całą
szerokość jego ciała i pada jednocześnie na kilkadziesiąt detektorów. Detektory, podobnie jak
źródło promieniowania, mogą poruszać się ruchem okrężnym rejestrując osłabienie
promieniowania, które zostaje pochłonięte przez poszczególne narządy.
Uzyskane w trakcie obrotu lampy dane pomiarowe ulegają przetworzeniu i rekonstrukcji
za pomocą systemów komputerowych. Następuje m.in. określenie wielkości względnego
liniowego współczynnika pochłaniania promieniowania. Gdy zostaną one przeliczone na
jednostki Hounsfielda, będzie możliwe przedstawienie obrazu w odcieniach skali szarości.
Skala gęstości Hounsfielda współczynników osłabiania przez tkanki ciała ludzkiego mieści
się w granicach od ok. –1000 j do ok.1000 j, podczas gdy skala szarości (jasności świecenia
punktów na ekranie monitora) ma tylko 16 stopni. Jeśliby brać pod uwagę cały zakres skali
Hounsfielda, to na każdy stopień szarości przypada ok. 125 jH. Uniemożliwia to rozróżnienie
dwóch tkanek, których współczynniki osłabienia różnią się o mniej niż 125 jH. Aby uniknąć
tego rodzaju błędów wycina się z całej skali odpowiedni zakres gęstości, którego granice
określane są płynnie w zależności od badanego narządu. Takie zawężenie skali, w którym
16 stopniom szarości odpowiada możliwie jak najmniejsza liczba jednostek gęstości,
umożliwia rozróżnienie wszystkich tkanek tworzących dany narząd.
Ponadto, dzięki komputerowej obróbce danych możliwa jest przestrzenna rekonstrukcja
poszczególnych narządów. Każdy przekrój przez obiekt jest dzielony na małe części tzw.
voxele, które reprezentują fragmenty obrazowanej objętości. Każdemu voxelowi przypisywana
jest liczbowa wartość proporcjonalna do stopnia, w którym pochłania on promieniowanie. Aby
w danej warstwie określić tę wartość dla n fragmentów, potrzebne jest przynajmniej n równań
opisujących pochłanianie w danej warstwie. Trzeba więc posiadać n różnych projekcji tej
warstwy. Im więcej mamy projekcji, tym lepszą dokładność obrazu uzyskamy.
Tomografia komputerowa znajduje swoje zastosowanie w obrazowaniu:
−
ośrodkowego układu nerwowego,
−
części twarzowej czaszki,
−
narządu słuchu,
−
śródpiersia i płuc,
−
narządów jamy brzusznej i miednicy mniejszej.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
W porównaniu z konwecjonalną rentgenodiagnostyką w badaniu tomografem
komputerowym uzyskujemy znacznie większą zdolność rozdzielczą kontrastową, co pozwala
m.in. na uwidocznienie zbiorników płynu, a także różnicowanie tkanek miękkich. Istnieją też
udoskonalone techniki tomografii rentgenowskiej takie jak: HRCT czy spiralna tomografia
komputerowa. I tak:
HRCT – (od ang. High Resolution Computed Tomography) – jest techniką wybiórczego
obrazowania tkanki płucnej. Badanie to służy bardzo dokładnej oceny tkanki płucnej, bez
możliwości oceny struktur śródpiersia. W chorobach śródmiąszowych umożliwia określenie
umiejscowienia, rozległości i typu zmian radiologicznych, co może być pomocne przy
wyborze typu i miejsca biopsji. W niektórych jednostkach chorobowych obraz jest na tyle
charakterystyczny, że można ustalić rozpoznanie bez wykonywania biopsji płuca.
Natomiast spiralna tomografia komputerowa – w porównaniu z badaniem klasycznym
jest szybsza, a co za tym idzie bezpieczniejsza dla chorego z urazami wielonarządowymi.
Przy zastosowaniu TK spiralnej obserwuje się mniejszą ilość artefaktów ruchowych
i artefaktów związanych z oddychaniem oraz wykorzystuje się znacznie większe możliwości
rekonstrukcji obrazów. Ponadto tomografia spiralna umożliwiła wykonywanie badań
angio-TK oraz wykrywanie schorzeń wcześniej trudnych lub niemożliwych do wykrycia
w TK klasycznym takich jak np. zatorowość płucna.
Istnieją też inne, niż rentgenowska, odmiany tomografii. Różnią się one rodzajem
zastosowanego promieniowania i techniki tomograficznej. Jednym z przykładów jest –
emisyjna tomografia pozytronowa.
Pozytonowa tomografia emisyjna PET (od ang. Positron emission tomography)
wykorzystuje fakt podwyższonego metabolizmu niektórych związków chemicznych
w obrębie zmian chorobowych. Ponieważ energia w organizmie uzyskiwana jest głównie
poprzez spalanie cukrów, to w badaniach tych wykorzystuje się deoxyglukozę znakowaną
izotopem F-18.
W pozytonowej tomografii emisyjnej w przeciwieństwie do tomografii komputerowej,
zamiast zewnętrznego źródła promieniowania rentgenowskiego używa się znakowanego
radioaktywnym izotopem związku chemicznego, który rozpadając się emituje pozyton.
W wyniku anihilacji pozytonu i elektronu dochodzi do emisji dwóch fotonów
promieniowania gamma, które poruszając się w przeciwne strony pod kątem 180° przenikają
przez otaczające tkanki i są rejestrowane przez detektory. Informacja o ilości fotonów gamma
zarejestrowanych przez detektory jest przesyłana do komputera, który buduje przestrzenny
rozkład radioaktywności w ciele pacjenta. Ponieważ intensywność sygnału jest
proporcjonalna do ilości zgromadzonego radioizotopowego znacznika, miejsca te wskazują
lokalizacje zmian.
Metodę PET wykorzystuje się w celu:
1. diagnostyki wczesnych stanów nowotworowych,
2. poszukiwania przerzutów nowotworowych,
3. lokalizacji źródeł stanów zapalnych niejasnego pochodzenia,
4. monitorowania efektów prowadzonej chemioterapii,
5. wczesnej diagnostyki choroby Huntingtona,
6. badań naukowych nad chorobami ośrodkowego układu nerwowego tj. choroby
Alzheimera, Parkinsona czy różnych postaci schizofrenii.
Promieniowanie rentgenowskie jest promieniowaniem jonizującym, i co się z tym wiąże
stanowi potencjalne zagrożenie w wypadku nadmiernej ekspozycji. Dawka promieniowania
rentgenowskiego przypadająca na jedną warstwę zawiera się w granicach od 0,01 do 0,05 Gy
(1 do 5 radów) w zależności od przyjętych parametrów badania. Biorąc pod uwagę, że
kompletna wizualizacja narządu często wymaga wykonania 20 i więcej warstw wartość
pochłoniętej dawki promieniowania może dochodzić i do 1 Gy (100 radów).
Wg szacunkowych badań jest zwykle 100 razy większa przy badaniu głowy, 400 razy

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
większa przy badaniu klatki piersiowej, 500 razy większa przy badaniu jamy brzusznej.
Z powodu nakładania się warstw podczas badania, średnia dawka w przeliczeniu na jedną
z nich w funkcji ich liczby jest wyższa niż dawka pojedyncza, która przypadałaby na jedną
warstwę. Dawka pochłonięta w ciele badanego odpowiada więc dawce przy specjalnych
badaniach rentgenowskich takich jak angiografia, czy urografia.
Podsumowując, badanie tomografem nie niesie z sobą żadnego bezpośredniego
zagrożenia, jednak, jeśli zostaje zlecone niepotrzebnie, stanowi naruszenie podstawowej
zasady ochrony radiologicznej – zasady ALARA (od ang. as low as reasonably achievable).
Mówi ona o niezbędnym zmniejszaniu dawki, na jaką narażony jest pacjent, aż do granicy,
poniżej której zaczyna się tracić z obrazu istotne informacje diagnostyczne.
Przepisy dotyczące ochrony radiologicznej obowiązujące w Polsce opierają się na
przyjętych w Unii Europejskiej obowiązkowych dyrektywach i nieobowiązkowych normach.
Radiologii (w tym radiodiagnostyki, medycyny nuklearnej i radioterapii) dotyczy
DYREKTYWA RADY UE 97/43/EURATOM z dnia 30 czerwca 1997 r. w sprawie ochrony
zdrowia osób fizycznych przed niebezpieczeństwem wynikającym z promieniowania
jonizującego związanego z badaniami medycznymi oraz Rozporządzenie Ministra Zdrowia
z dnia 25 sierpnia 2005 r. w sprawie warunków bezpiecznego stosowania promieniowania
jonizującego dla wszystkich rodzajów ekspozycji medycznej.
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do ćwiczeń.
1. Czy potrafisz opisać budowę klasycznego zestawu do tomografii komputerowej?
2. Czy potrafisz opisać kolejne etapy tworzenia obrazu przy użyciu tomografii komputerowej?
3. Jakie zastosowanie w diagnostyce znalazły HRCT i spiralna tomografia komputerowa?
4. Czy potrafisz wyjaśnić zasadę działania pozytonowej tomografii emisyjnej?
5. Na czym polega zasada ALARA?
6. Jakie akty prawne regulują ochronę radiologiczną w Polsce?
4.3.3. Ćwiczenia
Ćwiczenie 1
Uzupełnij poniższy schemat wpisując w puste miejsca kolejne etapy procesu
otrzymywania obrazu przy użyciu tomografii komputerowej:
Kolejne etapy tworzenia obrazu przy użyciu tomografii komputerowej:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące tworzenia obrazu przy użyciu
tomografii komputerowej ,
2) zastanowić się jak schematycznie przedstawić kolejne etapy tworzenia obrazu przy
użyciu tomografii komputerowej ,
3) przedyskutować swoje pomysły w małej grupie,
4) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
Ćwiczenie 2
Po przeanalizowaniu poniższych przypadków, wybierz z podanych metod: optymalny,
dopasowany do podejrzewanego rodzaju schorzenia rodzaj diagnostyki obrazowej. Pamiętaj,
aby uwzględnić wskazania do wykonania tego typu badania, jego czas trwania, ciężkość stanu
klinicznego pacjenta a także przewidywane obciążenie promieniowaniem jonizującym.
Przypadek 1.
75-letnia, otyła, pacjentka zgłasza się do Szpitalnego Oddziału Ratunkowego (SOR)
z powodu znacznej duszności i nieproduktywnego kaszlu. Duszność o tym nasileniu pojawiła
się po raz pierwszy w życiu, nagle – podczas wielogodzinnej jazdy autobusem. Poza
obturacyjną chorobą płuc związaną z długoletnim uzależnieniem od papierosów, pacjentka na
nic się nie leczy. Profilaktycznie, w celu zapobieżenia osteoporozie, pacjentka przyjmuje
preparaty hormonalne. Podejrzenie zatorowości płucnej. Diagnostyka różnicowa: ostry zespół
wieńcowy; odma; zaostrzenie obturacyjnej choroby płuc.
Przypadek 2.
65-letni pacjent zgłasza się do swojego lekarza rodzinnego z powodu trwającego od
wielu tygodni produktywnego kaszlu, z odksztuszaniem ropnej, okresowo podbarwionej
krwią plwociny. Od lat pacjent leczy się z powodu przewlekłego zapalenia oskrzeli.
Dodatkowo od 50 lat pali jedną paczkę papierosów dziennie. W ciągu ostatnich 4 miesięcy
schudł 7 kg. Lekarz rodzinny zlecił wykonanie przeglądowego zdjęcia klatki piersiowej.
W zdjęciu uwidoczniono 3cm okrągły cień w prawym płucu. Podejrzenie raka płuca.
Przypadek 3.
60-letni pacjent został przewieziony przez pogotowie do Szpitalnego Oddziału
Ratunkowego. Według relacji rodziny pacjent podczas spaceru zachwiał się i upadł. Od tego
momentu nie może poruszać prawą częścią ciała i mówi w niewyraźny, niezrozumiały
sposób. Pacjent leczy się na nadciśnienie tętnicze i cukrzycę typu II. Podejrzenie udaru
mózgu.
Przypadek 4.
25-letnia pacjentka skierowana przez lekarza rodzinnego do specjalisty endokrynologa
z powodu napadowych zawrotów głowy, którym towarzyszy kilkuminutowe zaczerwienienie
twarzy i szyi, nadmierne pocenie, wzrost akcji serca. Ponadto pacjentka skarży się na
występowanie masywnych biegunek po spożyciu nawet niewielkiej ilości alkoholu.
W ubiegłym miesiącu pacjentka trafiła na Ostry Dyżur Chirurgiczny z powodu ostrego bólu
brzucha i z cechami niedrożności jelit. U matki pacjentki postawiono najprawdopodobniej
(brak
dokumentacji
medycznej)
diagnozę
zespołu
MEN-1.
Podejrzenie
guza
neuroendokrynnego trzustki (zespołu rakowiaka)

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
Tomografia
komputerowa
HRCT
Spiralna
tomografia
komputerowa
Pozytonowa
tomografia
emisyjna
Przypadek…….
Przypadek…….
Przypadek…….
Przypadek…….
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące tomografii komputerowej
i pozytonowej tomografii emisyjnej
2) przedyskutować swoje pomysły w małej grupie,
3) zaprezentować wykonane ćwiczenie
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) wymienić elementy wchodzące w skład zestawu
do tomografii komputerowej?
2) podać kolejne etapy tworzenia obrazu tomograficznego?
3) omówić skalę gęstości Hounsfielda?
4) wymienić zastosowania tomografii komputerowej?
5) podać zalety i wady TK, w stosunku do klasycznej
rentgenodiagnostyki?
6) wymienić zastosowania HRCT i spiralnej
tomografii komputerowej?
7) wyjaśnić zasadę działania pozytonowej tomografii emisyjnej?
8) podać przykłady zastosowań pozytonowej tomografii emisyjnej
w diagnostyce?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
4.4. Tomografia rezonansu magnetycznego. Medycyna nuklearna
4.4.1. Materiał nauczania
Tomografia rezonansu magnetycznego (ang. MRT – magnetic resonance tomography)
to nieinwazyjna metoda obrazowania opierająca się na zjawisku jądrowego rezonansu
magnetycznego. W obrazowaniu tą metodą wykorzystujemy własności magnetyczne jąder
atomu wodoru – protonów.
Zasada działania rezonansu magnetycznego:
Pacjenta umieszcza się w komorze aparatu o bardzo silnym polu magnetycznym.
Powoduje to, że linie pola magnetycznego jąder atomów w organizmie pacjenta ustawiają się
równolegle do kierunku wytworzonego pola magnetycznego. Następnie, dzięki wysyłanemu
przez antenę nadawczą fali radiowej o określonej częstotliwości następuje pobudzenie
protonów atomów wodoru (tzw. zjawisko rezonansu), które w organizmie człowieka są
najliczniej reprezentowane. Po wygaśnięciu sygnału, w czasie powrotu protonów do ich
podstawowego stanu energetycznego, dochodzi do emisji fal radiowych, rejestrowanych
przez antenę odbiorczą. Sygnały te są następnie rejestrowane w pamięci komputera. Po ich
przetworzeniu przez system komputerowy uzyskiwany jest obraz przekroju danej tkanki
w dowolnie wybranej płaszczyźnie. Może być on dzięki użyciu specjalnej kamery
naświetlany na zwykłej folii rentgenowskiej.
Ponadto obrazowanie za pomocą MRT może być przeprowadzone w różnych
sekwencjach. Głównymi sekwencjami są:
−
obrazy T1-zależne (czyli z przewagą informacji o czasach relaksacji podłużnej), gdzie
istota biała mózgu jest ukazywana w jasnych kolorach, zaś istota szara w ciemnych,
−
obrazy T2-zależne (czyli z przewagą informacji o czasach relaksacji poprzecznej), na
których istota biała ukazywana jest w ciemniejszych barwach, zaś istota szara
w jaśniejszych.
−
FLAIR (od ang. Fluid Light Attenuation Inversion Recovery) – swoista modyfikacja
sekwencji T2-zależnej, gdzie obszary z małą ilością wody ukazywane są w ciemniejszych
barwach, zaś obszary z dużą ilością wody – w jaśniejszych. Obrazowanie w tej sekwencji
znalazło dobre zastosowanie w wykrywaniu chorób demielinizacyjnych.
Badanie
rezonansem
magnetycznym
jest
całkowicie
nieinwazyjne,
gdyż
w przeciwieństwie do innych badań radiologicznych, nie wykorzystuje promieniowania
rentgenowskiego, lecz nieszkodliwe dla organizmu, pole magnetyczne i fale radiowe. Obecnie
badanie za pomocą rezonansu magnetycznego należy do jednych z droższych badań
w radiologii.
MRT znajduje zastosowanie w diagnostyce:
−
Chorób demielinizacyjnych (np. stwardnienie rozsiane).
−
Chorób otępiennych (np. choroba Alzheimera).
−
Nowotworów mózgu trudnych do oceny w innych badaniach.
−
Struktur okolicy przysadki mózgowej, oczodołu, tylnego dołu czaszki.
−
Guzów kanału kręgowego i struktur anatomicznych kanału kręgowego.
−
Zaburzeń neurologicznych o niewyjaśnionej etiologii.
−
Guzów płuc naciekających ścianę klatki piersiowej.
−
Nowotworów narządów rodnych u kobiet i gruczołu krokowego (prostaty) u mężczyzn
−
Guzów serca.
−
Chorób dużych naczyń.
−
Guzów tkanek miękkich.
−
Urazów tkanek miękkich (stawów, mięśni, więzadeł).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
Medycyna nuklearna – to dział medycyny zajmujący się leczeniem i diagnozowaniem
chorób przy użyciu izotopów promieniotwórczych. Do celów medycznych używane są
izotopy promieniotwórcze emitujące promieniowanie beta – wykorzystywane w terapii,
i gamma – stosowane w diagnostyce obrazowej.
W przeciwieństwie do rentgenodiagnostyki, gdzie lampa rentgenowska stanowi źródło
promieniowania, w diagnostyce radioizotopowej substancje promieniotwórcze wprowadzane
do tkanek i narządów.
Radiofarmaceutyk – to substancja znakowana radioizotopem, który powinien emitować
promieniowanie gamma. Dodatkowo jego czas półtrwania musi być odpowiednio krótki, żeby
nie spowodować niepotrzebnego napromieniowania pacjenta. Jednym ze zbliżonych do
idealnego radioizotopu, ze względu na swoje właściwości fizyczne, jest technet (
99m
Tc) –
stosowany obecnie szeroko w medycynie nuklearnej.
Metodą obrazowania stosowaną w medycynie nuklearnej jest scyntygrafia. Dzięki temu
badaniu możliwa jest ocena morfologii i funkcjonowania konkretnego narządu.
Badanie scyntygraficzne polega na podaniu pacjentowi dożylnie lub doustnie niewielkiej
dawki radiofarmaceutyku tj. technet
99m
Tc czy jod
131
J. Radioizotop użyty do badania
emituje promieniowanie γ. Jest ono następnie wyłapywane przez gammakamerę, która dzięki
wykorzystaniu zjawiska fotoelektrycznego przekształca kwanty γ w impulsy elektryczne.
Dokładniej rzecz ujmując, kwant promieniowania γ padając na kryształ jodku ulega absorpcji,
co powoduje powstanie elektronu wtórnego, podczas przemieszczania się wewnątrz kryształu
powoduje powstanie serii błysków światła – tzw. zjawiska scyntylacyjnego. Błyski światła
są przekształcane w impulsy elektryczne, których liczba jest proporcjonalna do ilości
kwantów promieniowania padających na dany kryształ. Wartości liczbowe przedstawiane są
na ekranie monitora za pomocą skali barwnej.
Pochłonięta przez pacjenta dawka nie jest większa niż ta, którą otrzymujemy podczas
badań rentgenowskich. Poza tym, najczęściej stosowany w medycynie nuklearnej technet
rozpada się w niedługim czasie i jest wydalany z organizmu.
Izotopy promieniotwórcze znalazły zastosowanie w następujących badaniach
diagnostycznych:
1. Diagnostyce gruczołów wydzielania wewnętrznego: guzków tarczycy; gruczołów
przytarczycznych; guzów neuroendokrynnych.
2. Badaniu układu kostnego – w celu wczesnego wykrywania przerzutów raka sutka
i prostaty; nowotworów pierwotnych kości; zapalenia kości i szpiku; zaburzeń
w metabolizmie wapnia.
3. Diagnostyce ośrodkowego układu nerwowego – przepływów krwi w mózgu w przebiegu
choroby Alzheimera czy podczas diagnostyki udaru mózgowego
4. Badaniu nerek – co umożliwia nie tylko ocenę unaczynienia, ale także badanie funkcji
wydzielniczej i wydalniczej.
5. Diagnostyce przewodu pokarmowego, a także wątroby i śledziony
6. Badaniu układu oddechowego – m.in. do monitorowania leczenia zatorowości płucnej,
ale także oceny wydolności oddechowej poszczególnych płatów płuc, co może mieć
bardzo duże znaczenie przed oceną operacyjności guzów płuc
7. Diagnostyce układu krążenia
Ochrona radiologiczna:
Podstawowym założeniem współczesnej ochrony radiologicznej jest przyjęcie liniowej
zależności między pochłoniętą dawką promieniowania a wystąpieniem skutków stochastycznych
w postaci: karcynogenezy czy następstw genetycznych (patrz Rys.1 Rozdz. 4.2.1.).
W celu wyrażenia dawki promieniowania, na jakie jest narażony organizm żywy zostały
ustalone następujące jednostki:
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
−
Dawka ekspozycyjna – jest to suma ładunków elektrycznych jonów jednego znaku
wytworzonych w jednostce masy suchego powietrza w warunkach normalnych wskutek
jonizacji wywołanej przenikliwym promieniowaniem elektromagnetycznym. Dawka
ekspozycyjna jest miarą zdolności jonizacji promieniowania przenikliwego w powietrzu.
Jednostką dawki ekspozycyjnej w układzie SI jest kulomb na kilogram (C/kg). Dawniej
używaną jednostką był 1 rentgen (1 R=2,58*10
–4
C/kg).
−
Dawka pochłonięta – to energia promieniowania przenikliwego, tracona przez to
promieniowanie, a pochłonięta przez określoną, jednostkową masę materii. Jednostką
dawki pochłoniętej w układzie SI jest grej (1 Gy = 1 J/kg).
−
Dawka skuteczna – jest sumą wszystkich dawek równoważnych w tkankach,
pomnożonych przez odpowiedni współczynnik wagowy tkanki lub narządu.
W myśl obowiązującego w Polsce prawodawstwa zostały wprowadzone m.in. dla osób
zatrudnionych w warunkach narażenia na promieniowanie jonizujące tzw. graniczne dawki
promieniowania – tzn. takie wartości dawki skutecznej, które nie mogą być przekroczone
w kontrolowanej działalności zawodowej.
Wartością graniczną dawki skutecznej dla tej grupy ludności jest 100 mSv w przeciągu
5 kolejnych lat (pod warunkiem nie przekroczenia w ciągu roku maksymalnej dawki
skutecznej wynoszącej 50 mSv). Podczas gdy, w tym samym czasie (12 miesięcy) dawka
skuteczna dla osoby z ogółu populacji wynosi: 1 mSv.
Natomiast poszczególne graniczne dawki równoważne wynoszą odpowiednio:
Tabela 1. Graniczne dawki równoważne
Zatrudnieni w
warunkach
narażenia na
promieniowanie
Ogół ludności
dla soczewek oczu
150 mSv
15 mSv
dla skóry
500 mSv
50 mSv
dla poszczególnych
narządów i skóry
500 mSv
50 mSv
Pracownicy narażeni na działanie promieniowania jonizującego podlegają indywidualnej
kontroli pod kątem otrzymanych dawek promieniowania, których pomiar odbywa się
za pomocą błon filmowych dozymetrycznych.
Istnieją również liczne sposoby osłony przed promieniowaniem jonizującym. I tak w celu
ochrony przed promieniowaniem gamma używane są najczęściej osłony betonowe,
a w wyjątkowych wypadkach zabezpieczenie może stanowić także warstwa wody. Podobnie,
osłony wykonane ze szkła ołowiowego, gumy ołowiowej i betonu chronią przed szkodliwym
działaniem
promieniowania
rentgenowskiego.
Natomiast
zabezpieczenie
przed
promieniowaniem beta stanowią osłony ze szkła organicznego i zwykłego; a także osłony
aluminiowe.
4.4.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do ćwiczeń.
1. Jakie zjawisko fizyczne wykorzystuje tomografia rezonansu magnetycznego?
2. Czy potrafisz wyjaśnić zasadę działania rezonansu magnetycznego?
3. Na czym polega różnica między czasem relaksacji T1 a T2?
4. Co stanowi źródło promieniowania w diagnostyce radioizotopowej?
5. Jakie właściwości posiada radiofarmaceutyk?
6. Czy potrafisz wytłumaczyć zasadę działania scyntygrafu?
7. Jakie są podstawowe założenia współczesnej ochrony radiologicznej?
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
4.4.3. Ćwiczenia
Ćwiczenie 1
Przeanalizuj zawartość tabelki i wpisz brakujące słowa w wykropkowane miejsca:
Tabela do ćwiczenia 1. Porównanie badań obrazowych
[15, s. 472]
Tomografia komputerowa
Medycyna nuklearna
Tomografia rezonansu
magnetycznego
Nośnikiem informacji jest
promieniowanie………………,
emitowane przez……………… i
przenikające ciało badanego
pacjenta
Nośnikiem informacji jest
promieniowanie……………,
emitowane przez ………….., który
został podany badanemu
Nośnikiem informacji jest
promieniowanie………………,
emitowane przez………………
ciała pacjenta
Obraz powstaje na postawie
mierzonej różnicy w ……………..
tkanek budujących dany narząd.
Ocenia się nagromadzenie
………………w obrębie badanego
narządu.
Obraz powstaje w wyniku różnic
w……………………………
emitowanych fal radiowych przez
różne części badanego narządu.
Cechy obrazu
1. ………………
2. ………………
Cechy obrazu
1. ………………….
2. ………………….
3. …………………
Cechy obrazu:
1. ……………….
2. ……………….
Badanie określa parametry
anatomiczne
Badanie określa parametry
czynnościowe
Badanie określa parametry
………………….
Pacjent jest narażony na
……………………………
Pacjent jest narażony na
promieniowanie jonizujące
Pacjent nie jest narażony na
……………………………
Koszty badania – wyższe niż w
technikach radioizotopowych,
natomiast niższe niż w MRT
Koszty badania – ………………
Koszty badania – ………………..
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące medycyny nuklearnej, tomografii
rezonansu magnetycznego oraz zapoznać się z podstawami tomografii komputerowej,
2) przeanalizować tabelkę, decydując jak uzupełnić wykropkowane miejsca,
3) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
Ćwiczenie 2
Określ, jakie przepisy prawne regulują poniżej przedstawione sytuacje:
Sytuacja
Odpowiedni akt
prawny
Na podstawie jakich aktów prawnych lekarz ponosi odpowiedzialność za
wykonanie i przebieg badania medycznego związanych z narażeniem na
działanie promieniowania jonizującego?
Które rozporządzenie Rady Ministrów definiuje dawki graniczne
promieniowania jonizującego dla pracowników i ogółu ludności?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
Jaki akt prawnych definiuje zakres uprawnień i obowiązków fizyka
medycznego?
Które z rozporządzeń Rady Ministrów mówi, że kobieta karmiąca piersią
nie może być zatrudniona w warunkach narażenia na skażenie
wewnętrzne i zewnętrzne?
Które z rozporządzeń Rady Ministrów określa wymagania techniczne i
wymagania ochrony radiologicznej dotyczące pracowni stosujących
źródła promieniotwórcze?
Który z aktów prawnych określa sposób prowadzenia kontroli źródeł
promieniowania jonizującego oraz ewidencji źródeł promieniotwórczych,
częstotliwość tych kontroli i sposób dokumentowania jej wyników?
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące zagadnień związanych z ochroną
radiologiczną,
2) po zapoznaniu się z wskazanymi przez nauczyciela aktami prawnymi wskazać te, które
regulują przedstawione sytuacje,
3) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
teksty dyrektyw, ustaw i rozporządzeń wskazane przez nauczyciela
4.4.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) wyjaśnić zasady obrazowania przy użyciu fal radiowych na
podstawie działania tomografii rezonansu magnetycznego?
2) podać zastosowania MRT w diagnostyce?
3) wyjaśnić zasady obrazowania przy użyciu izotopów
promieniotwórczych?
4) podać przykłady stosowanych obecnie radiofarmacetyków?
5) wymienić trzy przykłady zastosowań izotopów
promieniotwórczych?
6) podać definicje dawek: ekspozycyjnej, pochłoniętej
i skutecznej?
7) Podać przykłady osłon przed promieniowaniem γ, β i przed
promieniowaniem rentgenowskim?
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
4.5. Lasery. Termografia. Materiały biomedyczne
4.5.1. Materiał nauczania
Słowo laser to akronim, utworzony od słów Light Amplification by Stimulated Emission
of Radiation, czyli wzmocnienie światła poprzez wymuszoną emisję promieniowania.
Fizyczne właściwości promieniowania laserowego:
W przeciwieństwie do tradycyjnych źródeł światła, w których zachodzi emisja
spontaniczna, charakterystyczne cechy promieniowania laserowego wynikają z właściwości
zjawiska emisji wymuszonej. Kwant emitowany w procesie tej emisji ma ten sam kierunek
propagacji, fazę i polaryzację co kwant wymuszający częstotliwość. Światło z lasera jest
zbiorem tych samych fotonów co światło zwykłe, jednak falowy obraz fotonów w świetle
laserowym wykazuje znacznie większy stopień uporządkowania.
Promieniowanie laserowe jest:
1. monochromatyczne – co oznacza, że wszystkie jego fotony posiadają tę samą długość fali;
2. skolimowane – czyli o wiązce równoległej, w której wszystkie promienie tworzące
wiązkę laserową biegną równolegle do siebie;
3. koherentne – co oznacza, że wszystkie jego kwanty są przestrzennie uporządkowane,
czyli występuje stały związek fazowy w czasie (jest to spójność czasowa) i między
dowolnymi punktami przekroju poprzecznego wiązki (jest to spójność poprzeczna)
Laser zbudowany jest z trzech zasadniczych części:
1. ośrodka czynnego,
2. rezonatora optycznego
3. układu pompującego.
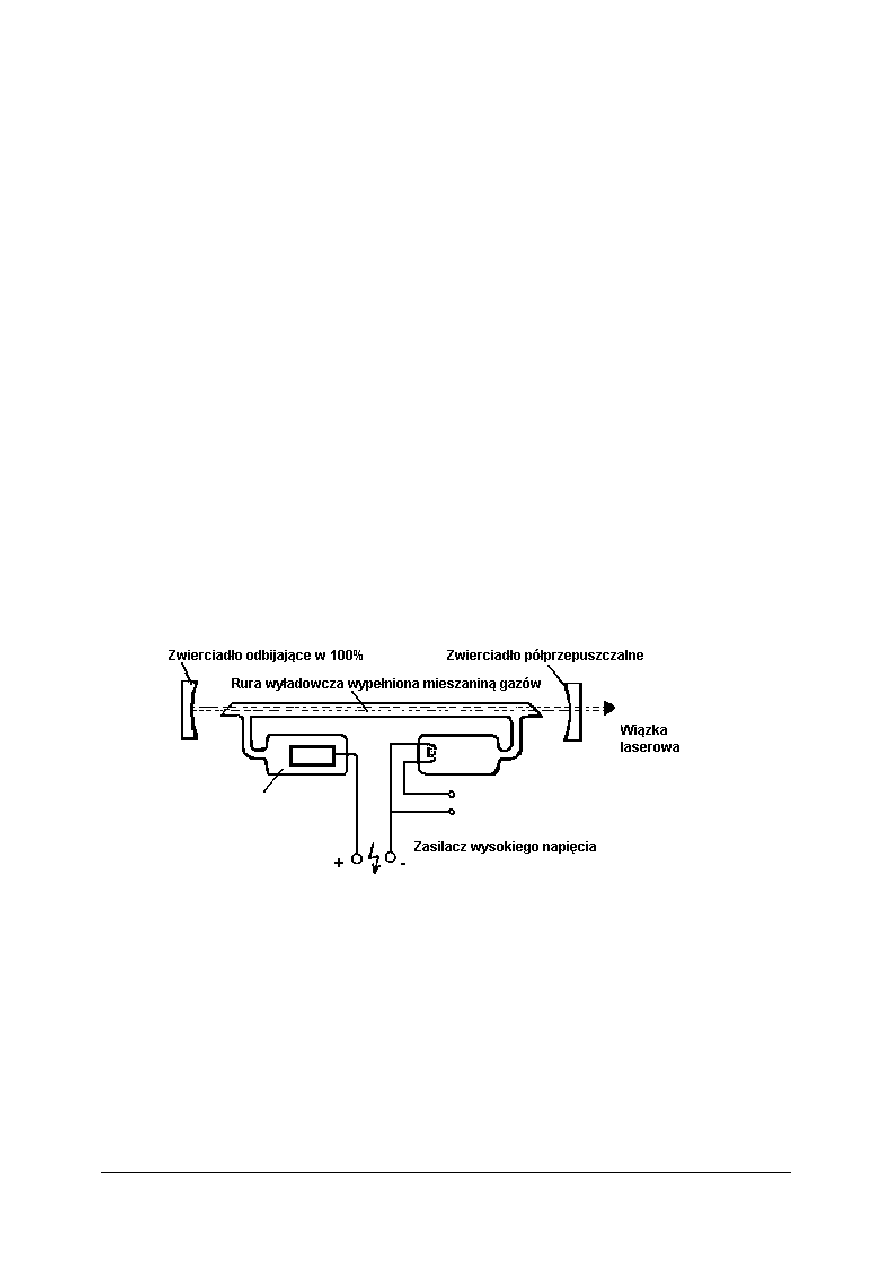
Rys. 5. Schemat budowy lasera na podstawie budowy lasera gazowego
Zasada działania lasera:
Ośrodek czynny stanowi zespół atomów, cząstek lub jonów, w którym istnieją stany
metastabilne, to znaczy takie, w których atomy posiadają energię nieco wyższą od minimalnej
i znajdują się na tzw. poziomie „długo żyjącym”. Jeżeli do takiego układu zaczniemy
dostarczać energię za pomocą tak zwanej pompy, atomy zaczną przechodzić do stanu
metastabilnego, co pozwala uzyskać akcję laserową. Pompowanie lasera może odbywać się
na różne sposoby np. poprzez błysk lampy błyskowej czy innego lasera, przepływ prądu
w gazie, wstrzelenie wiązki elektronów do substancji, reakcję chemiczną, zderzenia atomów.
Ponieważ ośrodek czynny jest wstawiony pomiędzy dwa płaskie zwierciadła, ustawione
równolegle do siebie, w określonej odległości, możemy uzyskać pomiędzy tymi
zwierciadłami falę stojącą. Tak skonstruowany układ optyczny stanowi rezonator dla fal

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
o wybranej częstotliwości i o określonym kierunku ruchu fali. Fotony wielokrotnie
przebiegając przez ośrodek czynny wywołują emisję kolejnych fotonów spójnych z nimi,
dzięki czemu laser emituje niemal równoległą wiązkę światła o dużej spójności. Przez
selektywnie przepuszczalne zwierciadło wyprowadzane jest promieniowanie laserowe.
Istnieje wiele podziałów laserów. I tak, ze względu na:
1. długość fali emitowanej przez laser wyróżniamy lasery emitujące:
−
promieniowanie ultrafioletowe,
−
promieniowanie widzialne
−
oraz promieniowanie podczerwone;
2. rodzaj ośrodka, w którym nastąpiło wzbudzenie promieniowania laserowego
wyróżniamy lasery:
–
stałe,
–
ciekłe,
–
gazowe
–
półprzewodnikowe;
3. charakter pracy, wyróżniamy lasery pracujące w sposób:
–
ciągły
–
i impulsowy;
4. moc wiązki laserowej wyróżniamy lasery:
–
niskoenergetyczne – lasery biostymulacyjne,
–
średnioenergetyczne – lasery terapeutyczne,
–
oraz wysokoenergetyczne – lasery chirurgiczne.
Zastosowanie laserów w medycynie
W chirurgii znalazły zastosowanie laser CO
2
czy Nd:YAG jako „laserowe skalpery” –
oprócz cięcia tkanek, na obrzeżach nowo powstałej rany dochodzi do denaturacji białaka, co
powoduje zatamowanie krwawienia z naczyń włosowatych. Ponadto metodą litotrypsji
laserowej rozbijane są kamienie moczowe lub żółciowe.
W okulistyce stosuje się obecnie do fotokoagulacji laser Ar
+
w celu bezinwazyjnego
operowania dna oka. Natomiast zabiegi iridektomii, stosowane często w leczeniu jaskry,
wykonywane są przy użyciu laserów Nd:YAG. Korekcja wad wzroku jest możliwa dzięki
keratomii laserowej i użyciu laserów CO
2
.
Podobnie jak w okulistyce, również w dermatologii szerokie zastosowanie znalazły
lasery Ar
+
, które doskonale nadają się do leczenia schorzeń naczyniowych, usuwanie
przebarwień czy tatuaży. Laser CO
2
używany jest do usuwania zmian nowotworowych czy
brodawek. Podczas gdy laser Nd:YAG, ze względu na swą głęboką penetrację tkanek
używany jest do usuwania głębokich zmian naczyniowych.
Dzięki specyficznym właściwościom hematoporfiryny (HPD), lasery znalazły również
swoje zastosowanie w onkologii w procesie diagnostyki zmian nowotworowych. Po podaniu
odpowiedniej dawki HPD pacjentowi, dochodzi do akumulacji tej substancji w komórkach.
Podczas gdy z komórek zdrowych HPD usuwana jest w sposób naturalny, jej stężenie
w komórkach nowotworowych utrzymuje się na wysokim poziomie. Po oświetleniu
podejrzanego organu niebieskim światłem laserowym, miejsca podejrzane o proces
nowotworowy fluoryzują na czerwono.
Barwniki porfirynowe pozwalają nie tylko na wczesne wykrycie zmian nowotworowych,
ale także na ich leczenie. Terapia fotodynamiczna, będąca jedną z eksperymentalnych
metod leczenia nowotworów, składa się z dwóch etapów. Najpierw pacjentowi podaje się lek
fotouczulający, który w gromadzi się w komórkach nowotworowych, a następnie nowotwór
naświetlany jest światłem o ściśle określonej, aktywującej fotouczulacz, długości fali.
Z oczywistych względów najbardziej przydatne dla celów terapii fotodynamicznej jest światło
laserowe, będące skupioną wiązką fal o identycznych właściwościach fizycznych. Ponieważ

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
cienkimi światłowodami można doprowadzić światło laserowe nawet do położonych w głębi
ciała nowotworów, metoda ta może znaleźć zastosowanie w leczeniu takich nowotworów jak:
rak oskrzela, przełyku, pęcherza moczowego lub nawet mózgu.
Termografia to proces obrazowania i oceny rozkładu temperatury na powierzchni
badanego ciała. Metoda ta opiera się na obserwacji i zapisie promieniowania podczerwonego
wysyłanego przez to ciało i przekształcaniu go na światło widzialne.
Zasada działanie systemu termowizyjnego:
1. Promieniowanie podczerwone wysyłane jest przez badany obiekt
2. Następnie pada na obiektyw
3. Przechodzi przez zestaw optyczny
4. Powstały obraz zostaje zogniskowany na termoczułym detektorze
5. Następuje analiza rozkładu gęstości promieniowania w obrazie obserwowanego
przedmiotu
6. Detektor przetwarza promieniowanie podczerwone na sygnały elektryczne
7. Sygnał podawany jest na przetwornik analogowo–cyfrowy, gdzie zostaje zamieniony na
postać cyfrową, która jest dalej obrabiana w komputerze
8. Ostatecznie obraz jest wyświetlany na ekranie monitora w odpowiedniej skali barw.
Termografia znalazła zastosowanie w:
−
wykrywaniu raka gruczołu sutkowego,
−
diagnostyce zmian alergicznych i nowotworów skóry,
−
wykrywaniu i lokalizacji stanów zapalnych, reumatycznych, oparzeniowych,
−
monitorowaniu układu krążenia: rozpoznawaniu zakrzepicy żył oraz przewlekłego
zapalenia żył,
−
kontroli temperatury schłodzonego serca podczas jego operacji,
−
diagnostyce pomostowania tętnic w chorobach wieńcowych.
Materiały biomedyczne (zwane też biomateriałami) – to materiały (syntetyczne lub
naturalne), zastępujące część organizmu lub funkcjonujące w bliskim kontakcie z żywymi
tkankami. Najważniejszymi czynnikami warunkującymi przydatność biomateriału jest jego
biozgodność i biofunkcjonalność.
Biozgodność – to zdolność materiału do wywołania w organizmie, do którego jest on
wprowadzony, takiej odpowiedzi, aby uzyskać zamierzony efekt. Ponadto wprowadzany
biomateriał nie może posiadać toksycznego czy drażniącego działania na otaczające tkanki,
musi być hypoalergiczny i obojętny dla układu immunologicznego. Jeśli materiał ma kontakt
z krwią to nie może powodować hemolizy.
Biofunkcjonalność – to zdolność do stałego bądź czasowego przejęcia funkcji
zastępowanej tkanki, niesprawnej części, bądź całego uszkodzonego organu.
Biozgodność jest determinowana przez następujące właściwości biomateriału:
−
skład i budowę chemiczną,
−
wielkość i ciężar cząsteczkowy składowych,
−
materiał i jego rozkład,
−
mikrostrukturę,
−
chemiczną strukturę powierzchni (gładkość, porowatość),
−
wytrzymałość mechaniczną, odporność na zużycie,
−
czystość chemiczną,
−
odporność chemiczną,
−
odporność termiczną,
−
wielkość i kształt materiału,
−
produkty ewentualnej biodegradacji,
−
przepuszczalność dla drobnoustrojów
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
W związku z dynamicznym rozwojem medycyny w ciągu ostatnich kilkudziesięciu lat
bardzo wzrosło zapotrzebowanie na produkty wytwarzane z biomateriałów. Do najbardziej
znanych produktów wytwarzanych z materiałów biomedycznych należą:
−
implanty – tj. protezy ortopedyczne czy naczyniowe,
−
urządzenia wszczepiane do wnętrza organizmu (tj. układy zastawkowe do leczenia
wodogłowia, rozruszniki serca czy elektrody endokawitarne w celu leczenia zaburzeń
rytmu, sztuczne zastawki serca w przypadku wad zastawkowych, stenty w przypadku
zaawansowanej choroby wieńcowej),
−
elementy mające długotrwały kontakt z tkanką (tj. siatki i nici chirurgiczne; rurki
intubacyjne, cewniki, dreny, opatrunki).
Najczęściej stosowane biomateriały to:
1. Polimery syntetyczne – to substancje powstałe z połączenia wielu prostych, jednakowych
cząsteczek chemicznych (monomerów) w wyniku procesu syntezy chemicznej
(np. polietylen, polisiloksany).
2. Polimery półsyntetyczne – to modyfikowane biopolimery.
3. Materiały ceramiczne.
4. Niektóre metale i ich stopy (np. stopy kobaltowe; tytanowe).
4.5.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do ćwiczeń.
1. Jakie właściwości ma promieniowanie laserowe?
2. Jak zbudowany jest laser?
3. Na czym polega zasada działania lasera?
4. Jakie znasz rodzaje laserów?
5. Na czym polega terapia fotodynamiczna?
6. Czym zajmuje się termografia?
7. Jak działa system termowizyjny?
8. Jak definiujemy materiały biomedyczne?
9. Czy potrafisz wytłumaczyć, na czym polega biozgodność i biofunkcjonalność?
4.5.3. Ćwiczenia
Ćwiczenie 1
Dopasuj pojęcia do definicji:
LASER; ŚWIATŁO MONOCHROMATYCZNE; LITOTRYPSJA LASEROWA;
ŚWIATŁO
SKOLIMOWANE;
ŚWIATŁO
KOHERENTNE;
TERAPIA
FOTODYNAMICZNA.
światło o jednej określonej częstotliwości fali
urządzenie wzmacniające lub generujące spójne promieniowanie
elektromagnetyczne w zakresie widmowym między daleką podczerwienią
a nadfioletem
światło utworzone przez wiązkę biegnących równolegle promieni
fotodynamiczna terapia, metoda diagnozowania i terapii nowotworów
wykorzystująca fotochemiczne reakcje sensybilizowane specjalnymi
barwnikami
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
zabieg urologiczny polegający na skruszeniu kamienia w pęcherzu
moczowym, moczowodzie lub w nerce przy użyciu promieniowania
laserowego
wiązka światła o tej samej częstotliwości i stałej w czasie różnicy faz
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące laserów i ich zastosowanie
w medycynie
2) przeanalizować zdania, dopasować pojęcia do definicji,
3) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
literatura wskazana przez nauczyciela.
Ćwiczenie 2
Przeanalizuj zawartość tabelki i wpisz brakujące treści w puste rubryki:
Produkt
wykonany z
biomateriału
Przykładowy
produkt;
firma
Użyty
materiał
Właściwości
sąsiadujących
tkanek
Cechy
warunkujące
biozgodność
Cechy
warunkujące
biofunkcjo
nalność
Planowany
zabieg;
procedura
diagnostyczna
Proteza stawu
biodrowego
Alloplastyka
stawu
biodrowego
Pomost
naczyniowy
Dakron
Gwóźdź
śródszpikowy
Kanał
szpikowy:
1.bardzo
dobrze
ukrwiony
2…………….
…………….
Sztuczna
zastawka
mitralna
Stent
naczyniowy
Stent Palmaz –
Schanz
Rurka
intubacyjna
Wchłanialne
szwy
chirurgiczne
Siatka
chirurgiczna
Siatka
chirurgiczna
VICRYL Mesh

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeczytać określone treści z poradnika dotyczące biomateriałów
2) wyszukać w internecie strony firm oferujących wymienione w tabelce produkty
wykonane z biomateriałów
3) przeanalizować właściwości biofizyczne oferowanych produktów,
4) uzupełnić tabelkę
5) zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
zeszyt,
−
komputer z dostępem do internetu,
−
literatura wskazana przez nauczyciela.
4.5.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) przedstawić skutki oddziaływania promieniowania laserowego
na poziomie tkanki?
2) podać przykłady zastosowania laserów w medycynie?
3) przedstawić proces obrazowania rozkładu temperatury na
powierzchni ciała ludzkiego przy użyciu systemu termowizyjnego?
4) zidentyfikować właściwości fizyczne biomateriałów?
5) dobrać materiały biomedyczne do określonych procedur
diagnostycznych?
6) rozróżniać właściwości tkanek, które biomateriał zastępuje?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1. Przeczytaj uważnie instrukcję.
2. Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3. Zapoznaj się z zestawem zadań testowych.
4. Test zawiera 20 zadań o różnym stopniu trudności. Jest to test wielokrotnego wyboru.
Tylko jedna odpowiedź jest prawidłowa.
5. Udzielaj odpowiedzi tylko na załączonej karcie odpowiedzi.
Prawidłową odpowiedź zaznacz X (w przypadku pomyłki należy błędną odpowiedź
zaznaczyć kółkiem, a następnie ponownie zakreślić odpowiedź prawidłową),
6. Test składa się z dwóch części o różnym stopniu trudności: I część – poziom
podstawowy, II część – poziom ponadpodstawowy.
7. Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
8. Kiedy udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż jego
rozwiązanie na później i wróć do niego, gdy zostanie Ci czas wolny. Trudności mogą
przysporzyć Ci zadania: 16–20, gdyż są one na poziomie trudniejszym niż pozostałe.
Przeznacz na ich rozwiązanie więcej czasu.
9. Na rozwiązanie testu masz 90 min.
Powodzenia
ZESTAW ZADAŃ TESTOWYCH
1. Generowanie ultradźwięków w głowicy ultrasonograficznej jest możliwe dzięki
a) zjawisku piezoelektrycznemu.
b) zjawisku Dopplera.
c) odwróconemu zjawisku piezoelektrycznemu.
d) zjawisku rozpraszania.
2. Do form obrazowania w ultrasonografii należą
a) prezentacja A, prezentacja B, prezentacja C.
b) prezentacja A, prezentacja B, prezentacja M.
c) tylko prezentacja A i prezentacja B.
d) żadna z powyższych.
3. Zjawisko Dopplera znajduje w ultrasonografii zastosowanie podczas badania
a) pomiaru gęstości i sprężystości tkanek.
b) struktury płatków zastawek serca.
c) prędkości przepływu krwi w naczyniach.
d) ruchomości organów.
4. Do wzajemnych oddziaływań promieniowania rentgenowskiego z materią należą
a) rozpraszanie komptonowskie.
b) zjawisko fotoelektryczne.
c) rozpraszanie spójne.
d) wszystkie powyższe.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
5. Reguła Bergone i Tribondeau mówi, że
a) wrażliwość komórek na promieniowanie jest wprost proporcjonalna do ich
aktywności proliferacyjnej.
b) wrażliwość komórek na promieniowanie jest odwrotnie proporcjonalna do stopnia
ich zróżnicowania.
c) odpowiedzi a i b są prawdziwe.
d) wszystkie odpowiedzi są błędne.
6. Używane powszechnie w rentgenodiagnostyce środki cieniujące pozytywne zawierają
a) tylko organiczne sole jodu.
b) tylko siarczan baru i powietrze.
c) tylko powietrze i dwutlenek węgla.
d) tylko sole jodu i zawiesinę siarczanu baru.
7. Teleterapia i brachyterapia to metody
a) rentgenodiagnostyczne.
b) rentgenoterapeutyczne.
c) rentgenodiagnostyczne i rentgenoterapeutyczne.
d) wszystkie odpowiedzi są błędne.
8. Spiralna tomografia komputerowa w porównaniu z klasyczną tomografią rentgenowską
a) jest badaniem trwającym znacznie krócej.
b) pozwala na uzyskanie objętościowego obrazu badanej struktury.
c) odpowiedzi a i b są prawdziwe.
d) wszystkie odpowiedzi są błędne.
9. W pozytonowej tomografii emisyjnej używane są – produkowane w cyklotronach,
izotopy
a) o długim czasie połowicznego rozpadu.
b) o bardzo długim czasie połowicznego rozpadu.
c) o krótkim czasie połowicznego rozpadu.
d) wszystkie odpowiedzi są błędne
10. Która z zasad mówi o konieczności zmniejszenia dawki, na którą narażony jest pacjent,
aż do granicy, poniżej której zaczyna się tracić z obrazu istotne informacje diagnostyczne
a) zasada ALARTA
b) zasada APERTA
c) zasada ALARA
d) żadna z powyższych
11. Tomografia rezonansu magnetycznego jest badaniem nieszkodliwym, ponieważ
w przeciwieństwie do innych badań radiologicznych, nie wykorzystuje promieniowania
rentgenowskiego, lecz pole magnetyczne i fale radiowe
a) obie części zdania są prawdziwe i pozostają w związku przyczynowo – skutkowym.
b) pierwsza część zdania jest fałszywa, druga część zdania jest prawdziwa.
c) pierwsza część zdania jest prawdziwa, druga część zdania jest fałszywa.
d) pbie części zdania są fałszywe.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
12. Metoda opierająca się na rejestracji i zapisie promieniowania podczerwonego
wysyłanego przez ciało i przekształcaniu go na światło widzialne nosi nazwę
a) spektrografii.
b) termografii.
c) scyntygrafii.
d) pirografii.
13. Promieniowanie laserowe jest
a) monochromatyczne, koherentne i skolimowane.
b) tylko monochromatyczne i koherentne.
c) tylko monochromatyczne i skolimowane.
d) tylko monochromatyczne.
14. Biozgodność charakteryzująca materiały biomedyczne nie jest determinowana przez
a) zgodność tkankową.
b) zgodność antygenową.
c) zgodność w układzie Rh.
d) wszystkie powyższe.
15. Która z metod obrazowych powinna zostać zastosowana jako pierwsza w wypadku ostrej
zakrzepicy kończyn dolnych
a) tomografia spiralna.
b) ultrasonografia dopplerowska.
c) scyntygrafia.
d) angiografia.
16. W cyfrowej angiografii subtrakcyjnej odejmowane są od siebie obrazy przed i po podaniu
środka cieniującego, ponieważ dzięki temu dochodzi do redukcji artefaktów wywołanych
ruchami oddechowymi pacjenta
a) obie części zdania są prawdziwe i pozostają w związku przyczynowo-skutkowym.
b) pierwsza część zdania jest fałszywa, druga część zdania jest prawdziwa.
c) pierwsza część zdania jest prawdziwa, druga część zdania jest fałszywa.
d) obie części zdania są fałszywe.
17. Celem radioterapii paliatywnej jest
a) całkowite wyleczenie pacjenta.
b) zahamowanie rozwoju choroby nowotworowej i zmniejszenie dolegliwości.
c) pobudzenie komórek układu immunologicznego do walki z komórkami
nowotworowymi.
d) profilaktyczne zmniejszenie przepływu limfy w naczyniach limfatycznych, co
hamuje rozwój nowotworu.
18. Wskazaniami do scyntygraficznego badania kości są
a) złamania patologiczne.
b) zaburzenia w metabolizmie wapnia.
c) zapalenia kości i szpiku.
d) wszystkie powyższe.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
19. W wypadku terapeutycznego użycia radiofarmaceutyku, jakim jest, 131J można
zrezygnować z typowych osłon używanych w medycynie nuklearnej, ponieważ
131
J
emituje tylko promieniowanie β
a) obie części zdania są prawdziwe i pozostają w związku przyczynowo-skutkowym.
b) obie części zdania są prawdziwe, bez związku przyczynowo-skutkowego.
c) pierwsza część zdania jest fałszywa, druga część zdania jest prawdziwa.
d) obie części zdania są fałszywe.
20. Wszczepienie endoprotezy wykonanej z stopu kobaltu, niklu lub chromu u pacjentki
z alergią kontaktową na te substancje z całą pewnością nie spowoduje wystąpienia
wyprysku kontaktowego, zapalenia kości czy szpiku, ponieważ endoproteza jest
wykonana z biomateriału
a) obie części zdania są prawdziwe i pozostają w związku przyczynowo-skutkowym.
b) pierwsza część zdania jest fałszywa, druga część zdania jest prawdziwa.
c) pierwsza część zdania jest prawdziwa, druga część zdania jest fałszywa.
d) obie części zdania są fałszywe.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
KARTA ODPOWIEDZI
Imię i nazwisko ……………………………………………………..
Stosowanie metod diagnostycznych i terapeutycznych w medycynie
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
6. LITERATURA
1
Block B.: Der Sono Trainer. Georg Thieme Verlag, Stuttgart 2003
2
Gołąb B., Traczyk W. Z.: Anatomia i fizjologia człowieka. Wydawnictwo PZWL,
Warszawa 1986.
3
Hames B. D., Hooper N. M., Haughton J. D., red.: Krótkie wykłady z biochemii.
Wydawnictwo PWN, Warszawa 1999
4
Hofer M., Sono Grundkurs: Georg Thieme Verlag, Stuttgart 2004
5
Hrynkiewicz A.: Człowiek i promieniowanie jonizujące. Wydawnictwo PWN, Warszawa 2001
6
Hrynkiewicz A.: Dawki i działanie biologiczne promieniowania jonizującego.
Państwowa Agencja Atomistyki, Instytut Fizyki Jądrowej 1993
7
Hrynkiewicz A., Rokita E., red.: Fizyczne metody badań w biologii, medycynie
i ochronie środowiska. Wydawnictwo PWN Warszawa 1999
8
Hrynkiewicz A., Rokita E., red.: Fizyczne metody diagnostyki i terapii. Wydawnictwo
PWN, Warszawa 2000
9
Jaroszyk F.: Biofizyka. Podręcznik dla studentów. Wydawnictwo PZWL, Warszawa
2005
10 Karłow N. W.: Wykłady z fizyki laserów. Wydawnictwo Naukowo-Techniczne,
Warszawa 1989
11 Kauffmann G.W., Moser E., Sauer R.: Radiologie. Urban & Fischer Verlag, München 2001
12 Miękisz St., Hendrich A., red.: Wybrane zagadnienia z biofizyki. Wydawnictwo
Volumed, Wrocław 1998
13 Pawlicki G., Pałko T., Golonik N., Gwiazdowska B., Królicki L.: Fizyka medyczna.
Akademicka Oficyna Wydawnicza Exit, Warszawa 2002
14 Pawlicki G.: Podstawy inżynierii medycznej. Wydawnictwo P.W., Warszawa 1997
15 Pruszyński B.: Diagnostyka obrazowa. Wydawnictwo PZWL, Warszawa 2000
16 Pruszyński B.: Radiologia. Wydawnictwo PZWL, Warszawa 2002
17 Reiser M., Kuhn F. P., Debus J.: Radiologie. Georg Thieme Verlag, Stuttgart 2004
18 Skrzypczak E., Szefliński Z.: Wstęp do fizyki jądra atomowego i cząsteczek
elementarnych. Wydawnictwo PWN, Warszawa 2002
19 Sylwanowicz i inni: Anatomia i fizjologia człowieka. Wydawnictwo PZWL, Warszawa 1985
20 Traczyk W. Z.: Fizjologia człowieka w zarysie. Wydawnictwo PZWL, Warszawa 1997
Wyszukiwarka
Podobne podstrony:
05 Stosowanie metod diagnostycznych i terapeutycznych
Metody diagnostyczne i terapeutyczne stosowane w onkologii
Metody diagnostyczne i terapeutyczne stosowane w onkologii
Propozycje diagnostyczne i terapeutyczne w bólach głowy , Neurologia1
Zakresy stosowalności metod wzbogacania
Podręcznik stosowania metody diagnostycznej preferencje zawodowe
Marjan Ogorevc Samoleczenie metod diagnostyki karmicznej
Znaczenie diagnostyczne i terapeutyczne endoskopii w onkolog
Nowotwory głowy i szyi zalecenia diagnostyczno terapeutyczne
05 Stosowanie technik graficznych i multimedialnych
04-i-05-i-06-Testy-diagnostyczne-20, Epidemiologia
Dobieranie oraz stosowanie metod rejestracji obrazu
Zasady postępowania diagnostycznego i terapeutycznego w Stwardnieniu Rozsianym (SM) , stwardnienie r
UDAR - STANDARDY POSTĘPOWANIA DIAGNOSTYCZNEGO I TERAPEUTYCZNEGO, Studia - pielęgniarstwo, ratownictw
Praktyki stosowania metod grup w cipkz nr 2 5
więcej podobnych podstron