
Wykład 5
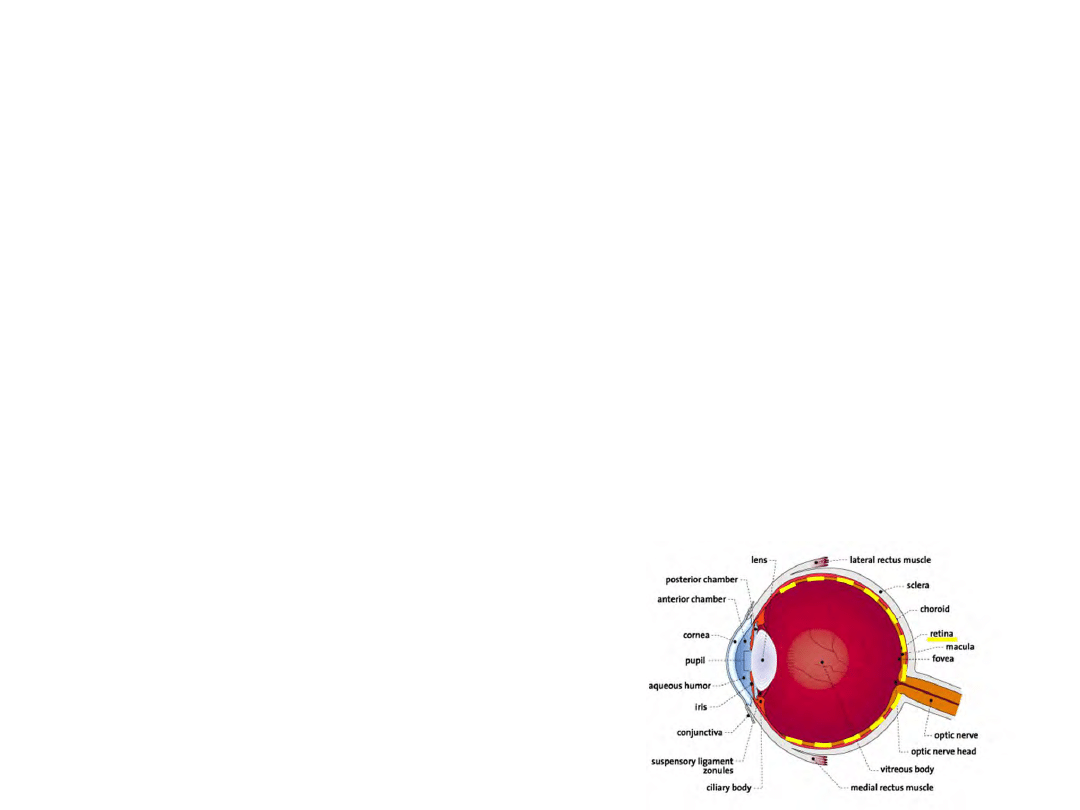
Oko jako układ obrazujący

Przyosiowe modele oka
• Powierzchnie są sferyczne i scentrowane
• Współczynniki załamania są stałe w każdym ośrodku
• Obszar działania ograniczony do dołka środkowego
• Podstawa badania wielu właściwości oka
– Pozycja obrazu
– Powiększenie
– Oświetlenie siatkówki
– Odbicia od powierzchni załamujących (obrazy Purkinje’go)
– Apertury wejściowa i wyjściowa
– Wpływ wad refrakcyjnych
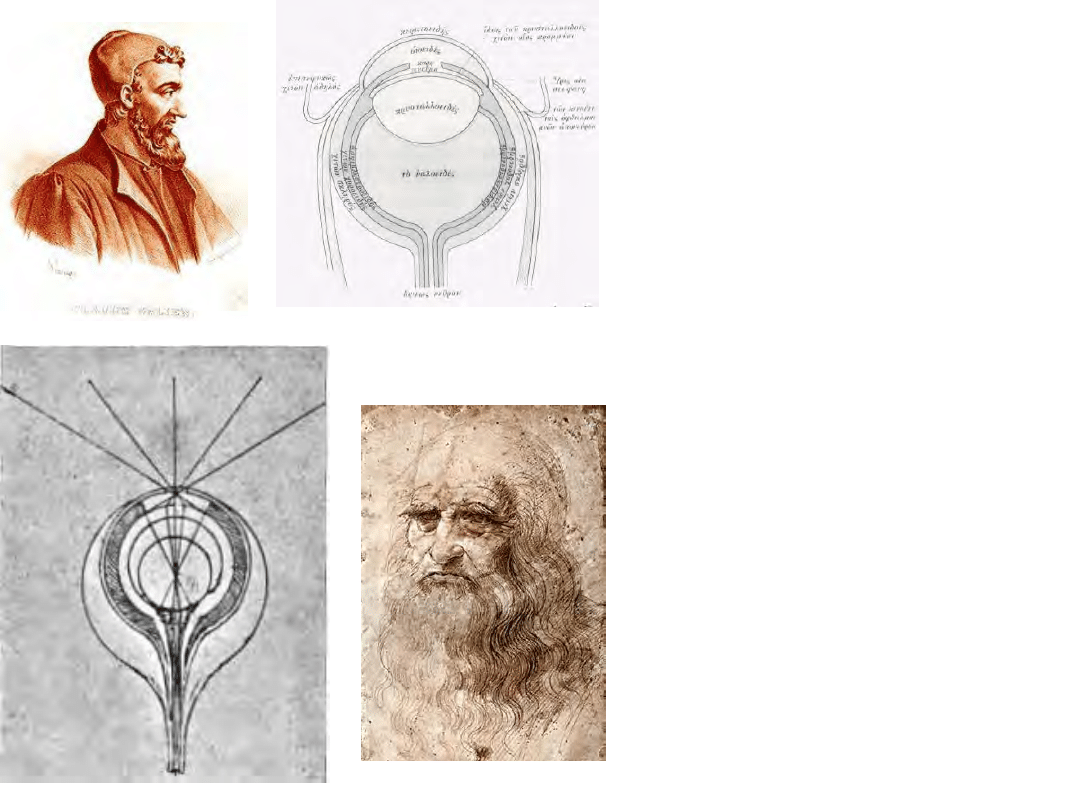
Modele oka
• Aelius Galen (II wiek AD)
– Soczewka jest
elementem czuciowym
w oku
• Leonardo da Vinci (XVI w.)
– Jest ona elementem
refrakcyjnym
formującym obraz na
siatkówce

Modele oka
• Johannes Kepler
(1604)
– Obraz jest
odwrócony
• René Descartes
(1637)
– Pierwszy
dokładny opis
układu
optycznego oka

Modele oka
• Christian Huygens
– Dwie półkule siatkówkowa i
rogówkowa wypełnione cieczą o
właściwościach wody z przesłoną
– Półkula siatkówki o 3x większym
promieniu niż rogówki
Modele oka
• Thomas Young
– Przednia powierzchnia rogówki ma promień
krzywizny 7,9 mm
– Przednia powierzchnia soczewki 7,6 mm
– Tylna powierzchnia soczewki 5,6 mm
– Szerokość komory przedniej 3,0 mm
– Współczynnik załamania
cieczy wewnątrz oka 1,333
– Współczynnik załamania
soczewek 1,44
Modele oka
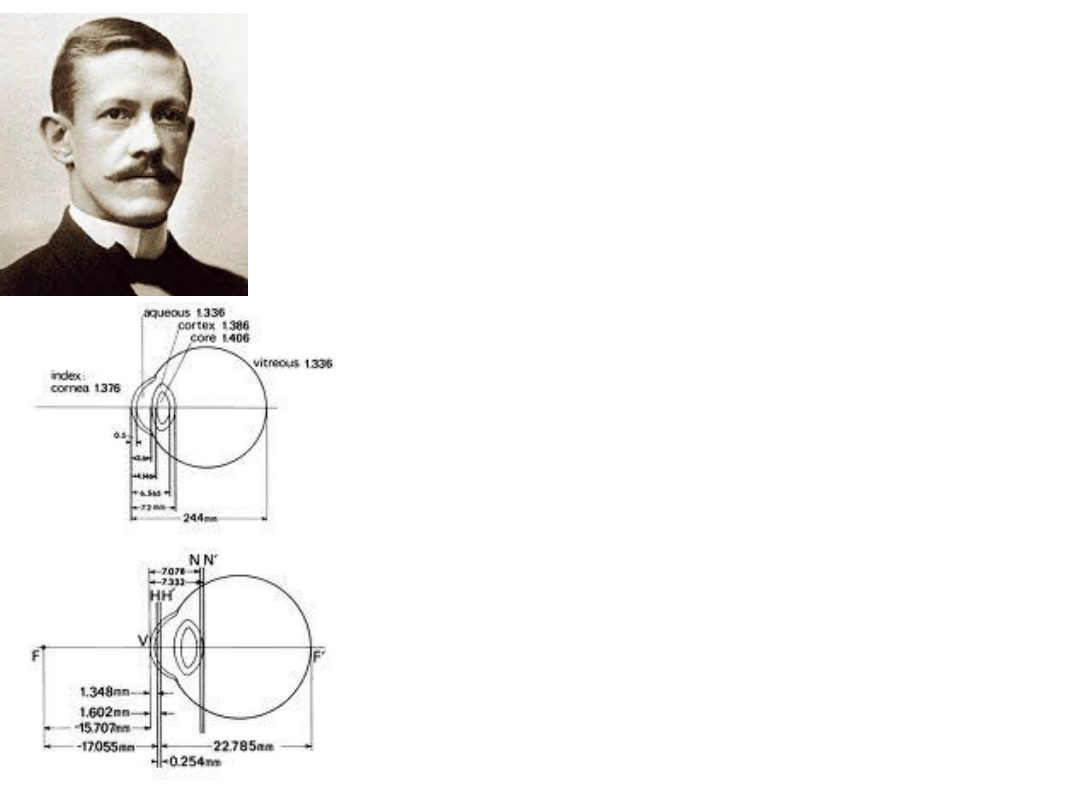
• Allvar Gullstrand (1909)
– tzw. Oko Gullstranda nr 1
– Rogówka składa się z dwóch
powierzchni
– Soczewka składa się z czterech
powierzchni (jądro i torebka)
– 2 stany akomodacji (0 D, 10,87 D)
– Wersja uproszczona (nr 2)
• 3 powierzchnie załamujące
• Soczewka pozbawiona grubości
Modele oka
• Harold Heaton Emsley (1952)
– Zmodyfikowane oko nr 2 Gullstranda
– Soczewkę charakteryzuje grubość taka jak w oku nr 1
– Zmienione współczynniki załamania ośrodka wypełniającego oko (1,333)
- Zaprezentował także
zredukowane oko z jedną
powierzchnią łamiącą o
krzywiźnie 5,555mm i
współczynniku załamania 1,333
Modele oka
• Uogólnienie modelu Gullstranda nr 1 na
dowolny stopień akomodacji
– Grubość komory przedniej
– Grubość przedniej kory soczewki
– Grubość jądra soczewki
– Grubość tylnej kory soczewki
– Krzywizna przednia soczewki
– Krzywizna przednia jądra
– Krzywizna tylnia jądra
– Krzywizna tylnia soczewki
3
2
000048564
,
0
00531
,
0
052
,
1
A
A
A
x
0
)
6725
,
0
546
,
0
(
546
,
0
A
x
0
)
7
,
2
1
,
3
(
1
,
3
A
x
0
)
655
,
2
419
,
2
(
419
,
2
A
x
0
)
6725
,
0
635
,
0
(
635
,
0
A
x
0
)
333
,
5
/
1
10
/
1
(
10
/
1
A
x
0
)
655
,
2
/
1
911
,
7
/
1
(
911
,
7
/
1
A
x
0
)
655
,
2
/
1
760
,
5
/
1
(
760
,
5
/
1
A
x
0
)
333
,
5
/
1
6
/
1
(
6
/
1
A
x
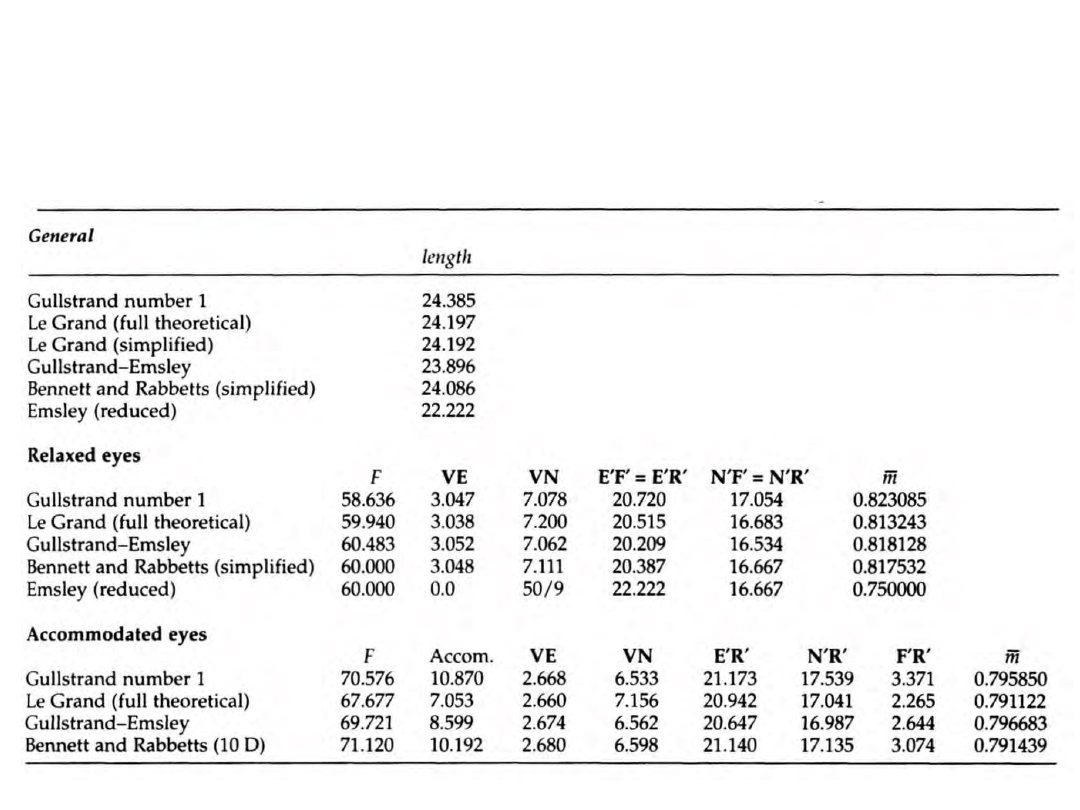
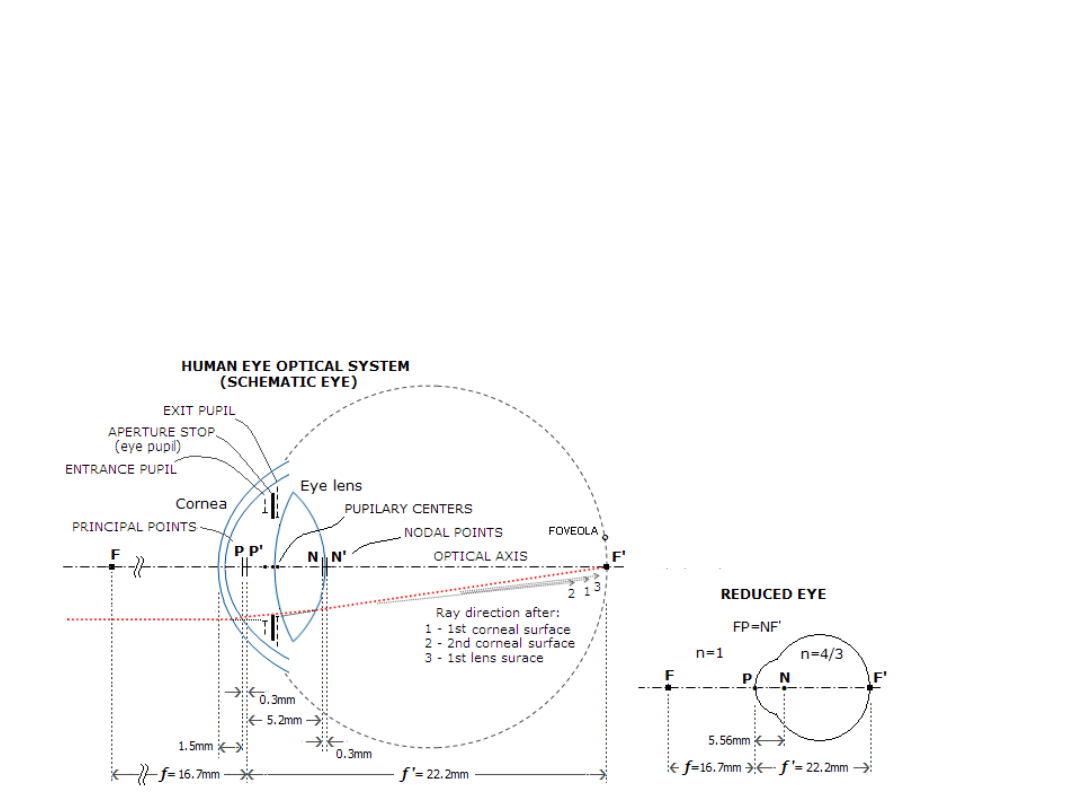
Położenie punktów kardynalnych

Modele oka
• Le Grand
• Bennett and Rabbetts
• Walker
• Kooijman
• Liu-Brennan
• Navarro
• i inne
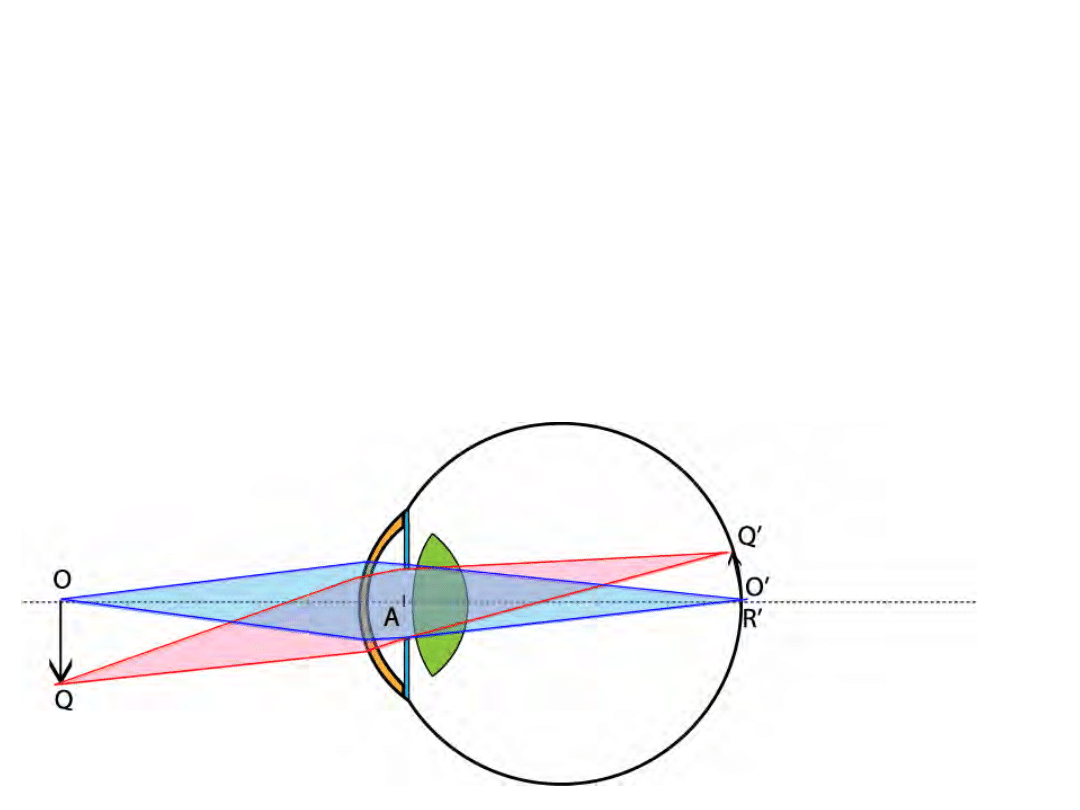
Formowanie obrazu
• Obraz odwrócony zarówno w pionie jak i w
poziomie
• Mózg na powrót odwraca obraz, przez co nie
doświadczamy odwrócenia obrazu widzianego
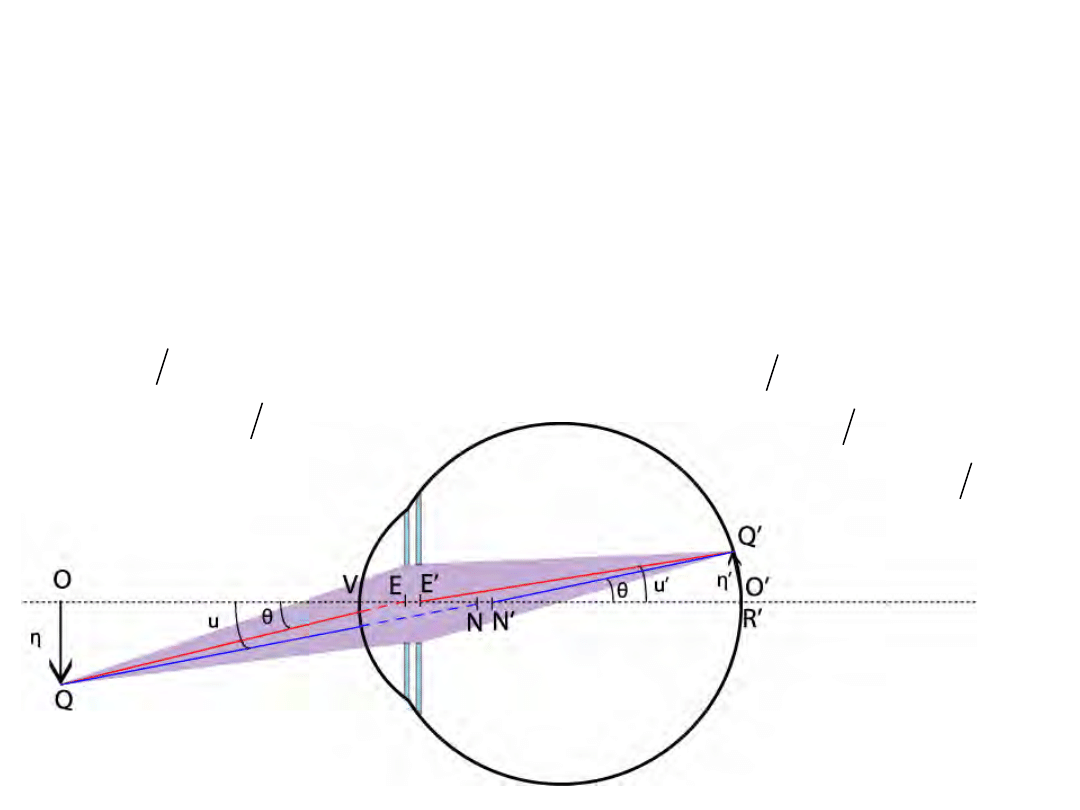
Formowanie obrazu
• Promień węzłowy Q-N-N’-Q’
• Promień aperturowy (promień główny) Q-E-E’-Q’
ON
R
N
ON
R
N
OE
R
E
m
OE
u
m
const
u
u
R
E
u
.
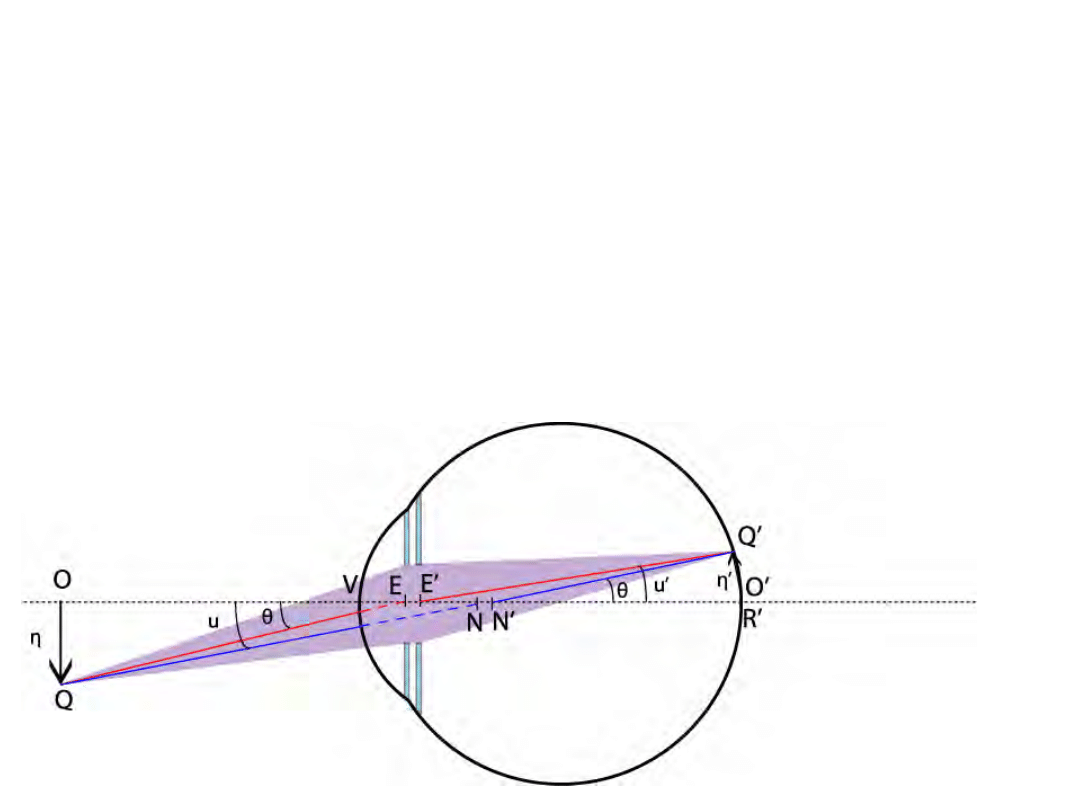
Formowanie obrazu
• Położenie punktów N i N’ oraz powiększenie m
zależą od stopnia akomodacji!
• Przykład: Gullstrand nr 1, η = 1 mm, punkt bliży
– η‘=0,178mm
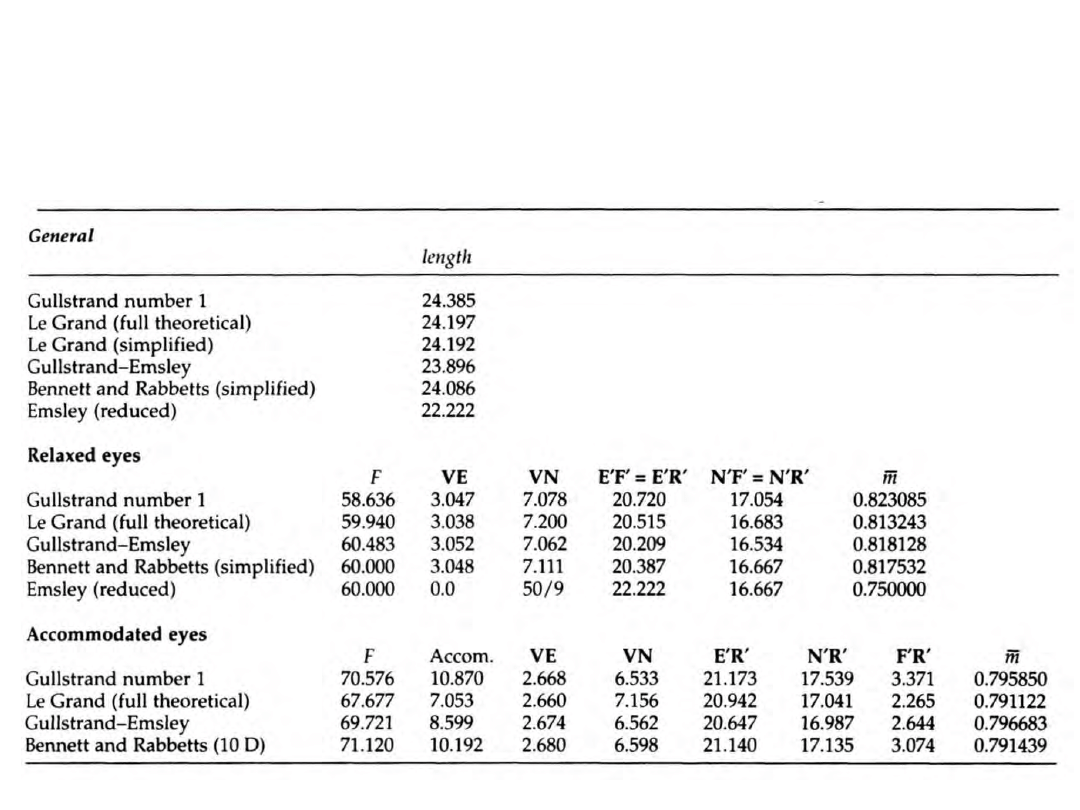
Położenie punktów kardynalnych
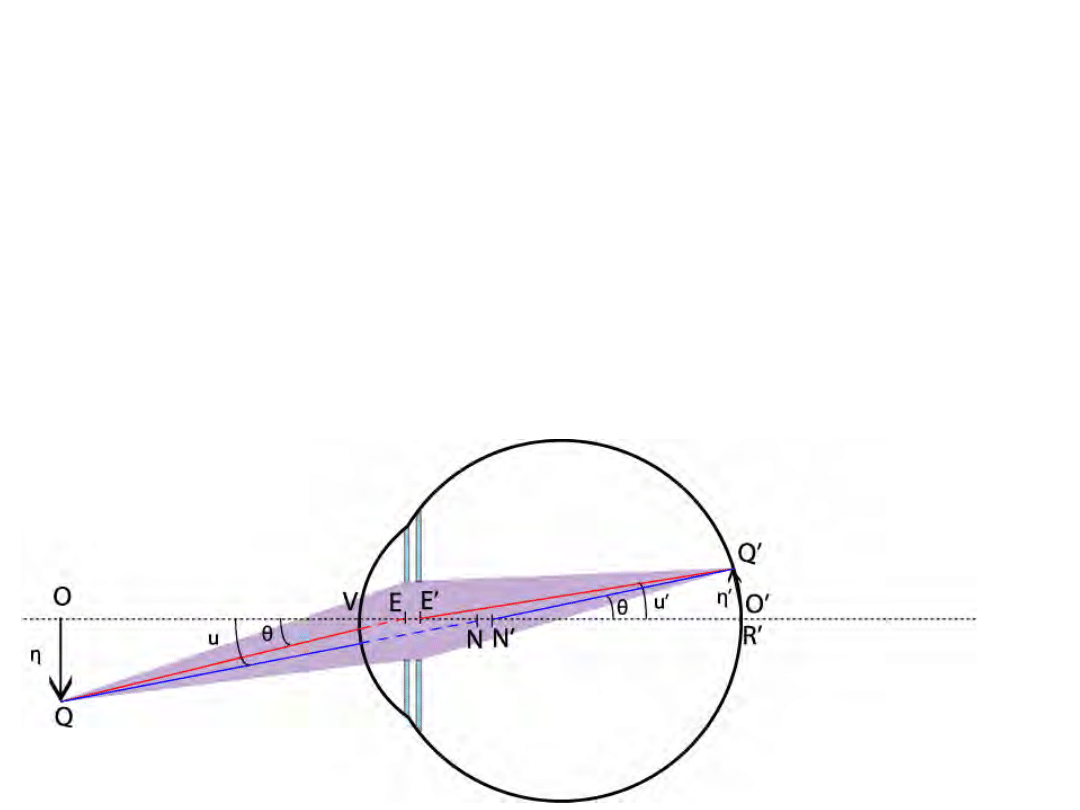
Wielkość obrazu na siatkówce a wrażenie
wielkości kątowej przedmiotów
• Analiza widzenia pozwala na określenie wielkości
obrazu na 2 sposoby
– Wielkość obrazu na siatkówce (η’)
– Wielkość kątowa w przestrzeni przedmiotowej (θ)
• Zazwyczaj ON >> VN
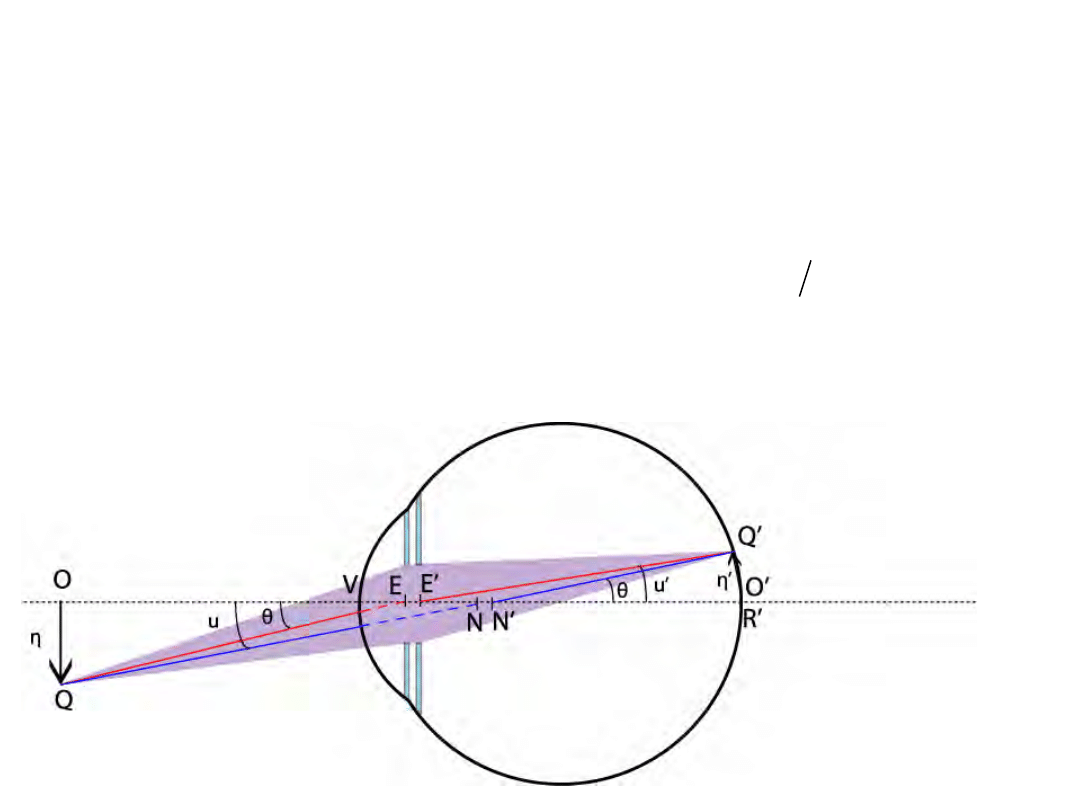
Oko skupione na nieskończoność
• Jeśli OV∞ to N’R’=N’F’=1/D (obraz tworzony
jest w punkcie ogniska obrazowego)
• Przykład: wielkość obrazu księżyca na siatkówce
– Gullstrand nr 1, θ=0,5° η‘=0,149mm
F
E
m
D
mm
00485
,
0
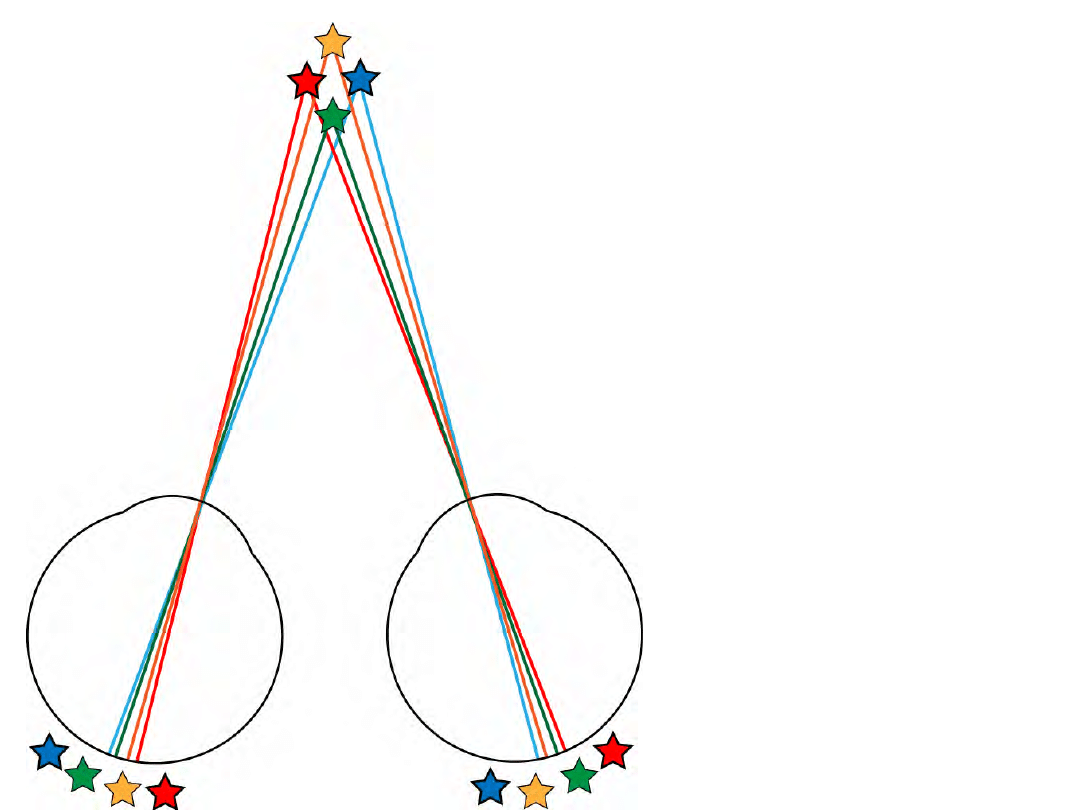
• Obiekty w jednej
linii na obu
siatkówkach są
w tej samej
kolejności
• Obiekty w
różnych
odległościach
już nie
Widzenie obuoczne
(stereoskopowe)

Aniseikonia
• Ponieważ powiększenie obrazu zależy od mocy
optycznej oka, jeśli oczy posiadają nierówne
moce optyczne wielkość obrazów na siatkówkach
także się różni
• Powoduje to problemy z integracją (fuzją) obrazu
obuocznego oraz orientacją przestrzenną
• Aniseikonia występuje często po korekcji
okularowej nierównych wad refrakcyjnych oczu
• Często ośrodek wzroku w mózgu potrafi
korygować ten problem, najczęściej problem
stanowi aniseikonia powodowana przez
wprowadzoną korekcję

Anomalie refrakcyjne
• Emetropia – punkt dali oka jest w
nieskończoności, akomodacja obejmuje cały
zakres widzenia funkcjonalnego
• Ametropia – punkt dali oka nie znajduje się w
nieskończoności
• Prezbiopia (starczowzroczność) – akomodacja ma
zbyt mały zakres dla widzenia funkcjonalnego
• Brakująca lub nadmiarową moc optyczną stanowi
miarę wady refrakcyjnej (wyrażona w dioptriach).

Ametropia
• Hyperopia (dalekozroczność)
– Punkt dali znajduje się poza nieskończonością
(za głową )
• Myopia (bliskowzroczność)
– Punkt dali znajduje się w skończonej odległości
• Astygmatyzm (niezborność)
– Wady cylindryczne układu optycznego oka, punkty dali dla
dwóch prostopadłych osi znajdują się w różnych
odległościach.
• Afakia
– Brak wystarczającej mocy optycznej wynikający z usunięcia
naturalnej soczewki oka na skutek operacji chirurgicznej
(np. usunięcia zaćmy), bardzo silna dalekowzroczność
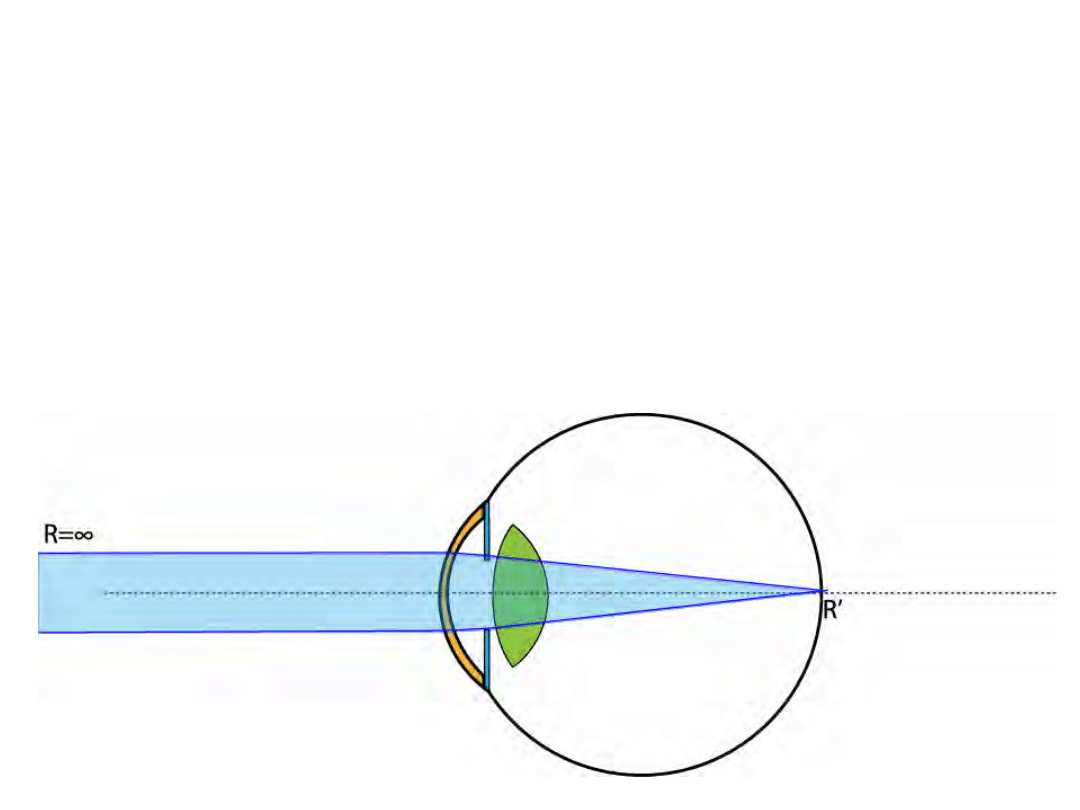
Emetropia
• Punkt dali oka w nieskończoności
• W praktyce za oko emetropowe uważa się pewien
mały zakres wad optycznych
(np. od -0,25D do +0,75D)
F’
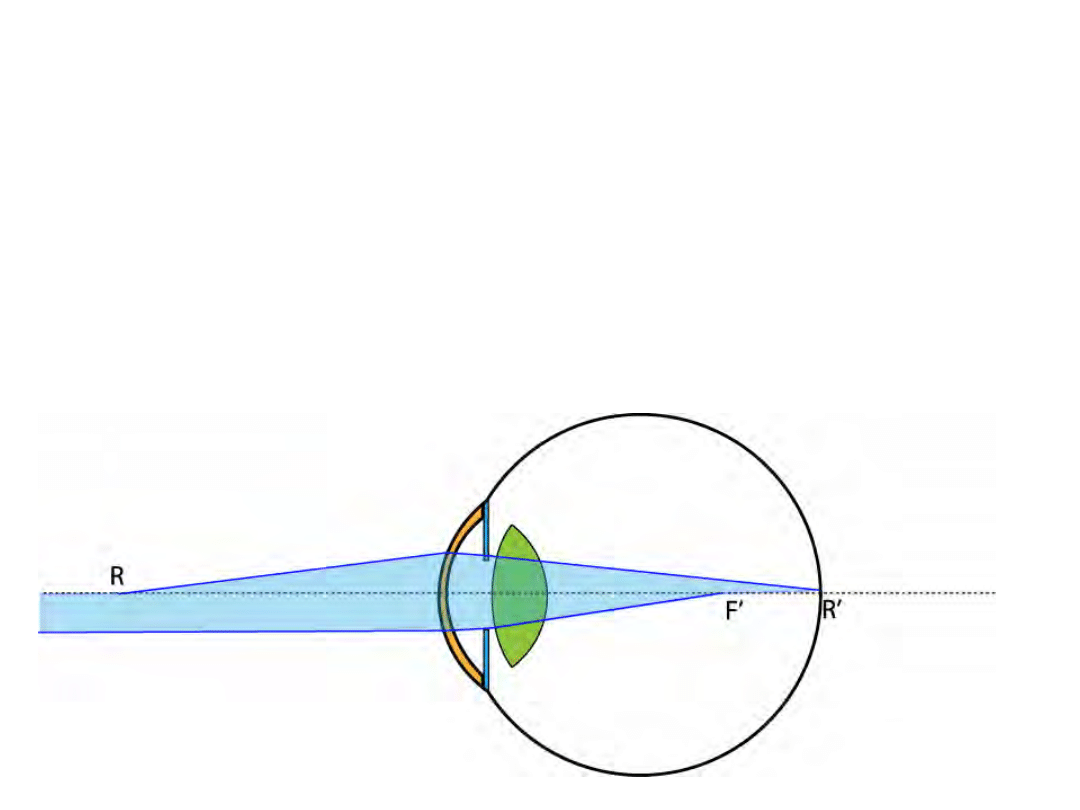
Myopia (krótkowzroczność)
• Punkt dali oka w skończonej odległości (wartości
dodatnie R)
• Moc optyczna oka zbyt duża lub oko zbyt długie
• Korekcja za pomocą soczewek o ujemnej mocy
(rozpraszających)
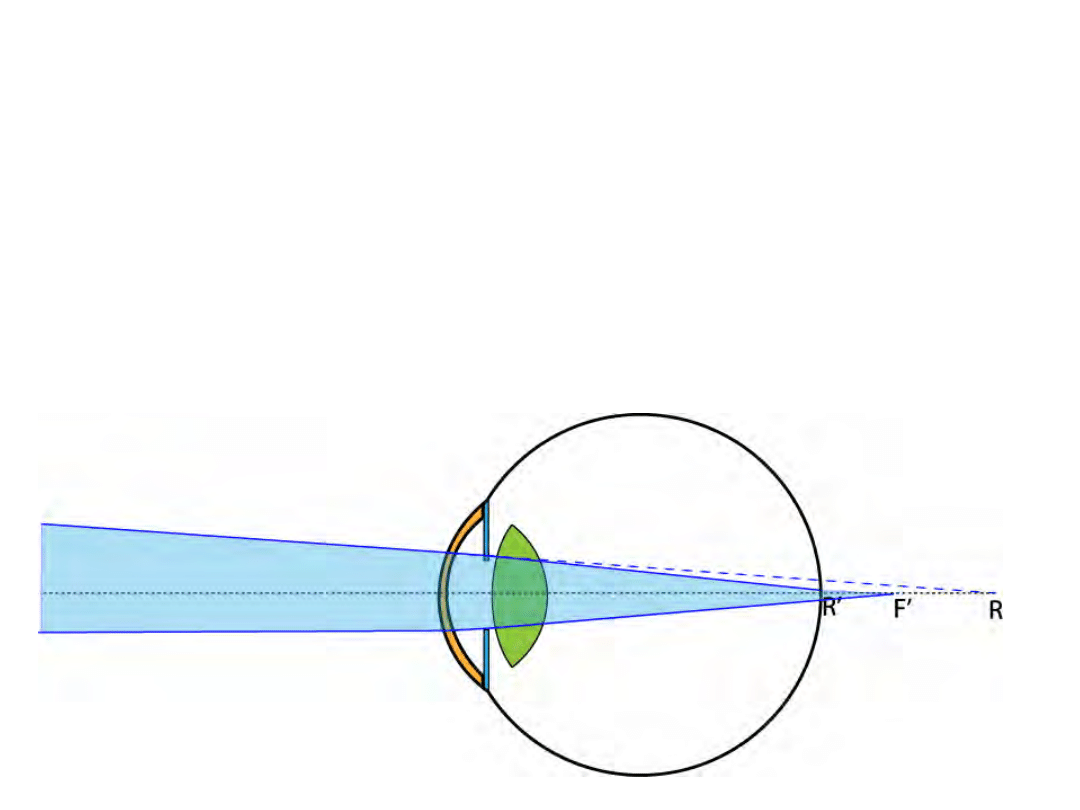
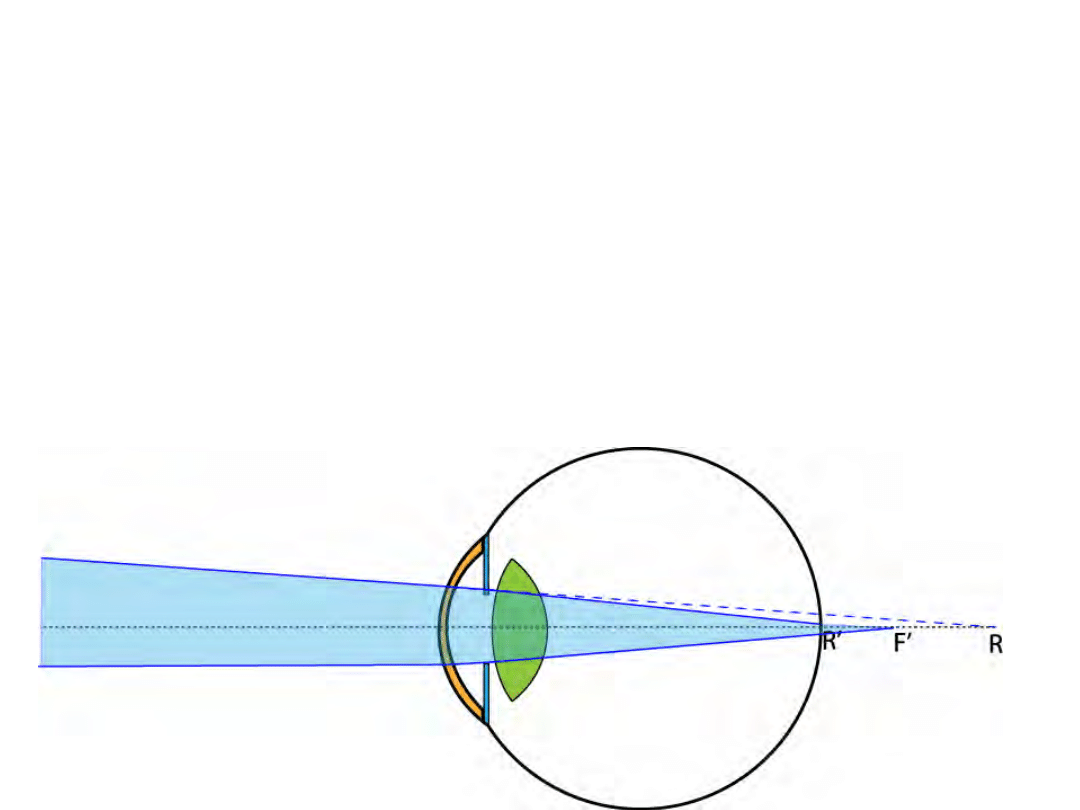
Hyperopia (dalekowzroczność)
• Punkt dali oka „poza nieskończonością”
(wartości ujemne R)
• Moc optyczna oka zbyt mała lub oko zbyt
krótkie
• Korekcja za pomocą soczewek o dodatniej
mocy (skupiających)
Hyperopia (dalekowzroczność)
• Nadwzroczność powoduje konieczność ciągłej
akomodacji (napięcia mięśni rzęskowych)
• Nadwzroczność utajona – kompensowana przez
akomodację
• Z wiekiem moc optyczna ośrodków optycznych
oka spada nadwzroczność starcza
(nie należy mylić ze starczowzrocznością)
Hyperopia (dalekowzroczność)
• Może prowadzić do bólów głowy i zeza
• Stopień konwergencji (zbieżności) oczu
nieodpowiedni do stopnia akomodacji
• W zależności od wielkości wady możliwy jest
również brak możliwości widzenia dalekiego

Prezbiopia (starczowzroczność)
• Zakres możliwości akomodacyjnych oka spada
z wiekiem (średnio 0,2D/rok), co oznacza
oddalanie się punktu bliży od oka
• Po 50 roku życia zwykle spada poniżej 1 D (w oku
emetropowym punkt bliży w odległości 1m)
• Korekcja za pomocą „okularów do czytania”,
soczewek wieloogniskowych i progresywnych
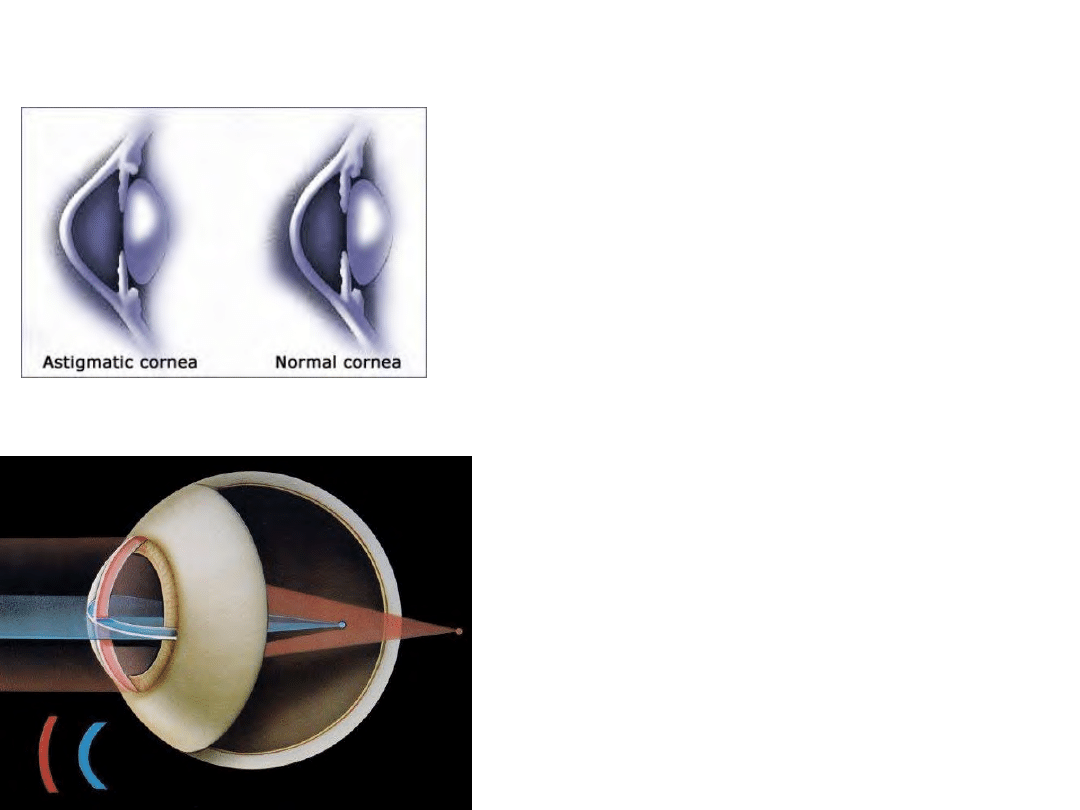
Astygmatyzm
• Wada refrakcyjna zależna od
kierunku przekroju
(południka)
• Najczęściej spowodowana
przez toryczność zewnętrznej
powierzchni rogówki, ale
może być także wynikiem
przesunięcia lub przekręcenia
powierzchni względem siebie
• Korekcja za pomocą
soczewek cylindrycznych

Astygmatyzm
• Astygmatyzm krótkowzroczny
– Oko ma zbyt dużą moc optyczną w stosunku do
swojego rozmiaru wzdłuż jednego (astygmatyzm
prosty) lub obu (astygmatyzm złożony) przekrojów
(południków)
• Astygmatyzm dalekowzroczny
– (Analogicznie)
• Astygmatyzm mieszany
– Wzdłuż jednego przekroju astygmatyzm
krótkowzroczny, a wzdłuż drugiego dalekowzroczny

Astygmatyzm
• Astymatyzm według zasady – rogówka bardziej stroma
w pionie niż w poziomie i wymaga soczewki korekcyjnej
której ujemny cylinder jest skierowany ±30° od
poziomu
– Najczęściej występuje w populacji poniżej 40 roku życia
• Astymatyzm przeciw zasadzie – rogówka bardziej
stroma w poziomie niż w pionie i wymaga soczewki
korekcyjnej której dodatni cylinder jest skierowany
±30° od poziomu
– Występuje w pierwszym roku życia (szybko zanika we
wczesnym dzieciństwie) oraz po 40 roku życia
• Astygmatyzm skośny – osie odchylone o więcej niż 30°
od poziomu i pionu

Astygmatyzm
• Astygmatyzm regularny
– Kierunki o największej i najmniejszej mocy są do
siebie prostopadłe
– Może zostać skorygowany za pomocą soczewki
sferyczno-cylindrycznej
• Astygmatyzm nieregularny
– Kierunki największej i najmniejszej mocy optycznej
nie są prostopadłe lub występują inne asymetrie
obrotowe.
– Np. keratokonus (stożek rogowki)

Anisometropia
• Różna wada refrakcyjna w obu oczach
– Anisomyopia
– Anisohyperopia
– Antimetropia
• Prowadzi do aniseikonii i efektów
pryzmatycznych

Częstość występowania wad wzroku
• Rozkład statystyczny wad wzroku jest zależny od wieku
– Noworodki mają rozkład normalny
– Od urodzenia do dojrzałości (ok. 11-13 lat) oczy rosną –
proces emetropizacji, tj. dostosowania wielkości oka i jego
mocy optycznej
– W populacji dorosłych (20-40 lat) średnia rozkładu wad jest
lekko dalekowzroczna a sam rozkład jest węższy niż
normalny i ma większy ogon w kierunku krótkowzrocznym
– Po 40 roku życia rozkład staje się mniej stromy
• Rozkład statystyczny parametrów oka (długości
osiowej, promienia krzywizny rogowki itp.) jest prawie
normalny

Przyczyny wad (Sorsby et al. 1962)
• W oczach emetropicznych występuje szeroki
zakres mocy optycznych rogówki (39-48 D),
soczewki (16-24D) i długości osiowej
(22-26 mm)
• W oczach ametropicznych z wadą od -4D do +6D
występują te same wielkości, lecz źle
dopasowane – oczy korelacyjnie ametropiczne
• W oczach ametropicznych z większymi wadami
powodem wady jest długość osiowa oka – oczy
elementowo ametropiczne

Ametropia elementowa
• Osiowa
– Wada typowo osiowa – moc optyczna w zakresie
emetropowym, zaś długość poza tym zakresem
– Wzrost oka w dzieciństwie jest głównym
mechanizmem emetropizacji
• Refrakcyjna
– Wada typowo refrakcyjna – moc optyczna oka
poza zakresem, lecz długość osiowa w zakreise
emetropowym
– Afakia, astygmatyzm

przerwa
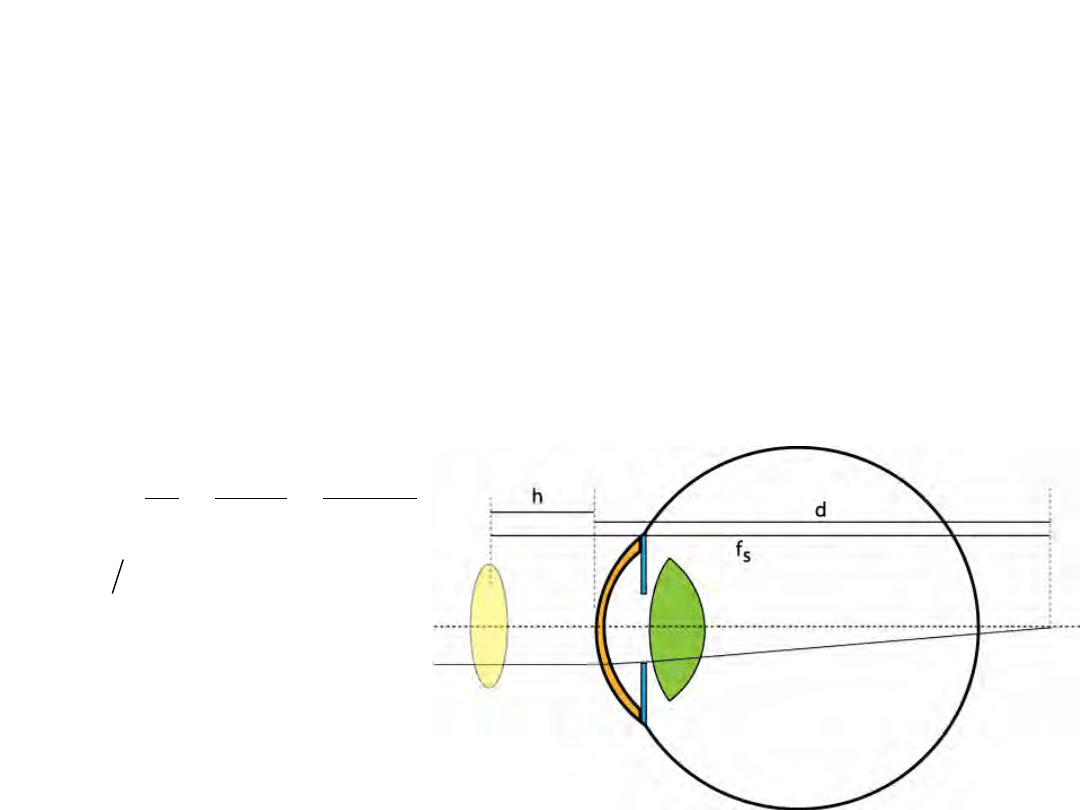
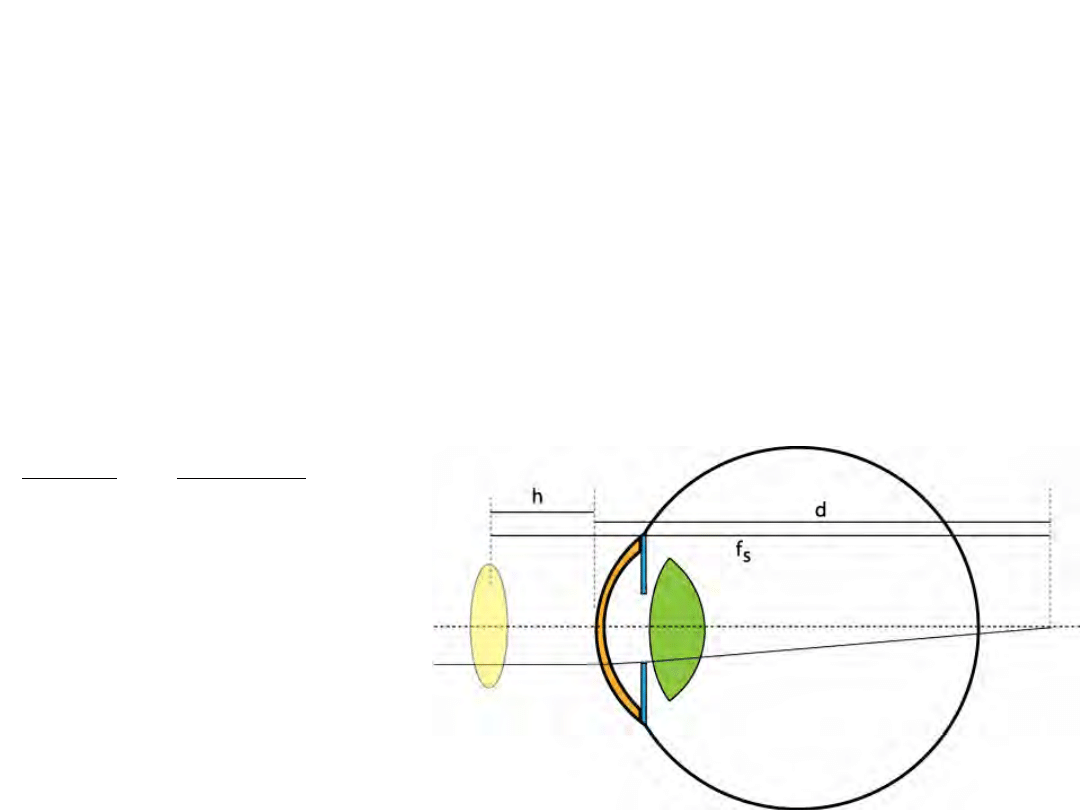
Moc soczewek korekcyjnych
• R
e
– wada refrakcyjna (brak lub nadmiar w mocy oka)
• Przykład:
– Punkt dali 45 cm przed okiem (krótkowzroczność); okulary
15 mm przed okiem, jak powinna być ich moc? (-2,30D)
d
R
hR
R
d
h
f
h
D
e
e
e
s
s
1
1
1
1
Wpływ dokładności mocy optycznej
• Przykład:
– Potrzeba okularów +12D w odległości 12 mm, jaka
będzie indukowana wada jeśli odległość wyniesie
13 mm? (-0,144D)
h
h
D
h
R
h
h
D
h
D
h
D
hR
R
h
h
D
s
e
s
s
s
e
e
s
2
2
2
2
2
1
d
d
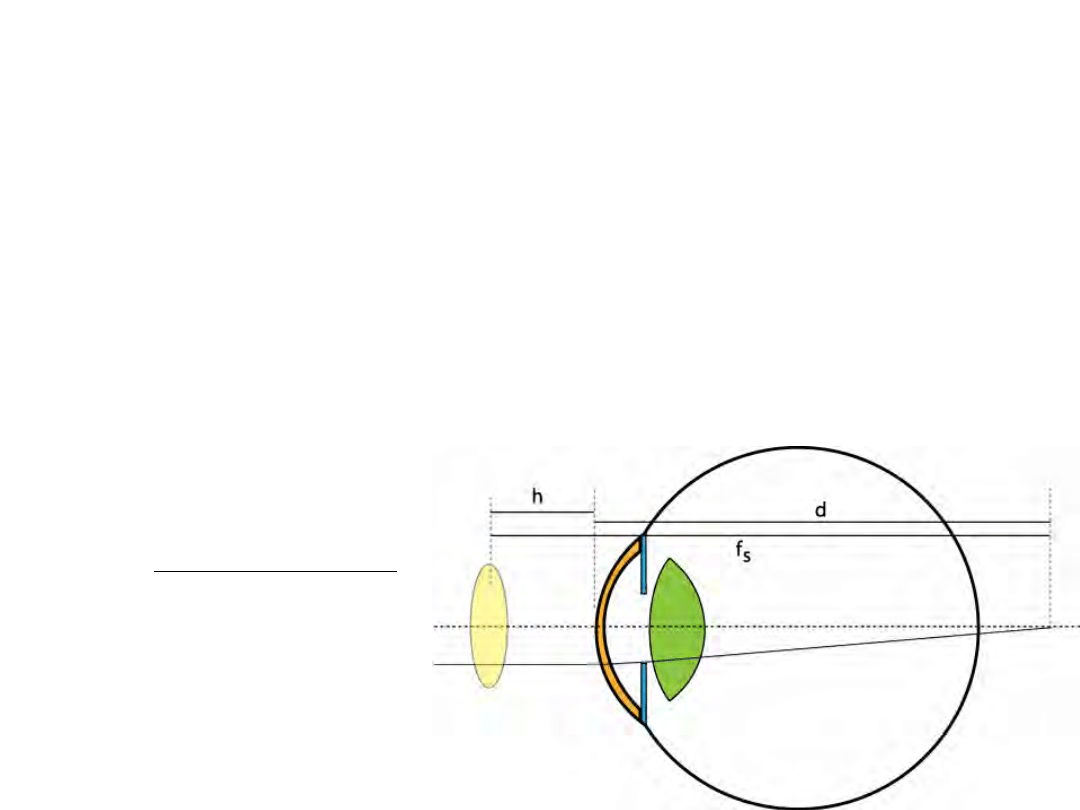
Przesuwanie soczewki korekcyjnej
• Zmiana mocy korekcyjnej związana ze zmianą
odległości szkła korekcyjnego
• Przykład:
– Jaką moc musi mieć soczewka kontaktowa korygująca tą
samą wadę co okulary o mocy +12D w odległości 12 mm?
(+14D)
1
1
1
2
1
2
h
D
h
h
h
D
h
D
s
s
s

Korekcja astygmatyzmu
• Moc soczewek korygujących astygmatyzm
musi zależeć od kąta azymutalnego:
• Soczewki takie z jednej (wewętrznej) strony są
sferyczne a z drugiej cylindryczne
• Kąt osi cylindrycznej α mierzony jest
przeciwnie do wskazówek zegara patrząc na
oczy z zewnątrz
• Zapis kliniczny:
2
sin
cyl
sf
s
D
D
D
cyl
sf
D
D /

Wpływ grubości soczewek
• Odległość między okiem a soczewką liczona
jest od przedniego wierzchołka rogówki do
tylnego wierzchołka soczewki korekcyjnej
• Wszystkie równania zachowują ważność z tym
zastrzeżeniem
• Zmienia się jednakże wielkość obrazu na
siatkówce

Wpływ dokładności poszczególnych
parametrów
• Zmiany długości osiowej oka
• Zmiany
innych
parametrów
'
69
,
2
l
R
e

Pomiar wad refrakcyjnych oka
• Metody subiektywne
– Pacjent sam ocenia jakość ogniskowania
• Metody obiektywne
– Lekarz albo urządzenie ocenia jakość ogniskowania
• Część metod obiektywnych może zostać
zautomatyzowana
– Zautomatyzowane urządzenia używają bliskiej
podczerwieni (800-1000 nm)
– Często wyświetlają oddzielne obrazy w celu
rozluźnienia akomodacji

Metody subiektywne
• Pacjent obserwuje tablicę testową z optotypami i
ocenia czy widzi dobrze
• Przed oczy przedstawia mu się 2 delikatnie różniące się
optyczne układy korekcyjne aby mógł ocenić kiedy jest
lepiej a kiedy gorzej
• Soczewki mogą być wkładane w specjalną ramkę
okularową albo przy użyciu głowicy refraktora
• Wpływ psychofizyki na
interpretację wyników
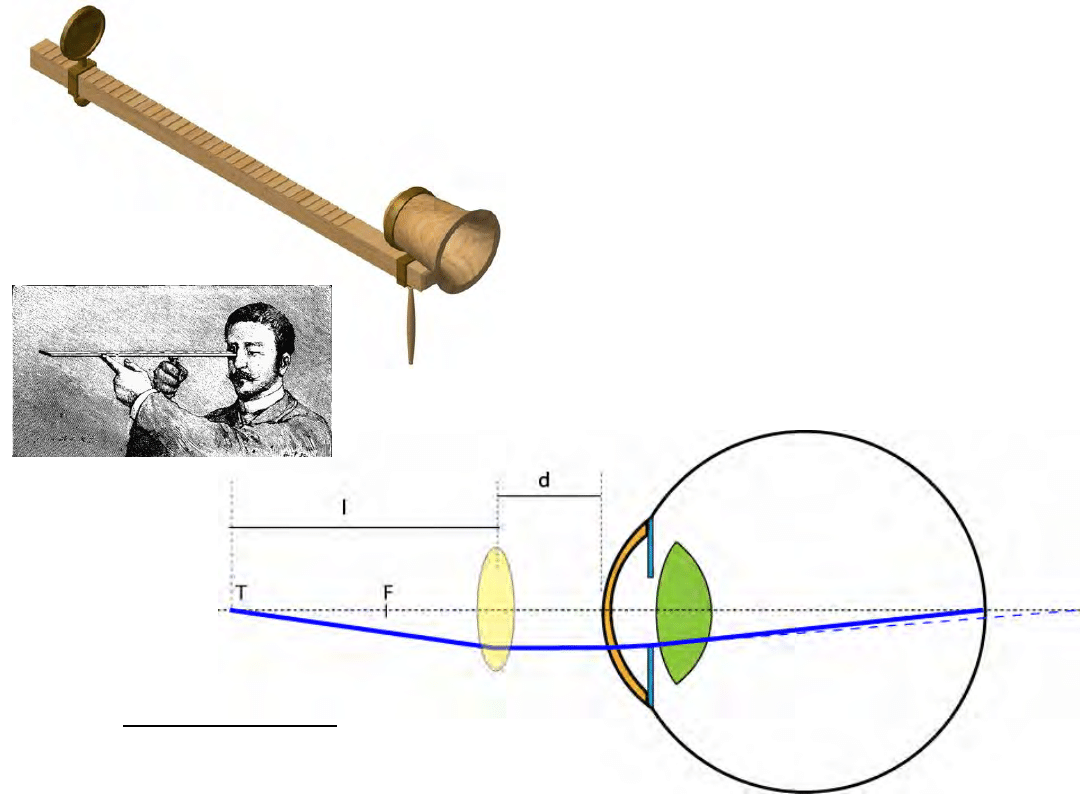
Optometr
• Optometr składa się z
celu, który zbliżamy do
oka oraz odpowiedniego
systemu optycznego który
umieszczamy blisko oka.
d
dD
l
lD
R
e
1
1

Optometr idealny
• Wada refrakcyjna powinna liniowo zależeć od
przesunięcia celu
• Widziana wielkość celu powinna być niezależna
od jego odległości aby nie pobudzać akomodacji
• Zakres pomiaru wad refrakcyjnych powinien być
pełny
• Miejsce między okiem a optometrem powinno
być na jak największe aby nie pobudzać
akomodacji
Optometr Badala
• Płaszczyzna główna oka i optometru w
odległości równej ogniskowej optometru
x jest odległością obiektu od punktu
ogniskowego (położenia dla emetropii)
D
xD
D
lD
d
dD
l
lD
R
D
d
e
2
1
1
1
/
1

Spekle laserowe
• Jeśli koherentne światło laserowe pada na powierzchnię
rozpraszającą można zaobserwować wzór spekli, które
poruszają się gdy kręcimy głową.
• Spekle formowane są na różnych odległościach. Część z nich
znajduje się w płaszczyźnie sprzężonej do siatkówki. Każdy
ruch głowy powoduje wówczas efekt paralaksy.
• Wielkość tego ruchu zależy od pozycji owej płaszczyzny w
stosunku do odległości na której skupione jest oko, zaś
kierunek zależy od tego która z płaszczyzn jest dalej
• Krótkowidzowie widzą, że spekle przesuwają się w
przeciwną stronę niż głowa, dalekowidzowie, że w tą samą
stronę.

Podłużna aberracja chromatyczna oka
• Oko charakteryzuje ok. 2D aberracji
chromatycznej pomiędzy falami o długościach
400 nm a 700 nm.
• Jeśli w widmie światła znajdą się jedynie skrajne
wartości do światło niebieskie zostanie skupione
bliżej niż czerwone.
• Jeśli źródło świata jest daleko oko emetropowe
widzi fioletową plamkę, krótkowidz (ok. 2D)
zobaczy czerwoną kropkę otoczoną przez
niebieski pierścień, zaś dalekowidz niebieską
kropkę otoczoną przez czerwony pierścień.

Metody subiektywno-obiektywne
• Systemy zdalne i przekaźnikowe
– Soczewka korekcyjna indukowana za pomocą
systemów optycznych do oka
– Nie trzeba przykładać instrumentów bezpośrednio
do oka pacjenta
– Możliwość zajrzenia do oka (przez lekarza lub
urządzenie)
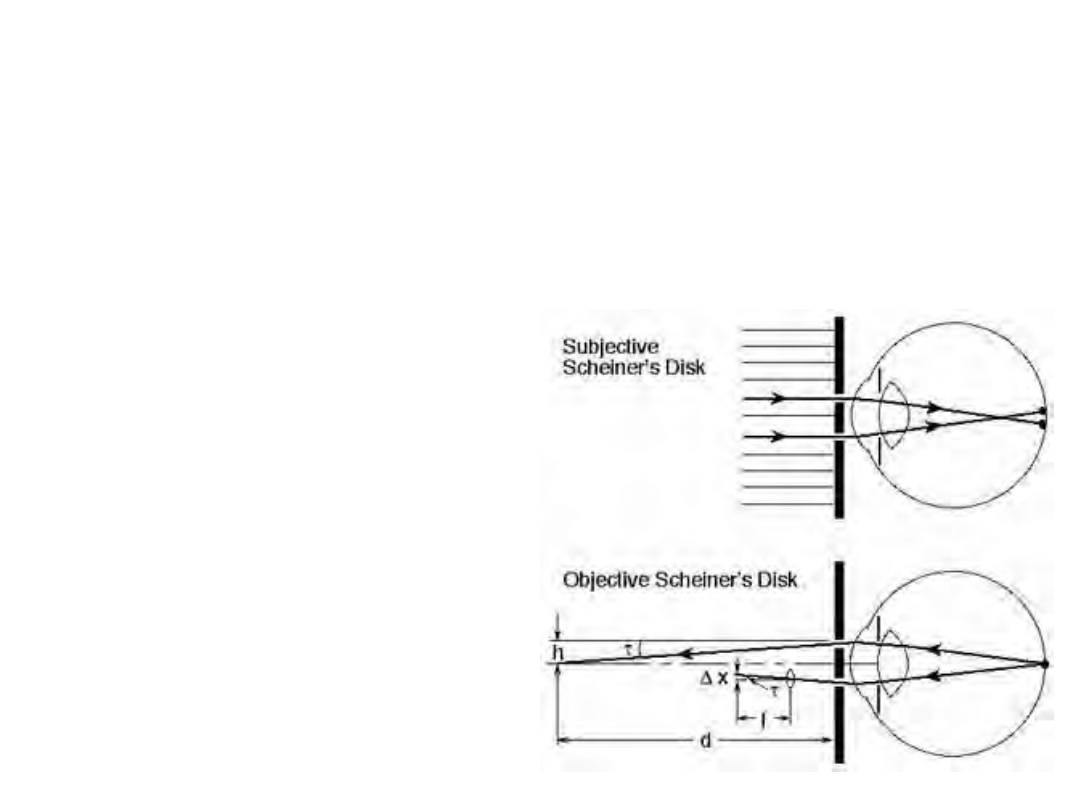
Zasada Scheinera
• Jeśli patrzymy na cel
przez 2 małe otwory,
wydaje się on podwójny
jeśli jest poza
płaszczyzną ostrości
oka.
• Którą plamkę widzimy
na dole, a która na
górze zależy od znaku
wady refrakcyjnej
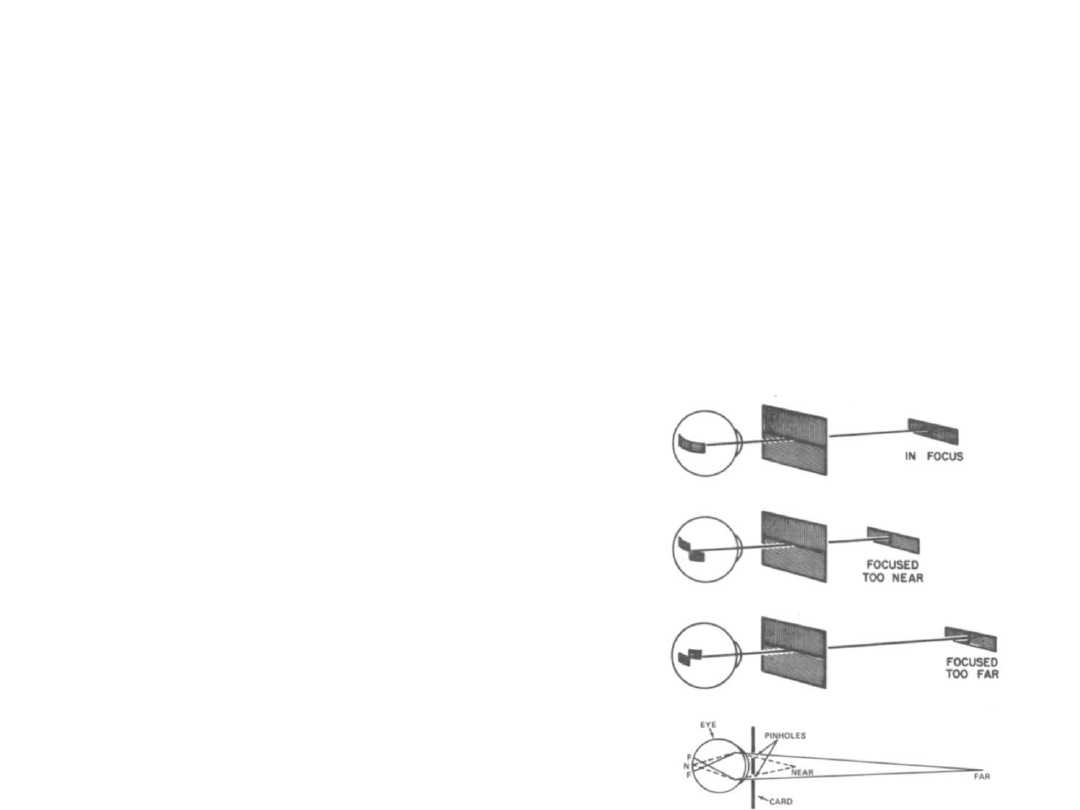
Metody koincydencji (łączenia)
• Dzielimy przedmiot testowy na dwie części w
ten sposób, aby złączyły się one tylko jeśli
jedna z nich będzie zobrazowana ostro.
• Jedną z metod jest podział
pola widzenia za pomocą
polaryzatorów
Metody obiektywne - Retinoskopia
• Wykonywana za pomocą retinoskopu
• Wprowadzamy wiązkę światła do oka i
obserwujemy jej odbicie na siatkówce
• Poruszając retinoskopem
i zmieniając jego socze-
wki znajdujemy moc
optyczną przy której
plamka się nie porusza
• Urządzenia może być
zautomatyzowane

Siatka ogniskowa
• Przedmiotem jest prostokątna siatka
podczerwieni obrazowana w oku
• Światło odbite od dna oka jest obrazowane na
fotodetektorze przez kolejną siatkę
prostokątną.
• Gdy przesuwamy siatki względem siebie
sygnał na detektorze zmienia się. Maksymalne
zmiany zachodzą jeśli siatka przedmiotowa
jest obrazowana ostro na dnie oka.

Fotografia - fotorefrakcja
• Wykonujemy zdjęcie oczu z lampą błyskową
• Wielkość i lokalizacja odbicia światła w źrenicy
determinuje stopień i kierunek wady
refrakcyjnej
• Szczególnie ważna
metoda w przy-
padku badania
dzieci

Wzrokowe potencjały wywołane
• Monitorowanie aktywności nerwowej za
pomocą elektrod
• Mało dokładna metoda używane jedynie jeśli
nie ma możliwości użycia bardziej
konwencjonalnych metod

Warunki wpływające na refrakcję
• Subiektywna dokładność oceny refrakcji
wynosi ok. 0,3D u młodych dobrze widzących
pacjentów
• Powszechnie stosuje się więc zaookrąglanie do
0,5D i taką dokładność pomiaru wad
refrakcyjnych

Zależność od celu (optotypu)
• Luminancja
• Częstości przestrzenne (rozmiar)
• Widmo spektralne
mogą oddziaływać z aberracjami oka czy
wielkością źrenicy wpływając na pomiar
wielkości wad refrakycjnych

Zależność od czynników optycznych
• Rozmiar źrenicy
– głębia widzenia, mniejsza dokładność oceny punktu
ostrości
– Możliwość przeprowadzania badań automatycznych
gdzie niezbędny jest silny sygnał zależny od obrazu
dna oka
– Jednakże duża źrenica to duże aberracje, co może
fałszować wyniki (szczególnie aberracja sferyczna)
• Aberracje chromatyczne
– Wypływają na akomodację, która przy pomiarze wad
refrakcyjnych powinna nie być aktywna

Akomodacja
• Oko podczas badania powinno być rozluźnione
– Dodatnia korekcja oka nietestowanego –
akomodacja rozmywa obraz
– Upewnienie się (w urządzeniach automatycznych)
że osie obu oczu są możliwie równoległe
– Używając celu zbieżności w kolorze niebieskim
– Używając leków rozluźniających mięsień rzęskowy
Wyszukiwarka
Podobne podstrony:
Oko jako układ optyczny(1)
Gleba jako układ trójfazowy
OKO ucho układ pokarmowy
Człowiek jako układ biomechaniczny
Tranzystor jako układ klucza przełączającego, UTH w Radomiu
Komórka jako układ termodynamiczny
Prelekcja 7 Organizm żywy jako układ regulacji poprawiona
18 Organizm zywy jako uklad otwarty w stanie stacjonarnym
Gleba jako układ trójfazowy
Kwalifikacje zawodowe są rozumiane jako układ wiadomości
Biologia układ hormonalny i nerwowy (oko i mózg)
Układ okresowy jako tablica wszystkich pierwiastków
Ficon K stos mn jako cybernetyczny układ
Stacja elektroenergetyczna Słupsk Wierzbięcino jako element łączący układ przesyłowy prądu stałego S
więcej podobnych podstron